Tuberculose Hansenase e Doenas Fngicas paracoccidioidomicose e histoplasmose

Tuberculose, Hanseníase e Doenças Fúngicas (paracoccidioidomicose e histoplasmose)
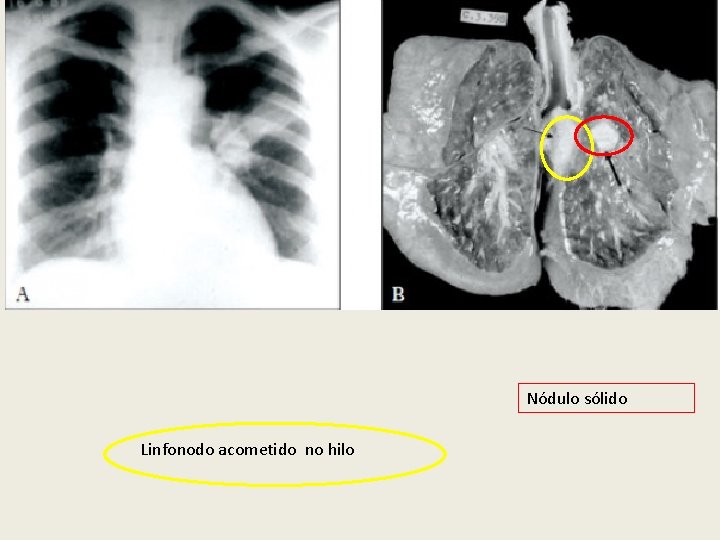
Nódulo sólido Linfonodo acometido no hilo
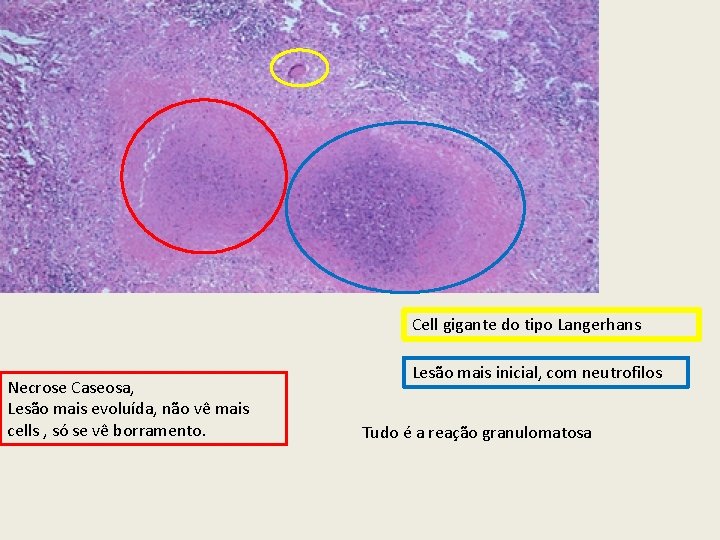
Cell gigante do tipo Langerhans Necrose Caseosa, Lesão mais evoluída, não vê mais cells , só se vê borramento. Lesão mais inicial, com neutrofilos Tudo é a reação granulomatosa

Dos indivíduos expostos ao bacilo da tuberculose, somente 10 a 30% se tornam infectados, ocorrendo manifestação da tuberculose ativa em apenas 5 a 10% deles. Ocorre, no entanto, que muitos indivíduos podem apresentar um estado de déficit imunológico frente a antígenos específicos do bacilo, favorecendo a proliferação acelerada do agente e estabelecendo a doença. Por meio da fórmula proposta por Rich, o desenvolvimento da doença é diretamente proporcional ao número de bacilos, à virulência da cepa inalada, e ao desenvolvimento de hipersensibilidade do hospedeiro.

Primoinfecção tuberculosa: sem doença, significa que os bacilos estão no corpo da pessoa, mas o sistema imunológico os está mantendo sob controle Tuberculose primária: quando um indivíduo recebe uma carga infecciosa de bacilos da Tuberculose, pela primeira vez e um ou mais bacilos alcançam o pulmão, vencendo as defesas da árvore respiratória e localizando-se nos alvéolos da periferia pulmonar, passando a apresentar uma reação inflamatória e exsudativa de tipo inespecífica. Dos primo-infectados, 5% adoecerão tardiamente em consequência do recrudescimento de algum foco já existente em seu organismo (reativação endógena). Também pode ocorrer a reinfecção exógena, ou seja, o paciente adoecer por receber nova carga bacilar do exterior. Esta manifestação clínica é característica da Tuberculose Pós-Primária.
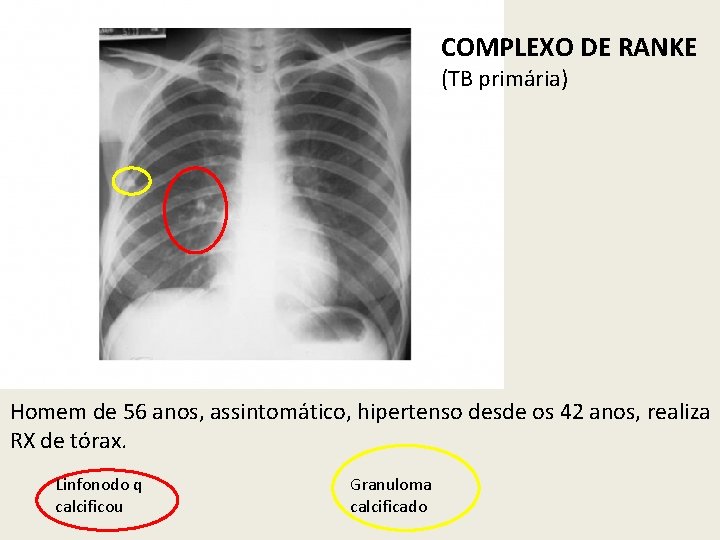
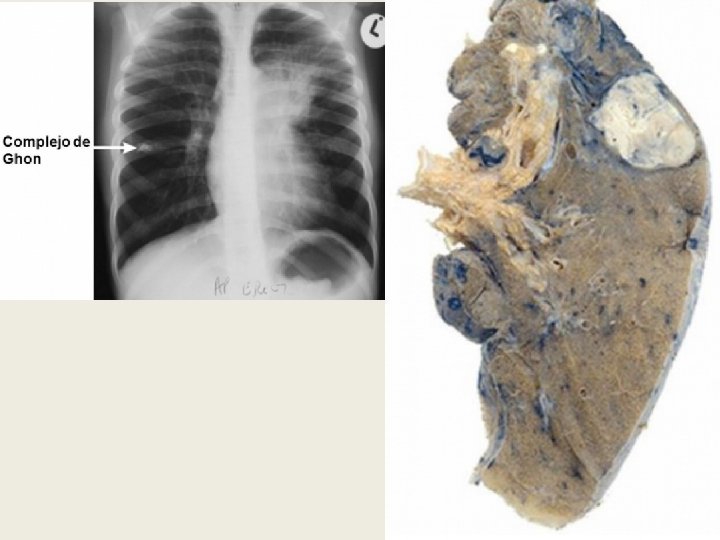
COMPLEXO DE RANKE (TB primária) Homem de 56 anos, assintomático, hipertenso desde os 42 anos, realiza RX de tórax. Linfonodo q calcificou Granuloma calcificado
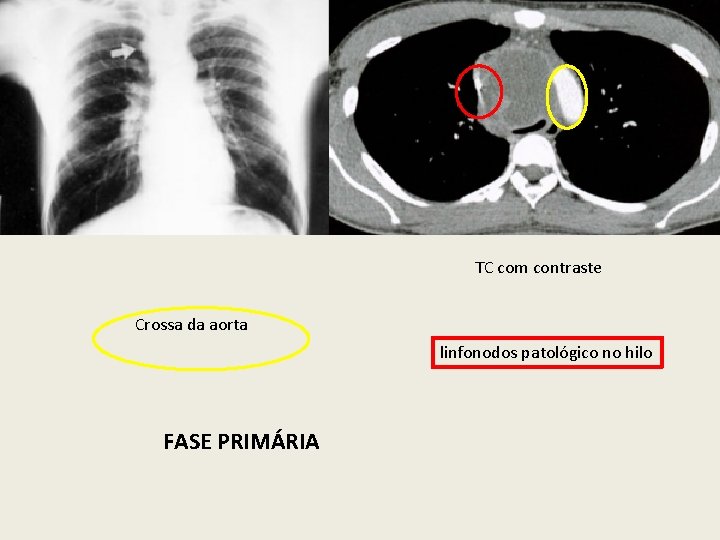
TC com contraste Crossa da aorta linfonodos patológico no hilo FASE PRIMÁRIA
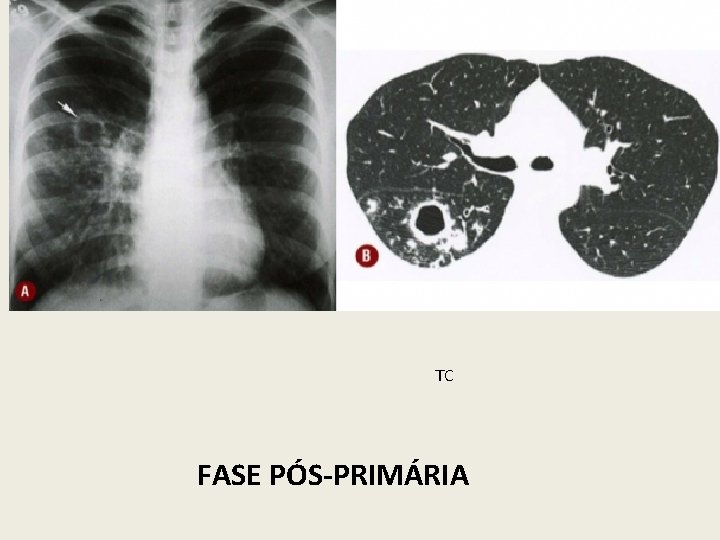
TC FASE PÓS-PRIMÁRIA
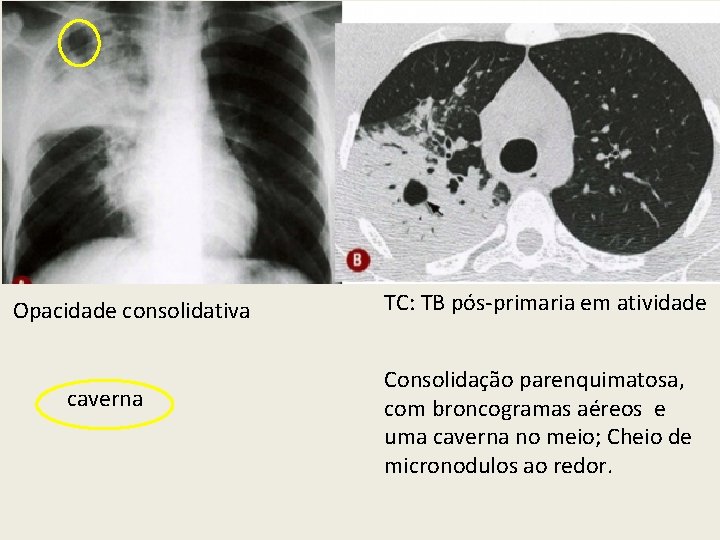
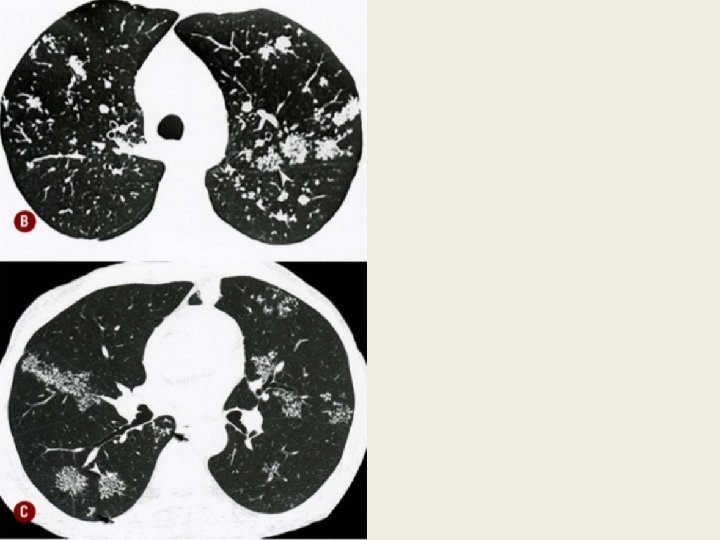
Opacidade consolidativa caverna TC: TB pós-primaria em atividade Consolidação parenquimatosa, com broncogramas aéreos e uma caverna no meio; Cheio de micronodulos ao redor.
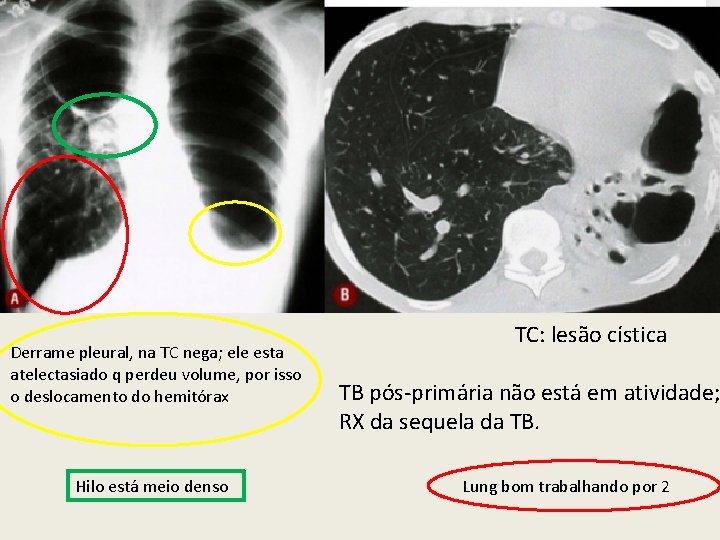
Derrame pleural, na TC nega; ele esta atelectasiado q perdeu volume, por isso o deslocamento do hemitórax Hilo está meio denso TC: lesão cística TB pós-primária não está em atividade; RX da sequela da TB. Lung bom trabalhando por 2
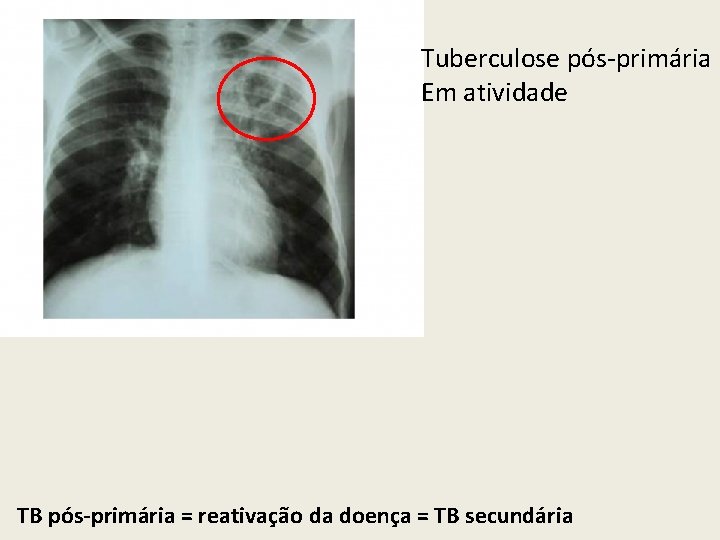
Tuberculose pós-primária Em atividade TB pós-primária = reativação da doença = TB secundária
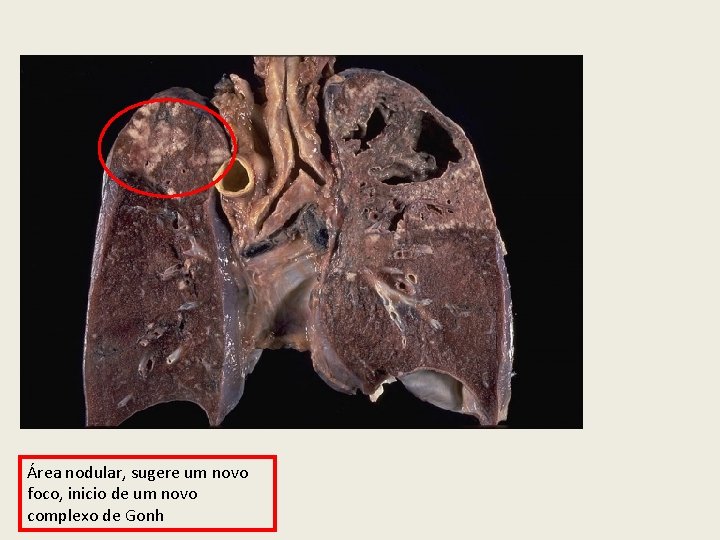
Área nodular, sugere um novo foco, inicio de um novo complexo de Gonh
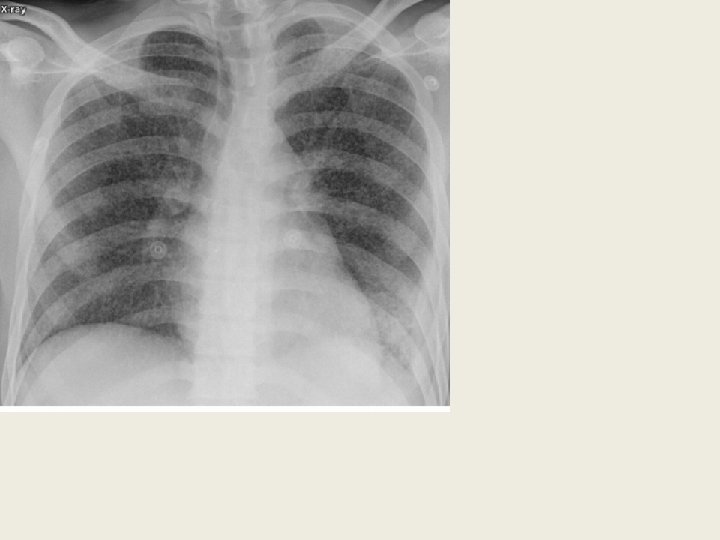
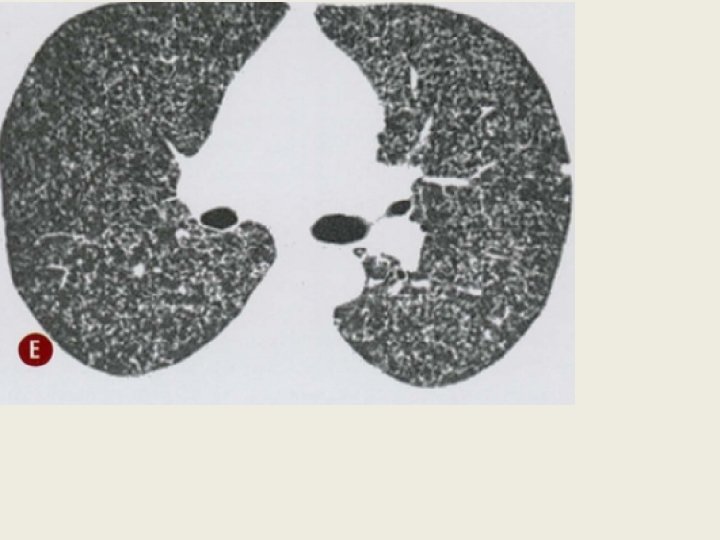
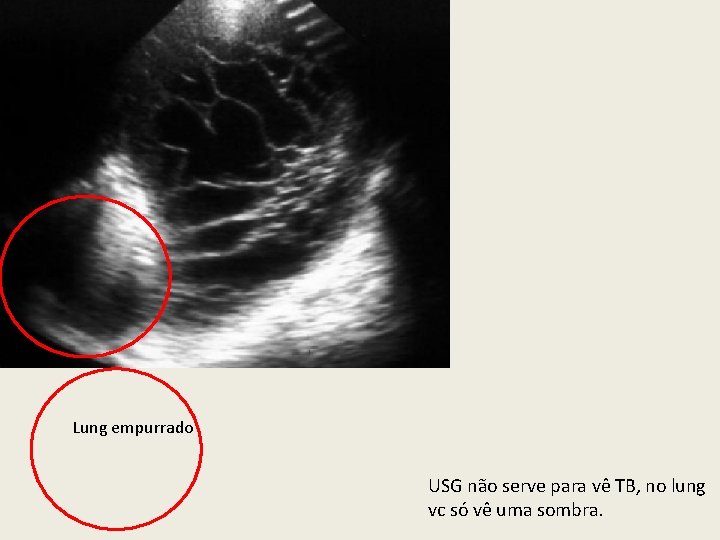
Lung empurrado USG não serve para vê TB, no lung vc só vê uma sombra.
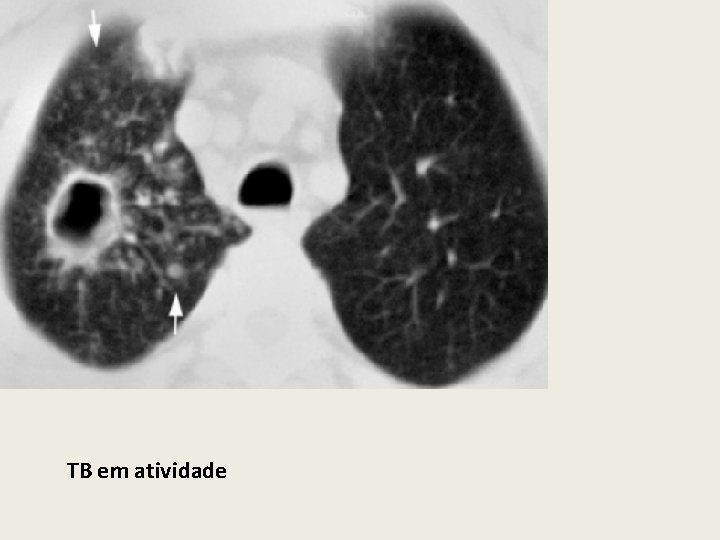
TB em atividade

Tratamento da TB Com 4 drogas: Fase de ataque (2 meses): isoniazida, rifampicina, pirazinamida e etambutol. Fase de manutenção (4 meses subseqüentes): rifampicina e isoniazida. Tratamento dura 6 meses e leva à cura da doença, sendo utilizado para todas as formas da doença em pacientes acima de 10 anos. Exceção: casos de pacientes com meningite por tuberculose, os quais, na fase de manutenção, são tratados por 7 meses e com a associação de um corticosteroide oral (prednisona, na dose 1 -2 mg/kg/dia por 4 semanas) ou um corticosteroide i. v. (dexametasona, na dose de 0, 3 -0, 4 mg/kg/dia, por 4 -8 semanas).

HANSENÍASE - Mycobacterium leprae Perda da sensibilidade: térmica, dolorosa e sensitiva. Sensibilidades táctil e proprioceptiva são atingidas mais tardiamente; Indeterminada: mancha sem sensibilidade térmica, com rarefação de pele, área que não transpira, paucibacilifera; Tuberculóide: lesão com bordas um pouco mais elevada e de coloração mais avermelhada, paucibacilifera; Dimorfa: lesão com borda irregular/difusa, simétricas, mais típica em kid; Dimorfa Virchowiana (antigamente chamada de lepra lepromatosa): forma disseminada da hanseníase;

Diagnóstico da hanseníase deve ser baseado, essencialmente, no quadro clínico. Quando disponíveis, de qualidade e confiáveis, os exames de baciloscopia e biópsia de pele podem ser feitos. A interpretação dos resultados devem ser correlacionados com a clínica, especialmente a baciloscopia. Paucibacilar (hanseníase indeterminada ou tuberculóide): baciloscopia é negativa. Multibacilar (hanseníase dimorfa e virchowiana): baciloscopia normalmente é positiva.
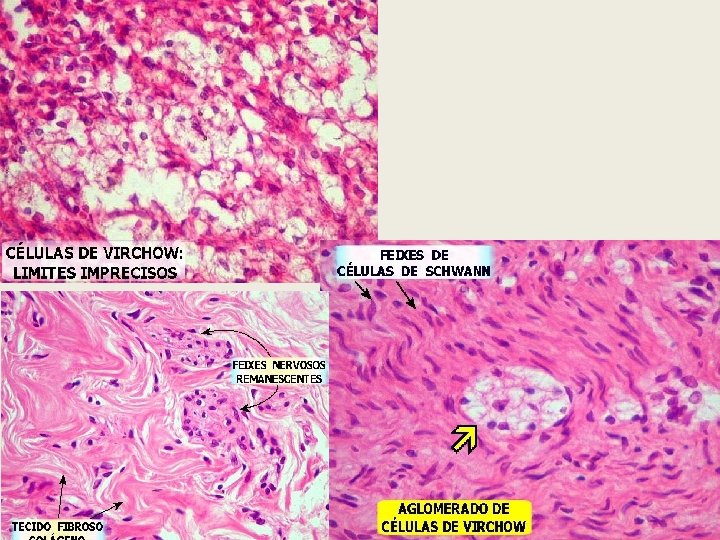

Paucibacilares (PB – presença de até 5 lesões de pele com baciloscopia de raspado intradérmico negativo, quando disponível); Multibacilares (MB – presença de 6 ou mais lesões de pele OU baciloscopia de raspado intradérmico positiva). Alguns pacientes não apresentam lesões facilmente visíveis na pele, e podem ter lesões apenas nos nervos (hanseníase primariamente neural), ou as lesões podem se tornar visíveis somente após iniciado o tratamento. Assim, para melhor compreensão/facilidade para o diagnóstico, pode-se usar a classificação de Madri (1953): hanseníase indeterminada (PB), tuberculóide (PB), dimorfa (MB) e virchowiana (MB).

Os bacilos íntegros são considerados viáveis ou vivos por apresentarem-se totalmente corados em vermelho e sem falhas de coloração em sua parede celular. São vistos com frequência em esfregaços de pacientes que ainda não receberam o tratamento (diagnóstico) ou nos casos de recidiva da doença. Já os bacilos fragmentados (apresentam pequenas falhas em sua parede celular devido à interrupção da síntese dos componentes que compõem a mesma) e os bacilos granulosos (apresentam grandes falhas em sua parede celular, apresentando apenas pequenos pontos/grânulos corados em vermelho) são considerados inviáveis ou mortos e são frequentemente observados em esfregaço de pacientes após término do tratamento.

A neuropatia na hanseníase ocorre mais freqüentemente nos nervos ulnar e mediano, o que resulta na perda de sensibilidade e na paralisia da musculatura intrínseca da mão, observando-se com menos freqüência o envolvimento da musculatura extrínseca da mão. O déficit funcional mais importante na neuropatia da hanseníase é a perda da sensibilidade protetora, resultando na não utilização desta mão ou no uso de força excessiva nas atividades de preensão. A perda da sensibilidade é causada por lesões dos nervos da pele, sendo que indivíduos com casos de hanseníase tornam-se muito mais vulneráveis a ferimentos do que aqueles com a pele normal, devido à perda de sensibilidade e flexibilidade. Em casos avançados, o membro poderá se tornar insensível.
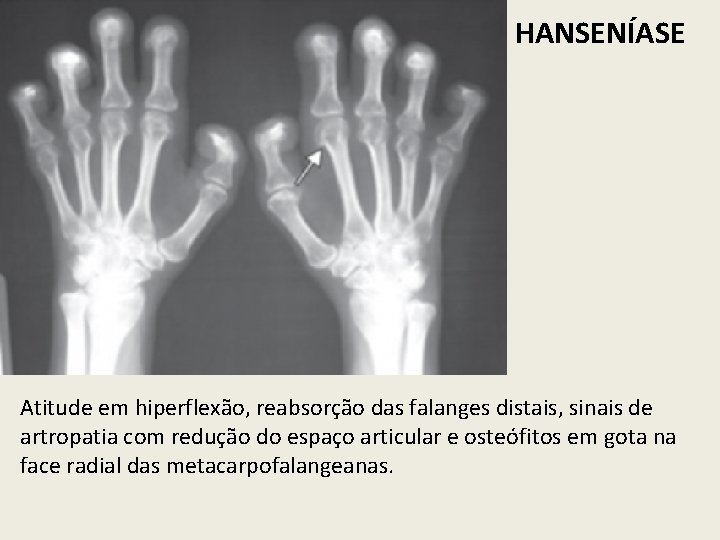
HANSENÍASE Atitude em hiperflexão, reabsorção das falanges distais, sinais de artropatia com redução do espaço articular e osteófitos em gota na face radial das metacarpofalangeanas.
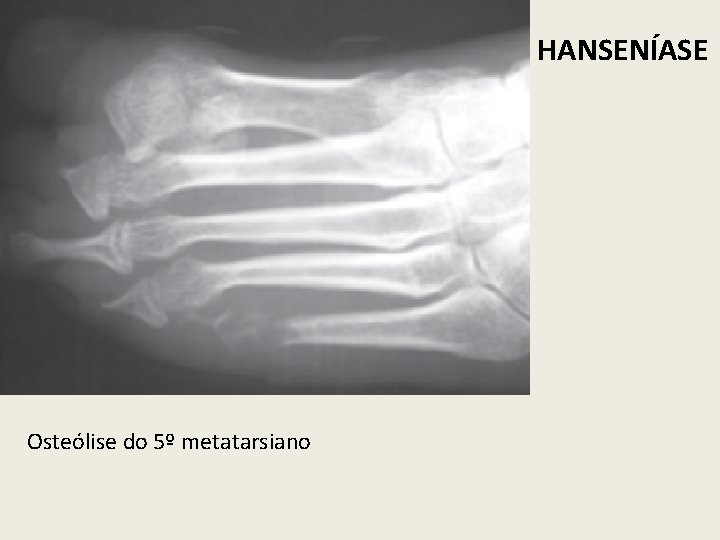
HANSENÍASE Osteólise do 5º metatarsiano

INFECÇÕES FUNGICAS Contato com ave, com morcego, visita de caverna, limpa esgoto
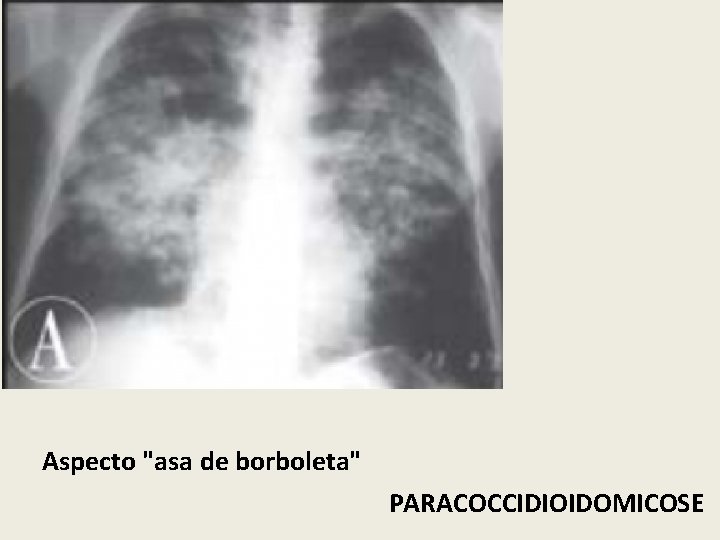
Aspecto "asa de borboleta" PARACOCCIDIOIDOMICOSE
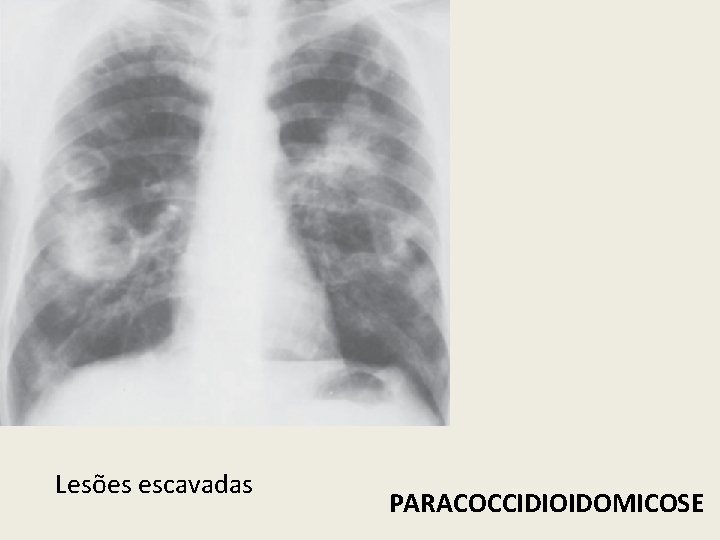
Lesões escavadas PARACOCCIDIOIDOMICOSE
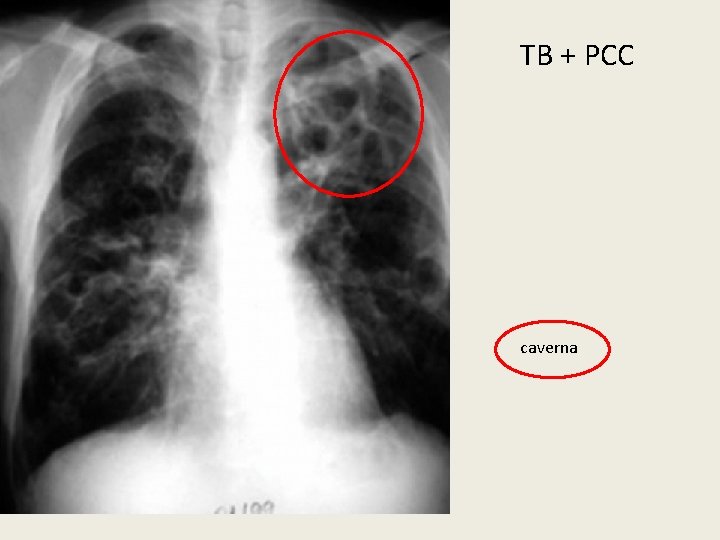
TB + PCC caverna
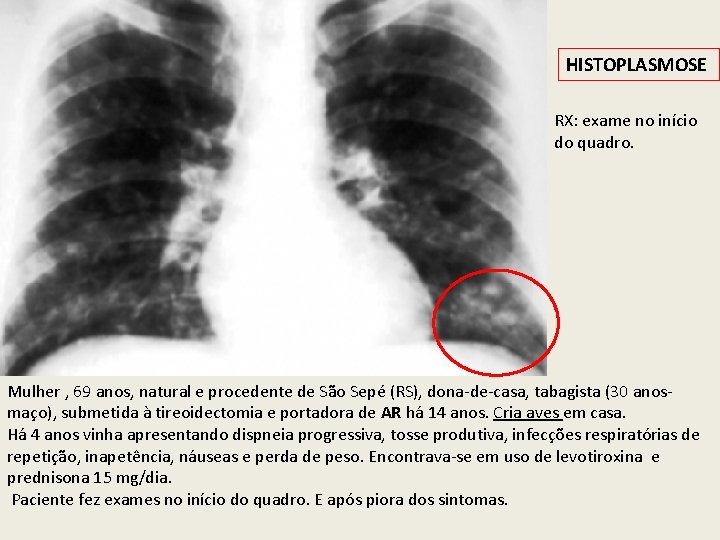
HISTOPLASMOSE RX: exame no início do quadro. Mulher , 69 anos, natural e procedente de São Sepé (RS), dona-de-casa, tabagista (30 anosmaço), submetida à tireoidectomia e portadora de AR há 14 anos. Cria aves em casa. Há 4 anos vinha apresentando dispneia progressiva, tosse produtiva, infecções respiratórias de repetição, inapetência, náuseas e perda de peso. Encontrava-se em uso de levotiroxina e prednisona 15 mg/dia. Paciente fez exames no início do quadro. E após piora dos sintomas.
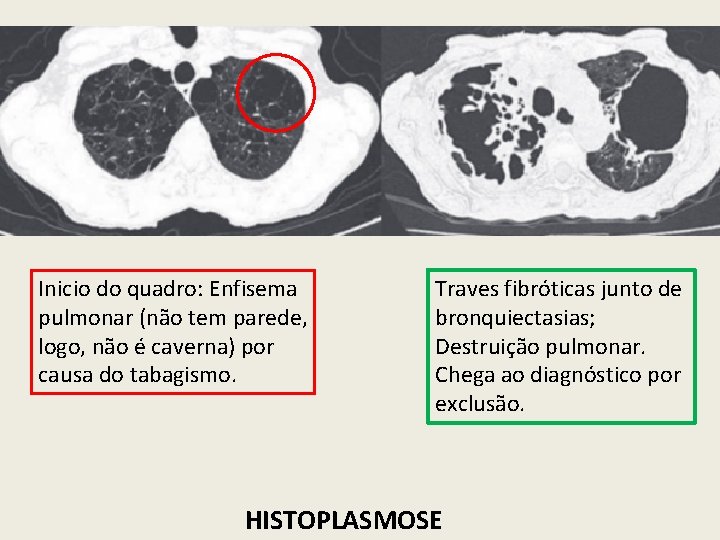
Inicio do quadro: Enfisema pulmonar (não tem parede, logo, não é caverna) por causa do tabagismo. Traves fibróticas junto de bronquiectasias; Destruição pulmonar. Chega ao diagnóstico por exclusão. HISTOPLASMOSE
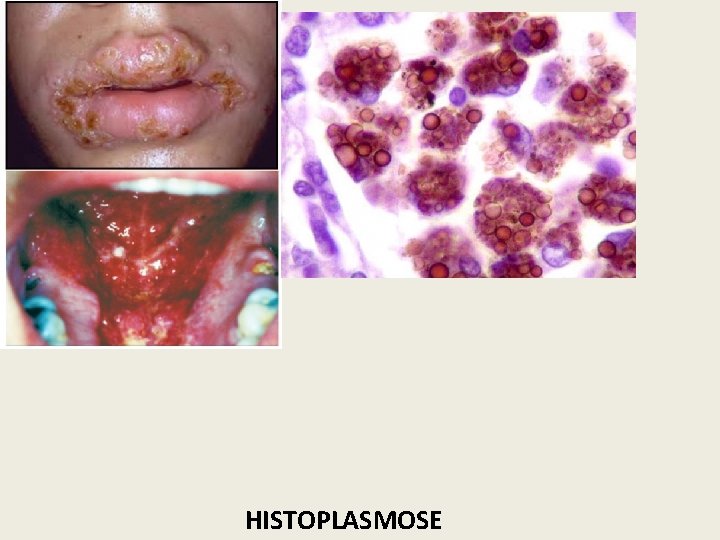
HISTOPLASMOSE
- Slides: 35