TROUBLES DU RYTHME VENTRICULAIRE Les troubles du rythme

TROUBLES DU RYTHME VENTRICULAIRE. Les troubles du rythme A, CHINAR cardiaque Medecine interne , faculte de medecine Batna 27/10/2011 chinarathmane@yahoo. fr 0773121991 Lecture. A, CC. . ECG

Tous les troubles du rythme naissant au-dessous de la bifurcation du faisceau de His. Ils comprennent : les extra-systoles ventriculaires, les tachycardies ventriculaires, la fibrillation ventriculaire A part, les torsades de pointe.

Interet pedagigique • Expression d un signe foctionnel. • Le mode : PAROXSTIQUE/PERMANENT. • Sur un Coeur saint ou malade. • Urgence ou potentiellement grave. • Critere de gravite • Confirmation : ECG, , ,
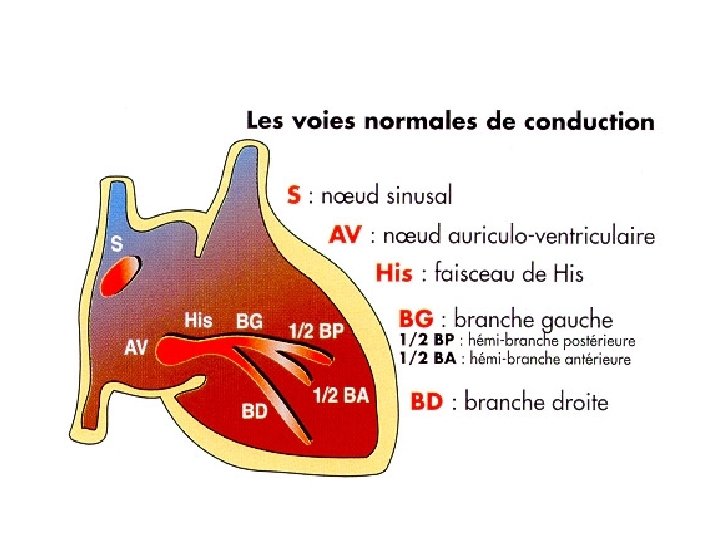
Les troubles du rythme cardiaques : Schéma 1
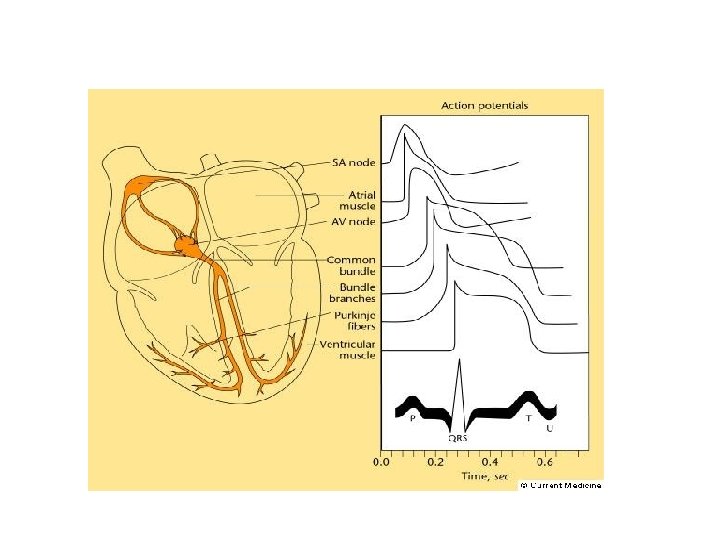
Les troubles du rythme cardiaques : Schéma 2
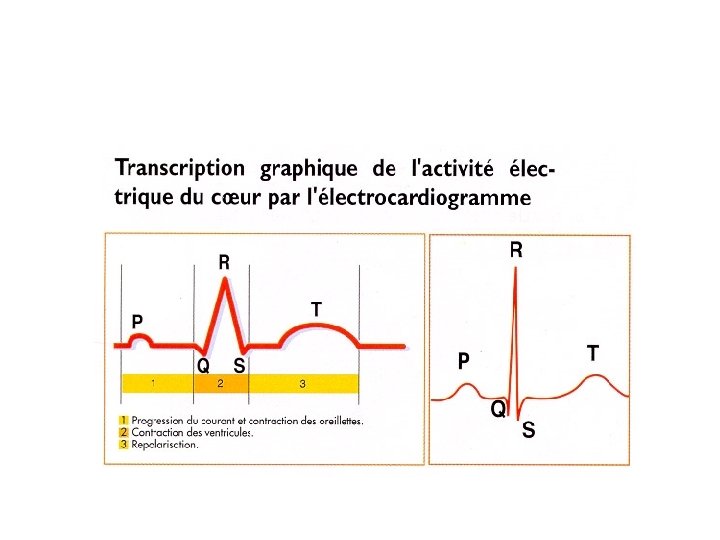
Les troubles du rythme cardiaques : Schéma 3
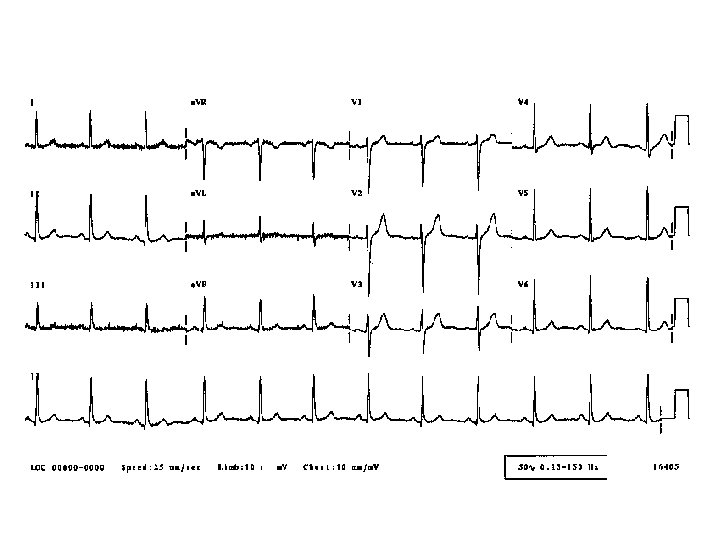
ECG normal

ETUDE ANALYTIQUE

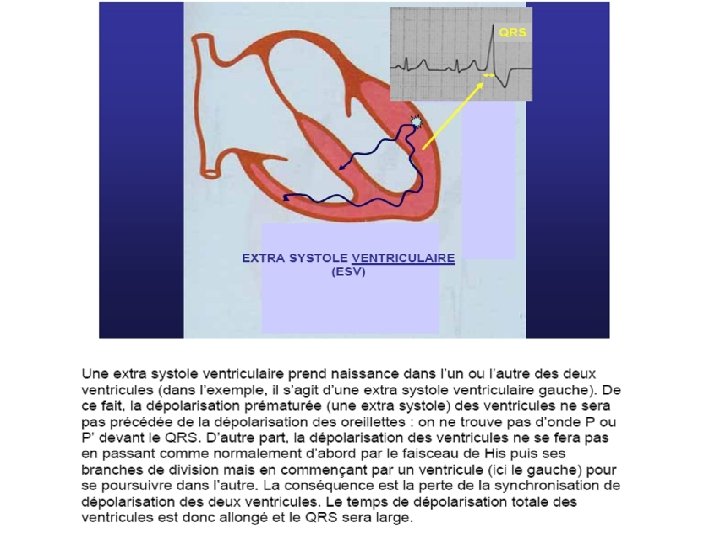
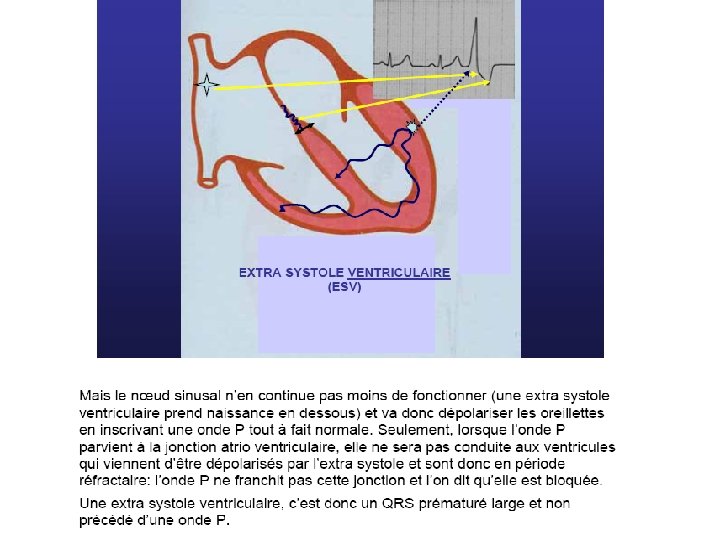
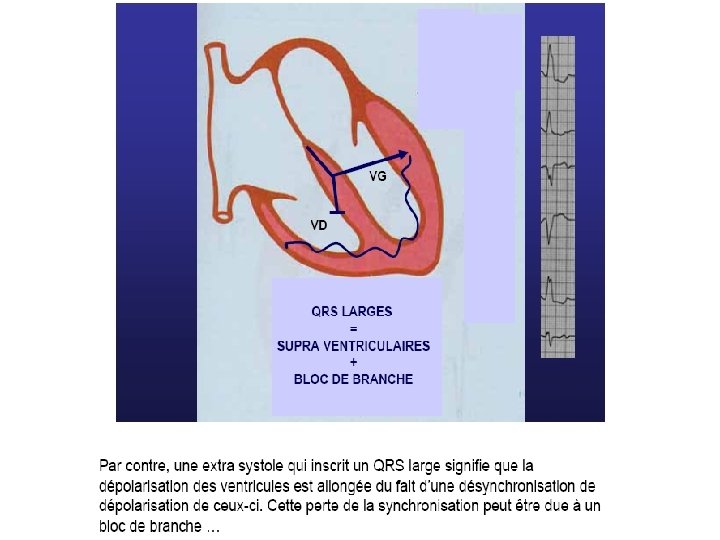
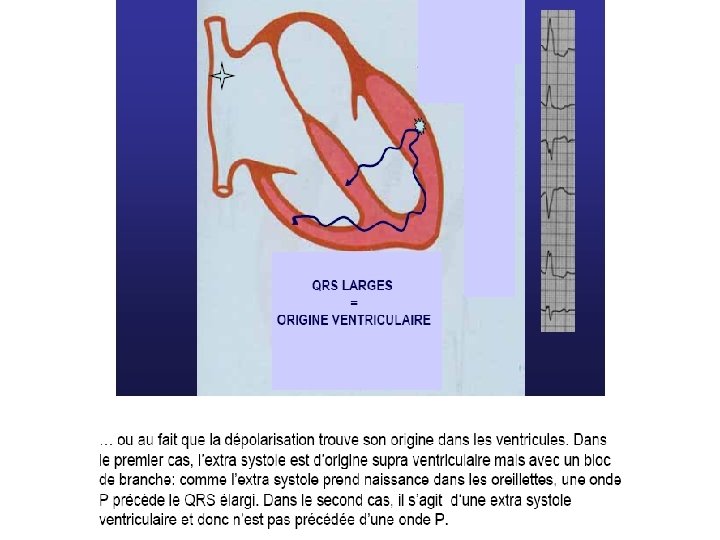
L’électrocardiogramme En rythme sinusal normal, chaque battement cardiaque se traduit par : une onde P (dépolarisation des Définition: oreillettes) Contractions ventriculaires prématurées naissant au-dessous de la bifurcation du faisceau de His, soit du myocarde ventriculaire, soit d’une branche.
Les troubles du rythme § Intervalle PR temps de conduction auriculo-ventriculaire compris entre 0, 12 et 0, 20 s § Complexes QRS dépolarisation des ventricules § Segment ST et onde T repolarisation ventriculaire § La fréquence cardiaque se situe autour de 70 -80/min au repos

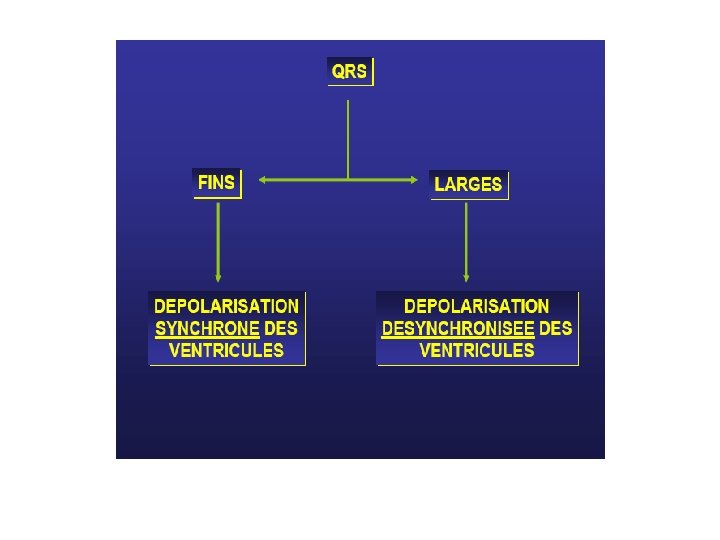
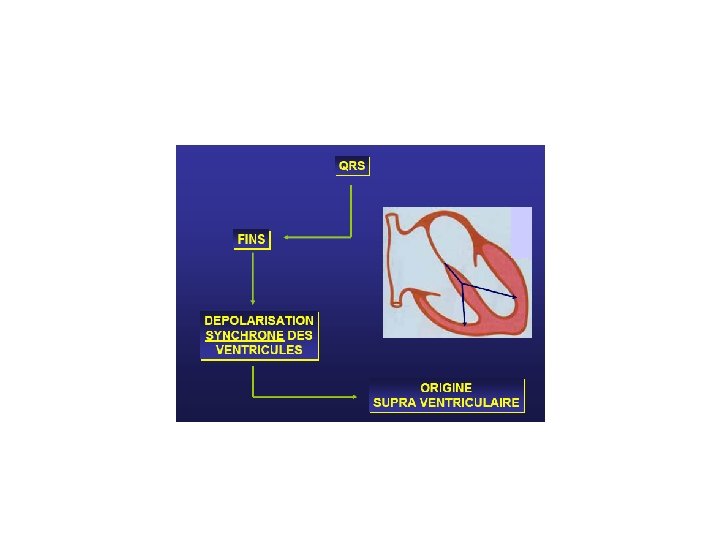
L’Electrocardiogramme L ’ECG est l ’examen le plus simple et le seul nécessaire pour identifier un trouble du rythme ou de la conduction Le tracé doit être de bonne qualité en évitant les parasites et prolongé dans les dérivations où les QRS sont plus parlants et les ondes P mieux visibles (D 2 et V 1)

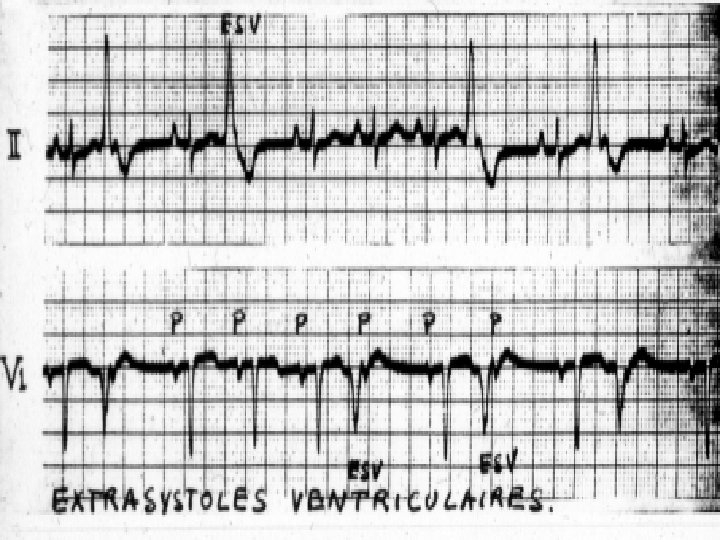
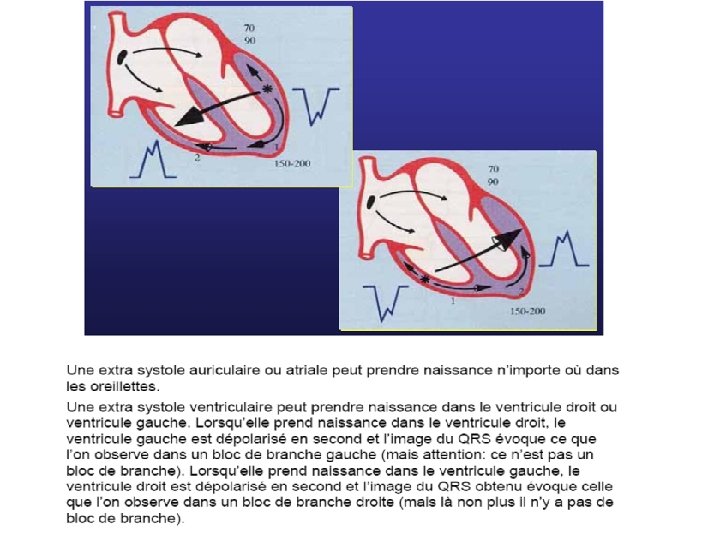
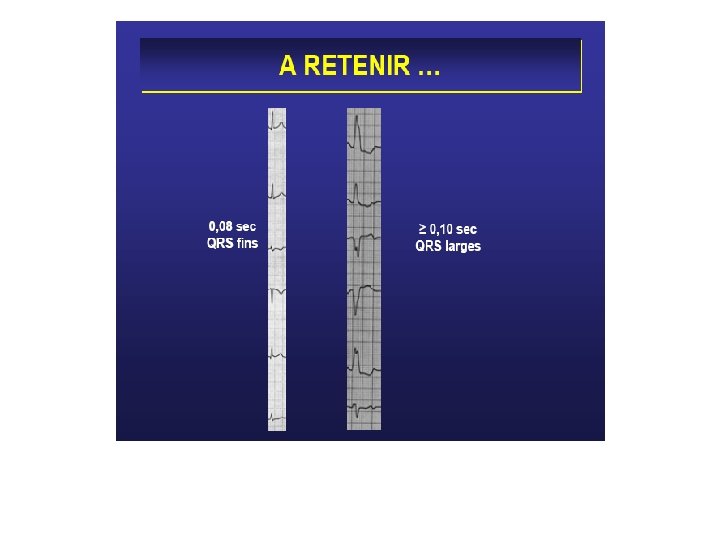
Diagnostic E. C. G. • QRS larges (Ú 0, 12 seconde), • prématurés, • non précédés d’une onde P, • l’aspect est celui d’un retard droit ou d’un retard gauche selon le point de départ de l’E. S. V. • peut être suivie d’un repos compensateur.

Monomorphes. Polymorphes (traduction de plusieurs foyers ectopiques). Isolées ou répétitives (pouvant réaliser des doublets, des triplets, voire des salves d’E. S. V. ).

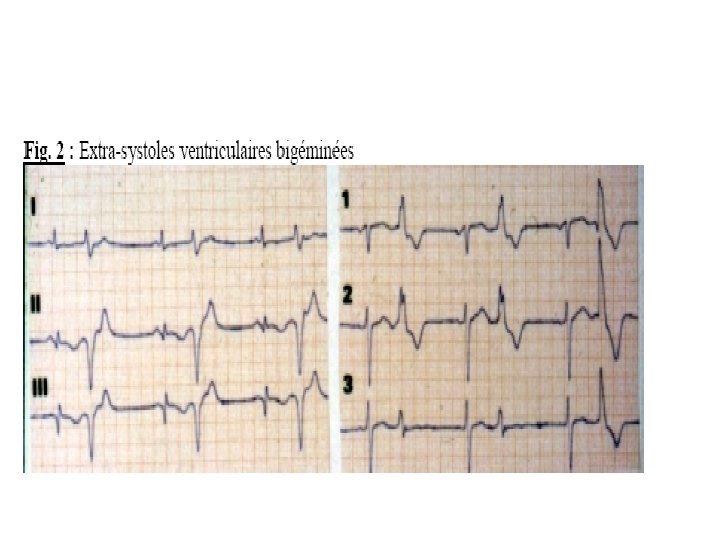
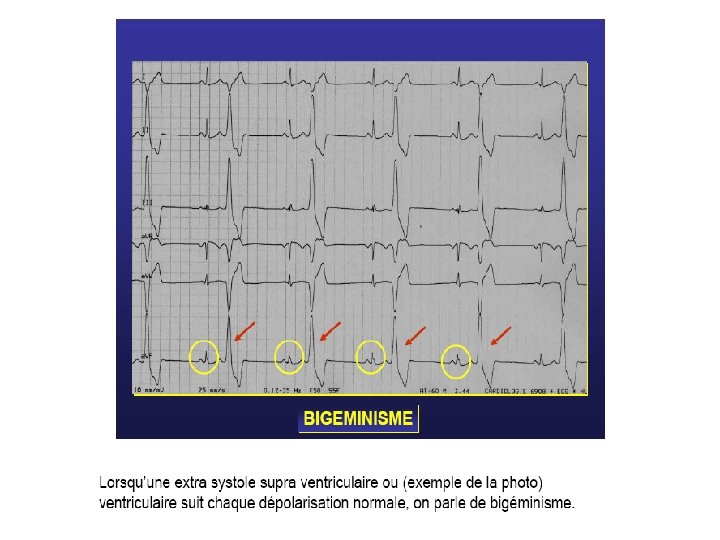
Bigéminées (une E. S. V. après un complexe sinusal). Trigéminées (une E. S. V. se répétant après deux complexes sinusaux).

Etiologies • Coeur sain. • Infarctus du myocarde récent ou ancien (risque de déclenchement d’une tachycardie ventriculaire ou d’une fibrillation ventriculaire ++) • toutes les cardiopathies. • intoxication digitalique.

Traitement QUAND ? si elles sont gênantes et/ou dangereuses (polymorphes, répétitives, très précoces), En cas de cardiopathie ischémique ou de cardiopathie dilatée

PAR QUOI ? : béta-bloqueurs, anti- arythmiques de la classe I, amiodarone. • A la phase aiguë de l’infarctus du myocarde, les E. S. V. doivent être traitées par la Xylocaïne (100 mg I. V. , relayés par 1, 5 à 2, 5 g/24 Heures) et/ou par les béta-bloqueurs.
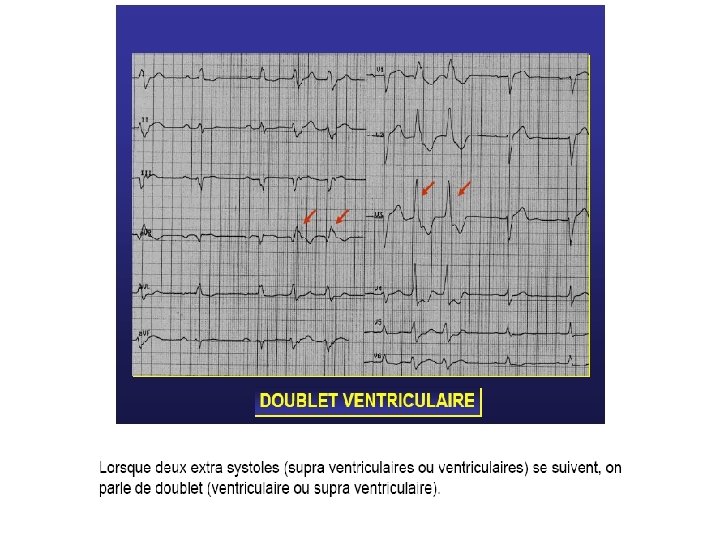
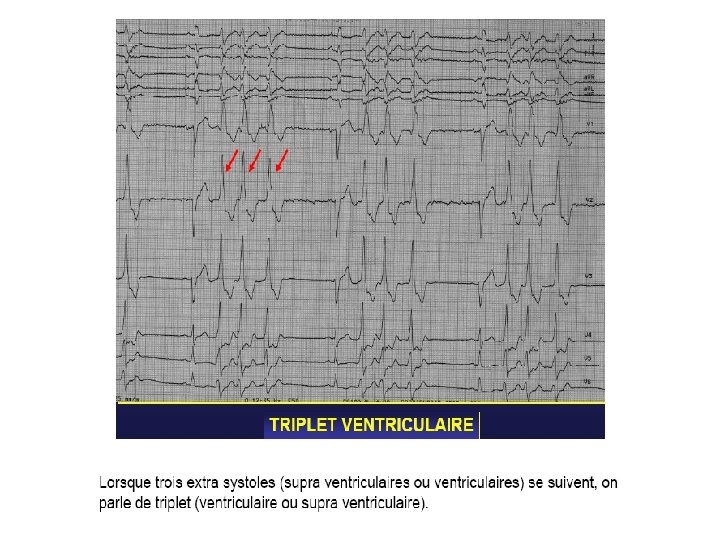
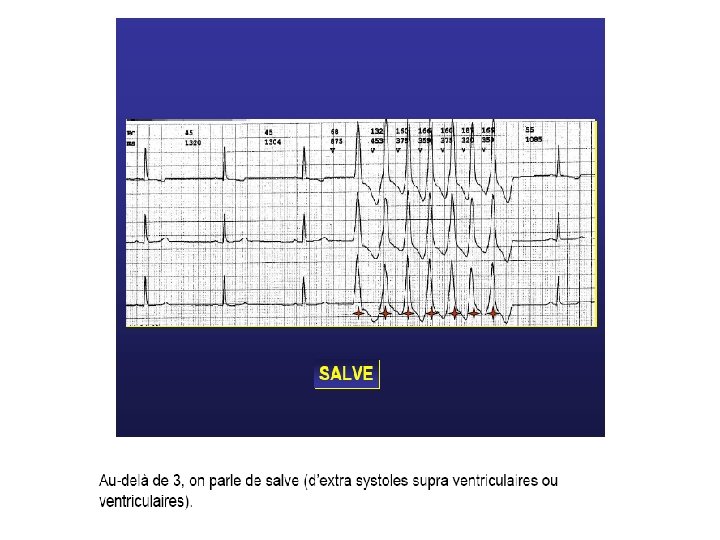
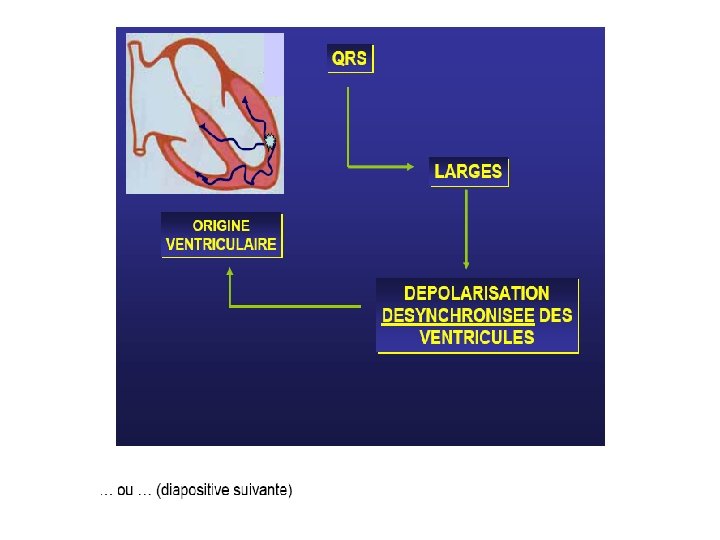

Tachycardie Ventriculaire (T. V. ) Définition Tachycardie régulière dont le point de départ se situe au-dessous de la bifurcation du faisceau de His. - foyer ectopique (centre de commande anormal). - phénomène local de ré-entrée.

• Une T. V. - Est dite soutenue si elle nécessite une intervention pharmacologique ou électrique pour être réduite ou si elle dure plus de trente secondes. - Sinon la T. V. est dite non soutenue.

• Symptomatologie • Variable, fonction de la rapidité du rythme et de l’état du myocarde sous-jacent : - Palpitations - Syncope - Oedème pulmonaire -Etat de choc

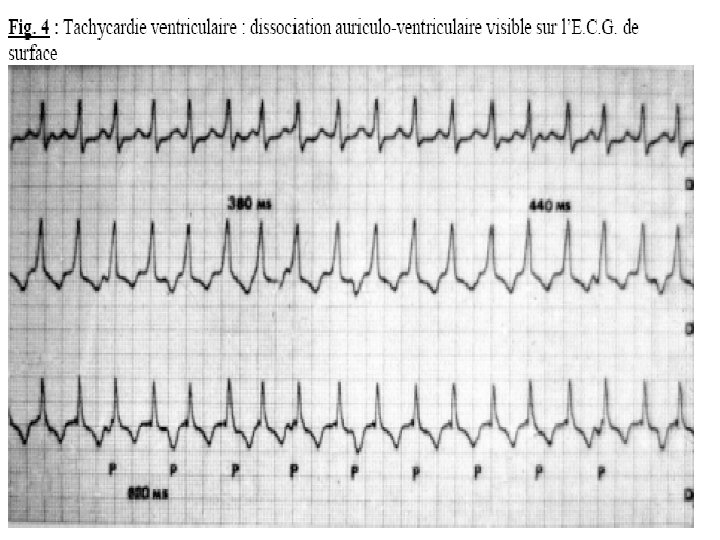
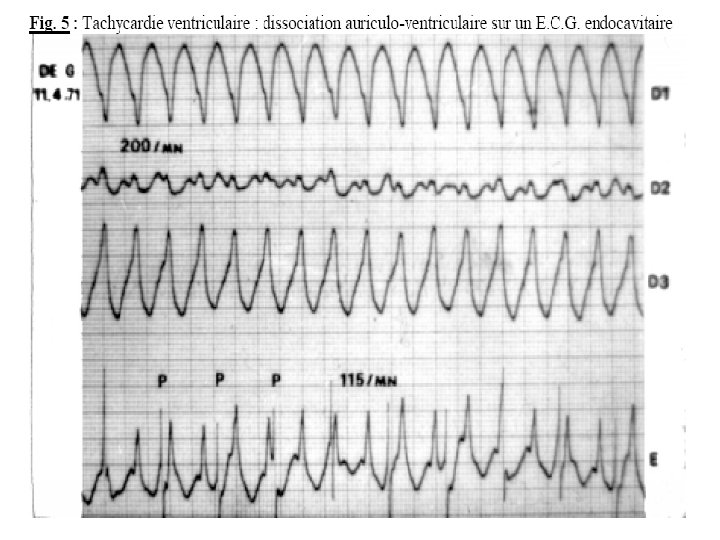
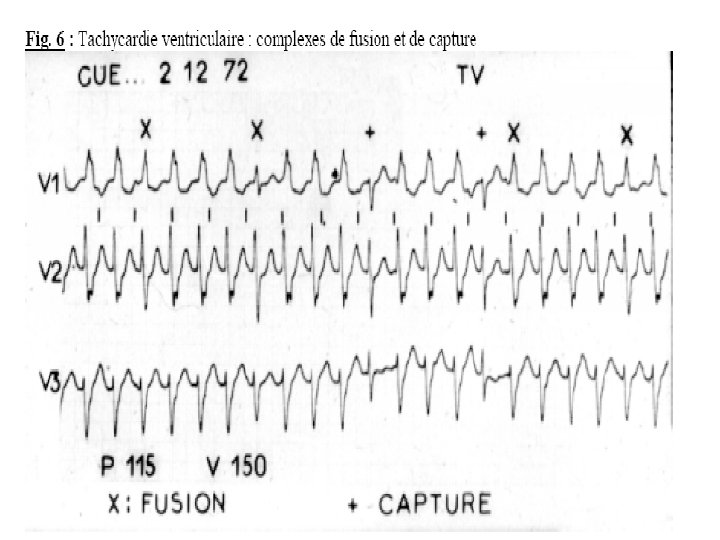
Diagnostic E. C. G. • Il repose sur une tachycardie à complexes QRS larges (> 0, 12 seconde) et réguliers (aspect de • retard droit ou gauche), dont la fréquence est variable : 120 à 250 ou 280 par minute. • Au-dessous de 100 par minute on parle de T. V. lente ou RIVA, rythme idioventriculaire accéléré. • Les ventriculogrammes sont dissociés des auriculogrammes.

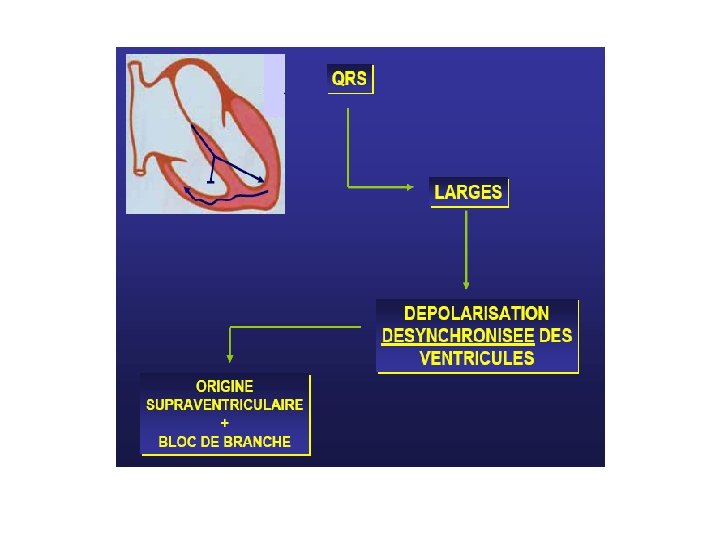
Le diagnostic se pose avec les tachycardies supra -ventriculaires avec bloc de branche préexistant ou fonctionnel. Si presque toutes les tachycardies à QRS fins sont supra-ventriculaires, toute tachycardie à QRS larges n’est pas obligatoirement ventriculaire.

Pronostic et traitement sont fondamentalement différents. (digitaliques indiqués dans les T. S. V. contre-indiqués dans les. T. V. ).
Les bradycardies (2)

Les bradycardies (3)




Traitements électriques : • Ils comprennent les stimulateurs antitachycardiques et surtout les défibrillateurs automatiques implantables (D. A. I. ). • Ces derniers comportent un boitier et des électrodes. • Le boitier comprend deux fonctions : d’une part une fonction de stimulation antitachycardique et antibradicardique.

• La chirurgie : • Elle a de rares indications : T. V. inductibles sur cicatrice d’infarctus pas trop étendue. • La zone cicatricielle est excisée et en général associée à un autre geste, de revascularisation myocardique en particulier.

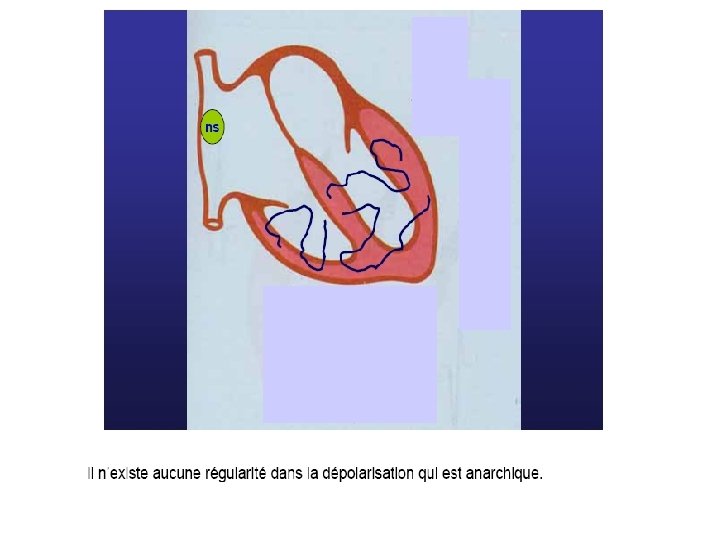
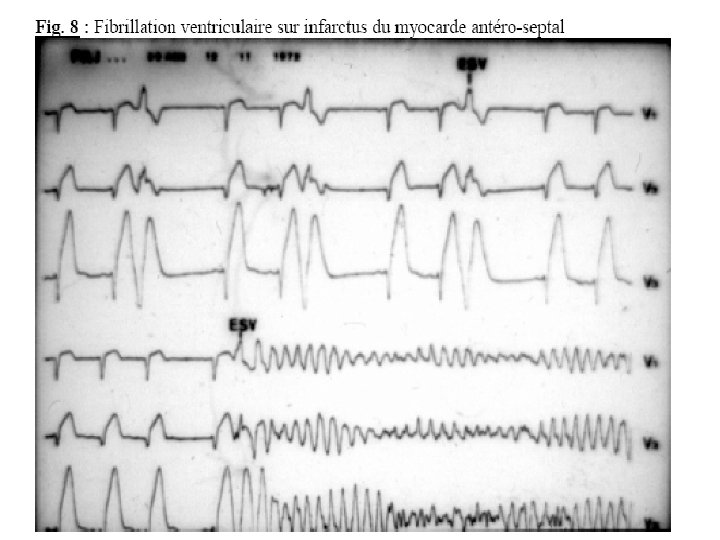
Fibrillation Ventriculaire (F. V. ) Définition Désynchronisation totale de l’activité électrique et donc mécanique du myocarde ventriculaire.

URGENCE
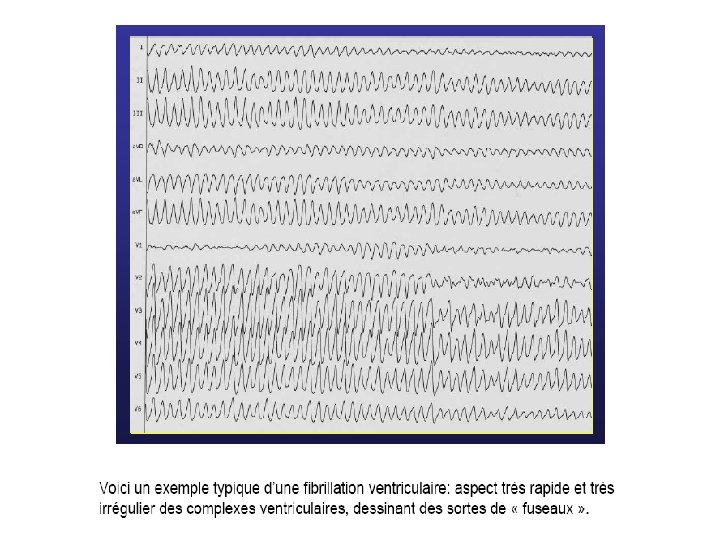

Symptomatologie La F. V. entraine un arrêt circulatoire avec état de mort apparente définitif en l’absence de traitement immédiat. • Les F. V. ne cèdent jamais spontanément.

• Diagnostic E. C. G. La F. V. se traduit par une disparition de toute déflexion électrique ventriculaire structurée, remplacée par des oscillations irrégulières plus ou moins amples de la ligne de base avec des fuseaux.
Les bradycardies (4)

• Mode de declenchement • par une ou plusieurs E. S. V. • parfois tardives lors d’une baisse du seuil d’excitabilité (ischémie myocardique).

• Etiologies • Toutes les cardiopathies, en particulier ischémiques : de l’infarctus du myocarde récent • la simple crise angineuse • intoxication digitalique • Électrification. • coronarographies. . .

• Traitement • Un seul traitement : l’application immédiate d’un choc électrique externe. • Si la F. V. persiste ou récidive, répéter le C. E. E. après réanimation associant massage cardiaque externe, ventilation artificielle, correction de l’acidose métabolique par des solutions de bicarbonate de sodium, injection d’Adrénaline.

A la phase aiguë de l’infarctus du myocarde, le traitement doit être surtout préventif La constatation d’E. S. V. impose la mise en route d’un traitement anti-arythmique par la Xylocaïne : • 100 mg I. V. , puis 1, 5 à 2, 5 g/24 Heures pendant un à trois jours parallèlement aux autres traitements de l’infarctus du myocarde aigu : reperméation coronaire, béta-bloqueurs. . . La prévention des récidives de F. V. fait appel aux mêmes thérapeutiques.

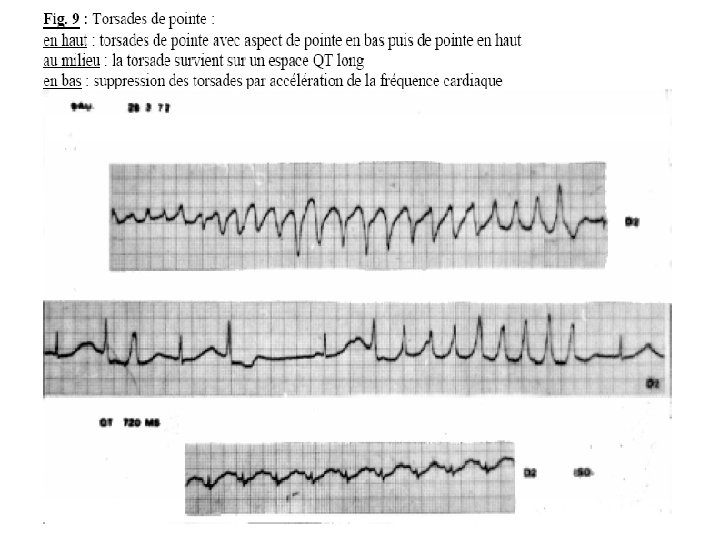
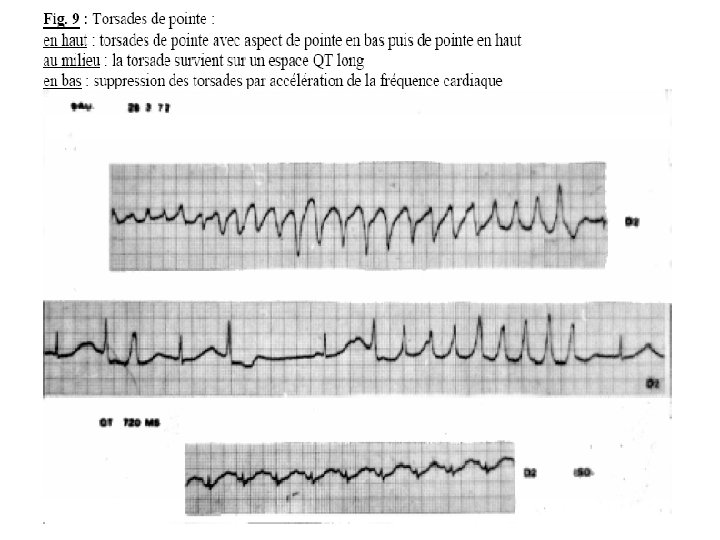
Torsades de Pointe (T. P. ) • Définition • Il s’agit d’un trouble de l’excitabilité ventriculaire secondaire en fait à un trouble de la repolarisation ventriculaire. • Les T. P. ressemblent aux fibrillations ventriculaires mais s’en distinguent par plusieurs points fondamentaux :

- Cèdent le plus souvent spontanément. -Durent quelques à plusieurs secondes. -Entrainent des syncopes. Mais elles peuvent se prolonger et dégénérer en véritables F. V.
Bloc Auriculo-Ventriculaire : BAV

• les déflexions sont plus organisées que la F. V. , réalisent des images en fuseau (avec un ventre et des noeuds). • les déflexions changent souvent de sens au niveau du ventre (avec tantôt pointe en haut, tantôt pointe en bas). • les T. P. surviennent toujours sur une anomalie évocatrice : l’allongement marqué de l’espace QT supérieur à 0, 60 seconde.

• Etiologies • Toutes les causes d’allongement du QT : • bradycardies chroniques (bloc auriculoventriculaire, bloc sino-auriculaire) • hypokaliémie • médicaments anti-arythmiques : quinidine, disopyramide, sotalol, amiodarone (très rare), bépridil (CORDIUM*)

• Autres médicaments : anti-dépresseurs, tricycliques, érythromycine intra-veineuse, PREPULSID*, • Antihistaminiques (TELDANE*, HISMANAL*). . . • Exceptionnellement, anomalie constitutionnelle et génétique (syndromes de JERVELL-NIELSEN et ROMANO WARD).

• Traitement • Il consiste à raccourcir l’espace QT par l’accélération de la fréquence cardiaque, soit au moyen d’une perfusion d’ISUPREL*, soit au mieux par un électro-entrainement endocavitaire temporaire à cadence rapide aux alentours de 120 par minute.

• Les facteurs iatrogènes doivent être corrigés. En cas de syncope, massage cardiaque externe. • Les anti-arythmiques sont contre-indiqués (ils entretiennent le trouble rythmique). • Le sulfate de magnésium à la dose de 2 à 3 g/24 heures a une efficacité controversée.
Bloc Auriculo-Ventriculaire : BAV

AU TOTAL

Syndrome de Wolff-Parkinson-White (wpw) (2)



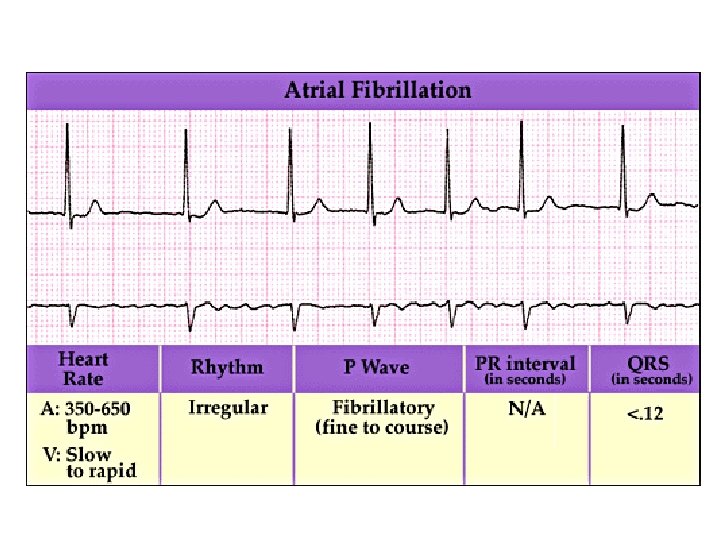
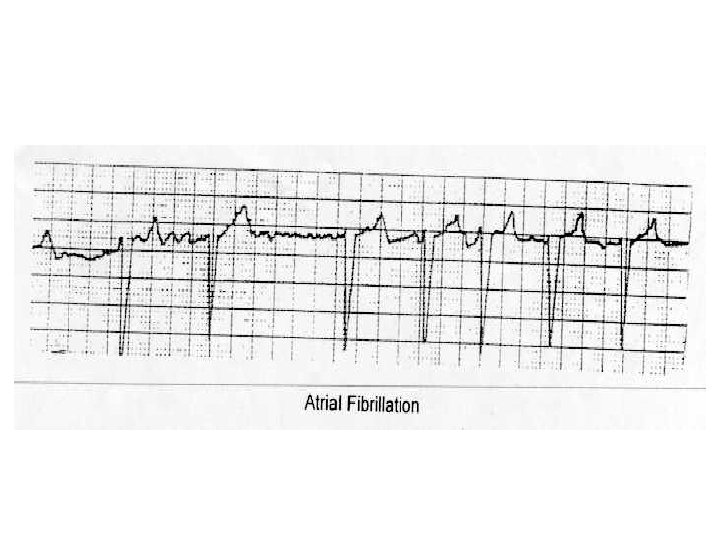
La Fibrillation auriculaire (3)
Flutter Fibrillation auriculaire

Extrasystoles Ventriculaires (1) § Elles naissent d’un foyer ectopique ventriculaire, avec des QRS larges (témoin d ’une conduction lente) § Peuvent se coupler à un ou plusieurs battements normaux donnant un bi, tri ou quadrigéminisme § ESV monomorphes naissant d’un même foyer ectopique (même aspect sur ECG)
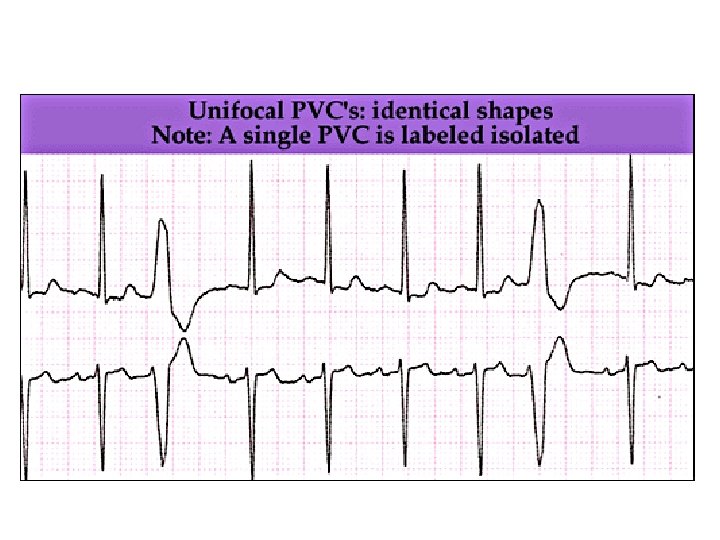
Extrasystoles Ventriculaires (2)

Extrasystoles Ventriculaires (3) § ESV polymorphes, multifocales, nécessitent un traitement rapide car risque de tachycardie ventriculaire soutenue § ESV précoce, tombant sur l onde T, dans la période vulnérable entraîne un risque de trouble du rythme grave

Les Tachycardies Ventriculaires (1) § Elles sont déclenchées par un foyer ectopique ventriculaire § Tachycardie régulière à complexes larges § Etiologies : IDM phase aiguë, anomalie congénitale (dysplasie du VD) § Le risque évolutif est la transformation en fibrillation ventriculaire

Les Tachycardies Ventriculaires (2) Traitement : § Bonne tolérance clinique et hémodynamique : antiarythmique (cordarone, xylocaïne) réduction par voie endocavitaire § Mauvaise tolérance ou échec du traitement médical : choc électrique externe
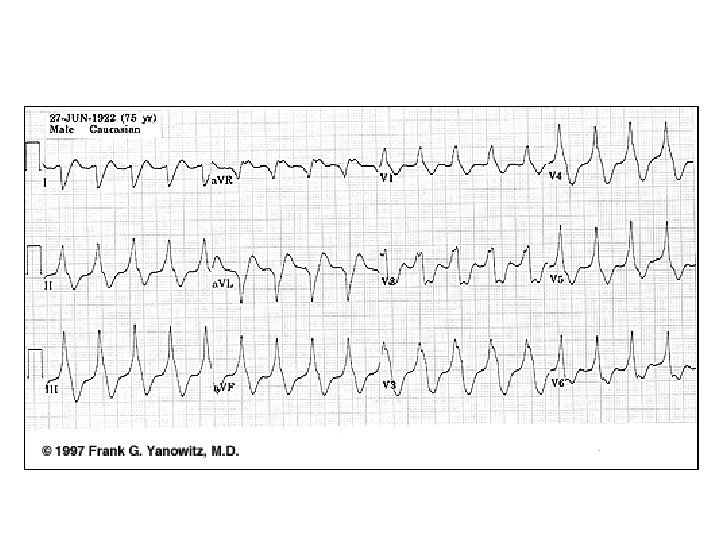
Les Tachycardies Ventriculaires (3)

Fibrillation Ventriculaire (1) § Désorganisation complète des courants électriques intracardiaques § S’accompagne toujours d’un arrêt cardio-circulatoire, irréversible en l ’absence de choc électrique externe
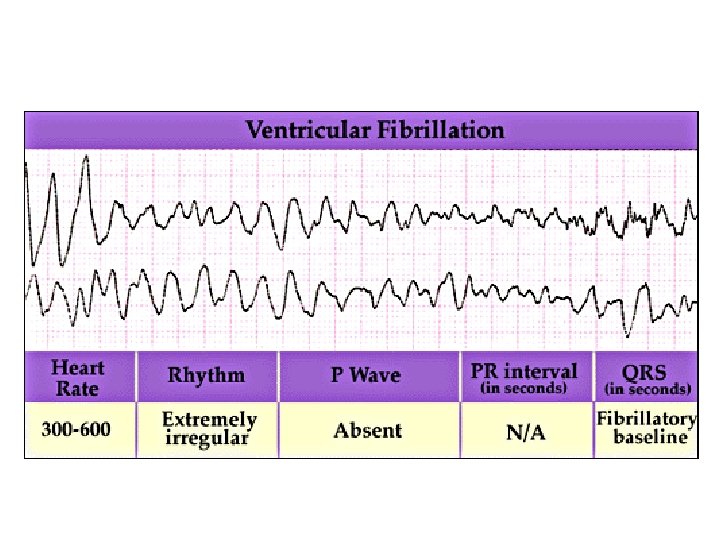
Fibrillation Ventriculaire (2)
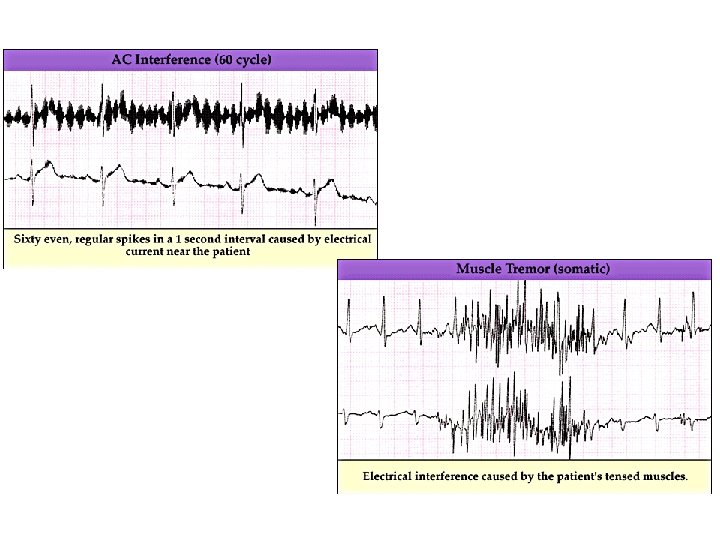
Artéfacts Courant électrique Tremblements

TORSADES DE POINTE (1) § Il s’agit d ’une forme particulière de TV § La tolérance clinique est souvent mauvaise avec lipothymies ou syncopes à répétition § Tachycardie à complexes larges dont les pointes sont alternativement en haut et en bas

TORSADES DE POINTE (2) § Etiologies : métabolique (hypokaliémie…), médicament anti-arythmique allongeant l’intervalle QT § Traitement : accélérer la FC par isuprel ou mise en place d ’une sonde d ’entraînement § Recharge ionique (potassium, magnésium)
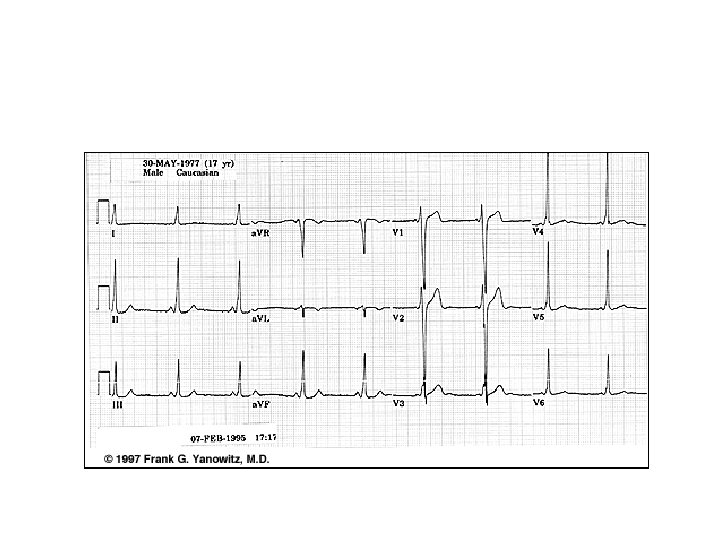
Syndrome de Wolff-Parkinson-White (wpw) (4)

TORSADES DE POINTE (3)

BLOC DE BRANCHE (1) § Blocage de l’impulsion dans les branches du faisceau de His (droite ou gauche) § Se traduit sur l’ECG par un élargissement des QRS avec des aspects différents selon la localisation à droite ou à gauche
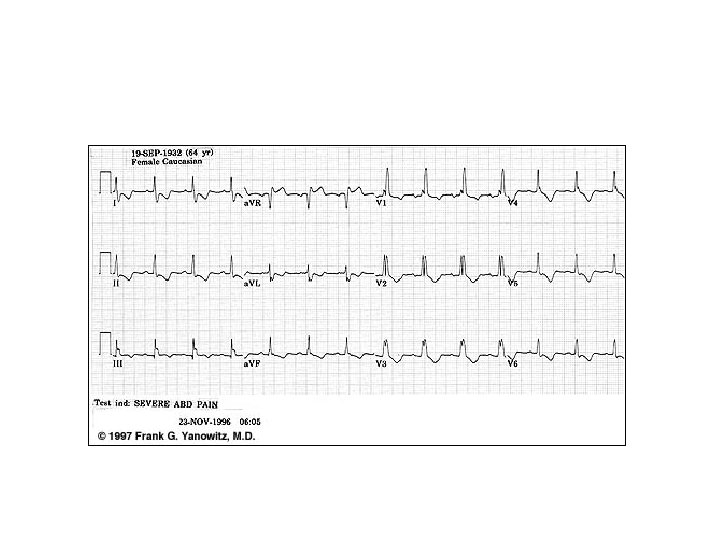
BLOC DE BRANCHE (2)
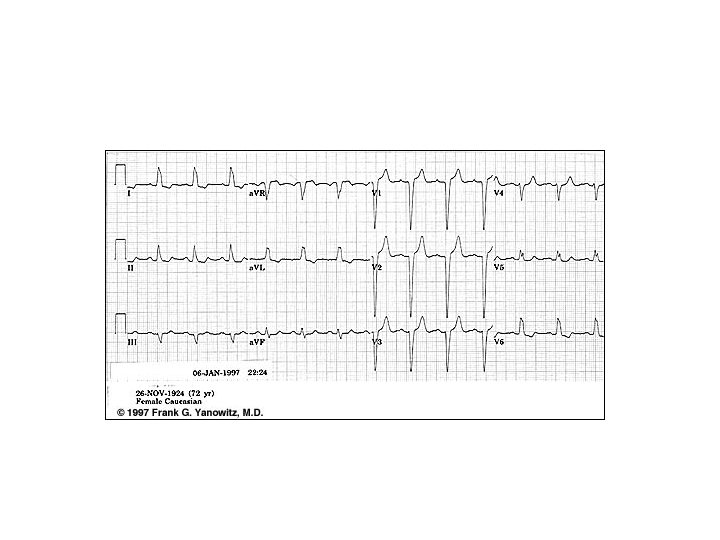
BLOC DE BRANCHE (3)

Syndrome de Wolff-Parkinson-White (wpw) (1) § Anomalie congénitale des voies de conduction caractérisée par l’existence, en parallèle des voies normales, d’un faisceau de conduction supplémentaire, réunissant directement l’oreillette au ventricule soit à droite soit à gauche (pré-excitation) § Dans sa forme typique le diagnostic est aisé sur l ’ECG en rythme sinusal

Syndrome de Wolff-Parkinson-White (wpw) (3) § Flutter et fibrillation auriculaire rare, pouvant être grave § Rythme ventriculaire rapide, QRS larges, entraînant un collapsus avec risque de dégénérescence en fibrillation ventriculaire mortelle
- Slides: 92