TROUBLES DU RYTHME DE LENFANT A LIVOLSI Oran2016

TROUBLES DU RYTHME DE L’ENFANT A. LIVOLSI Oran-2016
L’ECG de l’enfant L ’ ECG normal

Fréquence cardiaque z 90 à 180 bpm = sommeil >> pleurs z Tachycardie > 220 bpm z Bradycardie < 80 bpm permanente aussi à l’éveil … limite pacemaker = 50 bpm z FC = ppal facteur d’adaptation du DEBIT cardiaque chez l’enfant
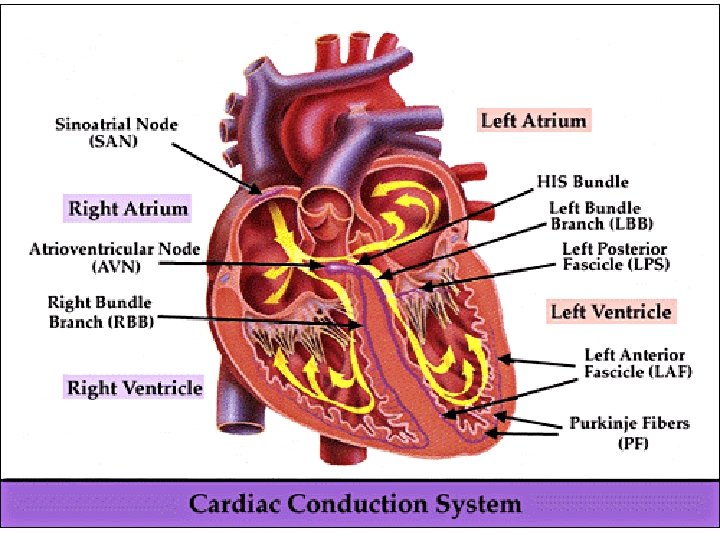
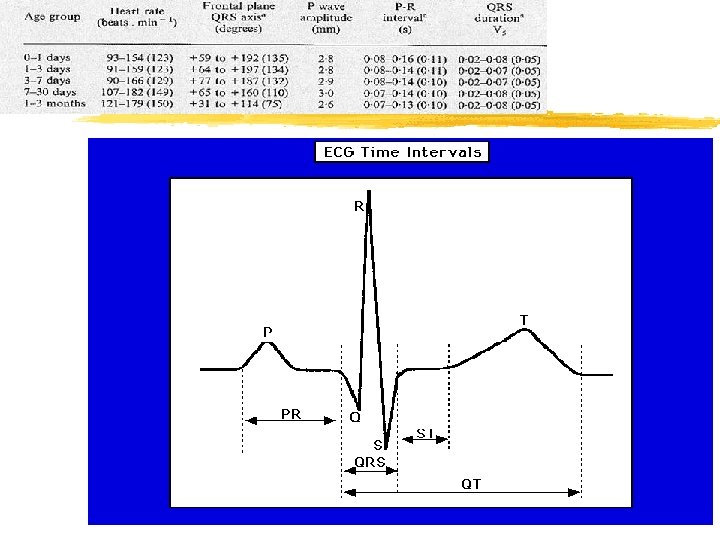
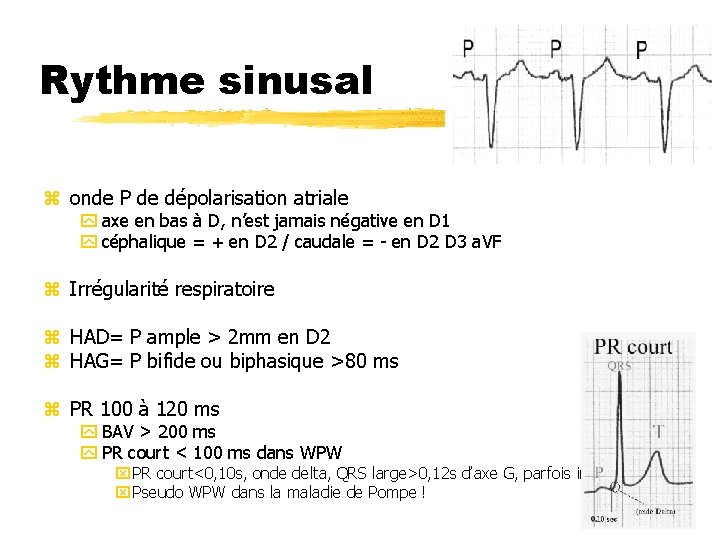
Rythme sinusal z onde P de dépolarisation atriale y axe en bas à D, n’est jamais négative en D 1 y céphalique = + en D 2 / caudale = - en D 2 D 3 a. VF z Irrégularité respiratoire z HAD= P ample > 2 mm en D 2 z HAG= P bifide ou biphasique >80 ms z PR 100 à 120 ms y BAV > 200 ms y PR court < 100 ms dans WPW x PR court<0, 10 s, onde delta, QRS large>0, 12 s d’axe G, parfois intermittent x Pseudo WPW dans la maladie de Pompe !
Aspect du QRS z 60 ms chez Nsson z 90 ms chez enfant z QRS >90 ms: ybloc de branche x. BBD = RSR’ en V 1, QRS >100 ms Nsson et > 120 ms gd x. Fréquent en post-op ++ x. BBG rare x. HBAG svt associé à BBD : axe QRS gauche x. HBPG rare : axe QRS hyper. D ypréexcitation ventriculaire WPW yrythme ventriculaire

WPW z Etiologies y Idiopathique le plus souvent y Cardiopathies : Maladie d'Ebstein , coronariens y Hyperthyroïdie y Hypertension artérielle z Complications y C'est souvent à l'occasion d'une complication rythmique qu'on fera le diagnostic, après réduction du trouble, d'un syndrome de Wolff Parkinson White. y Passage en Tachycardie jonctionnelle y Fibrillation / flutter auriculaire y (Rare) Mort subite, probablement par FA avec phénomène R sur T z Traitement y Seul traitement préventif : l'interruption chirurgicale du faisceau accessoire y Traitement des complications rythmiques comme d'habitude y Contre-indiqués: les digitaliques après 2 ans

Aspect du QRS z HVG = S en V 1, R en V 6 (Sokolov chez grand) z HVD = R en V 1, S en V 6, onde T + en V 1 z Axe du QRS : hyper. DROIT chez Nné à 1 mois axe G < 30° anormal, hypergauche = CAV z Onde Q en D 1, AVL, V 5, V 6 = anomalie implantation coronaire gauche >> urgence chir z ESV non pathologiques si : y Écho cœur normale y Disparition des ESV à l’épreuve d’effort, Holter ECG: ESV tjs du même type y NB: augmentées au repos par anesthésiants (halotane)
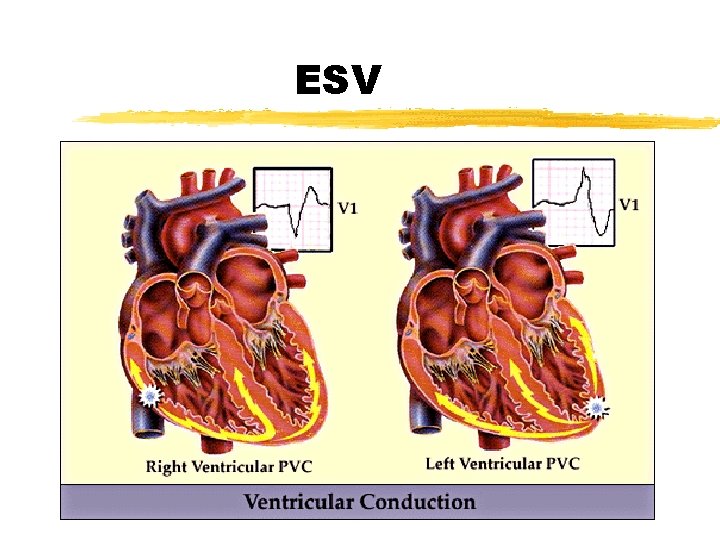
ESV

Repolarisarion z. Inversion de l’onde T physiologique en V 1 V 3 jusqu’à l’adolescence z. Bazett: QTc = QTm / V RR ’ < 450 ms y. Après J 4, pour FC intermédiaires et RS
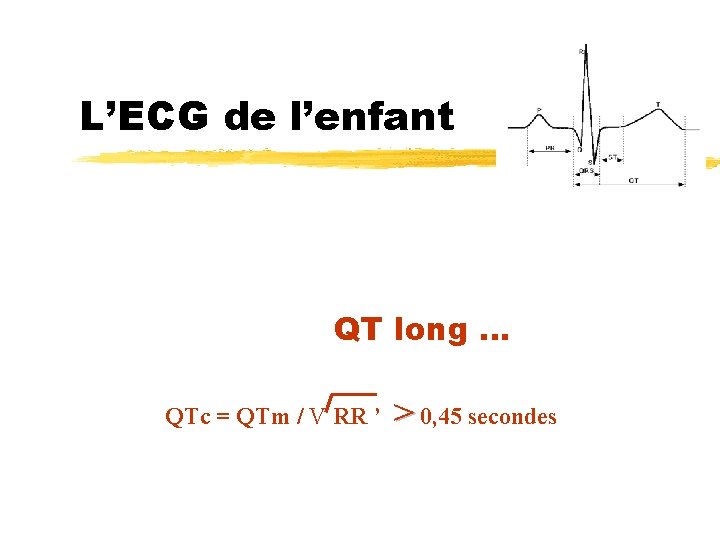
L’ECG de l’enfant QT long … QTc = QTm / V RR ’ > 0, 45 secondes

Etiologies QT long : z. Ionique: Ionique hypo. K, hypo. Ca, hypo. Mg z. Médic : Médic prantal, érythromycine IV, sotalex, amiodarone, quinidine z. Brady: Brady BAV complet z Atteinte cérébrale ou neurohumorale z Atteinte myocardique ou péricardique z. QT long congénital = QT long congénital ATCD familiaux y. Sd Romano Ward (autos dominant) y. Sd Jervel Lange Nielsen (AR, surdité) y Gènes LQT 1, 2, 3 = canaux K+ / Na+

Clinique du QT long : z Malaise, syncope, chute, convulsion z FV, torsade de pointe, mort subite z Chez femme jeune, lors d’un stress (effort, émotion) ++ z. Diag positif sur critères de Schwartz y. Cliniques, anamnèse, ECG z. Ttt: y. B bloquants pour ralentir fréq sinusale y. EES pour accélérer fréq ventriculaire

Sd de Brugada z autosomique dominant, pénétrance variable z ECG: ysus décalage ST de V 1 à V 3 convexe, avec ondes T négatives y. BBD inconstant z Risque de TV, FV >> syncope, mort subite z Défibrillateur implantable !
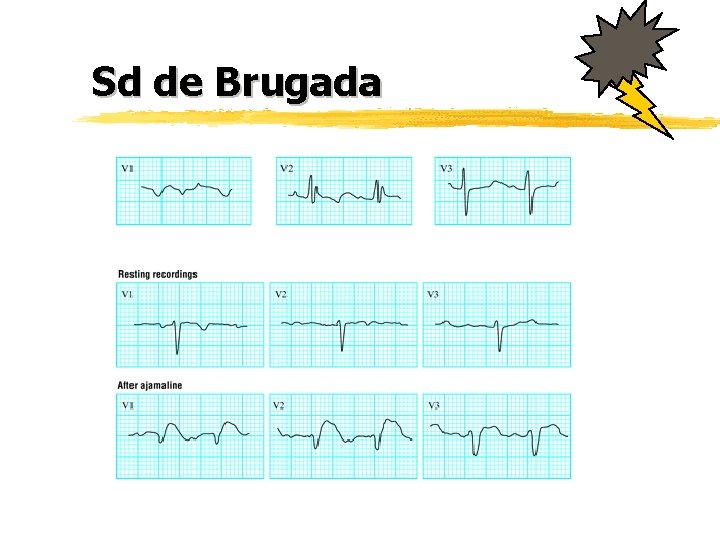
Sd de Brugada

L’ECG de l’enfant BRADYCARDIES

BAV : PR > 0, 20 sec z. BAV 1 : y. PR > 160 ms Nsson, 200 ms grand, constant d’un cycle à l’autre; pas de ttt yÉtio : xmédicaments (ICalciques, B-bloquants, digitaliques, amiodarone) x. Hypertonie vagale x. Hypothyroidie x. TGV corrigée, RVPAt, CIA, CIV xdiphtérie, rubéole, RAA xinfarctus du myocarde
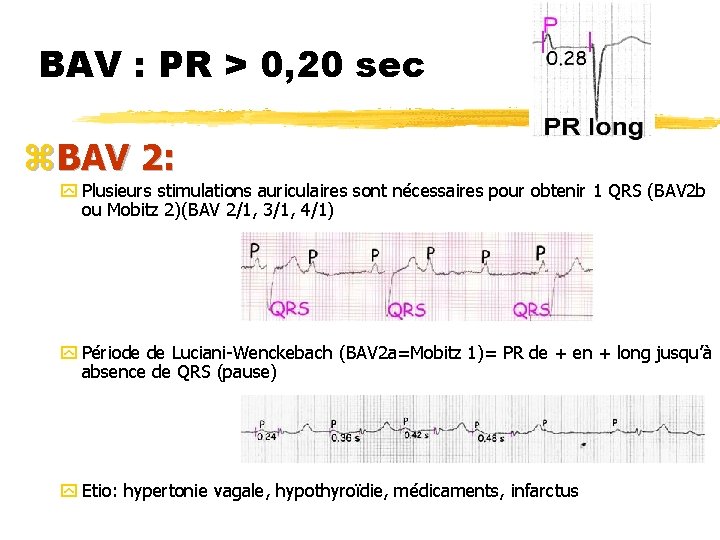
BAV : PR > 0, 20 sec z. BAV 2: y Plusieurs stimulations auriculaires sont nécessaires pour obtenir 1 QRS (BAV 2 b ou Mobitz 2)(BAV 2/1, 3/1, 4/1) y Période de Luciani-Wenckebach (BAV 2 a=Mobitz 1)= PR de + en + long jusqu’à absence de QRS (pause) y Etio: hypertonie vagale, hypothyroïdie, médicaments, infarctus

BAV 3 = BAV complet = dissociation AV z Rythme ventric nodal (60, QRS Nl) / ectopique (30 -40, QRS large), indépendante de la stimulation auriculaire z Etio: y Nné de mère lupique : x. Ac anti SSA, SSB, Ro passent placenta entre 18 et 22 SA x. Myocardite lupique définitive >> cortico mère / césa / pacemaker Nné y CPT grave: VU, TGV corrigée, CAV complet post-op y Toxique = digoxine / Infection = méningo, coxsackie, oreillons, adénov y Dégénératif = Sd de Kearns z Ttt: y Chez Nné si FC < 50 bpm = risque IC ou TDR ventriculaire y Isuprel (risque torsade de pointe) / EES par stimul endocavitaire y Pacemaker y Surveillance annuelle ECG, holter, Ep effort ; pacemeker si FC baisse
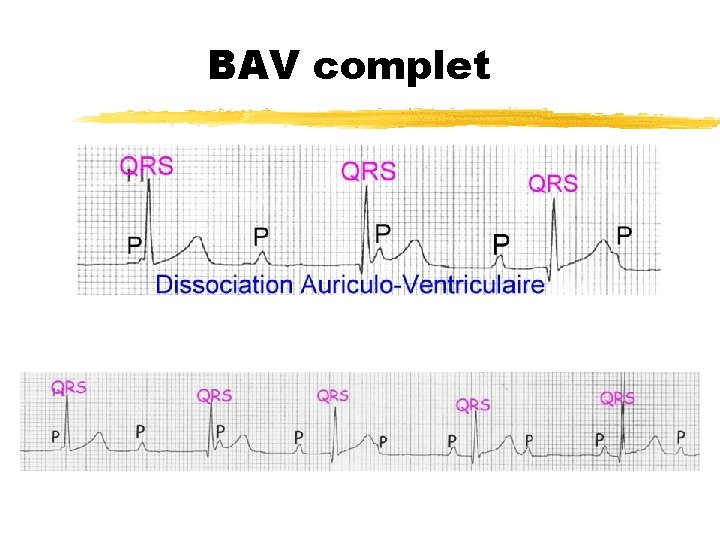
BAV complet

L’ECG de l’enfant TACHYCARDIES

Tachycardie supra-ventriculaire z. Naissance au dessus de la bifurcation de His: QRS fins < 80 ms z. Bonne tolérance initiale, puis épuisement VG >> IC dans 50% au diagnostic

Tachycardie supra-ventriculaire z 70% des TSV du Nsson = Bouveret = Tachy jonctionnelle par réentrée (P= QRS) y 250 à 320 bpm y. Réduction par manœuvre vagale ou striadyne y 50% WPW y. Récidive fréquente la 1ère année >> ttt d’entretien par digoxine ou cordarone 6 -12 mois y. Chez grand: ttt seulement si crises fréquentes
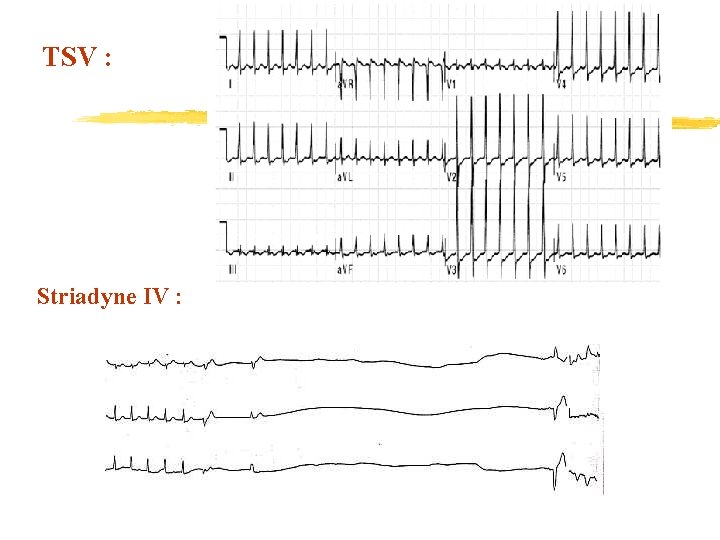
TSV : Striadyne IV :

Tachycardie supra-ventriculaire z 25% tachycardie atriale Nné-Nsson (P> QRS) y. FLUTTER néonatal x 300 -450 bpm, ondes F en dent de scie sans retour à la ligne isoélectrique x. Svt conduction 2/1 = bonne tolérance x. Digoxine / cordarone, pfs CEE 3 J/kg, stim oeso OG en rafale x. Ttt d’entretien qq mois puis guérison définitive sf x. Ebstein, myo. CPT, post OP Mustard-Senning

Tachycardie supra-ventriculaire z 25% tachycardie atriale Nné-Nsson (P> QRS) y. Foyer ectopique atrial = tachysystolie x+ rare, + réfractatire au ttt, guérit avec la croissance y. Tachycardie atriale chaotique x. Activité auriculaire polymorphe instable (FA, flutter) variation de la conduction AV et intra. V >> rythme très irrégulier x. Guérit avec la croissance

Tachycardie supra-ventriculaire z 5% tachycardie hissienne (P< QRS) y. Rares mais graves, congénital, pfs familiale y. Foyer ectopique dans tronc du faisceau de His y 150 à 280 bpm = diag tardif = 90% IC au diagnostic y. Dissociation AV: activité atriale + lente spontanée ou sous manœuvre vagale y. Risque évolution vers BAV !! y. Ttt difficile: amiodarone pour ralentir, flécaïne, rythmol; évolution progressivement favorable en plusieurs années

Tachycardies ventriculaires z Très rares chez le Nné z QRS larges, ondes P dissociées z TV monomorphes y ESV / TV en salve « de Gallavardin » y Bénignes sur cœur normal, disparaissent à l’effort y Éliminer QT long, tumeur, dysplasie arythmogène VD y Pas de ttt si asympto / cordarone si permanent et rapide z TV polymorphes y Tjs recher trouble ionique ou QT long congénital y FR de torsade de pointe ou de tr conduction AV >> mortalité ++ en période néonatale y Ttt = EES + B bloquant
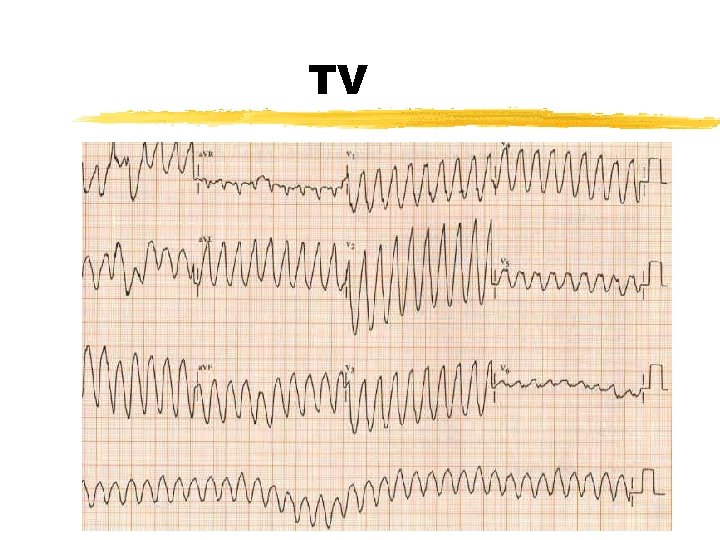
TV
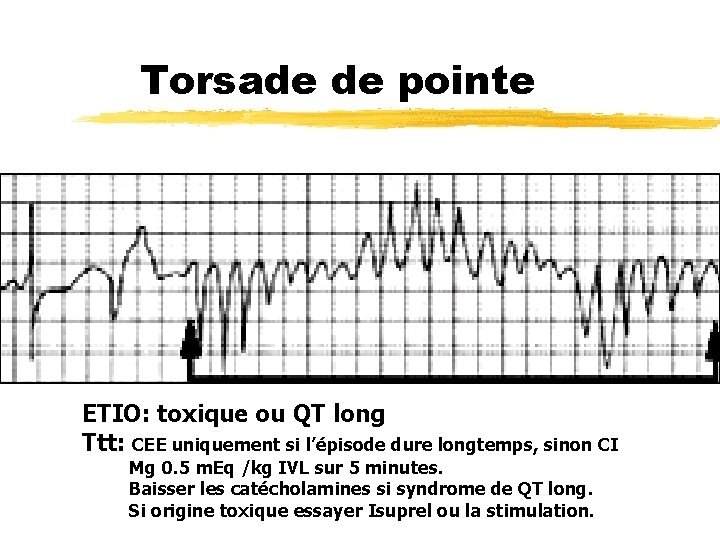
Torsade de pointe ETIO: toxique ou QT long Ttt: CEE uniquement si l’épisode dure longtemps, sinon CI Mg 0. 5 m. Eq /kg IVL sur 5 minutes. Baisser les catécholamines si syndrome de QT long. Si origine toxique essayer Isuprel ou la stimulation.

Conclusion : … facile quand on y pense ! z Auscultation au repos + signes d’IC z ECG z Echo cœur secondairement z TSV fréquentes yréduction par simple manœuvre vagale / striadyne y. Ttt médiacal efficace, en gal de courte durée z Brady + rares ydépister BAVc / QT long congénital

TDR de l’enfant Traitements

Signes d’IC = REA z. Asthénie, difficultés alimentaires z. Polypnée, sueurs, oedèmes z. TRC allongé, TA imprenable, cyanose avec sat normale = bas débit cardiaque z. HMG ++++++ y. REA y. VVP, dobutamine, adrénaline IVSE

Réduction d’une TSV z Sous enregistrement ECG continu (25 mm/s ou 50 mm/s) z Manœuvre vagale : compression oculaire (!) z Striadyne (ampoule 20 mg = 2 ml): y Antiarythmique vagomimétique, adénosine 5 tri. P y Réduit les tachy par réentrée, ralentit les autres TSV y 0, 5 à 1 mg/kg IVD renouvelable x. A jeûn = sonde naso-gastrique x!! Brady extrême = pause sinusale / BAV x(VVP, préparer atropine, ECG continu, matériel réa) x. Rarement: nausées, flush, céphalées, hyperpnée x. CI: asthme, insuf coronaire

Réduction d’une TSV z DIGOXINE y Chromotrope - sur le sinus, dromotrope - sur nd AV y Ampoule injectable pédiatrique 50µg/ml x. IV très LENT, seulement si défaillance cardiaque x. Dose de charge 5 à 15 µg/kg IV LENT y Solution buvable 50µg/ml, cp sécable 250µg x. PO en 2 ou 3 prises 2 x. Nné 15µg/kg/j, Nsson 10 µg/kg/j, enfant 7µg/kg/j y Digoxinémie 1 à 2 ng/ml après 2 ans, 2 à 4 ng/ml avant 2 ans xdosage initial puis seulement si suspicion surdosage (vomissements, vertiges, BAV, TDR…); imprégnation = onde u en V 5 -V 6 (ss déc descendant ST) y Entretien en 2 prises pdt 6 à 12 mois puis % y CI après 2 ans dans le WPW, CI dans BAV 2 -3 et si hyperexcitabilité ventric

Réduction d’une TSV z. CORDARONE y. JAMAIS EN IVD y. Dose de charge 500 mg/m² PO ou IV LENT y. PO 250 mg/ m 2 en 2 ou 3 prises y. Surveillance / 4 mois : thyroïde, ophtalmo, photosensibilisation y. Interaction avec digoxine et AVK (augmente tx) y. Imprégnation longue, ½ vie

TDR post-op z Troubles Ioniques ++ y Mg: O, 5 à 1 mg/kg IVL y K: recharge sur 3 h = 0, 5 à 1 mmol/kg IVL y Ca: 5 mg/kg Glu Ca IVL, 20 mg/kg Cl Ca IVL z Electrodes de stimulation épicardiques épicardiques = pacemaker externe y Idéalement électrodes stimulation AV, pfs auriculaires seules y À une fréquence supérieure à la fréquence auriculaire z Ttt d’une « vraie » TV (rare ++) y Xylocaïne IV 1 mg/ kg IVD puis 1 mg/kg/heure IVSE y CEE 1 -2 joules si mal tolérée y Cordarone.
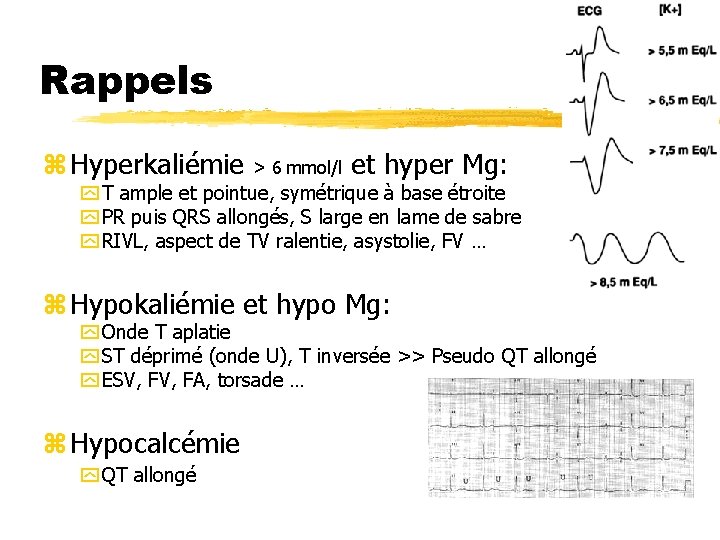
Rappels z Hyperkaliémie > 6 mmol/l et hyper Mg: y T ample et pointue, symétrique à base étroite y PR puis QRS allongés, S large en lame de sabre y RIVL, aspect de TV ralentie, asystolie, FV … z Hypokaliémie et hypo Mg: y Onde T aplatie y ST déprimé (onde U), T inversée >> Pseudo QT allongé y ESV, FA, torsade … z Hypocalcémie y QT allongé

- Slides: 40