Tromboembolismo Pulmonar SISTEMTICAS DE GUARDIA 2015 RESIDENCIA CLNICA

Tromboembolismo Pulmonar SISTEMÁTICAS DE GUARDIA 2015 RESIDENCIA CLÍNICA MÉDICA HOSPITAL DR. I. PIROVANO BRUKMAN, LEONEL

Objetivos �Comprender los mecanismos fisiopatológicos que se desarrollan en esta patología. �Aprehender las herramientas necesarias para sospechar y reconocer a los pacientes que puedan padecerla. �Adquirir los conceptos necesarios sobre una base racional, para poder aplicar un correcto algoritmo diagnóstico. �Incorporar los diferentes tratamientos posibles y lograr identificar sus indicaciones, de acuerdo a la situación clínica

Epidemiología �Tercer causa de muerte CV, luego de cardiopatía isquémica y ACV. �Incidencia en población general se ha incrementado (hombres > mujeres), y a su vez aumenta con la edad. �Mortalidad de 11 % en la primer hora. �Del porcentaje que sobrevive, solo en un 30% se llega al diagnóstico, y de ellos sólo un 8% muere. �Del 70% restante, no diagnosticado, la mortalidad alcanza el 30%.

�Patología frecuente, y de alta mortalidad… SOBRE TODO CUANDO NO SE DIAGNOSTICA Y NO SE INICIA UN TRATAMIENTO ADECUADO
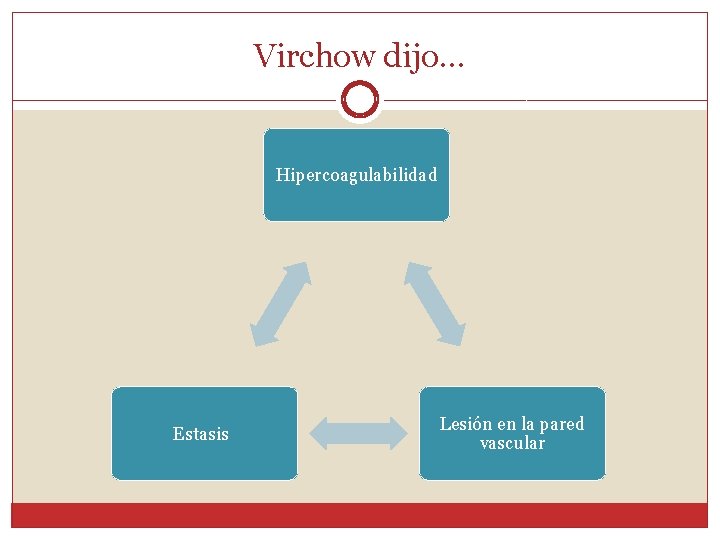
Virchow dijo… Hipercoagulabilidad Estasis Lesión en la pared vascular
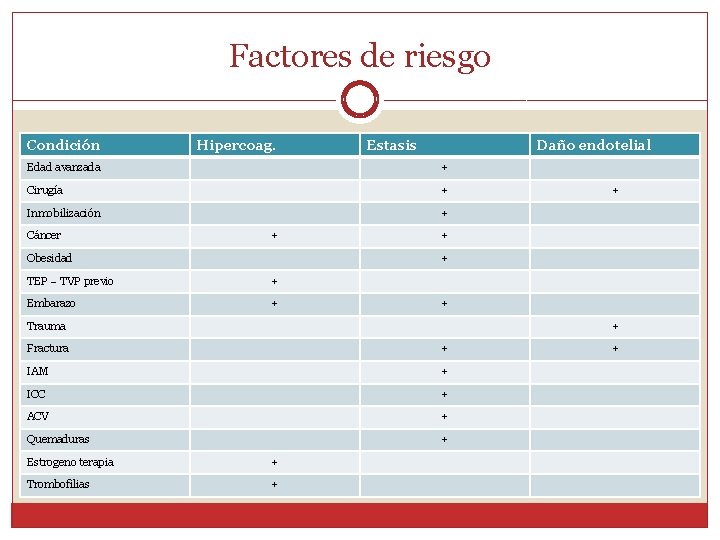
Factores de riesgo Condición Hipercoag. Estasis Daño endotelial Edad avanzada + Cirugía + Inmobilización + Cáncer + Obesidad + + + TEP – TVP previo + Embarazo + + Trauma + Fractura + IAM + ICC + ACV + Quemaduras + Estrogeno terapia + Trombofilias + +

Fisiopatología �El 90% de los TEP son a punta de partida de TVP de miembros inferiores. �Sólo un 11% de los TEP diagnosticados tienen evidencia clínica de TVP �Los factores de riesgo son compartidos con TVP, dado que ambas corresponden a la enfermedad tromboembólica venosa.

Fisiopatología �Podemos reconocer tres síndromes clínicos de acuerdo a sus consideraciones fisiopatológicas: Infarto pulmonar Cor- pulmonar Disnea inexplicada
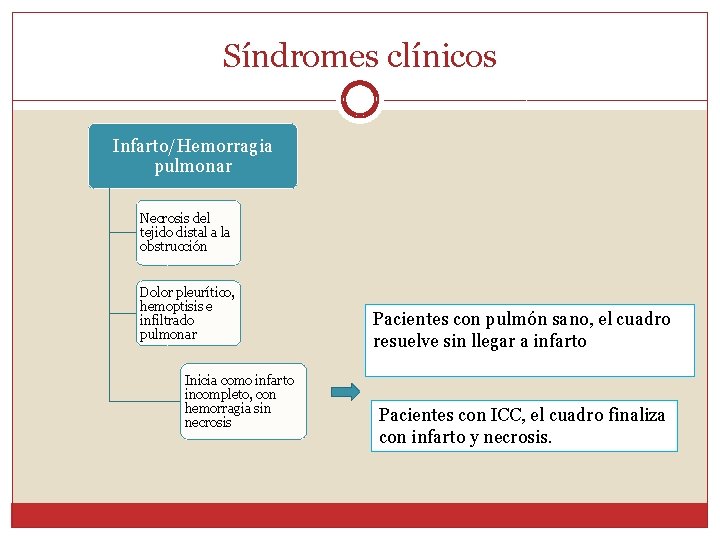
Síndromes clínicos Infarto/Hemorragia pulmonar Necrosis del tejido distal a la obstrucción Dolor pleurítico, hemoptisis e infiltrado pulmonar Inicia como infarto incompleto, con hemorragia sin necrosis Pacientes con pulmón sano, el cuadro resuelve sin llegar a infarto Pacientes con ICC, el cuadro finaliza con infarto y necrosis.
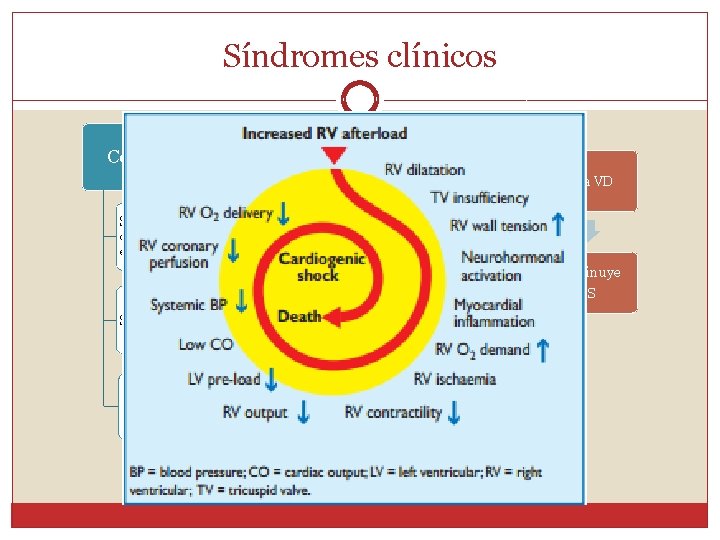
Síndromes clínicos Cor Pulmonar agudo TEP masivo Falla VD Shock y colapso circulatorio, con aumento de las presiones en cavidades derechas. Cae el GC Se da en casos de TEP masivo. Es característico el patrón en ECG: S 1 Q 3 T 3 Hipotensión/ colapso Disminuye VS
Síndromes clínicos Disnea aguda inexplicada El gran desafío diagnóstico Principalmente taquipnea y taquicardia Es importante el EAB: hipoxemia e hipocapnia
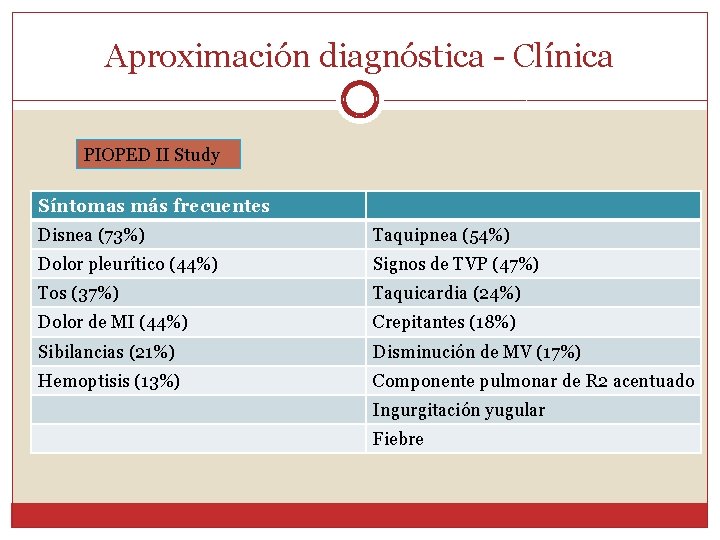
Aproximación diagnóstica - Clínica PIOPED II Study Síntomas más frecuentes Disnea (73%) Taquipnea (54%) Dolor pleurítico (44%) Signos de TVP (47%) Tos (37%) Taquicardia (24%) Dolor de MI (44%) Crepitantes (18%) Sibilancias (21%) Disminución de MV (17%) Hemoptisis (13%) Componente pulmonar de R 2 acentuado Ingurgitación yugular Fiebre
Aproximación diagnóstica - Laboratorio �HMG y química (Hallazgos inespecíficos) Leucocitosis, ERS elevada, LDH elevada �EAB art Lo más frecuente: hipoxemia e hipocapnia Hasta en un 18% es normal La hipoxemia es un marcador pronóstico y de severidad �BNP: valor diagnóstico limitado �Troponina Marca disfunción del VD Se asocia con pronóstico y severidad del TEP �Dímero D Altamente sensible, con alto VPN

Aproximación diagnóstica - Electrocardiograma �Las anormalidades en ECG son comunes, aunque poco específicas Lo más frecuente: taquicardia, cambios inespecíficos del ST y de la onda T Cambios que marcan mal pronóstico: arritmias auriculares, bradicardia, BCRD nuevo, Q en cara inf. , cambios del ST cara anterior con inversión de onda T S 1 Q 3 T 3 muy especifico: secundario a cor pulmonar agudo por TEP masivo BCRD nuevo: segundo hallazgo más especifico, se da en pacientes que complican con shock
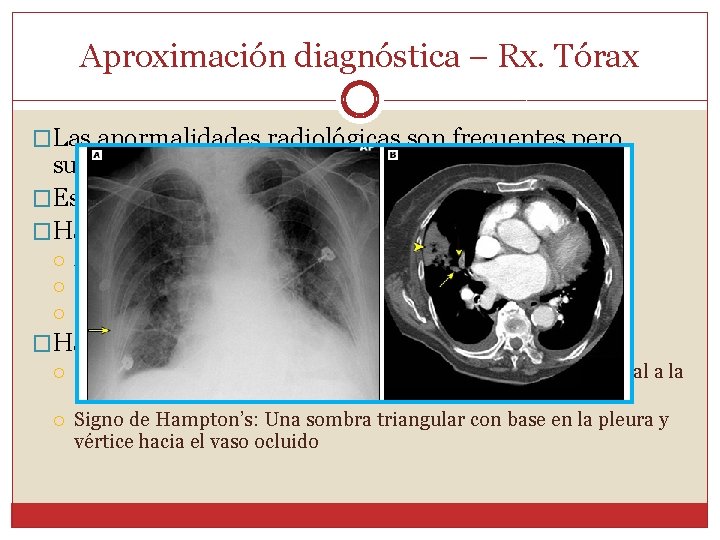
Aproximación diagnóstica – Rx. Tórax �Las anormalidades radiológicas son frecuentes pero suelen ser inespecíficas �Es importante para descartar otros diagnósticos �Hallazgos más comunes: Atelectasias, o anormalidades en parénquima Derrame pleural Cardiomegalia �Hallazgos más específicos Signo de Westermark: Zona de oligoemia en el parénquima distal a la oclusión. Signo de Hampton’s: Una sombra triangular con base en la pleura y vértice hacia el vaso ocluido

Clasificación AHA �TEP masivo: Hipotensión por más de 15’ o requerimiento de inotropicos no explicada por otra causa Ausencia de pulso, o bradicardia extrema (< 40 lpm) �TEP submasivo: ausencia de hipotensión pero Disfunción del VD: dilatación VD por ECO o TC, disfunción por ECO, o aumento de BNP Necrosis miocárdica: aumento de troponina �TEP bajo riesgo: sin descompensación hemodinámica, ni hallazgos clínicos, imagenológicos ni de laboratorio para disfunción de VD
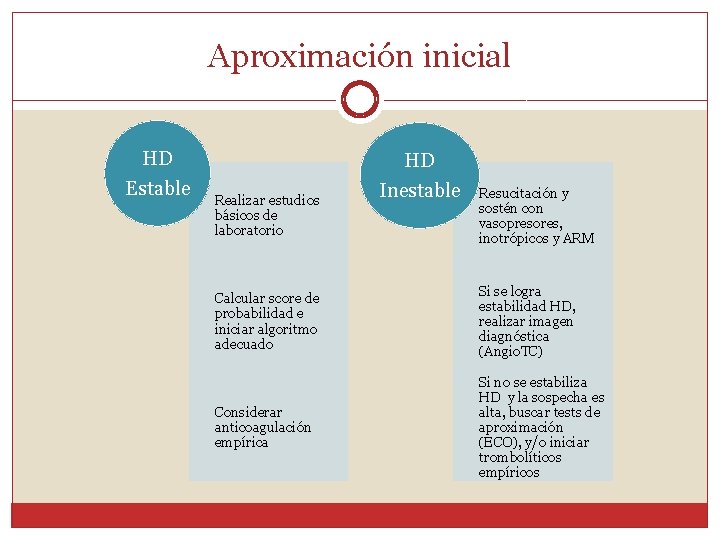
Aproximación inicial HD Estable Realizar estudios básicos de laboratorio HD Inestable Resucitación y sostén con vasopresores, inotrópicos y ARM Calcular score de probabilidad e iniciar algoritmo adecuado Si se logra estabilidad HD, realizar imagen diagnóstica (Angio. TC) Considerar anticoagulación empírica Si no se estabiliza HD y la sospecha es alta, buscar tests de aproximación (ECO), y/o iniciar trombolíticos empíricos

HDE- Algoritmos diagnósticos �Determinar la probabilidad clínica de TEP �El score más utilizado es el de Wells, y su modificación. Score de Wells Tradicional Síntomas de TVP 3 p Alto > 6 p Otros diagnósticos son menos probables 3 p Moderado 2 a 6 p Taquicardia (> 100 lpm) 1. 5 p Bajo < 2 p Inmovilización > a 3 días, o cirugía en el último 1. 5 p mes Modificado TVP/TEP previos 1. 5 p Hemoptisis 1 p Probable > 4 p Malignidad 1 p Improbable =< 4 p

HDE- Algoritmos diagnósticos �Pacientes con TEP improbable �Utilizar un test de alto VPN para decidir si continuar con otros estudios Dímero-D • <500 ng/ml excluye TEP • >500 ng/ml continuar la evaluación En pacientes con mayor probabilidad clínica de TEP, el Dímero D pierde VPN, por lo que no debería usarse.
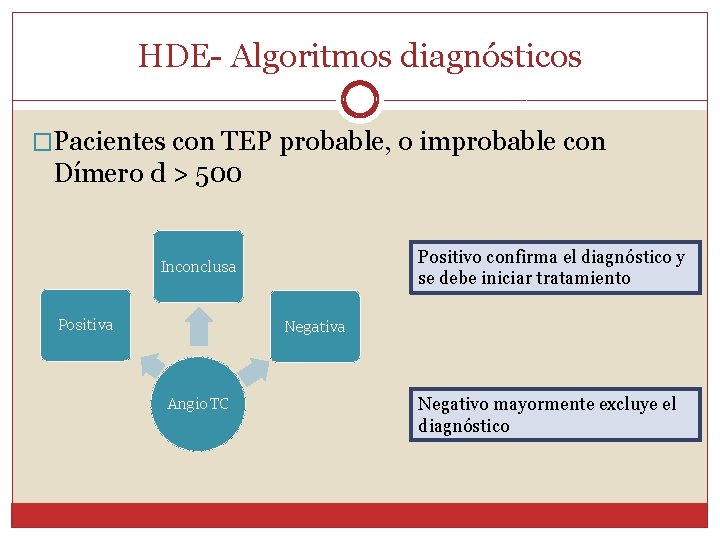
HDE- Algoritmos diagnósticos �Pacientes con TEP probable, o improbable con Dímero d > 500 Positivo confirma el diagnóstico y se debe iniciar tratamiento Inconclusa Positiva Negativa Angio. TC Negativo mayormente excluye el diagnóstico
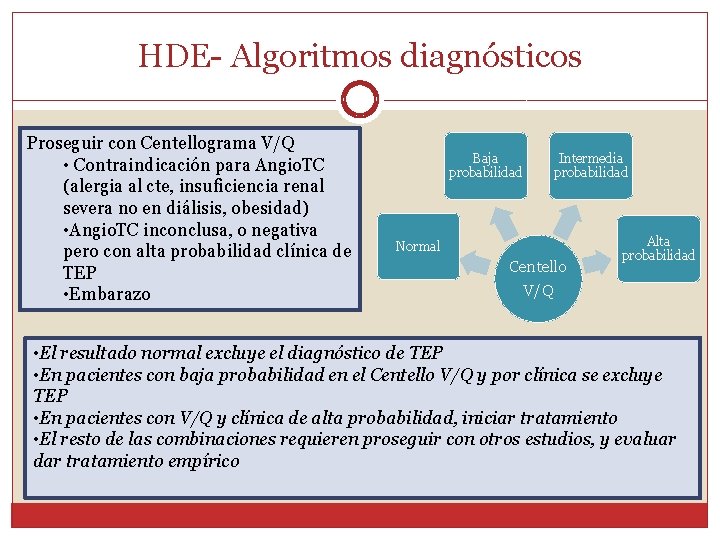
HDE- Algoritmos diagnósticos Proseguir con Centellograma V/Q • Contraindicación para Angio. TC (alergia al cte, insuficiencia renal severa no en diálisis, obesidad) • Angio. TC inconclusa, o negativa pero con alta probabilidad clínica de TEP • Embarazo Baja probabilidad Intermedia probabilidad Normal Centello V/Q Alta probabilidad • El resultado normal excluye el diagnóstico de TEP • En pacientes con baja probabilidad en el Centello V/Q y por clínica se excluye TEP • En pacientes con V/Q y clínica de alta probabilidad, iniciar tratamiento • El resto de las combinaciones requieren proseguir con otros estudios, y evaluar dar tratamiento empírico

HDE- Algoritmos diagnósticos �Angiografía pulmonar Históricamente el GOLD STANDARD. Supone menor sensibilidad para pequeños trombos que la Angio. TC Se reserva para casos de alta sospecha de TEP con TC y V/Q inconclusos Ventaja: permite eventualmente dar algún tratamiento. Desventaja: estudio invasivo, que utiliza mayor radiación que la TC �Angio RMN: Tiene baja sensibilidad, por lo que su uso es infrecuente

HDE- Algoritmos diagnósticos �Ecografía MMII No debe utilizarse como estudio inicial ante la sospecha de TEP Se reserva para casos de alta sospecha de TEP con TC y V/Q inconclusos, o contraindicados, para apoyar el inicio de tratamiento empírico �Ecocardiograma: No debe utilizarse en pacientes estables para confirmar el diagnóstico de forma rutinaria (Baja especificidad) Tiene utilidad en pacientes inestables o estables que no se pueden realizar otros estudios, o los cuales han sido inconclusos Permite evaluar la posibilidad de iniciar tratamiento empírico Es de utilidad en el TEP confirmado, para evaluar el pronóstico y la severidad

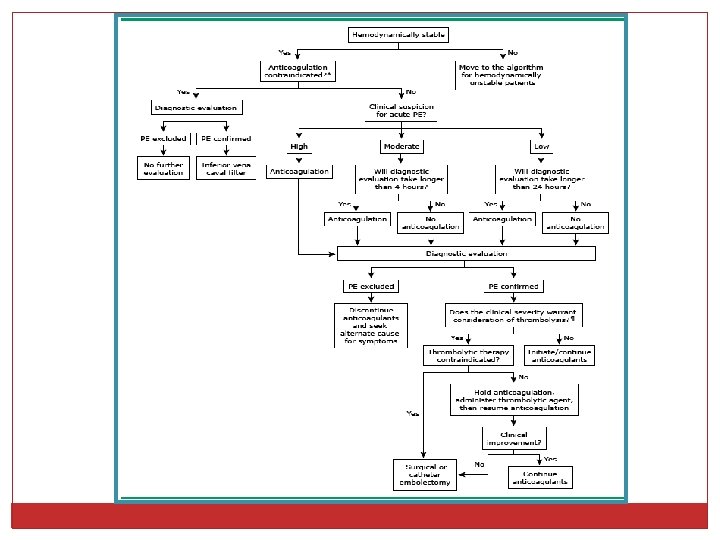
Tratamiento empírico �Pacientes hemodinámicamente inestables (TEP masivo) Hipotensión (<90 mm. Hg por más de 15’, uso de vasopresores, o signos claros de shock) Pacientes que logramos estabilizar � Iniciar HNF inmediatamente con alta sospecha � Moderada o baja sospecha, evaluar la disponibilidad del estudio diagnóstico para decidir la anticoagulación � Realizar estudio de imagen diagnóstico (Angio. TAC) Pacientes que continúan inestables � Con alta sospecha, evaluar Eco cardiograma bedside, y/o iniciar trombolíticos. Sino iniciar anticoagulación empírica � En pacientes con baja o moderada sospecha, decidir anticoagulación como en paciente estable. No se recomiendan trombolíticos

Tratamiento empírico �Pacientes hemodinámicamente estables Bajo riesgo de sangrado, considerar anticoagulación: � Alta sospecha (SW > 6) � Moderada sospecha (SW entre 2 y 6), cuando el estudio diagnóstico demorará más de 4 hs � Baja sospecha (SW < 2), cuando no obtengamos el diagnóstico por 24 hs Alto riesgo de sangrado (contraindicación para anticoagular) � Ser expeditivo en el diagnóstico, y evaluar otras alternativas terapéuticas (filtro de vena cava, embolectomía) Moderado riesgo de sangrado � Individualizar la decisión de acuerdo al cuadro clínico, la sospecha de TEP y la disponibilidad de estudios y otros tratamientos

Tratamiento- Anticoagulantes �HBPM y Fondaparinux son las opciones preferidas en pacientes estables. Entre ellas dos, de acuerdo a disponibilidad, costos, familiaridad, etc �HNF IV es apropiada ante pacientes con inestabilidad persistente, TEP masivo, alto riesgo de sangrado, obesidad mórbida, posibilidad de realizar trombolíticos �En clearence menor a 30, se prefiere HNF por falta de evidencia en las de bajo peso, y por mayor facilidad para monitorearla

Tratamiento definitivo �Hemodinámicamente estable Bajo riesgo de sangrado: anticoagulación Moderado a alto riesgo de sangrado: individualizar Contraindicación para anticoagular: filtro de vena cava inferior El uso de trombolíticos deberá ser individualizado en casos de TEP submasivo, con alto requerimiento de O 2, falla VD, etc.

Tratamiento definitivo �Hemodinámicamente inestable Trombolíticos sistémicos Trombolíticos dirigidos vía cateterismo Embolectomía: ante fallo terapéutico o contraindicación de trombolíticos

Tratamiento definitivo- Duración �Primer episodio: Factor de riesgo reversible: tratar por 3 meses No debido a una causa temporal � Si bajo o moderado riesgo de sangrado, tratar indefinidamente. � Con alto riesgo de sangrado, tratar 3 meses y reevaluar. �TEP recurrente: utilizar el mismo abordaje que los no provocados
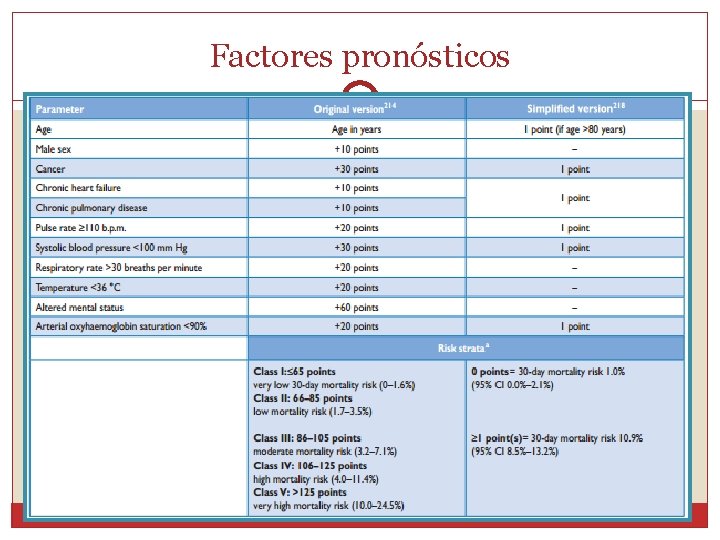
Factores pronósticos �Parámetros clínicos: los signos de falla del VD, incluso la taquicardia y algunas comorbilidades se asocian a mayor mortalidad temprana

Factores pronósticos �Eco cardiograma: signos de disfunción del VD se asocia con un aumento del riesgo de mortalidad a corto plazo en pacientes estables Dilatación del VD Aumento del VD-VI diametro Hipokinesia de la pared libre del VD Aumento de la velocidad de regurgitación del jet tricuspideo �TC: Puede detectar agrandamiento del VD como indicador de disfunción Se asocia a mayor mortalidad

Factores pronósticos �Biomarcadores Pro-BNP: refleja el compromiso hemodinámico y la disfunción del VD (VC: 600 pg/ml) Los niveles bajos de BNP se asocian con una evolución favorable en pacientes estables La elevación de la troponina se asocia a peor pronóstico, tanto en pacientes inestables como estables Los niveles bajos de troponina tienen alto VPN, asociándose a un curso clínico favorable.
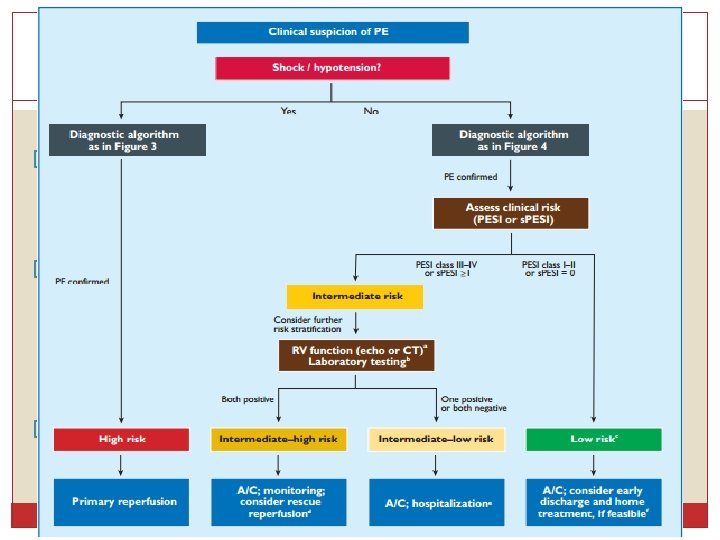
Estratificación de riesgo �Riesgo alto: inestabilidad hemodinámica (shock o hipotensión) �Riesgo intermedio: PESI >= III o s. PESI >= I Alto: disfunción VD por imagen + biomarcador positivo Bajo: Uno o ninguno de los dos factores. PESI < III y s. PESI 0 con algún factor positivo. �Riesgo bajo: PESI < III o s. PESI 0

Muchas gracias
- Slides: 35