Trieste 16 18 Aprile 2018 Apnee Centrali dubbi

Trieste 16 -18 Aprile 2018 Apnee Centrali: dubbi e certezze di una giovane pneumologa Dott. ssa Caterina Antonaglia S. C. Pneumologia Ospedali Riuniti di Trieste Pneumo Trieste 2018

Fisiopatologia delle apnee centrali Loop Gain Soglia Apnoica
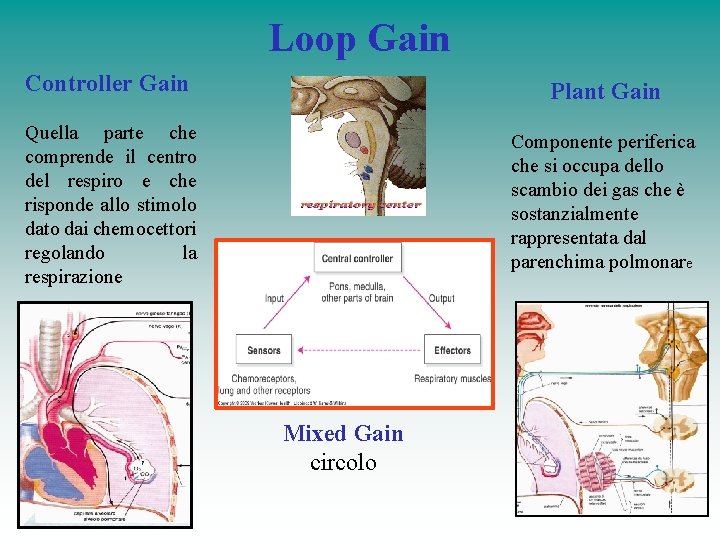
Loop Gain Controller Gain Plant Gain Quella parte che comprende il centro del respiro e che risponde allo stimolo dato dai chemocettori regolando la respirazione Componente periferica che si occupa dello scambio dei gas che è sostanzialmente rappresentata dal parenchima polmonare Mixed Gain circolo

Loop Gain • Loop Gain è definito come un meccanismo di feedback di un sistema di controllo ed è il rapporto tra risposta (grandezza della correzione) stimolo (grandezza del disturbo) • Alto Loop Gain: maggiore risposta a piccoli stimoli instabilità ventilatoria – periodismo- p. CO 2 al di sotto della soglia apnoica • Basso Loop Gain: minore sensibilità agli stimoli – ipoventilazione- p. CO 2 elevata Atul Malhotra MD and Robert L Owens MD. What Is Central Sleep Apnea? RESPIRATORY CARE • SEPTEMBER 2010 VOL 55 NO 9

Fisiopatologia delle apnee centrali • Un respiro instabile causato da un alto loop gain predispone all’iperventilazione e a cadute della Pa. CO 2 sotto la soglia apnoica. Quando questo avviene si genera un apnea centrale • Una ridotta risposta del sistema ventilatorio causata da un ridotto stimolo neuronale può invece determinare un pattern di ipoventilazione. W. T. Mc. Nicholas, M. R. Bonsignore. European respiratori monograph. Sleep Apnoea Number 50/december 2010

Soglia apnoica • I chemocettori del troncoencefalo controllano il ritmo respiratorio sulla base della differenza tra i livelli ematici di anidride carbonica (Pa. CO 2) ed un valore di CO 2 liquorale definito soglia apnoica • quando la Pa. CO 2 scende al di sotto di tale soglia il sistema di feedback (chemocettori-sangue-apparato respiratorio) determina ipoventilazione e ritenzione di CO 2 per prevenire variazioni nel p. H e genera un’apnea W. T. Mc. Nicholas, M. R. Bonsignore. European respiratori monograph. Sleep Apnoea Number 50/december 2010

Fisiopatologia delle apnee centrali Durante il sonno • la risposta ventilatoria alle modifiche della p. CO 2 e della p. O 2 è regolata pressochè solo dalla risposta metabolica alla CO 2 • il minor fabbisogno metabolico si associa ad una riduzione della ventilazione minuto e ad un lieve rialzo della p. CO 2 al di sopra della soglia apnoica. • nei soggetti sani le apnee centrali sono sporadiche perché un preciso rapporto tra ventilazione, volume polmonare, gittata cardiaca e attività nervosa mantiene stabile la p. CO 2 O. Resta. Disturbi respiratori nel sonno, OSAS e non solo. 2013

Definizione Central sleep apnea (CSA) is defined by the cessation of air flow without respiratory effort. This condition is in contrast to obstructive sleep apnea (OSA), in which ongoing respiratory effort is present during respiratory events. Definition, discrimination, diagnosis and treatment of central breathing disturbances during sleep TASK FORCE REPORT ERS STATEMENT Eur Respir J 2017; 49: 1600959
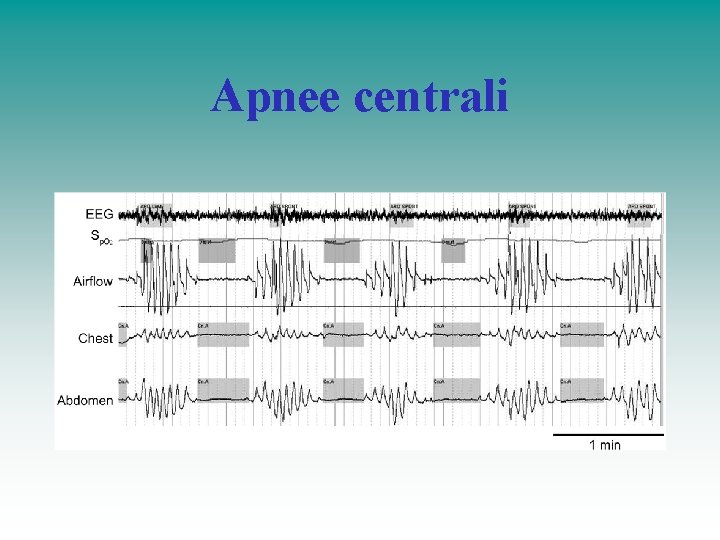
Apnee centrali

Classificazione fisiopatologica Hypercapnic Associata a ipoventilazione diurna (ipercapnia), diminuita risposta alla ipercapnia, include pazienti Won’t breathe “Can’t Breathe” A. Central hypoventilation • Congenital central hypoventilation syndrome (sindrome di Ondine) • Idiopathic central hypoventilation syndrome • Brain tumors, cerebrovascular disease • Structural brain disorders—Chiari’s syndrome • Apnea of infancy B. Medication-induced central sleep apnea (narcotics/opiates) • Central sleep apnea with normal or increased daytime PCO 2 • Complex sleep apnea (treatment emergent or persistent central sleep apnea) C. Obesity hypoventilation syndrome A. Restrictive thoracic cage disorders B. Neuromuscular disorders • Motor neurone disease including poliomyelitis • Neuropathy • Neuromuscular junction disorders (myasthenia gravis) • Myopathy (muscular dystrophy) W. T. Mc. Nicholas, M. R. Bonsignore. European respiratori monograph. Sleep Apnoea Number 50/december 2010

Classificazione fisiopatologica Nonhypercapnic Non associata a ipoventilazione (livelli di p. CO 2 normali o ridotti) Aumentata risposta alla ipercapnia Livelli di Pa. CO 2 aumentano durante il sonno, brevi risvegli accompagnati da iperventilazione che riduce i livelli di Pa. CO 2 al di sotto della soglia panoica generando una apnea centrale. Include i pazienti con: 1 - Idiopathic CSA 2 - Post-arousal CSA. 3 - Congestive Heart Failure 4 - Sleep At High Altitude 5 -Complex sleep apnea (treatment emergent or persistent sleep apnea) W. T. Mc. Nicholas, M. R. Bonsignore. European respiratori monograph. Sleep Apnoea Number 50/december 2010

Sindrome delle apnee centrali La sindrome delle apnee centrali (CSA) non è una singola entità ma include un gruppo di disturbi caratterizzati dalla presenza di apnee centrali durante il sonno Apnee centrali ed ipoventilazione condividono gli estremi dello stesso processo patogenetico


Epidemiologia • La CSA è presente tra il 5 ed 10% dei pazienti affetti da disturbi del sonno. • Il 12% di pazienti adulti con insonnia ha la CSA • Più comuni le forme secondarie (scompenso cardiaco e patologie neurologiche) • Forme presenti in individui sani sono le apnee in alta quota e quelle dell’addormentamento

Fattori di rischio • Elevati valori di CO 2 • Disturbi del sonno: aumentata frequenza di alternarsi tra sonno e veglia • Sesso Maschile: gli uomini hanno una più alta soglia apnoica durante il sonno NREM • Età per maggiore prevalenza dei disturbi che predispongono alle apnee centrali (scompenso, malattie neurologiche, disturbi sonno veglia, altitudine) • Farmaci

Sintomi • • Asintomatici Eccesiva sonnolenza Insonnia Disturbi del sonno con ripetuti risvegli più con dispnea parossistica piuttosto che con apnee riferite • Cefalea mattutina • Scarsa concentrazione

Central Breathing Disturbances during sleep Apnee centrali Quale è la terapia? o Quale è la causa?


High-altitude periodic breathing • È una risposta fisiologica secondaria all’ipossia barometrica che di solito si autolimita. • Respiro periodico, cicli di apnee centrali intervallati da iperpenea, che si manifesta in alta quota (4000 a 7600). • Apnee più brevi dei canonici 10 sec. • Severità correlata all’altitudine, alla velocità di ascesa, predisposizione individuale. Le persone con maggiore chemoresponsività sono predisposte. • Più comune negli uomini. • Terapia: Ossigeno ed acetazolamide nei soggetti sani oppure CPAP + acetazolamide Rexford T. Muza. J Central sleep apnoea—a clinical review Thorac Dis 2015; 7(5): 930 -937

Sleep-Onset Central Apneas • Episodi ripetitivi di apnee centrali che possono verificarsi se la PCO 2 fluttua sopra o sotto la soglia apnoica. • Eventi transitori che scompaiono a sonno stabilizzato • La frequenza di quate apnee deve essere inferiore a 5 eventi per ora di sonno. • Episodi ripetuti di apnee centrali si hanno nei pazienti con insonnia

Central Sleep Apnea Related to Medication Use • Oppiacei o agonisti dei recettori u che hanno azione depressiva diretta sul centro del respiro (nei pazienti in metadone c’è una prevalenza di apnee centrali del 30%) • In acuto azione depressiva del centro del respiro (ostruttive) in cronico ridotta risposta alla CO 2 • Determinano una ipercapnia ed una marcata ipossemia • Sono di solito tipiche nei pz che seguono terapie per dolori cronici oppure nei programmi di utilizzo di metadone per disuassefazione • Azione dose dipendente. • Trattamento ASV (se ipocapnici) o Bilevel (ipercapnici) Jeremy E. Orr 1, Atul Malhotra 1, and Scott A. Sands Pathogenesis of Central and Complex Sleep Apnoea Respirology. 2017 January
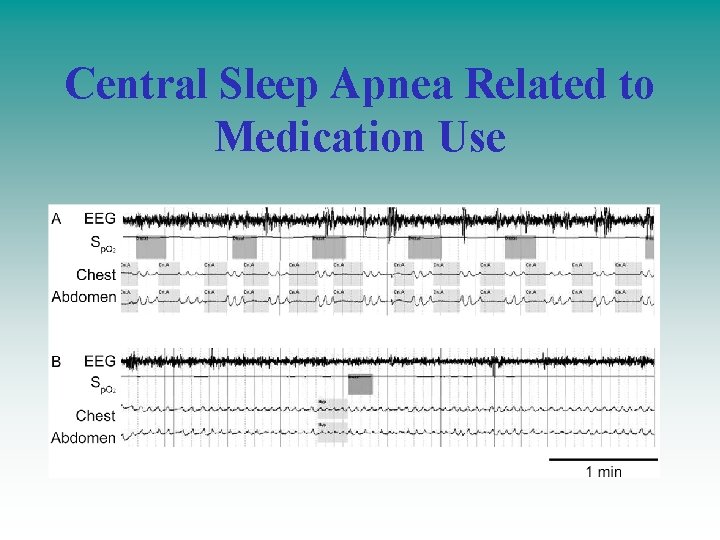
Central Sleep Apnea Related to Medication Use

Idiopathic Central Sleep Apnea • Patologia rara non associata a russamento • Pazienti non obesi anche se con sonnolenza diurna e stessi sintomi dell’OSA • Pazienti ipocapnici (arousals ed iperventilazione che fanno cadere il valore della PCO 2 al di sotto della soglia apnoica) • Terapia: acetazolamide, Zolpidem, CPAP o ASV

Complex Sleep Apnea “It is defined as the presence of primarily obstructive sleep apnea (OSA) on the diagnostic sleep study, significant resolution of obstructive events with CPAP titration but emergence or persistence of central events during PAP treatment with a central apnea index (CAI) ≥ 5/hr and greater than 50% of events being central and the results cannot be better explained by another CSA disorder. ” M. Jeffery Mador. Emergent central sleep apnea during CPAP therapyclinical implications. J Thoraic Dis. 2017 Nov; 9(11): 4182– 4184.

Complex Sleep Apnea • Le apnee centrali post trattamento compaiono nel 3. 5% dei casi di questi solo il 20% le avrà a lungo termine • Scompaiono dopo 1 -3 mesi circa, spesso conseguenza di un over treatment • Sono la maggiore causa di scarsa compliance alla terapia • Sono più comuni nei pz con insonnia o con gli aurousals • Se persistenti la terapia di scelta è la ASV M. Jeffery Mador. Emergent central sleep apnea during CPAP therapyclinical implications. J Thoraic Dis. 2017 Nov; 9(11): 4182– 4184.

Hypoventilation • Ipoventilazione è definita come un livello di ventilazione alveolare non sufficiente per mantenere valori di PCO 2 e PO 2 nel range. • Pa. CO 2 ≥ 10 mm Hg (rispetto al basale) o maggiore di 55 mm. Hg Comprende 3 patologie • Obesity hypoventilation syndrome OHS • Hypoventilation secondary to neurological disease • Congenital Hypoventilation Syndrome

Obesity hypoventilation syndrome OHS • Pa. CO 2 > 45, obesità ed ipoventilazione in assenza di altre cause • Terapia: l’utilizzo della CPAP ha un razionale tuttavia ha un alta incidenza di fallimento rispetto alla NIV

Hypoventilation secondary to neurological disease • Danno dell’asse neuromotorio, il centro del respiro è stabile ma la trasmissione nervosa o la forza muscolare o la meccanica toraco-diaframmatica sono alterate • SLA, Miopatie (Steiner, Duchenne, Pompe) • NIV in PSV migliora lo scambio dei gas, i sintomi, la qualità della vita

Congenital Hypoventilation Syndrome • La Maledizione di Ondine, è un disturbo raro del sonno con disfunzione del sistema nervoso autonomo e mancato controllo della ventilazione durante il sonno, gene responsabile PHOX 2 B, situato sul cromosoma 4. • Ne esiste una forma più rara Late on set con clinica più sfumata ma in cui i pazienti nel sonno ipoventilano e diventano ipercapnici

CSA secondarie Disordini endocrini (es diabete mellito, acromegaly, mixedema) Insufficienza renale terminale (legato all’accumolo di liquidi o al coesistente scompenso cardiaco) Secondarie a patologie neurologiche • Disfunzione autonomica del Parkinson, Shy-Drager syndrome, Diabete Mellito • Tumori cerebrali o infarcimento emorragico • Encefaliti, SLA, traumi cerebrali • Malattie neuromuscolari (miastenia gravis, altre miopatie) • Poliomielite ed esiti • Stroke (scompaiono dopo 3/6 mesi, significato prognostico non chiaro) Secondarie a patologie polmonari • ILD (poche evidenze, soprattutto desaturazioni marcate) • Ipertensione polmonare (secondaria a tromboembolismo e COPD, congestione polmonare, ridotto tempo di circolo, chemosensibilità dei recettori. Non noto il ruolo prognostico. Terapia: ossigeno e acetazolamide) Definition, discrimination, diagnosis and treatment of central breathingdisturbances during sleep TASK FORCE REPORT ERS STATEMENTEur Respir J 2017; 49: 1600959
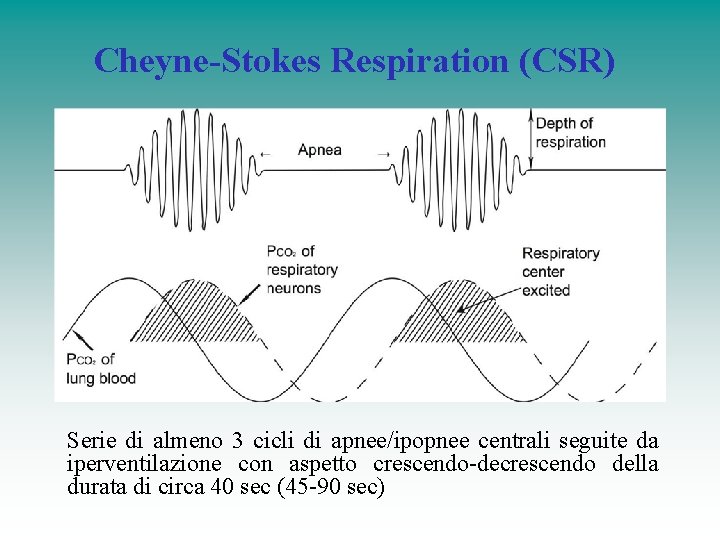
Cheyne-Stokes Respiration (CSR) Serie di almeno 3 cicli di apnee/ipopnee centrali seguite da iperventilazione con aspetto crescendo-decrescendo della durata di circa 40 sec (45 -90 sec)

Cheyne Stokes breathingcentral sleep apnea Meccanismo: Ridistribuzione dei liquidi al piccolo circolo quando il pz si sdraia Stimolazione dei recettori vagali polmonari provoca iperventilazione All’iperventilazione segue riduzione delle CO 2 Se la PCO 2 scende al di sotto della soglia si genera una apnea Successivo aumento della PCO 2 con secondaria iperventilazione compensatoria Tutto accentuate da • Instabilità del controllo della ventilazione • Lungo tempo di circolo, ridotti linelli di PCO 2 • Maggiore risposta del centro del respiro alla ipercapnia con caduta della p. CO 2 al di sotto della soglia apnoica

Central Sleep Apnea in cardiovascular disease • CSA sono frequenti nei pz affetti da Scompenso cardiaco sia con ridotta che normale FE • La prevalenza di CSA in pz con SC a ridotta FE è pari a 21 -37% ed è inversamemte proporzionale ad essa • La prevalenza del CSR aumenta anche in presenza di disfunzione diastolica • CSA è un fattore di rischio indipendente di mortalità (aritmie ventricolari) in particolare se AHI >30 • Non è stato dimostrato che il trattamento delle apnee centrali in questi pz riduca la mortalità Matthew T Naughton Cheyne- Stokes respiration: friend or foe? Thorax 2012

Cheyne Stokes breathing-central sleep apnea in cardiovascular disease Trattamento • Trattamento della cardiopatia di base • Ossigeno • CPAP migliora FE, qualità della vita, riduce attivazione simpatica, BNP • BPAP prevalenza delle CSA aumenta con la disfunzione diastolica • ASV normalizza ipocapnia, riduce BNP, riduce attività simpatica, aumento della mortalità in pz con FE < 45% Shin-ichi Momomura (MD, Ph. D, FJCC) Treatment of Cheyne—Stokes respiration—central sleep apnea in patients with heart failure. Journal of Cardiology (2012) 59, 110— 116
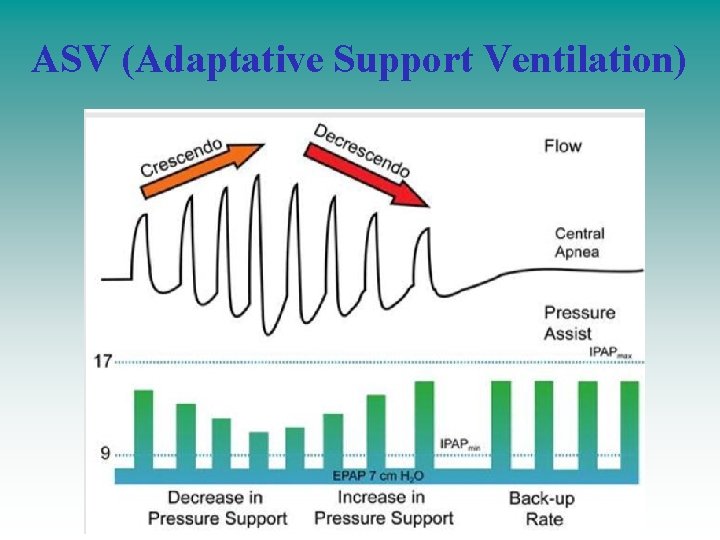
ASV (Adaptative Support Ventilation)

A total of 1325 patients were enrolled from February 2008 through May 2013 at 91 centers and were included in the intention-to-treat analysis; 659 patients were assigned to the control group and 666 to the adaptive servo-ventilation group n engl j med 373; 12 nejm. org September 17, 2015

CONCLUSIONS Adaptive servo-ventilation had no significant effect on the primary end point in patients who had heart failure with reduced ejection fraction and predominantly central sleep apnea, but cardiovascular mortality was increased with this therapy. n engl j med 373; 12 nejm. org September 17, 2015

Central Sleep Apnea in cardiovascular disease

Take Home Message • L’apnea centrale non è il bersaglio del trattamento ma il manifestarsi di una patologia sottostante • Capire la causa della apnea è il primo approccio terapeutico

Non tutte le apnee devono essere trattate. . .
- Slides: 40