TRATAMIENTO TUBERCULOSIS Miriam Nieto Guindo Octubre 2004 EPIDEMIOLOGIA

TRATAMIENTO TUBERCULOSIS Miriam Nieto Guindo Octubre 2004

EPIDEMIOLOGIA Mycobacterium tuberculosis*. . . aerobio estricto, intracelular facultativo, hombre único reservorio. Infección afecta principalmente pulmones (75 %), con pº latencia prolongado, no excesivamente contagiosa. • Incidencia superior a 8000 millones nuevos casos anuales, mueren 3 millones (ppal causa de muerte x ag infecciosos) • EUROPA, ENDEMIA ESTABLE – España: tasa 40 casos por 100000 habitantes años. (declarados 20) – Andalucía: 32 -35 casos/100000 hab. /año varón 25 -35 años, TB por 1º vez, localización pulmonar y diagnosticada en hospital, 25% casos asociado a VIH y ADVP

• FACTORES DESARROLLO ENFERMEDAD: – inmunodeprimidos – infancia/15 -25 años /ancianos – VIH • DETERMINANTES CONTAGIO – proximidad contacto • cohabitan infectados con tos productiva , < 50% probabilidades – infectividad fuente • detección x tinción en esputo contagioso, solo detectan x cultivo • no necesario cavitaciones, prueba RX normales • Infectados : 3 -4% desarrollan TUBERCULOSIS ACTIVA en < 1 año (VIH aumenta a un 30%) 5 -15% desarrollan más tarde

PRUEBA DIAGNOSTICO • A) PR. TUBERCULINA (intradermoreacción de Mantoux) • B) RX • C) PR. BACTERIOLOGICA Diagnostico certeza……. cultivo + M. Tuberculosis. “Casi certeza”…microscopia positiva + hallazgos radiologicos

INDICACIONES DE LA PRUEBA DE LA TUBERCULINA 1 Personas con lesiones radiológicas sugestivas de TB antigua curada 2 Personas con otros factores de riesgo para TB tal como diabetes mellitus, silicosis, tratamiento prolongado con corticoides u otros tratamientos inmunosupresores, cáncer de cabeza o cuello, neoplasias hematológicas (ej. leucemia o linfoma), insuficiencia renal crónica grave, gastrectomía o by-pass intestinal, síndrome de malabsorción crónico, o bajo peso (un 10% por debajo del peso ideal). 3 Convivientes y contactos de enfermos con TB 4 Empleados o residentes de instituciones tales como hospitales, correccionales, prisiones, asilos de ancianos, o centros para deshabituación de toxicómanos. 5 Inmigrantes procedentes de áreas del mundo donde la TB tiene una incidencia alta, particularmente los que residen en nuestro país menos de 5 año *No se recomienda como una prueba de 'screening' en el EMBARAZO, dado que el embarazo en sí mismo no aumenta el riesgo infección TB

INTERPRETACIÓN DE LA PRUEBA DE LA TUBERCULINA (MANTOUX) Induración < 5 mm Induración ≥ 5 mm Mantoux negativo Induración 5 -14 mm Mantoux positivo (Origen vacunal) Vacunados con BCG 2 No Vacunados 3 Induración ≥ 15 mm Mantoux positivo (Infección tuberculosa) (2) Valorar en todos los casos: - riesgo de infección al que haya podido estar sometido el vacunado (exposición a fuente bacilifera, prevalencia de infección de su comunidad), a mayor riesgo más probable que el origen no sea vacunal. - tiempo transcurrido de la vacunación: si hace más de 10 -15 años, menos probable que sea vacunal. - existencia de pruebas tuberculinas previas: cuanto más repetidas hayan sido, mayor estímulo de la sensibilidad tuberculínica vacunal y por tanto mayor duración y capacidad de respuesta. (3) Como la infección por micobacterias atípicas, en nuestro medio, no se ha demostrado que sea significativa, en este caso hay que aceptar que la sensibilidad tuberculínica es por infección tuberculosa natural.

CAUSAS DE ANERGIA TUBERCULINICA (falsos negativos) - Infecciones: Víricas (VIH, sarampión, varicela, parotiditis). Bacterianas (fiebre tifoidea, brucelosis, tos ferina, lepra). - Vacunación con virus vivos: sarampión, parotiditis, polio. - Insuficiencia renal crónica - Desnutrición importante -Enfermedades del tejido linfático: enfermedad de hodgkin, linfoma, leucemia, sarcoidosis. - Corticoterapia y otros tto. Inmunosupresores - Estrés, cirugía, quemados, enfermedad mental EFECTO BOOSTER Fenómeno de 'refuerzo' porque la primera prueba T. 'refuerza' la respuesta inmune que ha disminuido a lo largo de los años -Mayores de 55 años infectados hace mucho tº y vacunadas con BCG. -La primera vez que se les hace la PT da un resultado negativo se repite una segunda vez entre la 1ª y 3ª semana. El resultado de la segunda prueba es el que se considera 'el basal'. ¡¡¡No interpretar como una conversión reciente!!!

QUIMIOPROFILAXIS SECUNDARIA: evitar desarrolle enf. ISONIAZIDA una vez al día o dos veces en semana Eficacia 60 -98% (no T. activa en Mantoux +) en paciente alto riesgo evita desarrollo de enf y evita contagio (estudios epidemiológicos y EECC) Una vez en la vida: 6 meses 9 meses 12 meses adulto 300 mg/día niños 5 mg/kg (max 300 mg) portadores VIH CONTRAINDICACIONES - efectos secundarios importantes : hepatitis, lesiones cutáneas, neuropatía o reacciones alérgicas. - Contactos con paciente con TB resistente a INH. - Hepatopatia crónica grave. - Embarazo salvo excepciones

QUIMIOPROFILAXIS* PAUTA ALTERNATIVA CON RIFAMPICINA Rifampicina (10 mg/kg , máximo 600 mg/día) y pirazinamida (30 -35 mg/kg de peso) durante 2 meses QP CON PAUTAS CORTAS (VIH) 3 meses de INH y RIF 2 meses de RIF y PZ *han demostrado ser tan efectivas como pautas de INH de 6 a 12 meses. CON EVIDENCIA RADIOLÓGICA DE TB CURADA (CLASE IV) i. NMUNOCOMPETENTES estas personas se les debe administrar una pauta corta de QP con 4 fármacos durante 2 meses seguido de 2 fármacos durante 2 meses (en total 4 meses). . INMUNODEPRIMIDOS o con una historia previa de tratamiento anti-TB deberían recibir los 4 fármacos durante los 4 meses. Si la pauta de 4 fármacos no se puede utilizar se administra INH durante 12 meses.
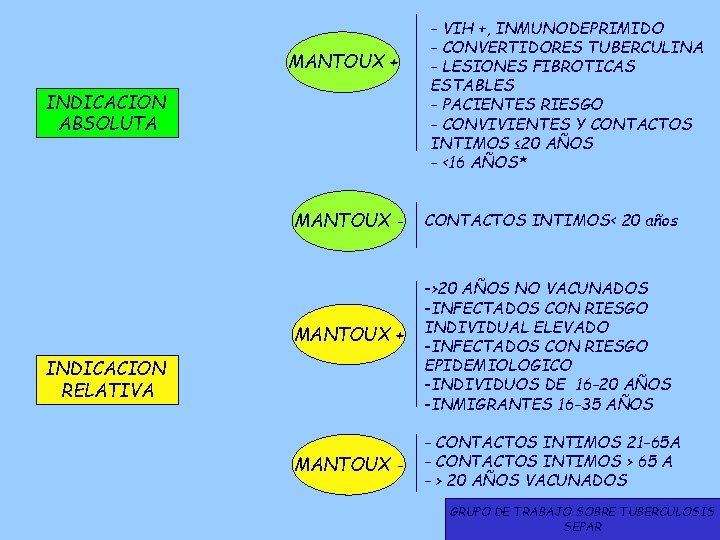
MANTOUX + INDICACION ABSOLUTA MANTOUX - MANTOUX + INDICACION RELATIVA MANTOUX - - VIH +, INMUNODEPRIMIDO - CONVERTIDORES TUBERCULINA - LESIONES FIBROTICAS ESTABLES - PACIENTES RIESGO - CONVIVIENTES Y CONTACTOS INTIMOS ≤ 20 AÑOS - <16 AÑOS* CONTACTOS INTIMOS< 20 años ->20 AÑOS NO VACUNADOS -INFECTADOS CON RIESGO INDIVIDUAL ELEVADO -INFECTADOS CON RIESGO EPIDEMIOLOGICO -INDIVIDUOS DE 16 -20 AÑOS -INMIGRANTES 16 -35 AÑOS - CONTACTOS INTIMOS 21 -65 A - CONTACTOS INTIMOS > 65 A - > 20 AÑOS VACUNADOS GRUPO DE TRABAJO SOBRE TUBERCULOSIS SEPAR

VACUNA BCG • EFICACIA – EECC (antiguos) eficacia 0 -80% – Estudios epidemiológicos casos-control Niños los protege de las formas graves Adultos eficacia no establecida – Abandono: • Dudosa eficacia (casos en personas infectadas) • Interfiere pr. Tuberculina (10 años) • INDICADA GRUPO TRABAJO TUBERCULOSIS ESPAÑA • Niños y jóvenes contactos íntimos y prolongadas con enfermos baciliferos • Trabajadores contactos frecuentes con pacientes tuberculosos o muestras biológicas Contraindicada: tuberculosis, inmunodeficiencia, VIH +

TRATAMIENTO TERAPIA COMBINADA y PROLONGADO Dos fases: - fase inicial o intensiva (3 Fcos) impedir el desarrollo de mutantes resistentes entre los bacilos que existen en el huésped. -fase de consolidación o continuación (2 fcos) ya conseguida la reducción del mayor número de bacilos posible. 1ª LINEA: 2 meses ISONIAZIDA PIRAZINAMDA RIFAMPICINA 4 meses ISONIAZIDA RIFAMPICINA* * Se ha de administrar, siempre que sea posible, en ayunas, y no ingerir ningún alimento hasta que no hayan pasado 15 -30 minutos

PAUTA INTERMITENTE* - Pauta intermitente de 9 meses 1 RHE o S / 8 R 2 H 2 Los resultados son similares a los de la pauta continua, si bien los efectos adversos son un poco más importantes. - Pauta intermitente de 6 meses: - Pautas con fase inicial diaria 2 HRZ /4 H 3 R 3 2 HRZ /4 H 2 R 2 - Pautas totalmente intermitentes 2 E 3 H 3 R 3 Z 3 / 4 H 3 R 3 2 S 3 H 3 R 3 Z 3 / 4 H 3 R 3 *Administracion estrechamente supervisada, dos o tres veces en semana

RECAÍDAS 1)período corto de tiempo, retratado con misma combinación, en espera del antibiograma, la duración a 9 meses 2) probable que se hayan creado resistencias adquiridas. reiniciar pauta con fármacos nunca utilizados anteriormente, y posteriormente ajustar el tratamiento según las pruebas de sensibilidad. LA QUIMIOTERAPIA INICIAL FRACASA Utilizando durante los primeros 3 o 4 meses, por lo menos 3 fármacos a las cuales su bacilo sea probablemente sensible: fármacos que nunca haya recibido antes y que no tengan resistencia cruzada. Después se continuará con 2 fármacos. Uno de ellos debe ser por lo menos un aminoglucosido. La eficacia se mide no por tº tto sino 2 -3 cultivos – consecutivos, minimo 12 meses TUBERCULOSIS RESISTENTE a) resistencia a fármacos extensa, b) enfermedad suficientemente localizada, , c) suficiente actividad antibiótica para disminuir el inóculo micobacteriano

Pautas alternativas tto T. resistente Resistencia H 2 ZRE/ 10 RE (C) 2 SER /10 RE 2 SZRE / 7 RE (A) Resistencia Z 2 ERH/7 RE (A) Resistencia R 2 ZHE/ 16 HE (C) **(12 meses) 2 SHE / 16 HE Resistencia R H 3 SZE (Of) / ZE (Of) (18) **(18 -24 meses) Resistencia SH 2 ZRE / 10 RE (C) Resistencia múltiple individualizar, consulta con centro especializado

PEDIATRIA • MUESTRA: aspirado gástrico 1ª hora mañana • TRATAMIENTO: Mismo esquema terapeutico, ajustando dosis. (incluso pauta semanal) • * Evitar < 5 años ETAMBUTOL dificultad evaluar toxicidad ocular. en caso de prescribirse E la dosis será de 20 mg/Kg/día. • RECIÉN NACIDOS de madres con tuberculosis pulmonar activa, la tuberculosis congénita es muy rara, pero no la transimisión perinatal. ISONIAZIDA 3 meses y después proceder como en la QP primaria. (PT: - y RX: normal, parar la H).
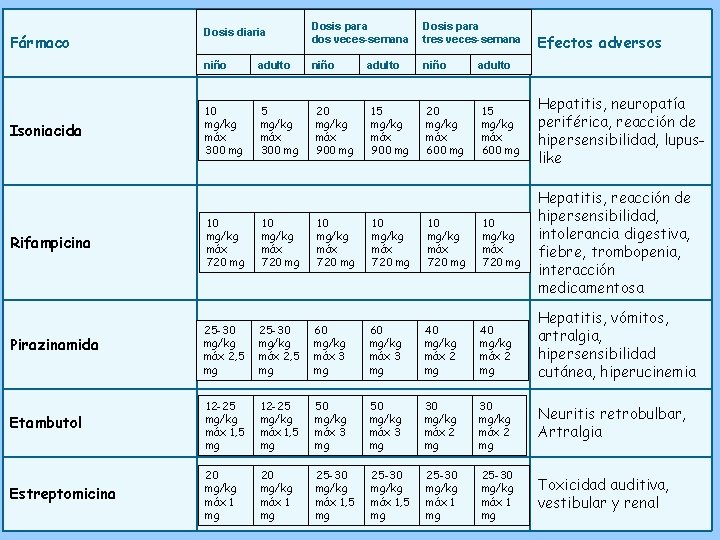
Fármaco Isoniacida Dosis diaria Dosis para dos veces-semana Dosis para tres veces-semana niño adulto niño 10 mg/kg máx 300 mg 5 mg/kg máx 300 mg 20 mg/kg máx 900 mg adulto 15 mg/kg máx 900 mg 20 mg/kg máx 600 mg Efectos adversos adulto 15 mg/kg máx 600 mg Hepatitis, neuropatía periférica, reacción de hipersensibilidad, lupuslike Rifampicina 10 mg/kg máx 720 mg 10 mg/kg máx 720 mg Hepatitis, reacción de hipersensibilidad, intolerancia digestiva, fiebre, trombopenia, interacción medicamentosa Pirazinamida 25 -30 mg/kg máx 2, 5 mg 60 mg/kg máx 3 mg 40 mg/kg máx 2 mg Hepatitis, vómitos, artralgia, hipersensibilidad cutánea, hiperucinemia Etambutol 12 -25 mg/kg máx 1, 5 mg 50 mg/kg máx 3 mg 30 mg/kg máx 2 mg Neuritis retrobulbar, Artralgia Estreptomicina 20 mg/kg máx 1 mg 25 -30 mg/kg máx 1, 5 mg 25 -30 mg/kg máx 1 mg Toxicidad auditiva, vestibular y renal

EMBARAZO/LACTANCIA • QUIMIOPROFILAXIS – Indicacion ABSOLUTA (VIH y contacto intimo pac bacilifero), si no postponer. * *Adm Isoniazida con Piridoxina, para prevenir neurotoxicidad • TRATAMIENTO 9 meses con RHE *Evitar Estreptomicina y otros AG: ototoxicidad feto NO CONTRAINDICADO LACTANCIA, pasan en escasa cantidad.

ENF. HEPATICA CRONICA Se PUEDE INICIAR TTO: • Hasta con niveles: » transaminasas 5 veces por encima. » enzimas citolisis o colestasis >5 veces normal Pirazinamida + Etambutol + RFM o Isoniazida 2 meses Etambutol+ RFM o Isoniazida min. 12 meses (hasta 6 meses despues ultimo cultivo +) *La eleccion teniendo en cuenta: RFM (colestasis), Isoniazida (citolisis) *Monitorizar hepatopatia con I, Z, R • ALTERACION COAGULACION GRAVE: NO USAR ISONAZIDA NI RIFAMPICINA

INSUFICIENCIA RENAL RFM+ISONIAZIDA+ETAMBUTOL 2 meses RFM+ ISONIAZIDA min. 7 meses DOSIFICACION SEGÚN FUNCION RENAL Fármaco Ligera/Moderada Severa Isoniacida 300 mg/día Rifampicina 600 mg/día Piracinamida 1, 5 g/día 2 -2, 5 g/3 v/semana* Estreptomicina 1, 5 g/día 0, 75 g/3 v/semana** * administrar 24 h antes de diálisis (40 mg/kg) ** administrar 6 -8 h antes de diálisis Etambutol - eliminacion renal, por su actividad antituberculosa inferior a la de S, y su riesgo potencial de toxicidad en caso de sobredosificación es mayor (ceguera versus toxicidad vestibular), es preferible utilizar S en caso de que se requiera un cuarto fármaco • - en diálisis tres días por semana, dosis de 25 mg /kg, 4 -6 horas antes de la diálisis.

VIH • DIFERENCIAS CLINICAS ü Patogenia. 1) por reactivación de una infección latente: coinfectadas tienen un riesgo muy elevado 2) por rápida progresión de una infección de reciente adquisición: ü 70% de los casos la tuberculosis extrapulmonar supone el criterio definitorio de SIDA ü 20 -45% casos tuberculosis/20 -50% VIH padecen tuberculosis ü Los síntomas y signos inespecíficos y no permiten distinguir la enfermedad de otras infecciones oportunistas

VIH QUIMIOPFX (Consejo Asesor Nacional del Plan sobre SIDA) -Mantoux > 5 mm -Mantoux <5 mm y anérgico. (No anergia repetir prueba cada 6 -12 meses) - Conversión reacción tuberculina - Contacto intimo pac. bacilíferos positivos Isoniacida diaria (300 mg/día) durante 6 -12 meses, o Rifampicina (600 mg) + Pirazinamida (25 mg/kg/clía) durante 2 meses ESQUEMA TTO RHZ 9 MESES

VIH INTOLERANCIA O RESISTENCIA A ISONIACIDA : Rifampicina (600 mg) + Pirazinamida (25 mg/kg) durante 2 meses Rifampicina (600 mg) durante 4 meses TUBERCULOSIS MULTIRRESISTENTE: Pirazinamida (25 mg/kg) + Ofloxacino (600 -800 mg/día) durante 12 meses Pirazinamida (25 mg/kg) + Etambutol (15 -25 mg/kg) durante 12 meses Cicloserina (500 -1000 mg/día) + Etionamida (500 -1000 mg) 12 meses

RIFABUTINA mejor absorción en enfermedad avanzada por VIH, • mejor tolerancia en hepatotoxicidad por R, • menores interacciones medicamentosas (azoles, metadona, anticomiciales). *Es más activa que R contra M. avium y se ha utilizado en profilaxis y tratamiento SI SE INCLUYE RIFABUTINA: • - Isoniacida, rifabutina, piracinamida ± etambutol. 6 -9 meses. *rifabutina cuando se coadministra con inhibidores de la proteasa o nevirapina (reducción a 150 mg/día, o bien 300 mg dos o tres días por semana) o con efavirenz (450 mg/día, o bien 600 mg dos o tres días por semana). SI NO SE INCLUYEN RIFAMICINAS: • - Isoniacida, piracinamida, etambutol ± estreptomicina, 12 -18 meses.
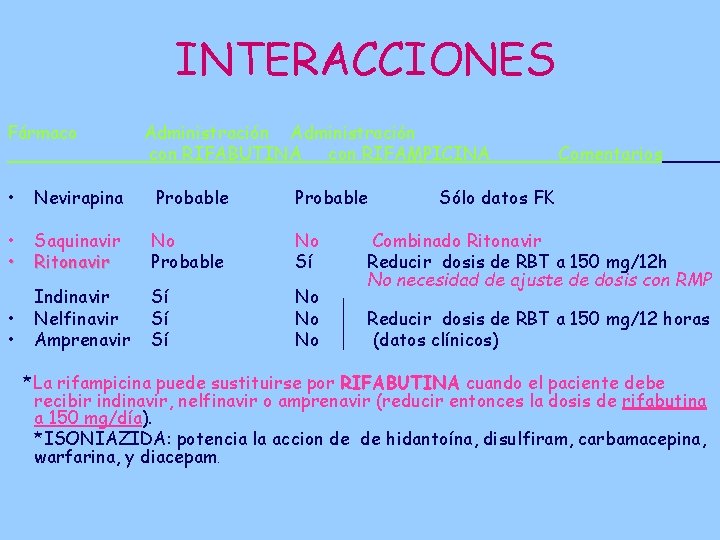
INTERACCIONES Fármaco Administración con RIFABUTINA con RIFAMPICINA • Nevirapina Probable • • Saquinavir Ritonavir No Probable No Sí • • Indinavir Nelfinavir Amprenavir Sí Sí Sí No No No Comentarios Sólo datos FK Combinado Ritonavir Reducir dosis de RBT a 150 mg/12 h No necesidad de ajuste de dosis con RMP Reducir dosis de RBT a 150 mg/12 horas (datos clínicos) *La rifampicina puede sustituirse por RIFABUTINA cuando el paciente debe recibir indinavir, nelfinavir o amprenavir (reducir entonces la dosis de rifabutina a 150 mg/día). *ISONIAZIDA: potencia la accion de de hidantoína, disulfiram, carbamacepina, warfarina, y diacepam.

DISPONIBILIDAD DE FCOS* RIFAMPICINA • caps 300 mg, comp 600 mg, suspension 20 mg/ml PIRAZINAMIDA • comp 250 mg ETAMBUTOL • comp 400 mg, 500 mg ISONIAZIDA • amp 300 mg • comp 50 mg/150 mg ASOCIACIONES importantísima, de evitar la monoterapia y por tanto, si el paciente abandona el tratamiento, se evita la aparición de gérmenes con resistencias adquiridas ya que dejaría de tomar todos los fármacos simultáneamente. Isoniazida+ Rifampicina: 150/300 (RIFINAH) Isoniazida+Pirazinamida+Rifampicina: 50/300/120 (RIFATER) Isoniazida+Piridoxina: 150/25 - 50/15 (CEMIDON) Isoniazida+Piridoxina+Etambutol: 159/40/107 (ISOETAM)

-Diagnostico de certeza: cultivo positivo, diag. Casi certeza: Microscopia + con sintomas o rx compatible. Prueba tuberculina metodo aceptado diagnostico infeccion (> 5 mm, > 14 mm vacunados BCG) -Vacuna BCG no se recomienda de forma generalizada co. medida preventiva -Quimiopfx altamente eficaz: Isoniazida 300 mg/dia o 5 mg/kg en niños durante 6 meses, VIH 12 meses. Administracion Piridoxina indicada solo pacientes riesgo. -Tratamiento con terapia combinada y tº prolongado 2 meses Isoniazida, Pirazinamda y Rifampicina seguido 4 meses Isoniazida y Rifampicina. Se recomienda Tto intermitente directamente observado en grupos poco cumplidores. - VIH. Quimiopfx indicada absoluta: Mantoux +, convertidores, contactos intimos pac baciliferos. Tto 2 meses Isoniazida Pirazinamida y Rifampicina, seguido de 7 meses Isoniazida y Rifampicina -Abordaje global; considerar ef. adversos, interacciones otros Tto. Y precaucion otras patologias.
- Slides: 27