Tratamiento de las Miopatas Inflamatorias con Enfermedad Pulmonar













- Slides: 29

Tratamiento de las Miopatías Inflamatorias con Enfermedad Pulmonar Intersticial Ernesto Trallero Araguás Unidad de Reumatología Hospital Vall d’Hebron (Barcelona)

Aspectos generales • EPID-MII ↑ morbilidad y mortalidad. • El diagnostico de EPID marcará el manejo del paciente con MII, tanto de sus manifestaciones pulmonares como extrapulmonares • Espectro muy heterogéneo • Pronóstico difícil de predecir al diagnóstico – – Anti-MDA 5 Formas progresivas Extensión afectación intersticial Anti-Ro 52 • No disponemos de tratamientos estandarizados. • El tratamiento debe individualizarse.

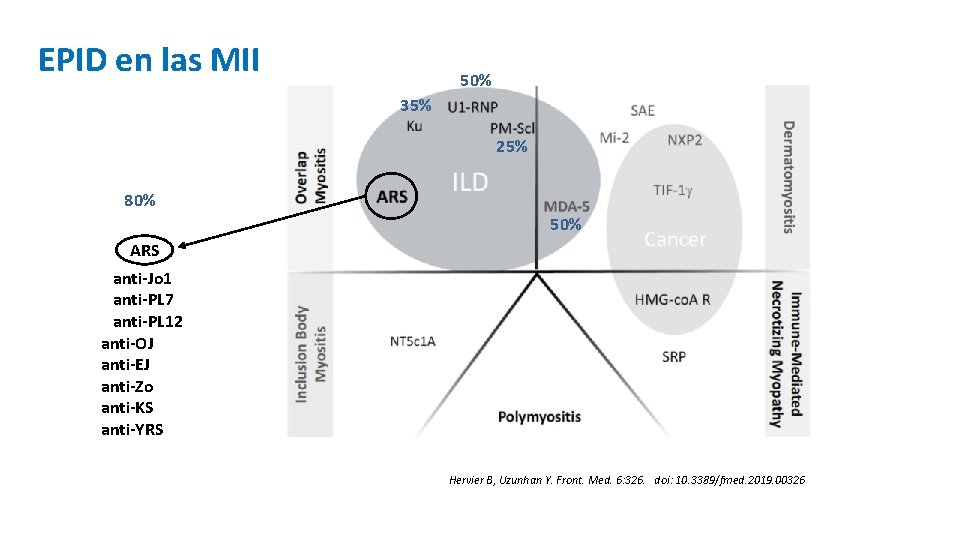
EPID en las MII 50% 35% 25% 80% 50% ARS anti-Jo 1 anti-PL 7 anti-PL 12 anti-OJ anti-EJ anti-Zo anti-KS anti-YRS Hervier B, Uzunhan Y. Front. Med. 6: 326. doi: 10. 3389/fmed. 2019. 00326

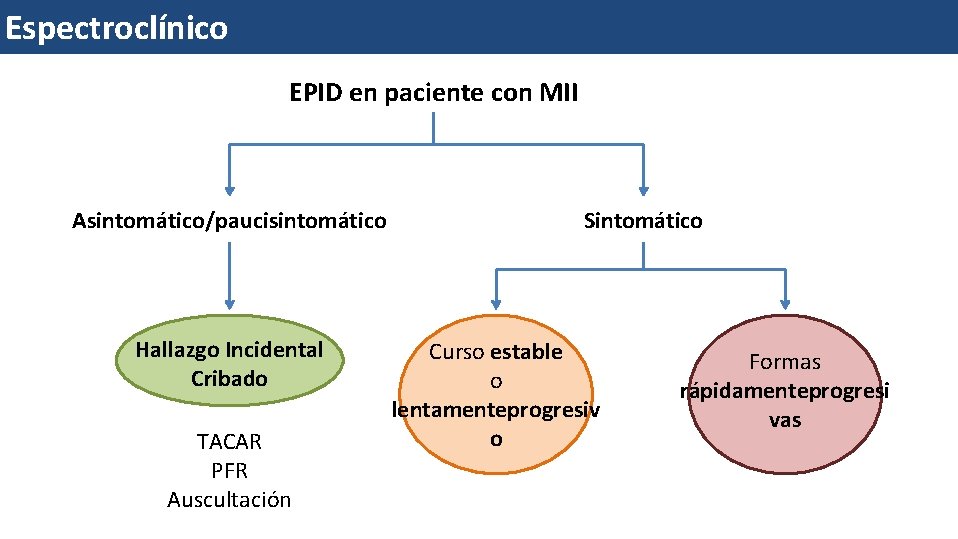
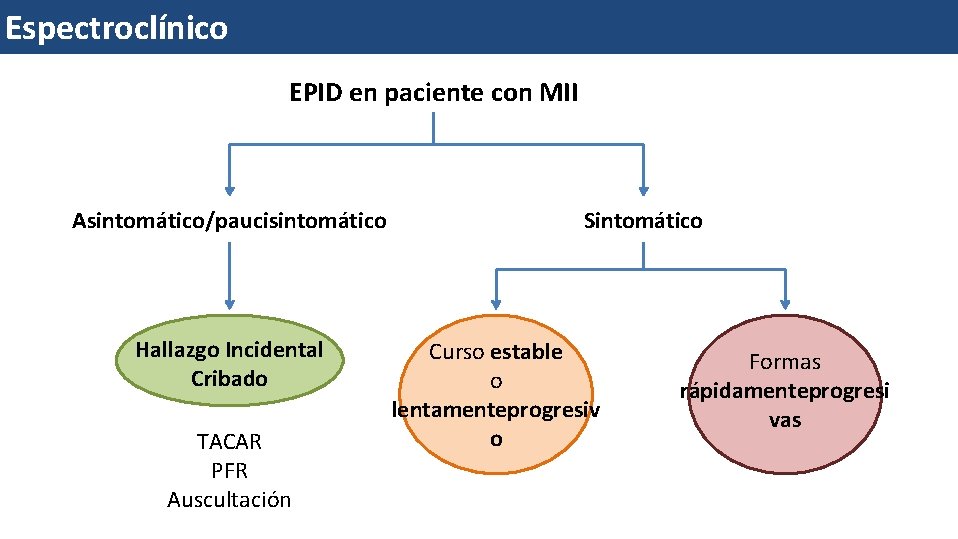
Espectroclínico EPID en paciente con MII Asintomático/paucisintomático Hallazgo Incidental Cribado TACAR PFR Auscultación Sintomático Curso estable o lentamenteprogresiv o Formas rápidamenteprogresi vas

¿Cómotratamos la EPI asociada a las MII?

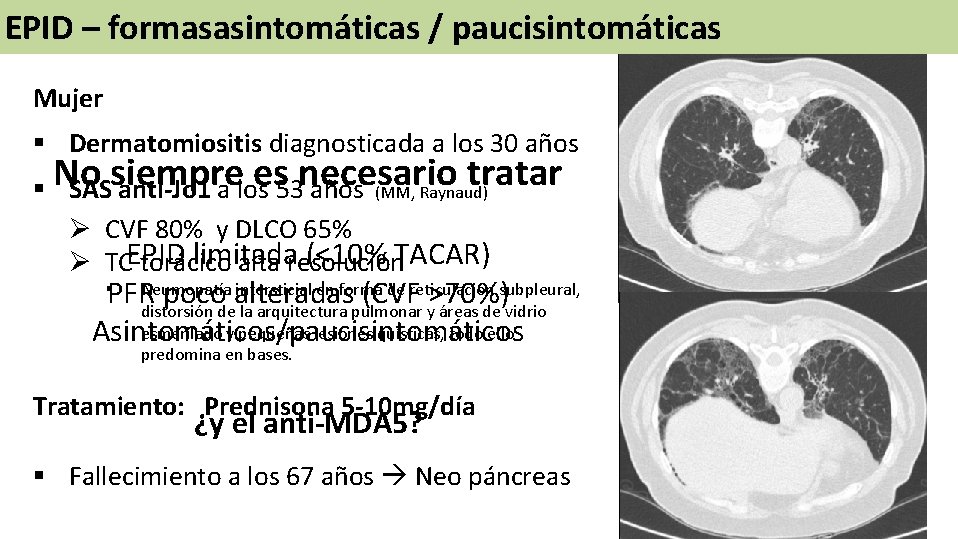
EPID – formasasintomáticas / paucisintomáticas Mujer § Dermatomiositis diagnosticada a los 30 años es 53 necesario tratar § No SASsiempre anti-Jo 1 a los años (MM, Raynaud) Ø CVF 80% y DLCO 65% limitada (<10% TACAR) Ø TCEPID torácico alta resolución intersticial en forma de reticulación subpleural, PFRNeumopatía poco alteradas (CVF >70%) distorsión de la arquitectura pulmonar y áreas de vidrio esmerilado y pequeñas lesiones quísticas, todo ello Asintomáticos/paucisintomáticos § predomina en bases. Tratamiento: Prednisona 5 -10 mg/día ¿y el anti-MDA 5? § Fallecimiento a los 67 años Neo páncreas

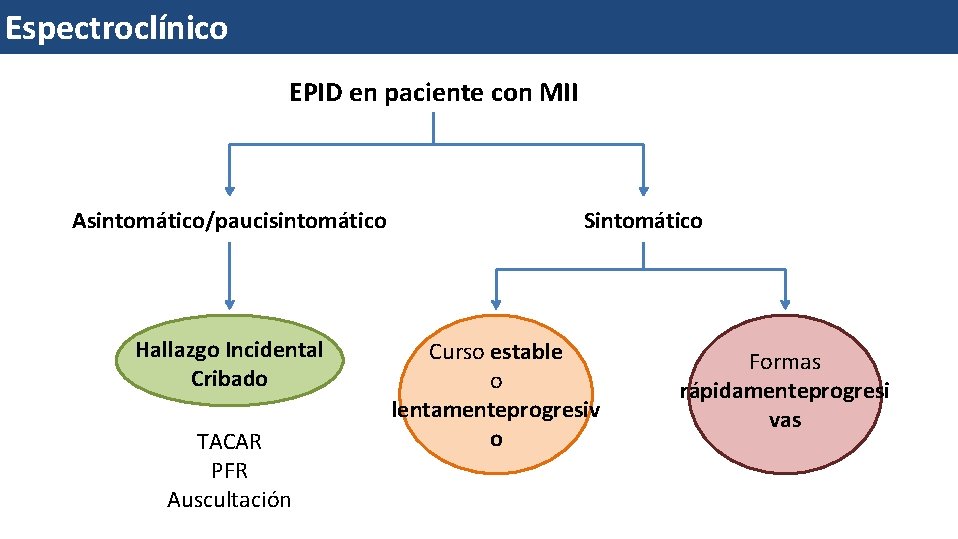
Espectroclínico EPID en paciente con MII Asintomático/paucisintomático Hallazgo Incidental Cribado TACAR PFR Auscultación Sintomático Curso estable o lentamenteprogresiv o Formas rápidamenteprogresi vas

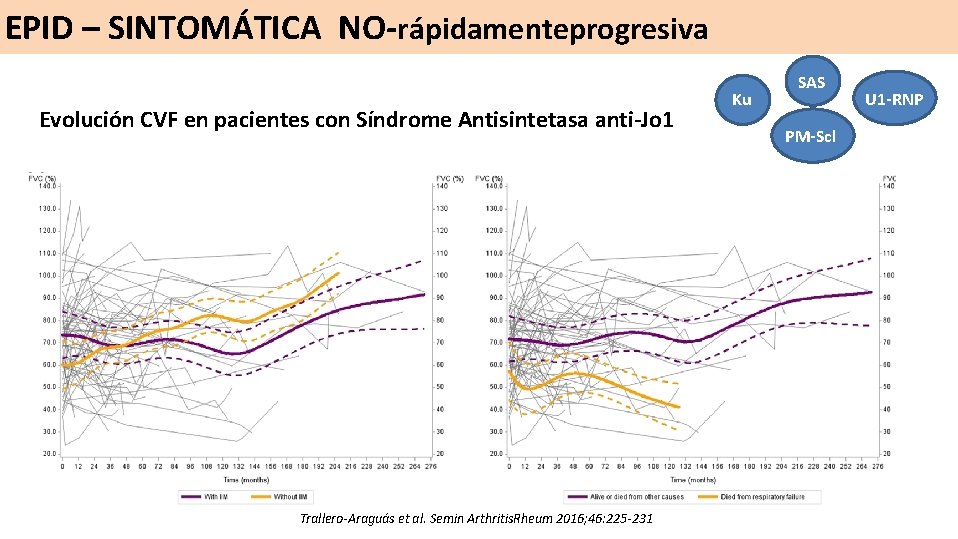
EPID – SINTOMÁTICA NO-rápidamenteprogresiva Evolución CVF en pacientes con Síndrome Antisintetasa anti-Jo 1 Trallero-Araguás et al. Semin Arthritis. Rheum 2016; 46: 225 -231 Ku SAS PM-Scl U 1 -RNP

EPID – SINTOMÁTICA NO-rápidamenteprogresiva § Biterapia o Glucocorticoides + 2º inmunosupresor § Glucocorticoides o Prednisona 1 mg/kg peso (1 mes) o Casos graves bolus metilprednisolona 500 mg/1000 mg x 3 d

EPID – SINTOMÁTICA NO-rápidamenteprogresiva ¿Qué segundo inmunosupresor? INMUNOSUPRESOR Tacrolimus DOSIS MEDIDAS DESENLACE Inicio 2 mg/12 h. Incrementar hasta niveles de 5 -10 ng/ml Mejoría CVF, DLCO, fuerza muscular y ↓ CK Ciclosporina A Micofenolato de mofetilo Azatioprina 3 -5 mg/kg/día Mejoría en PFR y supervivencia 2 -3 g/día dividida en 2 dosis Estabilización PFR Descenso disnea 2 mg/kg (TMPT) Estabilización PFR Descenso disnea Ciclofosfamida IV: 500 -1000 mg/m 2 cada 4 semanas Mejoría en PFR y TACAR Mejoría en fuerza muscular Rituximab 1000 mg IV x 2 en 15 días y cada Mejoría en PFR, TACAR y fuerza 6 meses muscular en pacientes con SAS

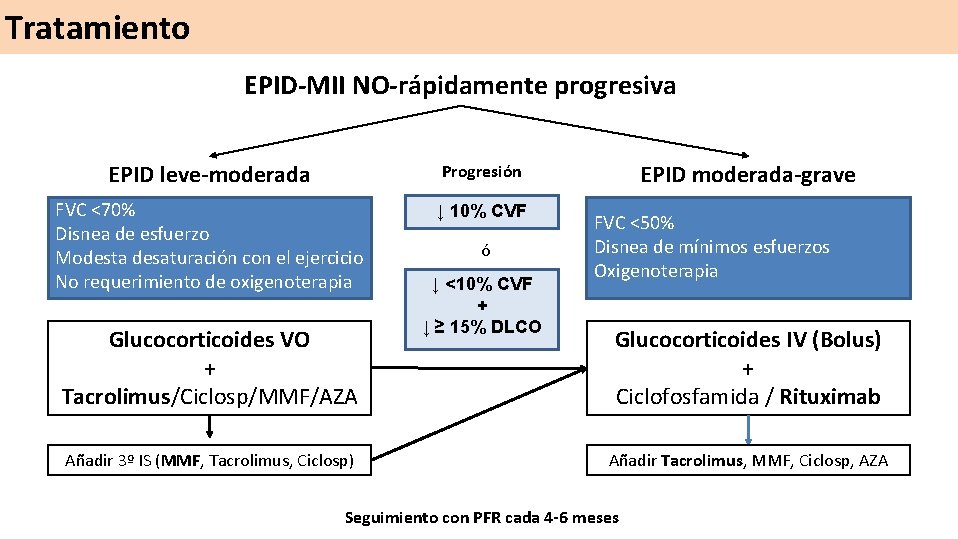
Tratamiento EPID-MII NO-rápidamente progresiva EPID leve-moderada Progresión FVC <70% Disnea de esfuerzo Modesta desaturación con el ejercicio No requerimiento de oxigenoterapia ↓ 10% CVF Glucocorticoides VO + Tacrolimus/Ciclosp/MMF/AZA Añadir 3º IS (MMF, Tacrolimus, Ciclosp) ó ↓ <10% CVF + ↓ ≥ 15% DLCO EPID moderada-grave FVC <50% Disnea de mínimos esfuerzos Oxigenoterapia Glucocorticoides IV (Bolus) + Ciclofosfamida / Rituximab Añadir Tacrolimus, MMF, Ciclosp, AZA Seguimiento con PFR cada 4 -6 meses

Espectroclínico EPID en paciente con MII Asintomático/paucisintomático Hallazgo Incidental Cribado TACAR PFR Auscultación Sintomático Curso estable o lentamenteprogresiv o Formas rápidamenteprogresi vas

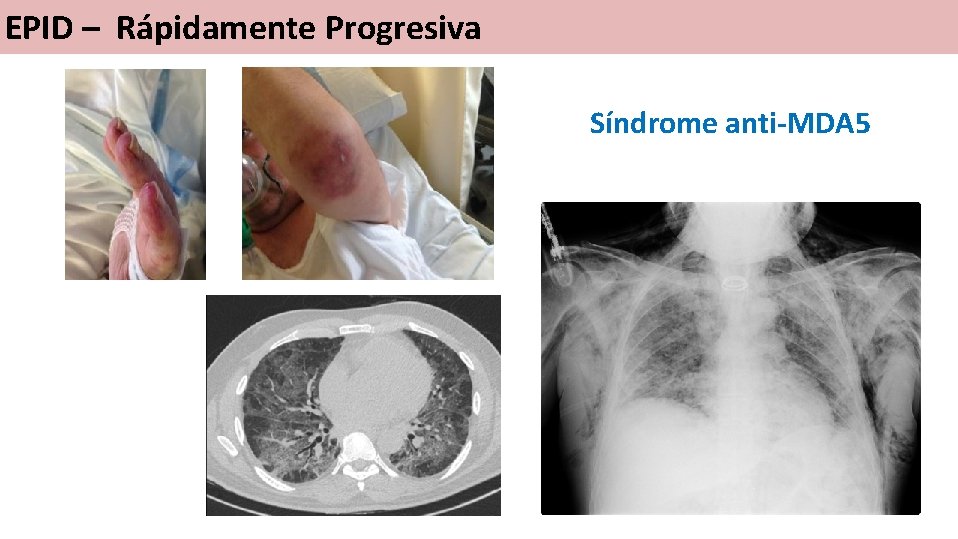
EPID – Rápidamente Progresiva Síndrome anti-MDA 5

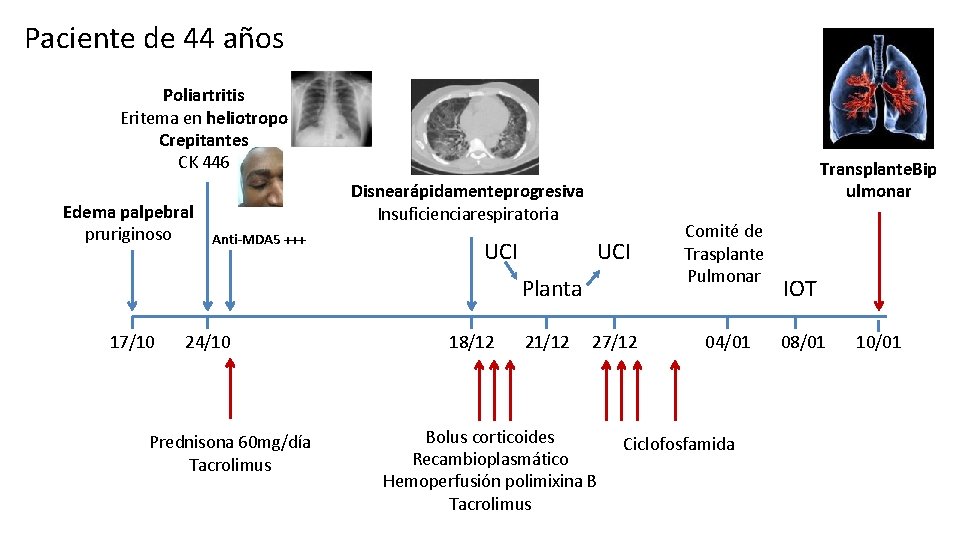
Paciente de 44 años Poliartritis Eritema en heliotropo Crepitantes CK 446 Edema palpebral pruriginoso Transplante. Bip ulmonar Disnearápidamenteprogresiva Insuficienciarespiratoria Anti-MDA 5 +++ UCI Planta 17/10 24/10 Prednisona 60 mg/día Tacrolimus 18/12 21/12 27/12 Bolus corticoides Recambioplasmático Hemoperfusión polimixina B Tacrolimus Comité de Trasplante Pulmonar 04/01 Ciclofosfamida IOT 08/01 10/01

Recomendaciones para el tratamiento de la EPID-RP en pacientes anti-MDA 5 Equipo multidisciplinar • • • Medicina Interna Reumatología Neumología Medicina Intensiva Inmunología • • • Albert Selva-O’Callaghan Fredeswinda Romero-Bueno Petra Díaz del Campo Ernesto Trallero. Araguás Juan Carlos Ruiz-Rodríguez Iván Castellví Maria José Rodriguez Nieto Maria José Martínez Becerra Olga Sánchez Pernaute Miguel Ángel González Gay

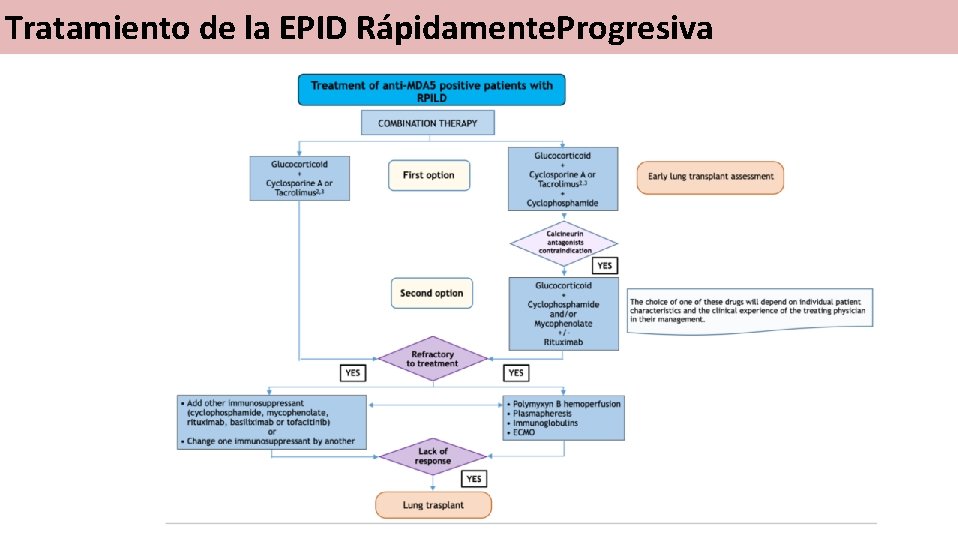
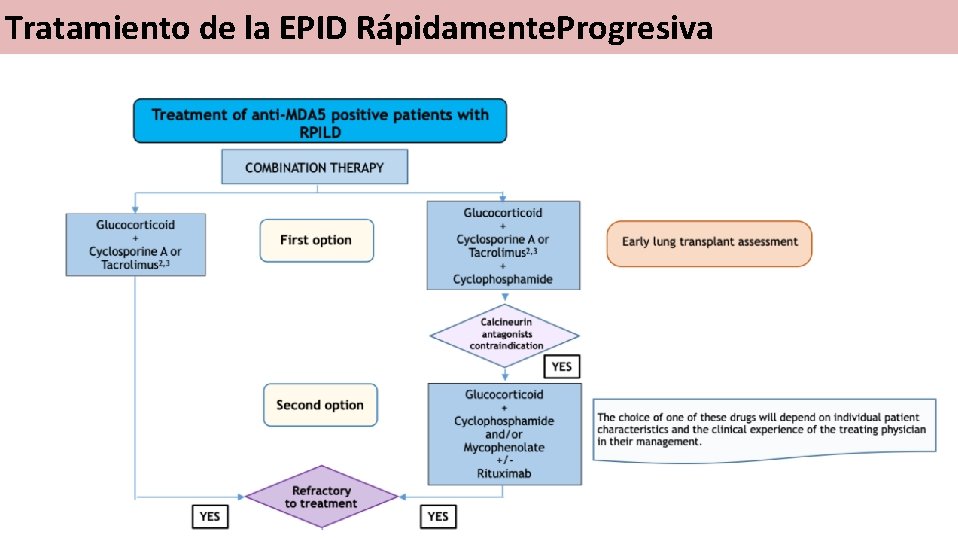
Tratamiento de la EPID Rápidamente. Progresiva

Tratamiento de la EPID Rápidamente. Progresiva

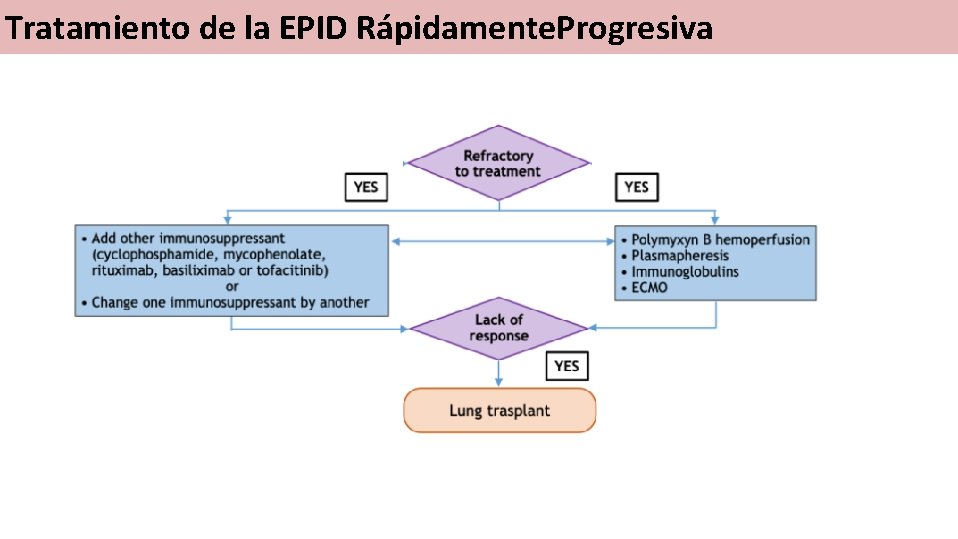
Tratamiento de la EPID Rápidamente. Progresiva Criterios de refractariedad (Valorar tras 5 -7 días de tratamiento) § Empeoramiento síntomas respiratorios § Aumento de diferencia alveolo-arterial de oxígeno § Nuevas condensaciones/infiltrados en pruebas de imagen § Incremento de niveles de ferritina § Impresión personal de los clínicos de empeoramiento a pesar de la triple terapia IS

Tratamiento de la EPID Rápidamente. Progresiva

Síndrome asociadode a anticuerpos Tratamiento la EPIDanti-MDA 5 Rápidamente. Progresiva Tratamiento de soporte

Tratamiento de la EPID Rápidamente. Progresiva Protocolo de tratamiento en EPID refractaria • Hemoperfusión con Polimixina. B: 2 sesiones de 4 h con un intervalo de 24 h entre ellas. • Recambio plasmático con intercambio de seroálbúmina al 5%, por plasma filtración y recambio por 1 -1. 2 del volumen plasmático total, durante 3 días y luego a días alternos hasta 7 sesiones • Inmunoglobulinas 0. 4 mg/kg después de cada recambio plasmático

Otrostratamientos Tofacitinib Antifibróticos Transplante pulmonar

Tofacitiniben pacientes con síndrome anti-MDA 5 refractario Rheumatology (Oxford) 2018; 57: 2114 -2119 Triple terapia 1. Bolus de corticoides --> prednisolona 1 mg/kg 2. Ciclofosfamida 500 -1000 mg/15 d 3. Ciclosporinaiv (1000 ng/m. L a las 2 h -Cmax- y 200 -300 ng/ml -Cmin-) ↑ Tofacitinib 5 mg/12 h 3 vivos 5 Pacientes 2 fallecidos Infecciones CMV HZ PTLD-VEB

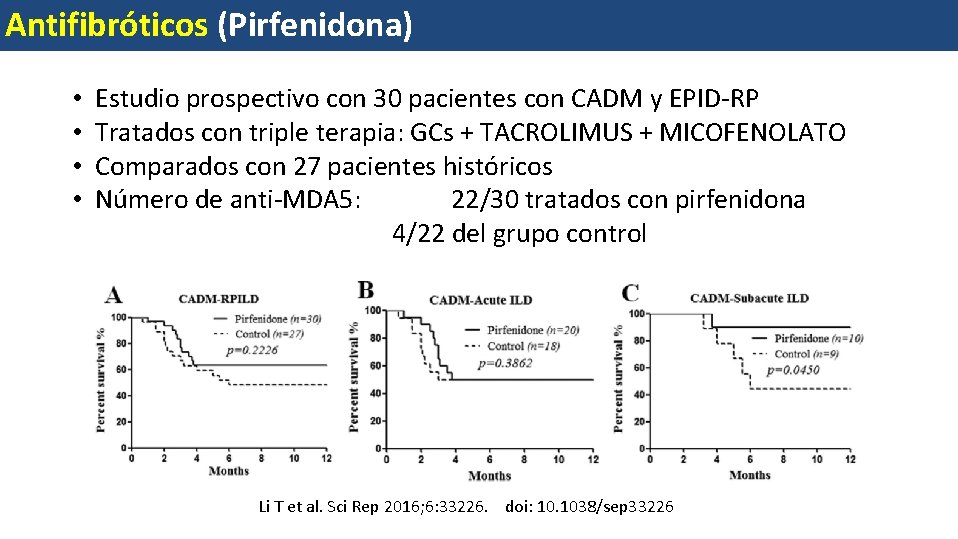
Antifibróticos (Pirfenidona) • • Estudio prospectivo con 30 pacientes con CADM y EPID-RP Tratados con triple terapia: GCs + TACROLIMUS + MICOFENOLATO Comparados con 27 pacientes históricos Número de anti-MDA 5: 22/30 tratados con pirfenidona 4/22 del grupo control Li T et al. Sci Rep 2016; 6: 33226. doi: 10. 1038/sep 33226

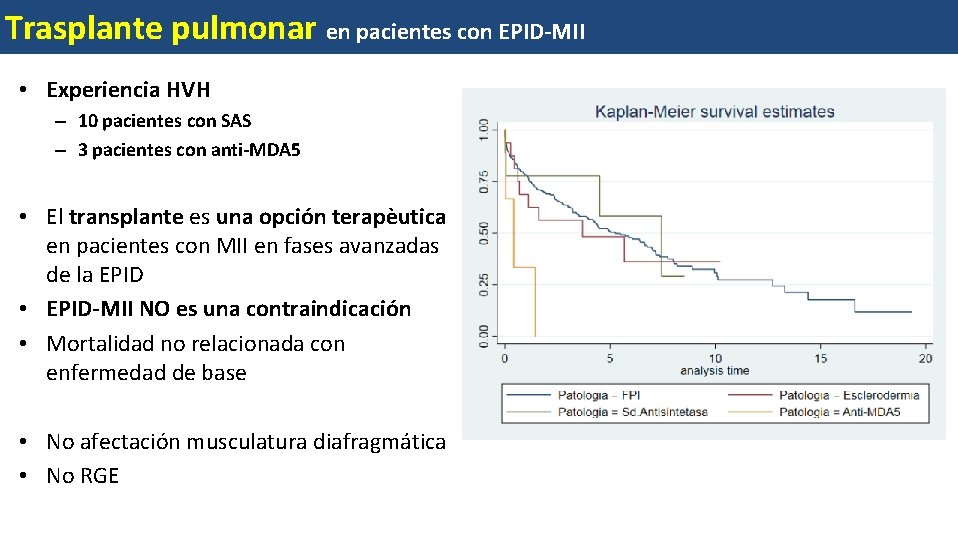
Trasplante pulmonar en pacientes con EPID-MII • Experiencia HVH – 10 pacientes con SAS – 3 pacientes con anti-MDA 5 • El transplante es una opción terapèutica en pacientes con MII en fases avanzadas de la EPID • EPID-MII NO es una contraindicación • Mortalidad no relacionada con enfermedad de base • No afectación musculatura diafragmática • No RGE

Conclusiones

Conclusiones § La EPID se asocia a un aumento de la morbilidad y mortalidad de los pacientes con MII § La evidencia sobre la eficacia de los tratamientos es baja § Necesidad de individualización § Formas leves pueden no necesitar tratamiento § Debe realizarse un seguimiento estrecho de estos pacientes § Las formas RP deben tratarse precozmente de forma intensiva § El trasplante pulmonar es una opción terapéutica § Posible utilidad de antifibróticos en formas crónicas fibrosantes y tofacitinib en RP

Gracias por su atención Ernesto Trallero Araguás etrallero@vhebron. net Unidad de Reumatología Hospital Vall d’Hebron (Barcelona)

Medidas generales • Vacunación – Antigripal anual – Neumococo • Profilaxiaantibiótica – Septrim: dosis prednisona >20 mg durantemás de 4 semanas • Fisioterapiarespiratoria