Trastornos cido Base Dr Ernesto Castro Aguilar Agosto

Trastornos Ácido. Base Dr. Ernesto Castro Aguilar Agosto 2012


Estado ácido-base -Importancia- • Regulado para mantener p. H arterial entre 7. 35 -7. 45 y p. H intracelular entre 7. 0 -7. 3 • Existe una producción continua de metabolitos ácidos + (H ) • Proteínas tienen una “forma ideal” que hace que mantengan su integridad estructural y realizar sus funciones.

• H + tienen alta afinidad por aminoácidos como histidina. • Aumentos en la concentración de H , + favorece la unión a proteínas y cambio en su carga, forma y función. • Tienen que existir mecanismos muy eficientes para mantener la concentración de H+ muy baja.

Reguladores del p. H • Procesos buffer (amortiguadores) intra y extracelulares. • Regulación respiratoria: ventilación alveolar • Regulación renal

• Ácido: sustancia capaz de donar H • Base: sustancia capaz de aceptar H • Cuando un ácido (HA) se disocia libera + + + H y su base o anión acompañante • HA H + + A- A

Producción neta de ácido • • Ácido y alcali en el cuerpo son generados a partir de dieta. Metabolismo de CHO y lípidos resulta en producción de CO 2 (ácido volatil) Metabolismo proteico (AA) puede ser metabolizado a ácidos no volátiles y álcali. Producción de ácidos orgánicos : ác. acético, ác. láctico y ác. pirúvico.

Producción diaria de ácido • CO : ácido volátil (15. 000 mmol/d) • H : ácido no volátil (1 mmol/Kg). 2 +

Sistemas buffer -Regulación de p. H • Minimizan cambios en p. H durante la adición de ácido o base • NO remueven ácido o base del cuerpo • Sistema buffer más importante • HCO - CO 2 3 -

HCO 3 - CO 2 Adición de ácido HA + Na. HCO 3 Na. A + H 2 O + CO 2 **Se consume HCO-3 pero p. H se mantiene constante Permanece constante por control respiratorio

Otros Buffers • Proteínas plasmáticas e iones fosfato • Acidosis metabólica induce disolución de apatita del hueso • Liberando sales de calcio y bicarbonato a la circulación. • Acidosis crónicas resultan en osteomalacia y osteoporosis.

Regulación Respiratoria del p. H • Eliminación de ácido y álcali del cuerpo está a cargo de riñones y pulmones. • Pulmones regulan la tensión de CO • Riñones regulan la concentración de 2 HCO 3 - • Ecuación Henderson-Hasselbach

Control Respiratorio • • • Pulmones controlan p. H variando la ventilación alveolar Controlan la Pa. CO 2 a nivel sistémico. Respuestas pulmonares • • Acidosis: disminución 1. 2 mm. Hg de Pa. CO 2 por cada 1 mmol/l de HCO 3 Alcalosis: aumento de 0. 7 mm. Hg de Pa. CO 2 por cada 1 mmol/L de HCO 3 -.

Regulación Renal • Principal regulador de homeostasis ácido-base • Normalmente generan suficiente Excreción Neta de Ácido (ENA) para contrarrestar la producción de ácidos no volátiles del organismo. • NAE = Ácidez titulable + excreción de amonio - excreción de HCO 3 -.

ENA • En condiciones basales la excreción de ácido • • 40% acidez titulable 60% excreción de amonio Concentración urinaria de bicarbonato y excreción en condiciones normales es de 0 Si hay aumento en producción de ácido: el aumento de la excreción se da por excreción de amonio

Regulación Renal • En resumen • • Riñón debe filtrar y reabsorber todo el bicarbonato Debe generar “nuevo bicarbonato” para reponer el perdido en procesos buffer Puede excretar ácido en forma de ácidez titulable Si es necesario puede secretar bicarbonato
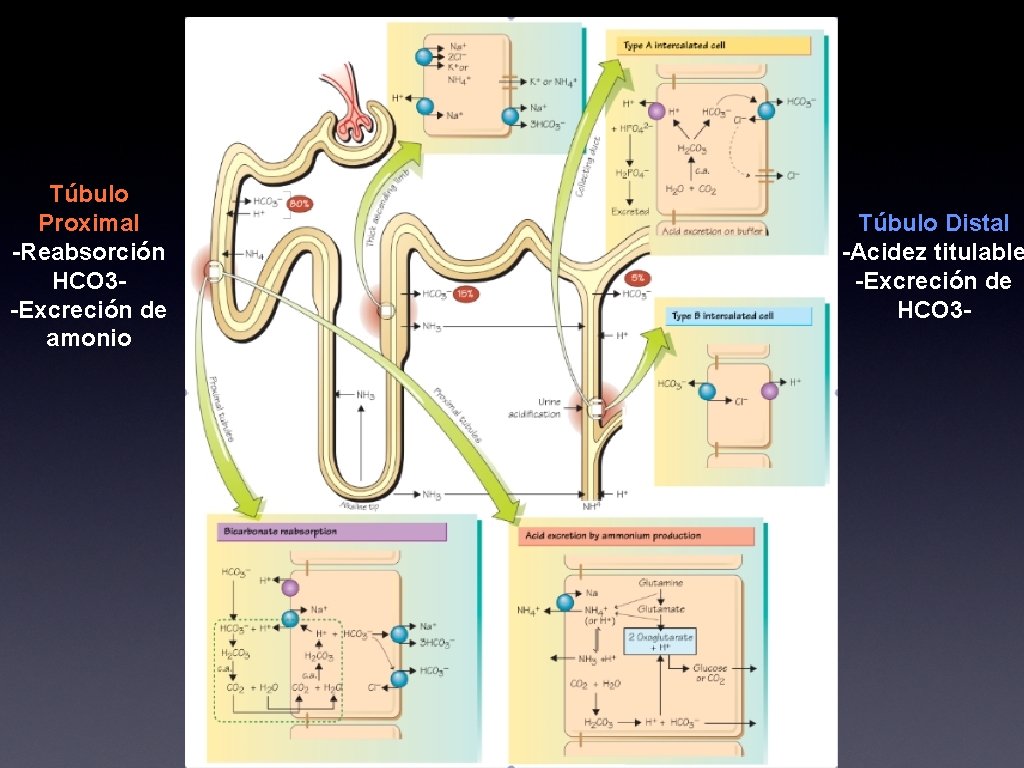
Túbulo Proximal -Reabsorción HCO 3 -Excreción de amonio Túbulo Distal -Acidez titulable -Excreción de HCO 3 - Texto
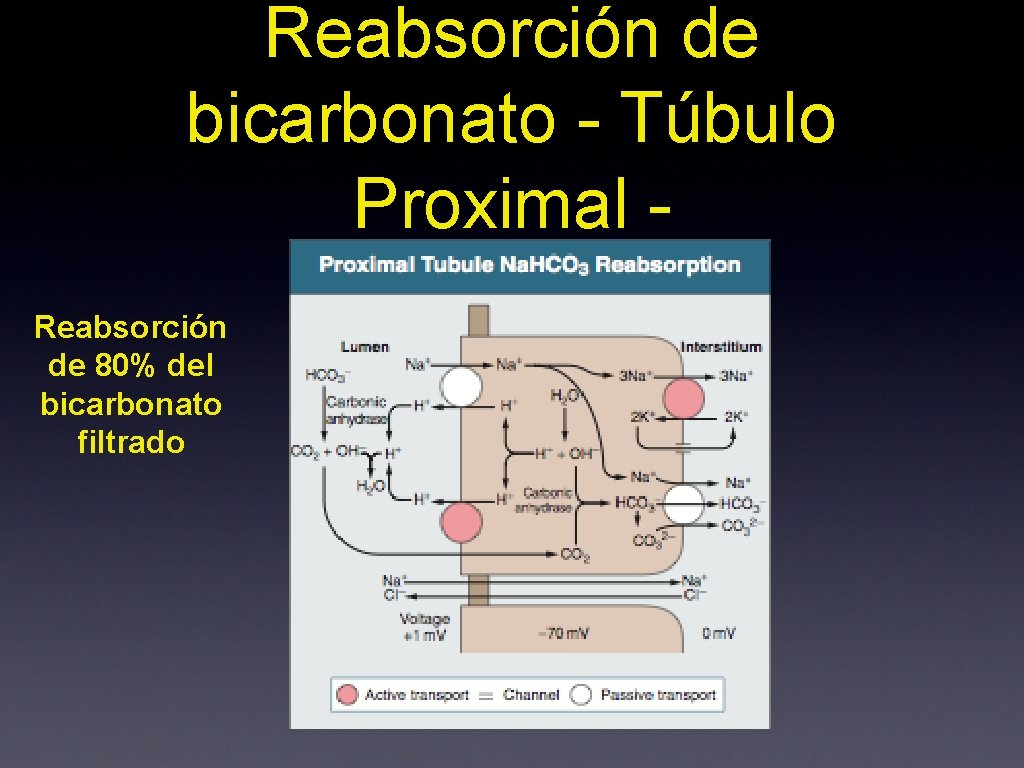
Reabsorción de bicarbonato - Túbulo Proximal Reabsorción de 80% del bicarbonato filtrado
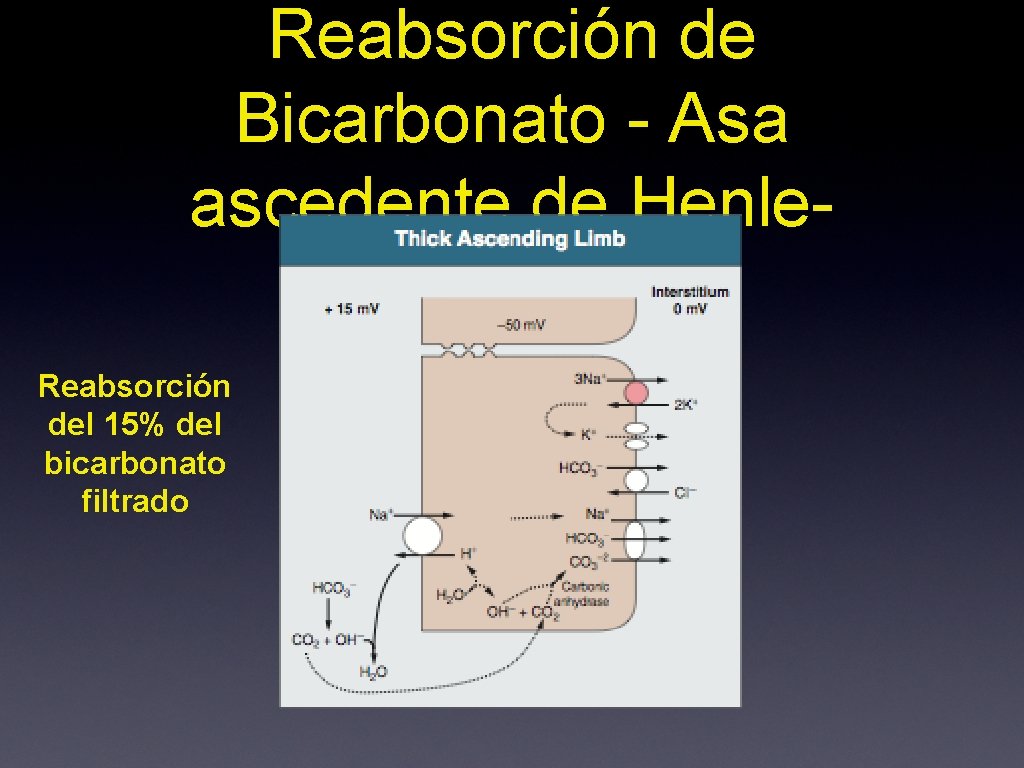
Reabsorción de Bicarbonato - Asa ascedente de Henle. Reabsorción del 15% del bicarbonato filtrado
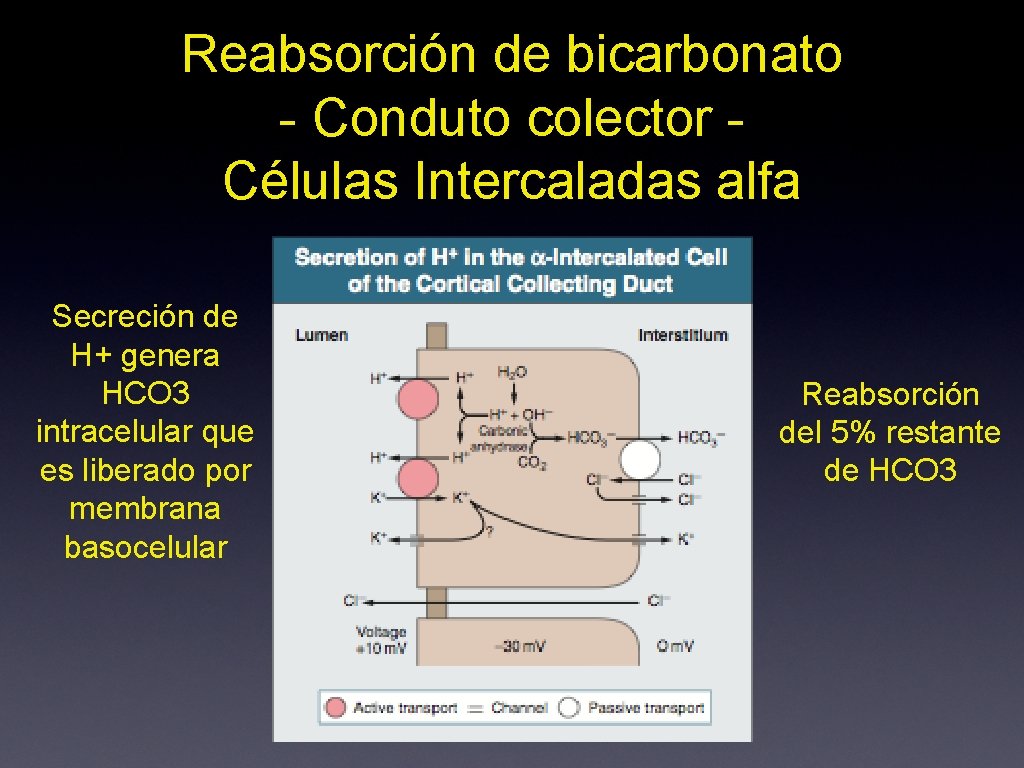
Reabsorción de bicarbonato - Conduto colector Células Intercaladas alfa Secreción de H+ genera HCO 3 intracelular que es liberado por membrana basocelular Reabsorción del 5% restante de HCO 3

Túbulo Distal • • Se divide en túbulo colector cortical, medular externo e interno. Túbulo colector cortical tiene 2 tipos de células • • Principales: Reabsorción de sodio Intercaladas: control ácido-base • • Alfa: secretan Ácido Beta: secretan Base
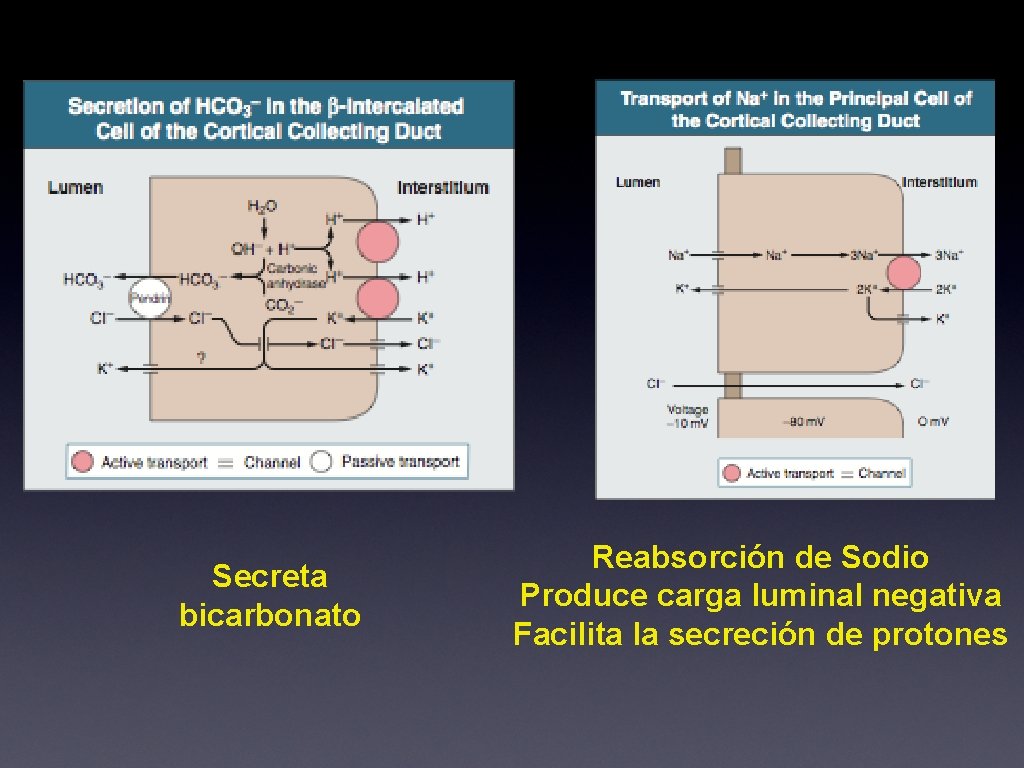
Secreta bicarbonato Reabsorción de Sodio Produce carga luminal negativa Facilita la secreción de protones

Acidez Titulable • Dada por fosfato, creatinina y ácido úrico • Pueden amortiguar los protones secretados • Fosfato es el más importante. • En estados de acidosis puede aumentar pero no de forma considerable

Excreción de Amonio • • Sistema NH 3/NH 4+ es el más importante en la excreción neta de ácido Producción y excreción de amonio varía según necesidades fisiológicas • • Amoniaco es generado en túbulo proximal a través del metabolismo de glutamina Acidosis favorece liberación de glutamina de músculo e intestino
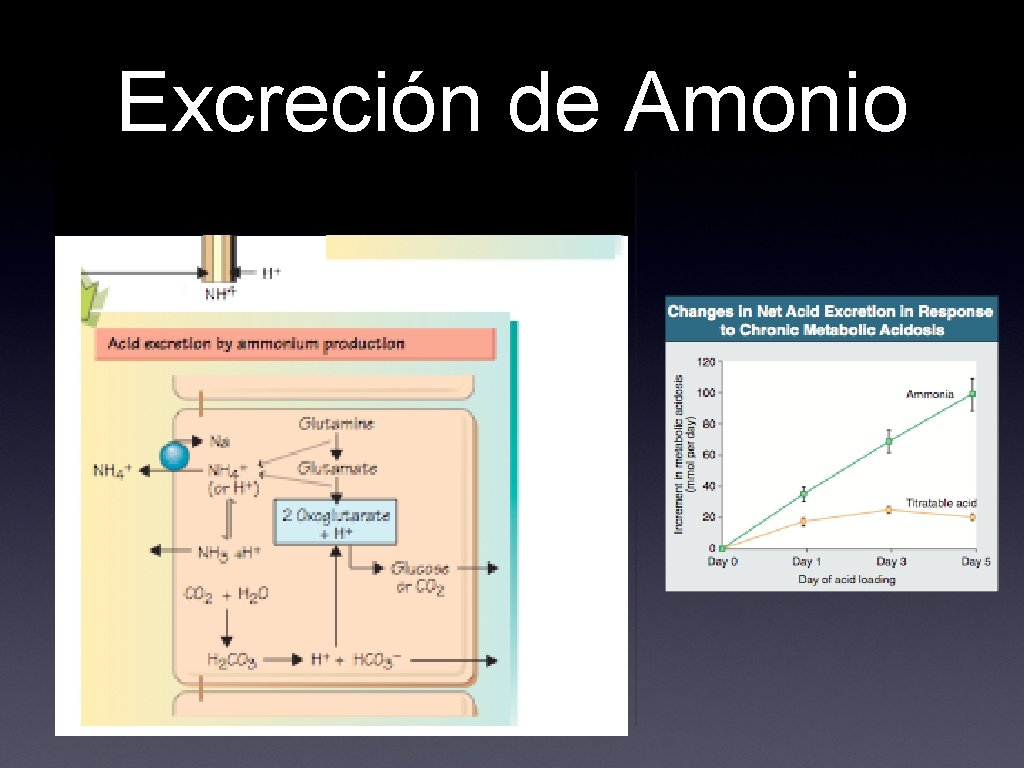
Excreción de Amonio

Reguladores de Acidificación Renal • p. H sanguíneo • Mineralocorticoides • Reabsorción de sodio con generación de gradiente eléctrico para secreción de H+ y estimulación directa de secreción por células alfa. • **Hiperaldosteronismo induce alcalosis

Reguladores de Acidificación Renal • Volumen plasmático • Contracción de volumen aumenta reabsorción tubular de bicarbonato • Potasio • Hipokalemia estimula producción de amonio y secreción de H+ a nivel distal. • Aumenta la excreción neta ácida.

Abordaje Diagnóstico de Trastornos Ácido. Base

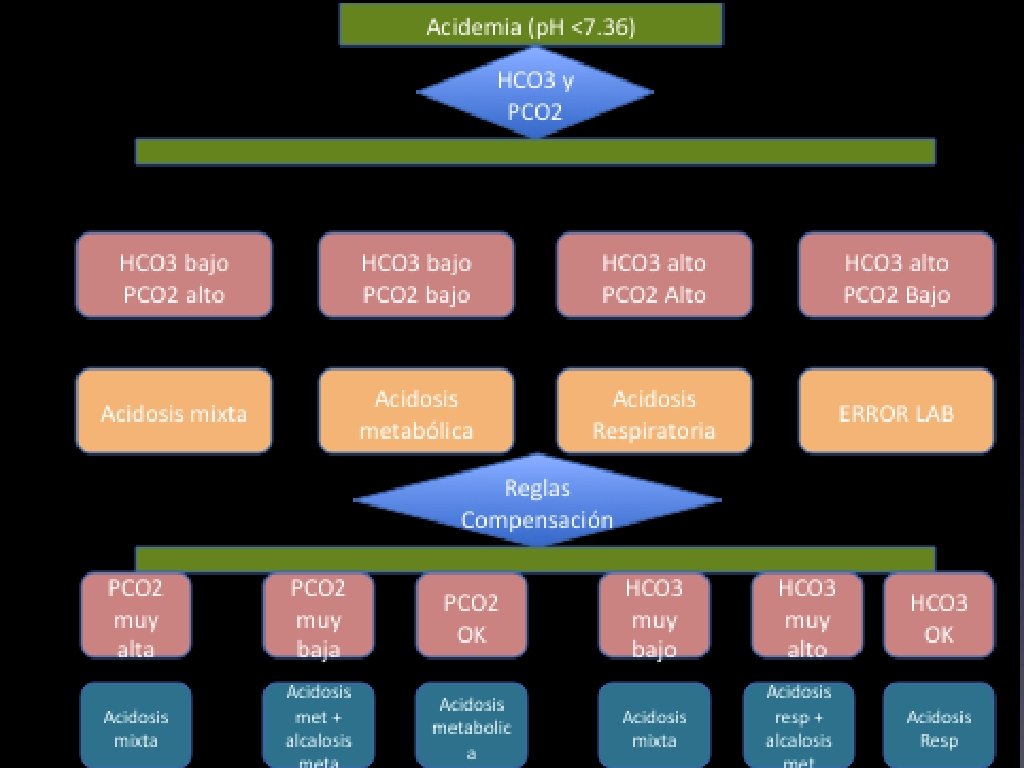
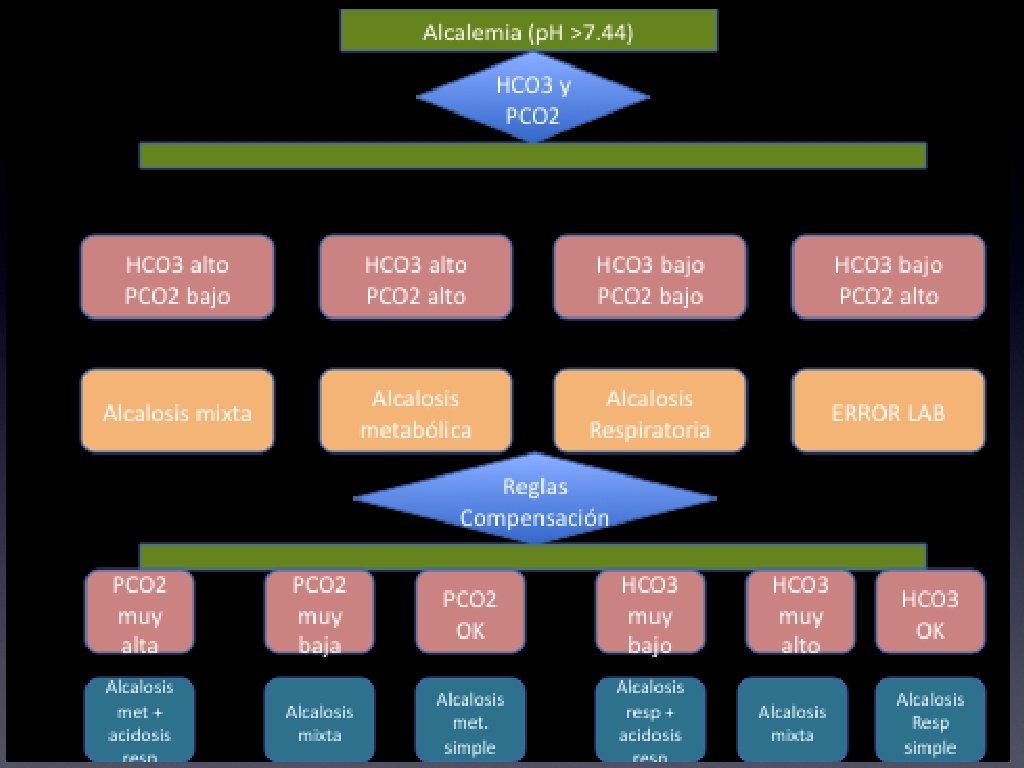
Acidemia = acidosis Alcalemia = alcalosis • • • Acidemia: p. H menor a 7. 35 • Producto de elevación en PCO 2 o disminución en bicarbonato. Alcalemia: p. H mayor a 7. 45 • Producto de disminución en PCO 2 o aumento en bicarbonato Alcalosis y acidosis son los procesos fisiopatológicos que sin compensación adecuada producen acidemia y alcalemia.
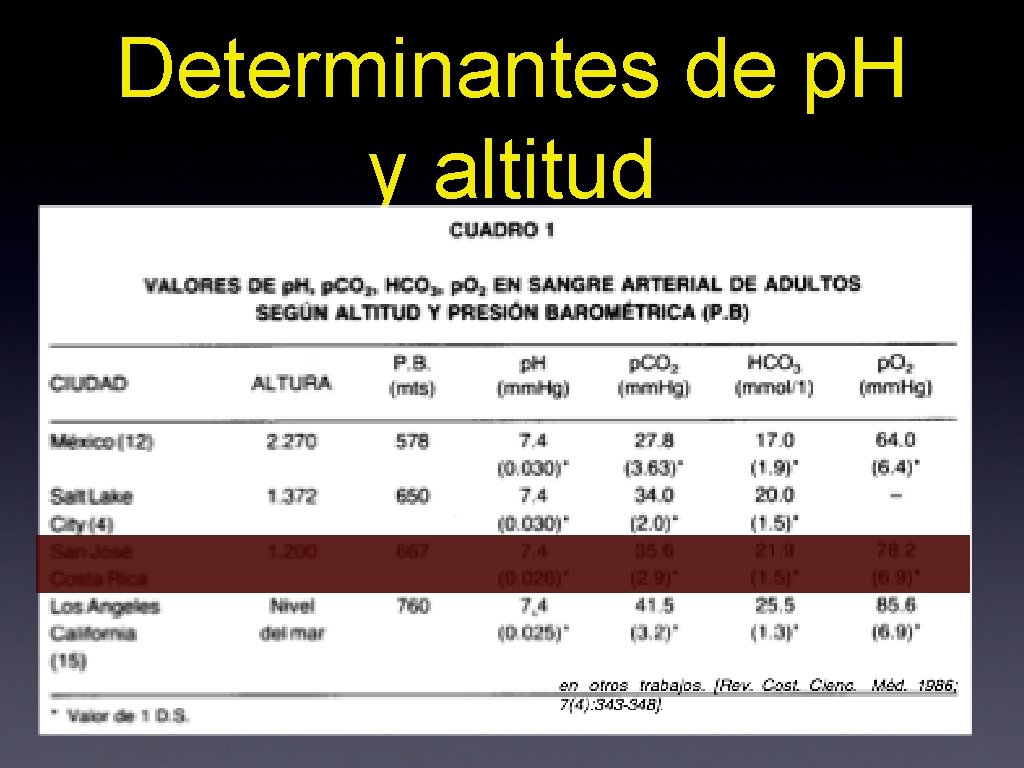
Determinantes de p. H y altitud

Trastornos ácidobase simples y compensación • Acidosis metabólica: reducción de bicarbonato, reduce p. H y genera hiperventilación compensatoria. • Alcalosis metabólica: aumento de bicarbonato, aumenta p. H y genera hipoventilación compensatoria

• Acidosis respiratoria: aumento en PCO 2 con respuesta compensatoria de aumento de bicarbonato. • Alcalosis respiratoria: reducción en PCO 2 compensación reduce bicarbonato.

Compensación • No corrige el trastorno primario ni normaliza el p. H (lo acerca al valor normal) • Si la compensación no es la esperada debe sospecharse un trastorno mixto • Siempre debe calcularse la brecha aniónica

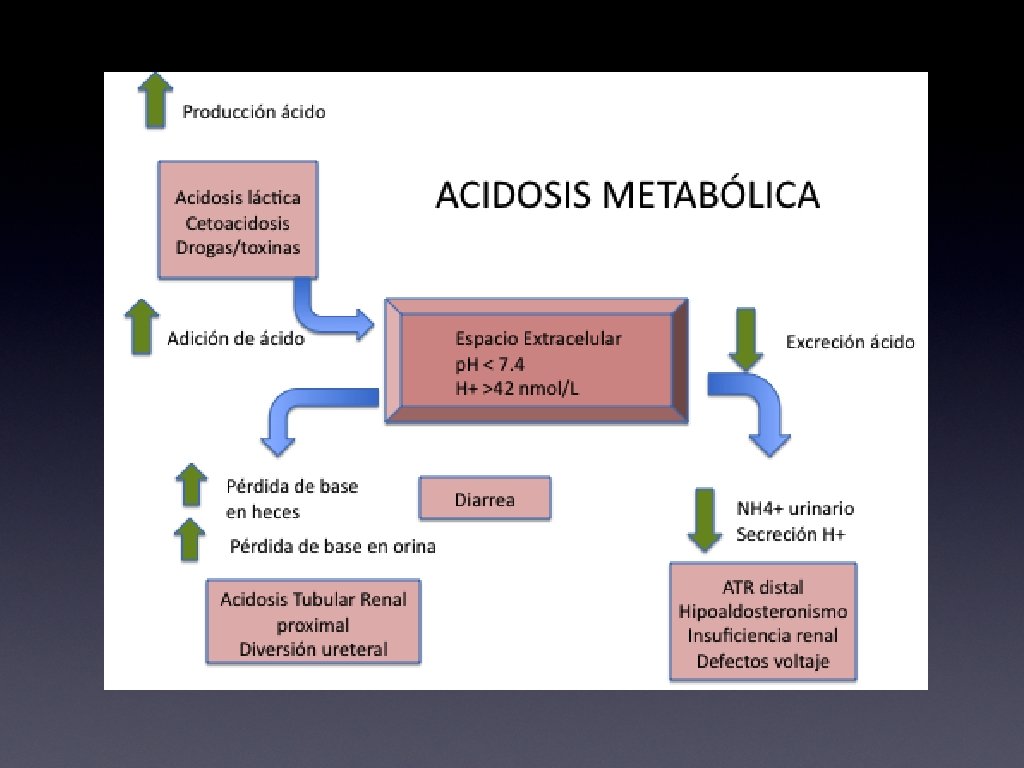
Acidosis Metabólica • • Acumulación de ácidos no volátiles en el cuerpo Agota el buffer extracelular (HCO 3) Si no es compensado disminuye el p. H extracelular. Compensación por aumento de ventilación alveolar estimulada por acidemia • • Aumenta p. H pero no lo devuelve al valor normal. PCO 2 esperada = 1. 5 x HCO 3 + 8

• • Brecha aniónica (anion gap) BA = (Na+) - ( (Cl-) + (HCO 3 -) ) Plasma es neutro desde punto de vista eléctrico. Brecha es resultado de aniones que no son medidos usualmente: sulfatos, fosfatos, aniones orgánicos y proteínas ácidas (albúmina) Valor normal = 12 +/- 2

Si el HCO 3 disminuye tiene que haber un aumento de los otros aniones: *Cloruro *ANM Debe corregirse en hipoalbuminemia BAc = BA + 2. 5 (4 - albúmina)
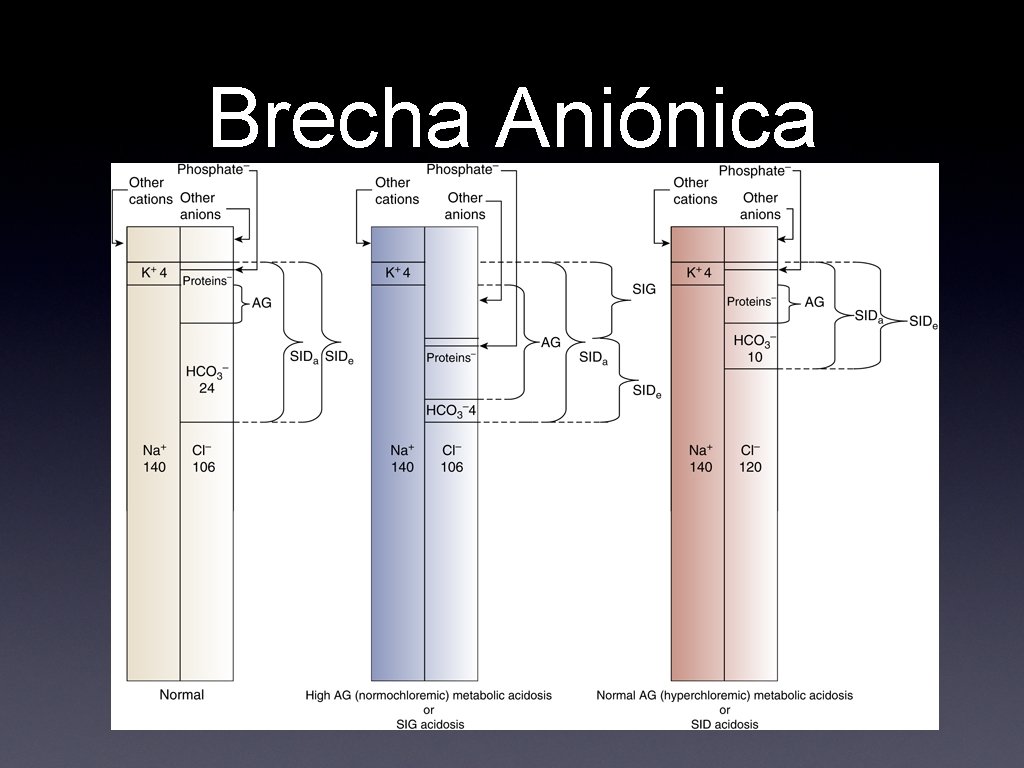
Brecha Aniónica

Acidosis Metabólica con BA aumentada • Acidosis láctica • Cetoacidosis • Drogas/toxinas • Insuficiencia renal severa

Acidosis Láctica • • Glicólisis (metabolismo anaeróbico de glucosa) ocurre en citoplasma Produce piruvato como intermediario el cual puede sufrir 2 vías metabólicas • • Condiciones anaerobias: reducido a lactato por DHL Condiciones aerobias: ingresa a mitocondria y forma parte del ciclo del ácido tricarboxílico
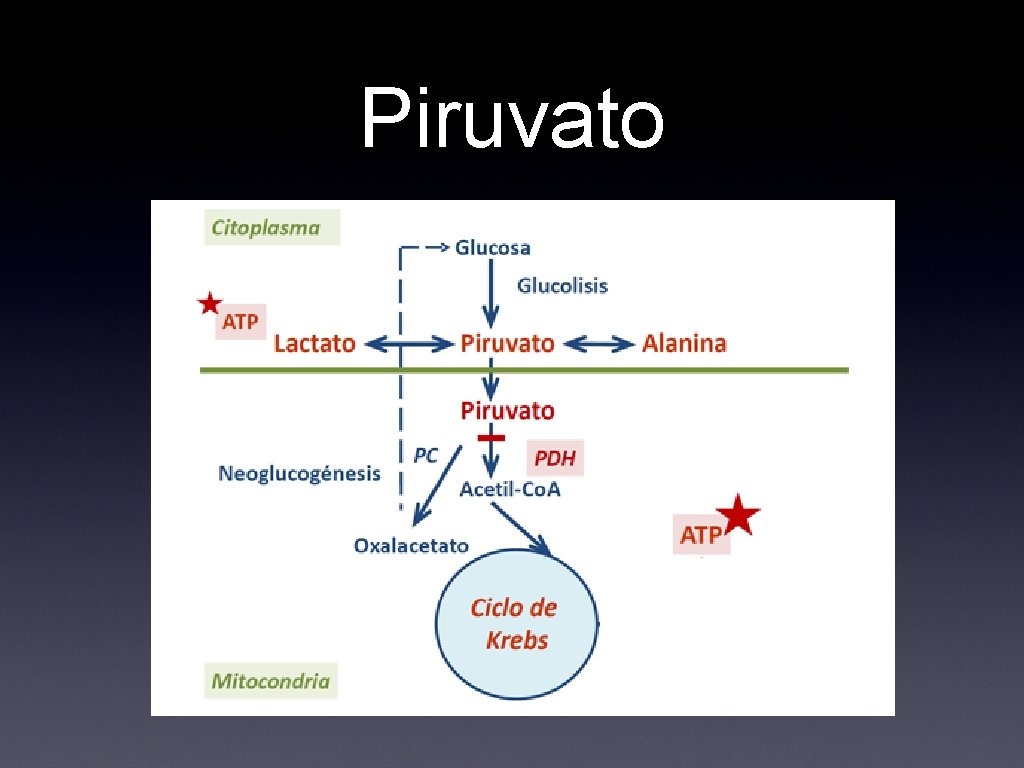
Piruvato
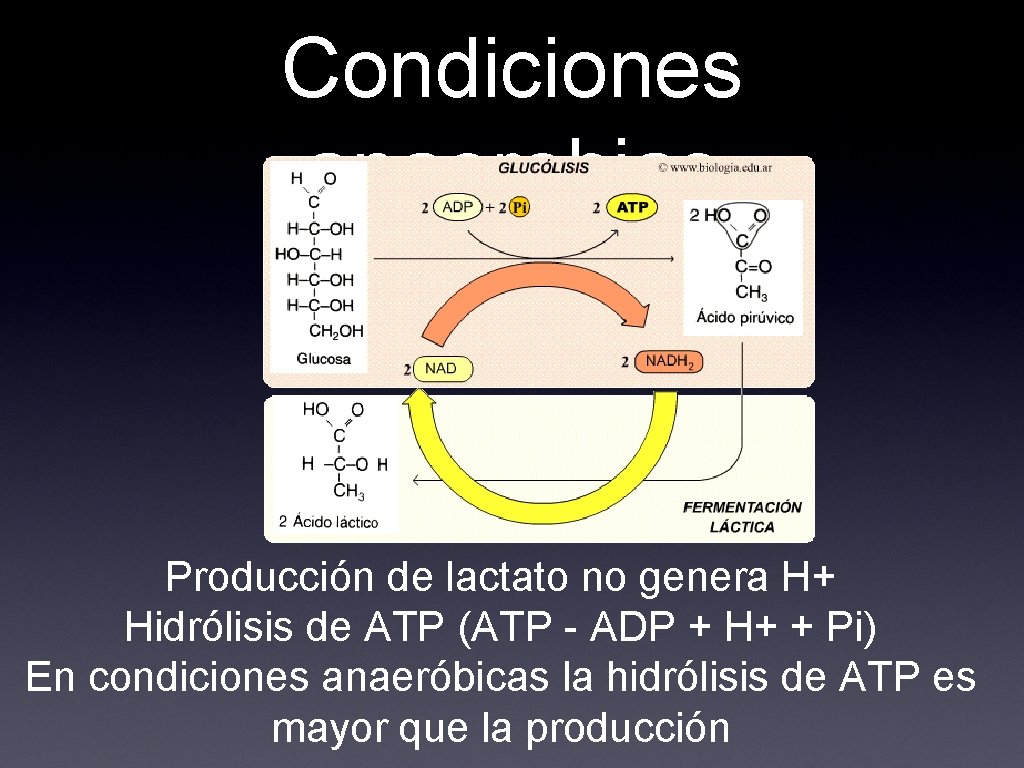
Condiciones anaerobias Producción de lactato no genera H+ Hidrólisis de ATP (ATP - ADP + H+ + Pi) En condiciones anaeróbicas la hidrólisis de ATP es mayor que la producción

Acidosis Láctica • Lactato es un marcador del consumo de ATP en condiciones de hipoxia. • Acidosis láctica se divide en 2 tipos • Tipo A : desbalance entre aporte y demanda de oxígeno tisular • Tipo B: alteración de fosforilación oxidativa

Causas • Tipo A • • Convulsiones Ejercicio extremo Shock Paro cardiaco Bajo gasto cardiaco Anemia severa Hipoxemia severa Intoxicación CO • Tipo B • • • Sepsis Def Tiamina Drogas/ Tóxicos: etanol, metformina, AZT, d 4 T, salicilatos, cianuro. • Errores innatos del metabolismo • Otros: acidosis láctica-D

Cetoacidosis diabética • Insulinopenia absoluta + aumento de hormonas contrarreguladoras (cortisol, glucagon, epinefrina) • Incapacidad para utilizar glucosa • Oxidación de ácidos grasos se convierte en la fuente de combustible • Produce grandes cantidades de cetoácidos

Tóxicos / Drogas • Etilen-glicol • • Refrigerante. Metabolizado por alcohol deshidrogenasa a ácido glicólico y posteriormente a ácido oxálico. Genera NADH que favorece la formación de ácido láctico Brecha osmolal aumentada y sedimento con cristales de oxalato de calcio son dx.

Toxicos • Metanol • • Intoxicación con 30 m. L. Metabolizado por alcohol deshidrogenada a formaldehído y ácido fórmico Tambien depleta NAD por lo que favorece formación de ácido láctico. Tratamiento : etanol (inhibidor competitivo de alcohol deshidrogenasa) y fomepizol.

Toxicidad por Salicilatos • Trastorno AB mixto • • Salicilatos estimulan directamente el centro respiratorio: alcalosis respiratoria Favorece acumulación de ácido láctico y cetoácidos Manifestaciones: taquipnea, tinitus, convulsiones, coma. Tx: carbon activado, alcalinización y hemodialisis.

Insuficiencia Renal • Reducción de masa renal lleva a disminución en amoniogénesis en TP. • Conforme disminuye función renal (Cr. Cl <40 m. L) disminuye excreción de aniones orgánicos (sulfatos, fosfatos) por lo que aumenta la brecha aniónica

Acidosis Hiperclorémica • Brecha aniónica normal • Causas renales: defectos en amoniogénesis, hipoaldosteronismo y acidosis tubular renal. • Causas extra-renales: perdidas extrarenales de bicarbonato

Defectos en Amoniogénesis • Causa más frecuente es la insuficiencia renal • Conforme disminuye número de nefronas hay una reducción proporcional en formación de NH 4+. • Riñones no pueden excretar la carga ácida diaria y bicarbonato empieza a disminuir con aumento concomitante en nivel de cloruro.

Hipoaldosteronismo • • • Acidosis metabólica + hiperkalemia Primario o secundario. Variedad más frecuente es la acidosis tubular renal tipo IV: hipoaldosteronismo hiporeninémico. • • Pacientes diabéticos con leve ERC y frecuentemente asocian HTA Supresión de renina se supone por sobrecarga crónica de volumen.

Hipoaldosteronismo • Deficiencia de aldosterona induce hiperkalemia • Hiperkalemia inhibe amoniogénesis • También se disminuye reabsorción distal de sodio por lo que disminuye secreción de H+

Causas de Hipoaldosteronismo • Enfermedad de Addison • • • Defectos congénitos enzimáticos I-ECAs, ARA-II Heparina Hipoaldosteronismo hiporreninémico (ATR IV) Psedohipoaldosteronismo primario I (AD)Resistencia a mineralocorticoides

• • • Acidosis Tubular Renal Proximal Tipo II (segunda en describirse) Defecto en la habilidad del túbulo proximal en reclamar el bicarbonato filtrado. Disminución en el umbral para reabsorción de bicarbonato (15 mmol/L en lugar de 24 mmol/L) Puede ser congénito o adquirido Aislado o parte de defecto generalizado tubular (Sd Fanconi: pérdida de AA, glucosa, fósforo y ác urico).

Causas • Defectos aislados • Inhibidores de AC • • • Acetazolamida, topiramato Deficiencia AC Defectos generalizados • • • Cistinosis Enf Wilson Mieloma múltiple Amiloidosis Aminoglucósidos

ATR proximal • • Excreción de H+ es normal En estado basal donde concentración de bicarbonato está por debajo del umbral bajo, la bicarbonaturia es ausente por lo tanto el p. H urinario <5. 5 pero con HCO 3 entre 15 -18 mmol/L. Si hay sobrecarga de bicarbonato este no se reabsorberá y p. H urinario >6. 5 Diagnóstico : FE HCO 3 >15%.

• • • Acidosis Tubular Renal Distal Tipo I Representa la incapacidad del riñón para acidificar la orina p. H >5. 5 Clásica: se asocia con hipokalemia, hipercalciuria (buffer óseo y liberación de calcio), nefrocalcinosis Tratamiento : base 2 -3 mmol/Kg/d. Citrato o bicarbonato.

ATR Distal • Causas • Defectos en Intercambiador HCO 3 -/Cl - • Drogas • Anfotericina, litio • Sd Sjögren, LES, crioglobulinemias.

ATR Distal con Hiperkalemia • Defecto general en secreción de H+ y K+ • Frecuente en uropatía obstructiva y trastornos intersticiales (LES, drepanocitosis) • Defecto de “voltaje” • Reabsorción de Na genera gradiente para excreción de H+ y K+

Causas • Nefritis lúpica • Nefropatía obstructiva • Drepanocitosis • Defectos voltaje: familiares, pseudohipoaldosteronismo tipo II • Drogas: amilorida , triamtereno, trimetoprim.

Causas Extrarenales de Pérdida de HCO 3 • Diarrea o sobre uso de laxantes • Fístulas pancreáticas • Derivaciones ureterales a sigmoides • Intercambiador Cl-/HCO 3 -

Alcalosis Metabólica

Alcalosis metabólica • • • Requiere la generación y mantenimiento del trastorno Ganancia de bicarbonato o pérdida de ácidos no volátiles (vómitos HCl) Riñones son efectivos para secretar exceso de bicarbonato • Retención es promovida por : deficiencia de volumen, deficiencia Cl-, deficiencia K+ o hiperaldosteronismo.

Alcalosis metabólica • Para determinar la causa se necesita valorar el volumen extracelular, presencia de ortostatismo, niveles de potasio sérico y sistema reninaangiotensina-aldosterona.

Causas de Alcalosis metabólica • Sobrecarga exógena de base • Contracción de volumen, normotensión, hipokalemia e hiperaldosteronismo secundario • Expansión de volumen, hipertensión, hipokalemia e hipermineralocorticismo • Sd Liddle

Sobrecarga exógena de bicarbonato • Administración Na. HCO 3 • Síndrome leche-álcali • Uso de crack en enfermedad renal terminal

Hiperaldosteronismo 2º • Asocia contracción de volumen, normotensión, hipokalemia • Origen gástrico: vómitos, succión gástrica, cloridorrea congénita. • Origen renal: diuréticos, estados edematosos, deficiencia magnesio, deficiencia potasio, Sd Bartter, Sd Gitelman

Diuréticos • Aumentan nivel distal de sodio • Disminuyen LEC sin afectar excreción de bicarbonato : aumentan concentración de bicarbonato. • Favorecen excreción de H+ y K+ • Hipovolemia induce hiperaldosteronismo 2º e hipokalemia estimula amoniogénesis.

Sd Bartter • Trastorno AR que afecta reabsorción de sal en asa gruesa ascedente de Henle • Pérdida de sal, depleción de volumen y activación de SRAA. • Mutación en NKCC 2 • Asocian hipercalciuria y niveles normales de Mg.
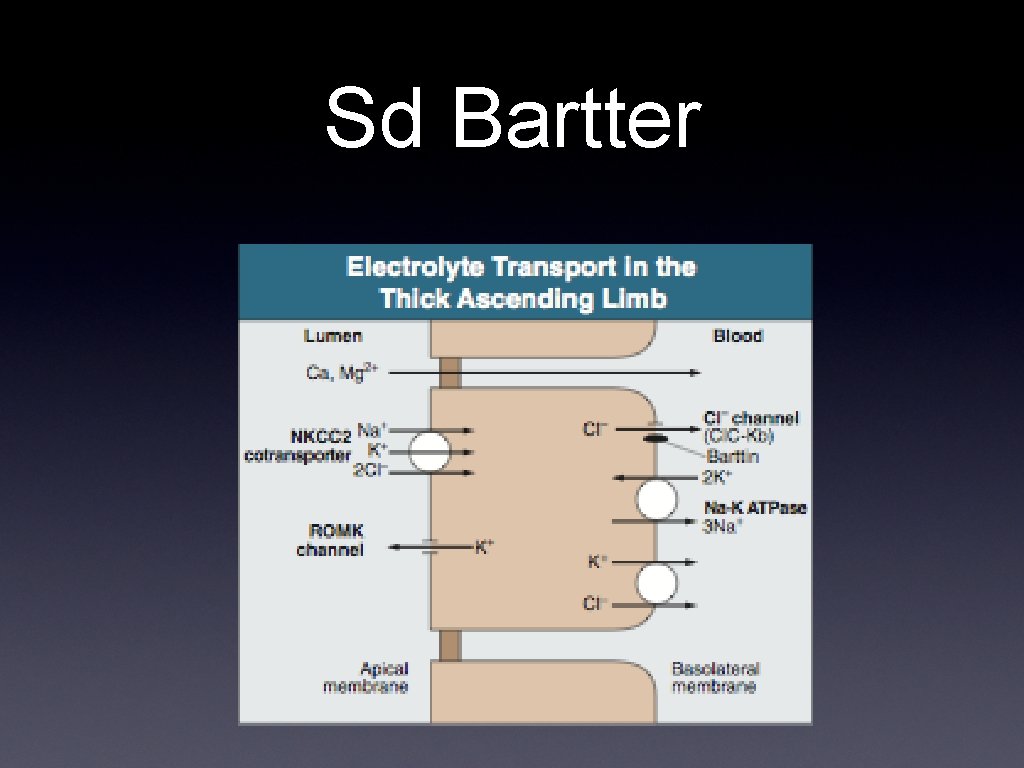
Sd Bartter

Sd Gitelman • Se distingue de Bartter en la presencia de hipocalciuria e hipomagnesemia. • Similar a los efectos de diuréticos tiazídicos • Presentación tardía
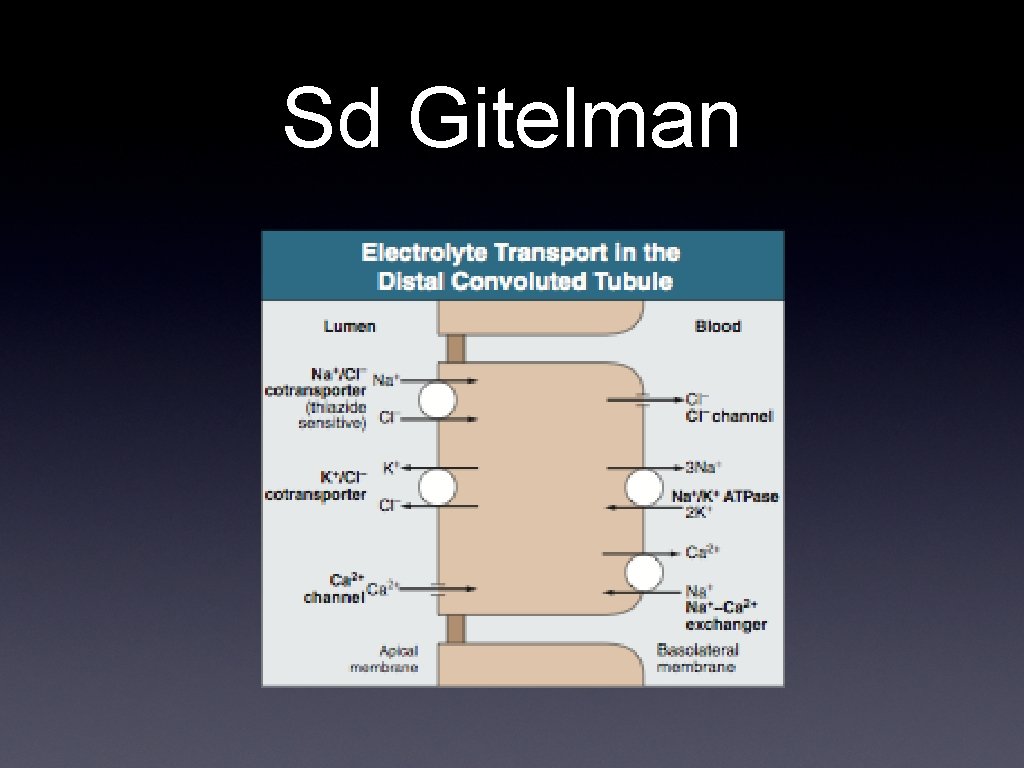
Sd Gitelman

Alcalosis Metabólica Asociada con sobrecarga de volumen, HTA e hiperaldosteronismo • Administración de mineralocorticoide o producción (aldosteronismo primario, Cushing) • Aumentan excreción neta de ácido y empeora si asocian hipokalemia.

Sd Liddle • • • Alcalosis metabólica, hipokalemia e hipertensión severa de presentación en la infancia Similar a hiperaldosteronismo primario pero niveles de renina y aldosterona están suprimidos Trastorno de activación constitutiva de canal epitelial de sodio en membrana apical células principales
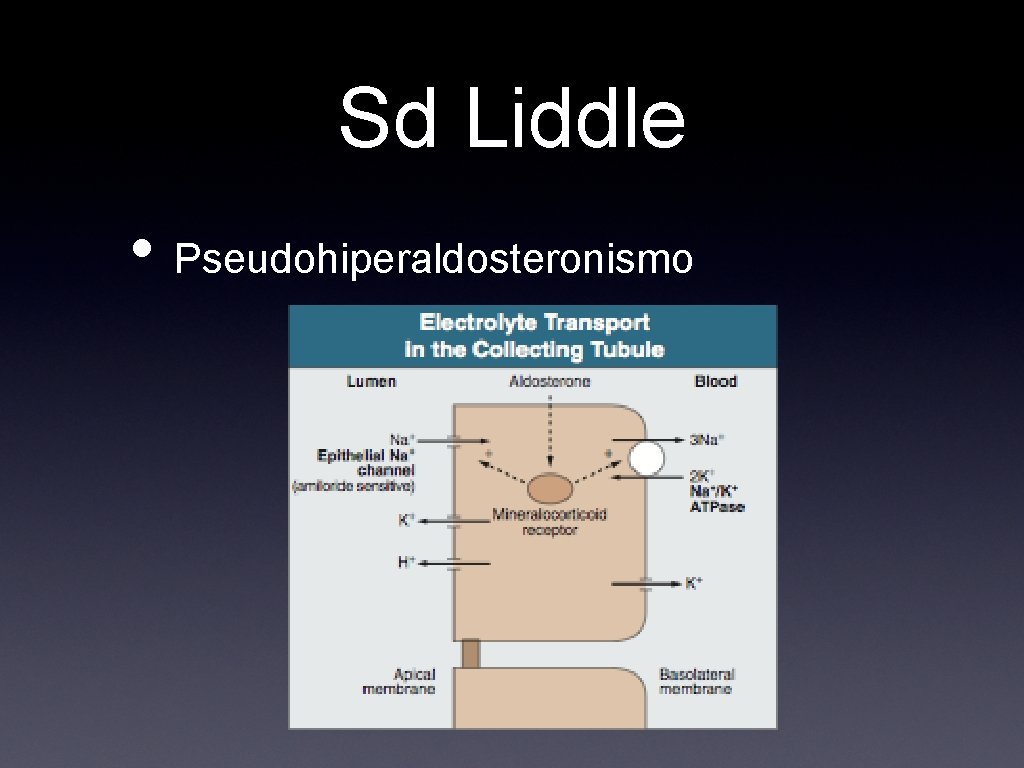
Sd Liddle • Pseudohiperaldosteronismo

Acidosis Respiratoria

Acidosis Respiratoria • • Aumento en la tensión parcial de CO 2 en fluidos corporales. Acidificación y activación de mecanismos para aumento de niveles de HCO 3. Excreción pulmonar es insuficiente para contrarrestar producción Sinónimo de disminución en Ventilación Alveolar

Respuesta Fisiológica • Agudo: Concentración de bicarbonato aumenta 0. 1 mmol/L por cada 1 mm. Hg de PCO 2. • Sin embargo adaptación es pobre y no supera los 3 -4 mmol/L. • Crónico: 3 -5 días. 1 mm. Hg de PCO 2. 0. 3 mmol/L por cada

Causas - Acidosis Resp Aguda • Depresión SNC: anestesia, sobredosis de sedantes, trauma cráneo, ECV, edema cerebral, encefalitis. • • Alteración neuromuscular: Sd Guillain. Barré, crisis miasténica, miopatía hipokalémica, lesión medular alta, parálisis periódica. Restricción ventilatoria: tórax inestable, neumotórax, hemotórax, disfunción diafragma

Causas - Acidosis Resp Aguda • Obstrucción VA superior: cuerpo extraño, laringoespasmo, apnea obstructiva del sueño. • Obstrucción VA inferior: broncoespasmo, bronquiolitis, neumonía severa, SDRA • Defecto perfusión pulmonar: paro cardiaco, TEP masivo, embolismo aéreo o graso.

Acidosis Resp Crónica • SNC: hipoventilación primaria (maldición Ondina), Sd Pickwick • Neuromuscular: distrofia, polio, ELA, miopatías • Restricción ventilatoria: escoliosis, obesidad

Alcalosis Respiratoria

• Reducción en la tensión parcial de CO 2 en los tejidos • Alcalinización de fluidos con disminución adaptativa en niveles de HCO 3. • Sinónimo de hiperventilación • Estimulos provienen de pulmon, quimioreceptores periféricos y en bulbo.

Alcalosis Respiratoria • Hipoxemia: -Causasalturas, cardiopatías congénitas, anemia, falla circulatora, neumonías, etc. • • • Estimulación receptores torácicos: neumonía, asma, neumotórax, hemotórax, TEP SNC: dolor, ansiedad, psicosis, fiebre, ECV Drogas: xantinas, salicilatos, progesterona (embarazo).

FIN
- Slides: 88