TRAITEMENT DU DIABETE SUCRE Dr FAR M TRAITEMENT

TRAITEMENT DU DIABETE SUCRE Dr FAR. M

TRAITEMENT DU DIABETE SUCRE DE TYPE 1 Il repose sur l’insulinothérapie qui est vital. L’objectif thérapeutique est de ramener la glycémie à la normale sans provoquer d’hypoglycémie avec : - glycémie à jeun 0, 7 - 1 g/l - glycémie post prandiale < 1, 40 g /l - Hb. A 1 C ≤ à 6, 5 % 1/ CLASSIFICATION DES INSULINES A/ Selon l’origine : Animales : conventionnelles ou traditionnelles, elles sont extraites du bœuf et de porc, elles sont immunogènes Humaines : - hemisynthetiques, elles sont moins immunogènes - biosynthétique B/ Selon leur degrés de purification. C/ Selon leur concentration : 100 ui /ml D/ Selon leur durée d’action.
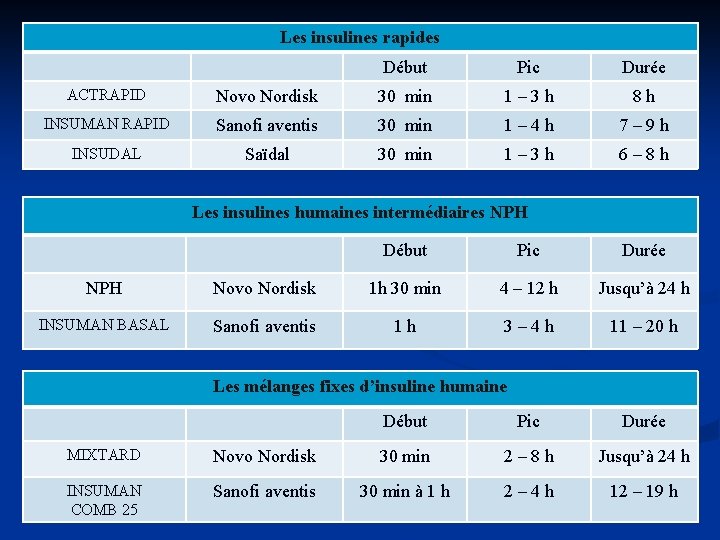
Les insulines rapides Début Pic Durée ACTRAPID Novo Nordisk 30 min 1– 3 h 8 h INSUMAN RAPID Sanofi aventis 30 min 1– 4 h 7– 9 h INSUDAL Saïdal 30 min 1– 3 h 6– 8 h Les insulines humaines intermédiaires NPH Début Pic Durée NPH Novo Nordisk 1 h 30 min 4 – 12 h Jusqu’à 24 h INSUMAN BASAL Sanofi aventis 1 h 3– 4 h 11 – 20 h Les mélanges fixes d’insuline humaine Début Pic Durée MIXTARD Novo Nordisk 30 min 2– 8 h Jusqu’à 24 h INSUMAN COMB 25 Sanofi aventis 30 min à 1 h 2– 4 h 12 – 19 h
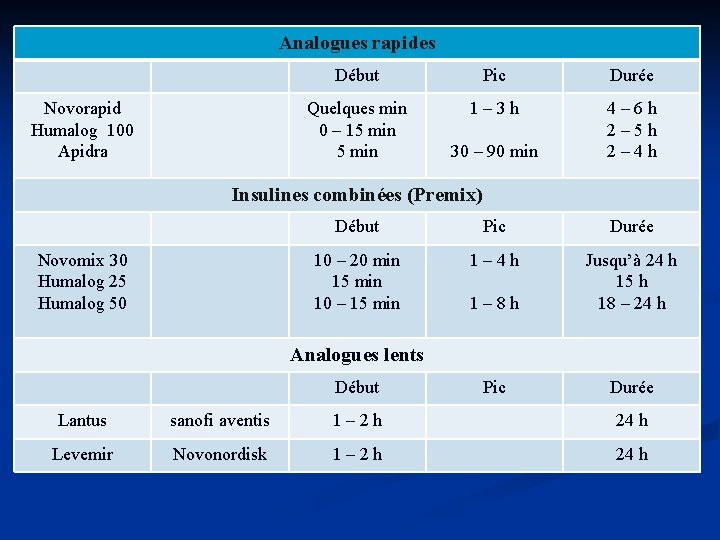
Analogues rapides Novorapid Humalog 100 Apidra Début Pic Durée Quelques min 0 – 15 min 1– 3 h 4– 6 h 2– 5 h 2– 4 h 30 – 90 min Insulines combinées (Premix) Novomix 30 Humalog 25 Humalog 50 Début Pic Durée 10 – 20 min 15 min 10 – 15 min 1– 4 h 1– 8 h Jusqu’à 24 h 15 h 18 – 24 h Pic Durée Analogues lents Début Lantus sanofi aventis 1– 2 h 24 h Levemir Novonordisk 1– 2 h 24 h

E/ Les voies d’administrations : - La voie intraveineuse : n’est utilisée qu’en milieu hospitalier et seul l’insuline à action rapide peut être administre par cette voie. - La voie intramusculaire : elle est utile pour juguler une cétose légère en absence de déshydratation. - La voie sous cutanée : la plus utilisée en pratique courante. - La voie intraperitoniale. 2/ LE MATERIEL D’ADMINISTRATION : - La seringue à insuline. -Stylos injecteurs. -Les pompes à insulines portables. -Les pompes implantables.

3/ LA BIODISPONIBILITE DE L’INSULINE Facteurs influençant la résorption de l’insuline : * Facteurs lies à l’insuline : - PH neutre. - faible concentration. - volume injecté faible. - dose faible. - insuline humaine. * Facteurs locaux : - injection au niveau de l’abdomen. - injection en s/c profonde. - température élévée du site d’injection. - massage du site d’injection. * Facteurs généraux : - exercice musculaire au niveau du site d’injection.

/ QUELQUES MODALITES PRATIQUES L’horaire des injections 15 à 30 mn avant les repas pour les insulines d’action rapide et 45 mn à 1 h avant les repas pour les insulines monophasiques Pour les analogues d’insulines injection peut se faire au moment des repas Techniques d’injection : le site d’injection doit être préalablement désinfecte par l’alcool chirurgical, L’injection se fait en s/c profonde, aiguille dirigée perpendiculairement à la paroi. Sites d’injections : les bras (face externe) – cuisses (face antérieure et interne) – région lombaire – l’abdomen (sous ombilical) Il faut varier les points d’injections afin d’éviter les lipodystrophie

5/ SCHEMAS D’INSULINOPATHIES La mise en route d’une primo insulinothérapie doit toujours se faire en milieu hospitalier car : - La dose non fixe adapte a chaque malade - Nécessite une éducation diabétique qui fait partie intégrante du TRT A/ L’insulinothérapie optimalisée a/ Objectif : - glycémie à jeun et préprandiale entre 0 , 7 – 1, 10 g /j - glycémie post prandiale < 1, 40 g /l b/ Indication : - Insulinothérapie définitive : - Diabète de type 1 - Diabète de type 2 après échec au traitement ora - Cx chronique: rétinopathie- insuffisance rénale - Insulinothérapie temporaire : - infection sévère - neuropathie hyperalgique - préparation à l’intervention chirurgicale - grossesse - Cx aigue (cétose)

c/ Modalités : 1 - Schéma à 4 injections : - Une insuline lente pour assurer les besoins de base et une insuline rapide avant les trois repas principaux (basal bolus). -Une insuline premix ( 25 ou 30 ou 50 ) à 22 h et trois injections d’insuline rapide avant les repas. 2 - Schéma à 3 injections - Une insuline premix (25 -30 -50) le soir et de l’insuline rapide avant le petit déjeuner et le repas de midi. - Une insuline premix (25 -30 -50)matin et soir et une insuline rapide a midi -Une insuline lente le soir et une insuline rapide avant le petit le déjeuner et déjeuner. 3 - Schéma à 2 injections : Une insuline premix( 25 -30 -50) avant le petit déjeuner et le repas du soir ( 08 h- 20 h)

B/ L’insulinothérapie à objectif limité : 1 - Objectif : éviter les accidents hypoglycémiques et les complications aigues (glycémie à jeun < 1, 60 g/l , la post prandiale au alentours de 2 g/l 2 - Indications : - diabétique dont l’espérance de vie courte < à 10 ans - sujet refusant les contraintes des multi injections. - DS de type 2 après échec des antidiabetiques oraux 3 - Modalités : Deux injections d’insuline intermédiaire *monophasique : a faire 1 h avant les repas ou au moment des repas s’il s’agit d’analogues. *bi phasiques : à faire 15 à 30 mn avant les repas. C/ L’insulinothérapie de survie : 1 - Objectifs : éviter les complications aigues 2 - Indications : - sujet âge dont l’espérance de vie très courte - handicape psychique 3 - Modalités : une seule injection d’insuline lente

6/ LES ACCIDENTS ET LES INCIDENTS DE L’INSULINOTHERAPIE Hypoglycémie : accident le plus fréquent, il faut éduquer le patient et l’entourage afin de reconnaitre les manifestations cliniques, les traiter et les prévenir. Réactions allergiques à l’insuline : *locale : peuvent disparaitre spontanément. *généralisée : urticaire – choc anaphylactique. Les lipodystrophie : elles sont de deux types : - lipoatrophie - lipohypertrophie

7/ CONSEILS HYGIENODIEDITIQUE La diététique vise à éviter les variations glycémiques trop importante - Hyperglycémie post prandiale. - Hypoglycémie inter prandiale. Cette dernière doit apporter une alimentation équilibrée permettant d’obtenir un poids normal, elle comporte : - 50 % de glucides. - 30 % de lipides. - 15 à 20 % de protides. - Consommation de sucre simple uniquement en fin de repas, et en quantité limitée, éviction des boissons sucrées. - Consommations limitées en graisses saturées qui favorisent l’athérosclérose préférer les acides gras insaturés d’origine végétale. Hygiène de vie : Lutte contre le tabagisme. Activité physique régulière : marche régulière doit être recommandée. Eviter les sports violents.

TRAITEMENT DU DIABETE DE TYPE 2 Le traitement idéal du DT 2 n’existe pas : - Les règles diététiques et une bonne hygiène de vie sont la base de ce traitement. - Les médicaments hypoglycémiants (anti diabétiques oraux, insuline) ne sont qu’un appoint d’un régime bien conduit et bien appliqué. - Le DT 2 est à la fois une maladie métabolique et vasculaire, la prévention de l’athérosclérose fait partie intégrante du TRT. LES MOYENS THERAPEUTIQUES : A/ DIETETIQUE : Le régime sera hypocalorique et hypoglucidique. Les apports énergétiques d’un régime hypocalorique : - Les glucides : 40% sans descendre au dessous de 100 g. - Les lipides : 30 % avec apport équilibré entre AG saturés et insaturés. - Les protides : 20 à 25 %. Un certains nombres de mesures d’accompagnement sont utiles : - Eviter les fritures. - Boissons non sucrées abondantes entre les repas. - Suppression totale de l’alcool. - Multiplier les petits repas pour éviter le grignotage. -Ne pas sauter de repas. - L’exercice physique adapté au malade, il agit sur l’insulino résistance, il favorise aussi le développement de la circulation collatérale des artères.

B/LES ANTIDIABETIQUES ORAUX : 1 –SULFAMIDES HYPOGLYCEMIANTS: Mode d’action : ils stimulent l’insulinosecretion ce qui explique le pouvoir hypoglycémiant. ils différent par leurs durée d’action et leur puissance * Les sulfamides de 1 er génération : carbutamide (glucidoral) cp à 500 mg , leur durée d’action 45 H -(Il ne sont plus commercialisés) * Les sulfamides de 2 éme génération ; sont les plus utilisés en raison de leur : - puissance d’action plus grande - une demi vie courte - une posologie plus faible Exemple : - Glibenclamide Daonil* cp à 5 mg 1 – 3 cp/j durée 4 – 10 h - Gliclazide Diamicron* cp à 80 mg 1 -3 cp/ j durée 12 h -Gliquidone Glurenor* cp à 30 mg 1 -3 cp/j durée 16 h Un SH a durée d’action à 24 h : Glimipiride Amarel* cp à 1 - 2 – 3 -4 mg 1 cp/j dose max 6 mg/j (double action pancréatique et extrapancreatique).

Indications : -DS de type 2 non équilibre par le régime seul - En association avec les biguanides – les inhibiteurs de & glucosidases – les dérives de la thiazolidines diones -En association avec l’insuline en cas d’échecs au trt oral (BED TIME ) Les contres indications : CI temporaire : - grossesse - cétose - chirurgie majeure - pathologie intercurrente sévère CI définitif : - allergie aux SH - insuffisance hépatique ou rénale avancée Les effets secondaires : * hypoglycémie : la plus fréquente, grave pouvant être mortel favorisé par -le non respect des contres indications (insuf hépatique, rénale) - erreur di éditique -mal nutrition - prise d’alcool * hématologique * hépatique * digestifs

Modes d’utilisation : on utilise des doses progressives, prescrits avant les repas (1/2 h) sans dépasser la dose maximale. Il est inutile d’associer 2 SH. 2 - LES BIGUANIDES A/Mécanisme d’action : - Aucune action sur la synthèse ou la libération de l’insuline. - leurs action principale est d’améliorer la sensibilité des tissus périphériques à l’insuline endogène. - Ce sont les antidiabétiques vrais anti hyperglycémiants sans effet sur la glycémie normale. -Action sur les lipides : Des TG 20 à 40 % Du CT ; HDL ch -Action sur l’hémostase : correction de hyperagregabilité plaquettaire et hypo fibrinolyse qui favorisent les thromboses vasculaires. -L’effet anorexigène attribué classiquement aux biguanides n’a jamais pu être démontré.

B/ Les produits : Il n’existe qu’une seule molécule LA METFORMINE qui est commercialisée sous trois sels différents - Chlorhydrate dimethymetformine ou GLUCOPHAGE =cp à 500 et GR( 850 1000 mg) - Embonate de metformine ou STAGID cp à 700 mg -Chloropheroxyacetate de metformine ou GLUCINAN cp à 500 mg C/ INDICATIONS : - DS de type 2 en 1 er intention quelque soit le poids après échec des RHD - Association aux SH – inhibiteurs de & glucosidases – dérives de la thialozidines diones - Association à l’insuline D / LES EFFETS SECONDAIRES: - L’acidose lactique. (en cas du non respect des contres indications) - Les troubles digestifs : douleurs abdominales, diarrhée, ballonnement. E/ LES CONTRES INDICATIONS : - Insuffisance hépatique, rénale, respiratoire, cardiaque. - HTA sévère. -L’âge avancé du malade (au delà de 65 ans). -Le TRT sera arrêté 48 h avant toute anesthésie générale ou injection de produit de

3/ LES INHIBITEURS DES ALPHA GLUCOSIDASES Action : inhibition compétitive des alphas glucosidases. Ce sont des EZ qui permettent d’hydrolyser les sucres complexes en monosaccharides assimilable par l’intestin étalements des pics glycemiques post prandiaux. L’acarbose : GLUCOR cp à 50 et à 100 mg( peut donner des troubles digestifs) Miglitol : DIASTABOL cp à 50 mg 1 cp 3×/j La tolérance digestive meilleure. 4/ DERIVES DE LA THIALOZIDINES DIONES (retiré du marché) - Rosiglitazone : avandia* cp à 2 – 4 - 8 mg Association avec la MET – SH -Pioglitasone : Actos* cp à 15 et à 30 mg , une prise par jour Association à la MET et au SH

AUTRES HYPOGLYCEMIANTS REPAGLINIDE : NOVONORM* - Des cp à 0. 5 - 1 – 2 mg, 30 mn avant les repas - L’élimination se fait à 90 % par la bile (peut être utilisé en cas IR ) - Il peut être associé avec la MET, Inhibiteurs des & glucosidases, Insuline LES INCRITINES : a/GLP 1 (VICTOZA) il est produit dans les cellules de ilion distal par un mécanisme de clivage protéolytique differenciel de la molécule de proglucagan. le GLP 1 stimule l’insulinosécretion après la prise alimentaire limitant les excursions glycémiques post prandiales. b/INHIBITEURS DE LA DPP 4 =sitagliptine (DALVEX 100 mg INHIBITEURS DE SGLT 2 =inhibe la réabsorption du glucose par les reins LES ASSOCIATIONS A DOSE FIXE : AVANDAMET : Rosiglitazone + MET (retire du marché)

STRATEGIE THERAPEUTIQUE - si Hb. A 1 C ≥ 6. 5% RHD avec objectif Hb. A 1 C < à 6. 5%. - si Hb. A 1 C à 7 % monothérapie avec objectif Hb. A 1 C < à 7 %. - si Hb. A 1 C à 7 % s bithérapie avec objectif Hb. A 1 C < à 7 %. - si Hb. A 1 C à 8% trithérapie ou bed time avec Hb. A 1 C < à 7 %. - si sous trithérapie Hb. A 1 C à 8 % insulinothérapie.
- Slides: 20