Traitement de la maladie thromboembolique veineuse Bruno TRIBOUT

Traitement de la maladie thrombo-embolique veineuse Bruno TRIBOUT Médecine Vasculaire CHU AMIENS

Traitement anticoagulant initial par héparines et relais AVK de la maladie thrombo-embolique veineuse Bruno TRIBOUT Médecine Vasculaire CHU AMIENS

Introduction MTEV • MTEV : “une seule et même maladie qui associe EP et TVP” • Traitement absent ou inadapté = risque EP fatale ou récidive TE • Objectifs du traitement : rapport bénéfice <—> risque récidive TE hémorragies —> Prévenir extension locale thrombus embolisation récidive thrombose et/ou embolie • Quatre modalités pour MTEV traitement anticoagulant traitement thrombolytique interruption cave chirurgie
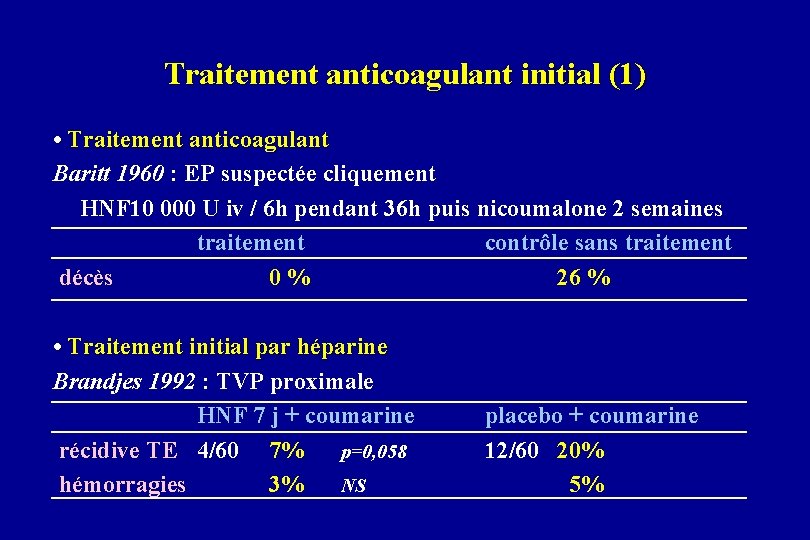
Traitement anticoagulant initial (1) • Traitement anticoagulant Baritt 1960 : EP suspectée cliquement HNF 10 000 U iv / 6 h pendant 36 h puis nicoumalone 2 semaines traitement contrôle sans traitement décès 0% 26 % • Traitement initial par héparine Brandjes 1992 : TVP proximale HNF 7 j + coumarine récidive TE 4/60 7% p=0, 058 hémorragies 3% NS placebo + coumarine 12/60 20% 5%

Traitement anticoagulant initial (2) • Traitement initial par héparine à dose adéquate Hull 1986 : TVP proximale — HNF iv continue versus HNF sc réponse anticoagulante thérapeutique infrathérapeutique récidive TE 1/62 1, 6% p< 0, 001 13/53 24, 5%

Nomogrammes d’administration : HNF iv continue • Nomogramme non ajusté au poids Cruikshank 1991, Hull 1992 Bolus iv : 5 000 U puis perfusion iv : 30 000 U/j ajustement sur TCA ou héparinémie • Nomogramme ajusté au poids Raschke 1993 Bolus iv : 80 U/kg puis perfusion iv : 18 U/kg/h ajustement sur TCA ou héparinémie Blus : saturation des sites de fixation non spécifiques de l’héparine ==> Obtention réponse anticoagulante thérapeutique ==> Prévention récidive TE nomogramme > absence nomogramme ajustement poids > non ajusté au poids

HNF iv continue versus HNF sc • Efficacité : récidive TE —> identiques Risque : hémorragie • Mode d’administration Bolus iv : 5 000 U puis 17 500 U sc / 12 h ajustement sur TCA ou héparinémie • Dose moyenne pour obtention réponse anticoagulante thérapeutique 35 000 U/j en 2 injections sc • Réduction biodisponibité : SC 90% <—> 32 000 U/j IV 100 %

Surveillance biologique du traitement par héparines • Numération plaquettaire : 2 fois / semaine pendant 3 semaines dépistage thrombopénie induite par l’héparine TIH • Héparine non fractionnée TCA 1, 5 à 2, 5 fois contrôle héparinémie : 0, 3 — 0, 7 U anti-Xa / ml • Héparines de bas poids moléculaire héparinémie 4 à 6 h après injection sc âges extrêmes poids extrêmes insuffisance rénale : accumulation

HNF • Fixations non spécifiques des héparines (polyanion) antithrombine — cellules : endothélium, SRE catabolisme — protéines plasmatiques dont certaines sont “protéines inflammation” HRP, vitronectine, fibronectine, lipoprotéines, fibrinogène, FP 4, Gd multimères de v WF • Biodisponibilité réduite pour interaction avec antithrombine : bolus • Clearance, T 1/2 dose-dépendantes • Variabilité dose-réponse anticoagulante : monitoring biologique HBPM • Clearance rénale, T 1/2 dose-indépendantes • Biodisponibilité maximale • Prédictibilité dose-réponse anticoagulante : dose ajustée au poids sans monitoring biologique

Résistance HNF Dose > 40 000 U/j pour obtenir TCA thérapeutique augmentation facteur VIII et Heparin binding proteins Dissociation TCA héparinémie liée facteur VIII Ajustement sur héparinémie ou recours HBPM
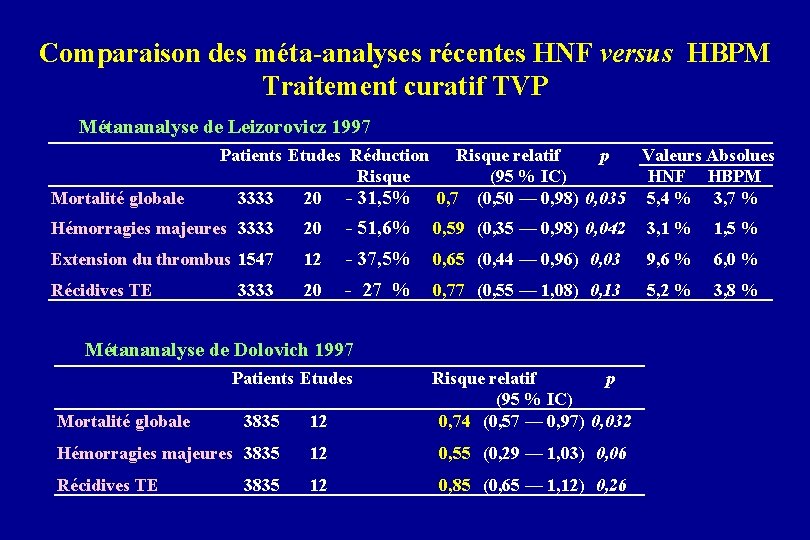
Comparaison des méta-analyses récentes HNF versus HBPM Traitement curatif TVP Métananalyse de Leizorovicz 1997 Mortalité globale Patients Etudes Réduction Risque relatif p Valeurs Absolues Risque (95 % IC) HNF HBPM 3333 20 - 31, 5% 0, 7 (0, 50 — 0, 98) 0, 035 5, 4 % 3, 7 % Hémorragies majeures 3333 20 - 51, 6% 0, 59 (0, 35 — 0, 98) 0, 042 3, 1 % 1, 5 % Extension du thrombus 1547 12 - 37, 5% 0, 65 (0, 44 — 0, 96) 0, 03 9, 6 % 6, 0 % Récidives TE 20 - 27 % 0, 77 (0, 55 — 1, 08) 0, 13 5, 2 % 3, 8 % 3333 Métananalyse de Dolovich 1997 Patients Etudes 3835 12 Risque relatif p (95 % IC) 0, 74 (0, 57 — 0, 97) 0, 032 Hémorragies majeures 3835 12 0, 55 (0, 29 — 1, 03) 0, 06 Récidives TE 12 0, 85 (0, 65 — 1, 12) 0, 26 Mortalité globale 3835

Comparaison des méta-analyses HNF versus HBPM Mortalité globale : HBPM > HNF Hémorragies majeures : HBPM HNF Récidives thrombo-emboliques : HBPM HNF Leizorovicz 1997 Dolovich 1997
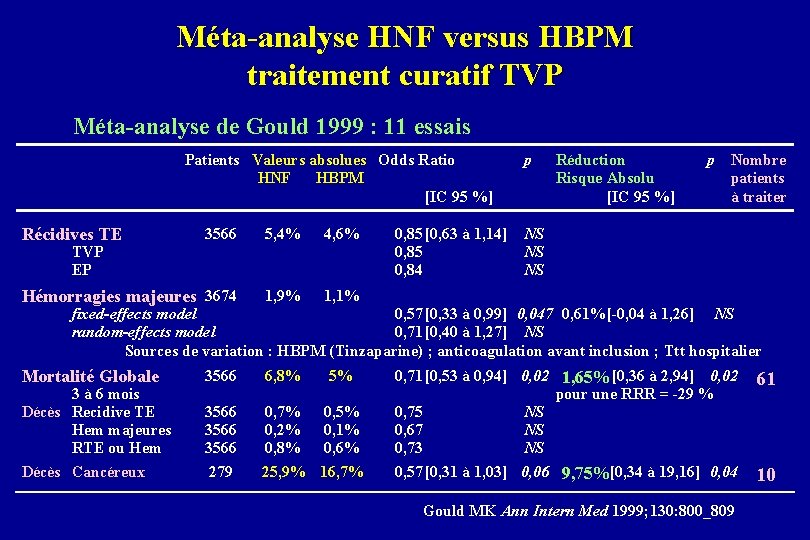
Méta-analyse HNF versus HBPM traitement curatif TVP Méta-analyse de Gould 1999 : 11 essais Patients Valeurs absolues Odds Ratio HNF HBPM [IC 95 %] Récidives TE 3566 5, 4% 4, 6% Hémorragies majeures 3674 1, 9% 1, 1% Mortalité Globale 3566 6, 8% 5% 3 à 6 mois Décès Recidive TE Hem majeures RTE ou Hem 3566 0, 7% 0, 2% 0, 8% Décès Cancéreux 279 TVP EP 0, 85 [0, 63 à 1, 14] 0, 85 0, 84 p Réduction Risque Absolu [IC 95 %] p Nombre patients à traiter NS NS NS fixed-effects model 0, 57 [0, 33 à 0, 99] 0, 047 0, 61%[-0, 04 à 1, 26] NS random-effects model 0, 71 [0, 40 à 1, 27] NS Sources de variation : HBPM (Tinzaparine) ; anticoagulation avant inclusion ; Ttt hospitalier 61 0, 5% 0, 1% 0, 6% 0, 71 [0, 53 à 0, 94] 0, 02 1, 65% [0, 36 à 2, 94] 0, 02 pour une RRR = -29 % 0, 75 NS 0, 67 NS 0, 73 NS 25, 9% 16, 7% 0, 57 [0, 31 à 1, 03] 0, 06 9, 75%[0, 34 à 19, 16] 0, 04 10 Gould MK Ann Intern Med 1999; 130: 800_809

Traitement curatif des TVP Méta-analyse HNF versus HBPM Récidives thrombo-emboliques : HBPM HNF Hémorragies majeures : HBPM HNF Mortalité globale : HBPM > HNF Mortalité chez cancéreux : HBPM > HNF Gould 99
Traitement initial par HBPM sc 1 ou 2 injections/j <—> HNF iv continue HBPM sc 1 injection/j <—> HBPM sc 2 injections/j récidive TE, hémorragies efficacité, risque identiques TVP ou EP

Durée traitement initial par héparines • Durée du traitement initial par héparines : 10 à 14 j <—> 5 à 7 j Gallus 1986, Hull 1990 HNF iv 4 à 5 j identique HNF iv 9 à 10 j + relais précoce AVK < 24 h

Durée traitement initial par héparines — Relais AVK • Relais héparines — AVK : Chevauchement — Délai action AVK <—> T 1/2 facteurs Vit. K-dépendants — durée minimum héparine 5 à 7 jours — arrêt héparine lorsque obtention INR thérapeutique depuis au moins 2 jours ou 2 jours consécutifs • Pas de dose de charge AVK : évite anticoagulation excessive délai identique pour obtenir INR à 2 évite chute PC et PS et risque théorique d’hypercoagulabilité
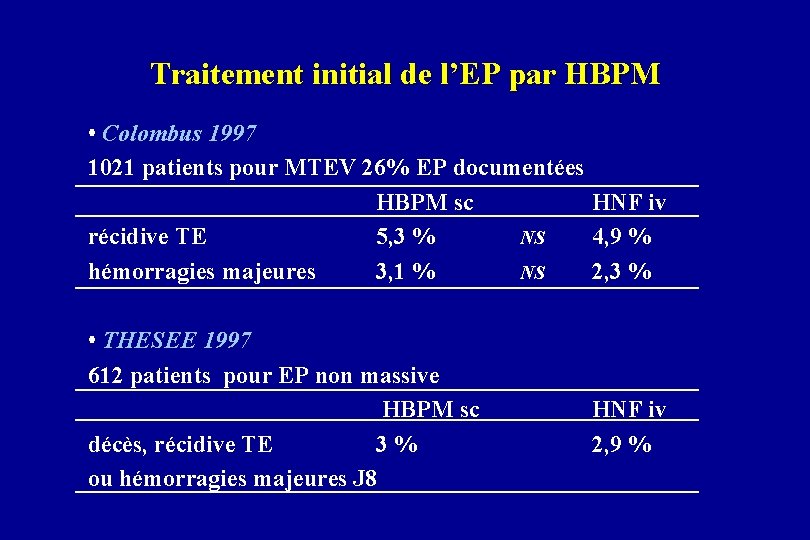
Traitement initial de l’EP par HBPM • Colombus 1997 1021 patients pour MTEV 26% EP documentées HBPM sc HNF iv récidive TE 5, 3 % NS 4, 9 % hémorragies majeures 3, 1 % NS 2, 3 % • THESEE 1997 612 patients pour EP non massive HBPM sc décès, récidive TE 3% ou hémorragies majeures J 8 HNF iv 2, 9 %
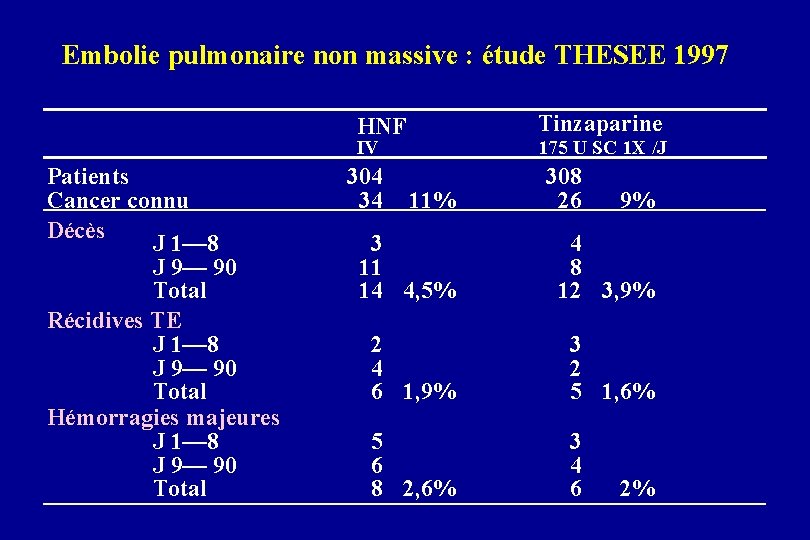
Embolie pulmonaire non massive : étude THESEE 1997 Tinzaparine HNF IV Patients Cancer connu Décès J 1— 8 J 9— 90 Total Récidives TE J 1— 8 J 9— 90 Total Hémorragies majeures J 1— 8 J 9— 90 Total 304 34 175 U SC 1 X /J 11% 308 26 9% 3 11 14 4, 5% 4 8 12 3, 9% 2 4 6 1, 9% 3 2 5 1, 6% 5 6 8 2, 6% 3 4 6 2%
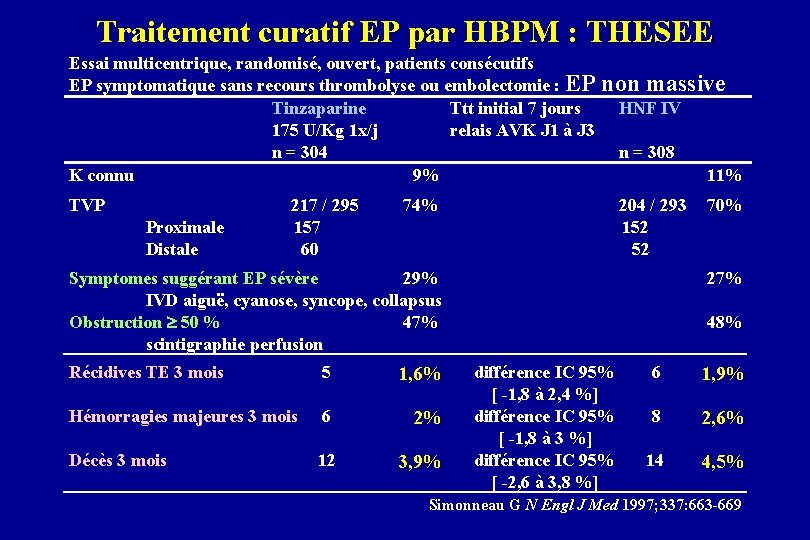
Traitement curatif EP par HBPM : THESEE Essai multicentrique, randomisé, ouvert, patients consécutifs EP symptomatique sans recours thrombolyse ou embolectomie : EP Tinzaparine Ttt initial 7 jours 175 U/Kg 1 x/j relais AVK J 1 à J 3 n = 304 K connu 9% TVP Proximale Distale 217 / 295 157 60 non massive 74% HNF IV n = 308 11% 204 / 293 152 52 Symptomes suggérant EP sévère 29% IVD aiguë, cyanose, syncope, collapsus Obstruction 50 % 47% scintigraphie perfusion Récidives TE 3 mois 5 1, 6% Hémorragies majeures 3 mois 6 2% Décès 3 mois 12 3, 9% 70% 27% 48% différence IC 95% [ -1, 8 à 2, 4 %] différence IC 95% [ -1, 8 à 3 %] différence IC 95% [ -2, 6 à 3, 8 %] 6 1, 9% 8 2, 6% 14 4, 5% Simonneau G N Engl J Med 1997; 337: 663 -669
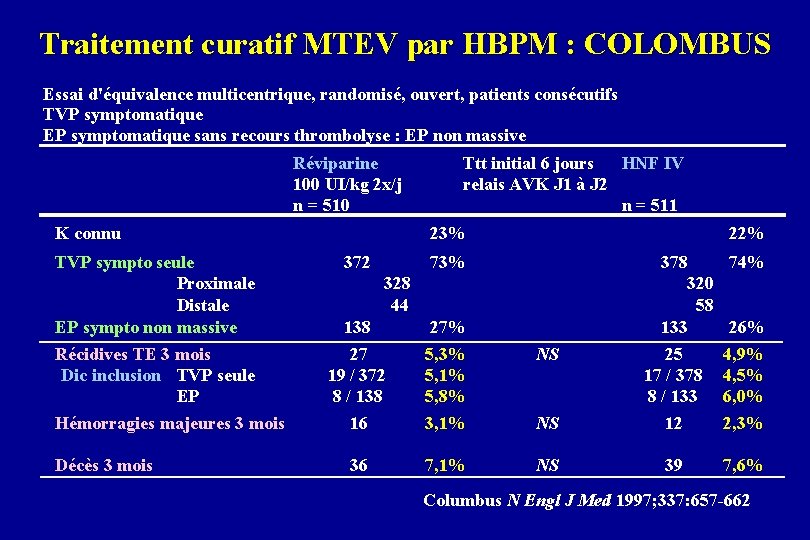
Traitement curatif MTEV par HBPM : COLOMBUS Essai d'équivalence multicentrique, randomisé, ouvert, patients consécutifs TVP symptomatique EP symptomatique sans recours thrombolyse : EP non massive Réviparine 100 UI/kg 2 x/j n = 510 K connu Ttt initial 6 jours HNF IV relais AVK J 1 à J 2 n = 511 23% 22% 73% 378 74% 320 58 133 26% TVP sympto seule Proximale Distale EP sympto non massive 372 138 27% Récidives TE 3 mois Dic inclusion TVP seule EP 27 19 / 372 8 / 138 5, 3% 5, 1% 5, 8% NS 25 17 / 378 8 / 133 4, 9% 4, 5% 6, 0% Hémorragies majeures 3 mois 16 3, 1% NS 12 2, 3% Décès 3 mois 36 7, 1% NS 39 7, 6% 328 44 Columbus N Engl J Med 1997; 337: 657 -662

Traitement curatif EP par HBPM : Hull 99 Essai multicentrique, randomisé, double aveugle EP non massive documentée scintigraphie V/P et TVP proximale sous-jacente Tinzaparine HNF IV 175 UI/kg 1 x/j n = 97 n = 103 Récidives TE 3 mois 0 Hémorragies majeures Ttt initial 1 0, 0% 0, 014 7 6, 8% différence IC 95% [ 1, 9 à 11, 7%] 3, 1% NS 2 1, 9% différence IC 95% [-2, 4 à 4, 3%] Hull Arch Intern Med 1999

Traitement ambulatoire MTEV par HBPM • HNF iv à l’Hôpital <—> HBPM sc en ambulatoire récidive TE, hémorragies efficacité, risque identiques • Contre-indications au traitement ambulatoire —> Hospitalisation — comorbidité — TVP extensive ilio-fémorale (arcade crurale) — gangrène veineuse — EP symptomatique — risque hémorragique • Efficacité du traitement ambulatoire —> inutilité immobilisation pratiquée à l’hôpital lors du traitement initial

Traitement secondaire par AVK • Traitement prolongé par AVK après traitement initial Lagerstedt 1985 HNF iv + coumarine 3 mois HNF iv seule récidive TE 3 mois 0% 29% • INR cible 2, 5 intervalle [ 2— 3 ] INR [ 2 — 3 ] versus [ 3 — 4, 5 ] efficacité (récidive TE) identique risque hémorragique multiplié par 4

Traitement secondaire : Alternatives aux AVK • HNF sc pleine dose efficacité (récidive TE) identique risque hémorragique identique INR 2— 3 • HNF faible dose 5 000 U 2 injections sc/j après HNF iv 14 j insuffisant • HBPM dose préventive Pini 1994 187 patients avec TVP ayant reçu 10 j HNF sc Enoxaparine 40 mg/j Warfarine INR [2— 3, 5] récidive TE 3 mois 6/93 6, 4% NS 4/94 4, 2% hémorragies 3 mois 4, 3% p = 0, 04 12, 8% hémorragies majeures 3, 2%
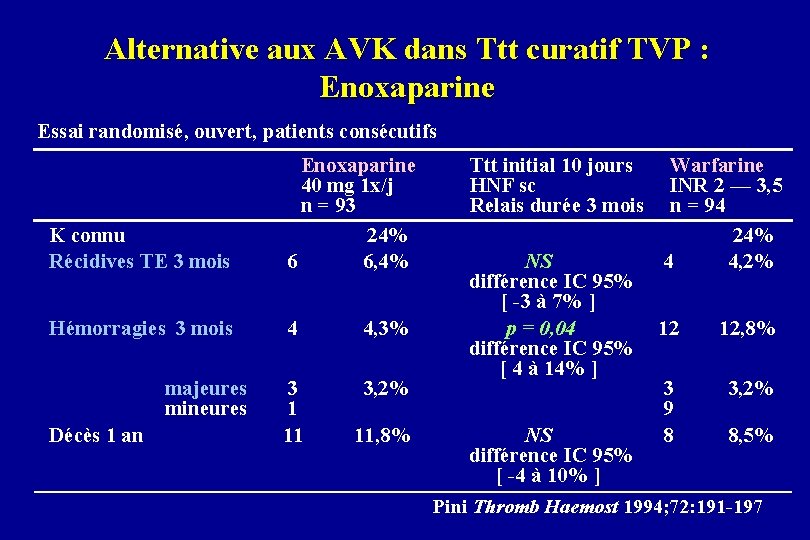
Alternative aux AVK dans Ttt curatif TVP : Enoxaparine Essai randomisé, ouvert, patients consécutifs K connu Récidives TE 3 mois Enoxaparine 40 mg 1 x/j n = 93 24% 6 6, 4% Hémorragies 3 mois 4 4, 3% 3 1 11 3, 2% majeures mineures Décès 1 an 11, 8% Ttt initial 10 jours HNF sc Relais durée 3 mois NS différence IC 95% [ -3 à 7% ] p = 0, 04 différence IC 95% [ 4 à 14% ] Warfarine INR 2 — 3, 5 n = 94 24% 4 4, 2% 12 12, 8% 3 9 8 3, 2% NS 8, 5% différence IC 95% [ -4 à 10% ] Pini Thromb Haemost 1994; 72: 191 -197

Risque récidive VTE <—> Risque hémorragique • Risque de récidive TE sans traitement depuis TEV initiale 6 semaines à 3 mois 3 à 6 mois à 2 ans après 2 ans facteur de risque transitoire 2, 5 % 5% 2 %/an autre cas 5% 5% 10 % 4 %/an • Efficacité prévention secondaire de récidive TE par AVK réduction risque relatif : 90 % • Risque d’hémorragies majeures sous AVK selon l’âge < 40 ans 0, 6 %/an 40— 49 ans 1 %/an 50— 59 ans 1, 5%/an 60— 69 ans > 70 ans 2, 2%/an 3, 2% /an Prins 1999

Durée du traitement secondaire par AVK ==> Balance : Risque hémorragique <—> risque récidive clinique TE • TVP compliquant chirurgie ou maladie de durée limitée 6 semaines à 3 mois ou jusqu’à résolution facteur favorisant et mobilisation du patient • TVP idiopathique —> au moins 6 mois • TVP récidivante —> traitement au long cours • Thrombophilie —> traitement au long cours PC, PS, antithrombine, SAPL, V Leiden homozygote • K évolutif —> traitement au long cours Bates, Hirsh 1999

Contention veineuse Brandjes 1997 Port de la contention pour une durée minimum de 2 ans Aucun effet sur récidive TEV Incidence syndrome post-thrombotique : -57% sur suivi de 5 ans

Thrombolyse • EP massive avec instabilité hémodynamique : 5% EP non fatales syncope, Hypo. TA, choc, hypoxie sévère, insuffisance cardiaque Dte • EP non massive chez insuffisant cardiaque ou respiratoire • TVP extensive ilio-fémorale • Risque hémorragique multiplié par 2 à 4 1% hémorragie intra-cérébrale • Thrombolyse avec protocole d’administration Š 2 h

Echecs du traitement anticoagulant • Résistance à l’héparine déficit en antithrombine fixation non spécifiques aux proteines, facteur VIII —> héparinémie • Thrombopénie induite par les héparines TIH contre-indications aux AVK seuls Danaparoïde puis relais AVK Hirudine puis relais AVK • Cancer si échec AVK —> recours aux héparines • Syndrome des antiphospholipides —> augmenter. INR cible [ 3 — 4, 5 ]

TVP surale ——> TVP proximale ———> EP clinique extension 20 -30% Rare Traitement anticoagulant classique ou Surveillance écho-doppler si extension poplitée alors traitement anticoagulant

Grossesse • HNF ou HBPM ne traversent pas le placenta AVK tératogènes • HNF ou HBPM pendant toute la grossesse • AVK dans le post-partum après chevauchement avec héparines allaitement possible Orme 1977 durée 4 à 6 semaines • TVP fin grossesse —> anticoagulation 3 mois

Recommandations pour la prise en charge ambulatoire des thromboses veineuses profondes 1) Certitude diagnostique par examen paraclinique objectif : l’échodoppler examen clinique : sensibilité et spécificité insuffisantes 2) Extension du thrombus en dessous de l’arcade crurale : risque potentiel d’embolie pulmonaire à domicile. 3) Absence de suspicion clinique d’embolie pulmonaire. 4) Observance thérapeutique a priori correcte, suivi du patient possible. 5) Absence de syndrome hémorragique en cours, d’ulcère gastro-duodénal évolutif, de maladie hémorragique familiale 6) Absence de déficit connu en AT, protéine C, protéine S libre

Recommandations pour la prise en charge ambulatoire des thromboses veineuses profondes 7) Le traitement anticoagulant : HBPM et relais précoce AVK — HBPM à dose fixe basée sur le poids sans adaptation selon héparinémie en 1 ou 2 injections sous-cutanées par jour selon produits — conduite rigoureuse du relais précoce, AVK introduit dès J 1 prescription d’une dose initiale moyenne AVK, adaptation posologique tous les 2 jours sur l’INR chevauchement HBPM-AVK poursuivi jusqu’à l’obtention de 2 INR thérapeutiques (2 < INR < 3) à 48 h d’intervalle durée moyenne de traitement par HBPM : 6 ± 2 jours — AVK poursuivis pendant durée de 3 mois.

Recommandations pour la prise en charge ambulatoire des thromboses veineuses profondes 8) Surveillance biologique — taux de plaquettes 2 x / semaine pendant 3 semaines — TP exprimé en INR tous les 2 jours — adaptation de la dose d’HBPM sur l’activité anti-Xa réservée : sujet âgé, insuffisance rénale, poids extrêmes, récidive thrombo-embolique, hémorragie 9) Nécessité de lever précoce, de mobilisation du membre et du port d’une contention élastique 10) Importance de l’enquête étiologique examen clinique complet > examens paracliniques
- Slides: 36