TRABALHO DE CONCLUSO DE CURSO APRESENTADO AO PROGRAMA

TRABALHO DE CONCLUSÃO DE CURSO APRESENTADO AO PROGRAMA DE RESIDÊNCIA MÉDICA DO HOSPITAL MATERNO INFANTIL DE BRASÍLIA – HMIB/SES-DF ANÁLISE DAS TRANSFUSÕES DE HEMOCOMPONENTES NO SERVIÇO DE UTI NEONATAL E UTI PEDIÁTRICA DO HOSPITAL MATERNO INFANTIL DE BRASÍLIA NO ANO DE RESIDENTE: Sarah Rodrigues Mendes ORIENTADORA: Dra. Raquel Alves Toscano Brasília-DF, 23 de novembro de 2015 www. paulomargotto. com. br

INTRODUÇÃO Motivação do assunto: Dificuldade em prescrever sangue; Falta de formação na área, inclusive na graduação; Estudos escassos em pediatria (opinião de especialista x rotina dos serviços x adaptação das evidencias científicas dos adultos); Maior requisição de hemocomponentes nos setores selecionados; Educação em saúde; Melhorias no serviço.

OS PRINCIPAIS HEMOCOMPONENTES CONCENTRADO DE HEMÁCIAS CONCENTRADO DE PLAQUETAS PLASMA FRESCO CONGELADO SANGUE TOTAL
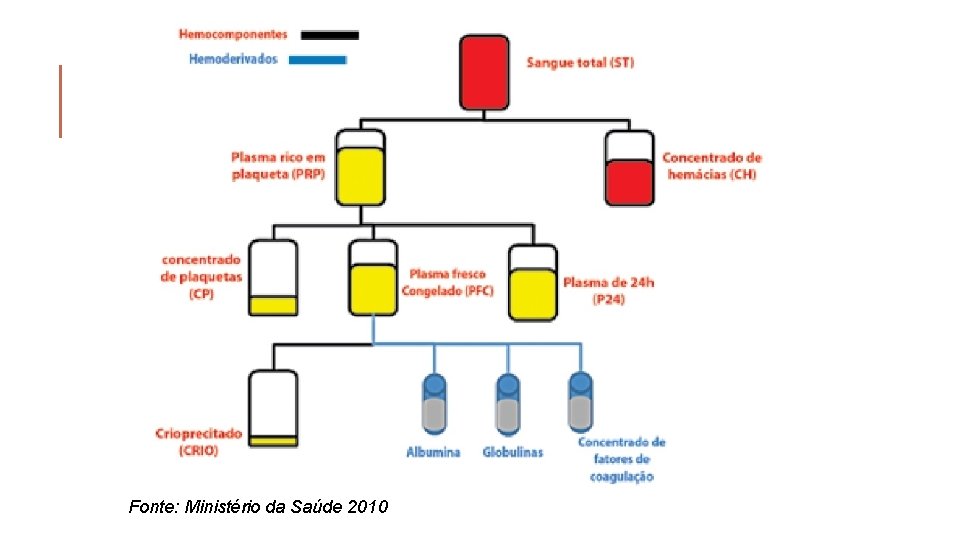
Fonte: Ministério da Saúde 2010

PROCEDIMENTOS ESPECIAIS PARA OS HEMOCOMPONENTES LEUCORREDUÇÃO (FILTRAÇAO) IRRADIAÇÃO LAVAGEM COM SOLUÇÃO SALINA FENOTIPAGEM AQUECIMENTO
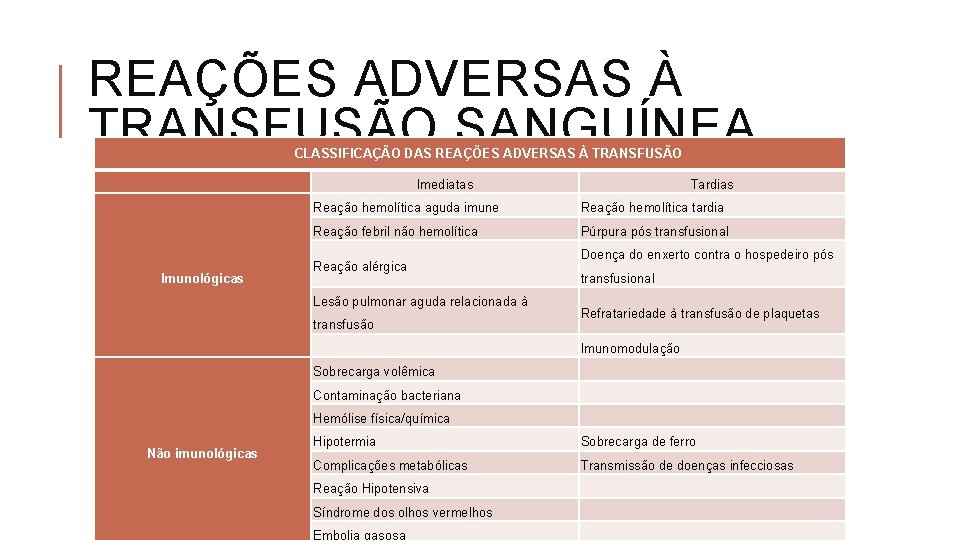
REAÇÕES ADVERSAS À TRANSFUSÃO SANGUÍNEA CLASSIFICAÇÃO DAS REAÇÕES ADVERSAS À TRANSFUSÃO Imediatas Imunológicas Reação hemolítica aguda imune Reação hemolítica tardia Reação febril não hemolítica Púrpura pós transfusional Reação alérgica Lesão pulmonar aguda relacionada à transfusão Não imunológicas Tardias Doença do enxerto contra o hospedeiro pós transfusional Refratariedade à transfusão de plaquetas Imunomodulação Sobrecarga volêmica Contaminação bacteriana Hemólise física/química Hipotermia Sobrecarga de ferro Complicações metabólicas Transmissão de doenças infecciosas Reação Hipotensiva Síndrome dos olhos vermelhos Embolia gasosa

REAÇÕES ADVERSAS À TRANSFUSÃO SANGUÍNEA SINAIS E SINTOMAS: febre, dor torácica e/ou em região lombar, dor no local da infusão, sangramento anormal, cefaleia, náusea/vômitos, sibilos/tosse/dispneia/cianose, edema de pulmão, rubor facial, mialgia, oligúria/anúria, soro e/ou urina com aspecto escurecido, prurido/urticária/exantema, hipotensão ou hipertensão. CONDUTA FRENTE À REAÇÃO: Interromper a transfusão para limitar o volume de sangue infundido; Manter o acesso venoso com solução fisiológica; Conferir as identificações do receptor e do doador; Avaliar o aspecto macroscópico do produto que está sendo transfundido; Notificar o médico assistente e o serviço de hemoterapia

PRINCÍPIOS QUE DEVEM SER CONSIDERADOS ANTES DA TRANSFUSÃO § A indicação de transfusão deve ser feita exclusivamente por médico e baseada principalmente em critérios clínicos; § A indicação de transfusão poderá ser objeto de análise por médico do serviço de hemoterapia; § Toda transfusão traz em si riscos, sejam imediatos ou tardios; § Os benefícios da transfusão devem superar os riscos.

INSTRUÇÕES DE SOLICITAÇÃO DE REQUISIÇÕES DE HEMOCOMPONENTES • • • • Nome completo do paciente (SEM ABREVIATURAS); Data de nascimento; Sexo; Idade; Número do prontuário ou registro do paciente; Número do leito (no caso de paciente internado); Diagnóstico; Hemocomponente solicitado (com o respectivo volume ou quantidade); Modalidade da transfusão; Resultados laboratoriais que justifiquem a indicação do hemocomponente; Data da requisição; Dados do médico solicitante (nome, CRM, carimbo e assinatura); Peso do paciente (quando indicado); e Antecedentes transfusionais, gestacionais e de reações à transfusão. NOTAS: Requisições fora dos padrões descritos, incompletas, não legíveis ou rasuradas NÃO DEVEM SER ACEITAS pela agência transfusional. Em situações de urgência ou emergência, clinicamente justificável, a requisição pode ser excepcionalmente aceita, não eximida em nenhuma hipótese a necessidade de coletar informações na sequência do evento transfusional. FONTE: Fundação Hemocentro de Brasília – FHB/SES-DF, adaptado de RDC 34, 2014



OBJETIVOS: Objetivo geral: Traçar o perfil epidemiológico das transfusões de hemocomponentes ocorridas nas UTIs neonatal e pediátrica do Hospital Materno Infantil de Brasília (HMIB) Objetivos específicos: Enfatizar as principais indicações médicas; Analisar o uso racional de sangue; Verificar a adesão aos protocolos estabelecidos do serviço.

METODOLOGIA § Estudo observacional e transversal; § Critérios de inclusão: pacientes recém-nascidos e crianças atendidas nas UTIs Neonatal e Pediátrica no período de janeiro a junho de 2014 com necessidade de prescrição de primeira transfusão de hemocomponente nos setores hospitalares estudados; § Critérios de exclusão: pacientes recém-nascidos e crianças internadas nas Unidades de Terapia Intensiva que receberam transfusão de hemocomponentes em outros setores do hospital que não foram a UTI neonatal/UTI pediátrica, ou ainda prescritos em outra unidade hospitalar; § Análise das fichas de requisição de hemocomponentes;

METODOLOGIA § VARIÁVEIS ESTUDADAS: Nome completo, SES, data de nascimento, idade, sexo, data de internação no setor, data da requisição, adequado preenchimento das requisições, observações importantes mencionadas na requisição, grau de prioridade, tipo de hemocomponente solicitado, diagnóstico / indicação do hemocomponente, procedimentos especiais para os hemocomponentes, setor de internação, paciente agudo / crônico, níveis de Hb e Ht no momento da indicação de transfusão, tipo sanguíneo, uso de medidas de suporte invasivo, transfusão sanguínea anterior e relato de reação transfusional. § VARIÁVEIS NUMÉRICAS: média, desvio padrão e mediana; § VARIÁVEIS QUALITATIVAS: incidência e a distribuição entre os pacientes; § Utilização do Software EXCEL.

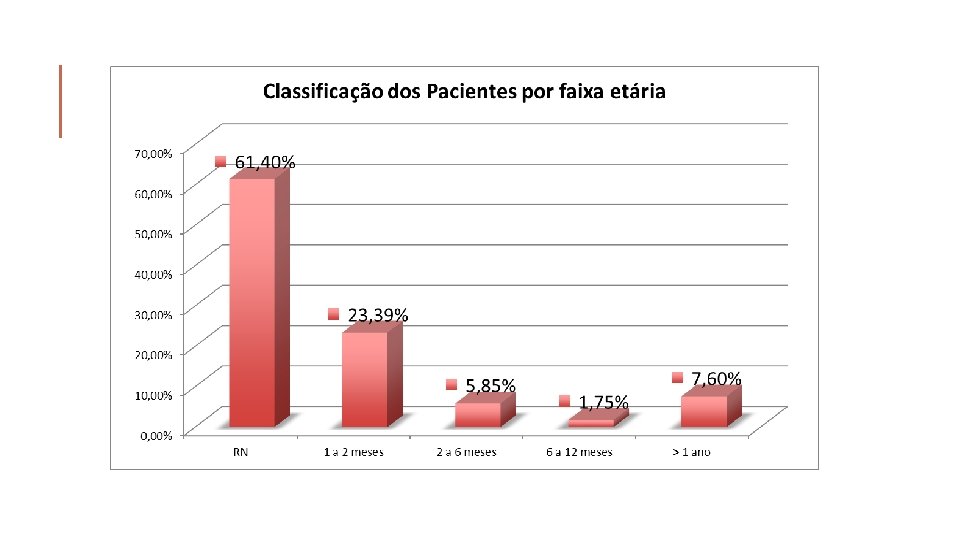
RESULTADOS/DISCUSSÃO § 520 fichas – 171 amostras (32, 88% do total de requisições no período); § 59 (34%) de 171 não informaram o SES – preenchimento incorreto; § Faixa etária: 0 dia a 11 anos e 4 meses média de idade: 5 meses e 21 dias (DP ± 20); mediana de 20 dias; 105 (61, 4%) foram de RN; 40 (23, 39%) de 1 a 2 meses; 10 (5, 85%) de 2 a 6 meses; 3 (1, 75%) de 6 a 12 meses; 13 (7, 6%) maior que 1 ano.

RESULTADOS/DISCUSSÃO § Sexo: 95 (55, 56%) do sexo masculino; 71 (41, 52%) do sexo feminino; e 5 (2, 92%) não informaram o sexo § Apenas 10 (5%) das 171 requisições apresentaram preenchimento adequado*** § 3% das requisições preencheram observações que constam no formulário de requisições § Grau de prioridade: 131 (76, 61%) emergência; 18 (10, 53%) rotina; 12 (7, 02%) pós-operatório; 10 (5, 85%) pré-operatório

RESULTADOS/DISCUSSÃO Diagnósticos mais prevalentes acompanham dados da literatura. Diagnósticos mais comuns: anemia, RNPT e sepse DIAGNÓSTICO/INDICAÇÃO ANEMIA RNPT SEPSE HEMORRAGIA PULMONAR CARDIOPATIA CHOQUE PLAQUETOPENIA GASTROSQUISE IRp. A APNEIA DBP ATRESIA DE ESOFAGO EXSANGUINEO TRANSFUSAO COQUELUCHE IRA PNEUMONIA MEGACOLON 28, 26% 14, 67% 12, 23% 3, 80% 2, 72% 2, 45% 2, 17% 1, 90% 1, 36% 1, 09% 0, 82% GTT H. D. A. HEMORRAGIA HIDROCEFALIA HIDRONEFROSE INFECCAO MMBP PANCREAS ANULAR SANGRAMENTO SINDROME DE DOWN SINDROME POS PCR TQT ARTRITE ENTEROCOLITE HERNIA OBSTRUCAO INTESTINAL SANGRAMENTO OUTROS 0, 54% 0, 54% 0, 54% 0, 54% 0, 54% 10, 33%

RESULTADOS/DISCUSSÃO § Setor: 137 (80, 12%) referentes a UTI neonatal (UTIN); 34 (19, 88%) referentes a UTI pediátrica (UTIP) TIPO SANGUINEO § Tipo sanguíneo: Tipo sanguíneo mais prevalente: O+; menos prevalente: AB – O+ 35, 67% O- 1, 75% A+ 33, 92% A- 2, 92% B+ 18, 13% B- 1, 75% AB+ 3, 51% AB- 1, 17% Não Informado 1, 17%
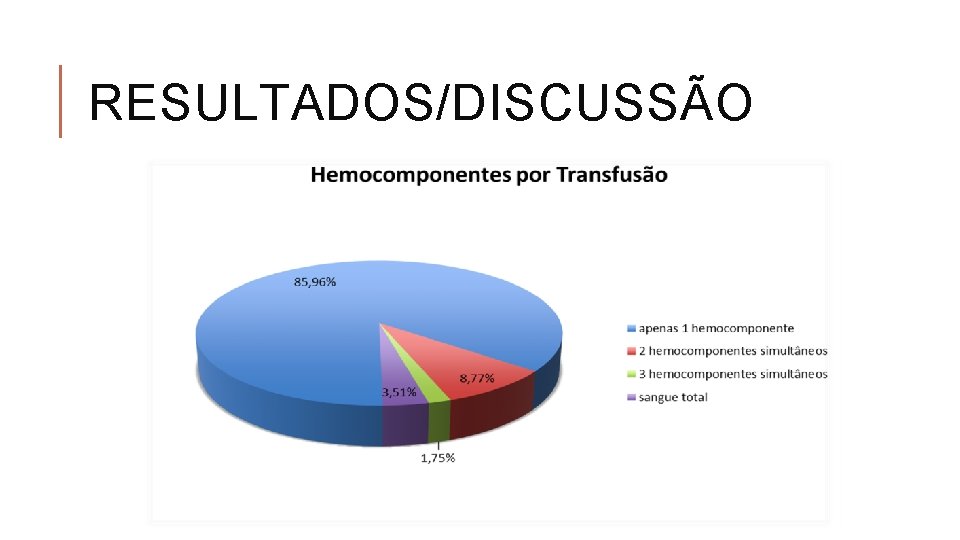
RESULTADOS/DISCUSSÃO
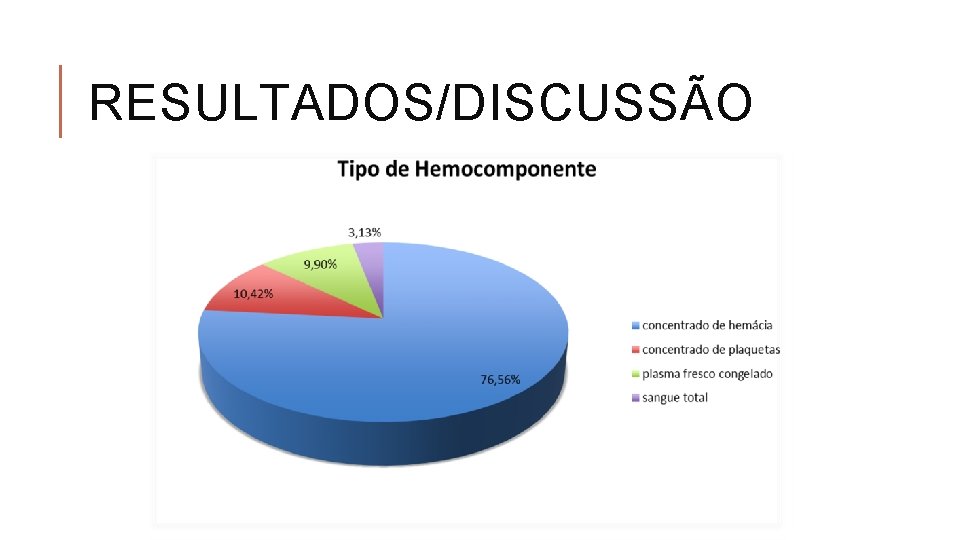
RESULTADOS/DISCUSSÃO
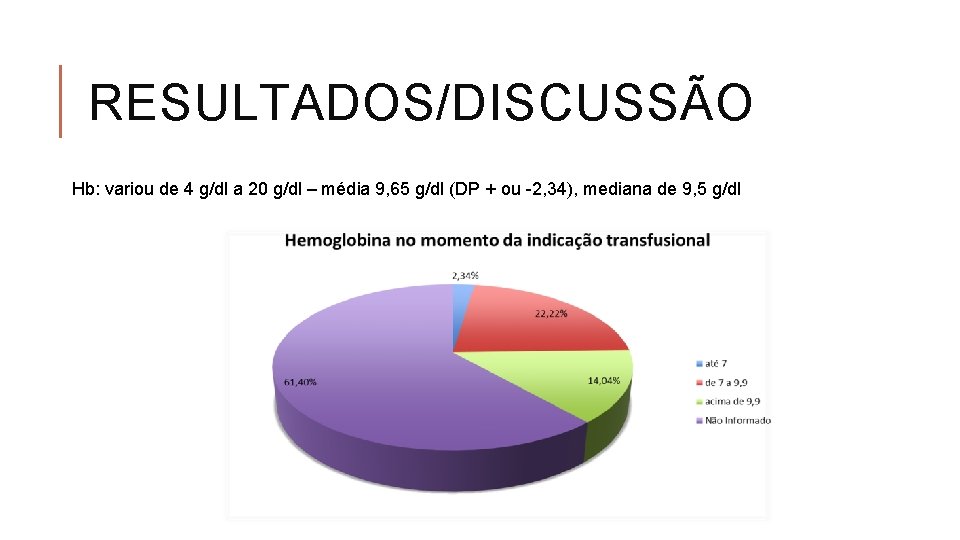
RESULTADOS/DISCUSSÃO Hb: variou de 4 g/dl a 20 g/dl – média 9, 65 g/dl (DP + ou -2, 34), mediana de 9, 5 g/dl
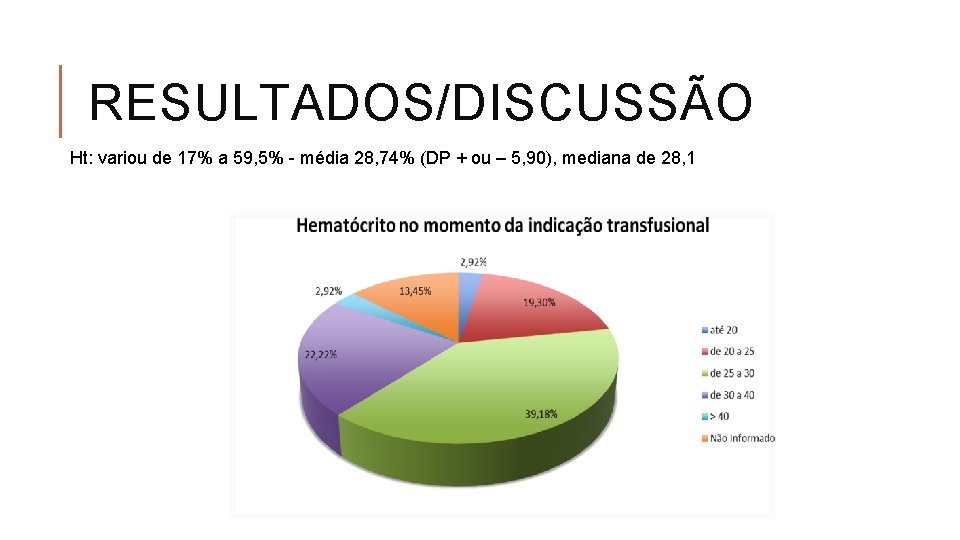
RESULTADOS/DISCUSSÃO Ht: variou de 17% a 59, 5% - média 28, 74% (DP + ou – 5, 90), mediana de 28, 1
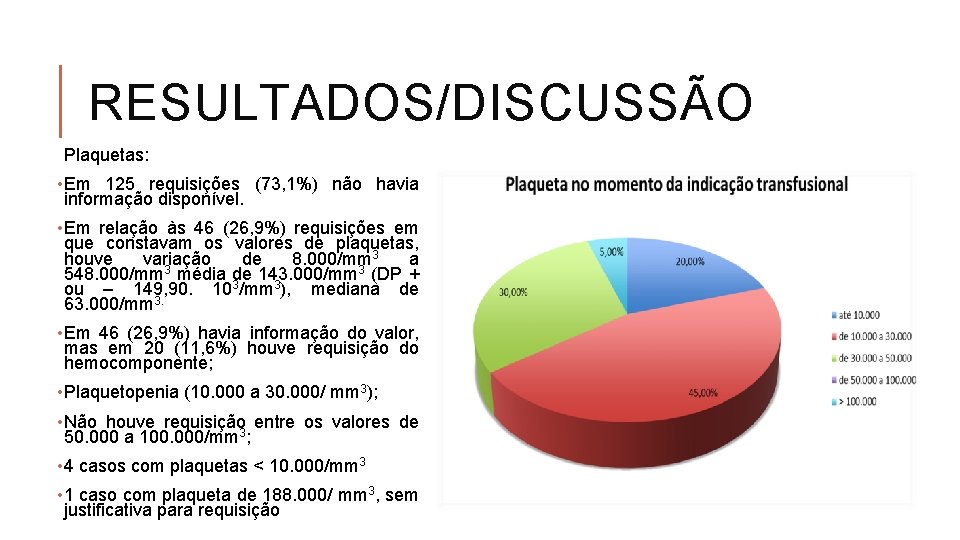
RESULTADOS/DISCUSSÃO Plaquetas: • Em 125 requisições (73, 1%) não havia informação disponível. • Em relação às 46 (26, 9%) requisições em que constavam os valores de plaquetas, houve variação de 8. 000/mm 3 a 548. 000/mm 3 média de 143. 000/mm 3 (DP + ou – 149, 90. 103/mm 3), mediana de 63. 000/mm 3. • Em 46 (26, 9%) havia informação do valor, mas em 20 (11, 6%) houve requisição do hemocomponente; • Plaquetopenia (10. 000 a 30. 000/ mm 3); • Não houve requisição entre os valores de 50. 000 a 100. 000/mm 3; • 4 casos com plaquetas < 10. 000/mm 3 • 1 caso com plaqueta de 188. 000/ mm 3, sem justificativa para requisição

RESULTADOS/DISCUSSÃO § Plasma fresco: Queixa frequente de sangramento ativo / hemorragia; Sepse como principal diagnóstico; Coagulograma não mencionado; Em 36, 8% não se encontraram justificativas para o procedimento § Sangue total requisitado em 6 casos; § Requisição de hemocomponentes influenciado pelos valores laboratoriais; § 5 pacientes foram transfundidos com Ht > 40 % e 24 pacientes com Hb >9. 9 g/dl (prioridade clínica em casos selecionados? );

RESULTADOS/DISCUSSÃO § Procedimentos especiais: 26 (15, 2%) das 171 amostras, todos em requisições de concentrado de hemácias: Filtrado – 7 (4, 1%) - em todos os procedimentos requisitados Filtrado/irradiado – 17 (10%) Filtrado/lavado – 2 (1, 16%) Lavado / irradiado não foram solicitados isoladamente; 4 hemotransfusões UTIP / 22 hemotransfusões de UTIN; RNPT foi diagnóstico na maioria das requisições de hemocomponentes com procedimentos especiais.

RESULTADOS/DISCUSSÃO § Uso de suporte invasivo (ventilação mecânica) – 13 (7, 6%) ? ? ? § Emergências / quadros agudos – não houve relato de indicação por quadros crônicos; § Transfusão sanguínea anterior - 20 (11, 7%) das 171 amostras; *Concentrado de Hemácias § Reação transfusional – 2 casos em todo o hospital no período estudado; apenas 1 (0, 6%) estava incluso na amostra – Reação Febril não Hemolítica – divergência na literatura; § 2 casos de notificação de CMV após procedimento (contaminação sanguínea? ).

FUNCIONAMENTO DO SERVIÇO. . . § Protocolo apenas na UTI neonatal – Livro Dr. Paulo Margotto; Hemoderivados (critérios) Autor(es): Samiro Assreuy § Sangue total em casos selecionados; § UTI pediátrica segue estudos mais recentes, mas não tem protocolos documentados para seguimento no serviço; discussão clínica frequente e atualização nas condutas; § Tendência a transfusão restritiva; § Busca ativa das reações transfusionais, mas com dificuldades – pouca descrição em prontuário acerca de sintomas / sinais sugestivos de reação transfusional.

CONCLUSÃO § Ainda há indicação de hemocomponentes devido valores laboratoriais (concentrado de Hemácias / plaquetas); § Preenchimento incorreto das requisições de hemocomponentes é prática frequente; § Dificuldade em documentar real indicação do hemocomponente solicitado; § Trabalhos de divulgação de políticas acerca do uso racional do sangue devem ser propagadas (análise criteriosa do risco-benefício); § Dificuldades encontradas: § Dificil manipulação de dados em formulários não informatizados; § Literatura escassa no assunto em pediatria; § Carência de maior atenção no assunto desde a graduação. § Sugestão para trabalhos futuros: § Ampliação do estudo para outros setores do serviço; § Correlacionar a hemotransfusão com dados clínicos; § Analisar o impacto/riscos das transfusões sanguíneas mal indicadas na saúde do paciente.

REFERÊNCIAS BIBLIOGRÁFICAS LOGGETO, S. R. , BRAGA, J. A. P e, TONE, L. G. Hematologia e Hemoterapia Pediátrica – Sociedade de Pediatria de São Paulo - SPSP. São Paulo: Editora Atheneu, 2014. ROSSEF, S. D. , LUBAN, N. L. , MANNO, C. S. Guidelines for assessing appropriateness of pediatric transfusion. Transfusion, 2002. HEMOCE. Manual para uso racional do sangue. Fortaleza, 2014 HÉBERT, P. C. et al. A multicenter, randomized, controlled clinical trial of transfusion requirements in critical care. The New England Journal of Medicine, [S. l] v. 340, n. 6, 1999. p. 409 -417 LACROIX, J. et al. Transfusão de sangue e hemoderivados: quando, por que e como In: Piva & Celiny. Medicina Intensiva em Pediatria. Rio de Janeiro: Revinter, 2005. CTM. Guia de Condutas Hemoterápicas. São Paulo: Hospital Sírio-Libanês, 2010. SES. FHB. , Testes Pré-Transfusionais. Brasília: Fundação Hemocentro de Brasília, 2014. MS. Guia para o uso de hemocomponentes. Brasília: Ministério da Saúde, 2010. CORWIN, H. L. Transfusion practice in the critically ill : Can we do better? Critical Care Medicine, Philadelfia, v. 33, n. 1, 2005. p. 232233. CORWIN, H. L. The CRIT study : anemia and blood transfusion in the critically ill – Current clinical practice in the United States. Critical Care Medicine, Philadelphia, v. 32, n. 1, 2004. p. 39 -52. ZIMMERMAN, J. L. Use of blood products in sepsis : an evidence-based review. Critical Care Medicine, Philadelphia, v. 32, n. 11 S, 2004. p. 542 -547.

REFERÊNCIAS BIBLIOGRÁFICAS COVAS, D. T. , UBIALI, E. M. A. e, SANTIS, G. C. Manual de Medicina Transfusional. São Paulo: Ed. Atheneu, 2009. BRATTON, S. L. ; ANNICH, G. M. Packed red blood cell transfusions for critically ill pediatric patients : when and for what conditions? The Journal of Pediatrics, [S. l. ], v. 142, n. 2, 2003. p. 95 -97. NOVARETTI MCZ, DORLHIAC-LLACER PE, CHAMONE DAF. Estudo de grupos sanguíneos em doadores de sangue caucasoides e negroides na cidade de São Paulo. Rev. Bras. Hematol. Hemoter. , jan. /abr. 2000, vol. 22, n. 1, p. 23 - 32. GOODMAN, A. M. et al. Pediatric red blood cell transfusions increase resource use. The Journal of Pediatrics, [S. l], v. 142, n. 2, 2003. p. 123 -127. LACROIX, J. et al. TRIPICU Investigators; Canadian Critical Care Trials Group; Pediatric Acute Lung Injury and Sepsis Investigators Network. Transfusion strategies of patients in pediatric intensive care units. The New England Journal of Medicine, [S. l] v. 356, n. 16, 2007. p. 1609 -1619 ARMANO, R. et al. Determinants of red blood cell transfusions in a pediatric critical care unit: a prospective, descriptive epidemiological study. Critical Care Medicine, Philadelphia, v. 33, n. 11, 2005. p. 2637 -2644. ENGLISH, M. et al. Blood transfusion for severe anaemia in children in a Kenyan hospital. Lancet, London, v. 259, n. 9305, 2002. p. 494 -495. FONTANA, J. L. et al. Oxygen consumption and cardiovascular function in children during profound intraoperative normovolemic hemodilution. Anesthesia & Analgesia, Baltimore, v. 80, 1995. p. 219 -225. SLONIM, A. D. , JOSEPH, J. G. , TURENE, W. M. , SHARANGPANI, A. e, LUBAN, N. L. Blood transfusions in children: a multi-institutional analysis of practices and complications. Transfusion. 2008; 48: 73 -80.

OBRIGADA!
- Slides: 32