TP I DABETES MELLTUS NSLNE BAIMLI DYABET IDDM

TİP I DİABETES MELLİTUS İNSÜLİNE BAĞIMLI DİYABET (IDDM) Prof. Dr. Nurcan Yabancı Ayhan

Mavi Halka Evrensel Diyabet Simgesi "Diabetes Blue Circle Symbol". International Diabetes Federation (17 Mart 2006)

DİABETES MELLİTUS Endojen insülin salgılanmasının tam veya kısmen eksikliği veya değişik derecede insülin direnci ile ortaya çıkan, belirgin biyokimyasal özelliği hiperglisemi olan, uzun dönemde ciddi komplikasyonlara neden olan kronik seyirli endokrin ve metabolik bir hastalıktır.
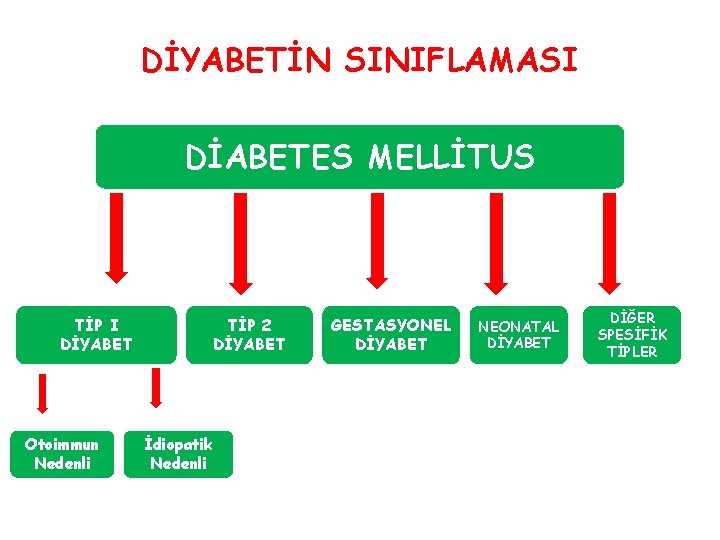
DİYABETİN SINIFLAMASI DİABETES MELLİTUS TİP I DİYABET Otoimmun Nedenli TİP 2 DİYABET İdiopatik Nedenli GESTASYONEL DİYABET NEONATAL DİYABET DİĞER SPESİFİK TİPLER

• • Tip 1 (IDDM) Genç yaşta Ani ve akut Etiyolojide virus toksin ve oto immünite Endojen insülin çok az veya yok Zayıf Yorgunluk Mevsim değişikliği İnsülin gerekir • • Tip 2 (NIDDM) >40 yaş (Çocuk ? ? ? ) Tesadüfen, sessiz Şişmanlık aşırı beslenme ve hareketsizlik Endojen insülin var, ama ya yetersiz ya da vücut cevap vermiyor ya da her ikisi Şişman veya normal kilolu Belirti olmayabilir 20 -30% vakada insülin gerekir
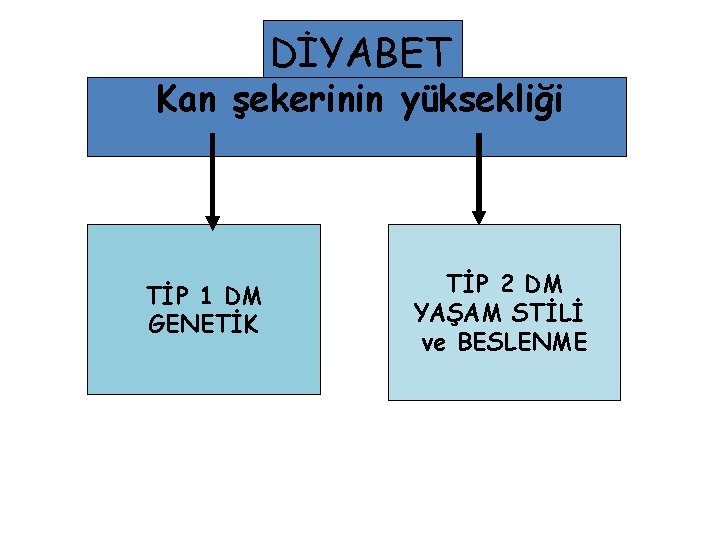
DİYABET Kan şekerinin yüksekliği TİP 1 DM GENETİK TİP 2 DM YAŞAM STİLİ ve BESLENME

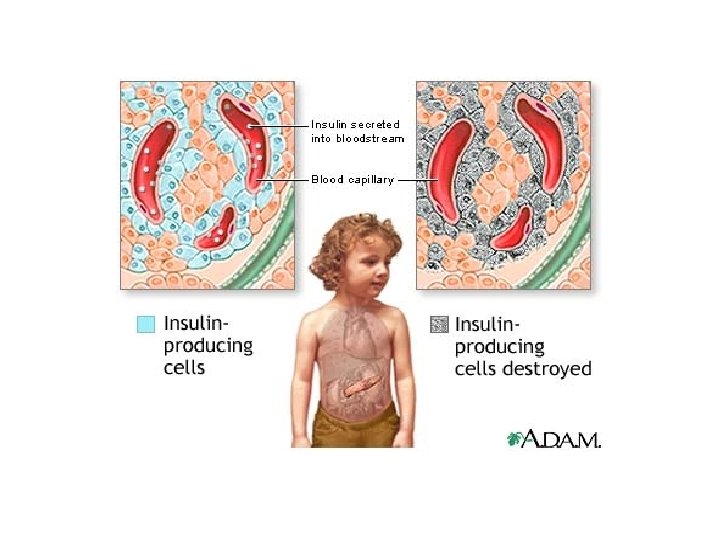
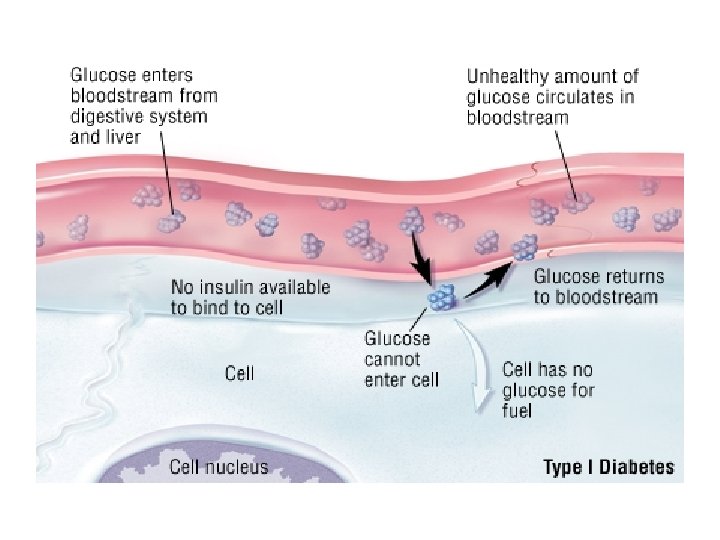
TİP I DİYABET • Daha çok çocuk ve genç erişkinlerde, pankreasta bulunan β-hücrelerinin otoimmün bir süreçte zedelenmesi ile ortaya çıkar. • Hastalarda insülin yetersizliği olduğu için ömür boyu insülin hormonu almak zorundadırlar. • Bu nedenle TİP I DM insüline bağımlı diyabet (insülinine dependent - IDDM) olarak adlandırılır
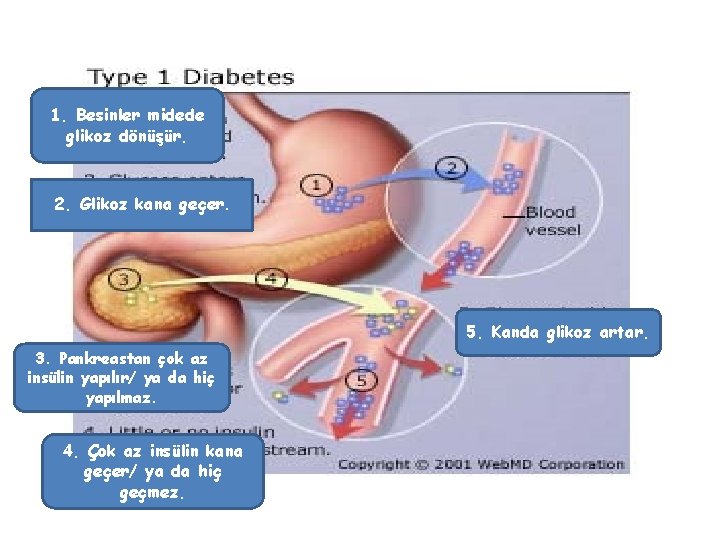
1. Besinler midede glikoz dönüşür. 2. Glikoz kana geçer. 5. Kanda glikoz artar. 3. Pankreastan çok az insülin yapılır/ ya da hiç yapılmaz. 4. Çok az insülin kana geçer/ ya da hiç geçmez.

EPİDEMİYOLOJİSİ • Görülme yaşı giderek azalıyor (< 5 Yaş) • 5 yaş civarında prevalansı 1/1430 • 16 yaşındaki prevalansı 1/360 • En sık 7 -15 yaş grubunda görülüyor • En sık Finlandiya • En az Uzak Doğu ülkelerinde • Türkiye’de TİP I DM prevelansı %1. 8

TİP I DM OLUŞUM NEDENLERİ GENETİK • Birinci derece akrabalık (%10) • Anne-baba Tip I DM (%24) • Tek yumurta ikizlerinde oran yüksektir • Kalıtımsal geçiş; doğrudan hastalığın kendisi değil, DM’e karşı bir yatkınlığın olması (IDDM 1 ve IDDM 2 genleri) • Çevresel etmenler hastalığın oluşmasında rol oynamaktadır • Genetik yatkınlık ve direnç mekanizmalarını insan lökosit antijenleri (HLA) oluşturmaktadır. • IDDM HLA DR 3 DR 4 etkili, risk 4 -8 kat
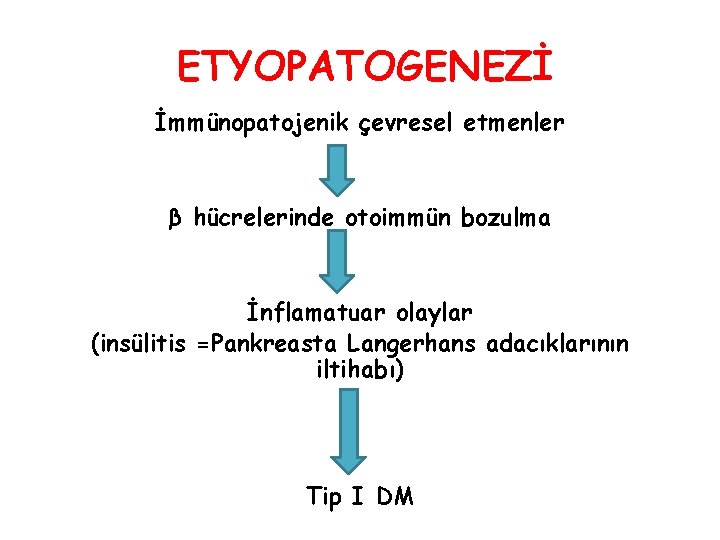
ETYOPATOGENEZİ İmmünopatojenik çevresel etmenler β hücrelerinde otoimmün bozulma İnflamatuar olaylar (insülitis =Pankreasta Langerhans adacıklarının iltihabı) Tip I DM
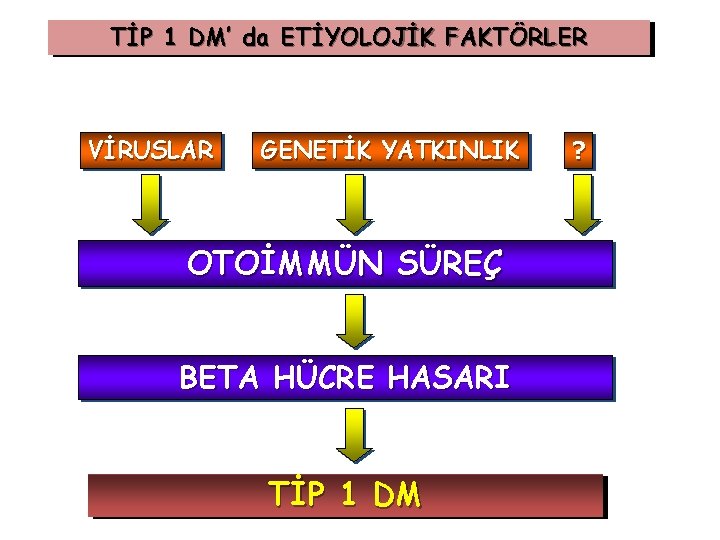
TİP 1 DM’ da ETİYOLOJİK FAKTÖRLER VİRUSLAR GENETİK YATKINLIK OTOİMMÜN SÜREÇ BETA HÜCRE HASARI TİP 1 DM ?
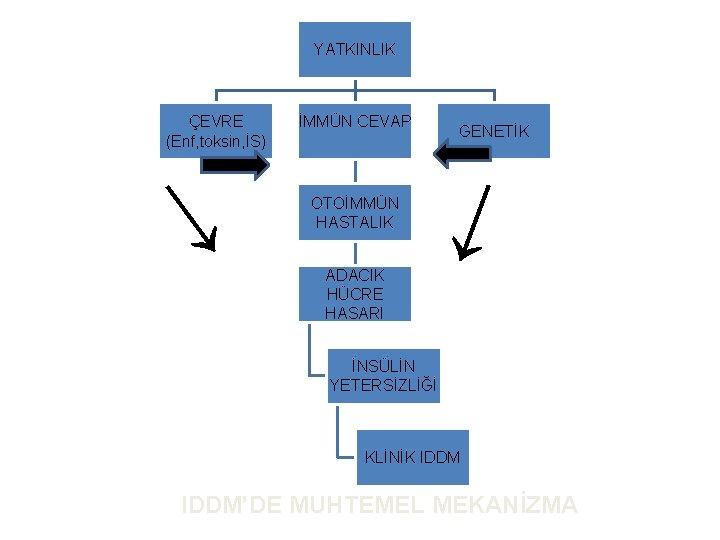
YATKINLIK İMMÜN CEVAP OTOİMMÜN HASTALIK ADACIK HÜCRE HASARI GENETİK ← ← ÇEVRE (Enf, toksin, İS) İNSÜLİN YETERSİZLİĞİ KLİNİK IDDM’DE MUHTEMEL MEKANİZMA
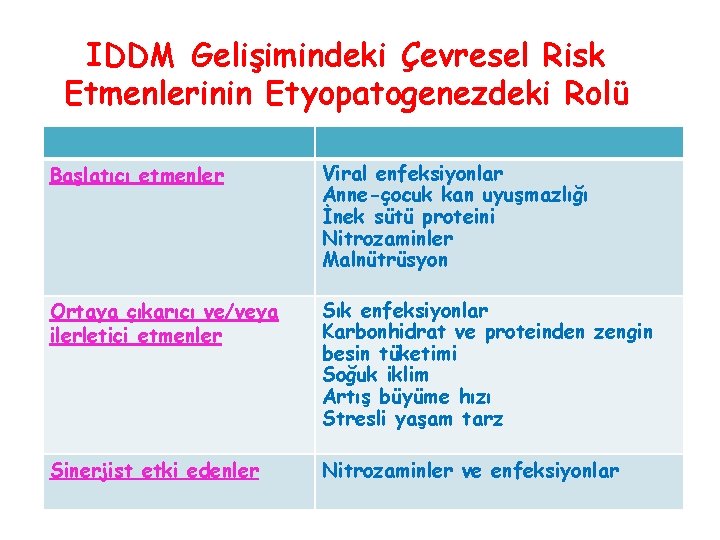
IDDM Gelişimindeki Çevresel Risk Etmenlerinin Etyopatogenezdeki Rolü Başlatıcı etmenler Viral enfeksiyonlar Anne-çocuk kan uyuşmazlığı İnek sütü proteini Nitrozaminler Malnütrüsyon Ortaya çıkarıcı ve/veya ilerletici etmenler Sık enfeksiyonlar Karbonhidrat ve proteinden zengin besin tüketimi Soğuk iklim Artış büyüme hızı Stresli yaşam tarz Sinerjist etki edenler Nitrozaminler ve enfeksiyonlar

OTOİMMÜNİTE Sekonder olarak β hücre yıkımına neden olan immünolojik olaylarla ilgilidir. Antijenler; bağışıklık sisteminde otoimmün olayları başlatmaktadır. ENFEKSİYON HASTALIKLARI IDDM oluşumunda daha çok viral enfeksiyonlar sorumludur. Coxsackie B 4, rubella (özellikle konjenital rubella), kabakulak, ensefalo-miyokardit, sitomegalovirüs, kızamık, influenza, polio, epstein-barr virüslerinin rol oynadığı düşünülmektedir (insülitis e neden olur).

İnsülitis: Pankreas adacıklarının β-hücre nükleuslarında genişleme ve değişik sayıda hücre degranülasyonu, T ve B lenfositler, makrofajlar, natürel killer hücre infiltrasyonu ile kendini gösteren bir enflamasyondur.

ENFEKSİYON HASTALIKLARI AĞIR ENFEKSİYONLAR %19 ÜSYE %8. 8 İYE %4 ASYE %13 Diğer Sonbahar %17 (En düşük) Kış %40. 1 (En yüksek) Viral Enfeksiyonlar Lenfosit İnfiltrasyonu Pankreatik Lezyon

STRES ETMENLERİ (Metabolik stres, travma, operasyon, psikolojik uyarılar, ağır yanıklar, ruhsal travma vb…) NÖROENDOKRİN SİSTEM UYARILIR (Glikoregulatör hormonlar; epinefrin, glukagon, kortizol vb) Glikoz üretimi artar, glikoz kullanımı azalır, kan şekeri yükselir

DİYETSEL RİSK ETMENLERİ Antioksidantlar • Pankreasın adacık hücrelerinin antioksidan potansiyeli yetersizdir. • Serbest radikal fazlalığı veya serbest radikal oluşumunu nötralize eden antioksidanların yetersizliği hastalıkla sonuçlanmaktadır. N-nitroso bileşikleri • β hücrelerine sitotoksit ve bağışıklık sistemi üzerine baskılayıcı etkileri vardır
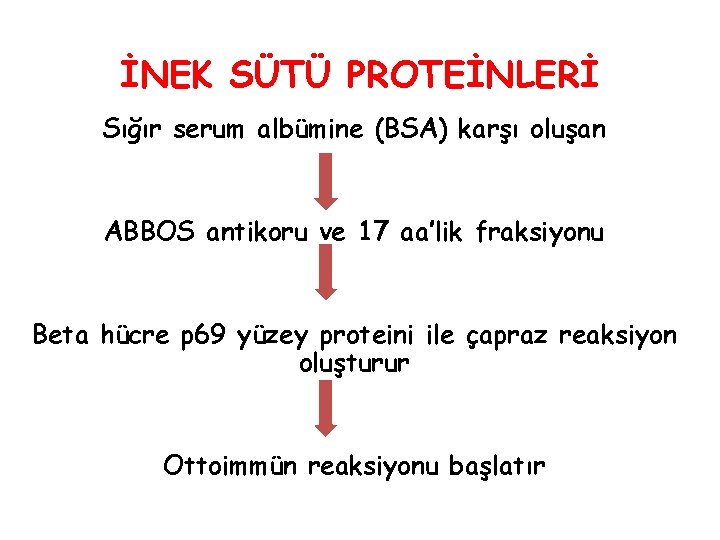
İNEK SÜTÜ PROTEİNLERİ Sığır serum albümine (BSA) karşı oluşan ABBOS antikoru ve 17 aa’lik fraksiyonu Beta hücre p 69 yüzey proteini ile çapraz reaksiyon oluşturur Ottoimmün reaksiyonu başlatır

AKUT ve SUBAKUT KOMPLİKASYONLAR • Hiper/hipoglisemi • Poliüri, polifaji, polidipsi • Ketoasidoz (Dehidratasyon, şok, serebral ödem) • Kilo kaybı / Kilo alımı • Hiperlipidemi • İnsülin alerjisi • Enfeksiyonlara eğilim Lipoatrofi/Lipohipertropi Kısıtlı eklem hareketi Osteopeni Katarakt Kognitif fonksiyon bozukluğu • Büyüme geriliği • Pubertal gecikme ve menstrual bozukluklar • Emosyonel bozukluk • • •

KRONİK KOMPLİKASYONLAR Mikrovasküler Komplikasyonlar • Nefropati • Retinopati • Nöropati Makrovasküler Komplikasyonlar • Koroner arter hastalığı • Periferik vasküler hastalıklar • Serebrovasküler olaylar

KOMPLİKASYONLARIN NEDENİ • İnsülin yetersizliği, hatalı insülin uygulama • Kan volümü ve eritoksit vizkozitesi artışı • Hipertansiyon • Poliyol pathway • Entodel hücre hasarı, glikoprotein sentezinde artış • LDL, kolestrol, kollojen, Hb, prostoglandin metabolizma bozukluğu • İmmün faktör değişiklikleri

İNSÜLİN YETERSİZLİĞİ HİPERGLİSEMİ • • GLİKOZÜRİ Ozmotik diürez Dehidratosyon Sürrenel/Adrenal uyarılar Glikoneogenezis -N Dengesi Artmış lipolizis Azalmış protein sentezi Azalmış yağ sentezi
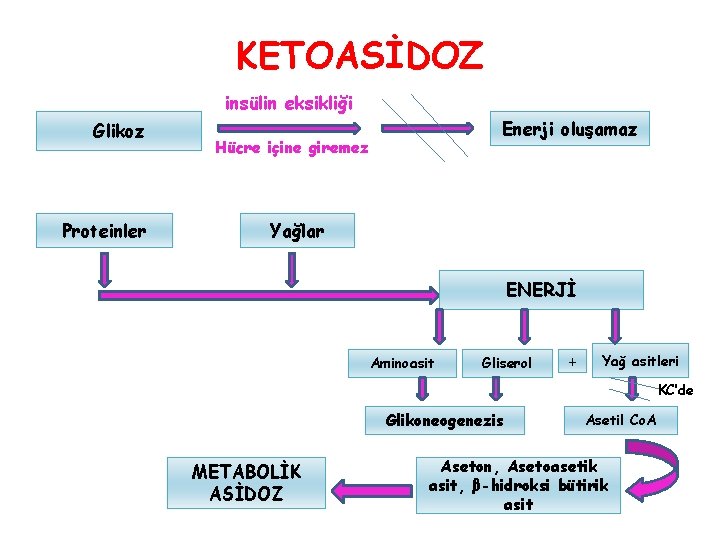
KETOASİDOZ insülin eksikliği Glikoz Proteinler Enerji oluşamaz Hücre içine giremez Yağlar ENERJİ Aminoasit Gliserol + Yağ asitleri KC’de Glikoneogenezis METABOLİK ASİDOZ Asetil Co. A Aseton, Asetoasetik asit, β-hidroksi bütirik asit

DİYABETİK KETOASİDOZ (DKA) • İdrarla keton cisimleri atımı ve sıvı-elektrolit kaybı daha da ağırlaşır. • Hiperventilasyonla aşırı CO 2’i atmaya (kausmaul solunum) çalışır, plazma bikarbonat ve CO 2 düzeyleri düşer. • Dehidratasyon, asidoz, hiperosmolarite ve serebral oksijen kullanımında azalma ile bilinç kaybı ve koma gelişir. • DKA’da; Kan şekeri ˃250 mg/d. L Arterial p. H <7. 35 Serum bikarbonat düzeyi <15 m. Eq/L Ketonüri ile ketonemi gözlenir

HİPOGLİSEMİ • Hipoglisemi normal plazma glikoz düzeyinin düşük olması (<65 -75 mg/d. L) • Stres hormonlarının artmaya başlaması (<60 -65 mg/d. L) • Klasik adrenerjik semptomların belirmesi (<50 -60 mg/d. L) tanımlanır.

HİPOGLİSEMİ NEDENLERİ İnsülin dozunun fazla olması Öğün atlama veya öğün saatini geciktirme, öğünlerde yetersiz besin alımı Egzersizin uzun sürmesi, şiddetinin fazla olması İshal ve kusma nedeniyle yetersiz enerji alımı

Diabetik Nefropati ve Mikroalbüminüri • Sağlıklı insanlarda albümin atım hızı 1. 5 -2. 0 µg/dk “normoalbüminüri” • Albümin atım oranının: 20 -200 µg/dk veya 30 -300 mg/24 saat olmasına “mikroalbüminüri” denir • Mikroalbüminüri ileride gelişecek nefropatinin erken bir göstergesidir. • Diabetik nefropati mikroalbüminüri ile başlar, devamlı proteinüri ve kötüleşen azotemi ile devam eder.
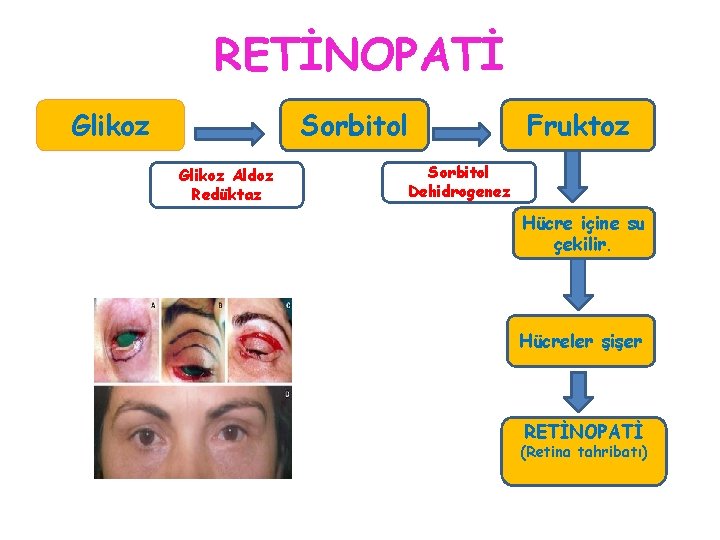
RETİNOPATİ Sorbitol Glikoz Aldoz Redüktaz Fruktoz Sorbitol Dehidrogenez Hücre içine su çekilir. Hücreler şişer RETİNOPATİ (Retina tahribatı)

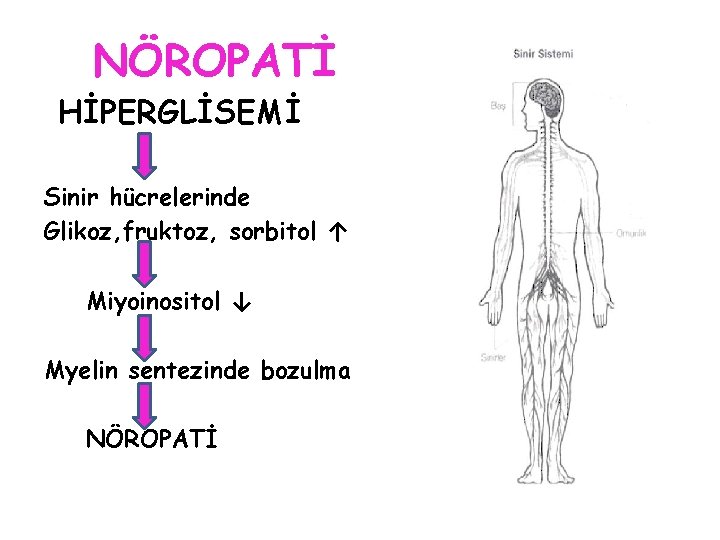
NÖROPATİ HİPERGLİSEMİ Sinir hücrelerinde Glikoz, fruktoz, sorbitol ↑ Miyoinositol ↓ Myelin sentezinde bozulma NÖROPATİ
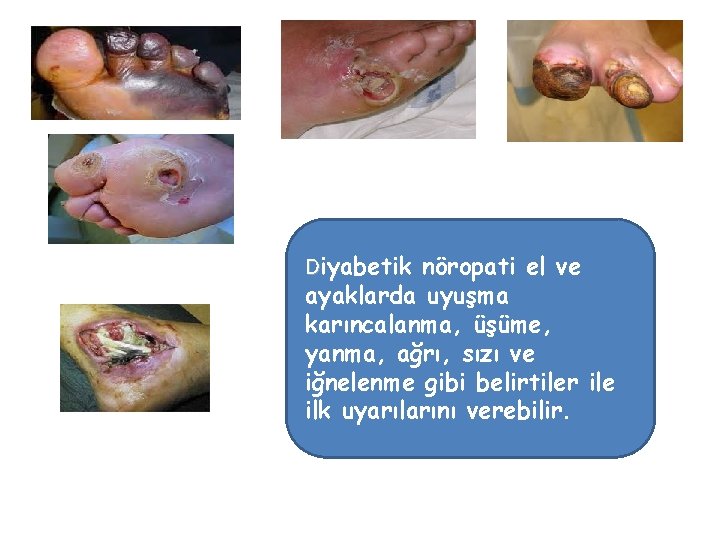
Diyabetik nöropati el ve ayaklarda uyuşma karıncalanma, üşüme, yanma, ağrı, sızı ve iğnelenme gibi belirtiler ile ilk uyarılarını verebilir.

DM TEDAVİ İLKELERİ • • DİYABET EĞİTİMİ TIBBİ BESLENME TEDAVİSİ ve İNSÜLİN FİZİKSEL AKTİVİTE ve EGZERSİZ PSİKOLOJİK DESTEK EKİP TEDAVİSİ Doktor, Diyetisyen, Hemşire, Psikolog, Fizyoterapist

DM TEDAVİ İLKELERİ BİLGİLENDİRME • • • Hastalık İnsülin enjeksiyonu Evde kan-idrar şekeri takibi Fiziksel aktivitenin önemi Beslenme saati-öğünler Beslenme tedavisinin amacı Besin değişimleri-miktarları CHO sayımı Hiperglisemi ve hipoglisemide alınacak tedbirler


Tedavinin Değerlendirilmesinde Kullanılan Parametreler • Glikolize Hemoglobin (Hb. A 1 C): 6 -8 hafta süresindeki glisemik kontrolü gösterir. • Fruktozamin: Son 2 haftalık glisemik kontrolün derecesini belirler. • Hb. A 1 C • Glikoz kan dolaşımı içerisinde sürekli olarak yüksek olduğunda Hb ile bağlanıp glikozillenmiş Hb (Hb. A 1 C) yi oluşturur. • Bir defada glikozillenen Hb hep o şekilde kalır. 3 -4 ayda bu değer değişmez. • Kan şekeri: Hb. A 1 C değeri X 33. 3 -86
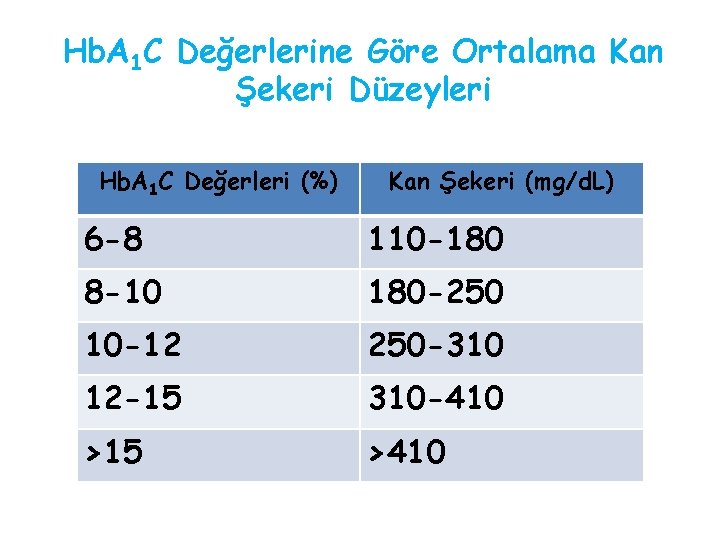
Hb. A 1 C Değerlerine Göre Ortalama Kan Şekeri Düzeyleri Hb. A 1 C Değerleri (%) Kan Şekeri (mg/d. L) 6 -8 110 -180 8 -10 180 -250 10 -12 250 -310 12 -15 310 -410 >15 >410

Mmol • Bazı ülkelerde kan glikoz değerleri mg/d. L yerine mmol/L birimi ile verilmektedir. Hasta mmol/L’yi mg/d. L’ye çevirme için bilgilendirilmelidir mmol/L x 18=mg/d. L veya mg/d. L / 18 örnek: 5 mmol/L=90 mg/d. L

TIBBİ BESLENME TEDAVİSİ Optimal büyüme ve gelişmeyi sağlamak, İdeal ağırlığı korumak, ağırlık kaybını önlemek, Kan şekerini normal sınırlarda tutmak, Akut (ketoasidoz, hipoglisemi, enfeksiyon, büyüme/gelişme geriliği) ve kronik (mikro-makro vasküler) komplikasyonları önlemek ve/veya ortaya çıkışını geciktirmek, • Yaşam tarzı ve ekonomik duruma göre, kolay uygulanabilen bir beslenme programı belirlemek, • Beslenme programının aile bireylerince de kullanılabilir olmasını sağlamak. • •
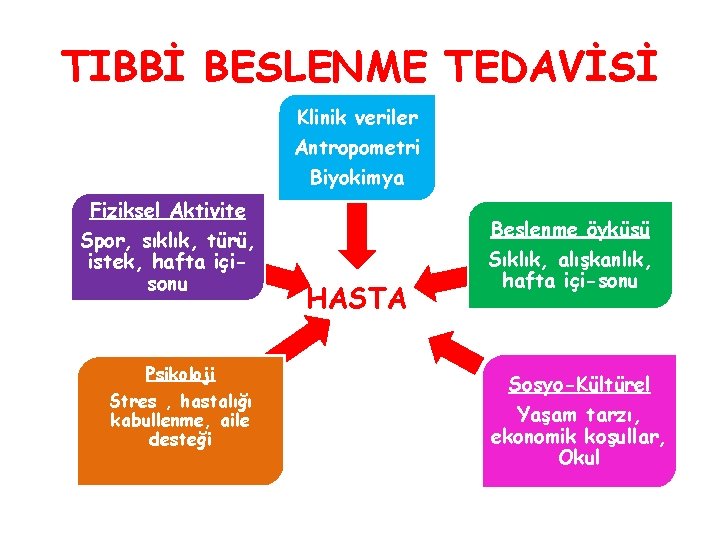
TIBBİ BESLENME TEDAVİSİ Klinik veriler Antropometri Biyokimya Fiziksel Aktivite Spor, sıklık, türü, istek, hafta içisonu Psikoloji Stres , hastalığı kabullenme, aile desteği Beslenme öyküsü HASTA Sıklık, alışkanlık, hafta içi-sonu Sosyo-Kültürel Yaşam tarzı, ekonomik koşullar, Okul

HEDEFLER • AKŞ: 80 -120 mg/d. L (7 mmol/L’yi geçmemeşi) • Postprandial Kan Şekeri: 100 -180 mg/d. L (11 mmol/L’yi geçmemeşi) • Hb. A 1 C: %6. 0 -7. 5 • Kolesterol: <200 mg/d. L • LDL-C: <130 mg/d. L • HDL-C: Erkek: >40 mg/d. L Kız: >50 mg/d. L • Trigliserit: <200 mg/d. L • Kan basıncı: <130/80 mm. Hg • Üre azotu: <15 mg/24 saat • Gerekirse ağırlık kaybı: 0. 2 -0. 5 kg/hafta

• Bazı ülkelerde kan glikoz değerleri mg/d. L yerine mmol/L birimi ile verilmektedir. Hasta mmol/L’yi mg/d. L’ye çevirme için bilgilendirilmelidir mmol/L x 18=mg/d. L veya mg/d. L X 18 örnek: 5 mmol/L=90 mg/d. L
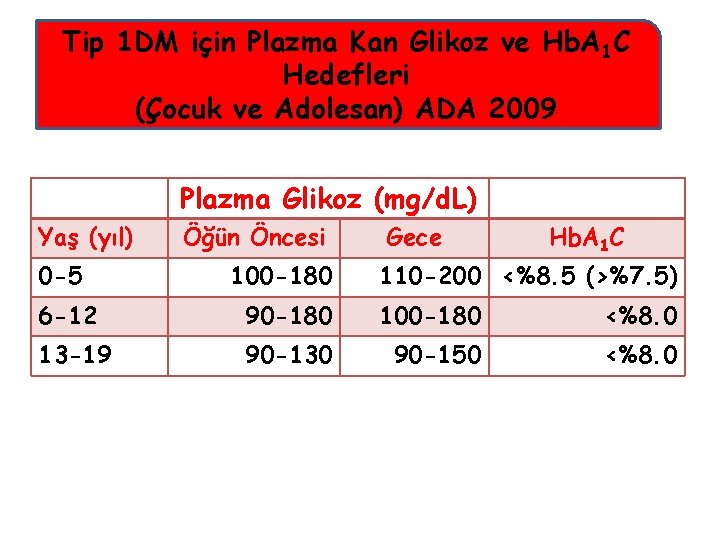
Tip 1 DM için Plazma Kan Glikoz ve Hb. A 1 C Hedefleri (Çocuk ve Adolesan) ADA 2009 Plazma Glikoz (mg/d. L) Yaş (yıl) 0 -5 Öğün Öncesi 100 -180 Gece Hb. A 1 C 110 -200 <%8. 5 (>%7. 5) 6 -12 90 -180 100 -180 <%8. 0 13 -19 90 -130 90 -150 <%8. 0

GEREKSİNİMLER ENERJİ 1 -10 yaş: 1000 + yaş(yıl) X 100 10 yaş üzeri: BMH X FA + B-G BMH: E: 17. 5 X VA + 651 K: 12. 2 X VA + 746 FA (orta düzey) E: 1. 60 -1. 75 B+G 10 -15 yaş: 1. 9 kkal/kg 15 yaş: 0. 95 kkal/kg 15 -18 yaş: 0. 5 kkal/kg K: 1. 50 -. 1. 60

PROTEİN GEREKSİNİMİ %12 -15 -20? ? ? 0. 9 -2. 2 g/kg 0. 8 g/kg’dan az olmamalı Kronik olarak nefropati riski altında olanlarda protein alımı mutlaka azaltılmalıdır. Nefropati belirtisi varsa; 0. 8 g/kg/gün (%10) Mikroalbüminürisi varsa; 0. 8 -1 g/kg/gün (%10 -12)

Yağ Gereksinimi %25 -35 (ort %30) SFA < %10 (%7 -8) PUFA < %10 MUFA <%15 CHO Gereksinimi %50 -60 Glisemik indeksi düşük, Posadan zengin diyet

Vitamin ve Mineraller • Ek yapılmasına gerek yok • Antioksidan vitaminlerin (A, C, E vit) yararlı etkileri vardır. • Na alımı: 1000 mg/1000 kkal olmalıdır (max 3000 mg/gün) • Hipertansiyon varsa: 2400 mg/gün Na • Hipertansiyon + Nefropati varsa: 2000 mg/gün Na

ÖĞÜN SAYISI • Kristalize insülin alıyorsa: 4 ana öğün • KI + NPH: 3 ana (%75), 3 ara (%25) öğün • Her ana öğünde enerjinin yaklaşık %25’i sağlanmalı, ara öğünlerde ise toplam enerjinin%25’i üç eşit öğüne (kuşluk, ikindi, gece) bölünerek verilmelidir. • Ana öğünler arası maksimum 6 saat • Ana ara öğünler arası maksimum 2. 5 -3 saat olmalıdır (prt+ kompleks CHO)
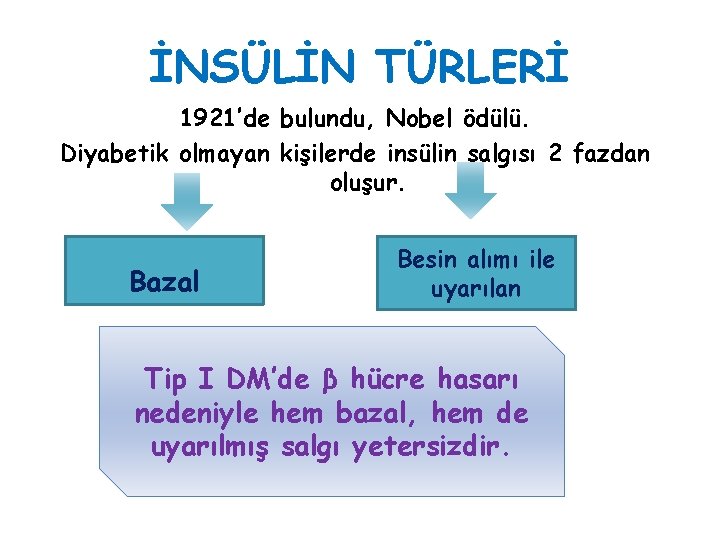
İNSÜLİN TÜRLERİ 1921’de bulundu, Nobel ödülü. Diyabetik olmayan kişilerde insülin salgısı 2 fazdan oluşur. Bazal Besin alımı ile uyarılan Tip I DM’de β hücre hasarı nedeniyle hem bazal, hem de uyarılmış salgı yetersizdir.

İNSÜLİN Protein yapısında olan A ve B zincirlerinin disülfit bağı ile bağlanmasıyla oluşuyor. A = 21 amino acids ~ B = 30 amino acids
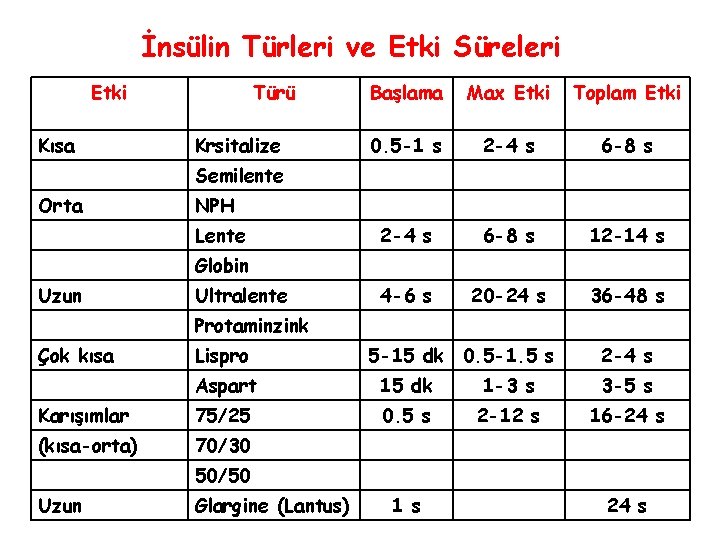
İnsülin Türleri ve Etki Süreleri Etki Kısa Türü Krsitalize Başlama Max Etki Toplam Etki 0. 5 -1 s 2 -4 s 6 -8 s 12 -14 s 4 -6 s 20 -24 s 36 -48 s Semilente Orta NPH Lente Globin Uzun Ultralente Protaminzink Çok kısa Lispro 5 -15 dk 0. 5 -1. 5 s 2 -4 s Aspart 15 dk 1 -3 s 3 -5 s Karışımlar 75/25 0. 5 s 2 -12 s 16 -24 s (kısa-orta) 70/30 50/50 Uzun Glargine (Lantus) 1 s 24 s
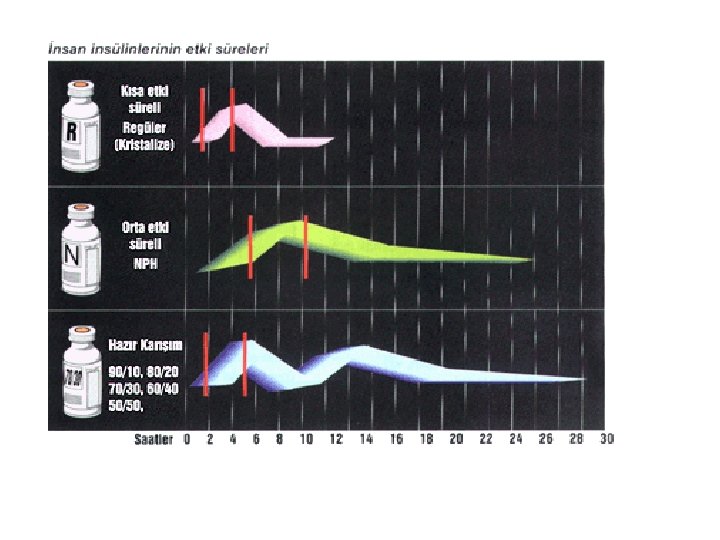

Kısa Etkili İnsan İnsülini q İntravenöz uygulanır. q Ketoasidoz ve pompa tedavisi dışında tek başına kullanılmaz. q Yemekten 30 dk önce uygulanır. q Sistemik dolaşıma geçişi yavaş olduğundan, etkisi glikoz absorbsiyonu tamamlandıktan sonra da devam eder, bu da öğünden 4 -5 saat sonra geç hipoglisemi oluşmasına neden olabilmektedir.

Bazal İnsülin (Uzun Etkili İnsülin) • KC’den glikoz salınımı nedeniyle oluşabilecek hiperglisemiyi önler. • Öğün aralarında, gece boyunca oluşabilecek hiperglisemiyi önler.

Hızlı (Çok Kısa) Etkili İnsülin Analogları • Etkisi kısa sürede başladığı için, enjeksiyonu öğünden hemen önce yapılmalıdır. • İnsan insülinine göre, daha kısa sürede daha yüksek pik yaptığı ve bazal düzeye daha hızlı indiği için hipoglisemi riski daha düşüktür.

İnsülin Dozunun Hesaplanması Tip 1 diyabetli hastalarda ortalama günlük insülin ihtiyacı 0. 5 -1. 0 Ü/kg’dır. İnsülin dozları belirlenirken hastanın; ü Beslenmesi ü Egzersiz düzeyi ü Hastalıkları dikkate alınmalıdır.
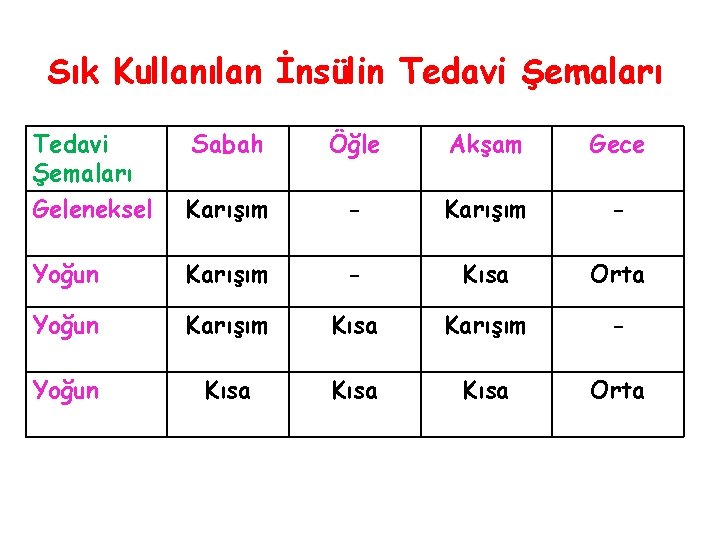
Sık Kullanılan İnsülin Tedavi Şemaları Geleneksel Sabah Öğle Akşam Gece Karışım - Yoğun Karışım - Kısa Orta Yoğun Karışım Kısa Karışım - Yoğun Kısa Orta

KRİSTALİZE Başlama: 0. 5 -1 Max: 2 -4 Toplam: 6 -8 NPH Başlama: 2 -4 Max: 6 -8 Toplam: 12 -14
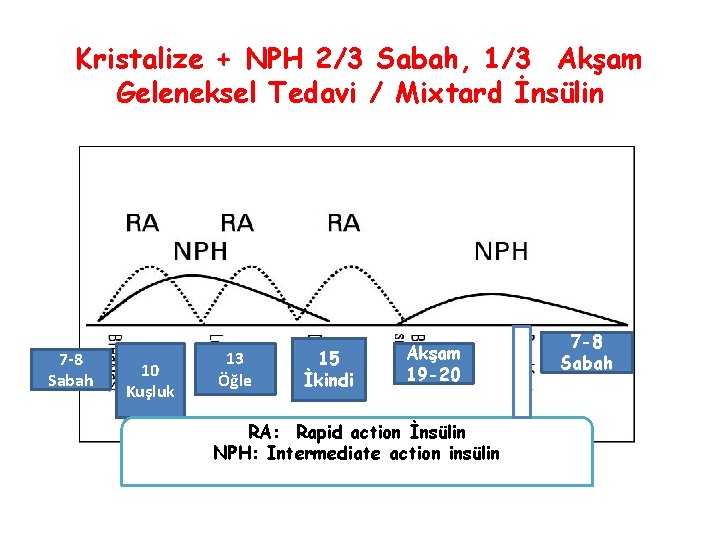
Kristalize + NPH 2/3 Sabah, 1/3 Akşam Geleneksel Tedavi / Mixtard İnsülin 7 -8 Sabah 10 Kuşluk 13 Öğle 15 İkindi Akşam 19 -20 RA: Rapid action İnsülin NPH: Intermediate action insülin 7 -8 Sabah

Sabah: KI Kuşluk: KI + NPH Öğle: NPH İkindi: NPH Akşam: KI Gece: KI + NPH

İnsülin Çeşitlerine Göre Beslenme Tedavisi 1. Kristalize İnsülin v v Enerjinin 1/4’ü sabah 1/4’ü öğle 1/4’ü akşam 1/4’ü gece öğünlerinde verilir. Günlük besinler 4 öğün halinde tüketilir. , Diğer besin ögelerinin de öğünlere dengeli bir şekilde dağıtılması önemlidir. Öğünler, hastaya 6 saatte bir yapılacak insülinden 30 dakika sonra verilir. Koma dılında, kan şekeri regulasyonunda kullanıalbilir.

2. Kristalize İnsülin + NPH İnsülin (Mixtard) Enerjinin; v 3/12’si ana öğünlerde (sabah, öğle, akşam) v 1/12’si ara öğünlerde (kuşluk, ikindi, gece) olmak üzere v 3 ana, 3 ara öğün şeklinde düzenlenerek 6 öğün halinde verilir. v Diğer besin ögelerininde öğünlere dengeli bir şekilde dağıtılması önemlidir.
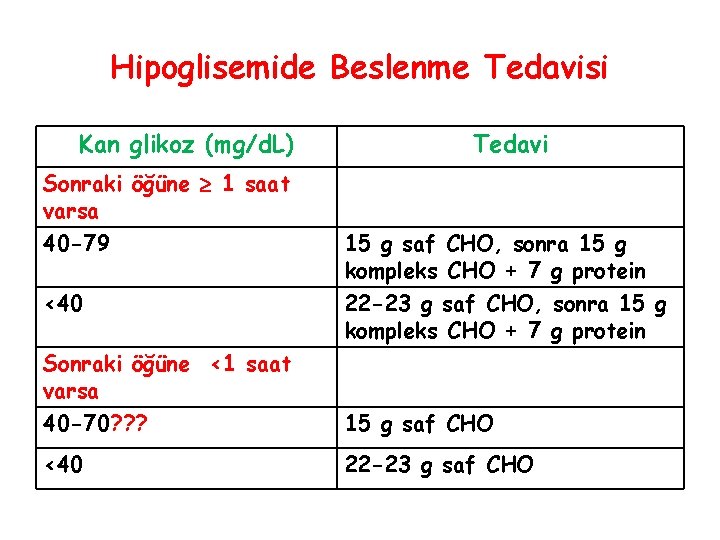
Hipoglisemide Beslenme Tedavisi Kan glikoz (mg/d. L) Tedavi Sonraki öğüne 1 saat varsa 40 -79 15 g saf CHO, sonra 15 g kompleks CHO + 7 g protein <40 22 -23 g saf CHO, sonra 15 g kompleks CHO + 7 g protein Sonraki öğüne <1 saat varsa 40 -70? ? ? 15 g saf CHO <40 22 -23 g saf CHO
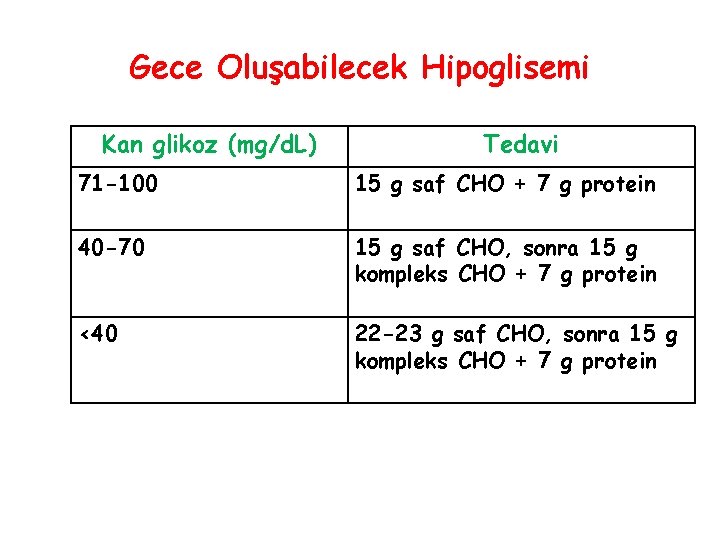
Gece Oluşabilecek Hipoglisemi Kan glikoz (mg/d. L) Tedavi 71 -100 15 g saf CHO + 7 g protein 40 -70 15 g saf CHO, sonra 15 g kompleks CHO + 7 g protein <40 22 -23 g saf CHO, sonra 15 g kompleks CHO + 7 g protein

Ketoasidozda Tedavi İlkeleri AMAÇ Sıvı açığının yerine konması Elektrolit bozukluğunun düzeltilmesi İnsülin tedavisi İLK YAPILMASI GEREKENLER • Solunum ve damaryolu • Oksijen (gerekirse) • Nasogastrik sonda ve aspirasyonda (komada ise) • İdrar sondası (Komada ise ve rehidrasyona rağmen idrar yapamıyorsa) • EKG monitorizasyonu

Ketoasidozda Beslenme İlkeleri • Hastanın o anki ağırlığı önemlidir. • Ketoasidoz düzelip ağızdan besleneceği zaman 30 -40 kkal/kg verilerek günlük gereksinim hesaplanır. • Hasta KI insülin almaktadır. • Saptanan enerji 4’e bölünür.

Ketoasidozda Beslenme İlkeleri Hastanın olduğu ağırlık X 30 -40 : A kkal A 1. 6 2. 6 3. 6 4. 6 / 4 : B kkal saat içinde B verilir. saat içinde B + 50 -100 : C kkal saat içinde C + 50 -100 : D kkal saat içinde D + 50 -100 : E kkal E enerjisi; çocuğun esas alması gereken enerjinin 1/4’ü olmalıdır.
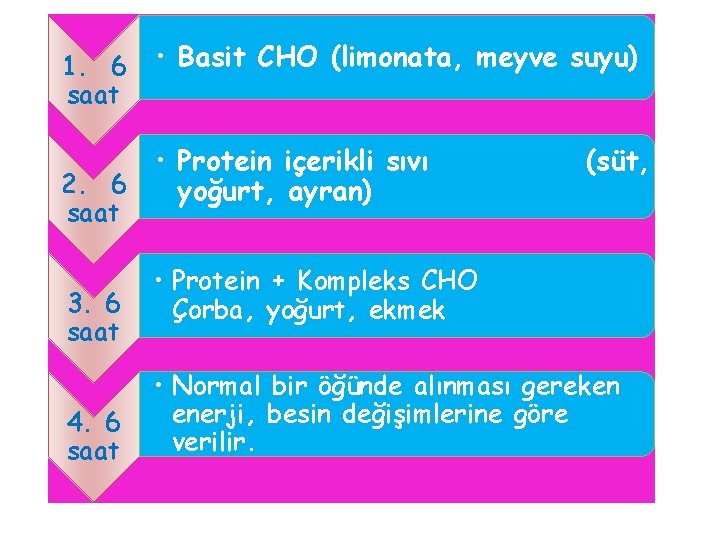
1. 6 saat 2. 6 saat 3. 6 saat 4. 6 saat • Basit CHO (limonata, meyve suyu) • Protein içerikli sıvı yoğurt, ayran) (süt, • Protein + Kompleks CHO Çorba, yoğurt, ekmek • Normal bir öğünde alınması gereken enerji, besin değişimlerine göre verilir.


Okulda Diyabet Programı • • Öğretmene mektup Öğretmene sunum Diyabet film/poster/broşür/sunum MEB, Sağlık Bakanlığı, Çocuk endokrinolojisi ve Diyabet Derneği, Çocuk ve Adolesanlar Diyabet Derneği

Sayfa 55, 94 Grup 2, 4

http: //www. diabetes. org www. idf. org www. arkadasimdiyabet. com www. okuldadiyabet. org www. cocukendokrindiyabet. org http: //www. healthscout. com/animation/1/34/main. html • http: //www. vivo. colostate. edu/hbooks/pathphys/en docrine/pancreas/insulin_phys. html • • •
- Slides: 76