TP 6 Les Diabtes effecteur capteur glycmie capteur

TP 6 Les Diabètes effecteur, capteur, glycémie, capteur, pancréas, cellule endocrine, hormone, insuline, glucagon, hypoglycémiant, hyperglycémiant, boucle de régulation, diabète
Quelques clichés sur le pancréas Pancréas de lapin
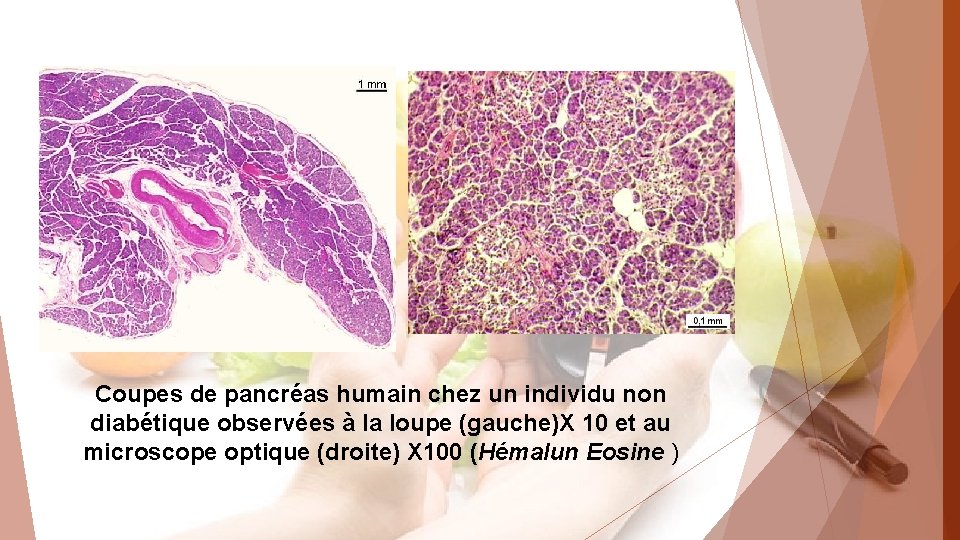
Coupes de pancréas humain chez un individu non diabétique observées à la loupe (gauche)X 10 et au microscope optique (droite) X 100 (Hémalun Eosine )
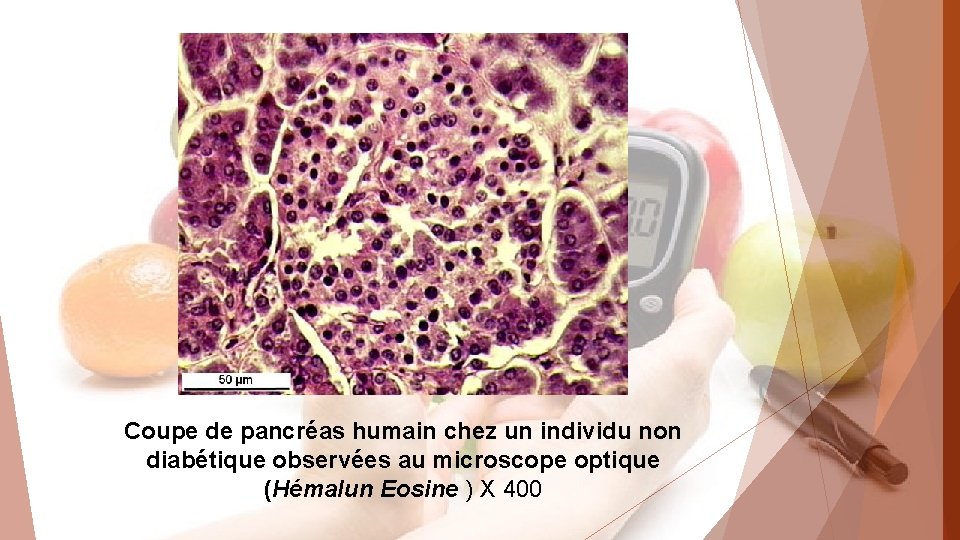
Coupe de pancréas humain chez un individu non diabétique observées au microscope optique (Hémalun Eosine ) X 400
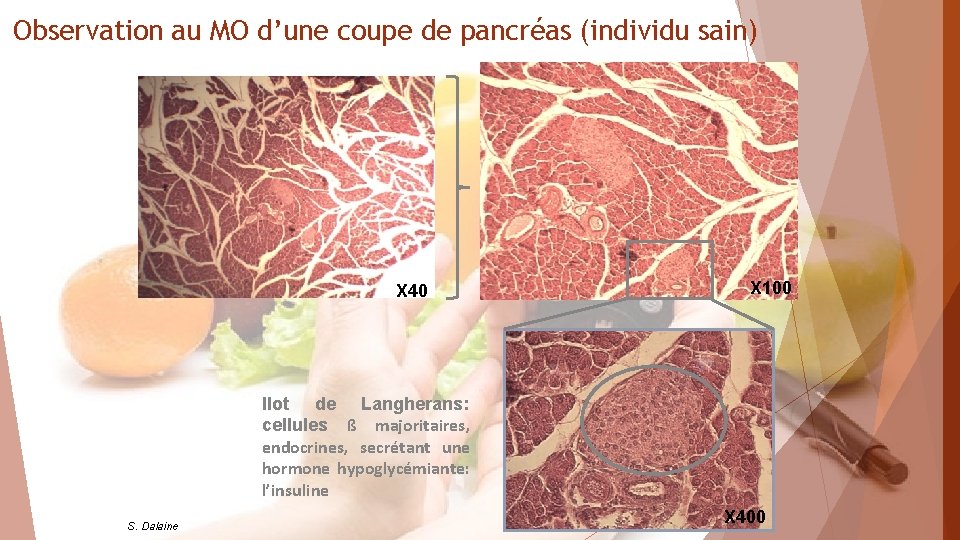
Observation au MO d’une coupe de pancréas (individu sain) X 40 X 100 Ilot de Langherans: cellules ß majoritaires, endocrines, secrétant une hormone hypoglycémiante: l’insuline S. Dalaine X 400
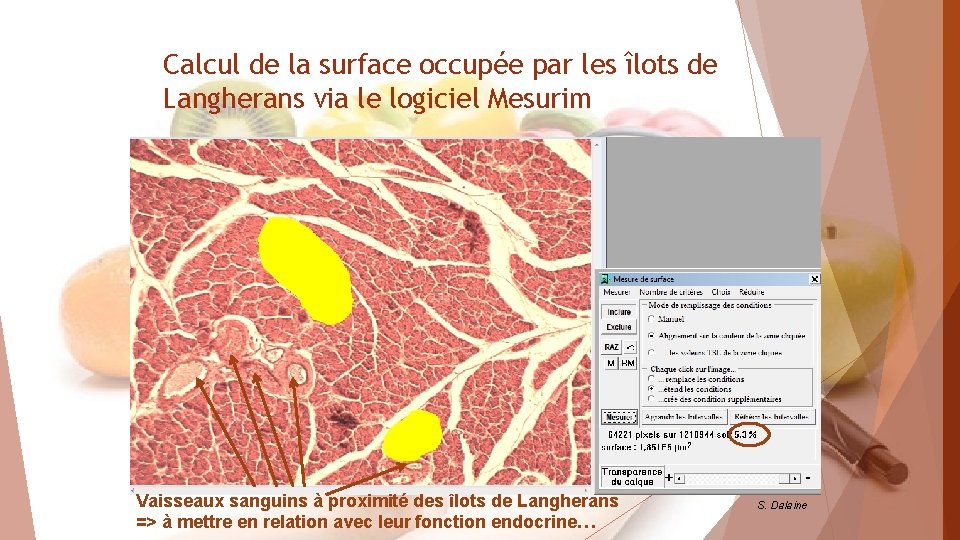
Calcul de la surface occupée par les îlots de Langherans via le logiciel Mesurim Vaisseaux sanguins à proximité des îlots de Langherans => à mettre en relation avec leur fonction endocrine… S. Dalaine
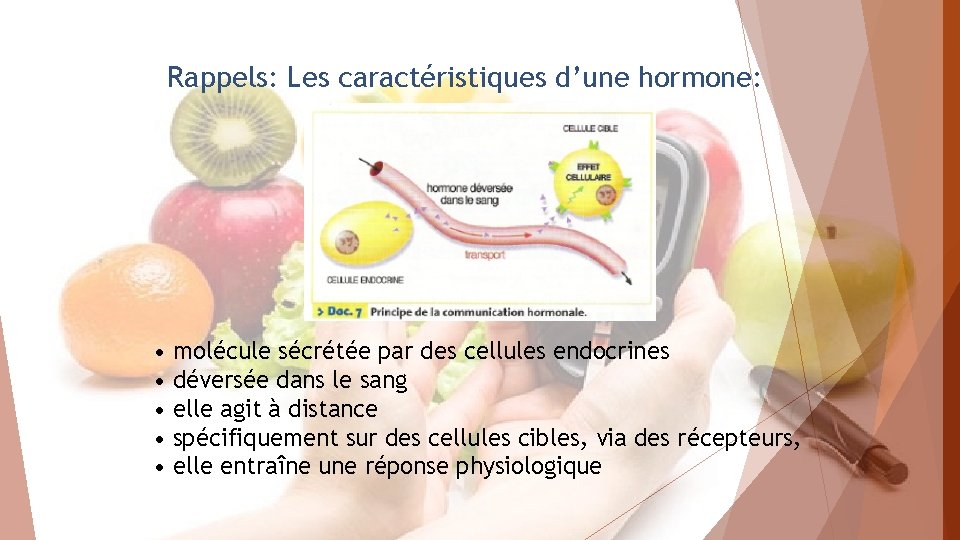
Rappels: Les caractéristiques d’une hormone: • molécule sécrétée par des cellules endocrines • déversée dans le sang • elle agit à distance • spécifiquement sur des cellules cibles, via des récepteurs, • elle entraîne une réponse physiologique

Organes cibles de l’insuline et ses effets Cellules hépatiques du tissu adipeux Présence (+) ou absence (+ )de radioactivité + Cellules nerveuses Cellules musculai res - + On constate que l’insuline, substance secrétée par le pancréas, agit sur le foie, le muscle et le tissu adipeux (radioactivité détectée), mais pas sur les neurones. On constate qu’après injection d’insuline, la glycémie sanguine diminue rapidement (moins de 30 min). On en déduit donc que cette substance agit à distance via le sang sur plusieurs organes cibles (présence vraisemblable de récepteurs à l’insuline), elle induit le stockage de glucose par ces organes L’insuline répond donc aux critères permettant de la qualifier d’hormone
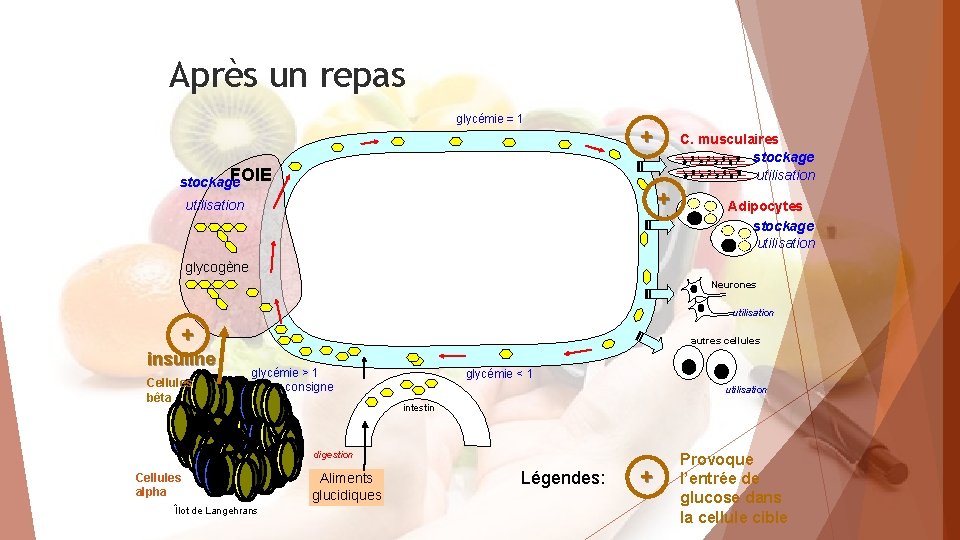
Après un repas glycémie = 1 + FOIE stockage C. musculaires stockage utilisation + utilisation Adipocytes stockage utilisation glycogène Neurones utilisation + insuline Cellules bêta autres cellules glycémie > 1 > Valeur consigne glycémie < 1 utilisation intestin digestion Cellules alpha Îlot de Langehrans Aliments glucidiques Légendes: + Provoque l’entrée de glucose dans la cellule cible
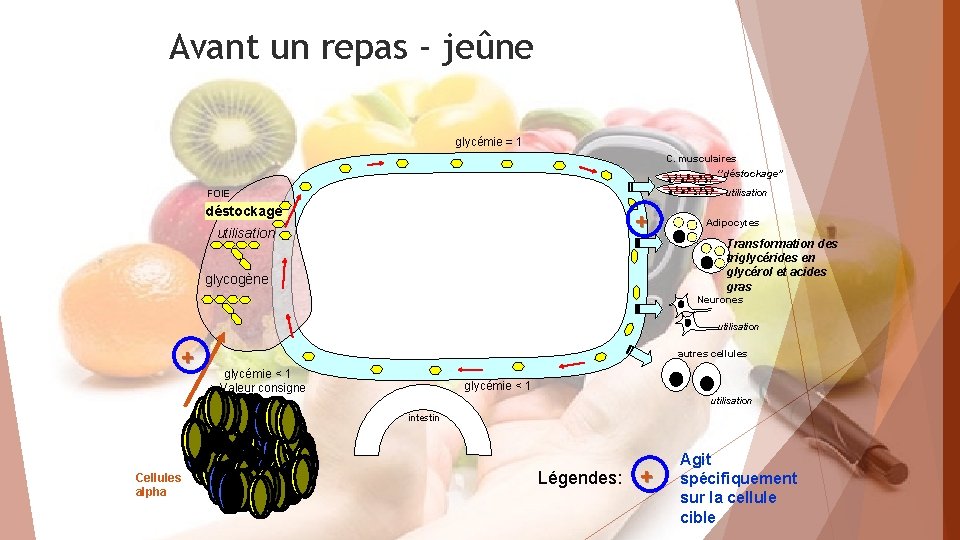
Avant un repas - jeûne glycémie = 1 C. musculaires ‘’déstockage’’ utilisation FOIE déstockage + utilisation Transformation des triglycérides en glycérol et acides gras TG glycogène Adipocytes Neurones utilisation + autres cellules glycémie < 1 > Valeur consigne glycémie < 1 utilisation intestin Cellules alpha Légendes: + Agit spécifiquement sur la cellule cible

Traces écrites II- Le pancréas, un organe clé de la régulation de la glycémie. L’activité des différents organes est susceptible de faire varier la glycémie ; or, ce paramètre est relativement stable. Il existe des organes effecteurs comme le foie, les muscles et le tissu adipeux qui peuvent augmenter ou diminuer la glycémie afin de la maintenir autour de sa valeur consigne (1 g. L-1). Ce système de régulation de la glycémie nécessite des capteurs et un système de commande. L’ablation totale du pancréas est suivie d’une augmentation très forte de la glycémie. Ce qui laisse donc penser que cette glande intervient dans la régulation de la glycémie. Des injections sanguines d’extraits pancréatiques permettent effectivement d’abaisser la glycémie jusqu’à la valeur consigne si les doses injectées sont correctes. Le pancréas ajuste donc l’action des organes effecteurs en fonction de la glycémie. Cet ajustement est réalisé grâce à des molécules pancréatiques transportées par le sang jusqu’aux organes effecteurs : ces molécules sont des hormones.

Le pancréas contient deux types de cellules glandulaires : les cellules acineuses et les cellules des îlots de Langerhans (= cellules insulaires). Les cellules acineuses sont groupées en boules creuses appelées acinus, ce sont elles qui produisent le suc pancréatique qui est libéré dans l’intestin et intervient dans la digestion des aliments. Les cellules insulaires sont groupées en amas nommés les îlots de Langerhans. Ces îlots, très richement vascularisés irrigués, sont formés de cellules endocrines c’est-à-dire de cellules produisant des hormones et les libérant dans le sang. Les cellules alpha produisent une hormone appelée glucagon et les cellules bêta produisent une hormones appelée insuline.

L’insuline est libérée dans le sang et peut se fixer sur des récepteurs spécifiques présents à la surface de certaines cellules dites « cellules cibles » , ce qui va modifier leur activité. Toutes les cellules de l’organisme à l’exception des cellules nerveuses possèdent les récepteurs spécifiques de l’insuline. Quand l’insuline se fixe sur son récepteur elle donne l’ordre à la cellule de faire baisser la glycémie en stimulant la capture de glucose sanguin et son stockage dans les cellules. L’insuline a donc un effet hypoglycémiant : - elle augmente l’entrée de glucose sanguin dans toutes les cellules ; - elle favorise la formation de glycogène dans les cellules du foie (= hépatocytes); - elle favorise le stockage des lipides dans les adipocytes. Le glucagon a lui aussi ses cellules cibles portant des récepteurs spécifiques au glucagon. Les cellules cibles du glucagon sont principalement les hépatocytes (= les cellules du foie). Lorsque le glucagon se fixent sur ses récepteurs spécifiques situés au niveau des hépatocytes, cela active la glycogénolyse et inhibe la glycogénogenèse. Le glucose est alors libéré dans le sang. Le glucagon a donc un effet hyperglycémiant.

Conclusion La glycémie (paramètre régulé) doit être maintenue à une valeur proche de 1 g. L-1. Pour cela, une boucle de rétroaction assure une autorégulation permanente du paramètre régulé. Ce sont les variations de ce paramètre qui déclenche l’action du système réglant (système de commande et organes effecteurs). Ce sont les cellules alpha et bêta des îlots de Langerhans du pancréas qui remplissent le double rôle de détecteur d’écart et de système de commande. Les cellules bêta sont stimulées en cas d’hyperglycémie et inhibées en cas d’hypoglycémie (c’est l’inverse pour les cellule alpha). Le message est codé par la concentration plasmatique de l’hormone. Par exemple, en cas d’hyperglycémie il y a libération d’une grande quantité d’insuline qui a pour effet de réduire la glycémie. À l’inverse, en cas d’hypoglycémie il y a libération d’une grande quantité de glucagon qui a pour effet d’augmenter la glycémie.
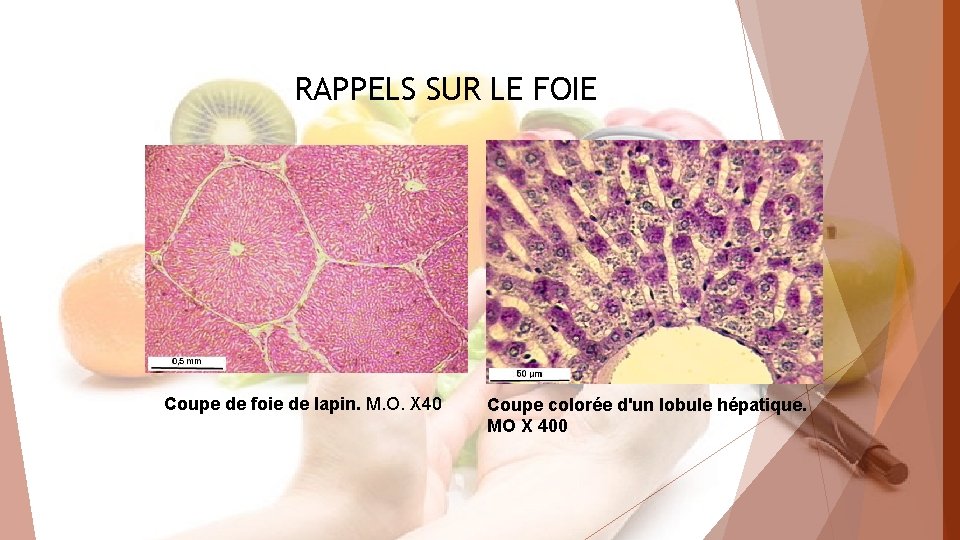
RAPPELS SUR LE FOIE Coupe de foie de lapin. M. O. X 40 Coupe colorée d'un lobule hépatique. MO X 400


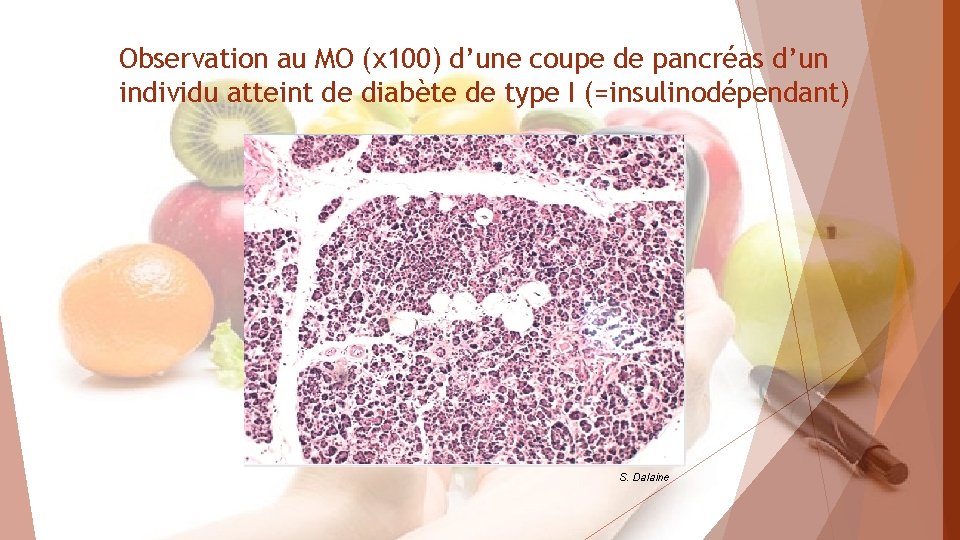
Observation au MO (x 100) d’une coupe de pancréas d’un individu atteint de diabète de type I (=insulinodépendant) S. Dalaine
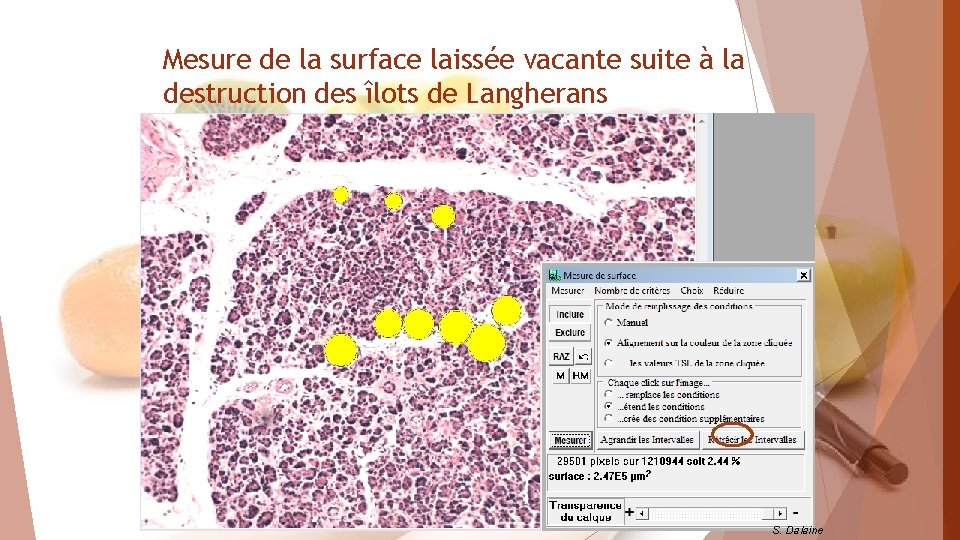
Mesure de la surface laissée vacante suite à la destruction des îlots de Langherans S. Dalaine
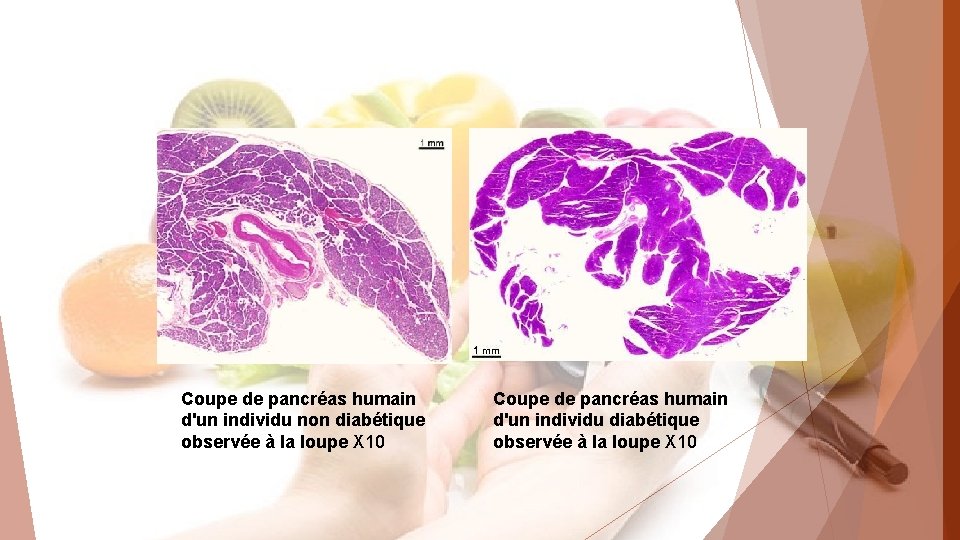
Coupe de pancréas humain d'un individu non diabétique observée à la loupe X 10 Coupe de pancréas humain d'un individu diabétique observée à la loupe X 10

• les différentes formes de diabètes Diabète de type II Diabète de type I
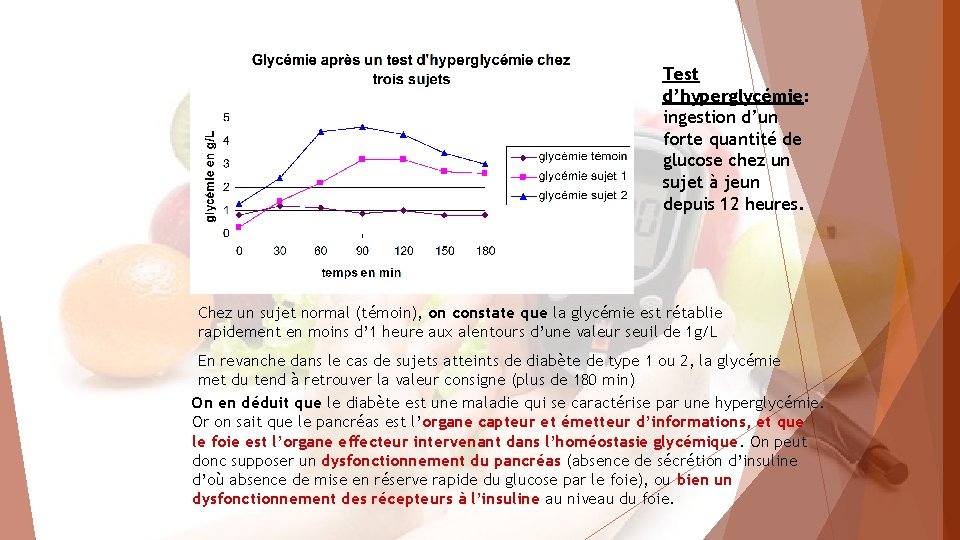
Test d’hyperglycémie: ingestion d’un forte quantité de glucose chez un sujet à jeun depuis 12 heures. Chez un sujet normal (témoin), on constate que la glycémie est rétablie rapidement en moins d’ 1 heure aux alentours d’une valeur seuil de 1 g/L En revanche dans le cas de sujets atteints de diabète de type 1 ou 2, la glycémie met du tend à retrouver la valeur consigne (plus de 180 min) On en déduit que le diabète est une maladie qui se caractérise par une hyperglycémie. Or on sait que le pancréas est l’organe capteur et émetteur d’informations, et que le foie est l’organe effecteur intervenant dans l’homéostasie glycémique. On peut donc supposer un dysfonctionnement du pancréas (absence de sécrétion d’insuline d’où absence de mise en réserve rapide du glucose par le foie), ou bien un dysfonctionnement des récepteurs à l’insuline au niveau du foie.
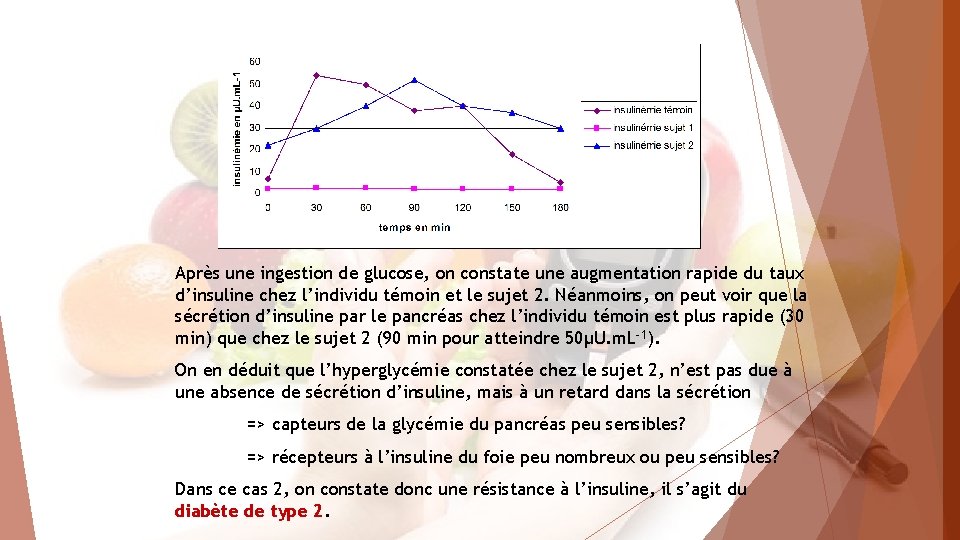
Après une ingestion de glucose, on constate une augmentation rapide du taux d’insuline chez l’individu témoin et le sujet 2. Néanmoins, on peut voir que la sécrétion d’insuline par le pancréas chez l’individu témoin est plus rapide (30 min) que chez le sujet 2 (90 min pour atteindre 50µU. m. L-1). On en déduit que l’hyperglycémie constatée chez le sujet 2, n’est pas due à une absence de sécrétion d’insuline, mais à un retard dans la sécrétion => capteurs de la glycémie du pancréas peu sensibles? => récepteurs à l’insuline du foie peu nombreux ou peu sensibles? Dans ce cas 2, on constate donc une résistance à l’insuline, il s’agit du diabète de type 2.
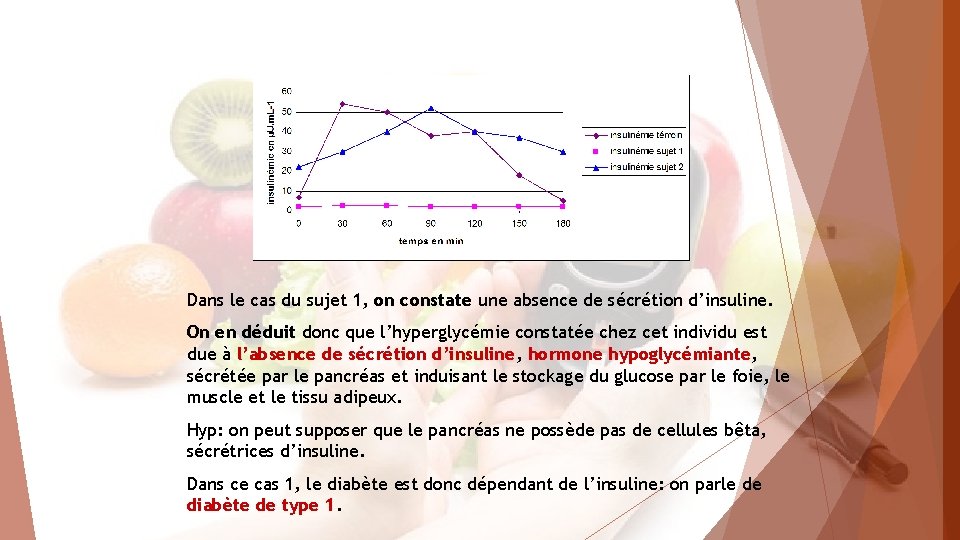
Dans le cas du sujet 1, on constate une absence de sécrétion d’insuline. On en déduit donc que l’hyperglycémie constatée chez cet individu est due à l’absence de sécrétion d’insuline, hormone hypoglycémiante, sécrétée par le pancréas et induisant le stockage du glucose par le foie, le muscle et le tissu adipeux. Hyp: on peut supposer que le pancréas ne possède pas de cellules bêta, sécrétrices d’insuline. Dans ce cas 1, le diabète est donc dépendant de l’insuline: on parle de diabète de type 1.

3 - dans le cas du diabète de type 1, le pancréas semble être impliqué car on constate une absence de sécrétion d’insuline. Or le pancréas est le seul organe producteur de cette hormone. Dans le diabète de type 2: on pourrait supposer un problème de capteurs de glycémie qui expliquerait un retard dans la sécrétion d’insuline en réponse à une hyperglycémie. Mais la valeur maximale d’insulinémie est la même chez le sujet 2 et chez le sujet témoin, donc le pancréas est capable de sécréter la quantité adéquate d’insuline.

Diabète de type 1: - Masse totale du pancréas faible (40<< 80 g) - Absence de cellules bêta, cellules endocrines sécrétrices d’insuline. Diabète de type 2: - Masse du pancréas endocrine légèrement plus élevée que celle d’un témoin (40<< 80 g) - Présence en surabondance de cellules alpha sécrétrices de glucagon (375 mg<225 mg) par rapport aux cellules bêta=> pourrait expliquer le retard du retour à une glycémie normale suite à un test d’hyperglycémie

Les causes physiologiques du diabète de type 2 - des récepteurs à l'insuline rares ou absents; - des récepteurs normaux, mais la transmission des signaux par l'insuline pour que le glucose pénètre dans les cellules est défectueuse; - des cellules qui ne peuvent plus fabriquer suffisamment de transporteurs de glucose, nécessaires à son entrée dans la cellule Développement progressif d’une résistance à l’insuline

• Les origines diabètes Risque de développer un diabète de type 1 un diabète de type 2 Jumeau vrai diabétique 40% 90% Frère ou sœur diabétique 10% 40% Un des parents diabétique 3% 25% 0, 5% 3% Pas de diabétique dans la famille Les études épidémiologiques montrent que les diabètes 1 et 2 sont liés à des gènes de susceptibilité.
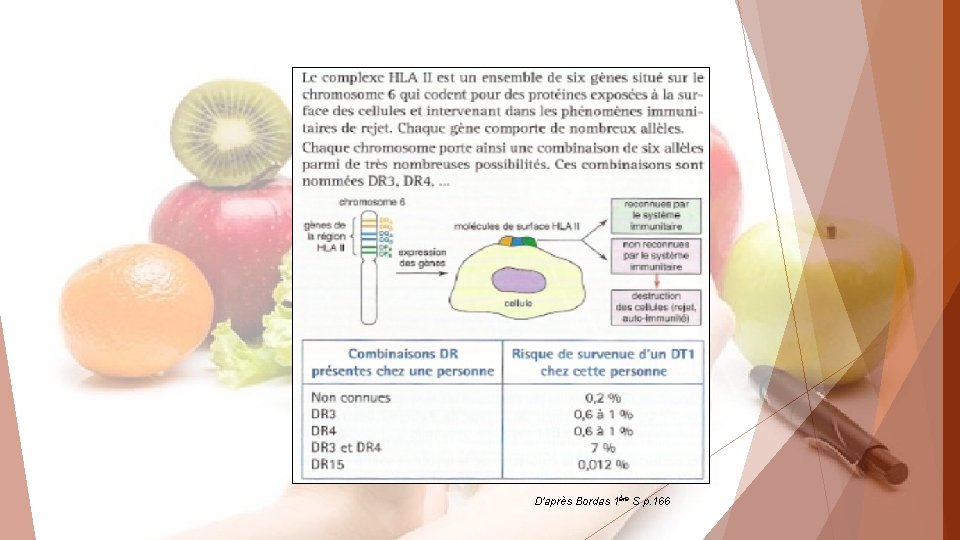
D’après Bordas 1ère S p. 166
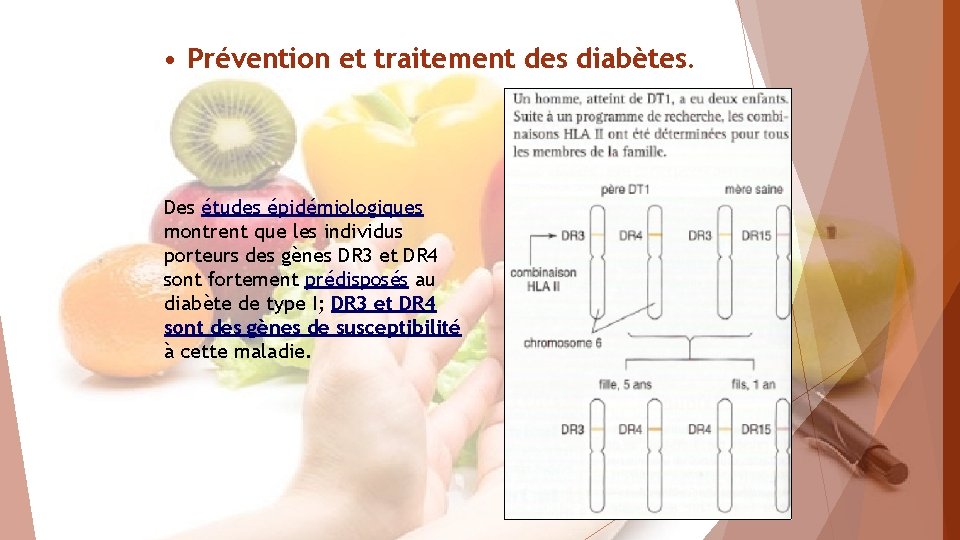
• Prévention et traitement des diabètes. Des études épidémiologiques montrent que les individus porteurs des gènes DR 3 et DR 4 sont fortement prédisposés au diabète de type I; DR 3 et DR 4 sont des gènes de susceptibilité à cette maladie.

- Slides: 31