Toxoplasmosis Toxoplasmosis n Es una zoonosis producida por




































- Slides: 47

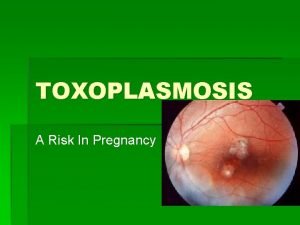
Toxoplasmosis

Toxoplasmosis n Es una zoonosis producida por el protozoo Toxoplasma gondii, coccidia que por lo general es asintomática y que deja grandes secuela si es adquirida por vía placentaria

Historia n 1908: Janku descubre la coriorretinitis toxoplasmática en una niña recién nacida n 1939: Wolf y col. Demostraron que el parásito ocasionaba meningoencefalitis congénita n 1948: Sabin y Feldman establecen una reacción serológica para el diagnóstico de la infección

Historia n 1949: Frenkel descubre una prueba de hipersensibilidad n 1970: Frenkel y Hutchison demuestran la transmisión de Toxoplasma gondii en la naturaleza.

Toxoplasmosis Agente etiológico n n n Phylum Apicomplexa Clase Sporozoa Familia Sarcocystidae Género Sarcocystis Toxoplasma Especie: Toxoplasma gondii

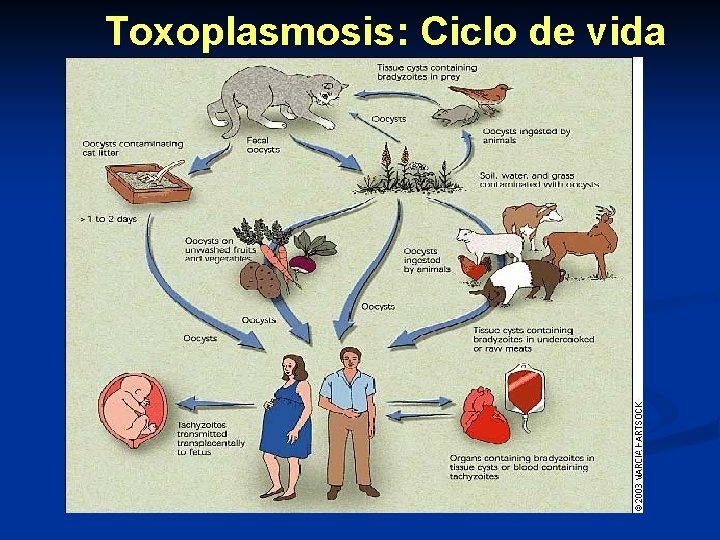
Toxoplasmosis Ciclo de vida n Huésped definitivo: gato y algunos felinos n Huésped intermediario: ser humano y otros vertebrados n Reservorios: otros felinos, vertebrados n Vectores mecánicos: insectos

Toxoplasmosis: Ciclo de vida

Toxoplasmosis: Ciclo de vida

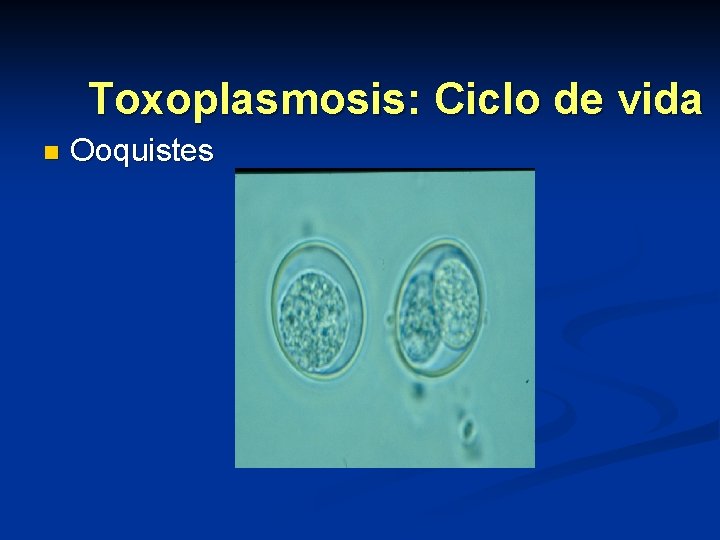
Toxoplasmosis: Ciclo de vida n Ooquistes

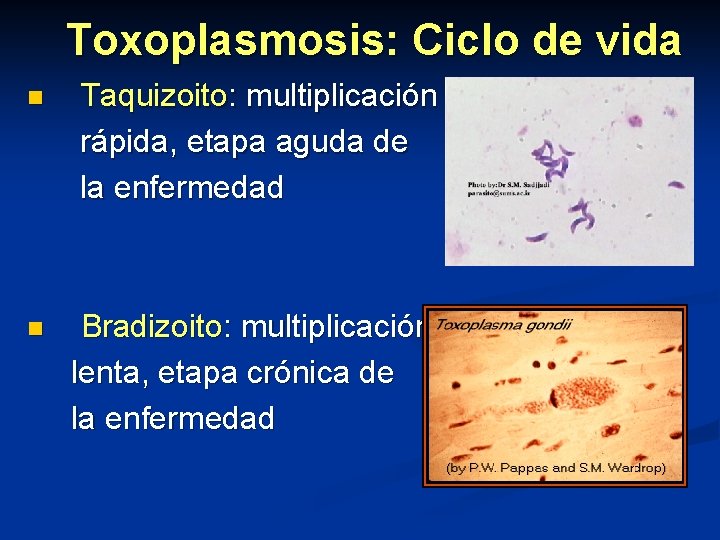
Toxoplasmosis: Ciclo de vida n Taquizoito: multiplicación rápida, etapa aguda de la enfermedad n Bradizoito: multiplicación lenta, etapa crónica de la enfermedad

Toxoplasmosis: Ciclo de vida Quiste con Bradizoitios (ME) n

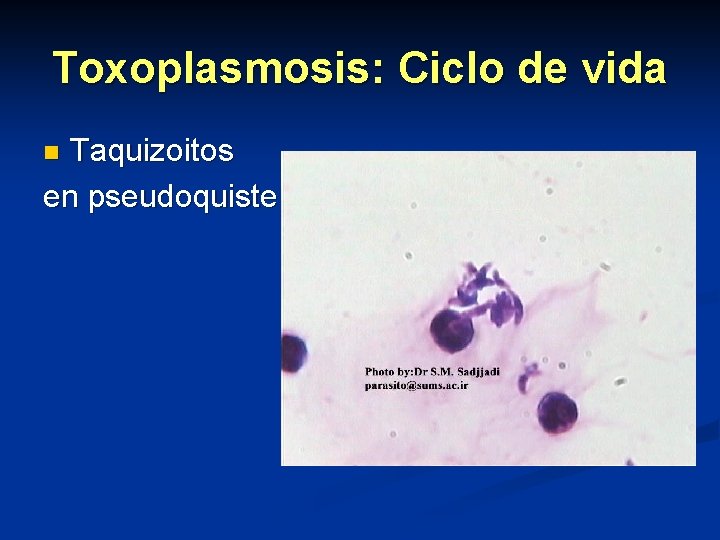
Toxoplasmosis: Ciclo de vida Taquizoitos en pseudoquiste n

Toxoplasmosis: Ciclo de vida Vías de infección en el hombre Ooquistes maduros ( esporozoitos) n Quistes ( bradizoitos) n Placenta (taquizoito) n Transfusiones (taquizoito) n

Toxoplasmosis: Patología n Taquizoitos se reproducen intracelularmente y producen muerte a la célula. n Después de 2 semanas el parásito forma una pared que lo aísla del tejido formándose el quiste.

Toxoplasmosis: Patología n Los quistes con bradizoitos se acumulan preferiblemente en cerebro, retina, miocardio y músculo esquelético. n En SNC el parásito produce encefalitis siendo más severa en inmunosuprimidos.

Toxoplasmosis: clínica n La mayoría de las infecciones ocurren en forma asintomática o con sintomatología no específica. n Las infecciones crónicas son más comunes que la agudas. n Es común encontrar anticuerpos circulantes sin haber síntomas previos.

Toxoplasmosis: clínica n En formas agudas: Fiebre alta Escalofríos Sudoración Cefalea Astenia n n n En casos severos puede haber trastornos gastrointestinales: Nauseas Vómitos Diarreas Constipación Puede confundirse con mononucleosis

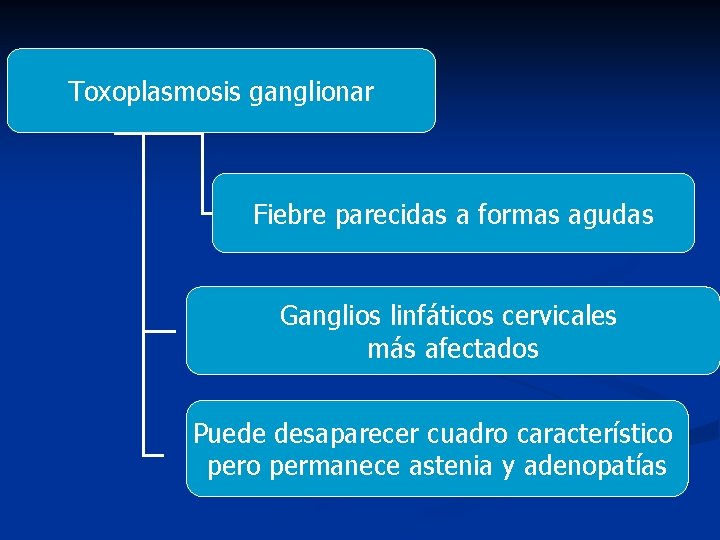
Toxoplasmosis ganglionar Toxoplasmosis congénita Toxoplasmosis ocular

Toxoplasmosis ganglionar Fiebre parecidas a formas agudas Ganglios linfáticos cervicales más afectados Puede desaparecer cuadro característico permanece astenia y adenopatías

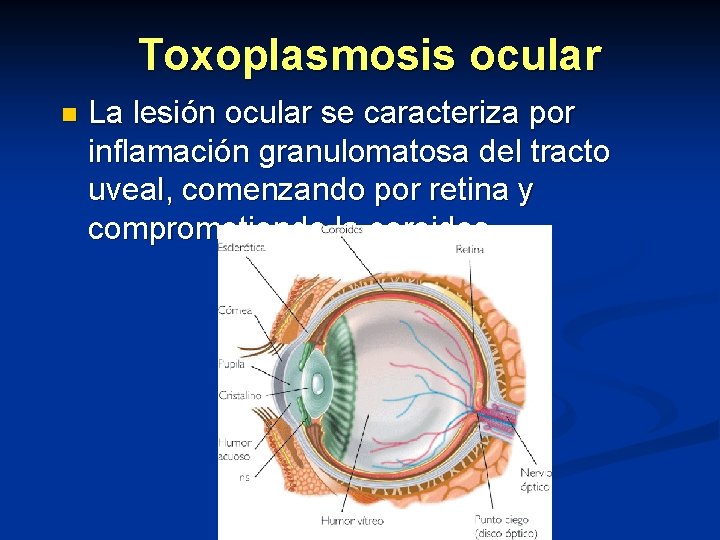
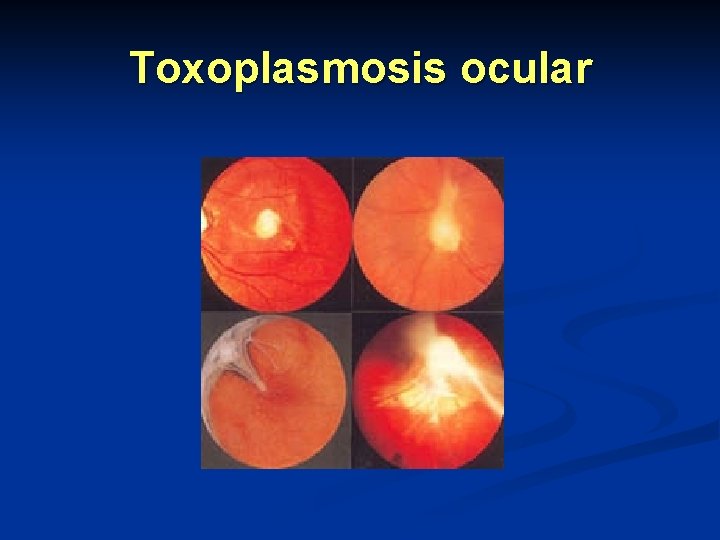
Toxoplasmosis ocular n Es la presentación más común y es la tercera parte de las que causan coriorretinitis n Se considera congénita con recidivas posteriores n Se presenta en formas agudas y crónicas

Toxoplasmosis ocular n La lesión ocular se caracteriza por inflamación granulomatosa del tracto uveal, comenzando por retina y comprometiendo la coroides.

Toxoplasmosis ocular n La coriorretinitis se puede presentar unilateral, en región macular ocasionando en casos severos desprendimiento de la coroides y vítreo hemorrágico y pérdida de visión.

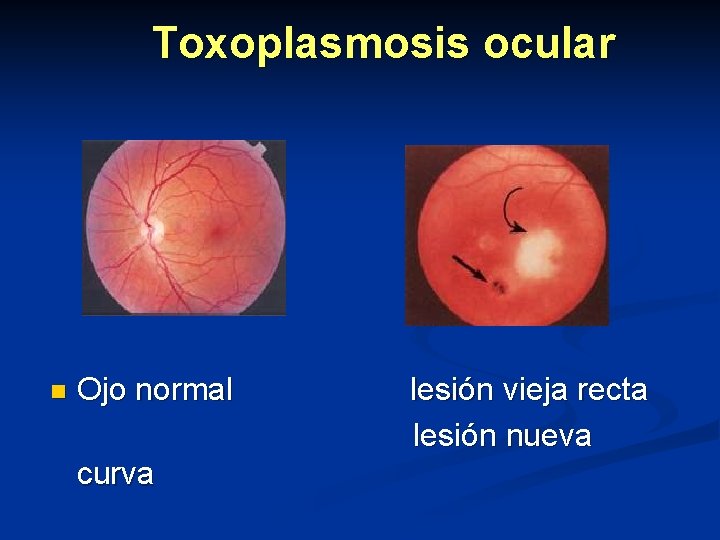
Toxoplasmosis ocular n Ojo normal curva lesión vieja recta lesión nueva

Toxoplasmosis ocular

Toxoplasmosis congénita n Ocurre cuando trasplacentariamente viajan los parásitos (taquizoitos) al feto después que la madre se ha infectado por primera vez durante el embarazo

Toxoplasmosis congénita

Toxoplasmosis congénita Si la infección ocurrió en: n. I Trimestre: 17 % de los fetos pueden infectarse n II trimestre: 25 % de los fetos pueden infectarse n III Trimestre: 65 % de los fetos pueden infectarse

Toxoplasmosis congénita n Si la infección fue adquirida antes de la gestación, el niño no desarrolla la infección congénita. n No hay evidencias de abortos a repetición asociados a toxoplasmosis.

Toxoplasmosis congénita De los recién nacidos 70 % asintomáticos 30%

Toxoplasmosis congénita Del 30 % n 20 %: aguda generalizada si ocurre al final del embarazo (fiebre, hepato y esplenomegalia, miocarditis, ictericia y mortalidad elevada si no se trata) n Puede pasar desapercibida la

Toxoplasmosis congénita Encefalitis aguda: infección ocurre a mediados del embarazo (convulsiones, hidrocefalia con encefalitis) n Toxoplasmosis subclínica: secuela más importantes retinocoroiditis encontrándose en el 75 % de los casos 11 años después del nacimiento n Triada: hidrocefalia calcificaciones retinocoroiditis n

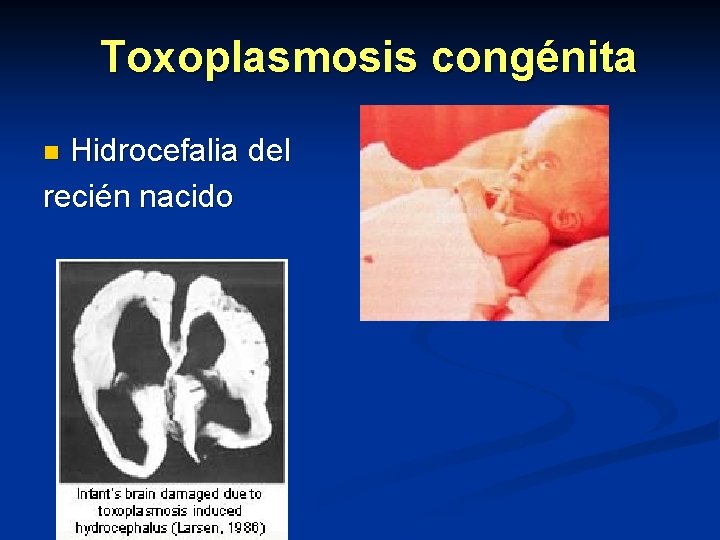
Toxoplasmosis congénita Hidrocefalia del recién nacido n

Toxoplasmosis congénita n n Secuelas irreversibles: si infección es a principio del embarazo Se desarrolla la enfermedad en la vida intrauterina Pérdida de visión por retinocoroiditis Epilepsia, macro y microcefalia, microftalmia, estrabismo, retardo neurosíquico

Toxoplasmosis congénita n 10 % presenta compromiso ocular solamente

Toxoplasmosis Otras localizaciones: n Toxoplasmosis pulmonar n Toxoplasmosis miocarditis o pericarditis n Toxoplasmosis cerebral n Hepatitis

Toxoplasmosis En inmunosuprimidos n Se puede presentar en una forma severa por primera infección adquirida por el suelo, por carnes o por transplantes n Es por lo general fatal, no hay inmunidad

Toxoplasmosis: inmunosuprimidos n Se puede presentar en forma crónica donde hay un recrudecimiento, principales lesiones en SNC n La inmunosupresión se presenta por drogas o enfermedades debilitantes n 40 % de pacientes con SIDA la padecen

Toxoplasmosis: inmunidad Se aumenta la resistencia al parásito conforme pasan los años n Adultos desarrollan menos la enfermedad, niños son más sensibles n La actividad inmunitaria se desarrolla con la presencia del parásito y se desarrollan los quiste n Hay inmunidad mediada por anticuerpos, la más importante es mediada por células n

Toxoplasmosis: diagnóstico n Clínico: diferenciar de otras entidades en la etapa aguda ( síndrome febril, encefalitis, coriorretinitis etc. ) n Laboratorio: Se debe demostrar la presencia del parásito de forma directa o indirecta

Toxoplasmosis: diagnóstico Demostración directa del parásito En ganglios linfáticos, LCR, médula ósea y otros tejidos n Es difícil hacer el diagnóstico en tejidos porque el quiste semeja a Trypanosoma cruzi, nidos de Leishmania y otras coccidias n

Toxoplasmosis: diagnóstico Inoculaciones Una vez supuestamente aislado el parásito, se prepara la muestra ( homogeniza, digiere, lava y se trata con antibióticos) y se inocula el parásito intra –peritonealmente a ratones n Se busca el parásito en exudados peritoneales n Se busca el parásito en cerebro si ratón sobrevive n

Toxoplasmosis: diagnóstico Métodos inmunológicos: se buscan Ig. G, Ig. M n Un resultado positivo no indica necesariamente una infección reciente n No siempre los títulos de anticuerpos guardan relación con la enfermedad, por lo que hay que hacer seguimiento de los títulos n

Toxoplasmosis: diagnóstico Pruebas más usadas n IFI ( inmuno fluorescencia indirecta) n ELISA ( la que se usa en Costa Rica) n Sabin-Feldman (limitaciones técnicas) n FC (fijación del complemento) n Toxoplasmina (estudios epidemiológicos) n PCR

Toxoplasmosis: diagnóstico por ELISA Presencia de Ig. G negativa Ig. G positiva no infectado Ig. G - Ig. M + Infección no reciente infectado Ig. G + Ig. M + Infección reciente

Toxoplasmosis: epidemiología Se conoció el ciclo de vida en 1970 n Infección cosmopolita que se encuentra en muchos animales n El gato disemina la infección n El ooquiste puede durar meses o años viable aunque no esporulan con temp. muy bajas o superiores a 35 0 C n Grupo de población más importante es la mujer embarazada n

Toxoplasmosis: prevención n Higiene personal y familiar con relación al cuidado de los gatos y contacto con ellos n Control de insectos es importante porque ellos pueden comportarse como vectores mecánicos

Toxoplasmosis: Tratamiento n Piremetamina y sulfonamidas: son eficaces para destruir taquizoitos en intestino pero no bradizoitos en tejidos n Clindamicina: para toxoplasmosis ocular n Espiramicina, Piremetamina y sulfonamidas en mujer embarazada
 Metaxenicas y zoonosis
Metaxenicas y zoonosis Toxoplasmosis cerebral tratamiento
Toxoplasmosis cerebral tratamiento Toxoplasmosis
Toxoplasmosis Dr s gopalakrishnan
Dr s gopalakrishnan Toxoplasmosis
Toxoplasmosis Causes toxoplasmosis
Causes toxoplasmosis Congenital toxoplasmosis
Congenital toxoplasmosis Membreo
Membreo Monsters inside me toxoplasmosis
Monsters inside me toxoplasmosis Toxoplasmosis
Toxoplasmosis Toxoplasmosis cycle
Toxoplasmosis cycle Por fuera muy colorido
Por fuera muy colorido Dia diptongo
Dia diptongo Derivada de una multiplicacion
Derivada de una multiplicacion Origen de las ondas
Origen de las ondas Las personas valen por lo que son y no por lo que tienen
Las personas valen por lo que son y no por lo que tienen Ejemplos de conjuntos por extensión y comprensión
Ejemplos de conjuntos por extensión y comprensión Como las aguilas tu me das la fuerza oh dios letra
Como las aguilas tu me das la fuerza oh dios letra Conjuntos por comprensión
Conjuntos por comprensión Adivina adivinanza que se pela en la panza
Adivina adivinanza que se pela en la panza Hoy estamos festejando
Hoy estamos festejando Premonencia
Premonencia Porque este hombre caminaba por el bosque
Porque este hombre caminaba por el bosque Somos una familia
Somos una familia Solo quiero orar un momento mas
Solo quiero orar un momento mas Esforzaos a entrar por la puerta estrecha
Esforzaos a entrar por la puerta estrecha Por que o entrevistado não vai agradecer por ele ter vindo
Por que o entrevistado não vai agradecer por ele ter vindo Estudio bíblico sobre el infierno y el lago de fuego
Estudio bíblico sobre el infierno y el lago de fuego Siempre rezo por ti
Siempre rezo por ti Te pondre por cabeza y no por cola
Te pondre por cabeza y no por cola Pablo, no _____ por el parque, por favor. es muy tarde.
Pablo, no _____ por el parque, por favor. es muy tarde. Pasodoble banderita
Pasodoble banderita Sapiencial sinonimo
Sapiencial sinonimo Poema del caos
Poema del caos Lumen gentium finalidad
Lumen gentium finalidad Tipico auerbach
Tipico auerbach Tipos de fuerza a distancia
Tipos de fuerza a distancia Podrias romper un alambre estirandolo
Podrias romper un alambre estirandolo Una mesa presidencial está formada por ocho personas
Una mesa presidencial está formada por ocho personas Formula de la potencia disipada por una resistencia
Formula de la potencia disipada por una resistencia Como utilizar una computadora por primera vez
Como utilizar una computadora por primera vez Cuando das todo por una persona y no lo valora
Cuando das todo por una persona y no lo valora Aplicaciones de las funciones lineales
Aplicaciones de las funciones lineales Ppm unidades
Ppm unidades La casa de bernarda alba acto 1 resumen
La casa de bernarda alba acto 1 resumen Propositos por los que se cuenta una leyenda
Propositos por los que se cuenta una leyenda Caras basales paralelas
Caras basales paralelas Invertebrados
Invertebrados