Toxicomanies et addiction Dossier n 1 Travail et



















- Slides: 20

Toxicomanies et addiction Dossier n° 1 Travail et traitements de substitution des opiacés (TSO) Dr Olivier PALMIERI – JDV Dijon décembre 2005 1

Cas clinique n n n Monsieur JLJ, 35 ans VE comme chauffeur PL pour une laiterie Mode de vie : n n n Célibataire sans enfant Tabac 25 PA, alcool occasionnellement Antécédents : n n Asthme allergique Toxicomanie à l’héroïne (sniff), sous TSO depuis 3 ans (BHD 8 mg/j) 2

Cas clinique n Curriculum professionnel : n n CAP mécanicien automobile Permis PL depuis 12 ans Multiples missions intérimaires (chauffeur, coursier, manutention…) 3 ans de chômage avant cette embauche (CDI) 3

Cas clinique n Examen clinique : n n n 1 m 72 – 69 kg Pas de trace d’injection Pas de trouble neurologique Pas de trouble du comportement Arrêt de la consommation d’héroïne il y a 2 ans. Pas d’autre traitement en dehors du Subutex® 4

Cas clinique n Que faites vous ? n Décision du médecin : Inapte au poste de chauffeur-livreur, apte à un autre poste n Revient voir le médecin du travail avec : n courrier de son médecin traitant n analyse d’urine n n Confirmation de l’avis d’inaptitude n Le salarié est licencié 5

Salarié et TSO : quelle aptitude ? n Situation en France n n n Historiquement : politique de réduction des risques 300. 000 personnes sous TSO en Europe 100. 000 traitées en France (85% Subutex® , 15% Méthadone®) 6

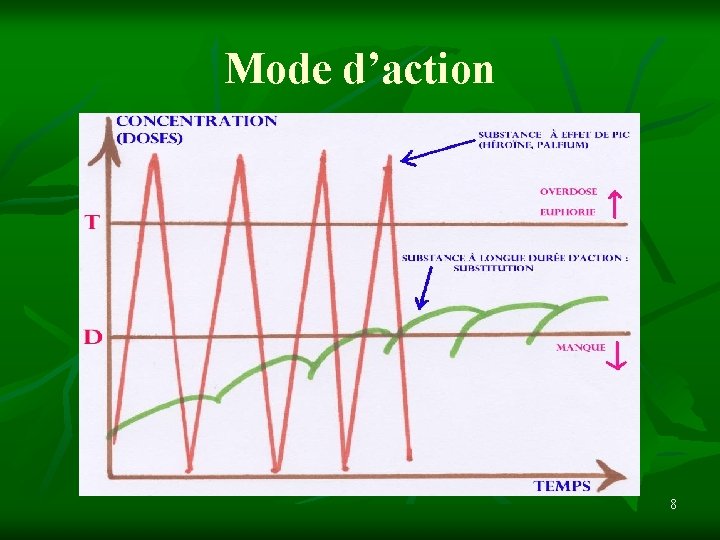
Mode d’action n n Fixation sur les récepteurs opioïdes endogènes Longue durée d’action et absence d’effet pic : n n n Suppression du « craving » Suppression des manifestations du sevrage Ne se « substituent » pas aux effets de l’héroïne Efficaces contre la dépendance 7

Mode d’action 8

Finalités des TSO n n n Prévenir la survenue de problèmes sanitaires liés à l’usage d’opiacés illicites Favoriser l’insertion dans un processus thérapeutique Contribuer à l’insertion sociale Objectif ultime : élaborer une vie sans pharmacodépendance 9

Résultats des TSO (Sources : OFDT et MILDT) n Aspects positifs : n n n n Réduction de la mortalité par OD Réduction de la morbidité (injection, HIV…) Amélioration des issues de grossesse Effondrement des pratiques d’injection IV Meilleur accès au traitement de l’hépatite C Amélioration de la situation sociale Diminution de la délinquance 10

Résultats des TSO (Sources : OFDT et MILDT) n Limites : n n n Problèmes liés au mésusage Maintien ou renforcement des consommations parallèles Peu d’impact sur la prévalence de l’hépatite C Accès aux soins hétérogène Persistance du stigmate « toxico » 11

CAT face à un salarié sous TSO n Problèmes des postes dits de sécurité n n n Pas de définition règlementaire Poste à risque pour le salarié, les tiers ou le process de l’entreprise Conduite, machines dangeureuses, travail isolé, travail en hauteur… Postes clés des secteurs management, financier… Risque NBC… 12

Contraintes pour le médecin n n Incapacités physiques pour l’octroi ou le maintien du PC (arrêté du 7/5/97) Méthadone® et Subutex® en classe III Pénalisation de la seule présence d’un métabolite d’une drogue (décret 2003. 642) Réglementation routière 13

Que faire ? n Refuser systématiquement une aptitude à un poste de sécurité ? n Ne pas voir, ne rien noter et tout permettre ? n Adopter une attitude plus pragmatique ? 14

Que faire ? n n Avant tout considérer le salarié comme une personne malade, bénéficiant d’un traitement et d’un suivi médical, psychologique et social. Il est acteur de sa guérison et de sa réinsertion sociale et professionnelle. 15

Ce que doit faire le patient n Fournir la preuve de la prise en charge : n n Médecin prescripteur Pharmacien référent Suivi social éventuel Dosage du TSO 16

Ce que doit faire le médecin n Recher un abus ou une dépendance d’un produit parallèle (alcool, BZD, cocaïne, cannabis) Recher un mésusage du TSO Réaliser un contrôle biologique (en particuliers opiacés naturels, BZD, cocaïne, amphétamines, cannabis) 17

Ce que doit faire le médecin n n Vérifier la stabilité de la posologie du TSO (au minimum quelques mois) Accepter l’idée que le sevrage du TSO peut dans certains cas ne plus être une fin en soi Méthadone : faire un ECG si posologie > 100 mg/j (mesure du QT) Suivi régulier du salarié 18

Conclusion n n Une approche rigoureuse et cohérente sera perçue comme positive par le salarié sous TSO dans une démarche de soins La prise en charge pluridisciplinaire nécessite une coordination avec les autres intervenants 19

20