Toxicologa en Urgencias Dra MNICA CROCINELLI QUE HACER


















































































- Slides: 93

Toxicología en Urgencias Dra. MÓNICA CROCINELLI

¿QUE HACER CON UN PACIENTE INTOXICADO? RECORDAR EL ABC

Evaluación de las funciones vitales ØA mantener la vía aérea ØB asegurar la ventilación ØC estabilización hemodinámica MANTENER VIVO AL PACIENTE

PLANTEO TOXICOLÓGICO Ø Todo paciente intoxicado esta enfermo Ø El manejo esta dirigido al soporte vital del paciente Ø Evitar la absorción del toxico Ø Aumentar la eliminación del toxico Ø Administrar antídoto si es posible

RECORDAR Ø PROTEGER LA VÍA AREA Ø La bronco aspiración es una complicación, que dificulta la evolución del cuadro, agravándolo y es totalmente EVITABLE

ANAMNESIS TOXICOLÓGICA Ø Interrogatorio dirigido Ø Identificación del tóxico calidad, cantidad de latencia, mecanismo: vía, tiempo

EXÁMEN FÍSICO Ø ¿Qué pasa cuándo no se conoce el toxico involucrado? VALORACIÓN CLÍNICA MINUCIOSA

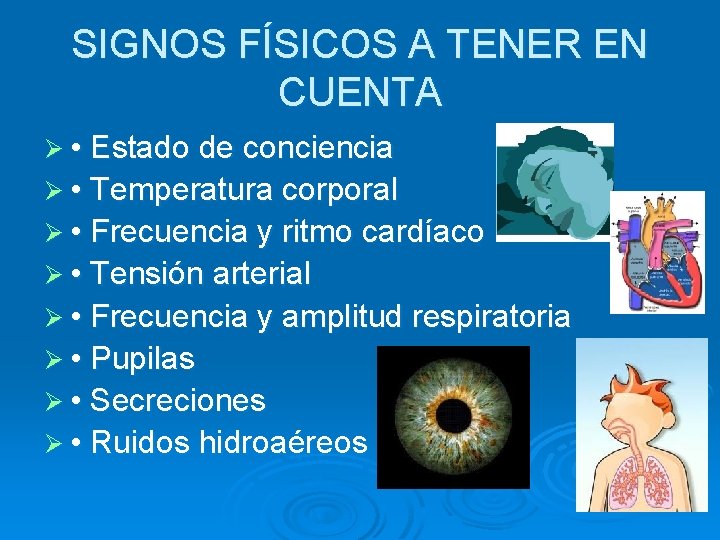
SIGNOS FÍSICOS A TENER EN CUENTA Ø • Estado de conciencia Ø • Temperatura corporal Ø • Frecuencia y ritmo cardíaco Ø • Tensión arterial Ø • Frecuencia y amplitud respiratoria Ø • Pupilas Ø • Secreciones Ø • Ruidos hidroaéreos

PRESUNCIÓN DIAGNÓSTICA Ø Los datos obtenidos en la anamnesis y los signos hallados en el examen físico, se integran dando forma a los grandes SÍNDROMES TOXICOLÓGICOS, Ó TOXIDROMES

TOXIDROME Ø Es una constelación de signos y síntomas que sugiere la intoxicación por una clase específica de sustancias. (Mofenson & Greensher, 1970)

TOXIDROMES CLASICOS Ø Síndrome anticolinérgico Ø Síndrome simpaticomimético Síndrome sedativo hipnótico Ø Síndrome colinérgico o anticolinesterasico Ø Síndrome opioide Ø Síndrome extrapiramidal Ø

SÍNDROME COLINERGICO Depresión del sensorio Miosis Hipercrinia Bradicardia Hipotensión Broncoespasmo Mareos, debilidad Fasciculaciones musculares Convulsiones Ø Órganos fosforados Ø Carbamatos Ø Gases de guerra sarín y somán Ø Fisostigmina

SÍNDROME ANTICOLINERGICO Ø Ø Ø Ø Ø ROJO-SECO-LOCO Delirio, alucinaciones Taquicardia Taquipnea Hipertermia Piel y mucosas secas Midriasis Retención urinaria Íleo Convulsiones y arritmias Ø Ø Ø Atropina Escopolamina Antiparkinsonianos: trih exifenidino(artane) biperideno (akineton) Plantas alucinogenas (belladona, floripondeo, nuez moscada, chamico) Antihistamínicos

SÍNDROME SIMPÁTICOMIMÉTICO Excitación psicomotriz Ø Delirio, alucinaciones Ø Taquicardia Ø Hipertensión Ø Hipertermia Ø Diaforesis Ø Piloerección Ø Convulsiones Ø Ø Ø Ø Ø Cocaína Anfetaminas Fenciclidina Efedrina Cafeína Teofilina Terbutalina Descongestivos a base de fenilefrina fenilpropanolamina

SINDROME HIPNOSEDANTE Depresión del sensorio Ø Coma Ø Pupilas intermedias / miosis Ø Bradicardia Ø Hipotermia Ø Hiporreflexia Ø Hipomotilidad intestinal Ø Barbitúricos Ø Benzodiazepinas Ø Etanol Ø Clonidina Ø

SINDROME OPIOIDE Ó NARCÓTICO DEPRESÍÓN SENSORIO Ø COMA FLACCIDO Ø MIOSIS PUNTIFORME Ø BRADICARDIA Ø HIPOTENSIÓN Ø HIPOTERMIA Ø DEPRESIÓN RESPIRATORIA Ø Ø DERIVADOS DEL OPIO, NATURALES Y SINTETICOS

SÍNDROME EXTRAPIRAMIDAL § Rigidez § Temblor § Opistotonos § Trismus § § § Hipereflexia Coreoatetosis Distonías agudas FENOTIAZINAS clorpromazina, levomepromazina, prometazina Ø BUTIROFENONAS haloperidol , droperidol TIOXANTENOS tiotixeno, clotiapina ESTRUCTURA DIVERSAS sulpirida, clozapina, pimozida, risperidona ANTIEMÉTICO metoclopramida

COMA Ø Verdadero estado de inconciencia, alteración del contenido y la reactividad. Ø OJOS CERRADOS

COMA TOXICO Ø El coma toxico tiene en si mismo características distintivas , que permiten diferenciarlo en la cabecera del enfermo de los comas estructurales

COMAS TOXICOS Ø En los comas toxico-metabólicos , siempre la respuesta es bilateral y simétrica y la presencia del reflejo fotomotor puede asociarse a ausencia de reflejos oculovestibulares, hiporreflexia osteotendinosa o falla respiratoria

COMAS TOXICOS Ø Esto sucede porque las estructuras nerviosas del tronco encefálico son mas vulnerables a la injuria tóxica o metabólica que las que componen la respuesta fotomotora.

ROL DEL LABORATORIO Ø MEDIO INTERNO Ø FUNCIÓN RENAL Ø FUNCIÓN HEPÁTICA Ø GLUCEMIA

PH Y ANIÓN GAP Ø La importancia del Ph, y el anión GAP Los líquidos biológicos tienden a electro neutralidad (Na ) – (Cl +CO 3 H)= 12+/- 4 meq/l Ø Esta ecuación se ve modificada por la incorporación de un agente extraño al organismo

ANIÓN GAP AUMENTADO Ø CAUSAS ENDÓGENAS Cetoacidosis diabética Ø Sépsis Ø Insuficiencia renal Ø Deshidratación secundaria a GE Ø Ø CAUSAS EXOGENAS Metanol, por producción de ácido fórmico Ø Etilenglicol por aumento de ácido oxálico, glicólico e hipúrico y en ocasiones ácido láctico Ø

AUMENTO DEL ANIÓN GAP Ø Salicílatos por inhibición de la fosforilación oxidativa (ácidos fijos , acido láctico y salicilatos Ø Hierro, isoniacida, arsénico, fenformina , teofiina, por interferencia en la cadena respiratoria celular, dando como resultado acumulación de ácido láctico. Ø Tolueno, por aumento de ácido hipúrico. Ø Ø Rabdomiolisis acidosis láctica Hipertermia , hipotensión, llevan a un aumento del acido láctico.

LABORATORIO TOXICOLÓGICO El diagnóstico toxicológico es esencialmente clínico y excepcionalmente se requiera de determinaciones específicas, para iniciar el tratamiento de un paciente PERO: Ø SIRVE PARA CONFIRMAR EL DIAGNÓSTICO Ø PARA COMENZAR TRATAMIENTOS ESPECÍFICOS DE ALTO RIESGO Ø PARA REQUERIMENTOS MEDICO LEGALES Ø

CONCEPTOS BÁSICOS SOBRE DECONTAMINACIÓN

METODOS PARA DISMINUIR LA ABSORCIÓN DEL TÓXICO Ø Vomito provocado jarabe de ipeca en desuso prácticamente Ø Lavado gástrico Ø Carbón Activado Ø Lavado intestinal

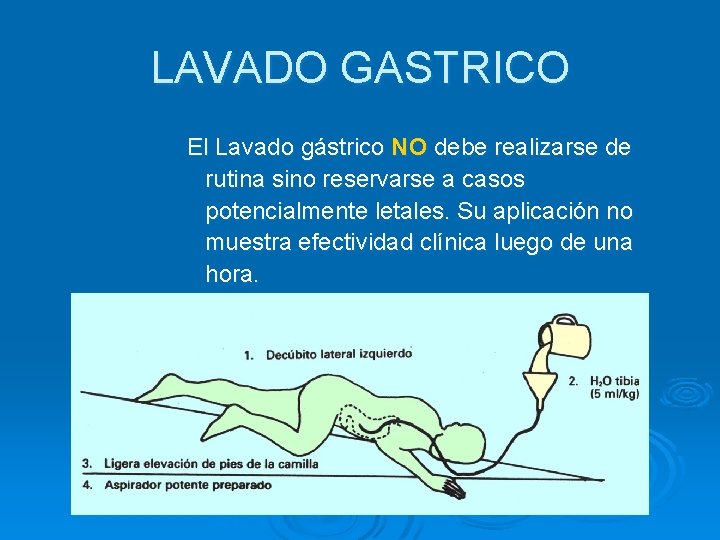
LAVADO GASTRICO El Lavado gástrico NO debe realizarse de rutina sino reservarse a casos potencialmente letales. Su aplicación no muestra efectividad clínica luego de una hora.

CONTRAINDICACIONES DEL LAVADO GÁSTRICO ABSOLUTAS Ø Cáusticos Ø Diatesis hemorrágica Ø Hidrocarburos Relativas Drogas convulsivantes Ø Depresión del sensorio Ø I. cardíaca Ø

CONCEPTOS ACTUALIZADOS SOBRE DESCONTAMINACIÓN Ø CARBON ACTIVADO Ø Varios ensayos clínicos soportan la indicación del CA sin vaciamiento gástrico Ø Se enfatiza el rol del carbón activado como única intervención en la gran mayoría de los casos en niños.

Carbón Activado Ø Dosis 1 g /kg Ø Dosis pediatrica 15 a 30 g. Ø Dosis de adulto 60 a 100 g. Ø Dosis múltiple 0. 25 g/kg cada 4 hs. Ø La dosis óptima no ha sido establecida.

SUSTANCIAS NO ADSORBIDAS POR EL CARBÓN ACTIVADO Ácidos Ø Álcalis Ø Bromuros Ø Cianuro ØDDT Ø Etanol Ø Etilenglicol Ø Sulfato Ferroso Ø Yoduros Ø Ipeca Ø Litio Ø Metanol Ø Malatión Ø Potasio Ø Tolbutamida Ø Tobramicina Ø

Contraindicaciones del C A Ø Paciente comatoso (sin protección de vía aérea) Ø Ingestión de Cáusticos Ø Ingestión de Hidrocarburos

CATARTICOS Indicados clásicamente para: Ø Reducir el tiempo de tránsito GI Ø Aumentar la evacuación intestinal Ø Disminuir la absorción GI Ø Contrarrestar la constipación producida por el CA Actualmente, su valor es muy cuestionado: l l la hiperperistalsis puede disolver los fármacos y aumentar la absorción complicaciones: deshidratación, desequilibrios hidroelectrolíticos, dolor.

DIFERENTES TIPOS DE CATÁRTICOS Ø Osmóticos Lactulosa Manitol Sorbitol Ø Salinos Sulfato de sodio Citrato de magnesio (o sulfato o hidróxido) Administración oral o por sonda nasogástrica

LAVADO INTESTINAL Procedimiento preparatorio para estudios o cirugía colónica usando Solución electrolítica de Polietilenglicol Ø Mecanismo: El gran volumen de líquido no absorbible produce una diarrea copiosa y acuosa y la remoción eficaz de sustancias sólidas del tracto gastrointestinal. Ø Ø Solución preparada • • • Polietilenglicol 3350 Cloruro de Sodio Cloruro de Potasio Bicarbonato de Sodio Sulfato de Sodio Saborizantes 60. 00 g; 1. 46 g; 0. 746 g; 1. 68 g; 5. 68 g; 0. 463 g.

INDICACIONES l l Tóxicos no adsorbidos por el CA (ej. Fe, Li, otros metales) Pila Boton detenida en intestino delgado por mas de 7 días Ingestiones en cantidades tóxicas de fármacos con cubierta entérica o de liberación prolongada Body packers asintomáticos

LAVADO INTESTINAL TECNICA ØFlujo de PEG por gravedad: l Niños menores de 5 años: 15 a 60 ml/kg/h ØPaciente sentado a 45° de inclinación l Adolescentes y adultos: 1 a 2 l/h. (una dosis total de 3 litros puede ser suficiente) Hasta que el efluente sea claro o hasta que la Rx revele que se ha eliminado la sustancia radiopaca (hierro). Ø Si el paciente presenta vómitos puede administrarse metoclopramida, IM o IV lenta.

METODOS PARA AUMENTAR LA EXCRECIÓN Ø Diálisis gastrointestinal: Dosis múltiple de carbón activado Ø Diuresis alcalina Ø Diálisis peritoneal Ø Hemodiálisis Ø Hemoperfusión Ø Plasmaféresis Ø Exanguinotransfusión

DIALISIS INTESTINAL: CARBON ACTIVADO SERIADO Aspirina Carbamazepina Ciclosporina Dextropropoxifeno Fenobarbital Fenitoína Antidepresivos triciclicos Teofilina Digoxina Digitoxina

DIURESIS ALCALINA Ø “ATRAPAMIENTO IONICO” Ø los ácidos débiles se ionizan en orinas alcalinas (p. H > 7) lo cual evita la reabsorción tubular y favorece su eliminación Ø Indicado en intoxicaciones con: l fenobarbital • ácido acetilsalicílico l derivados clorofenoxiácidos (2 -4 D) Ø Bicarbonato de Na 1 a 2 m. Eq/kg en 5 minutos y luego infusión de 0, 2 a 0, 4 m. Eq/kg/hora. Ø MANTENER p. H urinario ENTRE 7 y 8

DIURESIS ALCALINA Complicaciones Ø Hipokalemia secundaria a la alcalosis, acidosis paradojal, hipernatremia, hipocalcemia, hiperosmolaridad, hipoxia secundaria Ø Precauciones Ø Corregir hipokalemia y deshidratación Ø Controlar el p. H arterial (no debe superar 7, 55) Ø

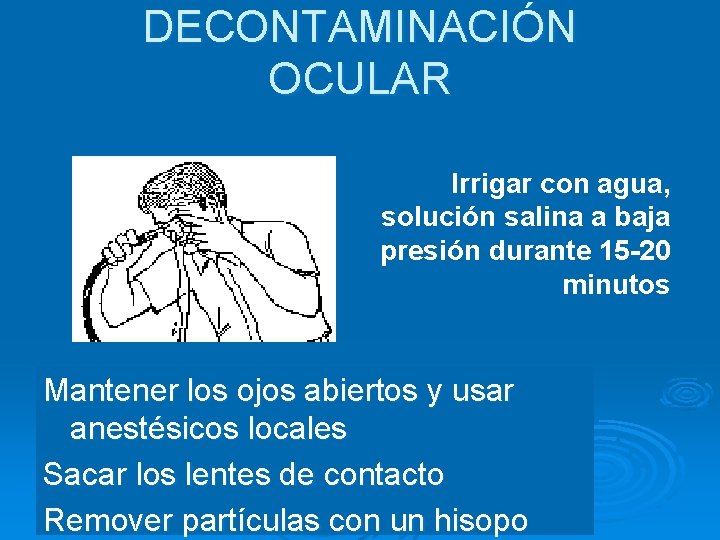
DECONTAMINACIÓN OCULAR Irrigar con agua, solución salina a baja presión durante 15 -20 minutos Mantener los ojos abiertos y usar anestésicos locales Sacar los lentes de contacto Remover partículas con un hisopo

DECONTAMINACION DE OJOS La neutralización de ácidos y La neutralización ácidos y álcalis usandodesoluciones álcalis usando soluciones de álcalis y ácidos respectiva-mente NUNCA está indicado

DECONTAMINACIÓN DE PIEL AGUA Irrigar la piel con abundante agua, seguido de un lavado con solución jabonosa

DECONTAMINACIÓN DE PIEL Especial cuidado en remover las sustancias de los pliegues de la piel, uñas y pelo RETIRAR LO ANTES POSIBLE: ropa contaminada, calzado, accesorios. ADECUADA PROTECCIÓN PERSONAL

INTOXICACIÓN POR HUMO DE INCENDIO

Intoxicación por Inhalación de Humo Ø La intoxicación por inhalación de humo es la responsable del 50% de las muertes ocurridas durante los Incendios Ø Para una misma superficie corporal quemada, la presencia de intoxicación por inhalación de humo aumenta la mortalidad de 20 a 50%

Síndrome de Lesión por Inhalación de Humo Ø Definición l Se produce en victimas de incendio e inhalación de humo en ambientes cerrados • Puede provocar: • Acción Local: Irritación de la vía aérea y parénquima pulmonar CLH, FOSGENO • Lesión térmica de la vía aérea • Acción Sistémica: Asfixia CO CN • Hipoxia por disminución de la [ O 2] ambiental

HUMO Suspensión de partículas Sólidas y Liquidas Aire caliente Gases Composición Química del Humo l l l Depende del material quemado Temperatura del proceso Oxigeno presente

COMPOSICIÓN QUÍMICA DEL HUMO Fase Gaseosa Ø Asfixiantes l l FASE PARTICULADA Carbón CO CO 2 Cianuro Muy Solubles en Agua Aldehídos Acroleína Amoniaco Ácido CLH Dióxido de azufre Fluoruro de Hidrogeno Poco Solubles en Agua Sulfuro de Hidrogeno Fosgeno Cloruro polivinilo Tolueno Benceno Oxidantes Dióxido de Nitrógeno

Composición del Humo

Muy Solubles en Agua l l l Injuria Cáustica de la vía aérea alta Daño de la mucosa Liberación mediadores de la inflamación Radicales Libres Aumento de permeabilidad vascular Edema supraglotico en minutos a horas Progresa a oclusión completa

Baja Solubilidad en Agua y Oxidantes l l l l Daño severo de vía aérea baja Progresan hasta el parénquima pulmonar Oclusión inflamatoria de bronquiolos Necrosis de mucosa Perdida de surfactante, disminución de compliance Destrucción del alveolo Falla Respiratoria Efecto toxico tardío

Lesión térmica Vía aérea superior protege Vía aérea inferior

Lesiones provocadas por inhalación de aire caliente Según la región anatómica afectada • SUPRAGLÓTICA • SUBGLÓTICA Temperatura del aire > a 150º • Daño directo sobre la mucosa de la vía aérea superior • Eritema, edema , ulceraciones • Obstrucción de la Vía Aérea • Comienza en 2 -8 horas La lesión térmica de la vía aérea inferior aisladas son raras, Protección de la faringe • Se produce con temperaturas extremas • Con alto porcentaje de humedad • El edema puede progresar durante 24 horas

Evaluación diagnóstica y manejo inicial El médico de Emergencias debe realizar una estratificación del paciente y determinar el tipo de lesiones presentes: Ø Porcentaje de quemaduras Ø Lesiones Traumáticas Ø Signos por Inhalación de Humo

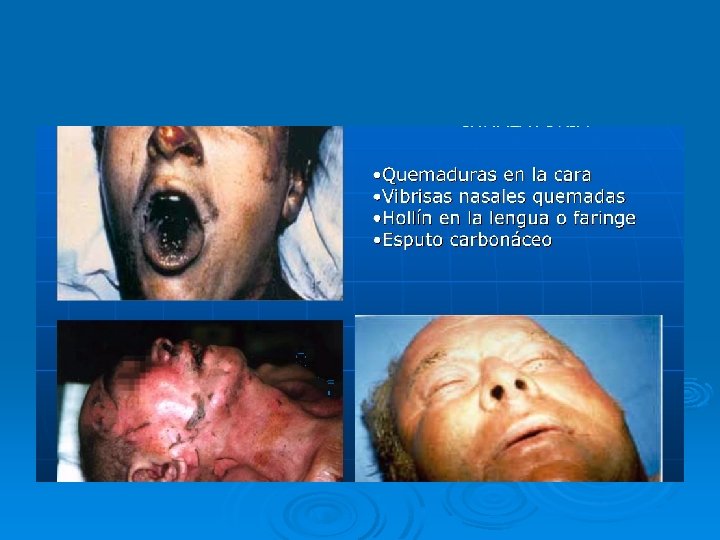
SIGNOS DE INHALACIÓN DE HUMO Signos directos: Ø Ø Ø Quemadura de cara con compromiso de fosas nasales y peri bucal Quemadura de cuello Estridor o ronquido Babeo Tiraje Signos indirectos: Ø Odinofagia Ø Dolor en cuello Ø Partículas carbonaceas en esputo o fosas nasales


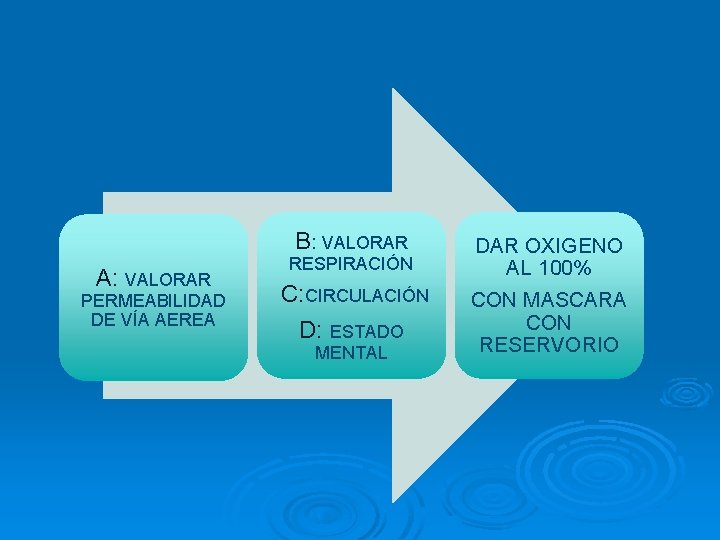
B: VALORAR A: VALORAR PERMEABILIDAD DE VÍA AEREA RESPIRACIÓN C: CIRCULACIÓN D: ESTADO MENTAL DAR OXIGENO AL 100% CON MASCARA CON RESERVORIO

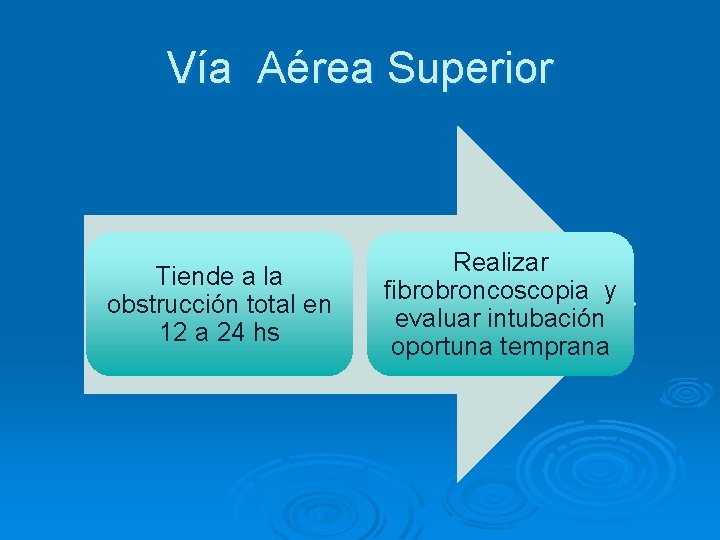
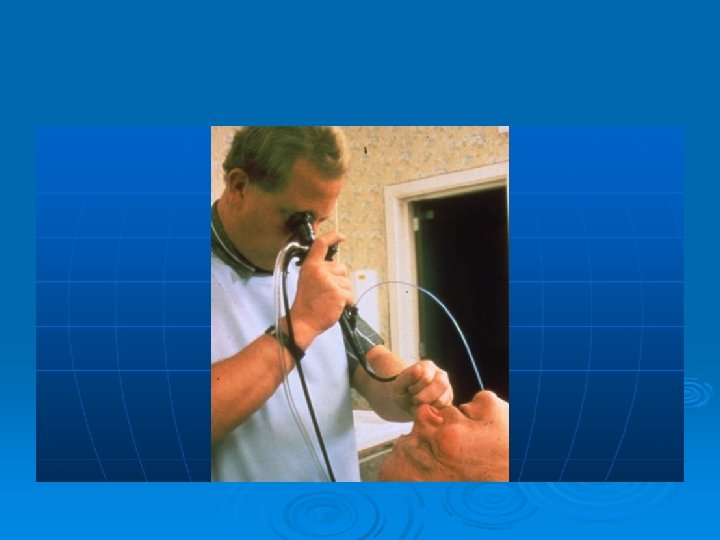
Vía Aérea Superior Tiende a la obstrucción total en 12 a 24 hs Realizar fibrobroncoscopia y evaluar intubación oportuna temprana

Intubación Electiva Previene la obstrucción de la vía aérea alta por edema progresivo . El retraso podría hacer difícil o imposible la laringoscopía y la intubación Es preferible la intubación oro traqueal, con tubo de calibre grande

Vía Aérea Inferior El compromiso de la vía aérea inferior es tardío: 24 horas Valorar la presencia de: Disnea Sibilancias Rales

Estudios diagnósticos Ø EAB: acidosis metabólica hipoxia tisular Ø Oximetro: no diferencia la COHb, Oxi. Hb, Meta. Hb Ø Co_Oximetro: de elección valora Co. Hb RX de Tórax: de rutina, es inespecífica Las lesiones pulmonares aparecen a las 24 horas. Ø Laboratorio: CPK, CPKMB, Urea, Creatinina, Orina Ø ECG: Hipoxia tisular: arritmias, isquemia miocárdicas Ø

Fibrolaringoscopia Fibrobroncoscopía Diagnóstico de certeza de la Injuria inhalatoria


Tratamiento Ø Ø Ø Ø Pacientes no intubados: Oxigeno humidificado al 100% con flujo alto y mascara con reservorio Aspiración de secreciones efectiva Pacientes intubados: ARM con PEEP Broncodilatadores Manejo de líquidos: con estricto balance que optimice la perfusión de los órganos y minimice el edema pulmonar (no restringir, no inundar espacios intersticiales pulmonares) Un catéter en la arteria pulmonar para guiar el aporte de fluidos Controvertido el uso de corticoides

Errores más frecuentes Ø Usar la Pa. O 2 para predicción de una correcta oxigenación Ø Intubación con tubos de pequeño calibre Ø Intubación sin aplicar PEEP Ø Humidificación inadecuada del aire inspirado Ø Reducción del aporte liquido

GASES ASFIXIANTES Ø CIANURO Ø MONÓXIDO DE CARBONO

CIANURO MECANISMO DE ACCIÓN INHIBE A LA ENZIMA CITOCROMO OXIDASA DE LA CADENA RESPIRATORIA, IMPIDIENDO LA FOSFORILACIÓN OXIDATIVA Y POR LO TANTO LA RESPIRACIÓN AEROBICA CELULAR Ø ESTO LLEVA A UNA ACIDOSIS METABÓLICA, CON AUMENTO DEL AC. LÁCTICO, EL OXIGENO NO PUEDE SER UTLIZADO POR LOS TEJIDOS: HIPOXIA HISTOTÓXICA Ø

CIANURO • Hiperventilación • Nauseas vómitos palpitaciones vértigo ansiedad • Síndrome confusional • Coma • Convulsiones • Arritmias ventriculares • Edema Pulmonar • Muerte a minutos de la inhalación

CIANURO Con oxigeno al 100% Ø Si el paciente recupera la conciencia no se administran antídotos de inicio l l Persistencia de coma-shock-acidosis metabólica severa-arritmias graves • Antídotos para el tratamiento l l l Kit de cianuro Nitrito de amilo Nitrito de Na • Tiosulfato de Sodio • Kelocianor (Edetato Dicobalto) l l Hidroxicobalamina (Vitamina. B 12) Cámara Hiperbárica

TRATAMIENTO IMPEDIR QUE EL GRUPO CIANO LLEGUE A LA CADENA RESPIRATORIA, HAY QUE FORMAR METAHEMOGLOBINA: NITRITO DE AMILO 2%: AMPOLLAS UNA INHALACION POR 30 “ POR MIN NITRITO DE SODIO 3%: VEV ADULTOS 300 mg(10 ml) NIÑO: 0. 33 ml/k No se recomienda por generar más hipoxemia

TRATAMIENTO Ø HIPOSULFITO DE SODIO 25% DADOR DE AZUFRE PARA FORMAR TIOCIANATOS Y SULFOCIANUROS QUE SE ELIMINAN POR ORINA. POR VEV LENTA, SI NO HAY RTA. A LA HORA VOLVER A REPETIR TTO. EN UN 50% DE LA DOSIS Ø 50 ml ADULTOS Ø 1, 6 ml/k NIÑOS

ANTÍDOTOS EN LA INTOXICACIÓN AGUDA POR CIANURO (cont. ) HIDROXICOBALAMINA (Vit B 12 a) Al unirse con el cianuro forma cianocobalamina que es eliminada por la orina VÍA: Intravenosa, en una solución de Dextrosa al 5% DOSIS: Adultos: 5 g Niños: 50 mg/kg

Terapéutica recomendada No hay disponibilidad de Hidroxicobalamina Ø Por lo tanto se sugiere: Ø Oxigeno al 100% Ø Hiposulfito de sodio 25% Ø

MONÓXIDO DE CARBONO

MONÓXIDO DE CARBONO l l l Toxicodinamia hipoxia mixta. Incapacidad de la hemoglobina para transportar oxigeno ( el monóxido de carbono es 200 a 250 veces más afín que el oxígeno) La desviación de la curva de disociación a la izquierda, que impide la liberación y utilización del oxigeno por la célula.

Mecanismo de Acción del C O • A nivel mitocondrial bloquea la citocromo oxidasa, en condiciones de hipoxia, interfiriendo con la transferencia de electrones y generando radicales libres. • A su vez , en presencia de radicales libres el O N producido por las plaquetas se convierte en peroxi-nitrito y se une a las metaloproteinas, inactivando las enzimas y dañando el transporte de electrones

Mecanismo de Acción del CO • La guanilato- ciclasa es la enzima responsable de la sintesis de Guanosina monofosfato, relajante del músculo liso. El CO se combinaría con ella aumentando su actividad=VASODILATACION CEREBRAL. • Mecanismo de injuria de reperfusión: Daño oxidativo descontrolado iniciado por la presencia de radicales libres y sostenido por la peroxidacion lipídica

Resumen de fisiopatología Ø Ø Ø Hipoxia celular causada por Co. Hb Desplazamiento de la curva de disociación de la oxi. Hb hacia la Izquierda Efecto citotóxico directo por interferencia en la producción de ATP Unión de Co a la mioglobina, interrupción de transporte de O 2 en el musculo, falla cardiaca con disminución de la perfusión cerebral Neurotoxicidad por aumento del glutamato y estrés oxidativo Unión del Co al citocromo P 450 con interferencia en las funciones de diferentes enzimas Ø Estrés oxidativo con aumento de catecolaminas y especies reactivas de O 2 Ø Peroxidación de los lípidos del cerebro mediada por activación de Ø neutrófilos Ø Interacción del Co con las plaquetas con formación de peroxinitritos y daño vascular Ø Sobre producción de oxido nitrico Ø Apoptosis celular

DIAGNOSTICO • • Nivel de COHB Gases en sangre Rx de Torax ECG Enzimas cardíacas. CPK, CPK MB Orina completa- mioglobinuria Screening neuropsiquiátrico Resonancia Magnética Nuclear

MONOXIDO de CARBONO Tratamiento • Oxigeno al 100% con máscara de no re inhalación • Cámara Hiperbárica (8 -12 horas )

Indicaciones de Cámara hiperbárica • • • Síncope, coma, convulsiones Glasgow menor a 15 Presencia de signos de foco COHb = > a 25 % Embarazadas sintomáticas Embarazadas no sintomáticas con Co. Hb >15% Isquemia de miocardio Arritmias ventriculares Hipotensión persistente Acidosis metabólica persistente Persistencia de síntomas neurológicos después de 3 a 4 hs. de oxigenoterapia

Efectos reportados de la OHB en la intoxicación por CO Ø Eliminación rápida de la COHb Ø Eliminación del CO de las uniones con las proteínas que contiene el hemo, mejorando el metabolismo energético Ø Mejor oxigenación cerebral Ø Disminución del edema cerebral Ø Disminución del stress oxidátivo, por interrupir la peroxidación de lípidos

Efectos reportados de la OHB en la intoxicación por CO Ø Restauración de la función mitocondrial Ø Disminución de la adhesión de los leucocitos al endotelio vascular y la lesión perivascular Ø Protección contra la apoptosis

MONÓXIDO DE CARBONO Ø Dos Síndromes Neurológicos Secuelas Neurológicas Persistentes PNS Signos y síntomas de aparición temprana l Secuelas Neurológicas Tardías DNS Aparición posterior a periodo asintomático l Muchos estudios sugieren que el uso de HBO prevendría la aparición de PNS y DNS l

CAMARA HIPERBARICA

Criterios de internación hospitalaria l l l l l Hipoxia (Pa. O 2 < 50 mm. Hg) Intoxicación por CO (COHb en sangre > 15 %). Quemaduras nasales/faciales. Ronquera o estridor. Presencia de sibilancias, rales o esputo carbonáceo. Radiografía o TAC de tórax anormal. Espirometría anormal. Alteraciones nuevas o desconocidas en el ECG. Alteraciones del estado de conciencia.

Instrucciones post alta l Si el paciente expuesto a inhalación de humo no presenta ninguna de las manifestaciones anteriores puede ser enviado a su domicilio pero con las siguientes directivas a sus familiares. • Consultar al Servicio de Emergencias inmediatamente si se presentara: • Aparición de disnea. • Aparición de estridor o sibilancias audibles • Tos persistente o en aumento. • Aparición de secreciones respiratorias. • Fiebre. Ø Deterioro del sensorio u otro trastorno neurológico. Ø En todos los casos, se debe realizar una consulta médica a los 30 días del hecho, si no existieran otras indicaciones de los médicos especialistas que evaluaron al paciente.

CONCLUSIONES No considerar solo el CO como toxico en un incendio Ø Sospechar Cianuro si persiste el coma, acidosis metabólica, láctico aumentado, arritmias y pa. O 2 normal Ø Considerar los gases irritantes como causa de los cuadros respiratorios Ø Considerar el material particulado como causa de los cuadros respiratorios Ø No dar altas precozmente posterior a la inhalación de humo Ø
