TKIs y anticuerpos monoclonales toxicidad dermatolgica y su

































- Slides: 112

TKIs y anticuerpos monoclonales: toxicidad dermatológica y su manejo Onofre Sanmartin Jimenez Servicio de Dermatología Instituto Valenciano de Oncología

TKIs y anticuerpos monoclonales: toxicidad dermatológica y su manejo Disclosure Information q Employment: q Consultant or Advisory Role: Roche (vismodegib) q Stock Ownership: q Research Funding: q Speaking: q Grant support: q Other: #SEOM 2017

Tratamientos antidiana aprobados FDA

Inhibidores multikinasa • Imatinib, dasatinib, ponatinib, nilotinib, bosutinib • Sunitinib: • Sorafenib: • Regorafenib: • Pazopanib: • Axitinib: • Dovitinib: • Linifanib: • …. . c-Kit, BCR-Abl, PDGFR-b c-Kit, VEGFR-2, PDGFR-b, FLT 3 RAF, VEGFR-2, VEGFR-3, PDGFRb, FLT 3 c-kit, VEGFR-1, 2, 3, BRAF, PDGFRb c-kit, VEGFR-1, 2, 3, PDGFRα y b VEGFR-1, 2, 3 FGFR 3, VEGFR-1, 3, PDGFR-3, c-kit VEGFR-1 -3, PDGFR, FLT 3

EXANTEMAS DURANTE LA QUIMIOTERAPIA CONVENCIONAL

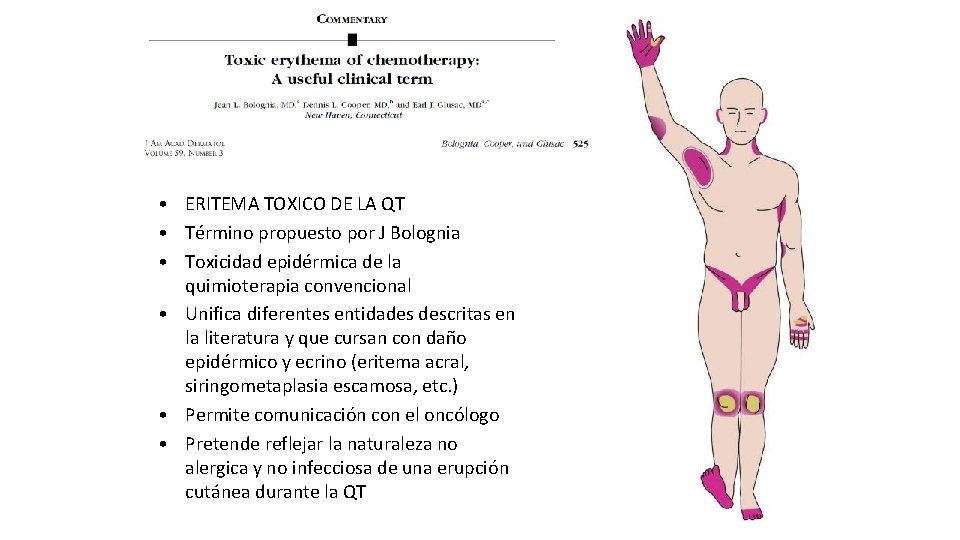
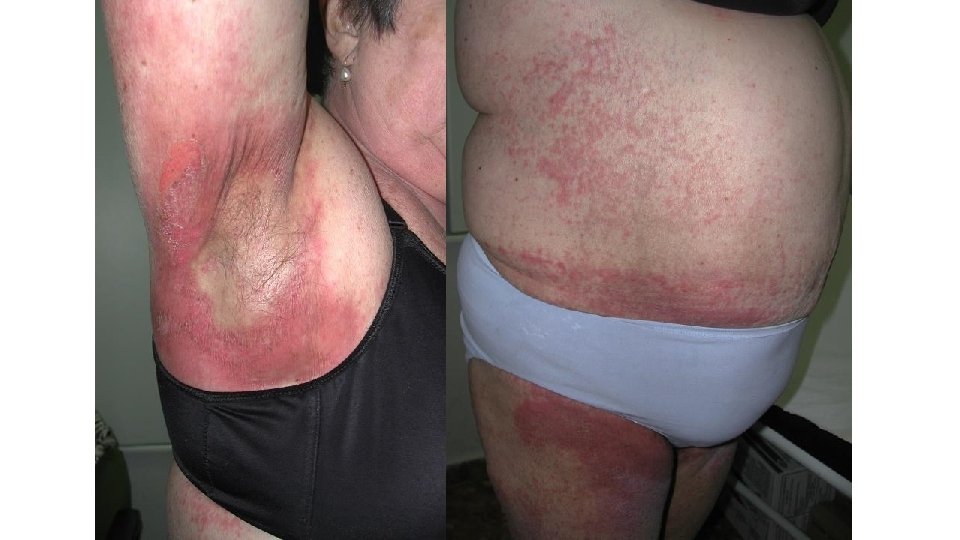
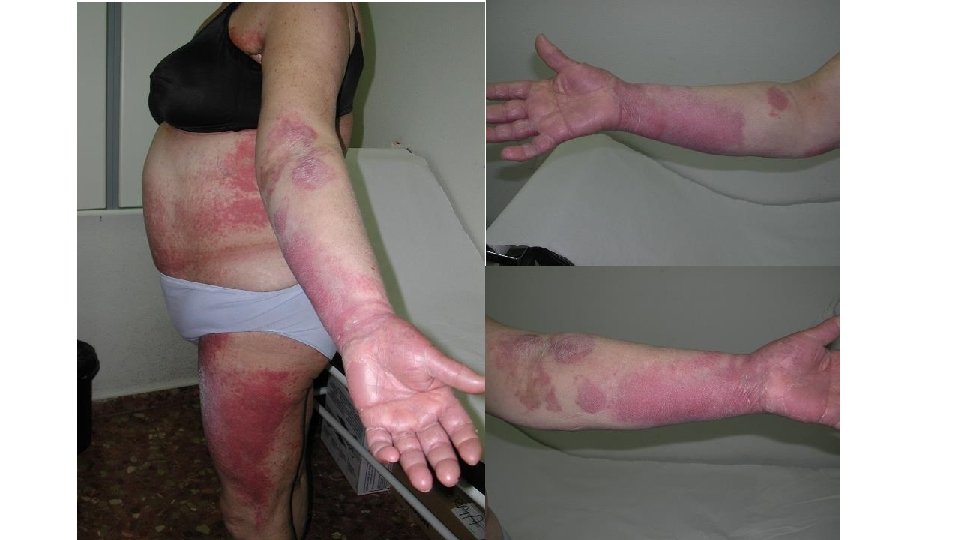
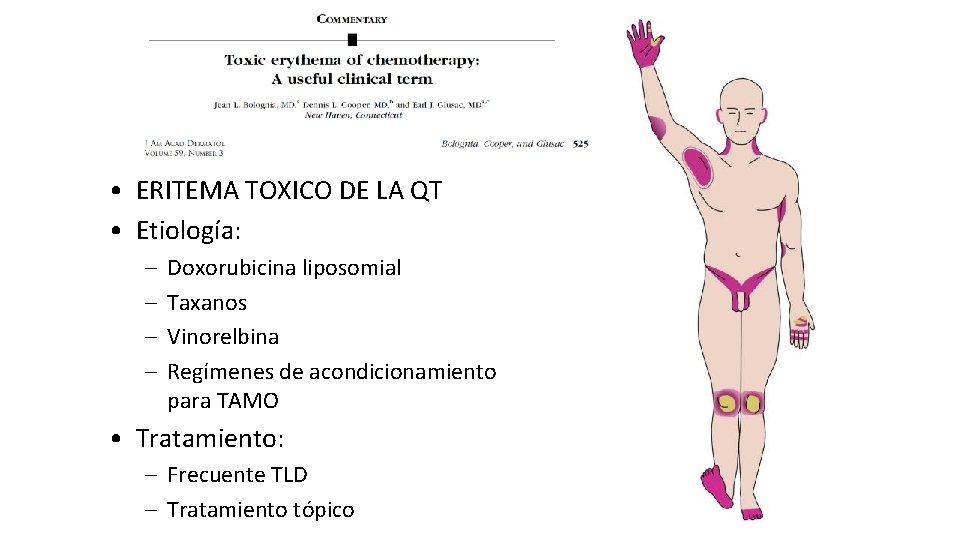
• ERITEMA TOXICO DE LA QT • Término propuesto por J Bolognia • Toxicidad epidérmica de la quimioterapia convencional • Unifica diferentes entidades descritas en la literatura y que cursan con daño epidérmico y ecrino (eritema acral, siringometaplasia escamosa, etc. ) • Permite comunicación con el oncólogo • Pretende reflejar la naturaleza no alergica y no infecciosa de una erupción cutánea durante la QT



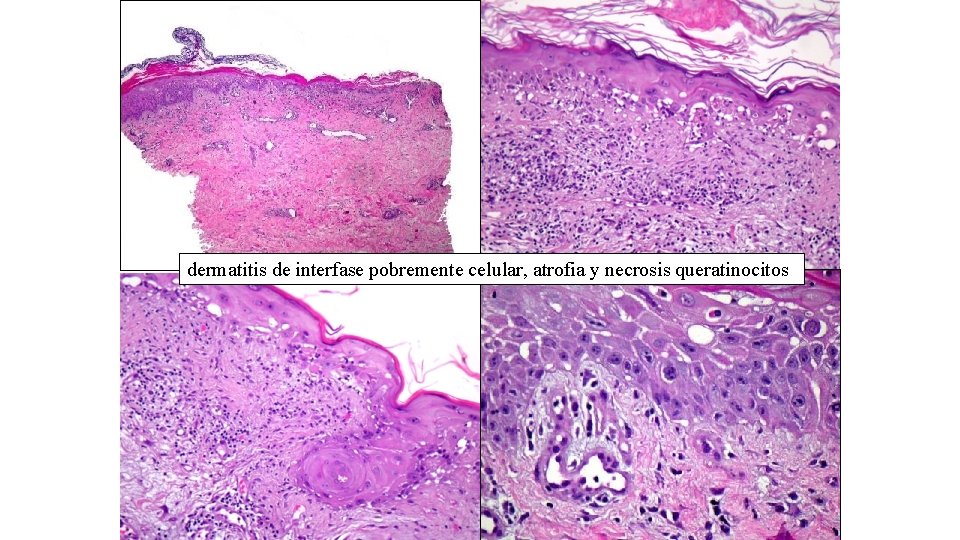
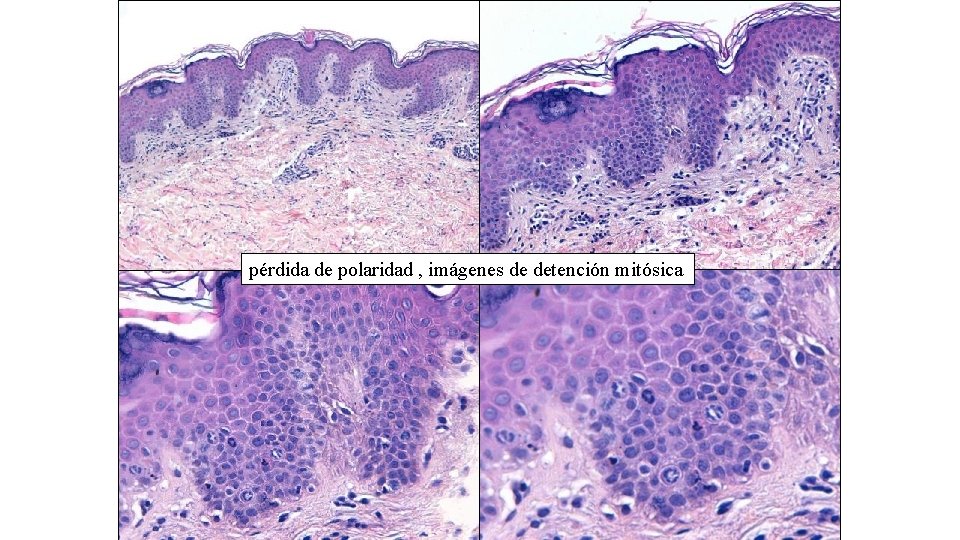
dermatitis de interfase pobremente celular, atrofia y necrosis queratinocitos

pérdida de polaridad , imágenes de detención mitósica

• ERITEMA TOXICO DE LA QT • Etiología: – – Doxorubicina liposomial Taxanos Vinorelbina Regímenes de acondicionamiento para TAMO • Tratamiento: – Frecuente TLD – Tratamiento tópico

EXANTEMAS INDUCIDOS POR TKI

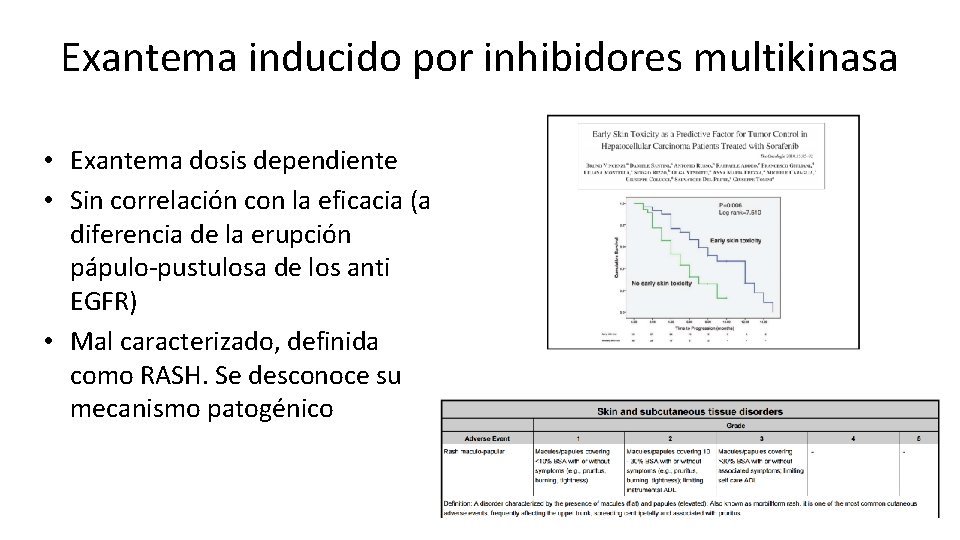
Exantema inducido por inhibidores multikinasa • Exantema dosis dependiente • Sin correlación con la eficacia (a diferencia de la erupción pápulo-pustulosa de los anti EGFR) • Mal caracterizado, definida como RASH. Se desconoce su mecanismo patogénico

Exantema inducido por inhibidores multikinasa • Incidencia: – Imatinib: 20 -30% de los pacientes – Sorafenib: 20 -30% de los pacientes – Sunitinib: 10 -20% de los pacientes – Regorafenib: 20 -30% de los pacientes – Pazopanib: 5 -10% de los pacientes • En el 90% grados 1 -2, no requieren retirada del fármaco

Exantema inducido por inhibidores multikinasa • Primeras semanas de tratamiento • Exantema: – Lo más frecuente: DERMATITIS – Segundo en frecuencia: MORBILIFORME – Ocasionalmente: LIQUENOIDE • Tronco, raíz de extremidades. Escasa tendencia a la afectación de pliegues • Intensamente pruriginoso, ocasionalmente sensación punzante • Buena respuesta a tratamiento sintomático, permite continuidad del tratamiento


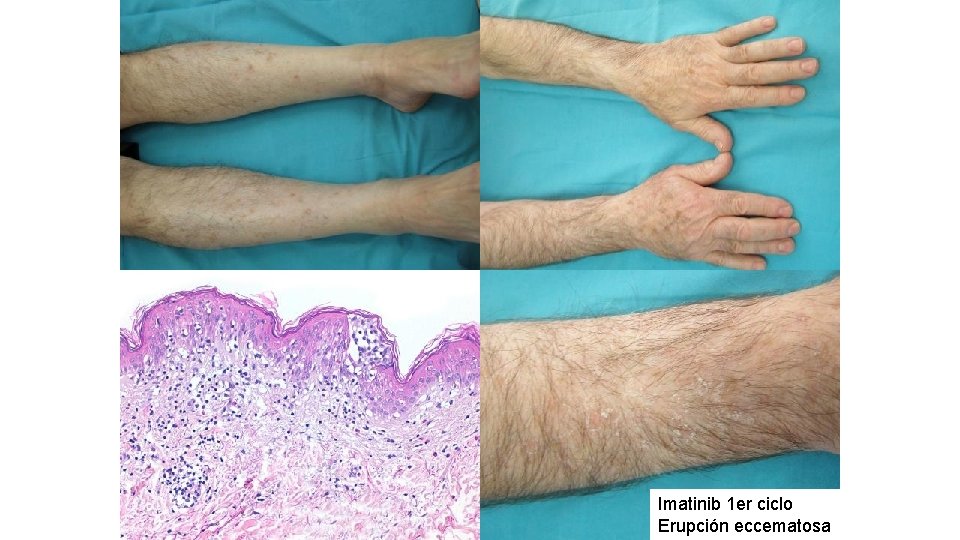
Imatinib 1 er ciclo Erupción eccematosa

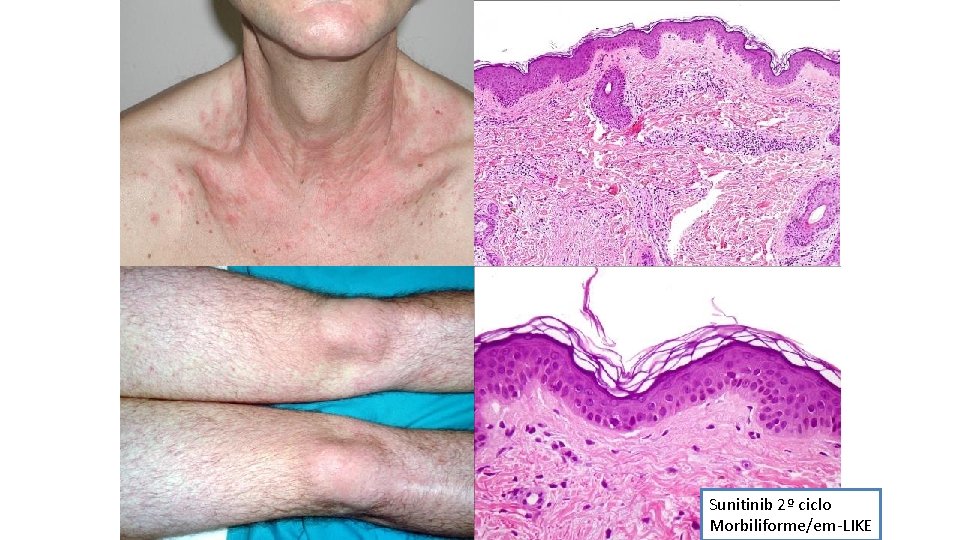
Sunitinib 2º ciclo Morbiliforme/em-LIKE

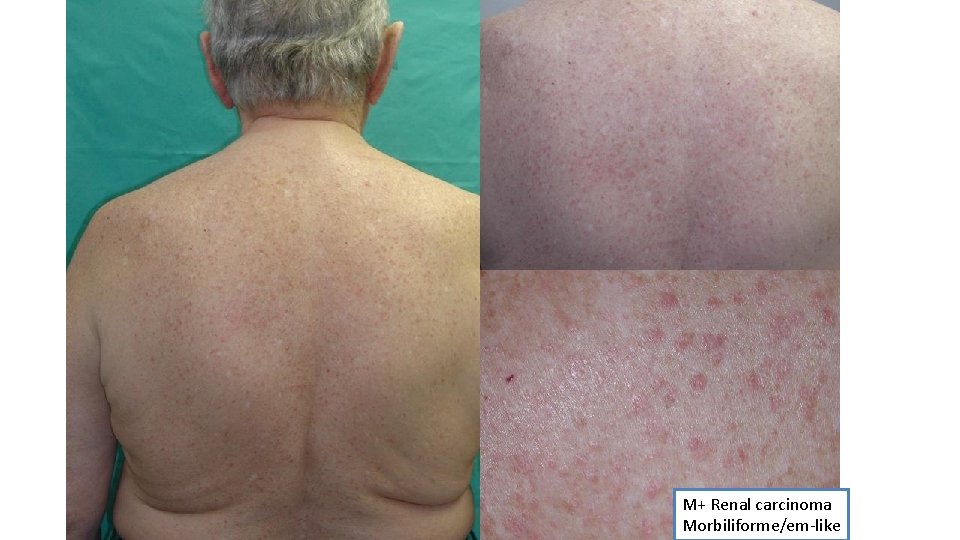
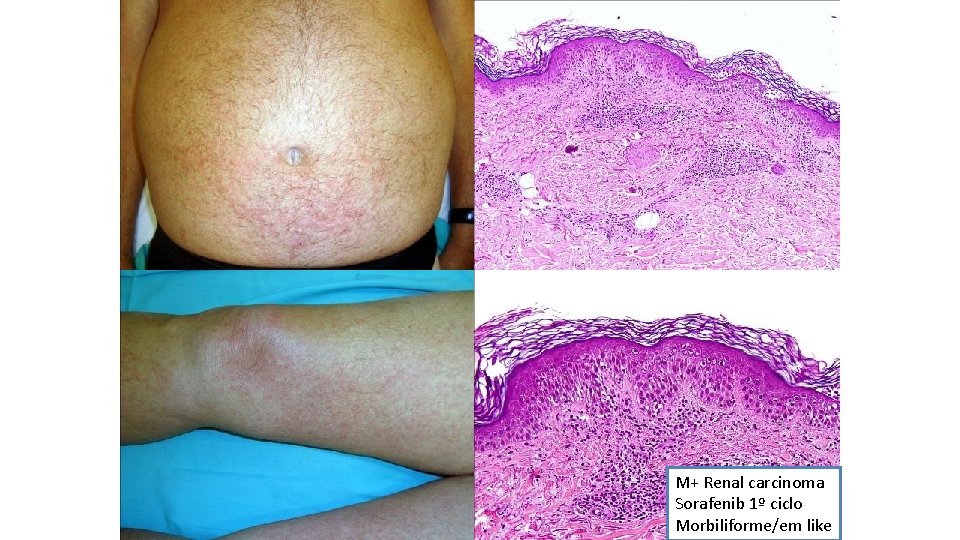
M+ Renal carcinoma Morbiliforme/em-like


M+ Renal carcinoma Sorafenib 1º ciclo Morbiliforme/em like

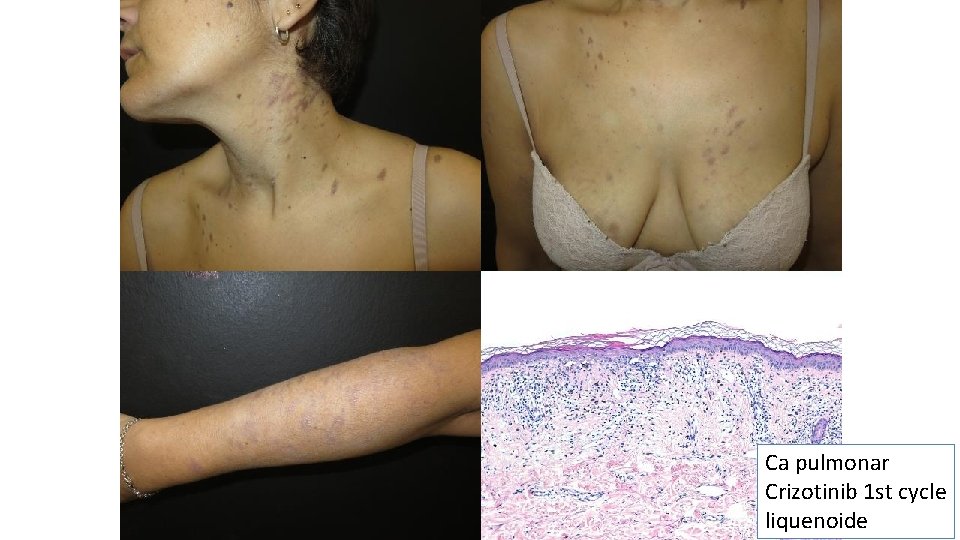
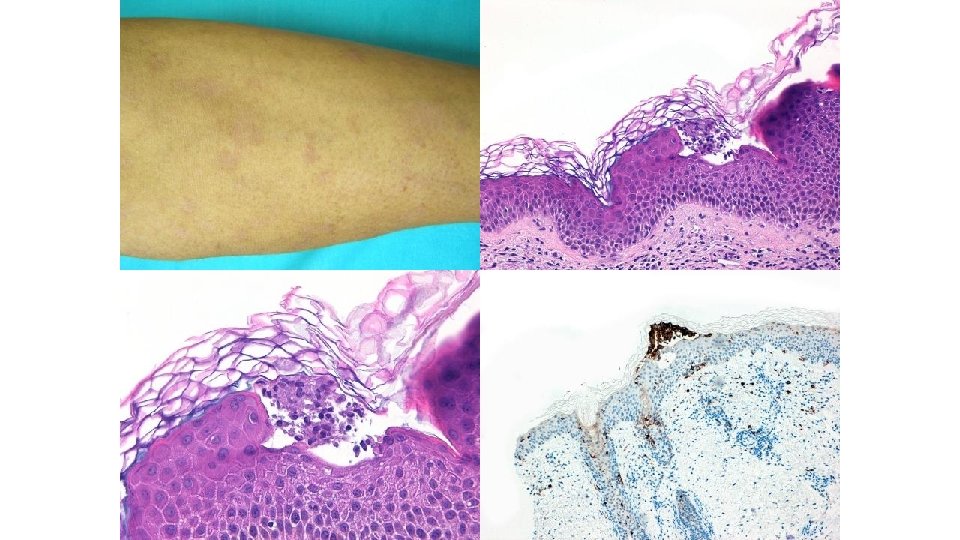
Ca pulmonar Crizotinib 1 st cycle liquenoide


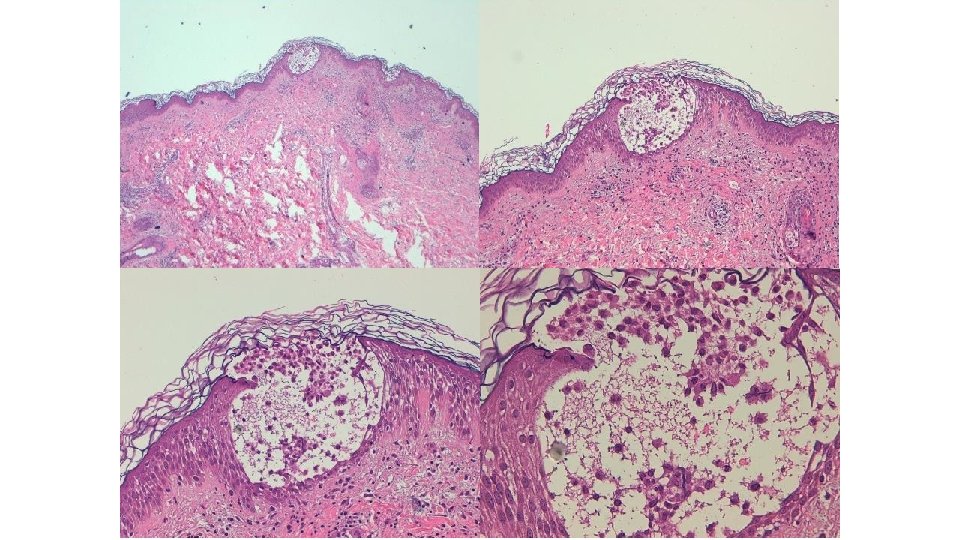
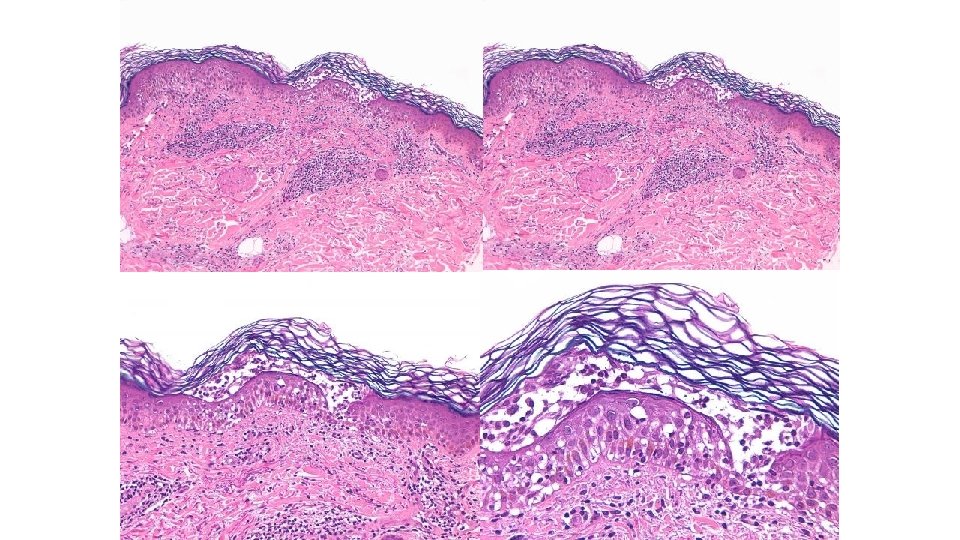
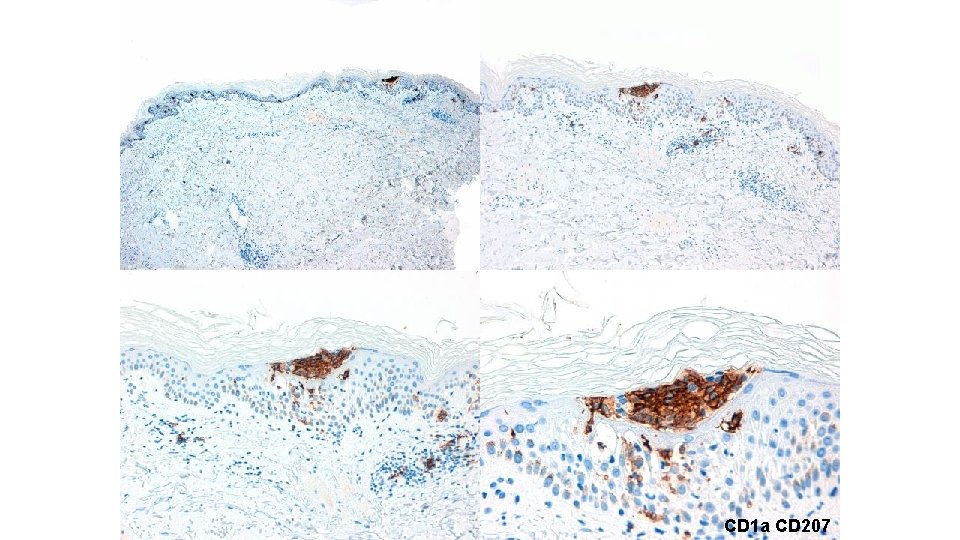
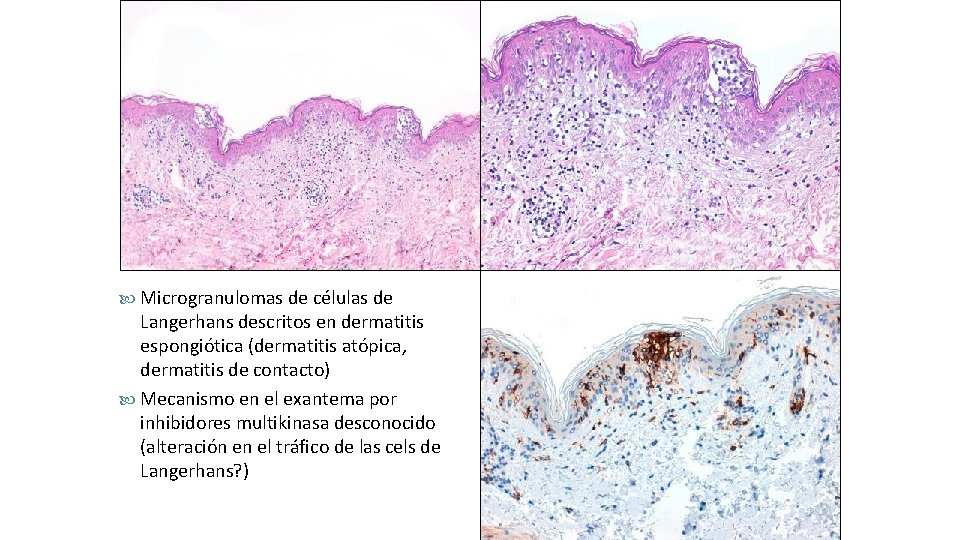
CD 1 a CD 207


Microgranulomas de células de Langerhans descritos en dermatitis espongiótica (dermatitis atópica, dermatitis de contacto) Mecanismo en el exantema por inhibidores multikinasa desconocido (alteración en el tráfico de las cels de Langerhans? )

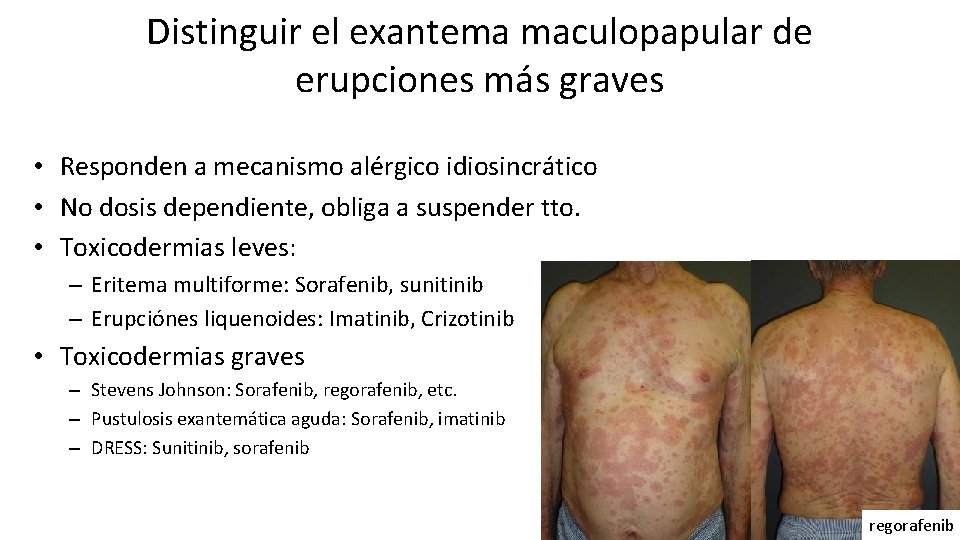
Distinguir el exantema maculopapular de erupciones más graves • Responden a mecanismo alérgico idiosincrático • No dosis dependiente, obliga a suspender tto. • Toxicodermias leves: – Eritema multiforme: Sorafenib, sunitinib – Erupciónes liquenoides: Imatinib, Crizotinib • Toxicodermias graves – Stevens Johnson: Sorafenib, regorafenib, etc. – Pustulosis exantemática aguda: Sorafenib, imatinib – DRESS: Sunitinib, sorafenib regorafenib

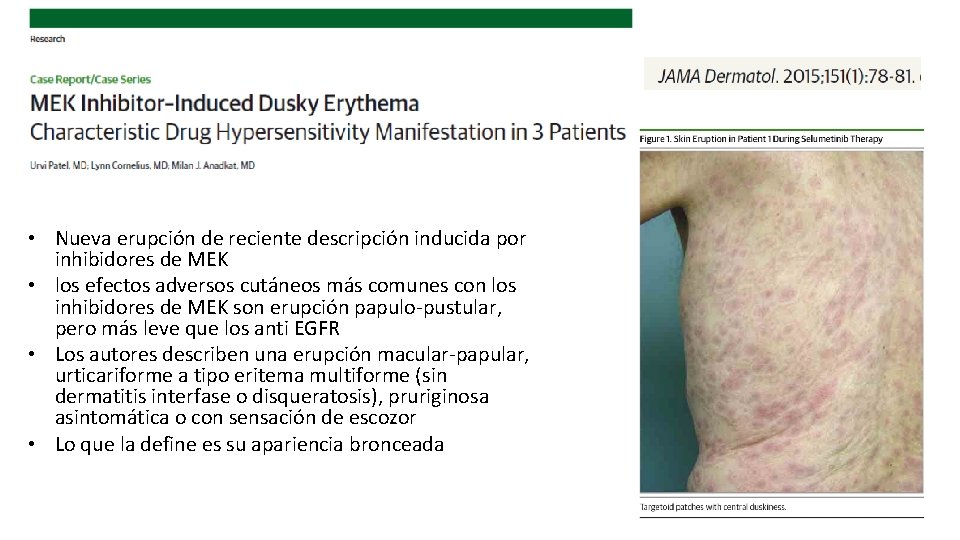
• Nueva erupción de reciente descripción inducida por inhibidores de MEK • los efectos adversos cutáneos más comunes con los inhibidores de MEK son erupción papulo-pustular, pero más leve que los anti EGFR • Los autores describen una erupción macular-papular, urticariforme a tipo eritema multiforme (sin dermatitis interfase o disqueratosis), pruriginosa asintomática o con sensación de escozor • Lo que la define es su apariencia bronceada

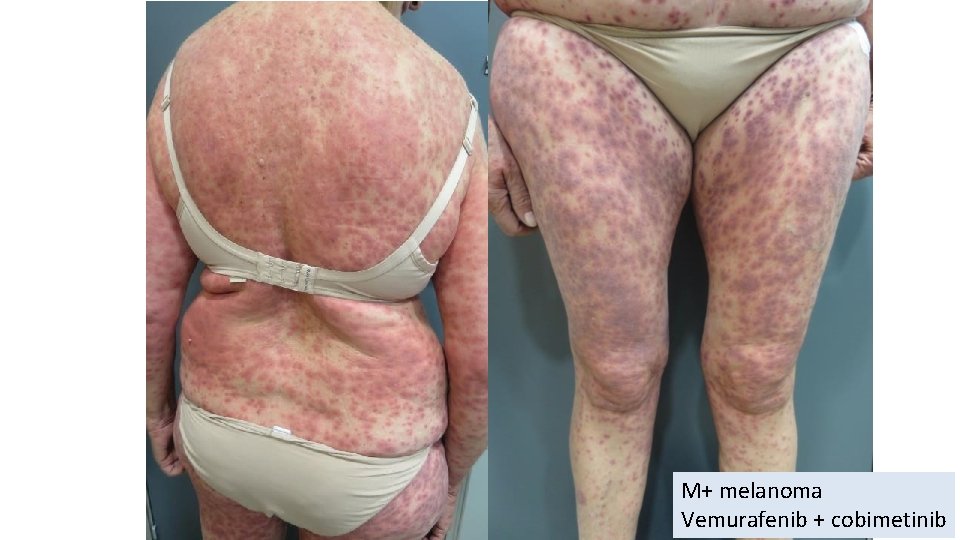
M+ melanoma Vemurafenib + cobimetinib

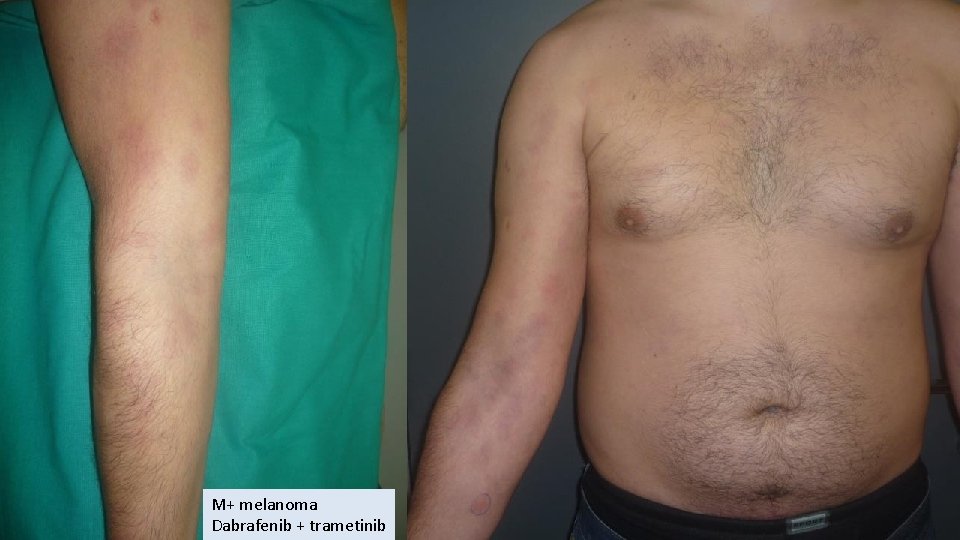
M+ melanoma Dabrafenib + trametinib

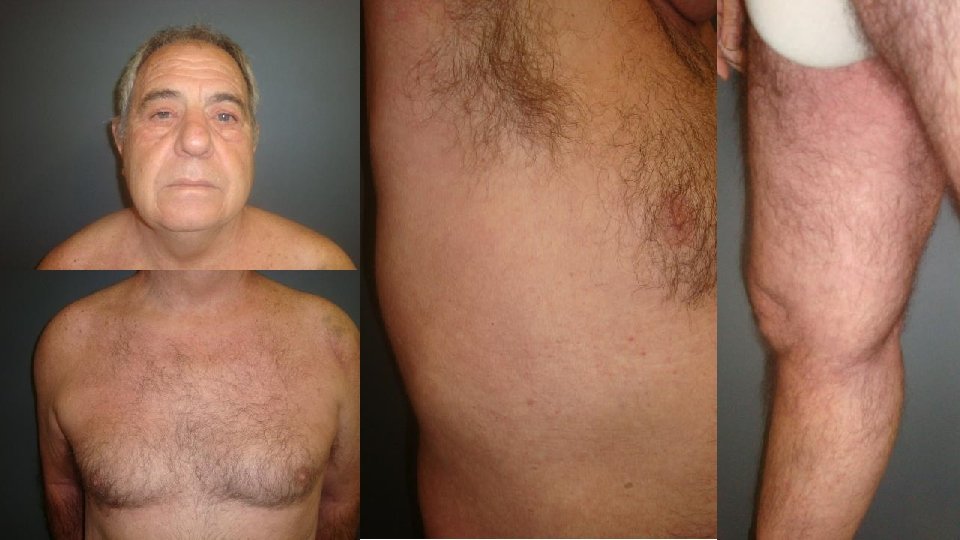
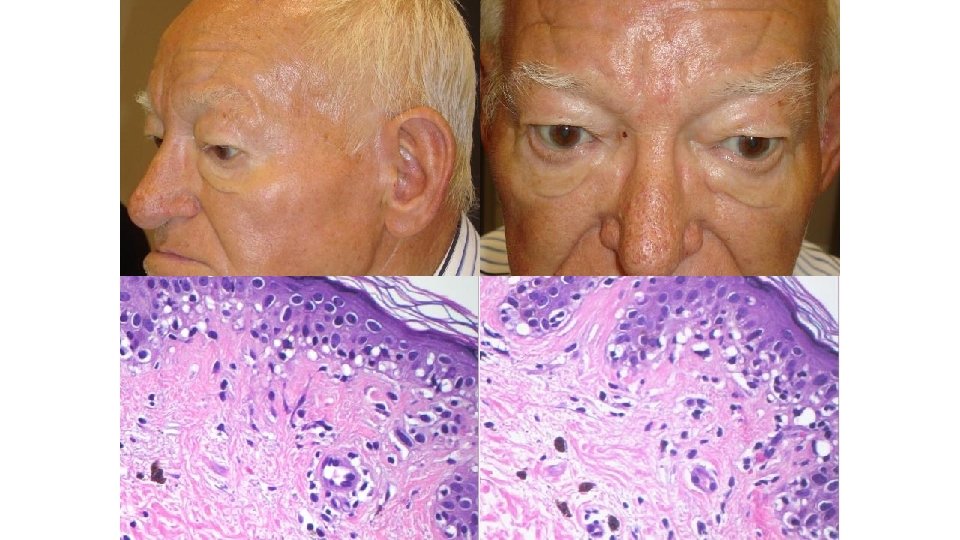
Formas especiales de exantema por inhibidores multikinasa • Erupcion facial a tipo dermatitis seborreica • Descrita con sunitinib, sorafenib y regorafenib • Primeras semanas de tratamiento • Puede preceder a un acne


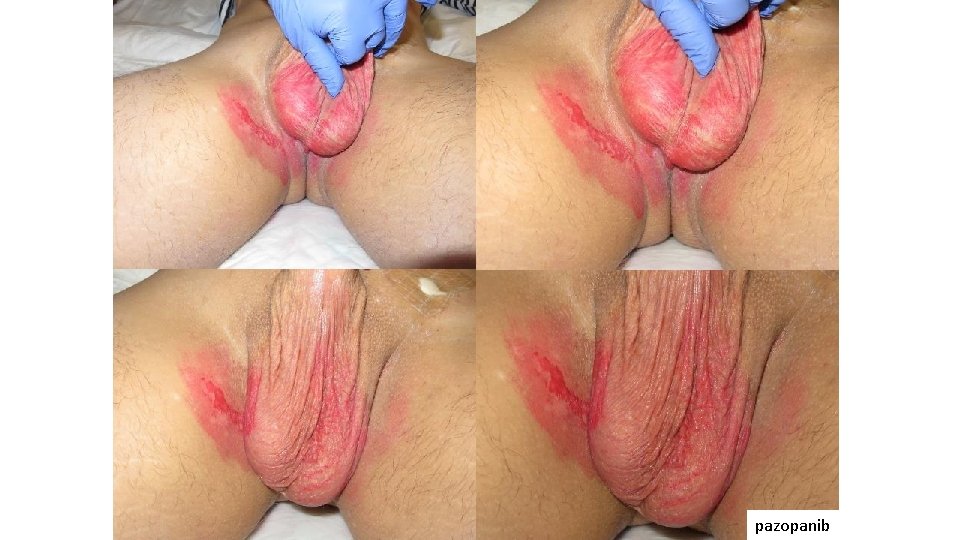
Formas especiales de exantema por inhibidores multikinasa • Eritema y erosion escrotal • Aspecto eccematoso • Descrita con sorafenib, pazopanib, etc. • Tras varias semanas de tratamiento • Asociada a síndrome pie-mano • Dolor intenso, causa de TLD • Pobre respuesta a corticoides tópicos y sistémicos Guerra JR; BMJ Case Rep. 2014; 2014: Çalışkan S. : Rev Urol. 2015; 17(4): 250– 251.

pazopanib

ERUPCION PAPULO-PUSTULAR

Erupción pápulo-pustular • Efecto adverso mejor conocido de la terapia dirigida • Inhibidores de EGFr: • • Anticuerpos monoclonales: Cetuximab, Panitumumab Inhibidores tirosin kinasa: ‒ ‒ HER 1: erlotinib, gefitinib, vandetanib HER 1/HER 2 afatinib, lapatinib, neratinib • Inhibidores m. TOR: • sirolimus, everolimus, temsirolimus • Presente entre el 40 -100% de los pacientes • Relación con la respuesta al tratamiento • NO SE TRATA DE UN ACNE, ES UNA FOLICULITS

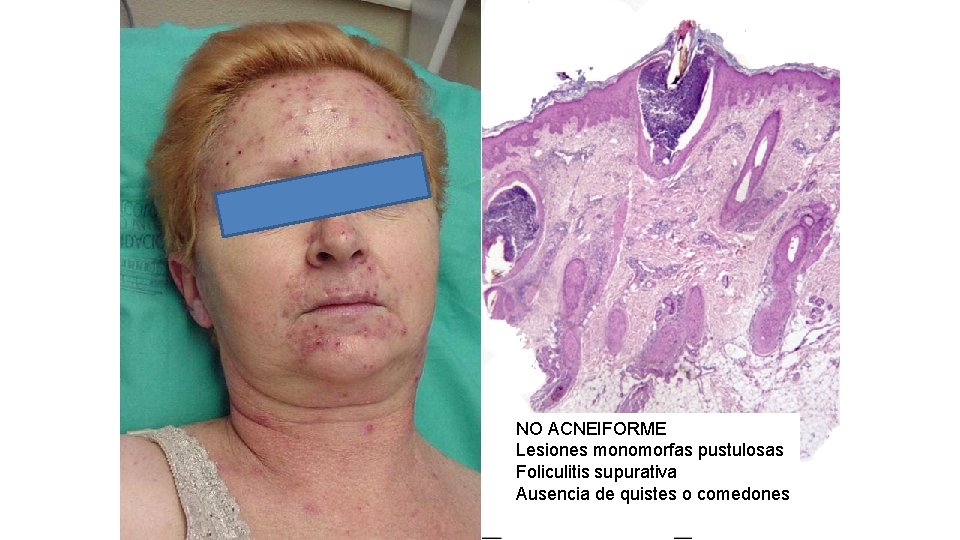
NO ACNEIFORME Lesiones monomorfas pustulosas Foliculitis supurativa Ausencia de quistes o comedones

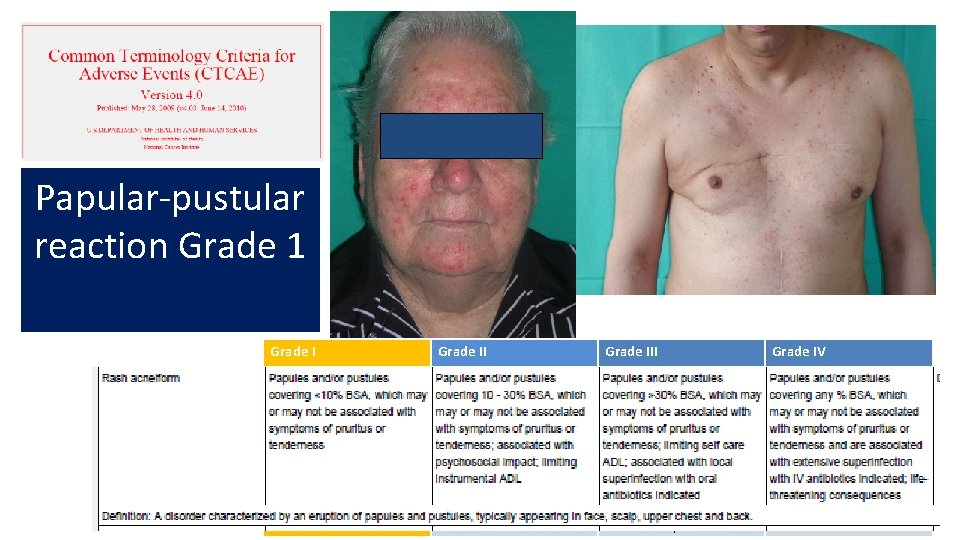
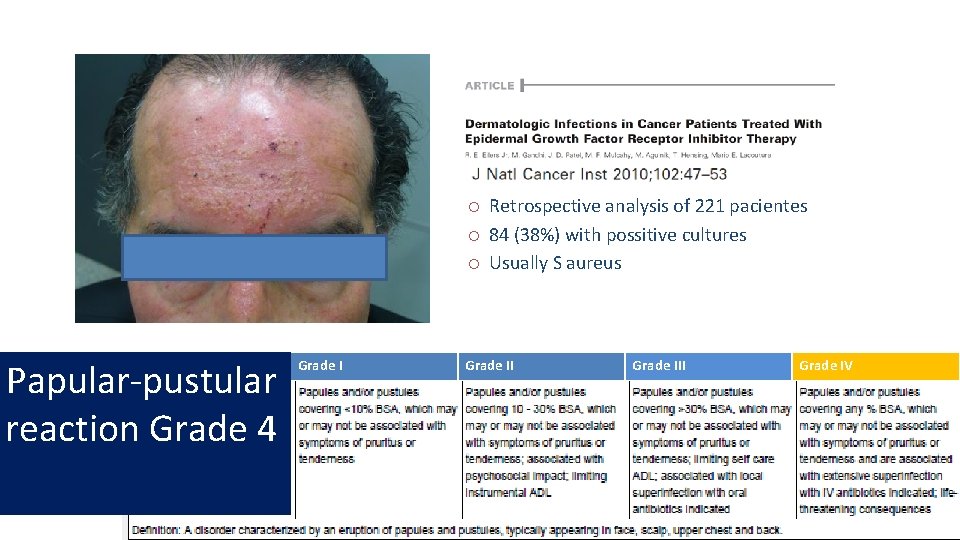
Papular-pustular reaction Grade 1 Grade III Grade IV Pápulas/Pústulas en <10% Puede o no tener prurito o dolor Pápulas/Pústulas en 10 -30% Puede o no tener prurito o dolor Impacto psicosocial Limita vida instrumental Pápulas/pústulas en >30% Puede o no tener prurito o dolor Limita vida diaria y autocuidado Sobreinfección con indicación de antibioterapia oral Pápulas/pústulas de cualquier extensión Puede o no tener prurito o dolor Sobreinfección con indicación de antibioterapia IV Riesgo vital

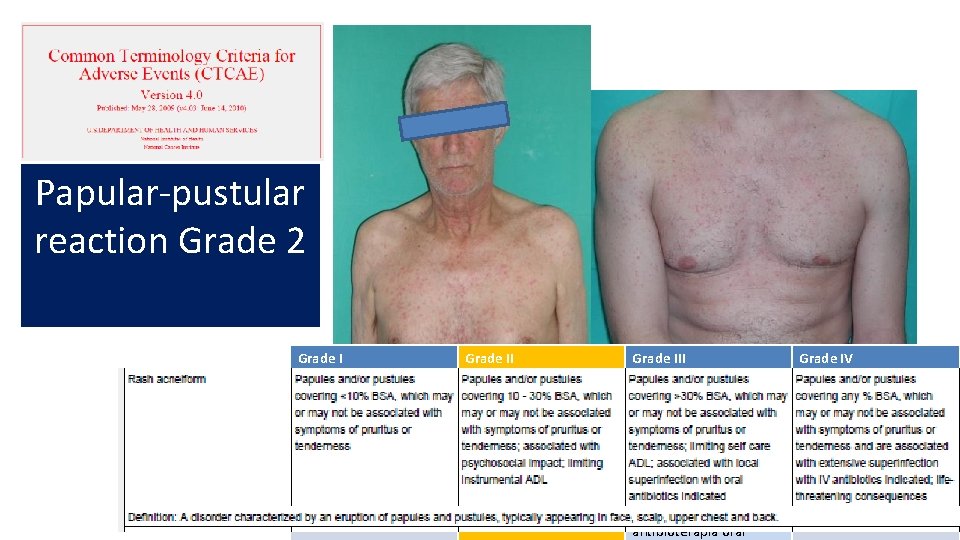
Papular-pustular reaction Grade 2 Grade III Grade IV Pápulas/Pústulas en <10% Puede o no tener prurito o dolor Pápulas/Pústulas en 10 -30% Puede o no tener prurito o dolor Impacto psicosocial Limita vida instrumental Pápulas/pústulas en >30% Puede o no tener prurito o dolor Limita vida diaria y autocuidado Sobreinfección con indicación de antibioterapia oral Pápulas/pústulas de cualquier extensión Puede o no tener prurito o dolor Sobreinfección con indicación de antibioterapia IV Riesgo vital

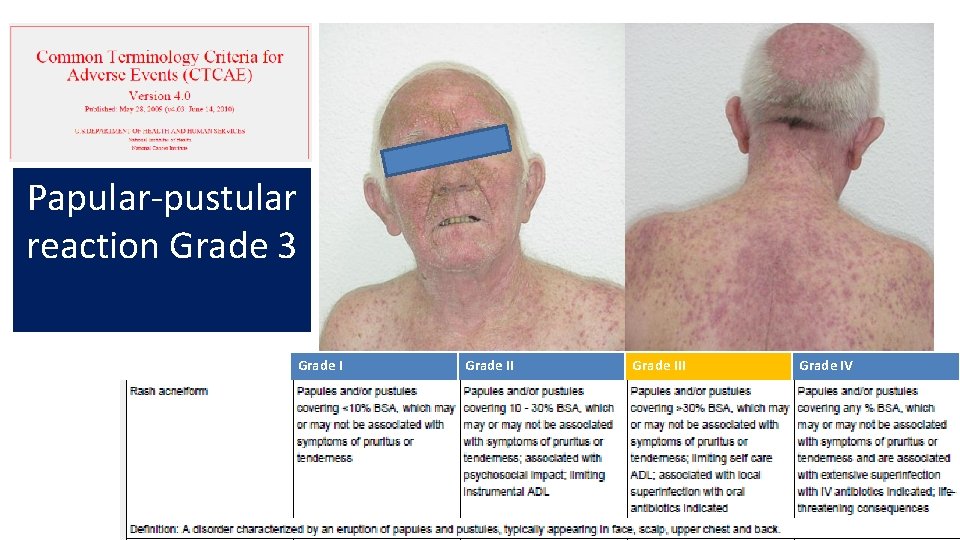
Papular-pustular reaction Grade 3 Grade III Grade IV Pápulas/Pústulas en <10% Puede o no tener prurito o dolor Pápulas/Pústulas en 10 -30% Puede o no tener prurito o dolor Impacto psicosocial Limita vida instrumental Pápulas/pústulas en >30% Puede o no tener prurito o dolor Limita vida diaria y autocuidado Sobreinfección con indicación de Pápulas/pústulas de cualquier extensión Puede o no tener prurito o dolor Sobreinfección con indicación de antibioterapia IV Riesgo vital

Papular-pustular reaction Grade 4 Retrospective analysis of 221 pacientes 84 (38%) with possitive cultures Usually S aureus Grade III Grade IV Pápulas/Pústulas en <10% Puede o no tener prurito o dolor Pápulas/Pústulas en 10 -30% Puede o no tener prurito o dolor Impacto psicosocial Limita vida instrumental Pápulas/pústulas en >30% Puede o no tener prurito o dolor Limita vida diaria y autocuidado Sobreinfección con indicación de Pápulas/pústulas de cualquier extensión Puede o no tener prurito o dolor Sobreinfección con indicación de antibioterapia IV Riesgo vital

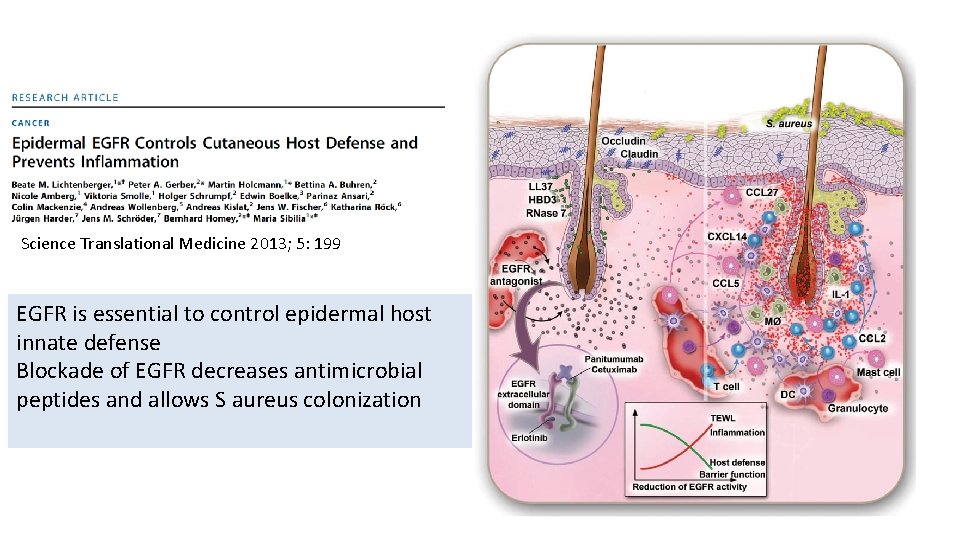
Science Translational Medicine 2013; 5: 199 EGFR is essential to control epidermal host innate defense Blockade of EGFR decreases antimicrobial peptides and allows S aureus colonization

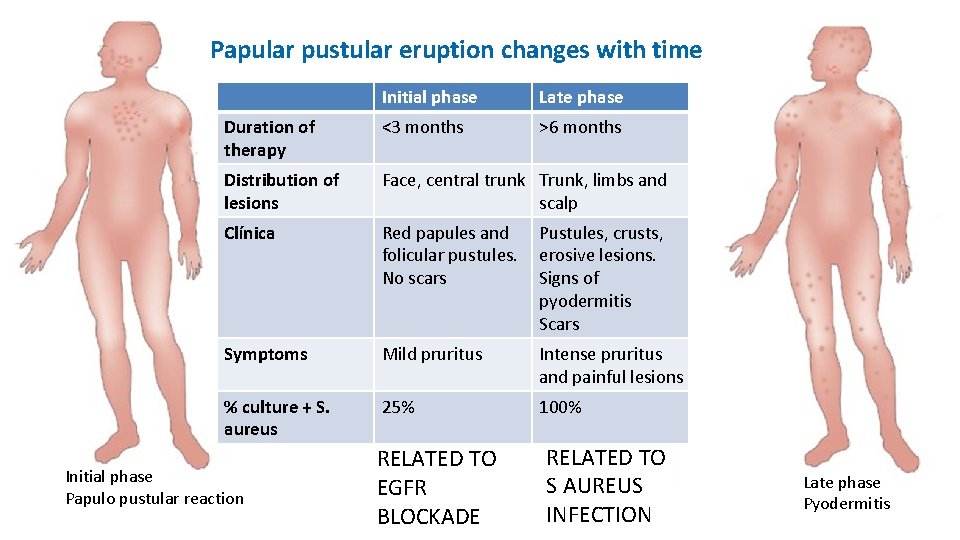
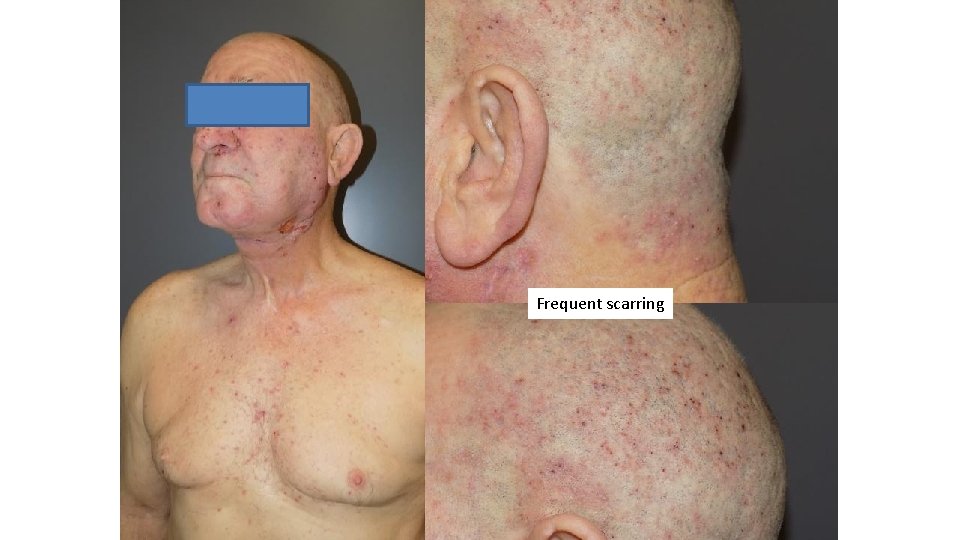
Papular pustular eruption changes with time Initial phase Late phase Duration of therapy <3 months >6 months Distribution of lesions Face, central trunk Trunk, limbs and scalp Clínica Red papules and folicular pustules. No scars Pustules, crusts, erosive lesions. Signs of pyodermitis Scars Symptoms Mild pruritus Intense pruritus and painful lesions % culture + S. aureus 25% 100% Initial phase Papulo pustular reaction RELATED TO EGFR BLOCKADE RELATED TO S AUREUS INFECTION Late phase Pyodermitis

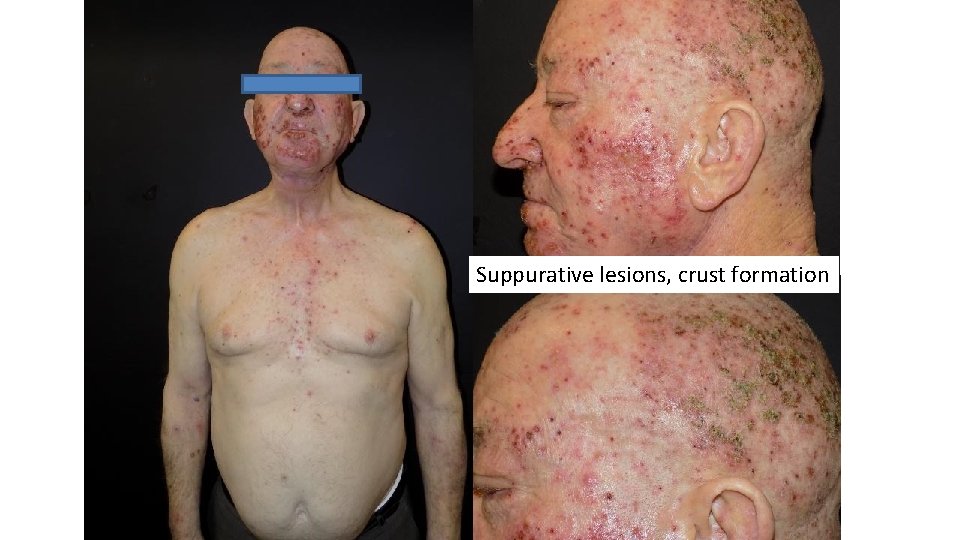
Suppurative lesions, crust formation

Frequent scarring

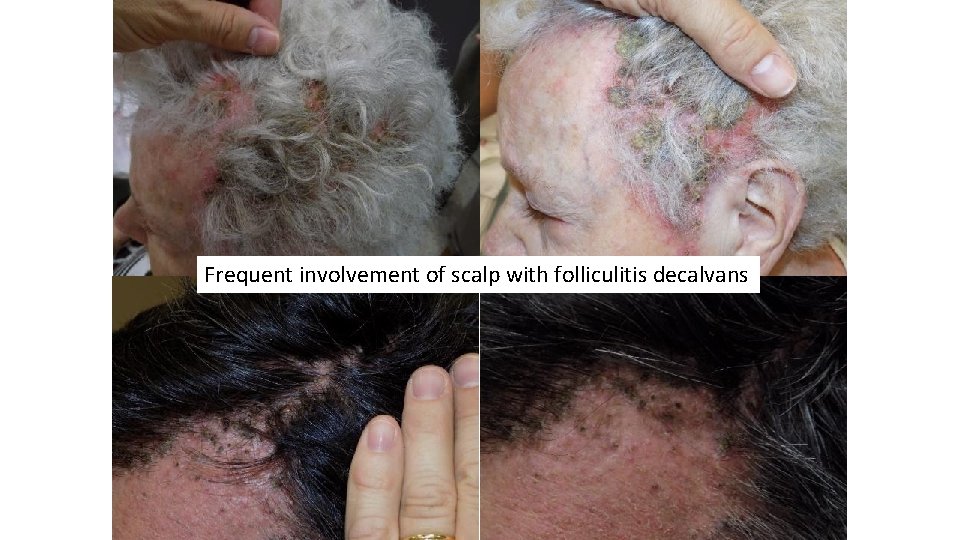
Frequent involvement of scalp with folliculitis decalvans

REACCIONES ACNEIFORMES

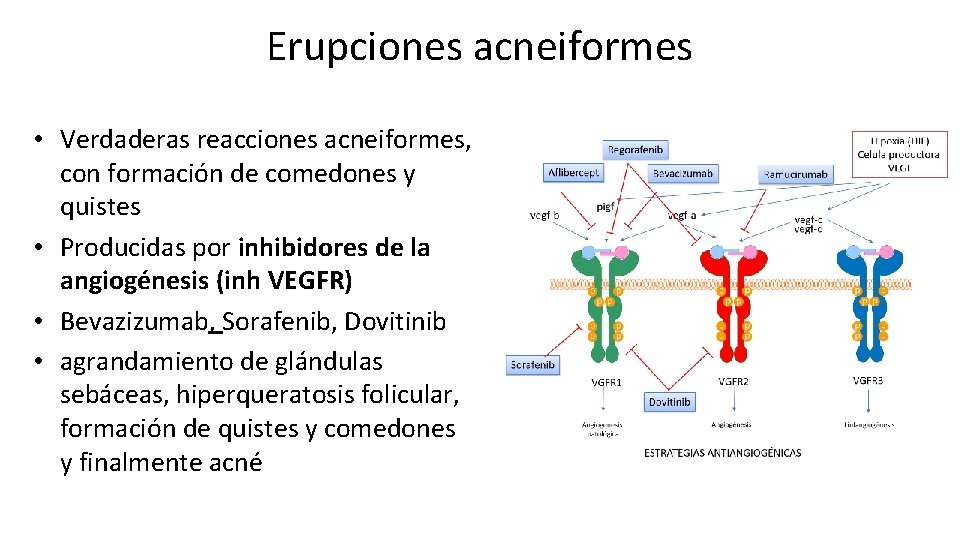
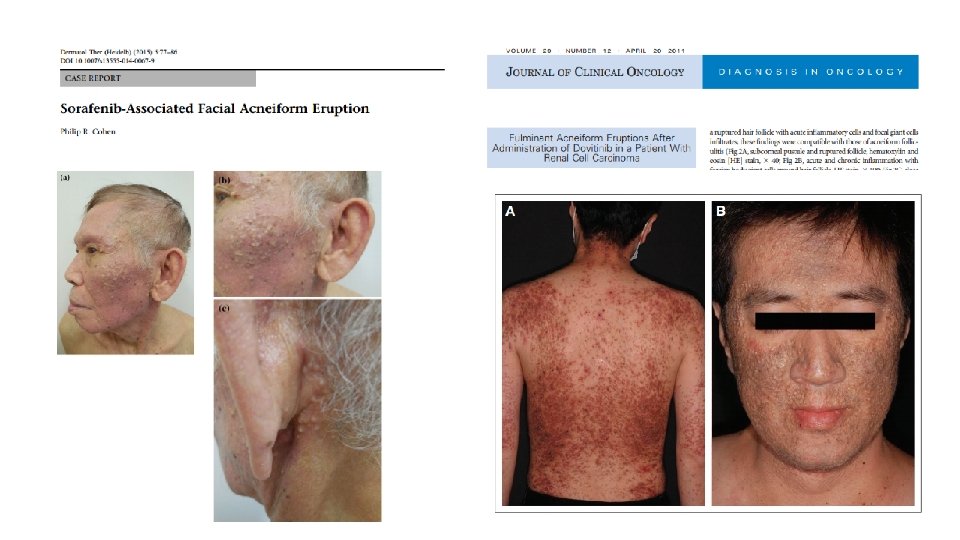
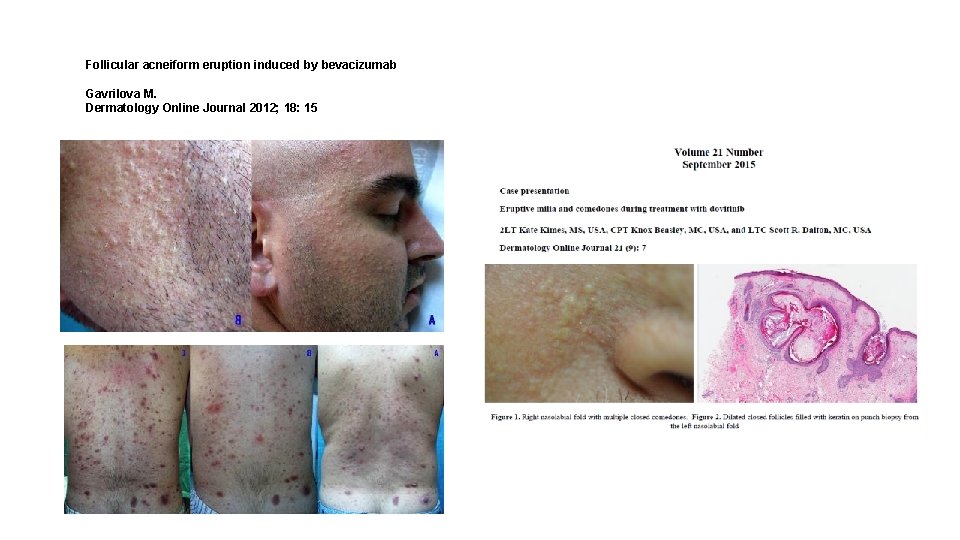
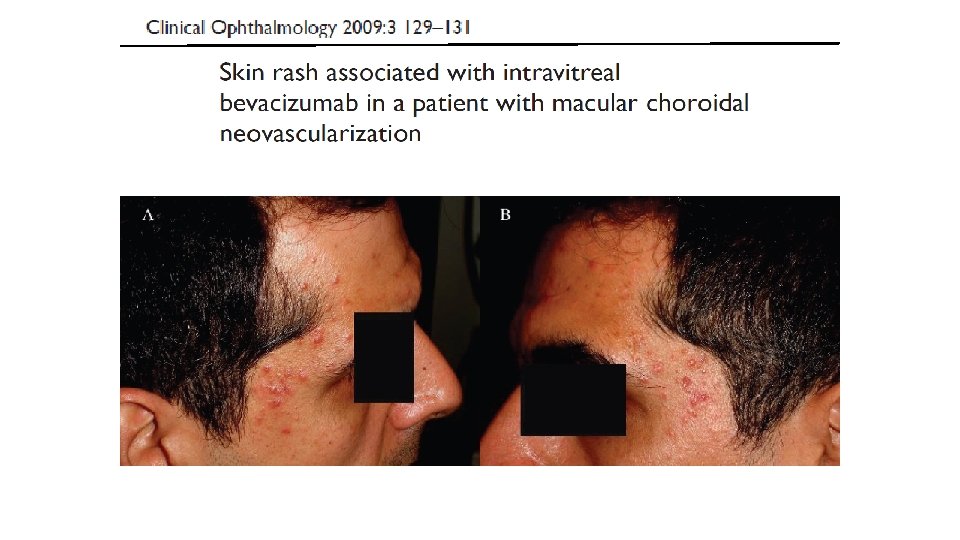
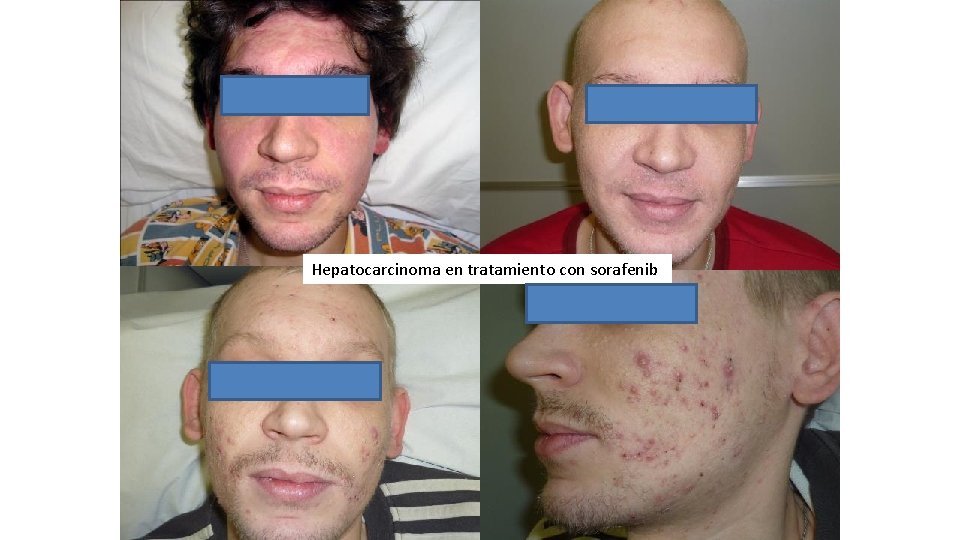
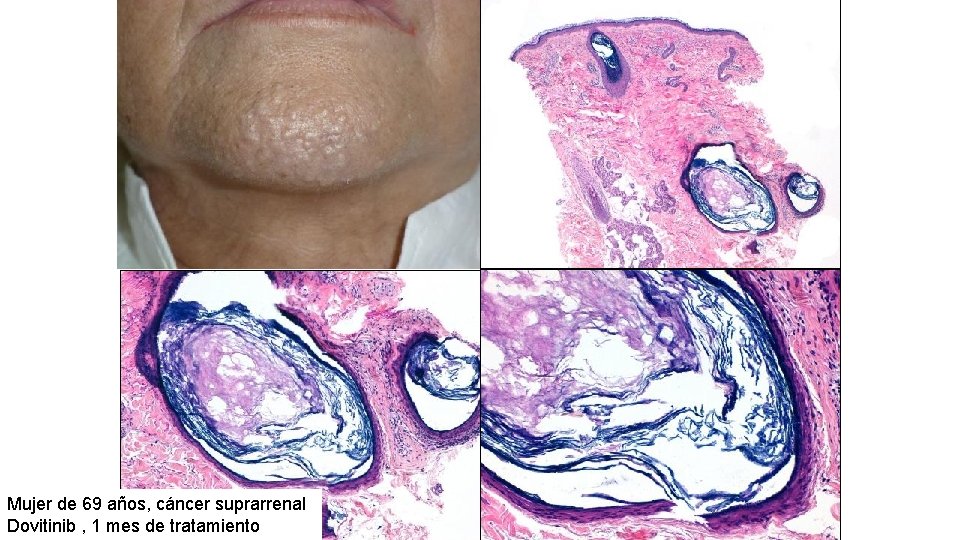
Erupciones acneiformes • Verdaderas reacciones acneiformes, con formación de comedones y quistes • Producidas por inhibidores de la angiogénesis (inh VEGFR) • Bevazizumab, Sorafenib, Dovitinib • agrandamiento de glándulas sebáceas, hiperqueratosis folicular, formación de quistes y comedones y finalmente acné


Follicular acneiform eruption induced by bevacizumab Gavrilova M. Dermatology Online Journal 2012; 18: 15


Hepatocarcinoma en tratamiento con sorafenib

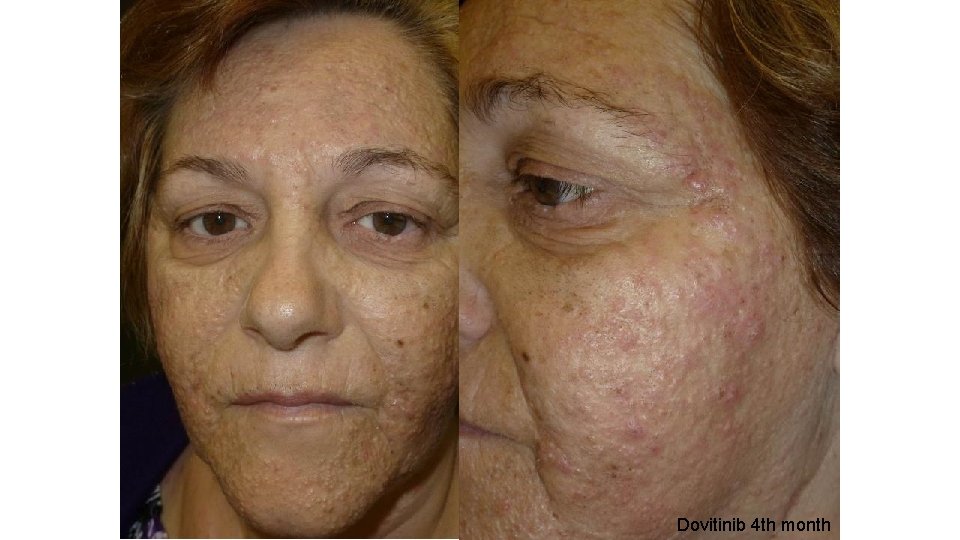
Mujer de 69 años, cáncer suprarrenal Dovitinib , 1 mes de tratamiento

Dovitinib 4 th month

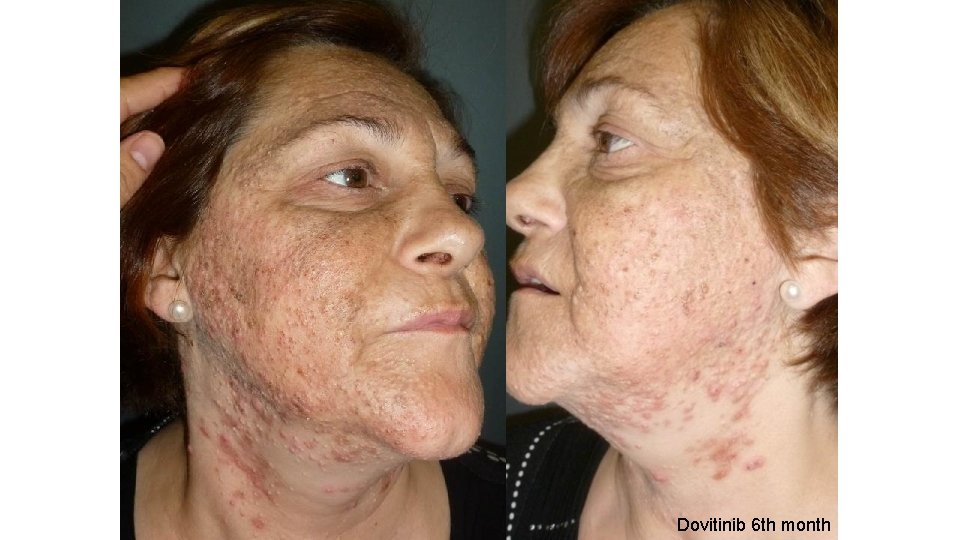
Dovitinib 6 th month

ACNE NODULAR INDUCIDO POR VEGFr • Bevazizumab, sorafenib Y dovitinib • Agrandamiento progresivo de glándulas sebáceas • Desarrollo de hiperqueratosis folicular, comedones y quistes. • Aparición final de acné nodular • Buena respuesta a tratamiento tópico y sistémico con retinoides

SINDROME PIE MANO

• Alta frecuencia (2% de los pacientes en tratamiento QT convencional) • Dosis dependiente • 5 -FU , DOCETAXEL, DOXORUBICINA lip, VINORELBINA y CAPECITABINA • Causa frecuente de TLD (30% de los pacientes) • Patogenesis: Afectación por citotoxicidad del ducto ecrino y de la epidermis

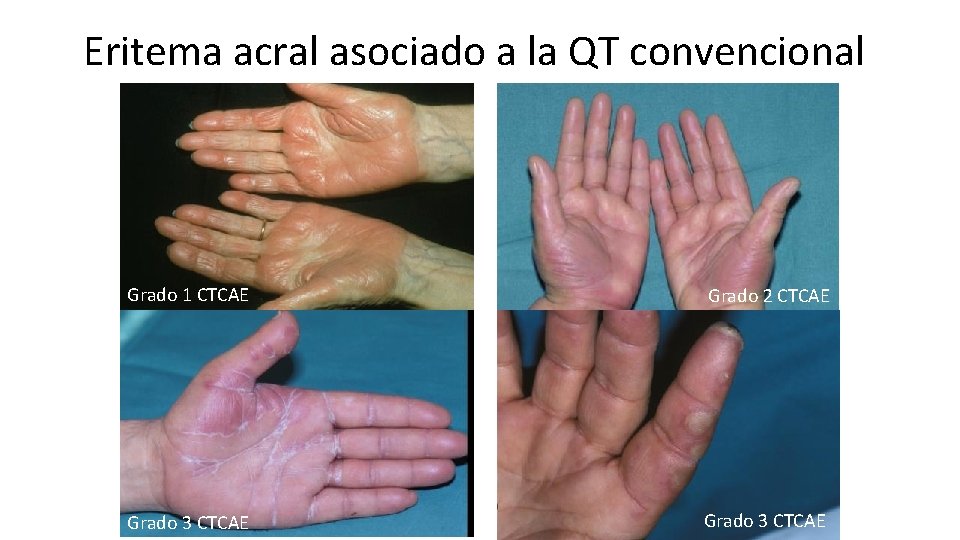
Eritema acral asociado a la QT convencional Grado 1 CTCAE Grado 2 CTCAE Grado 3 CTCAE


Síndrome pie mano inducido por inhibidores multikinasa • Muy prevalente con algunos fármacos: – – – Regorafenib: Sunitinib: Vemurafenib: Dabrafenib: Pazopanib: 50% pts 30 -70% pts 25% pts 10% 5% • Dosis dependiente. • Cierta correlación con la respuesta (soragenib/renal) • Presenta diferencias importantes con el eritema acral de la qt convencional

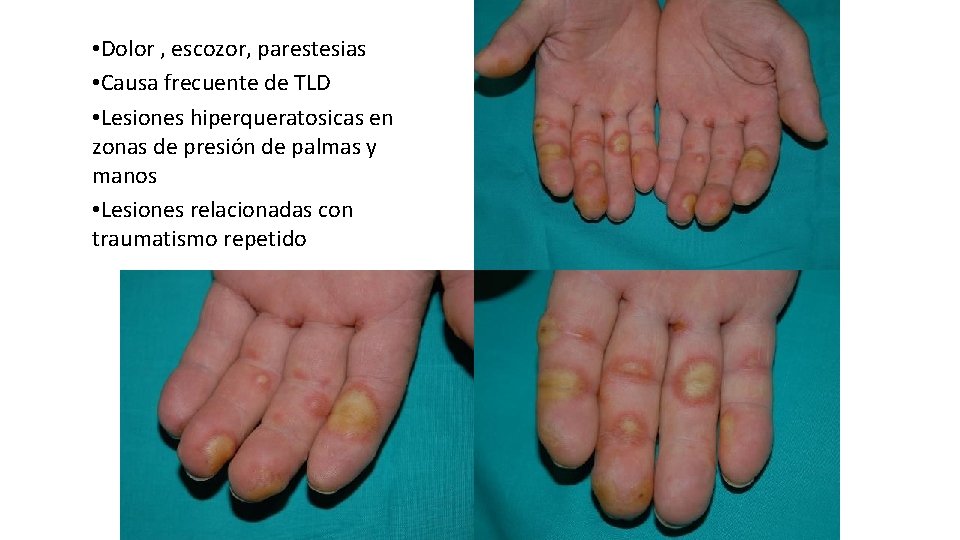
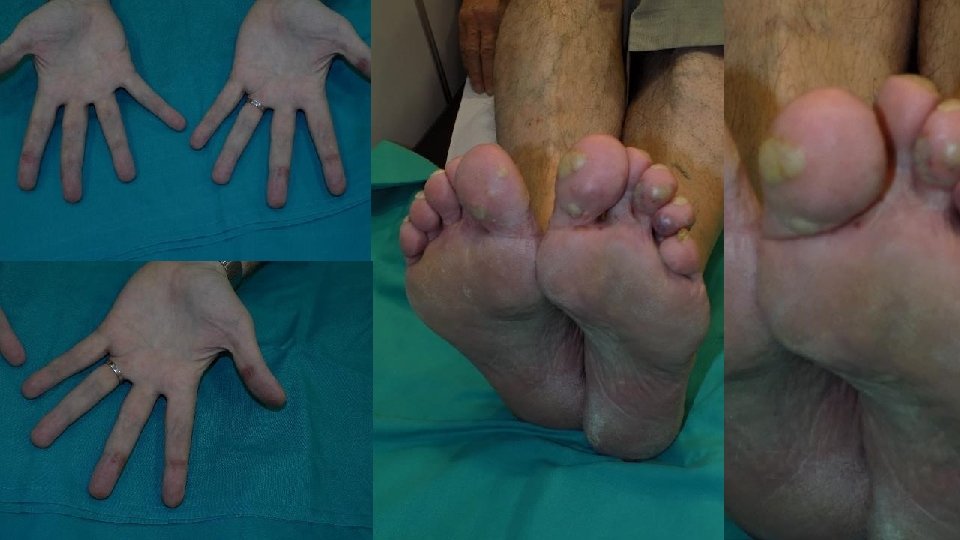
• Dolor , escozor, parestesias • Causa frecuente de TLD • Lesiones hiperqueratosicas en zonas de presión de palmas y manos • Lesiones relacionadas con traumatismo repetido



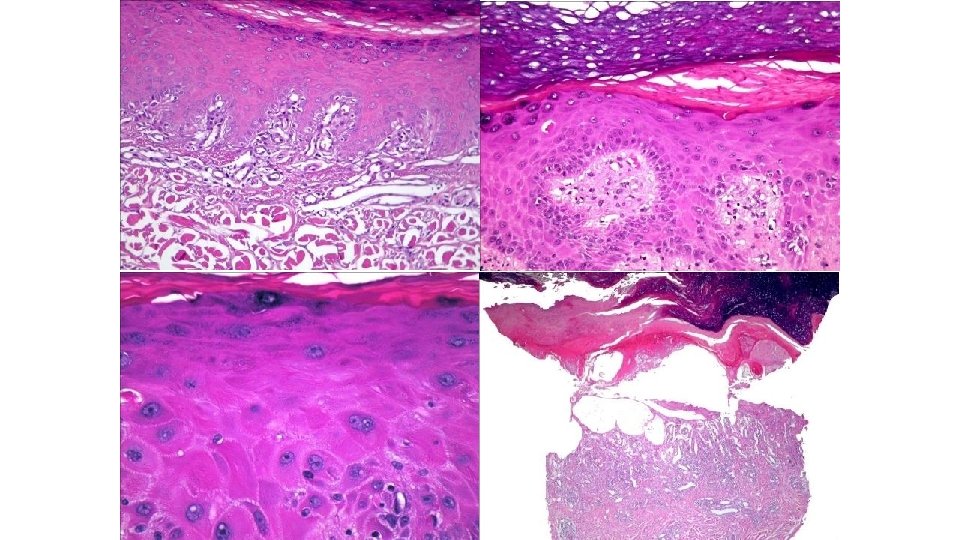
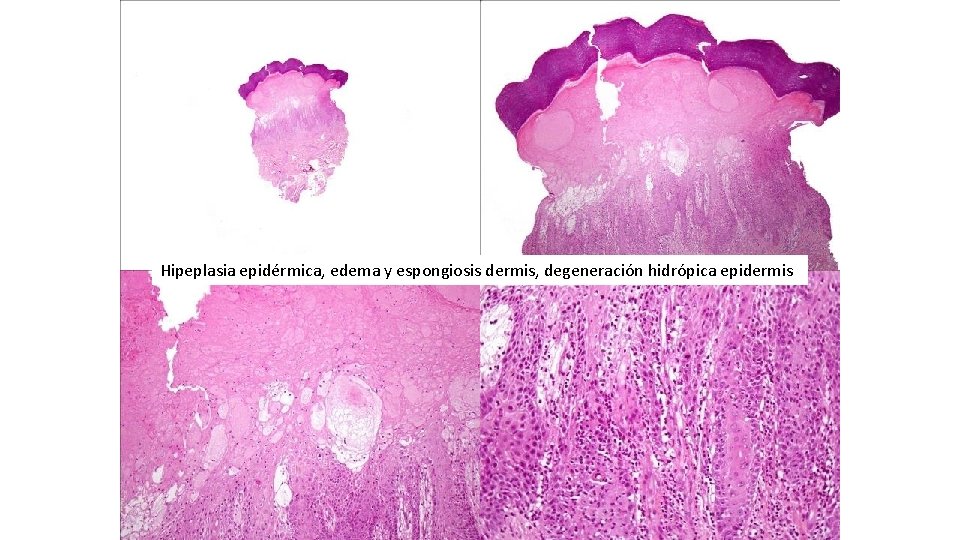
Hipeplasia epidérmica, edema y espongiosis dermis, degeneración hidrópica epidermis

Diferencias entre eritema acral de la QT convencinal y el síndrome mano pie de los inh multikinasa ERITEMA ACRAL QT CONVENCINOAL SINDROME PIE MANO INH MULTILKINASA Eritema y edema difuso, simétrico Hiperqueratosis localizadas Daño ductal ecrino por excreción Defecto en la reparación de la QT endotelial por bloqueo PDGF Citotoxicidad inducida por la QT Degeneración vacuolar de la Dermatitis de interfase epidermis escasamente celular, Hiperqueratosis y acantosis queratinocitos necróticos, SMEE

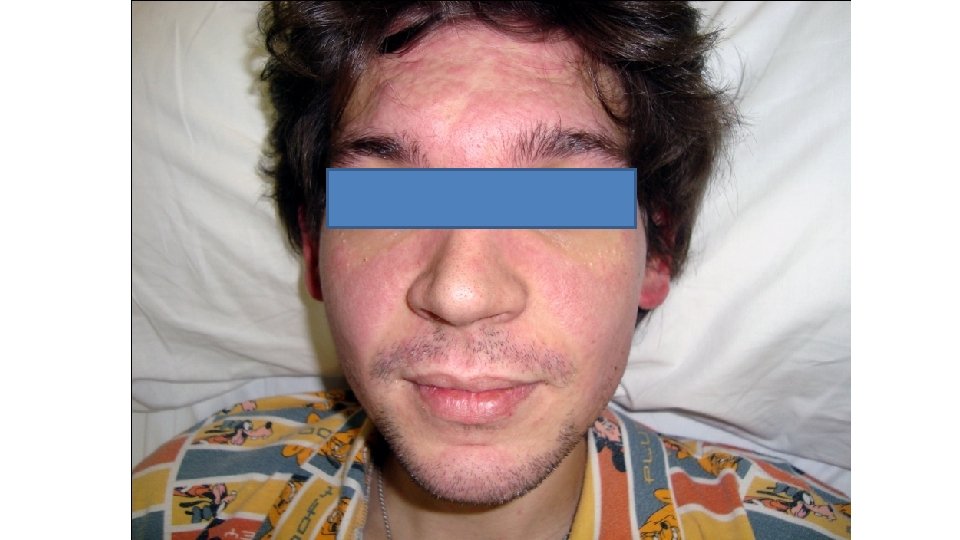
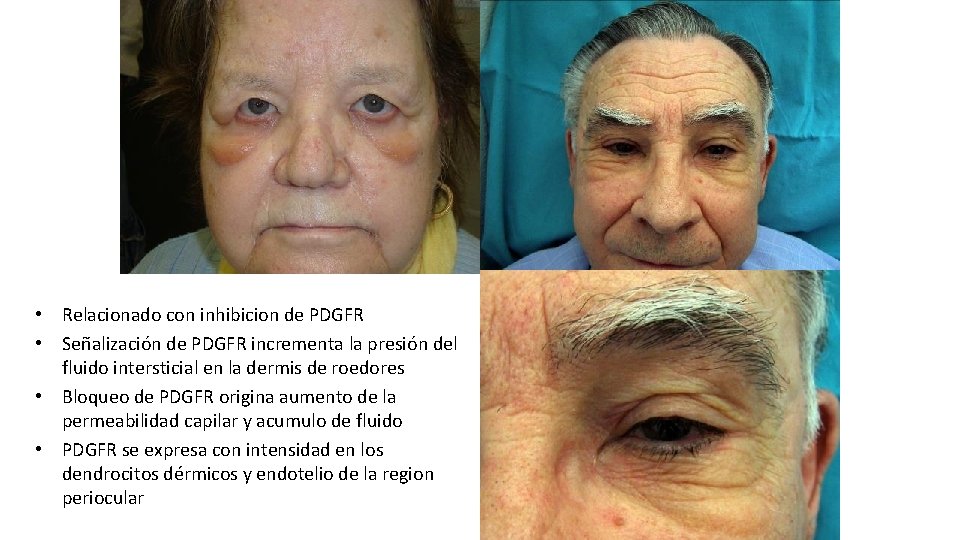
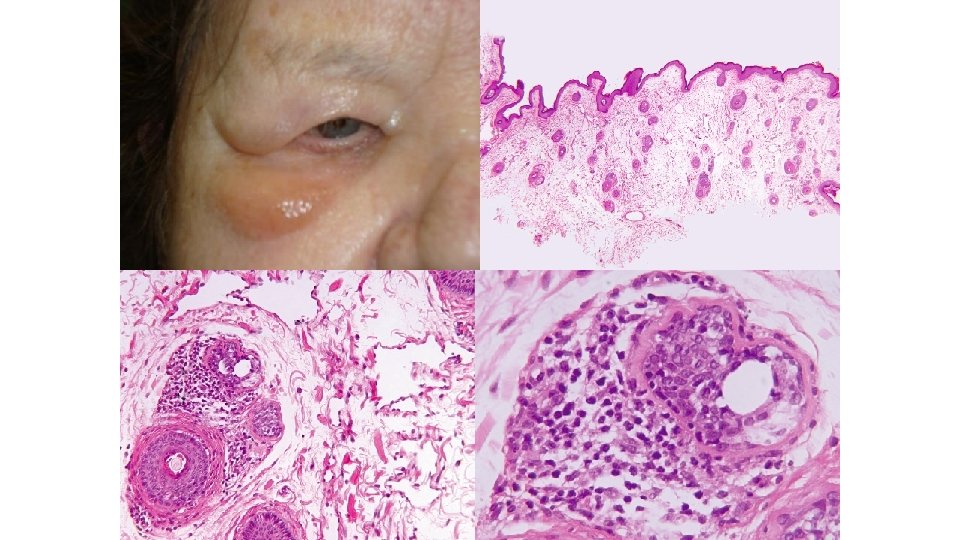
Edema por inhibidores multikinasa • Imatinib (70% de los pacientes), menos frecuente con sunitinib y sorafenib • Dosis-dependiente • Localización más frecuente: Periorbitaria • Máximo a los dos meses (1 -400 días) • Frecuentemente asociado a edema periférico J Ocul Pharmacol Ther 2003; 19(4): 371

• Relacionado con inhibicion de PDGFR • Señalización de PDGFR incrementa la presión del fluido intersticial en la dermis de roedores • Bloqueo de PDGFR origina aumento de la permeabilidad capilar y acumulo de fluido • PDGFR se expresa con intensidad en los dendrocitos dérmicos y endotelio de la region periocular


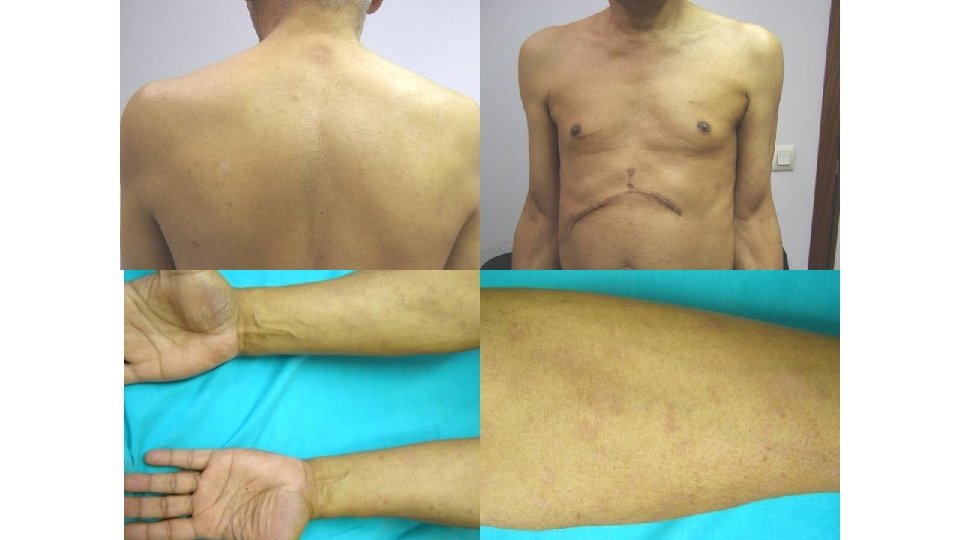
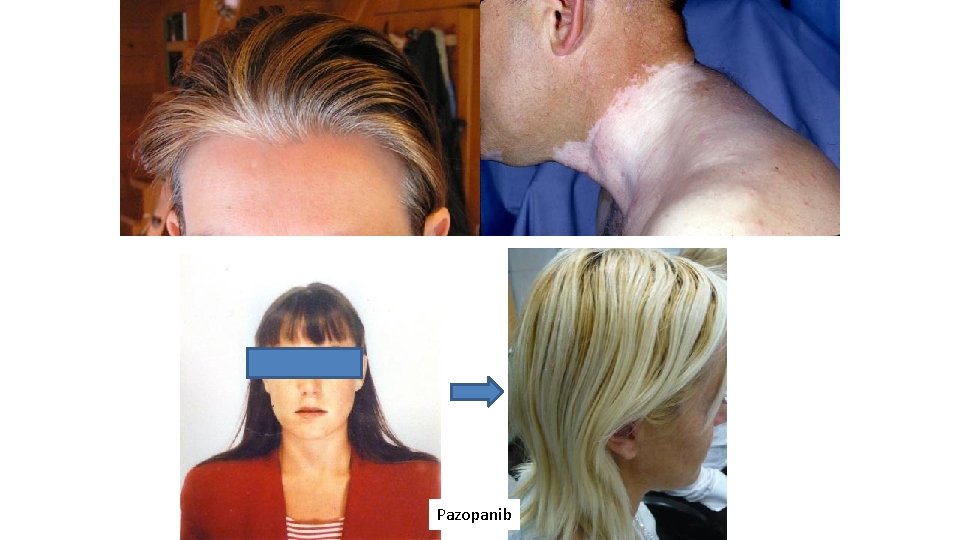
ALTERACIONES DE LA PIGMENTACIÓN • Por depóstito directo del fármaco – Coloración amarillenta: Sunitinib – Pigmentacion moteada: Vandetanib • Por alteraciones de la melanogénesis – Bloqueo de c. KIT, alteraciones en el pigmentación del pelo y piel




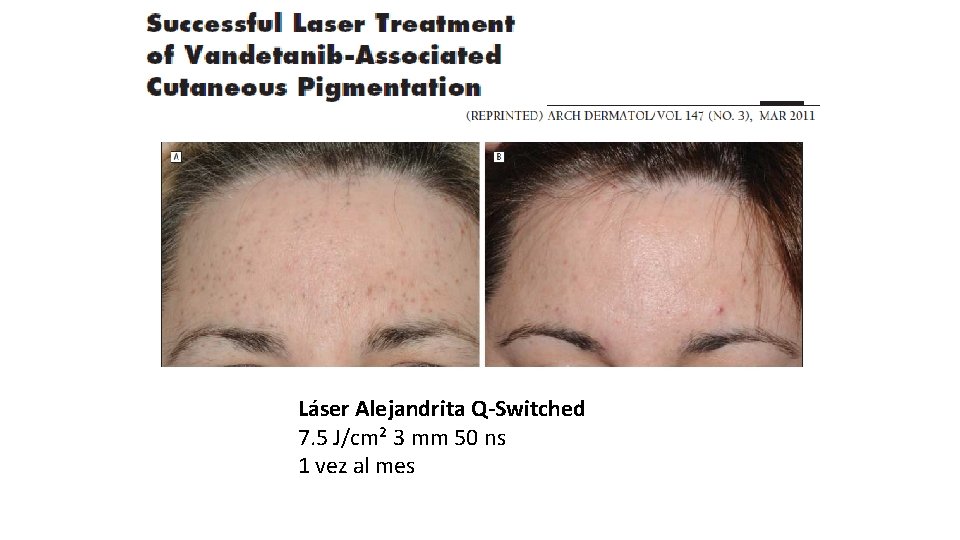
Láser Alejandrita Q-Switched 7. 5 J/cm² 3 mm 50 ns 1 vez al mes

Hipopigmentación por inh multikinasa �c-kit y su ligando stem cell factor están implicados en la melanogénesis, migración de melanomcitos y homeostasis de melanocitos �La inhibición de C-kit induce con frecuencia, incapacidad para bronceado, hipopigmentación, decoloración del pelo �Inducida por imatinib, sunitinib, sorafenib y pazopanib Leong KW et al. Imatinib causes hypopigmentation in the skin. Cancer 2004; 100: 2486

Pazopanib

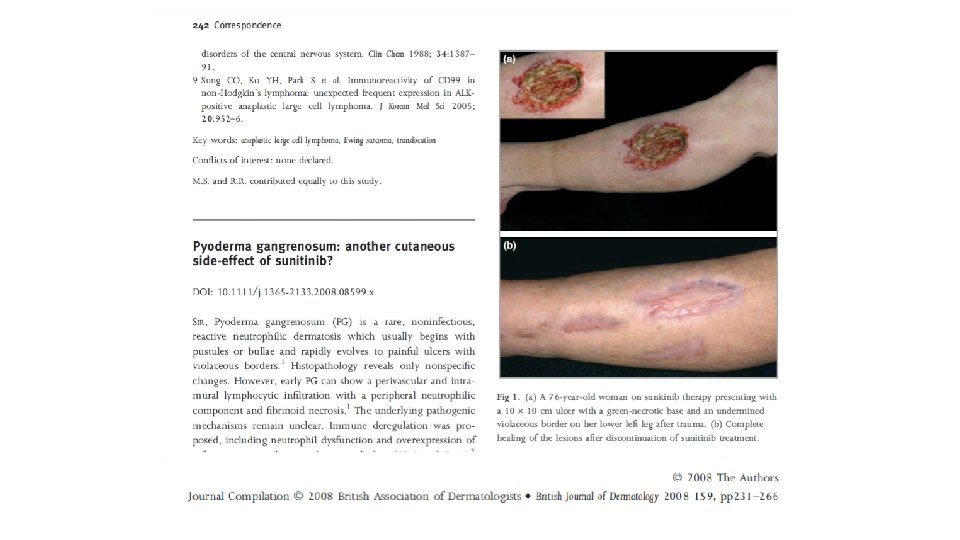
Otros efectos adversos • Pioderma gangrenoso • Pseudoporfiria • Hemorragias en astilla


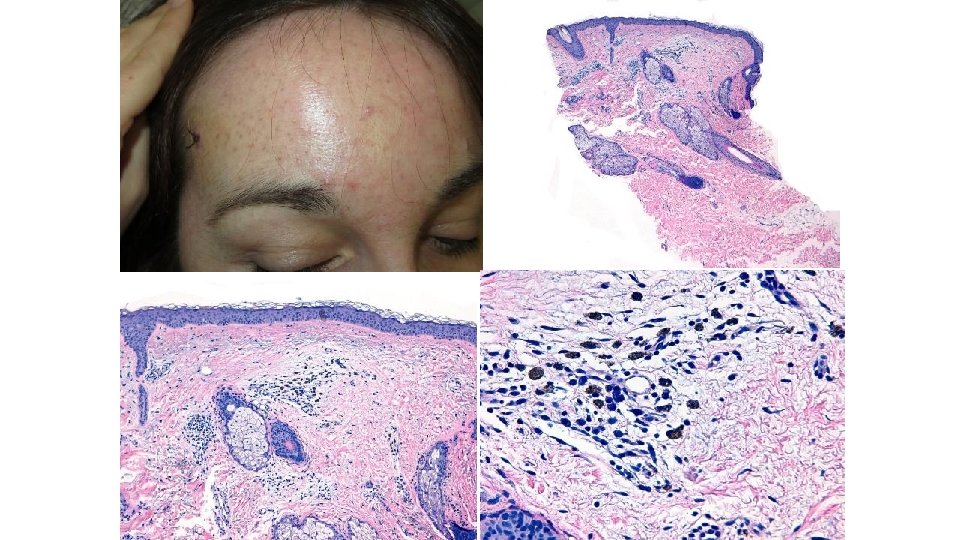
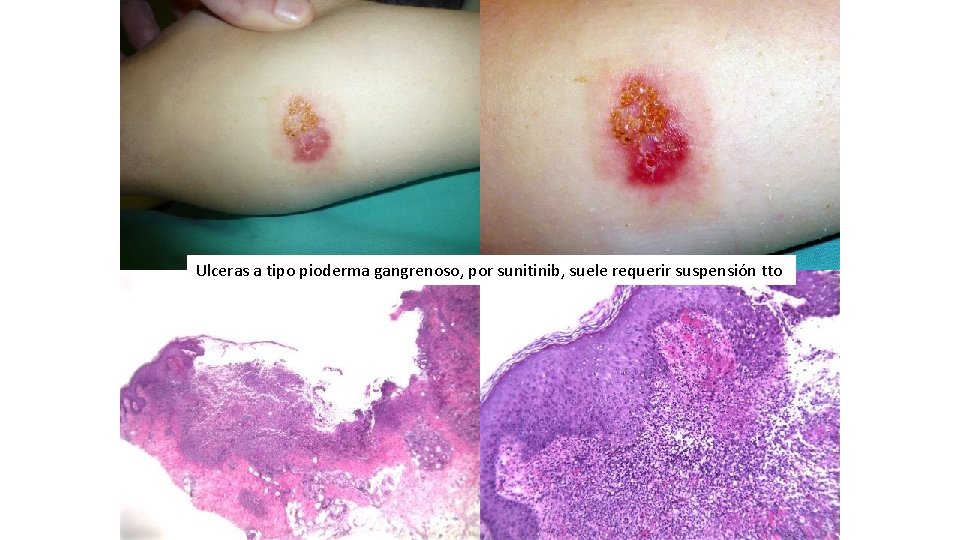
Ulceras a tipo pioderma gangrenoso, por sunitinib, suele requerir suspensión tto

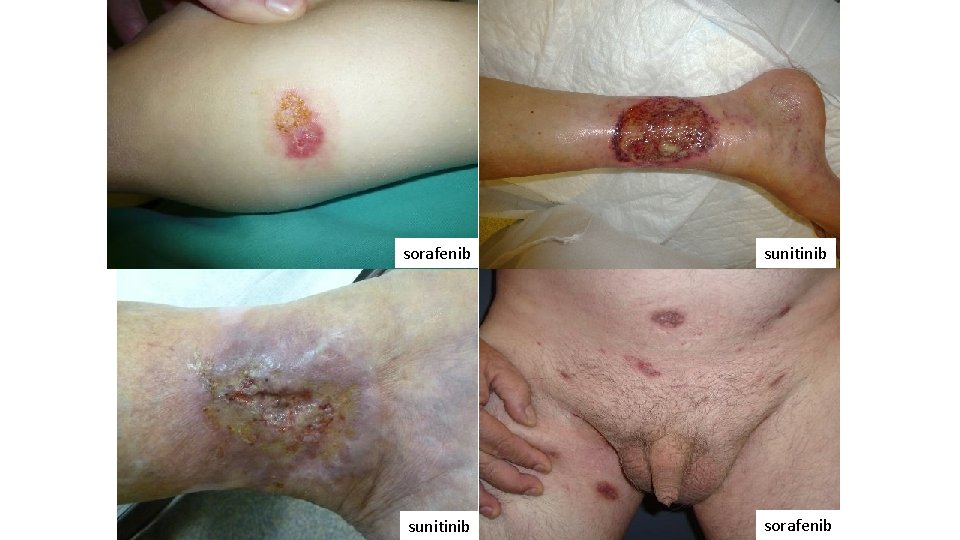
sorafenib sunitinib sorafenib

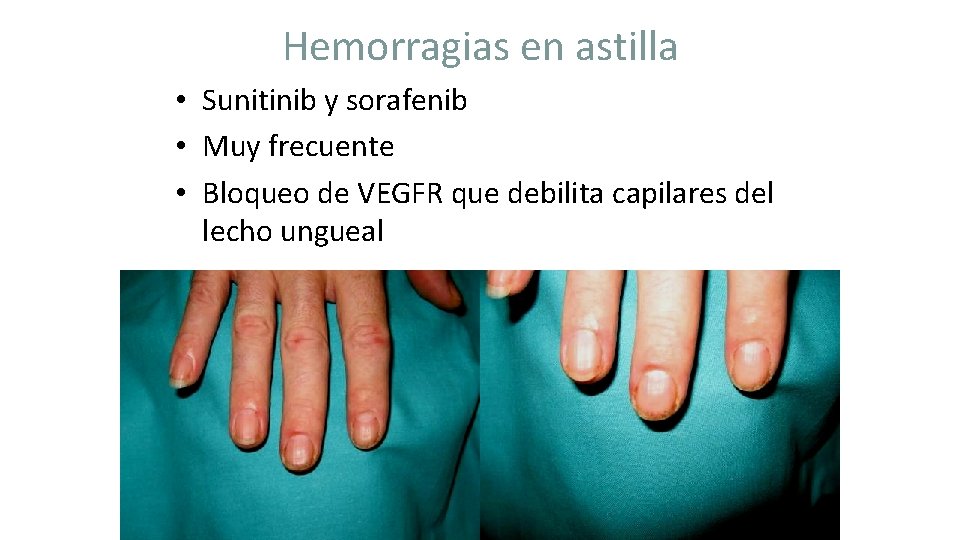
Hemorragias en astilla • Sunitinib y sorafenib • Muy frecuente • Bloqueo de VEGFR que debilita capilares del lecho ungueal

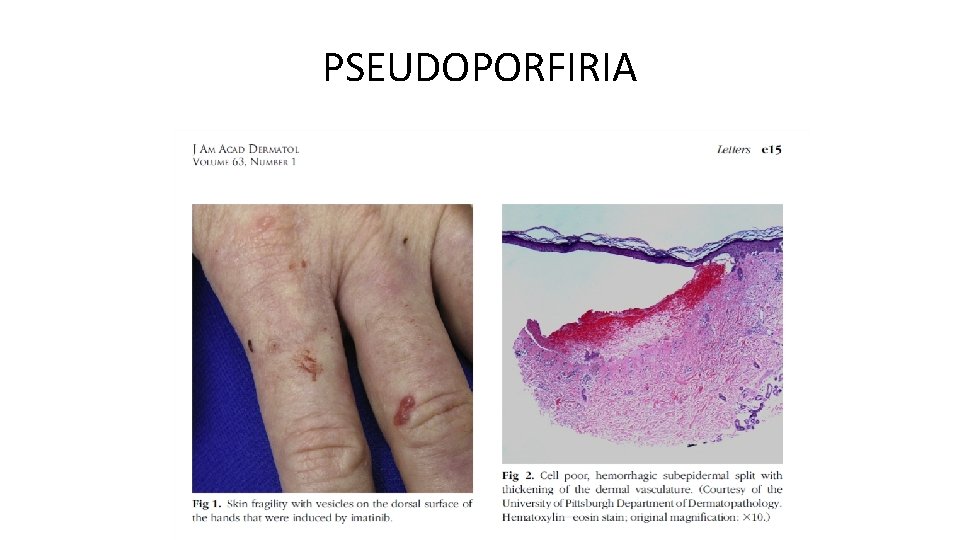
PSEUDOPORFIRIA

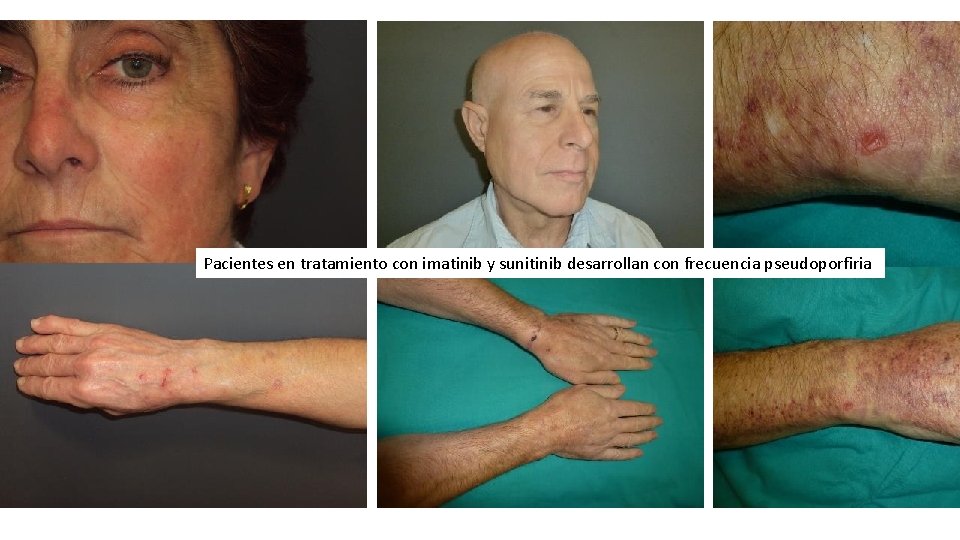
Pacientes en tratamiento con imatinib y sunitinib desarrollan con frecuencia pseudoporfiria



Inmunoterapia

Consideraciones generales • La inmunoterapia activa el sistema inmune: – Efecto antineoplásico – Efectos secundarios: contra cualquier parte del cuerpo • Requiere de una monitorización cuidadosa y unas medidas terapéuticas específicas

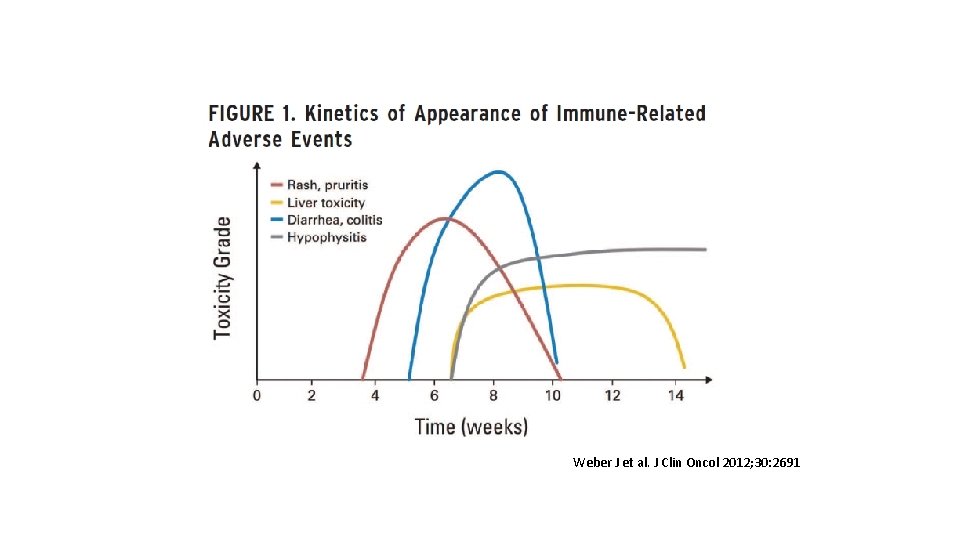
Consideraciones generales • Los efectos secundarios pueden aparecer en cualquier momento, aunque algunos suelen aparecer al inicio (pej: cutáneos), otros son más tardíos (pej: meses, tiroides) • Correlación con la respuesta al tratamiento (no corroborada de forma contundente) • La ausencia de efectos secundarios no implica ausencia de respuesta al tratamiento • Las toxicidades son en su mayoría reversibles si se tratan de forma precoz y apropiada pero pueden ser letales si pasan desapercibidas

Generalidades del control clínico de los efectos 2 os • Tratamiento estándar: inmunosupresores (+/-alteración tratamiento): – corticoides, anti TNF-α (infliximab), micofenolato mofetilo. • La inmunosupresión producida no modifica el efecto terapéutico del tratamiento inmunológico.

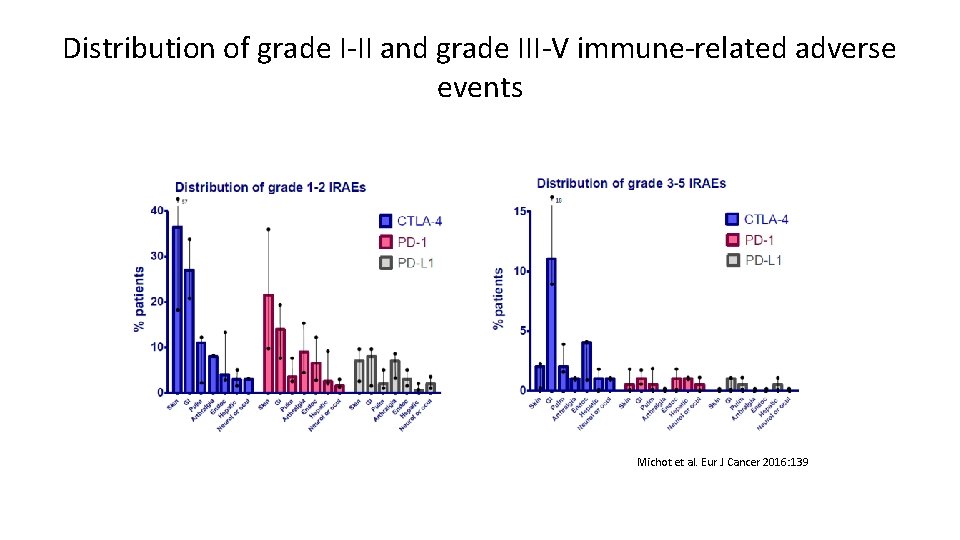
Distribution of grade I-II and grade III-V immune-related adverse events Michot et al. Eur J Cancer 2016: 139

Weber J et al. J Clin Oncol 2012; 30: 2691

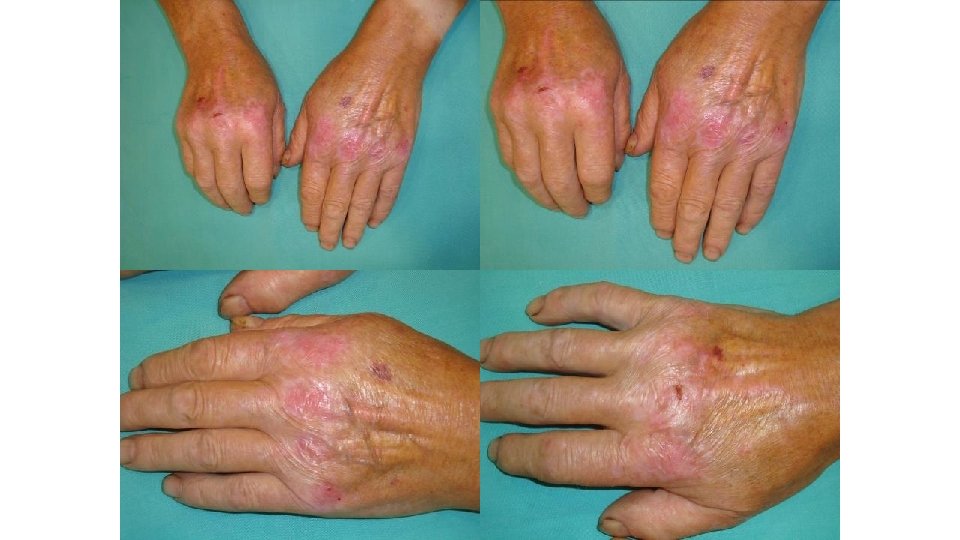
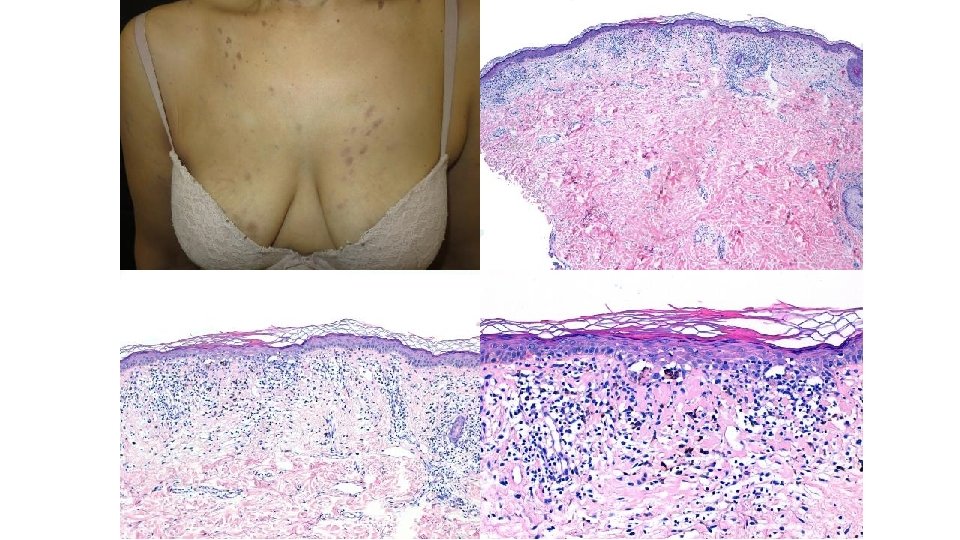
Toxicidad cutánea: rash/erupción • Ipilimumab: – 50% – Mediana de inicio: 3 semanas (hasta 17 sem) – Erupción generalmente leve tras 1 a/2 a dosis (+/- prurito, quemazón) • Síndrome de Stevens-Johnson y necrólisis epidérmica tóxica <1% • Anti-PD-1 – 50% – Erupción liquenoide

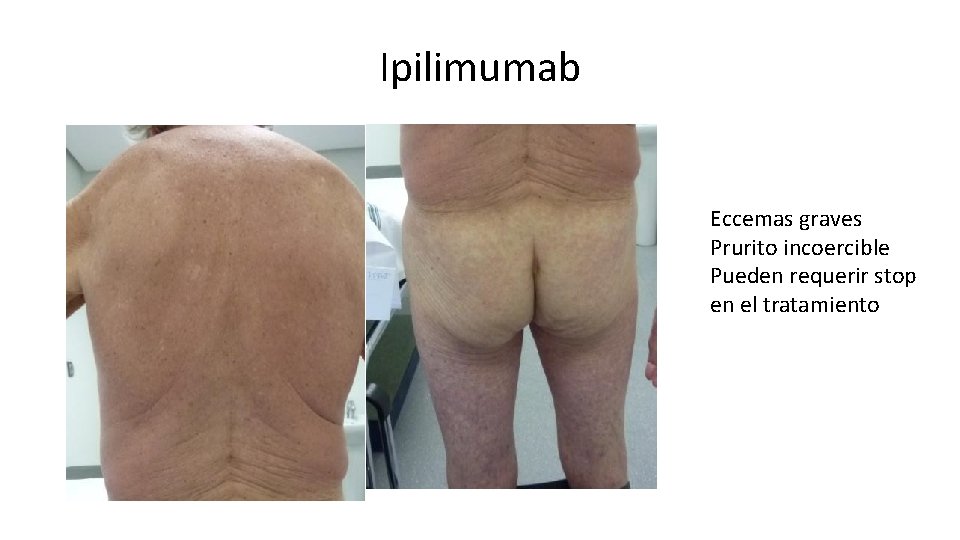
Ipilimumab Eccemas graves Prurito incoercible Pueden requerir stop en el tratamiento

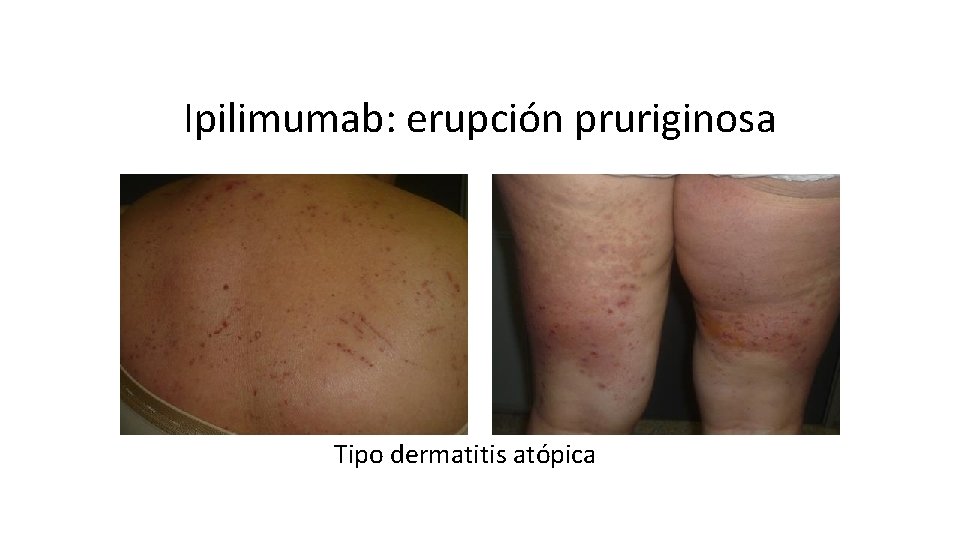
Ipilimumab: erupción pruriginosa Tipo dermatitis atópica

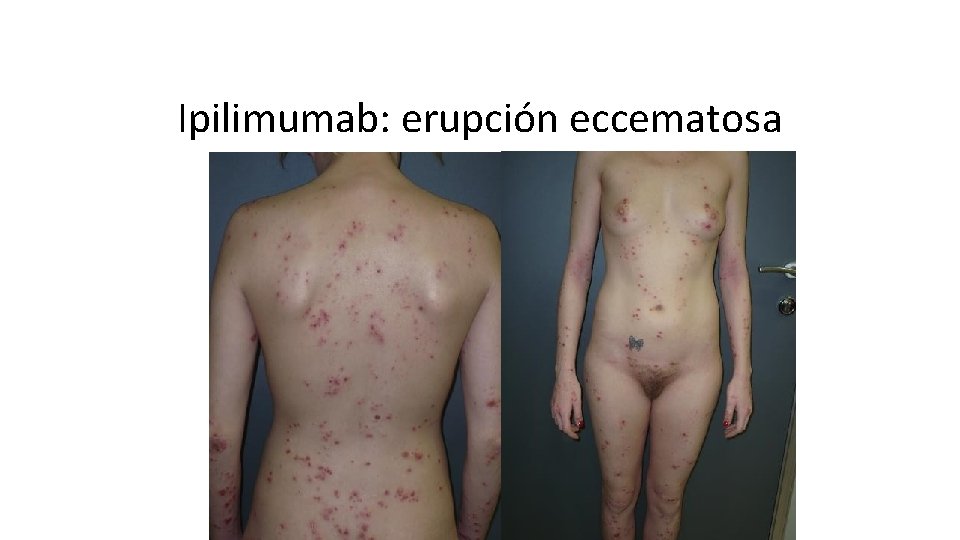
Ipilimumab: erupción eccematosa

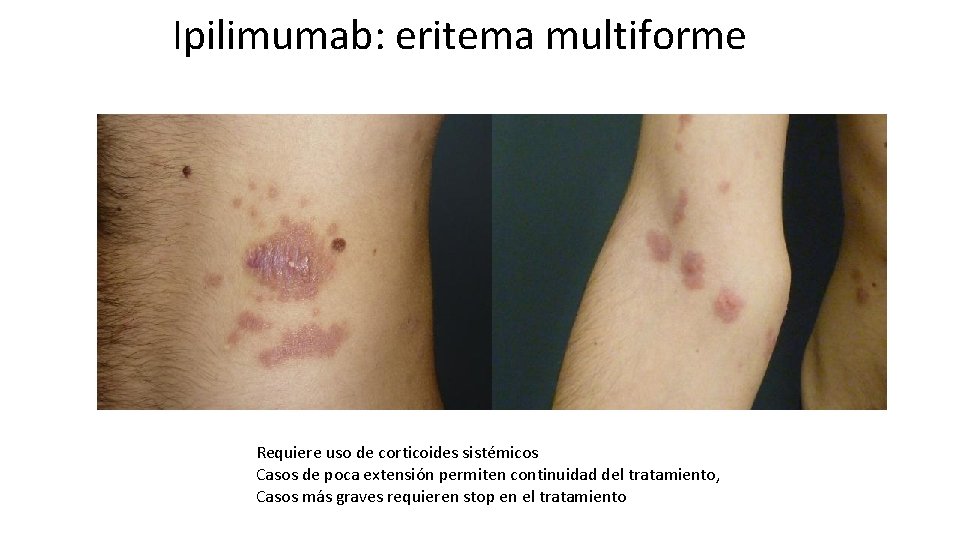
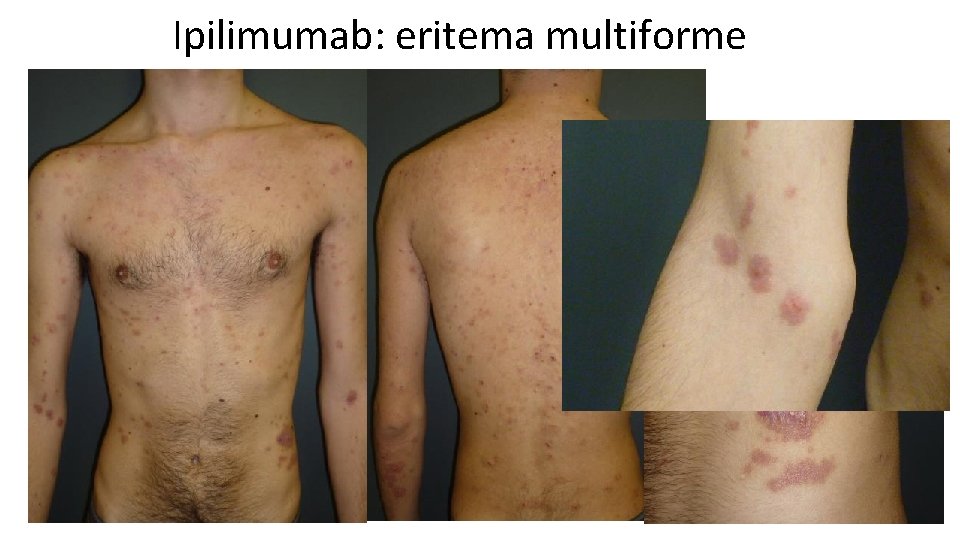
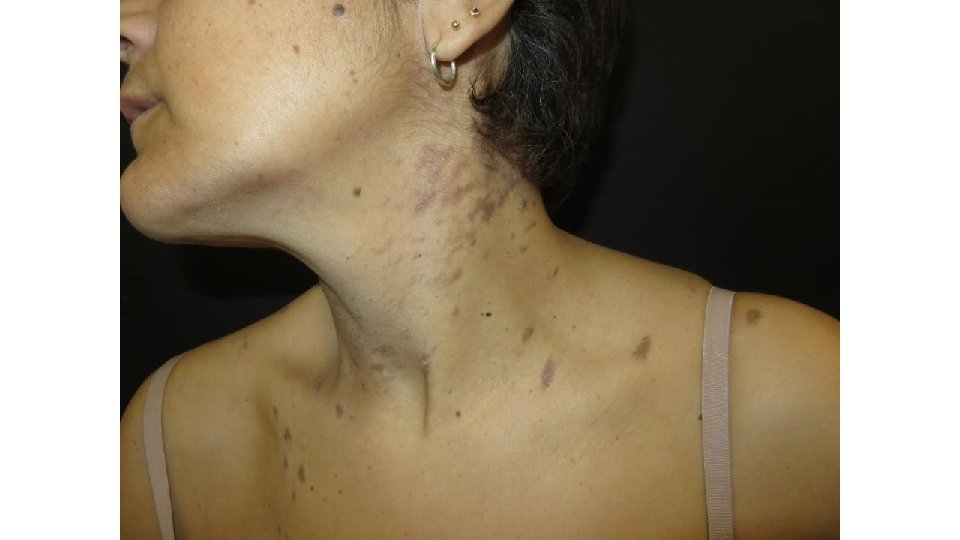
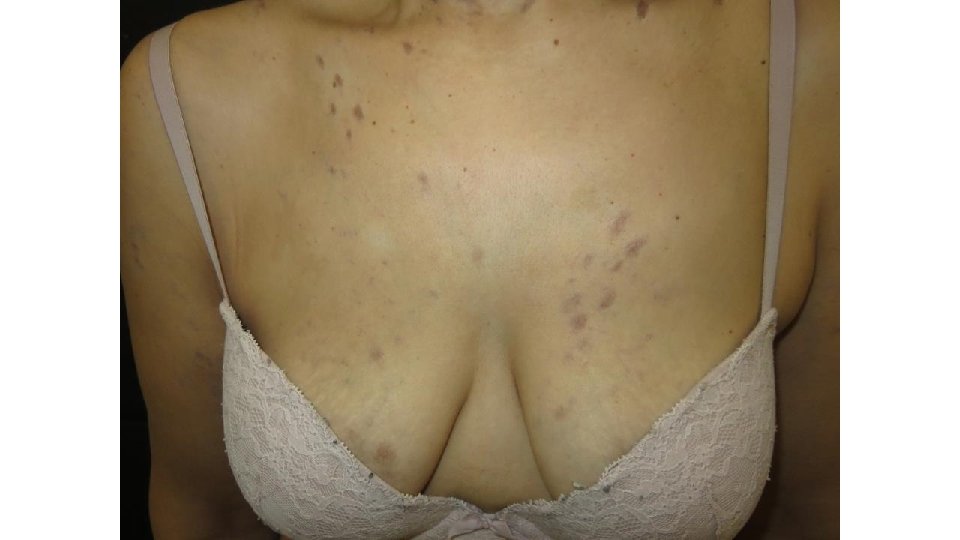
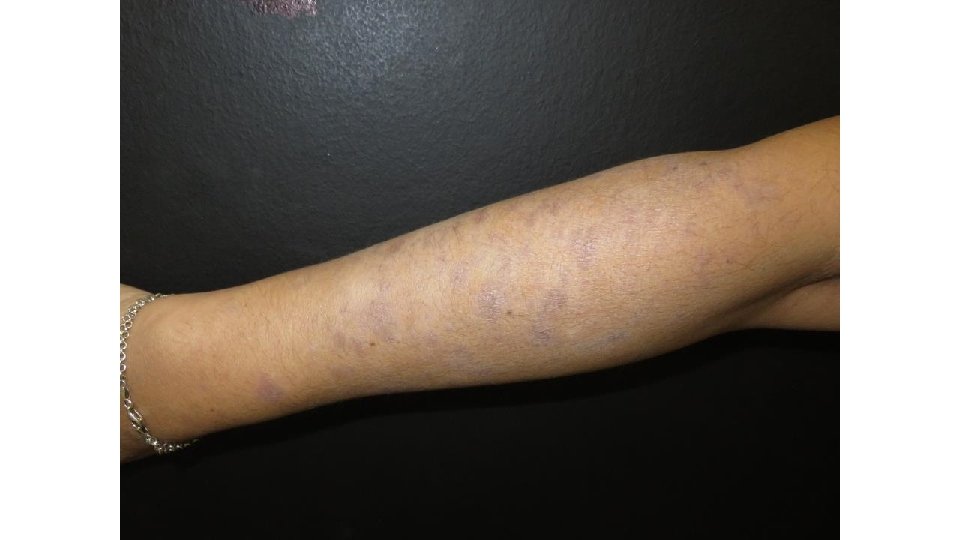
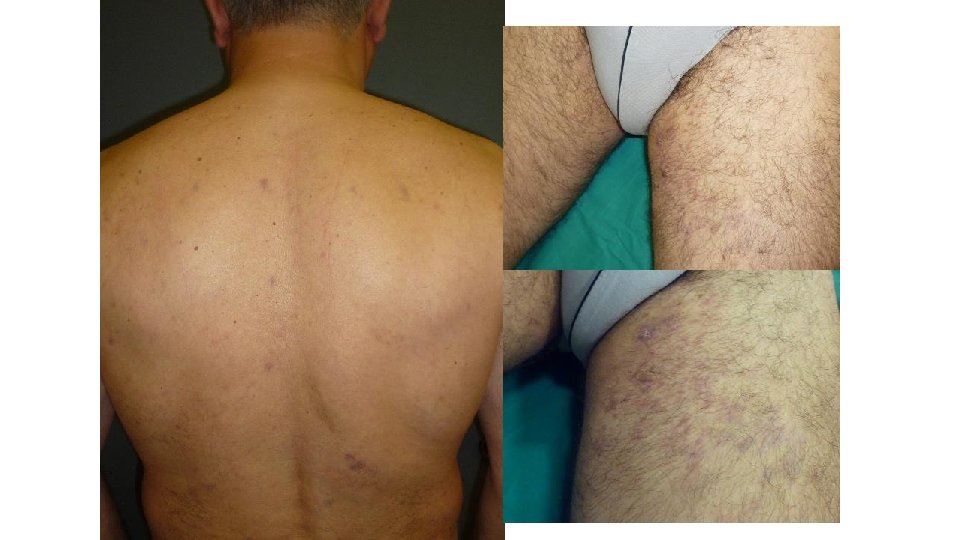
Ipilimumab: eritema multiforme Requiere uso de corticoides sistémicos Casos de poca extensión permiten continuidad del tratamiento, Casos más graves requieren stop en el tratamiento

Ipilimumab: eritema multiforme

Efectos cutáneos del tratamiento con anti-PD-1 • N = 82 pacientes • 49% pacientes desarrollaron lesiones cutáneas • Más frecuentes: – Reacciones liquenoides (17%) – Eccema (17%) – Vitíligo (15%) • Dependientes del tiempo (aumentan con el tiempo) Hwang SJ et al. J Am Acad Dermatol. 2016; 74: 455

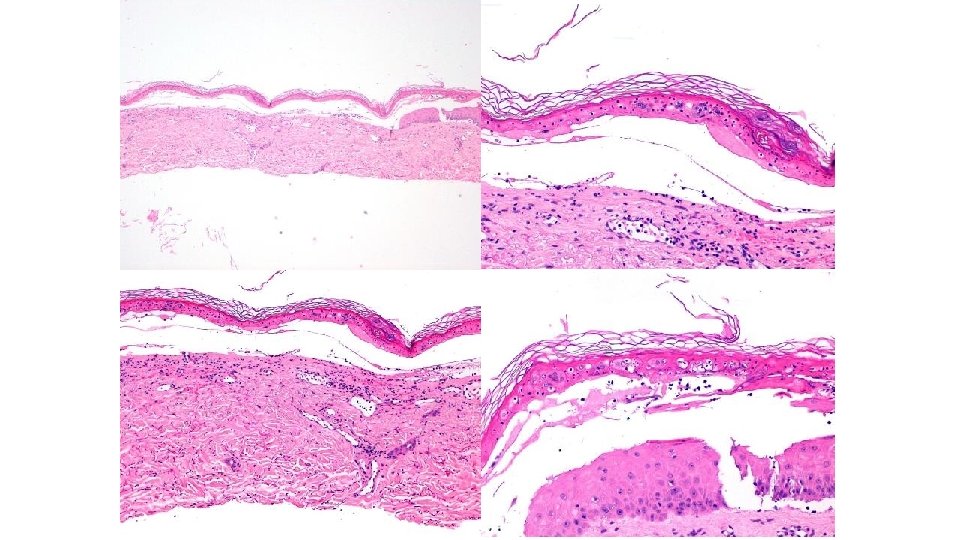
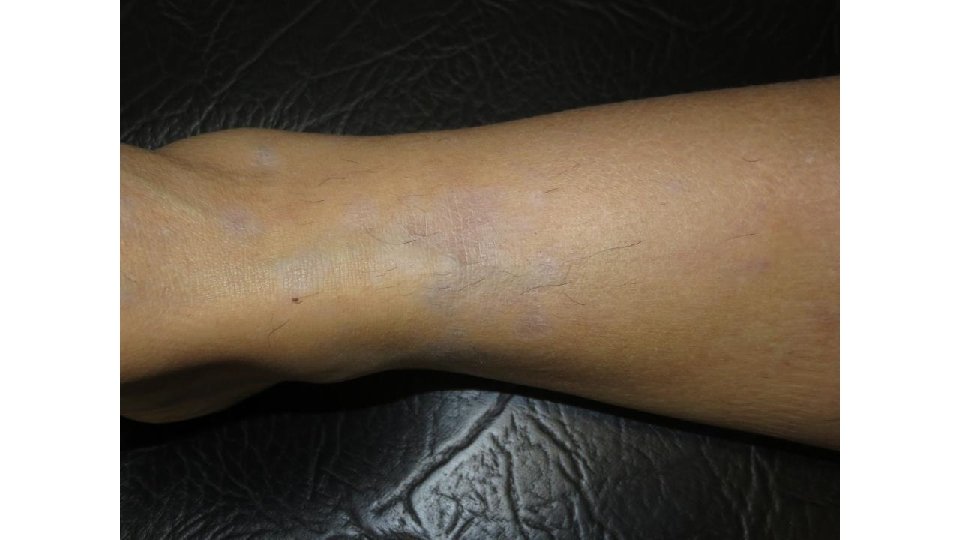
Reacciones liquenoides • Exantema máculo-papular, eritemato-violáceo – Variable: mínimas pápulas descamativas a placas o ampollas – La mucosa oral no se suele afectar • 17% • No influye edad, sexo ni tratamiento previo con ipilimumab • Histología (immunofluorescencia, si vesículas) Hwang SJ et al. J Am Acad Dermatol. 2016; 74: 455







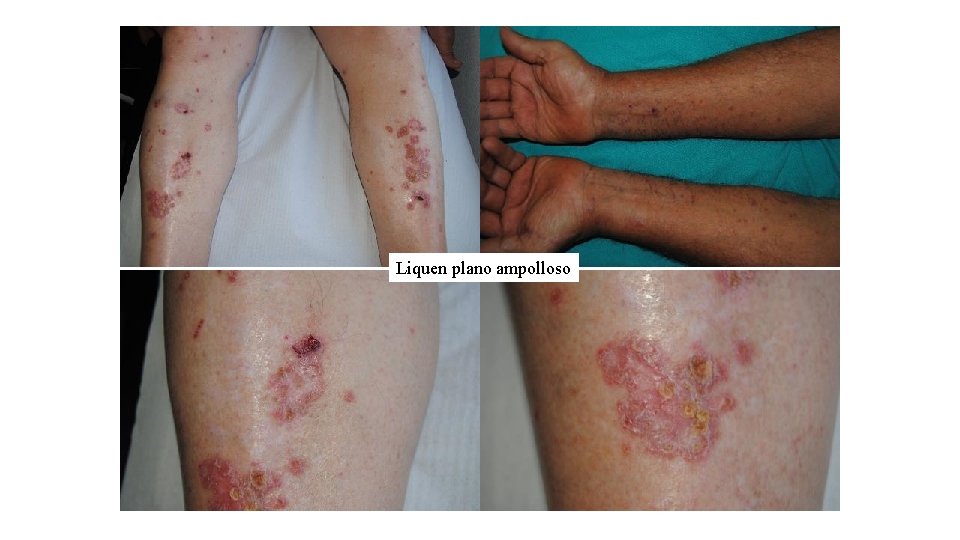
Liquen plano ampolloso

Eccema • 17% • Algunas pueden ser realmente reacciones liquenoides – El estudio histológico podría ser necesario en caso de duda • No aumenta en relación con la edad, el sexo ni el uso previo de ipilimumab Hwang SJ et al. J Am Acad Dermatol. 2016; 74: 455

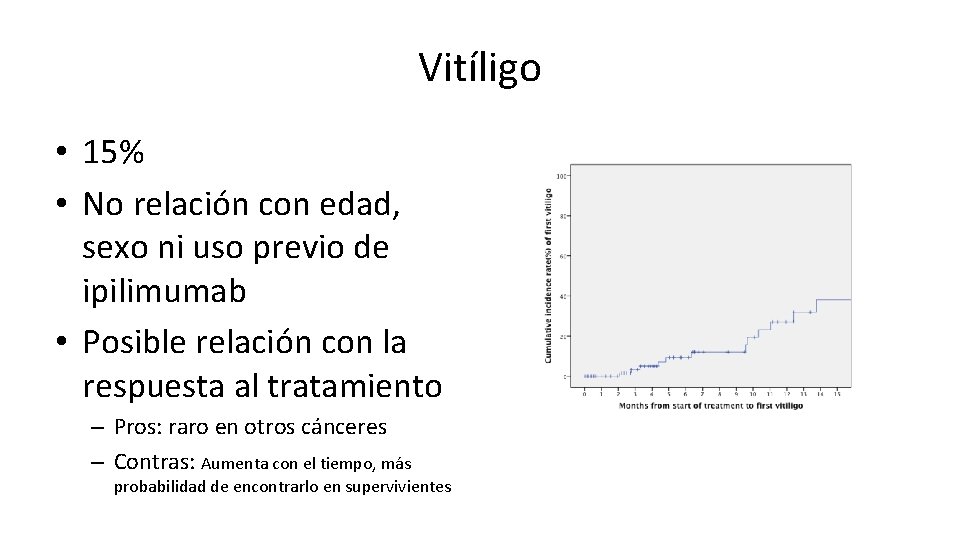
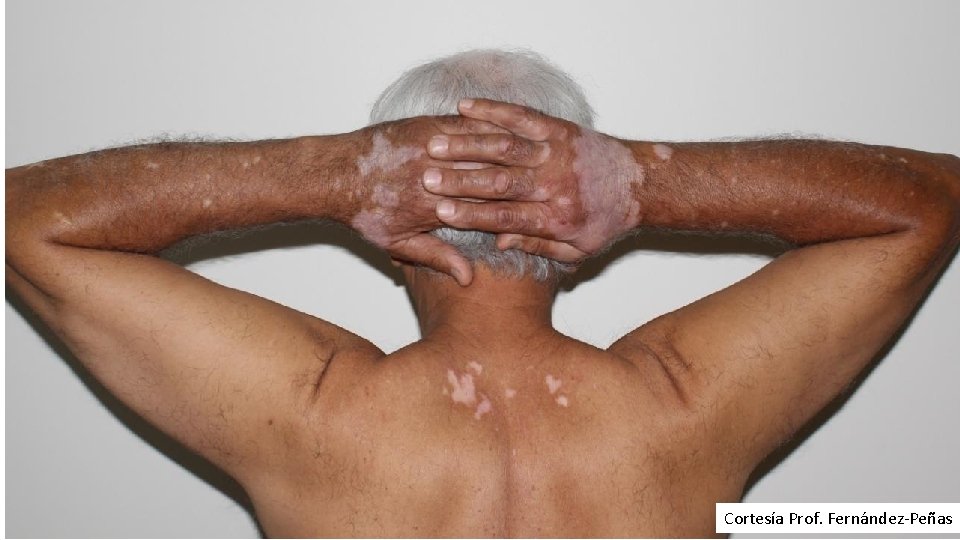
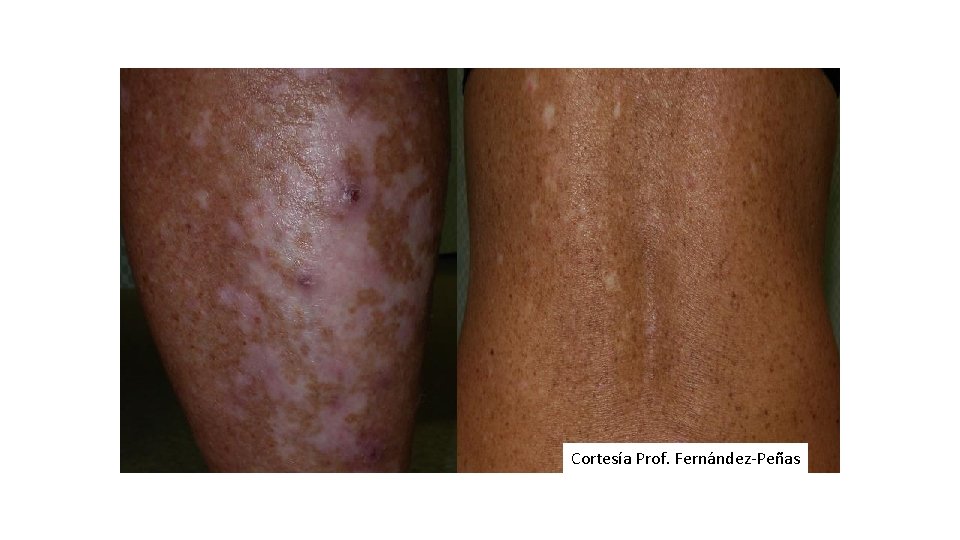
Vitíligo • 15% • No relación con edad, sexo ni uso previo de ipilimumab • Posible relación con la respuesta al tratamiento – Pros: raro en otros cánceres – Contras: Aumenta con el tiempo, más probabilidad de encontrarlo en supervivientes

Cortesía Prof. Fernández-Peñas

Cortesía Prof. Fernández-Peñas

os / s a m er ñ a p ac r G ¡ co ias !

OSANMARTINJ@GMAIL. COM