TIPMP et oprabilit quelle imagerie la plus performante

TIPMP et opérabilité : quelle imagerie la plus performante Marie-Pierre Vullierme Radiologie Hôpital Beaujon
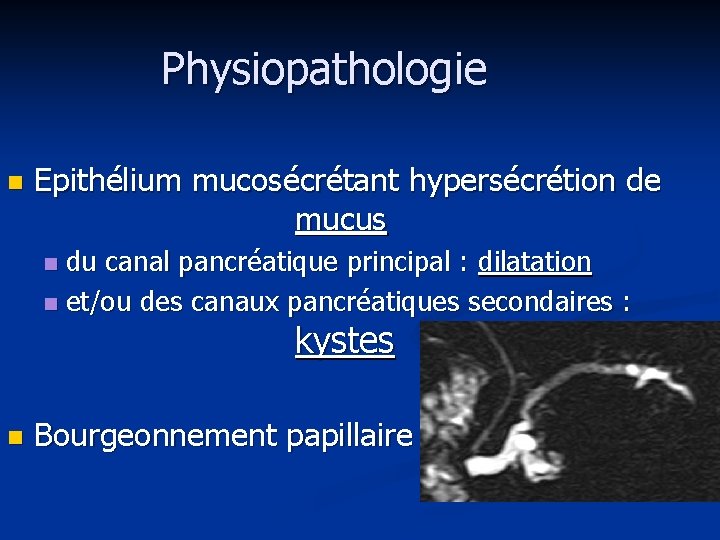
Physiopathologie n Epithélium mucosécrétant hypersécrétion de mucus du canal pancréatique principal : dilatation n et/ou des canaux pancréatiques secondaires : n kystes n Bourgeonnement papillaire

Diagnostic positif n Imagerie canalaire en coupes : TDM, IRM ne voit que la dilatation par le mucus n Si bénin pas de lésion tissulaire intracanalaire visible n ne voit pas la muqueuse
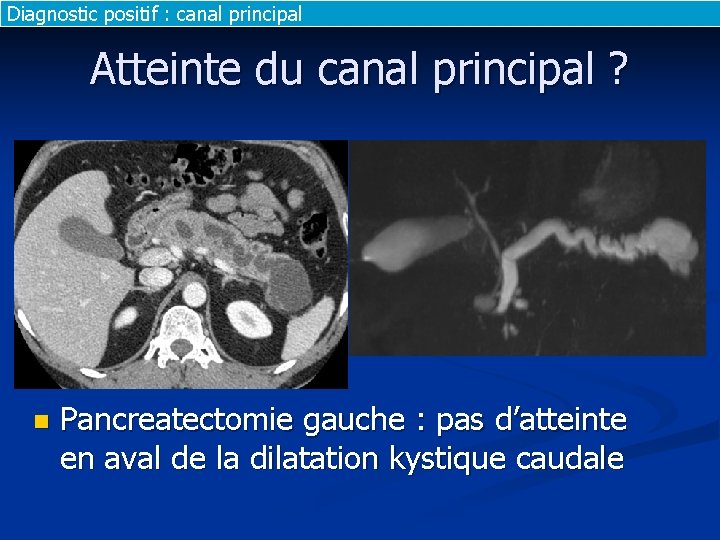
Diagnostic positif : canal principal Atteinte du canal principal ? n Pancreatectomie gauche : pas d’atteinte en aval de la dilatation kystique caudale

Diagnostic positif n dilatation canalaire n Canal principal n Canaux secondaires = « kystes » branchés

Diagnostic positif Atteinte du canal principal TDM dilatation régulière n > 6 mm n sans sténose n n sans dilatation passive des canaux secondaires
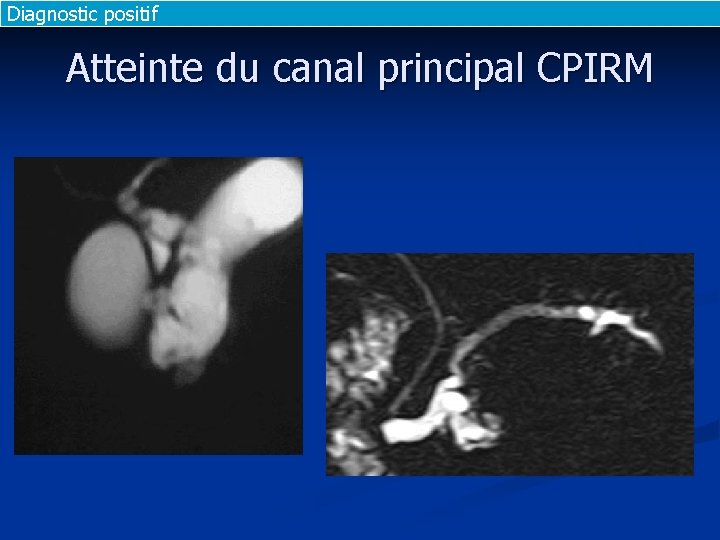
Diagnostic positif Atteinte du canal principal CPIRM
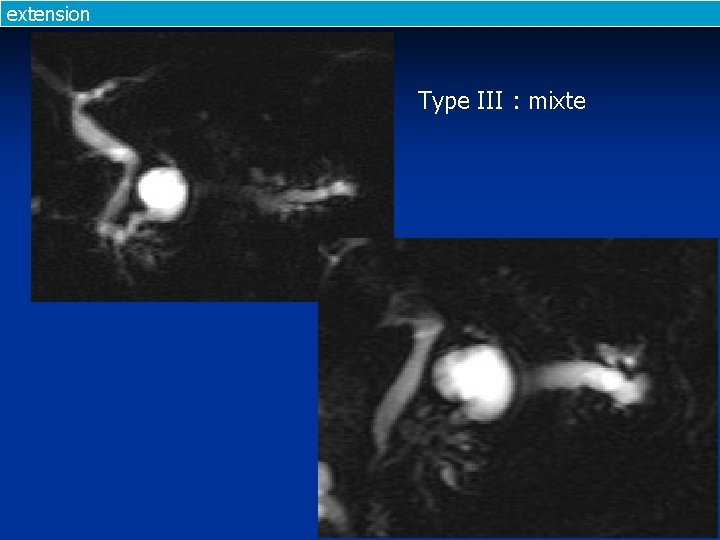
extension Type III : mixte

Diagnostic positif Canaux secondaires = « kystes » facile n Kyste typiquement relié au canal principal : «branch duct » n Multiple : CPIRM le plus sensible Walters, J gastrointest Surg 2008
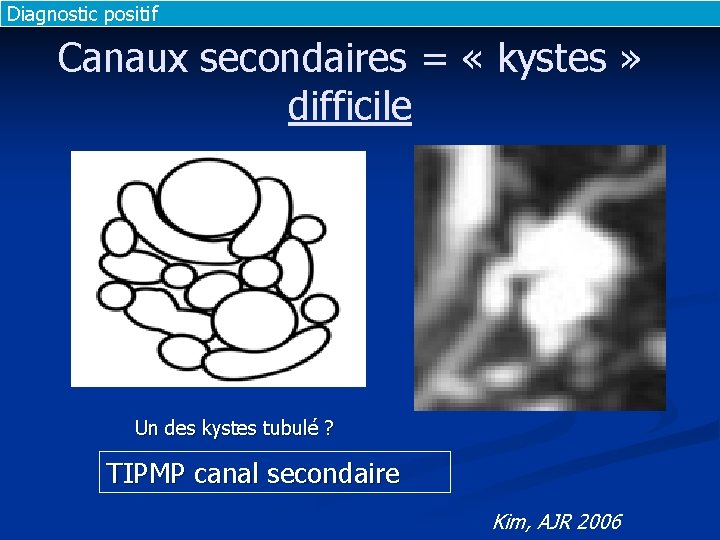
Diagnostic positif Canaux secondaires = « kystes » difficile Un des kystes tubulé ? TIPMP canal secondaire Kim, AJR 2006
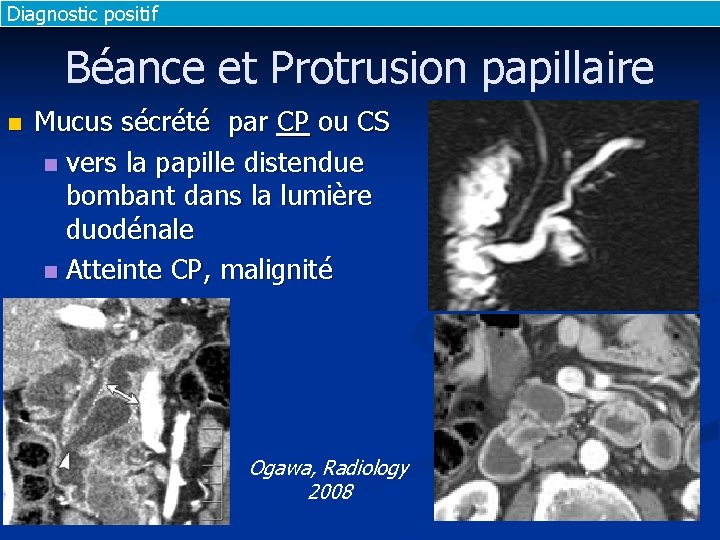
Diagnostic positif Béance et Protrusion papillaire n Mucus sécrété par CP ou CS n vers la papille distendue bombant dans la lumière duodénale n Atteinte CP, malignité Ogawa, Radiology 2008

Diagnostic positif Béance et Protrusion papillaire Ogawa, Radiology 2008

extension Classification et extension : CPIRM mieux que TDM n Extension canaux secondaires n kystes branchés 73%/18% n Multifocale 72%/50% (101/43) Walters, J gastrointest Surg 2008 Extension : sens 100%, spé 94% n Localisation : sens 87%, spé 56% n Pilleul, J Magn Reson Imaging 2005
extension

extension Topographie des lésions n Canaux secondaires : n Uncus : 52% Tête : 28 % n Corps : 8 % n Queue : 12 % n Fukukura AJR 2000

Classification OMS n TIPMP bénigne : n hyperplasie simple (adénome, G 1) et n dysplasie modérée (tumeur borderline, G 2) n TIPMP maligne : n carcinome in situ (dysplasie de haut grade, G 3) et n carcinome invasif.

Muqueuse : 3 Phénotypes possibles n Biliopancréatique n Intestinal n Gastrique Risque de dégénérescence croissant Furukawa, virchows arch 2005

Pronostic et histologie n n n Gastrique et intestinal : meilleur pronostic Intestinal et pancréatobiliaire : n freq dégénérescence idem, n Intestinal : moins d’invasif n Pancréatobiliaire invasive : mauvais pronostic Répartition : n 61 : 24 gastriques, 22 intestinales, 12 pancréatobiliaires n 283 : 134 gastriques, 101 intestinales, 19 Takasu, pancreas 2010 pancréatobiliaires Furukawa, Gut 2011

Pronostic et histologie : n Gastrique Bénin n Canaux secondaires n Bon pronostic n n Intestinal Malin n Canal principal n Mauvais pronostic n Ishida, pancreas 2007 Furukawa, Gut 2011
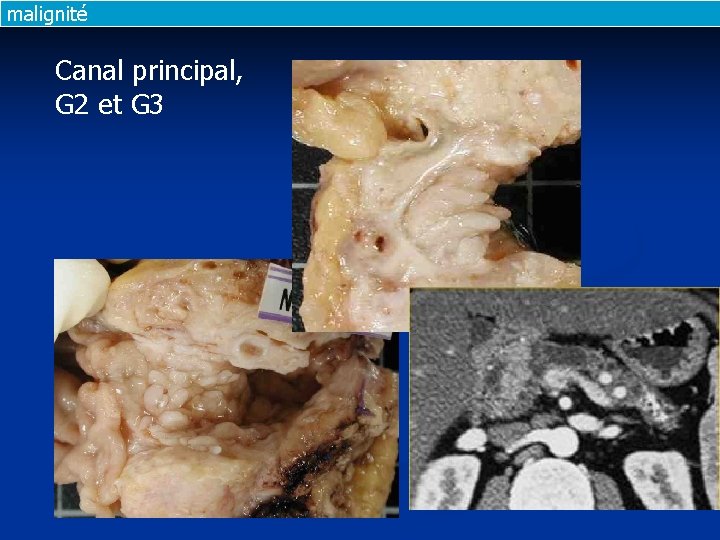
malignité Canal principal, G 2 et G 3
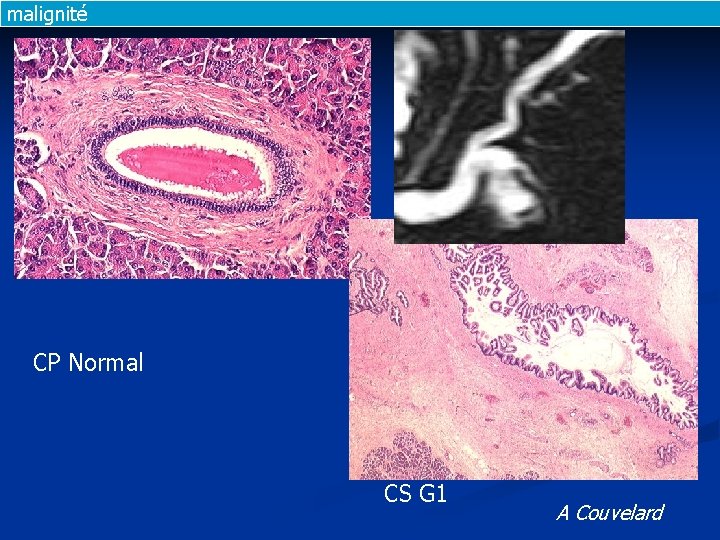
malignité CP Normal CS G 1 A Couvelard
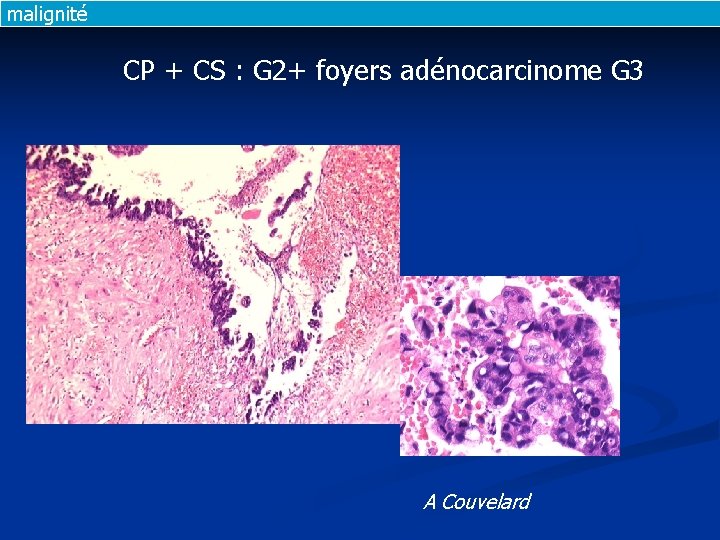
malignité CP + CS : G 2+ foyers adénocarcinome G 3 A Couvelard
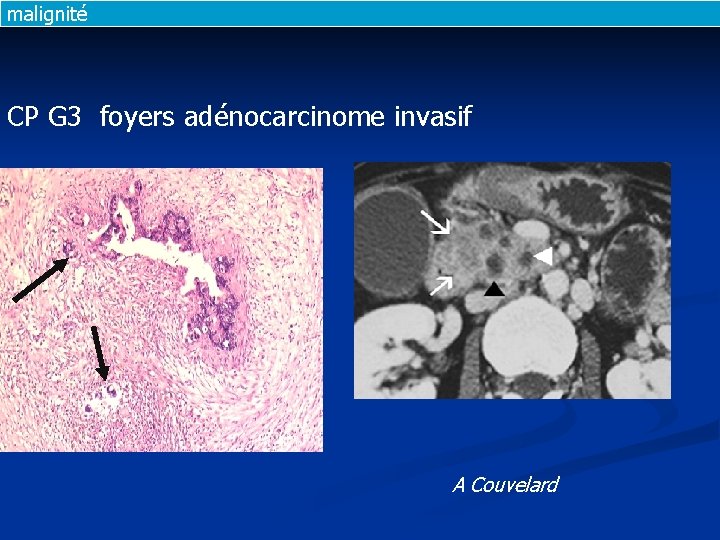
malignité CP G 3 foyers adénocarcinome invasif A Couvelard

malignité Malignité n Signes directs : la tumeur tissulaire n Carcinome in situ ou invasif n Signes indirects n Taille de la dilatation ? n Canal principal ou canaux secondaires

malignité Signes directs et/ou indirects ? n=150 n Canal principal : direct et indirect n Atteinte du CP (dilatation> 6 mm) n Diamètre > 10 mm n ou bourgeon + ou- cytologie n Masse adjacente Schmidt, Ann Surg 2007
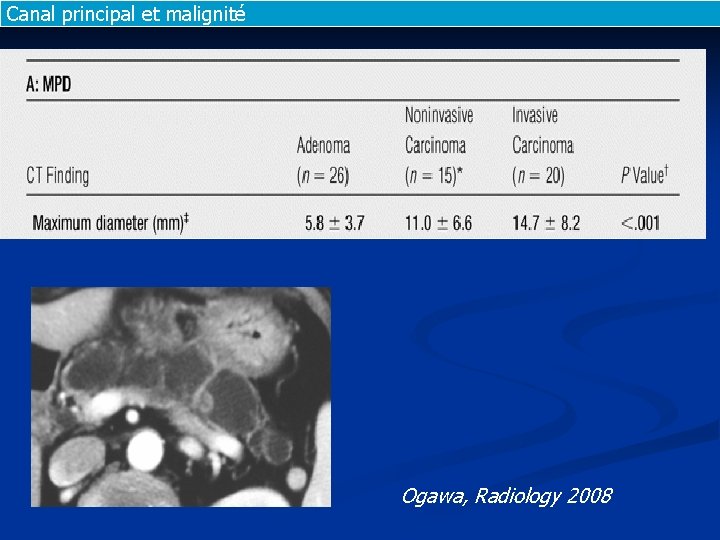
Canal principal et malignité Ogawa, Radiology 2008

Canal principal et malignité n Diamètre : IRM malin >18 mm n bénin ou borderline G 2 >11 mm (P =. 038). n La topographie de la dilatation maximale ne prédit pas le lieu de dégénérescence n Mais la prise de contraste en IRM n spé 74% (autre = inflammation) n pour diam moy CP 14 mm n Manfredi R , Radiology 2009

Canal principal et malignité Canal Principal : prise de contraste en IRM Manfredi R , Radiology 2009
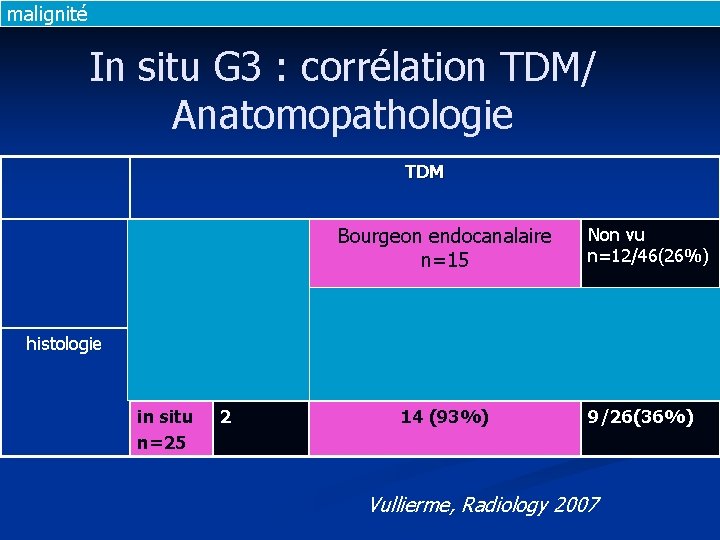
malignité In situ G 3 : corrélation TDM/ Anatomopathologie TDM Masse n=19 histologie Invasif n=21 17 (81%) in situ n=25 2 Bourgeon endocanalaire n=15 CP CS Mixte 1 0 0 14 (93%) Non vu n=12/46(26%) 3/21(14%) 9/26(36%) Vullierme, Radiology 2007
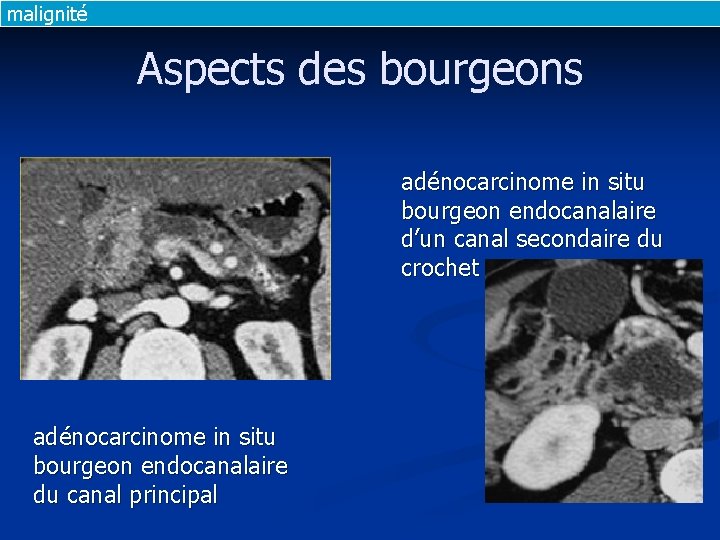
malignité Aspects des bourgeons adénocarcinome in situ bourgeon endocanalaire d’un canal secondaire du crochet adénocarcinome in situ bourgeon endocanalaire du canal principal
malignité
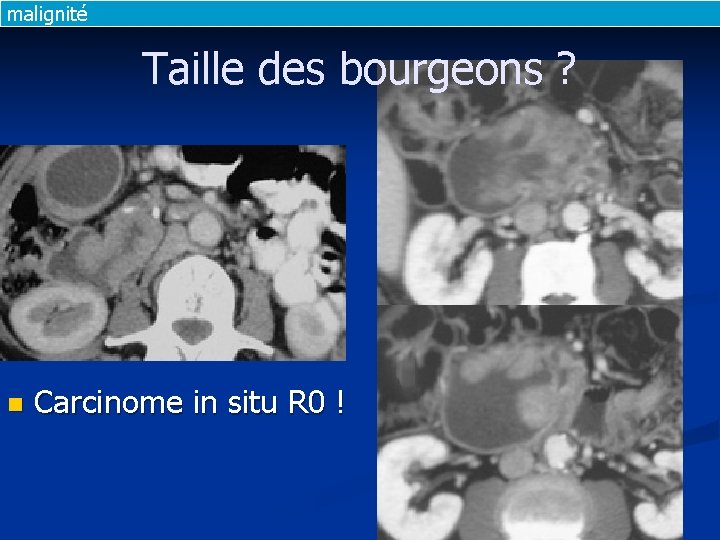
malignité Taille des bourgeons ? n Carcinome in situ R 0 !

Malignité : bourgeon Pas de corrélation de l’imagerie en coupe ou EE et l’anatomopathologie lésion par lésion n Ni sur la prise de contraste n Mais corrélation taille de la lésion / invasion n Ogawa, Radiology 2008

malignité Invasif : corrélation TDM/ Anatomopathologie TDM Masse n=19 histologie Invasif n=21 17 (81%) in situ n=25 2 Bourgeon endocanalaire n=15 CP CS Mixte 1 0 0 14 (93%) Non vu n=12/46(26%) 3/21(14%) 9/26(36%) Vullierme, Radiology 2007
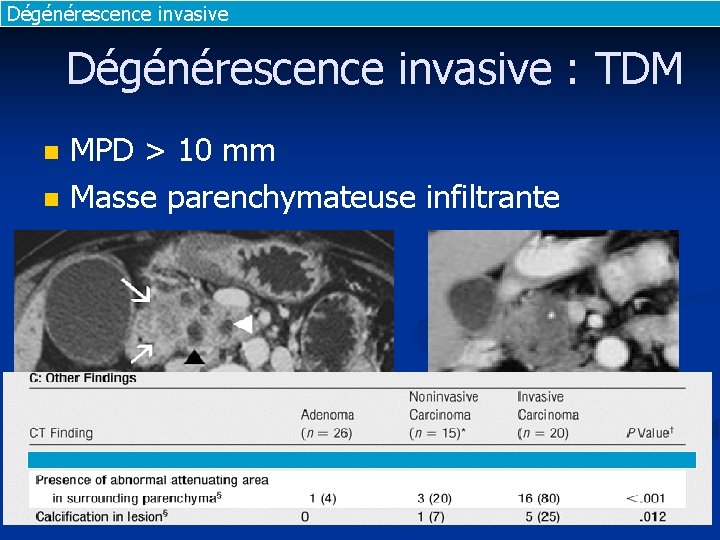
Dégénérescence invasive : TDM n n MPD > 10 mm Masse parenchymateuse infiltrante Vullierme, Radiology 2007 Ogawa, Radiology 2008

Dégénérescence invasive : TDM n n Nodule > 6 mm et hypodensité au contact Malignité : n n Sens 83, spé 81, précision 82 Invasif : n Sens 90, spé 88, précision 89 Vullierme, Radiology 2007 Ogawa, Radiology 2008
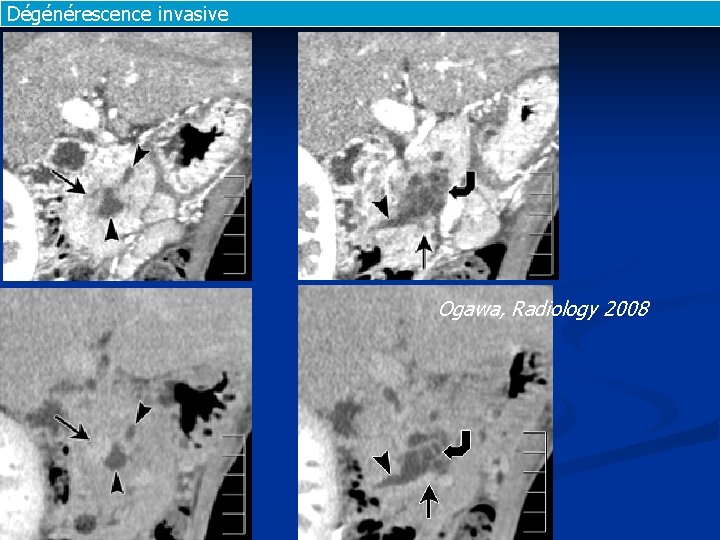
Dégénérescence invasive Ogawa, Radiology 2008
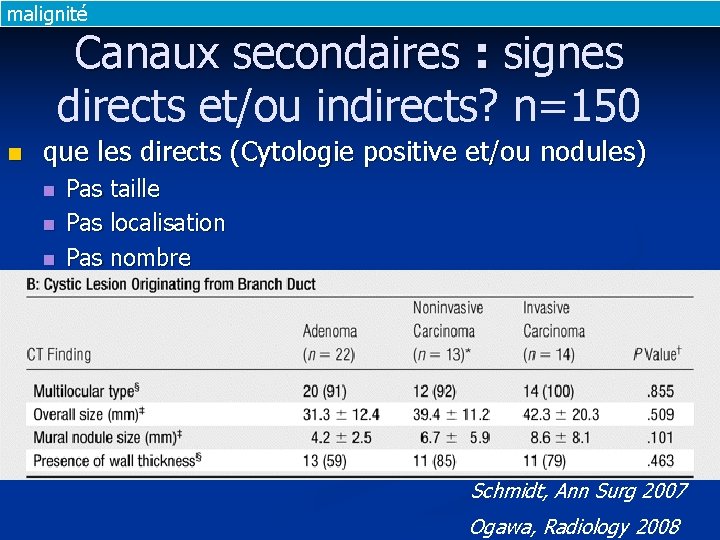
malignité Canaux secondaires : signes directs et/ou indirects? n=150 n que les directs (Cytologie positive et/ou nodules) n n n Pas taille Pas localisation Pas nombre Schmidt, Ann Surg 2007 Ogawa, Radiology 2008

malignité Recommandations de chirurgie Critères d’indication opératoire « préventive » : n atteinte CPP > 6 mm n augmentation de taille d’un CS > 5 mm entre 2 examens, avec critères de malignité, confirmés par EE Critères d’indication opératoire « curative » : n masse parenchymateuse et/ou bourgeon endocanalaire n symptômes invalidants

malignité IRM diffusion ? n Pas de données ! n Résolution spatiale

Malignité et résécabilité Résécabilité et TDM : Infiltration de la graisse Surestimation de l’infiltration de la graisse en TDM n Antécédent de pancréatite clinique ou histologique n Pas de relation avec l’abondance de la mucosécrétion tumorale n Vullierme, Radiology 2007
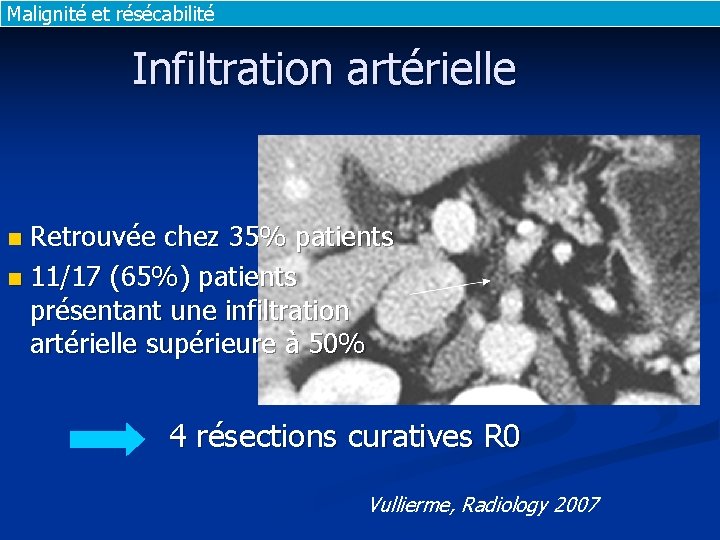
Malignité et résécabilité Infiltration artérielle Retrouvée chez 35% patients n 11/17 (65%) patients présentant une infiltration artérielle supérieure à 50% n 4 résections curatives R 0 Vullierme, Radiology 2007

Malignité et résécabilité Résection incomplète R 1 Masse infiltrante = carcinome invasif : 81% Se Sp VPN VPP Masse infiltrante 87% 81% 93% 68% Masse+artère(s) 47% 90% 78% 70% Vullierme, Radiology 2007
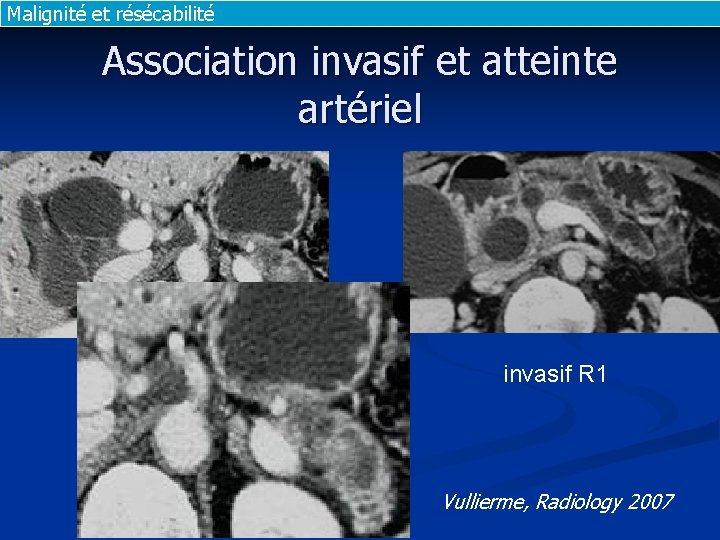
Malignité et résécabilité Association invasif et atteinte artériel invasif R 1 Vullierme, Radiology 2007
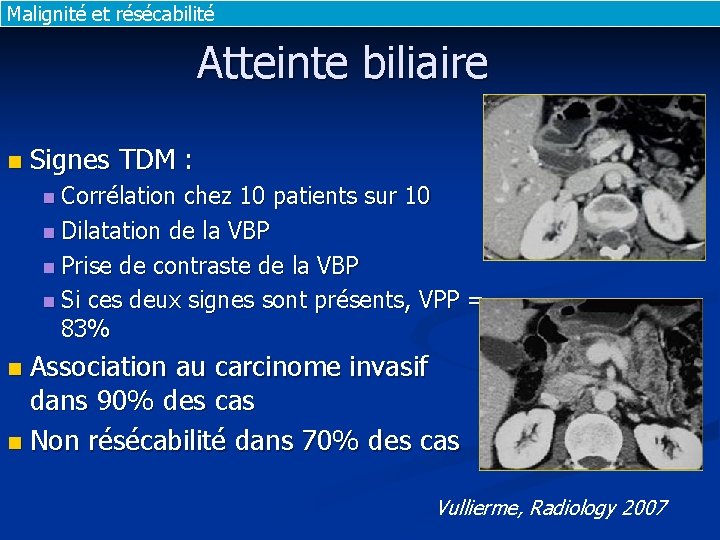
Malignité et résécabilité Atteinte biliaire n Signes TDM : n Corrélation chez 10 patients sur 10 n Dilatation de la VBP n Prise de contraste de la VBP n Si ces deux signes sont présents, VPP = 83% Association au carcinome invasif dans 90% des cas n Non résécabilité dans 70% des cas n Vullierme, Radiology 2007

Malignité et résécabilité Fistules pancréatico-duodénales Solution de continuité de la paroi digestive et contenu muqueux endoluminal n Non corrélée à l’invasion n Non corrélée à la résécabilité n

Malignité et résécabilité Ganglions : idem adénocarcinome 5/12 (42%) N+ visualisés en TDM n 12/17 (71%) ganglions « significatifs » visualisés en TDM bénins n Vullierme, Radiology 2007
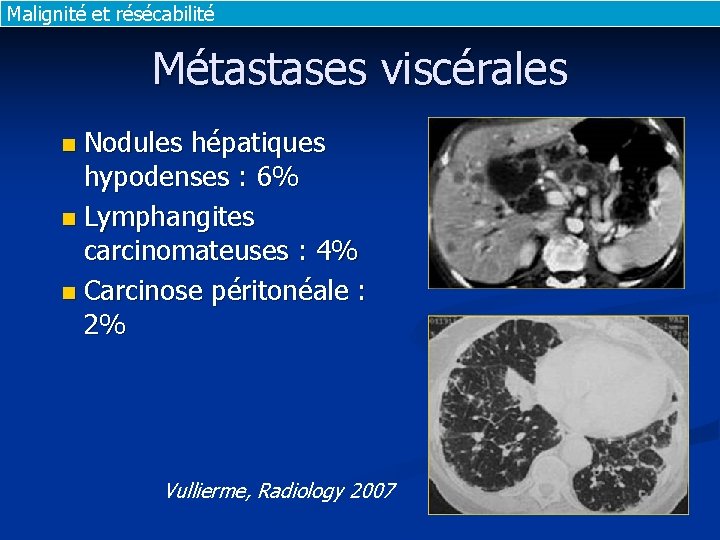
Malignité et résécabilité Métastases viscérales Nodules hépatiques hypodenses : 6% n Lymphangites carcinomateuses : 4% n Carcinose péritonéale : 2% n Vullierme, Radiology 2007

Surveillance canaux secondaires n Canaux secondaires isolés n Post opératoire
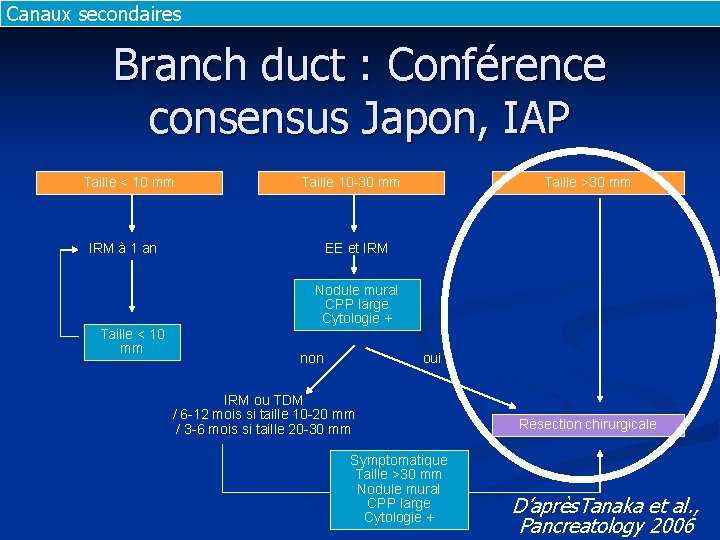
Canaux secondaires Branch duct : Conférence consensus Japon, IAP Taille < 10 mm Taille 10 -30 mm IRM à 1 an Taille >30 mm EE et IRM Nodule mural CPP large Cytologie + Taille < 10 mm non oui IRM ou TDM / 6 -12 mois si taille 10 -20 mm / 3 -6 mois si taille 20 -30 mm Symptomatique Taille >30 mm Nodule mural CPP large Cytologie + Résection chirurgicale D’après. Tanaka et al. , Pancreatology 2006
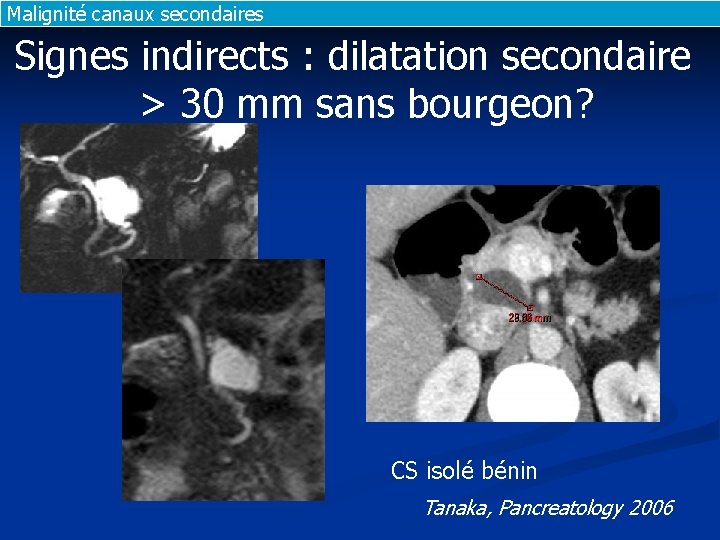
Malignité canaux secondaires Signes indirects : dilatation secondaire > 30 mm sans bourgeon? CS isolé bénin Tanaka, Pancreatology 2006
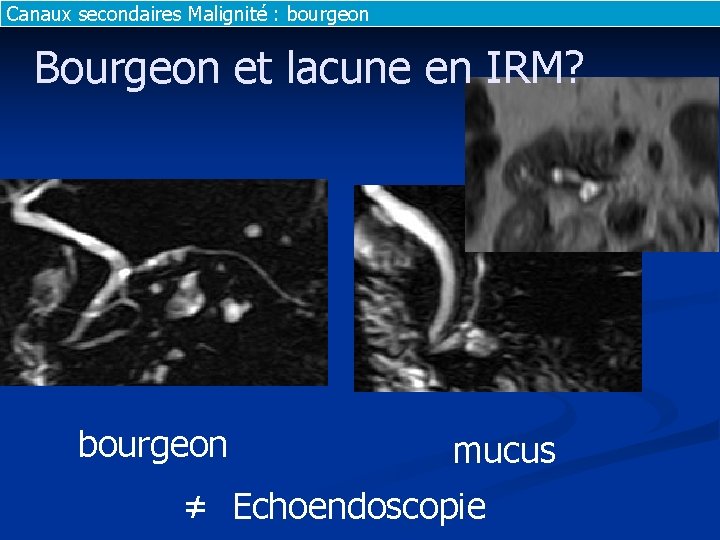
Canaux secondaires Malignité : bourgeon Bourgeon et lacune en IRM? bourgeon mucus ≠ Echoendoscopie

Canaux secondaires Surveillance : évolution en 33 mois : IRM et EE 120 pts suivis (moy : 33 mois, 19 -94) n Stable : n= 90, 75% n ↑ Taille (moy : 7 mm) : n= 30, 25% n Moy : 24 m (5 -79) Chirurgie n=5 -dilatation CP + épais. mural = Inv 6 suspicions de - 3 dilatation CP + nodule mural malignité, = 2 G 3 CIS + 1 G 1 100% malin -épais. mural = G 3 CIS Pas chirurgie n=1 Inv et carcinomatose Rautou Clin Gastroenterol Hepatol 2008
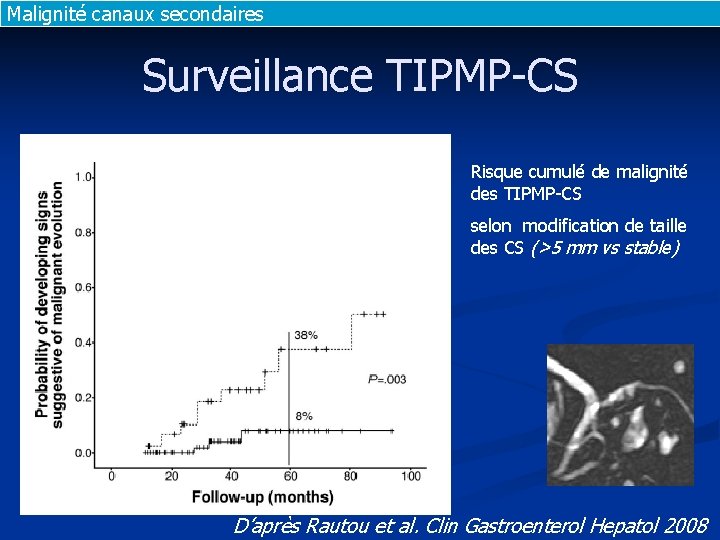
Malignité canaux secondaires Surveillance TIPMP-CS Risque cumulé de malignité des TIPMP-CS selon modification de taille des CS (>5 mm vs stable) D’après Rautou et al. Clin Gastroenterol Hepatol 2008

Canaux secondaires évolution Aprés TDM+IRM+EE initiales, Surveillance taille 6 m 1 an 2 ans 3 ans 4 ans 5 ans aprés ≤ 10 10 << 30 IRM IRM TDM EE+IRM IRM IRM /2 an 30 mm TDM EE+IRM TDM EE+IRM /2 an

Canaux secondaires évolution Surveillance taille 6 m 1 an 2 ans 3 ans 4 ans 5 ans aprés 30 mm ≤ 10 10 << 30 IRM IRM TDM EE+IRM IRM TDM IRM EE+IRM /2 ans IRM /2 ans Ou TDM Ou TDM

Canaux secondaires évolution Surveillance taille 6 m 1 an 2 ans 3 ans 4 ans 5 ans aprés 30 mm ≤ 10 10 << 30 IRM IRM TDM EE+IRM IRM TDM IRM EE+IRM IRM /2 ans Ou TDM Ou TDM

Conclusions L’imagerie ne voit pas la muqueuse G 1 G 2 n Les signes indirects (dilatation canalaire) n font souvent le diagnostic positif (IRM meilleure) n font le diagnostic de dégénérescence pour le CP n La tumeur dégénérée est vue dans 75% des TDM n L’invasion est vue en TDM avec une sensibilité de 90% n
- Slides: 58