Thromboembolie Veineuse et grossesse traitement hormonal OP THS

Thrombo-embolie Veineuse et grossesse traitement hormonal OP, THS, SERM Thrombophilies et dysgravidies B Delaby, J Gondry, Ph Merviel CGO CHU Amiens

Grossesse et TEV : épidémiologie (1) Etude rétrospective : Glasgow 1985 -1996 (11 ans) : 72 201 accouchements Incidence TEV = 62 / 72 201 : 8, 6 / 10 000 accouchements 1 / 1000 TVP anté-natale grossesse Incidence TEV grossesse : 7, 4 / 10 000 TEV post-partum Incidence TEV post-partum : 25 / 10 000 41 5, 7 F-années 2, 9 / 10 000 accouchements RR= 3, 4 21 / 10 000 accouchements F-années

Grossesse et thromboses : épidémiologie (2) Etude prospective de cohorte : Finlande 1997 : 100 000 grossesses Registre national sérologie anté-natale Registre national des hospitalisations Incidence thromboses veineuses = 96 1 / Incidence thromboses artérielles = 11 0, 1 / 1000 Hiltunen L ISTH 2001

Grossesse et TEV : épidémiologie (3) EP : 1ère ou 2ème cause mortalité maternelle (EP, hémorragie délivrance)* Risque relatif TEV grossesse : 6 versus risque basal# TEV post-partum : 3 - 5 versus grossesse$ #Eldor 01, *Greer 99, §Rand 97, $Rosendaal 97
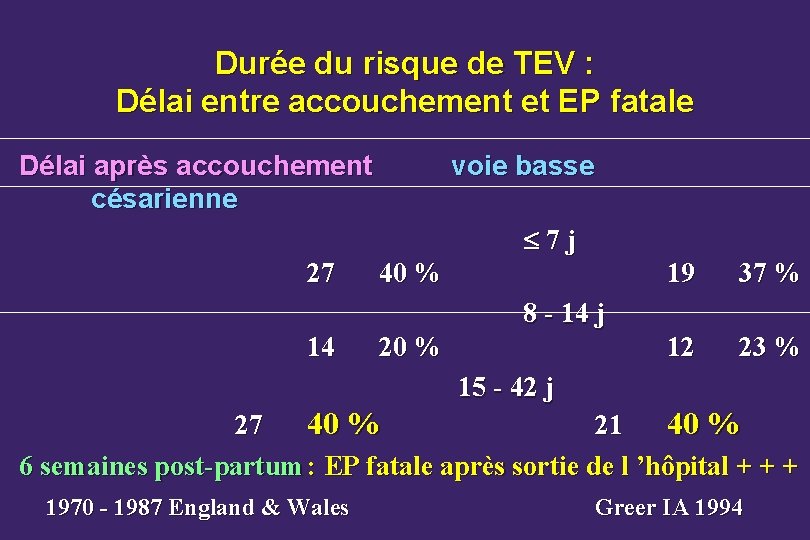
Durée du risque de TEV : Délai entre accouchement et EP fatale Délai après accouchement césarienne voie basse 7 j 27 40 % 19 37 % 12 23 % 8 - 14 j 14 20 % 15 - 42 j 27 40 % 21 40 % 6 semaines post-partum : EP fatale après sortie de l ’hôpital + + + 1970 - 1987 England & Wales Greer IA 1994

Grossesse et TEV : épidémiologie (4) Facteurs de risque de TEV -âge maternel > 30§ - 35*°&ans -parité 4 §°& , -césarienne ° (en urgence)* ; forceps& -hémorragie& -pré-éclampsie ° -vomissements* -chirurgie* -infection°& -immobilisation*& -obésité*° -maladie intercurrente majeure° -varices° -ATCD personnels ou familiaux*(1 er degré)°, -thrombophilies* °RCOG 95, $Rosendaal 97, &Toglia 96 #Eldor 01, *Greer 99, §Rand 97,

Grossesse et TEV : particularités cliniques (1) Etude rétrospective : Glasgow 1985 -1996 (11 ans) Mc. Coll 97 Etude prospective : 1 er épisode TVP durant grossesse : Hamilton Ginsberg 92 Trimestre de présentation TVP : 3ème trimestre seulement ? Glasgow (n= 36) 1 er trimestre 22 % 2ème trimestre 47 % 3ème trimestre 32 % Hamilton (n=60) 22 % 19 % 58 %

Grossesse et TEV : particularités cliniques (2) Etude rétrospective : Glasgow 1985 -1996 (11 ans) Mc. Coll 97 Etude prospective : 1 er épisode TVP durant grossesse : Hamilton Ginsberg 92 Membre inférieur atteint gauche > > droit Glasgow n=51 16% Hamilton n= 60 3 % 0 bilatéral 84 % 97 % compression veine iliaque G par artère iliaque Dte artère ovarienne croise la veine uniquement du côté G Greer 99 Niveau supérieur thrombus : Ilio-fémoral 72 % > sural 9 % Greer 99

Grossesse et TEV : particularités cliniques (3) TV ovarienne post-partum Incidence : 1 / 3000 accouchements 1 / 9000 voie basse 1 / 800 césariennes ic positif : scanner, IRM > écho-doppler Facteurs de risque : infection utérine, césarienne, thrombophilie Brown 1999, Salomon 1999, Twickler 1997 Syndrome d’hyper stimulation ovarienne compliqué de thromboses artério/veineuses rares : 30 cas rapportés sites thromboses : A cérébrales, V réseau cave sup > réseau cave inf induites par hyperstimulation ovariennes lors FIV Conard 94, Eldor 99, Rand 99, Bauman 00

Dysgravidies Thromboses placentaires Complications obstétricales 1 - 5 % des grossesses pré-éclampsie, HTA gravidique, éclampsie HELLP syndrome : haemolysis, elevated liver enzymes, low platelets RCIU retard de croissance intra utérin, petit poids naissance hématome rétro-placentaire Thrombophilies mort fœtale in utero N-Né mort-né Génotypes impliqués : mère et foetus prématurité infarctus à l’examen du placenta ; écho-döppler utéro-placentaire Pertes fœtales inexpliquées avortements tardifs 2ème trimestre avortements précoces récidivants ( 3) 1 er trimestre Brenner 1999, Eldor 2001, Greer 1999

Dysgravidies : épidémiologie Etude prospective de cohorte : Finlande 1997 : 100 000 grossesses Registre national sérologie anté-natale Registre national des hospitalisations Incidence fausses couches 12 / 1000 = 1189 Incidence pré-éclampsies 11 / 1000 = 1074 Incidence éclampsies 0, 2 / 1000 = 20 Incidence N-Né mort-nés = 223

Contraception oestro-progestative OII/P et risque de TEV chez F apparemment en bonne santé (1) OII/P “minidosées” : 2ème génération : 30 - 40 µg éthynil-oestradiol Risque relatif : 3 - 6 versus risque basal Risque absolu : 3 - 4 / 10 000 années-F sous OII/P versus 1/10 000 basal Risque accru persistant ; maximum 1ère année ; risque cesse arrêt OII/P “ 3ème génération” : progestatifs : désogestrel, gestodène Risque relatif : 6 - 10 versus risque basal Risque absolu : 1 / 1000 années-F durant 1ère année Rosendaal 2001, Rosendal 2003*, Vandenbroucke 2001, Vasilakis-Scaramozza 2001

Contraception oestro-progestative OII/P et risque de TEV chez F apparemment en bonne santé (2) OII/P “ 3ème génération” : progestatifs : désogestrel, gestodène 3ème G : désogestrel, gestodène versus 2ème G : lévonorgestrel, norgestrel Risque relatif : 1, 4 - 4 méta-analyse IC 95 % [1, 6 – 3, 2]* OII/P contenant cyprotérone Risque relatif (OR) : 3 - 4 versus OII/P 2ème G contenant lévonorgestrel Rosendaal 2001, Rosendal 2003*, Vandenbroucke 2001, Vasilakis-Scaramozza 2001

Contraception oestro-progestative OII/P et risque de TEV chez F apparemment en bonne santé (3) Risque TEV F 15 - 44 ans apparemment en bonne santé 0, 5 1 /10 000 F-an F sous contraception éthinylestradiol < 50 µg + levonorgestrel 2 /10 000 F-an éthinylestradiol > 20 µg + désogestrel ou gestogène F-an Grossesse 3 4 /10 000

Contraception OII/P Thrombophilies : Risque de TEV années Incidence TVP per 10 000 FRisque relatif Facteur V Leiden [F 15 - 49 ans] basal 0, 8 / 10 000 1 OII/P 3 / 10 000 4 V Leiden hétérozygote 6 / 10 000 7 OII/P + V Leiden 35 28, 5 / 10 000

Traitement hormonal substitutif ménopause et risque de TEV chez F apparemment en bonne santé Risque relatif : 2 - 3, 5 versus risque basal Augmentation du Risque Absolu lié THS chez âge > 50 ans 2 / 10 000 /années sous THS versus risque basal Risque accru persistant ; maximum 1ère année Oestrogènes per os ; trans dermique oestrogènes conjugués équins ; oestradiol Manson 2001, Rosendaal 2001 Essai randomisé THS chez F ATCD TEV : essai EVTET récidive TEV sous THS : 8, 5 % / an versus 1, 1 %/an sous

THS Thrombophilies : Risque de TEV Risque relatif Facteur V Leiden basal 1 THS 3 V Leiden hétérozygote 4

SERM Selective oestrogen receptor modulators et risque de TEV Tamoxifène, Raloxifène Indications : K du sein, ostéoporose : prévention et traitement Essai MORE 1999* : Raloxifène 7705 F ménopausées médiane de suivi : 40 mois Risque relatif TEV : 3, 1 [1, 5 – 6, 2] Raloxifène versus Placebo Riggs 2003, Peverill 2003, Brincat 1999, *Cummings 1999
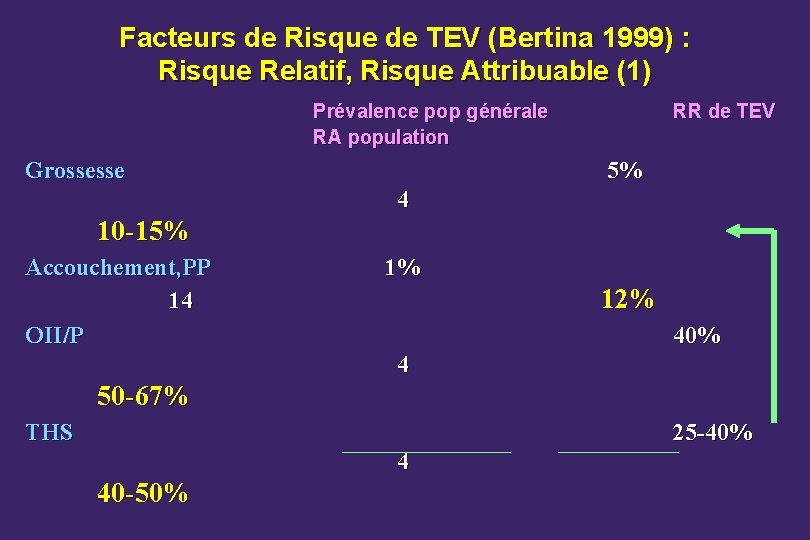
Facteurs de Risque de TEV (Bertina 1999) : Risque Relatif, Risque Attribuable (1) Prévalence pop générale RA population Grossesse RR de TEV 5% 4 10 -15% Accouchement, PP 14 OII/P 1% 12% 40% 25 -40% 4 50 -67% THS 4 40 -50%
- Slides: 19