TERAPIA SOSTITUTIVA RENALE CONTINUA IN UTI I pazienti






















- Slides: 31

TERAPIA SOSTITUTIVA RENALE CONTINUA IN UTI

• I pazienti affetti da insufficienza renale aumentano ogni anno di 50/100 nuovi casi per milione di abitante • La frequenza di questa patologia fra i pazienti ricoverati per malattie mediche è del 2 -5% • Fra i pazienti critici ricoverati in terapia intensiva è del 23% • Fra i pazienti trattati con supporto renale continuo mortalità rimane tra il 40 e 80% la

L’insufficienza renale solo raramente è un problema isolato nel malato critico, spesso si associa ad altre patologie in un quadro assai variegato di insufficienza multiorgano.

La prognosi del paziente dipende dalla patologia di base anche utilizzando al meglio le terapie di supporto degli organi insufficienti. In questi ultimi anni si sta prospettando un ruolo non solo di supporto ma terapeutico per le terapie sostitutive continue della funzione renale - CRRT -. Non esistono trials controllati e studi prospettici che abbiano dimostrato un chiaro vantaggio dei trattamenti continui rispetto ai trattamenti intermittenti. (Brivet FG, 1996; Metha R, 1996).

La scelta di un trattamento di supporto renale extracorporeo dipende dall’efficacia della tecnica e dai possibili effetti collaterali che l’accompagnano. I trattamenti continui sono, perciò, da preferire, poiché riproducono più fedelmente la normale funzione renale, avendo, così, un minore impatto sulle funzioni vitali, soprattutto sulla funzione cardiovascolare.

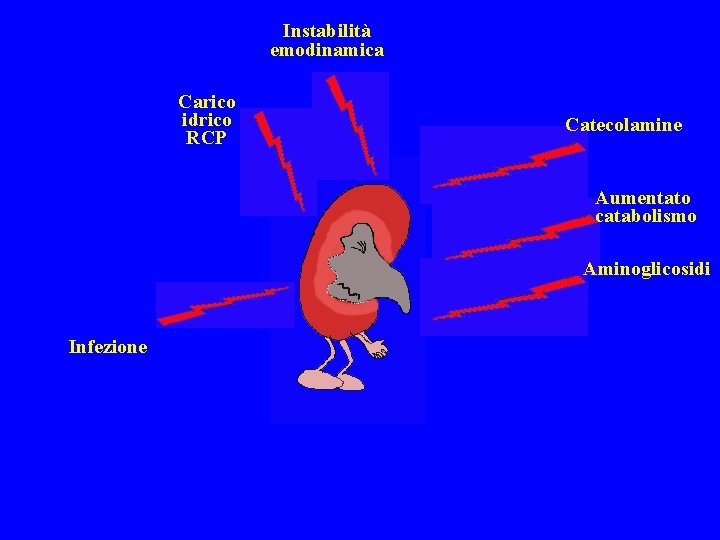
Instabilità emodinamica Carico idrico RCP Catecolamine Aumentato catabolismo Aminoglicosidi Infezione

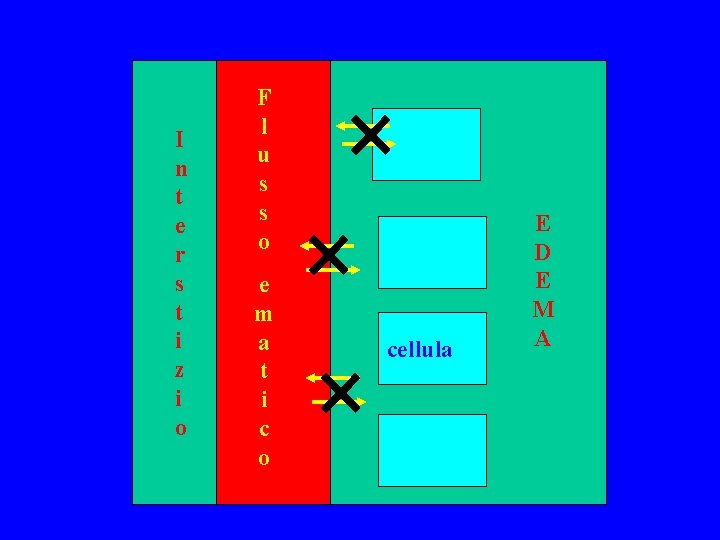
I n t e r s t i z i o F l u s s o e m a t i c o cellula E D E M A

INDICAZIONI ALLA CRRT • • • Oligo/anuria Instabilità emodinamica Elevata assunzione di liquidi Elevato punteggio Apache assoluto (>28) Insufficienza multiorganica

• • • Oliguria (diuresi < 200 ml/12 ore) Anuria Iperkaliemia Acidosi severa (p. H<7. 1) Sovraccarico idrico Encefalopatia uremica Pericardite uremica Alterazioni Na+ (Na+>160 o <115 mmol/l) Ipertermia Intossicazione da farmaci dializzabili

CVVHDF CRRT


CVVHDF CVVHD CAVHD

Continuous Venous Arterial Venous Hemofiltration Hemo. Dialysis Hemo. Dia. Filtration

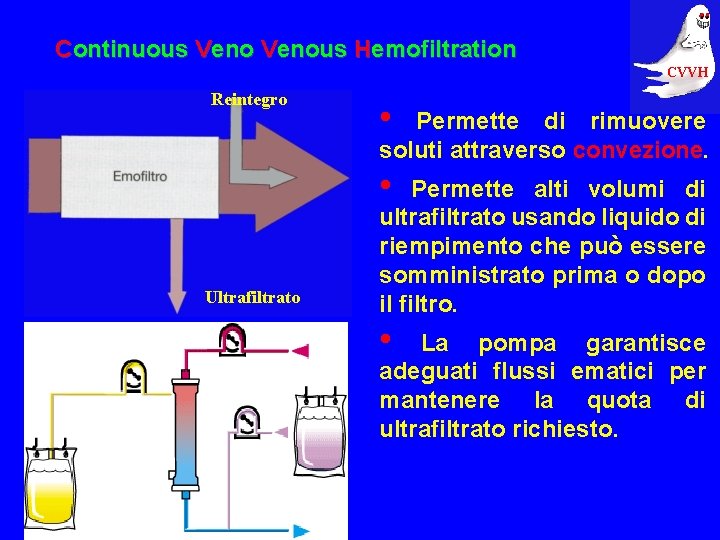
Continuous Venous Hemofiltration CVVH Reintegro • Permette di rimuovere soluti attraverso convezione. • Ultrafiltrato Permette alti volumi di ultrafiltrato usando liquido di riempimento che può essere somministrato prima o dopo il filtro. • La pompa garantisce adeguati flussi ematici per mantenere la quota di ultrafiltrato richiesto.

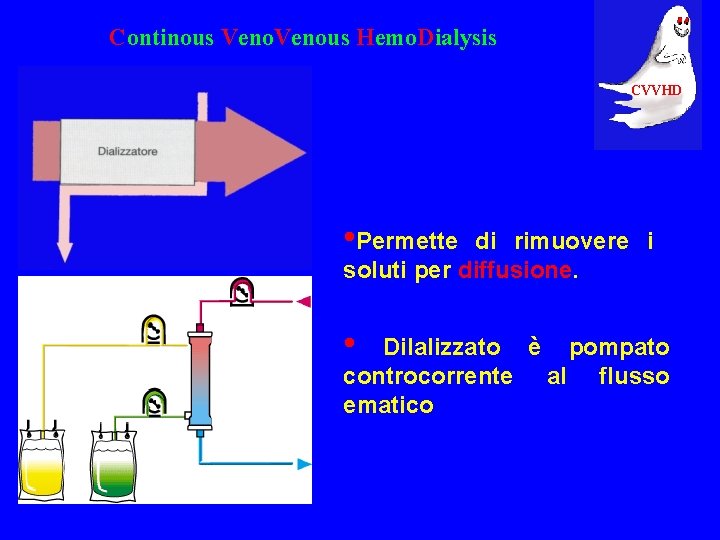
Continous Venous Hemo. Dialysis CVVHD • Permette di rimuovere i soluti per diffusione. • Dilalizzato è pompato controcorrente al flusso ematico

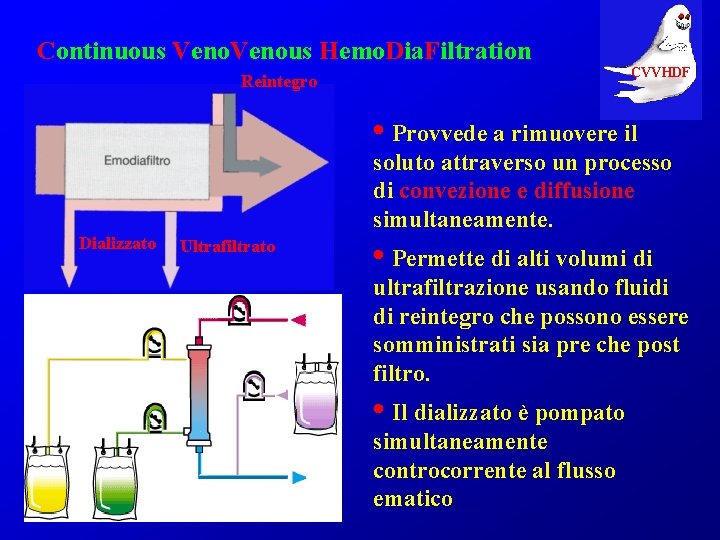
Continuous Venous Hemo. Dia. Filtration CVVHDF Reintegro • Provvede a rimuovere il soluto attraverso un processo di convezione e diffusione simultaneamente. Dializzato Ultrafiltrato • Permette di alti volumi di ultrafiltrazione usando fluidi di reintegro che possono essere somministrati sia pre che post filtro. • Il dializzato è pompato simultaneamente controcorrente al flusso ematico.

La diffusione è il movimento di un soluto a seguito di una differenza di concentrazione (gradiente). Il risultato pratico è che il soluto si muove dal compartimento a concentrazione maggiore verso quello a concentrazione minore. Il movimento cessa quando la concentrazione nei due compartimenti è identica. La velocità di diffusione dipende dalla differenza di concentrazione ai due lati della membrana dialitica, e dalla permeabilità della membrana stessa (superficie e caratteristiche intrinseche della membrana)

Si parla di convezione quando un soluto viene trascinato attraverso una membrana dal flusso del solvente all’interno del quale è disciolto, sfruttando un gradiente di pressione. Si ottiene in questo modo la rimozione di un fluido con le stesse caratteristiche dell’acqua plasmatica (ultrafiltrazione) La velocità di ultrafiltrazione dipende in questo caso non solo dalle caratteristiche della membrana ma anche dalla differenza di pressione ai due lati della stessa

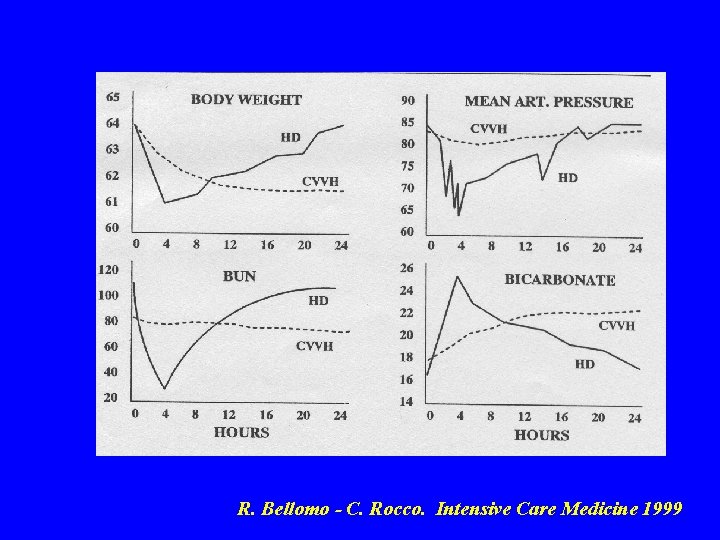
R. Bellomo - C. Rocco. Intensive Care Medicine 1999

VANTAGGI DEI TRATTAMENTI CONTINUI 1) Migliore stabilità emodinamica 2) Correzione lenta e duratura delle alterazioni idroelettroliti 3) Alimentazione parenterale libera 4) Eliminazione dei mediatori della MOFS 5) Più precoce recupero della funzione renale

SVANTAGGI DEI TRATTAMENTI CONTINUI 1) Anticoagulazione continua 2) Sindrome da “consumo” 3) Inadeguata eliminazione di urea e potassio 4) Immobilizzazione 5) Sovraccarico di lattato

Parametri emodinamici da monitorare Catetere arterioso Catetere venoso centrale Pressione arteriosa media Pressione venosa centrale media Curva arteriosa Valutazione della curva di pressione venosa Frequenza cardiaca (variazioni respiratorie) EGA Cateterismo dell’arteria polmonare

L’IPOTENSIONE rappresenta la principale indicazione per i CRRT (Manns M, 1997). Esiste una correlazione diretta tra tipo di membrana e sopravvivenza (Ha. Kim R, 1994). La dose e l’intensità della terapia sostitutiva è in grado di influenzare l’outcome del paziente critico (Van Bommel EFH, 1995).

STABILITA’ CARDIOVASCOLARE • Specialmente nei casi di MOFS rappresenta il principale vantaggio dei trattamenti sostitutivi continui della funzione renale rispetto a quelli intermittenti • Circa il 10% di tutti i pazienti con IRA non può essere trattato con l’IHD mentre traggono beneficio dal trattamento continuo • Non studi prospettici, ma dati confermati da uno studio retrospettivo (Bellomo R. Intensive Care Medicine 1999)

COMPLICANZE DEI TRATTAMENTI CONTINUI Tecniche 1) Malfunzionamento dell’accesso vascolare 2) Coagulazione del circuito 3) Kinking del catetere e del circuito 4) Flusso ematico insufficiente 5) Disconnessione di linee 6) Embolia gassosa 7) Errore nei bilanci 8) Perdita di efficienza del filtro Cliniche 1) Sanguinamento ed ematomi 2) Trombosi (3%) 4) Infezione e sepsi 5) Reazioni allergiche 6) Ipotermia 7) Perdita di nutrienti 8) Insufficiente depurazione 9) Ipotensione, aritmie

OBIETTIVI DELLA TERAPIA ANTICOAGULANTE Massimo effetto coagulante all’interno del filtro Minore effetto sistemico per limitare il rischio di emorragia

ANTICOAGULAZIONE • La scoagulazione prolungata aumenta il rischio di sanguinamento (5 - 26%). • Una scoagulazione insufficiente comporta il rischio della perdita di efficienza e di coagulazione del sistema • SEGNI DI CLOTTING: - rapporto BUN dialisato/plasma < 0. 8 - UHF <150 ml/ora in CAV-HD e CVV-HD - UHF < 500 ml/ora in CVVH

La vita media del filtro oltre che dall’eparina può essere allungata ºeseguendo un accurato priming del filtro con soluzione eparinata ºmantenendo elevati flussi ematici per tutta la durata del trattamento ºricorrendo alla tecnica di prediluizione

ANTICOAGULAZIONE • Eparina • Procedura senza Eparina • Scoagulazione Regionale con Eparina Infusione arteriosa di eparina controbilanciata dall’infusione venosa di solfato di protamina ( piastrinopenia , ipotensione arteriosa da protamina) • Scoagulazione Regionale con Citrato (ipocalcemia, alcalosi metabolica) • Altre metodiche: prostaciclina (alti costi, ipotensione) eparine a basso peso molecolare.

ANTICOAGULAZIONE CON EPARINA - Eparina nel liquido di lavaggio (1 -5 UI/ml circa 5000 UI in 2 lt di fisiologica) - ”Bolo” iniziale 10 -30 UI/kg circa 2000 UI nella linea arteriosa - Infusione continua 5 -15 UI/kg • ora circa 500 UI/ora

MONITORAGGIO • Eseguire APTT (linea arteriosa e venosa) ogni 4 -6/h • Se APTTa > 45 s, ridurre la velocità di infusione di 100 UI/ ora • Se APITv < 65 s, aumentare la velocità di infusione di 100 UI/ ora soltanto se APTTa < 45 s • Se APTTa < 40 s, aumentare la velocità di 100 VI/ora • Mantenere APTTa tra 40 -45 s (Modificata, da' Siegler MH. , Teehan BP. , Continuous renal replacement therapy in treating the critically patient with acute renal failure. In Principles and practice of medical intensive care, a cura di RW, Carlson e MA. Geheb, WB Saunders. Philadelphia. 1993).