TERAPIA DEL DOLORE IN CURE PALLIATIVE Dr Luca





























- Slides: 38

TERAPIA DEL DOLORE IN CURE PALLIATIVE Dr. Luca Attilia U. O. T. A. C. P. Rimini Azienda AUSL della Romagna

EZIOLOGIA CORRELATO ALLA NEOPLASIA (infiltrazione o infiammazione) SECONDARIO AL TRATTAMENTO DELLA NEOPLASIA (sindrome post-chirurgica, dolore post chemioterapia o post radioterapia) CORRELATO A MALATTIA CONCOMITANTE acuta o cronica

VALUTAZIONE DEL SINTOMO La corretta valutazione del dolore permette una adeguata pianificazione dell’assistenza e facilita la prescrizione della terapia QUALITA’ (nocicettivo, somatico, viscerale, neuropatico) E SEDE (localizzazione) FREQUENZA (cronico, parossistico) ENTITA’ FATTORI ALLEVIANTI ED ESACERBANTI ANAMNESI ESAME OBIETTIVO

QUALITA’ DEL DOLORE NOCICETTIVO scaturisce dalla stimolazione chimica o fisica diretta delle terminazioni nervose; è il risultato del danno ai tessuti; comprende il dolore: • SOMATICO (sordo, cupo, pulsante, lacerante, ben localizzato es. dolore osseo) • VISCERALE (danno ad organi innervati dal sistema simpatico da infiltrazione, compressione, distensione o stiramento di organi toraco-addominali) NEUROPATICO deriva da danno al sistema nervoso per compressione, infiltrazione, danno da chirurgia/radioterapia/chemioterapia (bruciante, superficiale, pungente, talvolta a scossa elettrica. MISTO componente nocicettiva e neuropatica

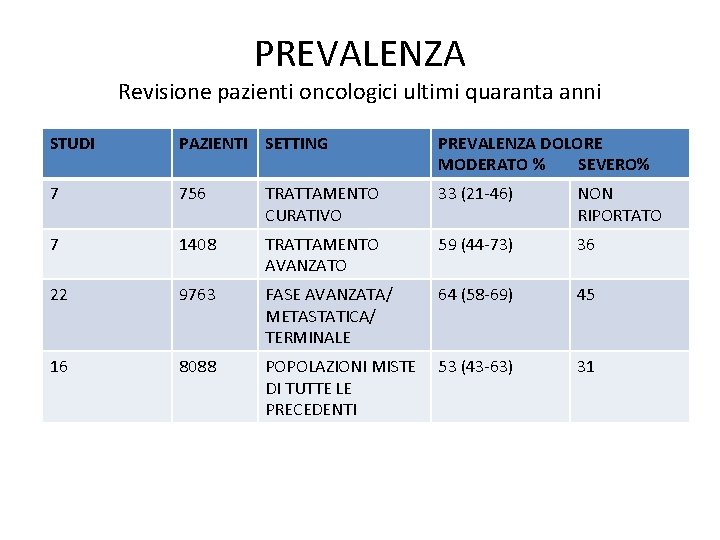
PREVALENZA Revisione pazienti oncologici ultimi quaranta anni STUDI PAZIENTI SETTING PREVALENZA DOLORE MODERATO % SEVERO% 7 756 TRATTAMENTO CURATIVO 33 (21 -46) NON RIPORTATO 7 1408 TRATTAMENTO AVANZATO 59 (44 -73) 36 22 9763 FASE AVANZATA/ METASTATICA/ TERMINALE 64 (58 -69) 45 16 8088 POPOLAZIONI MISTE DI TUTTE LE PRECEDENTI 53 (43 -63) 31


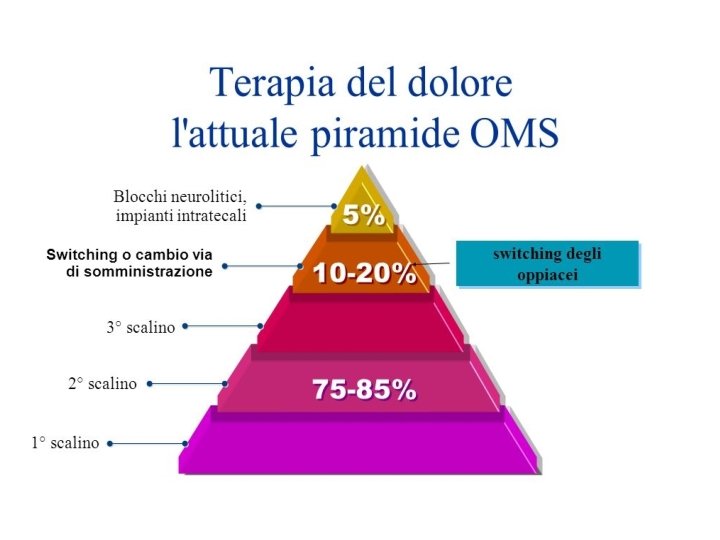
FARMACI PRIMO GRADINO (dolore lieve NRS 1 -3): FANS E PARACETAMOLO «Nel paziente oncologico in fase avanzata di malattia con dolore di diversa eziologia, la somministrazione di fans e paracetamolo dovrebbe essere effettuata periodi limitati e con attenzione ai possibili effetti collaterali»

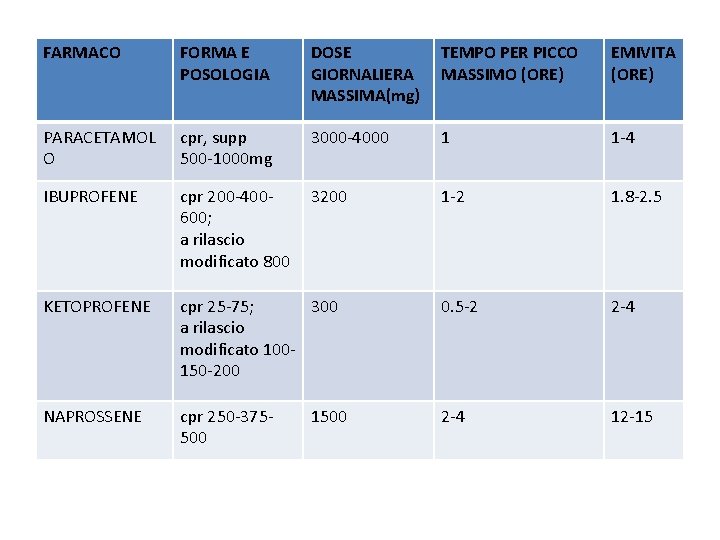
FARMACO FORMA E POSOLOGIA DOSE GIORNALIERA MASSIMA(mg) TEMPO PER PICCO MASSIMO (ORE) EMIVITA (ORE) PARACETAMOL O cpr, supp 500 -1000 mg 3000 -4000 1 1 -4 IBUPROFENE cpr 200 -400600; a rilascio modificato 800 3200 1 -2 1. 8 -2. 5 KETOPROFENE cpr 25 -75; 300 a rilascio modificato 100150 -200 0. 5 -2 2 -4 NAPROSSENE cpr 250 -375500 2 -4 12 -15 1500

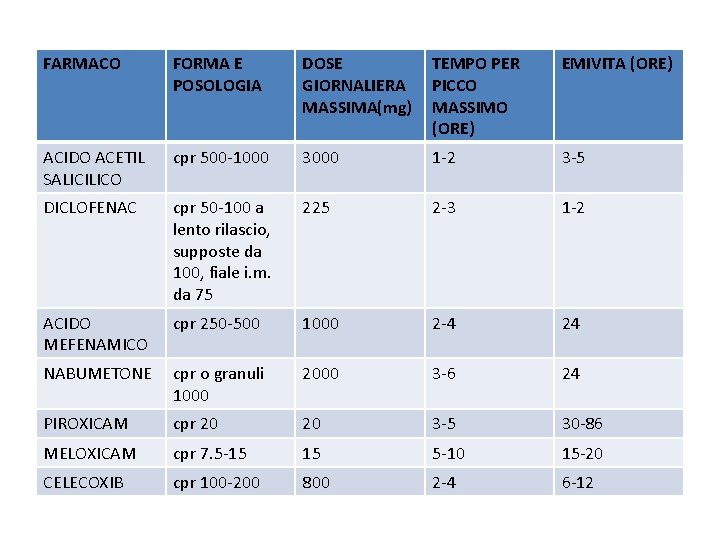
FARMACO FORMA E POSOLOGIA DOSE GIORNALIERA MASSIMA(mg) TEMPO PER PICCO MASSIMO (ORE) EMIVITA (ORE) ACIDO ACETIL SALICILICO cpr 500 -1000 3000 1 -2 3 -5 DICLOFENAC cpr 50 -100 a lento rilascio, supposte da 100, fiale i. m. da 75 225 2 -3 1 -2 ACIDO MEFENAMICO cpr 250 -500 1000 2 -4 24 NABUMETONE cpr o granuli 1000 2000 3 -6 24 PIROXICAM cpr 20 20 3 -5 30 -86 MELOXICAM cpr 7. 5 -15 15 5 -10 15 -20 CELECOXIB cpr 100 -200 800 2 -4 6 -12

FARMACI SECONDO GRADINO: OPPIOIDI DEBOLI «Per i pazienti con dolore da moderato a severo o per quelli con cui il dolore non è controllato dai farmaci del primo gradino, l’aggiunta di un oppioide del secondo scalino (CODEINA, TRAMADOLO), somministrato oralmente potrebbe raggiungere un buon sollievo del dolore senza fastidiosi effetti collaterali. Alternativamente, basse dosi di un oppioidi del terzo scalino (es. morfina, ossicodone) possono essere utilizzate al posto di codeina e tramadolo»

OPPIOIDI DEL SECONDO SCALINO (dolore lieve-moderato NRS 4 -6) CODEINA TRAMADOLO OPPIOIDI MAGGIORI A BASSE DOSI

INDICAZIONI GENERALI Distinzione tra oppioidi DEBOLI e oppioidi FORTI EFFETTO TETTO degli oppioidi deboli: dipendente dalle caratteristiche di questi farmaci o dalla loro associazione con analgesici non oppioidi (non ne rende praticabile la somministrazione ad alte dosi per dolori più severi) Simile efficacia e tossicità: alte dosi di oppioidi deboli vs basse dosi di oppioidi forti E’ possibile il passaggio diretto dal primo al terzo gradino della scala (senza effetti collaterali importanti)

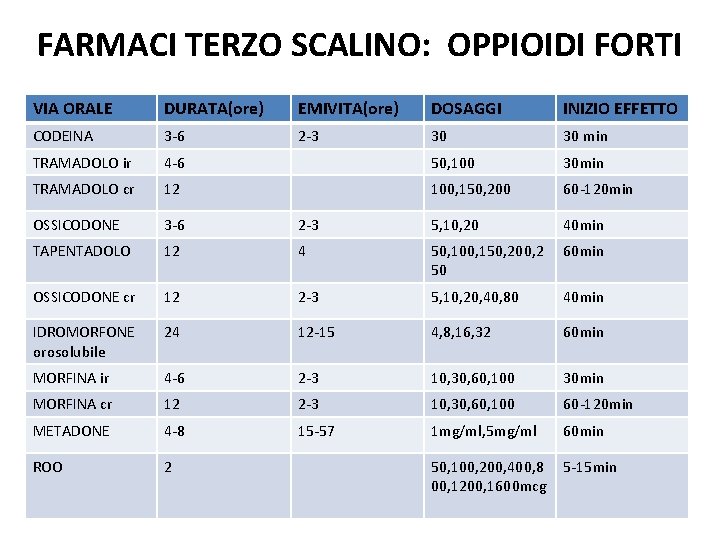
FARMACI TERZO SCALINO: OPPIOIDI FORTI VIA ORALE DURATA(ore) EMIVITA(ore) DOSAGGI INIZIO EFFETTO CODEINA 3 -6 2 -3 30 30 min TRAMADOLO ir 4 -6 50, 100 30 min TRAMADOLO cr 12 100, 150, 200 60 -120 min OSSICODONE 3 -6 2 -3 5, 10, 20 40 min TAPENTADOLO 12 4 50, 100, 150, 200, 2 50 60 min OSSICODONE cr 12 2 -3 5, 10, 20, 40, 80 40 min IDROMORFONE orosolubile 24 12 -15 4, 8, 16, 32 60 min MORFINA ir 4 -6 2 -3 10, 30, 60, 100 30 min MORFINA cr 12 2 -3 10, 30, 60, 100 60 -120 min METADONE 4 -8 15 -57 1 mg/ml, 5 mg/ml 60 min ROO 2 50, 100, 200, 400, 8 00, 1200, 1600 mcg 5 -15 min

MORFINA VIE DI SOMMINISTRAZIONE: • Orale • Parenterale (sottocutanea, endovenosa, transmucosale) • Rettale • Inalatoria • Intratecale, epidurale MORFINA PER VIA ORALE (MORFINA SOLFATO) Esistono due formulazioni in commercio: A pronto rilascio: durata di azione 4 ore (gocce, flaconcini, sciroppo); adatta nella fase di titolazione del farmaco e per la terapia al bisogno A rilascio controllato: durata di azione 8 - 12 ore: cpr (NON POSSONO ESSERE SPEZZATE); adatta particolarmente nella fase di mantenimento

MORFINA FARMACOCINETICA Buon assorbimento intestinale (duodenale) Metabolismo epatico: Morfina 6 -glucuronide: oppiode con proprietà analgesiche, nausea, vomito, depressione respiratoria; Morfina 3 -glucuronide : ipereccitabilità, mioclonie, convulsioni, mioclonie Attenzione in caso di insufficienza epatica Eliminazione renale : Attenzione in caso di insufficienza renale Circolo enteroepatico in caso di somministrazione cronica MORFINA PER VIA PARENTERALE (CLORIDRATO) SI sc , ev, NO im Durata di azione analgesica 4 ore Preferire l’infusione continua in pompa elastomerica 3 volte più potente della morfina solfato

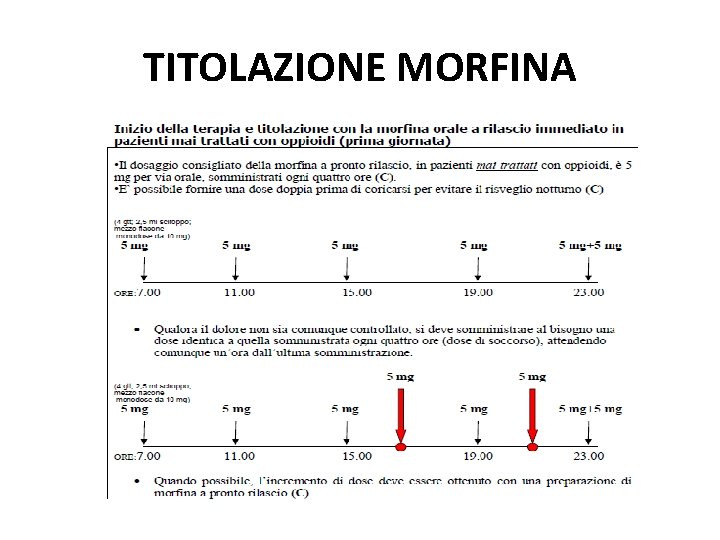
TITOLAZIONE MORFINA

TITOLAZIONE MORFINA: seconda giornata

TITOLAZIONE FINALE

METADONE Farmaco agonista sintetico Potente agonista sui recettori µ Considerevole affinità per recettori δ Lieve azione antagonista sui recettori NMDA (N-Metil-D-Aspartato): attività antiperlgesica e antiallodinica Rapido assorbimento a livello intestinale Elevata biodisponibilità (80%)

METADONE Esteso metabolismo epatico = non metaboliti attivi Farmaco a immediato rilascio in quanto altamente lipofilo Stato stazionario 3 -5 giorni Lunga emivita: può raggiungere le 60 ore Dopo una singola somministrazione la durata di azione è di 4 -6 ore , ma nel trattamento cronico la durata di azione può essere molto maggiore per accumulo nei tessuti e per riassorbimento del farmaco dai tessuti la durata di azione può continuare per settimane dopo la sospensione del farmaco. Esistono 2 formulazioni: Orale: sciroppo (1 mg/ml; 5 mg/ml) Parenterale: impiego ospedaliero (reazioni cutanee in sede di inoculo)

INDICAZIONI USO FARMACI ANALGESICI DA CONSIDERARE VANTAGGI VIA ORALE Preferita dai pazienti, semplicità di somministrazione, facile gestione domiciliare ORARI FISSI Per prevenire l’insorgenza del dolore SECONDO SCALA OMS Semplice attuazione INDIVIDUALIZZATA Personalizzare il tipo di farmaco ed i dosaggi in base alle esigenze di ogni singolo paziente ATTENZIONE AI DETTAGLI Rispettando le abitudini del paziente

VIE DI SOMMINISTRAZIONE OPPIOIDI VIA ORALE: PRIMA SCELTA VIA TRANSDERMICA: SECONDA SCELTA VIA SOTTOCUTANEA è semplice ed efficace per la somministrazione di morfina e dovrebbe essere la prima scelta di via alternativa per pazienti che non possono ricevere oppioidi per via orale o transdermica VIA ENDOVENOSA • deve essere considerata quando l’infusione sottocutanea è controindicata (ad esempio, a causa di edema periferico, disturbi della coagulazione, deficit della circolazione periferica, esigenza di elevati volumi e dosi, ecc) • deve essere usata per la titolazione degli oppioidi, quando è richiesto un rapido controllo del dolore

TOLLERANZA L’uso prolungato di oppiacei è limitato dalla comparsa di tolleranza « graduale sviluppo di resistenza agli effetti di un farmaco, tale da richiedere incrementi della posologia per ottenere lo stesso beneficio terapeutico» Lo sviluppo di tolleranza agli effetti indesiderati è un processo favorevole, mentre la tolleranza all’analgesia è un processo che riduce la responsività agli oppiacei.

TOLLERANZA Modalità utilizzate per prevenire tale fenomeno: Impiego di farmaci adiuvanti non oppioidi in aggiunta agli oppiacei Utilizzo di infusione epidurale in bolo o in infusione continua di anestetici locali Impiego della rotazione degli oppiacei il meccanismo farmacologico sotteso consiste in: • Effetti diversi e combinati del farmaco che si lega ai tre tipi di recettori oppioidi • Diverso bagaglio genetico individuale • Differenze nei meccanismi di eliminazione dei farmaci

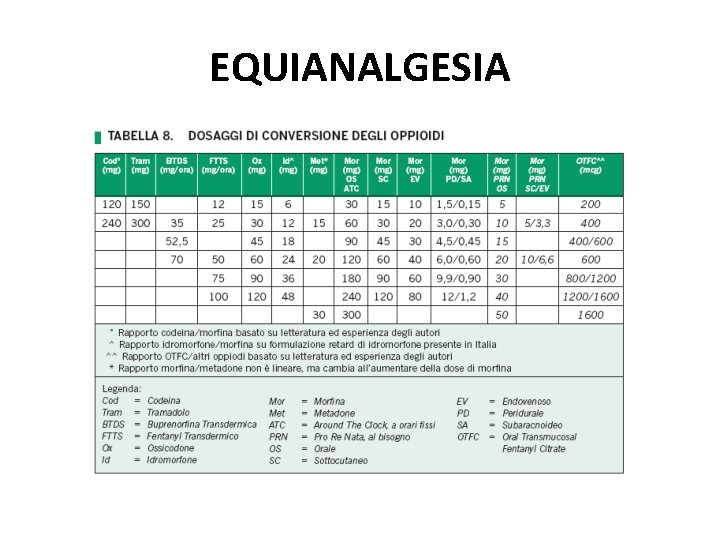
ROTAZIONE OPPIOIDI Indicazioni Comparsa di tolleranza Effetti collaterali da oppiaceo in atto Modalità Conversione della dose/die di oppiaceo in atto a dosaggio di morfina solfato/die usando le tabelle di conversione di potenza degli oppiacei Conversione dose/die di morfina solfato a dose/die di oppiaceo al quale si vuole ruotare usando le scale di conversione riducendo il dosaggio del 20% switch VIA di somministrazione (os s. c. transdermico e. v. )

EQUIANALGESIA

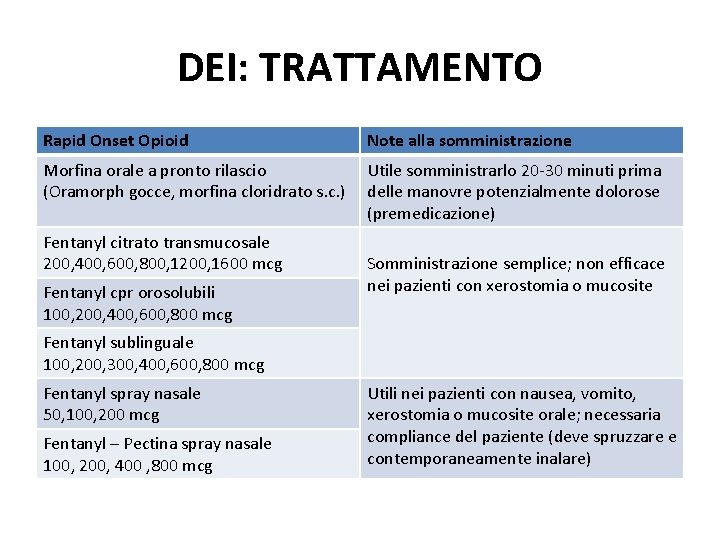
DOLORE EPISODICO INTENSO (DEI) «Dolore nel dolore» : moderato-severo, insorge improvvisamente, di breve durata e relativamente rapida estinzione temporale Necessita di farmaci ad effetto rapido, durata breve e basso accumulo Trattato con i ROO (rapid onset opioid), in un dosaggio corrispondente ad 1/6 della dose di morfina nelle ventiquattro ore)

DEI: TRATTAMENTO Rapid Onset Opioid Note alla somministrazione Morfina orale a pronto rilascio (Oramorph gocce, morfina cloridrato s. c. ) Utile somministrarlo 20 -30 minuti prima delle manovre potenzialmente dolorose (premedicazione) Fentanyl citrato transmucosale 200, 400, 600, 800, 1200, 1600 mcg Fentanyl cpr orosolubili 100, 200, 400, 600, 800 mcg Somministrazione semplice; non efficace nei pazienti con xerostomia o mucosite Fentanyl sublinguale 100, 200, 300, 400, 600, 800 mcg Fentanyl spray nasale 50, 100, 200 mcg Fentanyl – Pectina spray nasale 100, 200, 400 , 800 mcg Utili nei pazienti con nausea, vomito, xerostomia o mucosite orale; necessaria compliance del paziente (deve spruzzare e contemporaneamente inalare)

FARMACI ADIUVANTI Farmaci complementari che possono essere associati ai farmaci di tutti e tre i gradini della scala OMS Farmaci non specificamente analgesici, ma che possono contribuire ad ottenere una riduzione del dolore In senso ampio possono essere fatti rientrare in uno dei seguenti gruppi: Farmaci dotati di attività analgesica intrinseca Farmaci che consentono l’utilizzo a dosi piene degli analgesici classici opponendosi ai loro effetti collaterali Farmaci con effetto analgesico indiretto per azione su processi morbosi algogeni (es: infezioni, spasmi muscolari, accumulo di secrezioni) Non sono farmaci che hanno come indicazione primaria il dolore: la loro scelta dovrà pertanto risultare da un’attenta indagine dei meccanismi alla base del dolore e da una consapevole applicazione delle conoscenze in campo farmacologico

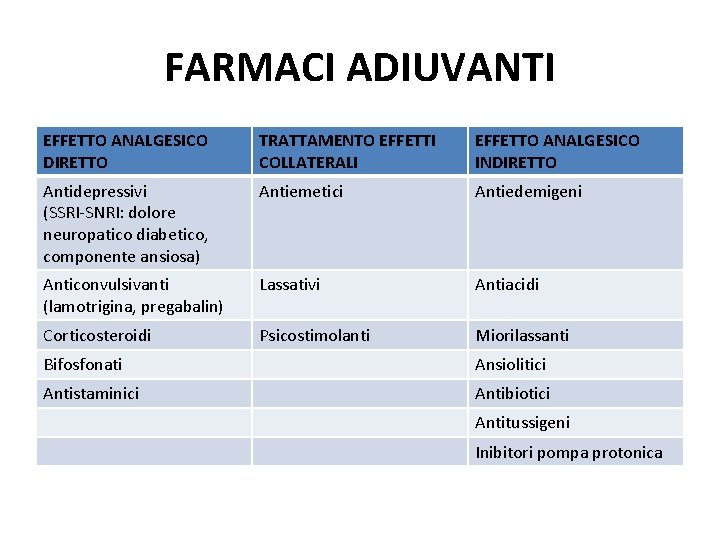
FARMACI ADIUVANTI EFFETTO ANALGESICO DIRETTO TRATTAMENTO EFFETTI COLLATERALI EFFETTO ANALGESICO INDIRETTO Antidepressivi (SSRI-SNRI: dolore neuropatico diabetico, componente ansiosa) Antiemetici Antiedemigeni Anticonvulsivanti (lamotrigina, pregabalin) Lassativi Antiacidi Corticosteroidi Psicostimolanti Miorilassanti Bifosfonati Ansiolitici Antistaminici Antibiotici Antitussigeni Inibitori pompa protonica

CANNABINOIDI La Cannabis è una pianta molto conosciuta che contiene al suo interno tantissime sostanze ma in particolare i cannabinoidi e altri composti quali terpeni, flavonoidi, alcaloidi, clorofille per un totale di 700 sostanze e d il tutto è detto fitocomplesso. Tra i cannabinoidi più noti abbiamo il THC (tetraidocannabinolo) e il CBD ( cannabidiolo) non presenti nella pianta in quanto tali ma nella forma acida ed è solo applicando sufficiente calore che si attivano i componenti mediante un processo di decarbossilazione. La Cannabis terapeutica è titolata in THC e CBD e soggetta ad un trattamento a raggi gamma che riduce la carica microbica

CANNABINOIDI TIPI DI CANNABIS TERAPEUTICA • Cannabis Flos bedrocan Thc 19% Cbd <1% ( varietà sativa) • Cannabis Flos Bedrobiol Thc 12% Cbd < 1% ( varietà sativa) • Cannabis Flos Bediol THC 6, 5% Cbd 7, 5% (varietà sativa) • Cannabis Flos Bedica Thc 14% Cbd < 1% (varietà indica) • Cannabis Flos Bedrolite Thc < 1% Cbd 9% ( varietà sativa) La Cannabis terapeutica può essere assunta tramite metodi raccomandati e noti come: • orale: decotto, capsule per decotto con polvere micronizzata, capsule decarbossilate per uso orale, olio, resina, tinture alcoliche e glicoliche • inalatorio: tramite vaporizzatore • oculare • rettale • vaginale • topica

CANNABINOIDI: LEGISLAZIONE La normativa in Emilia Romagna e la distribuzione territoriale Luglio 2014 La Regione Emilia-Romagna ha adottato la Legge regionale n. 11 “Disposizioni organizzative per l'erogazione di farmaci a base di cannabinoidi per finalità terapeutiche nell'ambito del servizio sanitario regionale” che disciplina l'impiego terapeutico, a carico del Servizio Sanitario Regionale (SSR), delle preparazioni magistrali a base di cannabinoidi in ambito territoriale e ospedaliero. Ottobre 2014 Ministero della Salute, il Ministero della Difesa e l’Istituto Superiore di Sanità hanno dato avvio a un progetto pilota per la produzione nazionale di sostanze e preparazioni di origine vegetale a base di cannabis, presso lo Stabilimento chimico farmaceutico militare di Firenze e hanno definito che sarebbe stato attivato un gruppo di lavoro nazionale per la definizione di un protocollo operativo mirato ad identificare gli usi medici dei preparati di cannabis e le condizioni di sicurezza nel loro uso. Novembre 2015 I lavori del Gruppo nazionale sono confluiti nel Decreto ministeriale, che identifica le funzioni di un Organismo statale per la cannabis, ha dato avvio al percorso di produzione italiana della cannabis, ha declinato gli usi medici consentiti in Italia, precisando che le evidenze scientifiche sull’efficacia clinica sulla cannabis, al momento disponibili, non sono conclusive

CANNABINOIDI: INDICAZIONI Analgesia in patologie che implicano spasticità associata a dolore (sclerosi multipla, lesioni del midollo spinale) resistente alle terapie convenzionali. Analgesia nel dolore cronico (con particolare riferimento al dolore neurogeno) in cui il trattamento con antinfiammatori non steroidei o con farmaci cortisonici o oppioidi si sia rivelato inefficace. Effetto anticinetosico ed antiemetico nella nausea e vomito, causati da chemioterapia, radioterapia, terapie per HIV, che non può essere ottenuto con trattamenti tradizionali. Effetto stimolante dell’appetito nella cachessia, anoressia, perdita dell’appetito in pazienti oncologici o affetti da AIDS e nell’anoressia nervosa, che non può essere ottenuto con trattamenti standard. Effetto ipotensivo nel glaucoma resistente alle terapie convenzionali. Riduzione dei movimenti involontari del corpo e facciali nella sindrome di Gilles de la Tourette che non può essere ottenuta con trattamenti standard.

CANNABINOIDI CONTROINDICAZIONI ALL'USO DELLA CANNABIS TERAPEUTICA • • • pazienti con problemi psichiatrici poiché può provocare crisi psicotiche in soggetti predisposti pazienti con insufficienza epatica e/o renale e in pazienti affetti da Epatite C per il rischio di sviluppare steatosi epatica pazienti con storia di abuso di sostanze psicotrope (che la Cannbis potenzia con effetti additivi o sinergici) o alcool pazienti che hanno già mostrato sintomi di intolleranza alla Cannabis gravidanza, allattamento e nei bambini INTERAZIONI FARMACOLOGICHE • Con Benzodiazepine ed Oppiacei. Se assunta oralmente può interferire con farmaci metabolizzati dal sistema del citocromo P 450 come antibiotici macrolidi, antimicotici, calcioantagonisti, inibitori della proteasi HIV, amiodarone e isoniazide. • Prestare attenzione all'uso concomitante con anticoaugulanti orali, antiaggreganti piastrinici o eparine. Può infine interferire con i farmaci che si legano alle proteine plasmatiche EFFETTI COLLATERALI • più comuni sono: euforia, tachicardia, ipotensione ortostatica, cefalea, vertigini, bruciore e rossore agli occhi, secchezza delle fauci, debolezza muscolare raramente reazioni psicotiche, ansia.

CANNABINOIDI: PRESCRIZIONE I medici dipendenti o convenzionati con il SSR possono prescrivere a carico del SSR, attraverso la piattaforma SOLE, gli usi medici dei preparati vegetali a base di cannabis per i quali al momento sono disponibili prove di efficacia cliniche derivate da RCT almeno di fase II, quali: • riduzione del dolore associato a spasticità con resistenza alle terapie convenzionali o intolleranza ad altri cannabinoidi in pazienti affetti da sclerosi multipla con punteggio scala NRS ≥ 5; • riduzione del dolore neuropatico cronico in pazienti con resistenza a trattamenti convenzionali e punteggio scala NRS ≥ 5. DOSAGGIO Necessaria titolazione prudente iniziare con una dose equivalente a 2. 5 mg di THC (giorni 1 e 2); aumentare di 2. 5 mg due volte al giorno (giorni 3 e 4); se ben tollerata aumentare gradualmente la dose fino ad un totale di 15 mg/die suddivisi equamente durante la giornata (dosi superiori a 20 -30 mg di THC possono aumentare gli effetti avversi o indurre tolleranza senza migliorare l’efficacia).

CANNABINOIDI: MODALITA’ DI PRESCRIZIONE La prescrizione di preparati vegetali a base di cannabis per uso medico: • è da rinnovarsi volta per volta; • è effettuata in conformità alla Legge 8 aprile 1998 n. 94, con particolare riferimento all'art. 5, comma 3: ". . . Nella ricetta il medico dovrà trascrivere, senza riportare le generalità del paziente, un riferimento numerico o alfanumerico di collegamento a dati d'archivio in proprio possesso che consenta, in caso di richiesta da parte dell'autorità sanitaria, di risalire all'identità del paziente trattato. "; • è integrata, a fini statistici, con i dati anonimi relativi a età, sesso, posologia in peso di cannabis ed esigenza di trattamento. • Al fine di rispondere a quanto sopra richiesto, agevolando i prescrittori e i farmacisti nella raccolta dei dati epidemiologici, e alle esigenze di fitosorveglianza, nella regione Emilia-Romagna è stata predisposta una “Scheda informatizza per la prescrizione medica magistrale e il follow-up dei trattamenti a base di preparati vegetali di cannabis sativa” disponibile sul portale del progetto SOLE (Sanità On Line). • Tale scheda assume valore di ricetta medica. • Il medico rilascia al paziente la stampa della ricetta generata dal portale SOLE dopo averla timbrata e firmata. Tale stampa contiene, rispetto alla Scheda compilata on-line dal medico, solo le informazioni utili per la dispensazione del prodotto, e risponde ai requisiti dettati dall’art. 5, comma 3, Legge 8 aprile 1998 n. 94.
