TEP 2009 Dr Alejandro Schejtman Jefe de Medicina

















- Slides: 25

TEP 2009 Dr. Alejandro Schejtman Jefe de Medicina Interna UAI- Hospital Universitario

Organización • • 1 - Introducción. 2 - Epidemiología. 3 - Fisiopatología. 4 - Factores de Riesgo. 5 - Clínica. 6 - Pronóstico. 7 - Diagnóstico. 8 - Tratamiento.

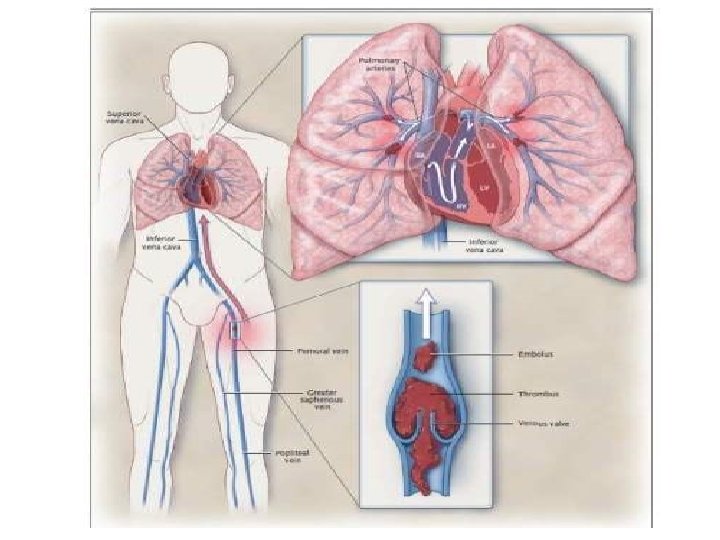
1 - Introducción • Definición: el TEP es la obstrucción de arteria pulmonar o de sus ramas. • Fuente embolígena: Se genera mas frecuentemente a partir de la trombosis venosa profunda de venas de la pelvis y de los miembros inferiores proximal (Venas ilíaca, femoral y poplítea). • Puede ser agudo o crónico: • TEP agudo: los síntomas se producen en forma aguda posterior a la obstrucción de la arteria pulmonar y sus ramas. • TEP crónico: Se presenta con Disnea crónica asociada a hipertensión pulmonar y en forma tardía al momento de la obstrucción de la arteria pulmonar y de sus ramas.

2 - Epidemiología • Es una enfermedad prevalente. • Tiene alta mortalidad: El 30% de los pacientes que presentan TEP mueren si no son tratados. • Si es diagnosticado y tratado precozmente disminuye su mortalidad a 2 al 8 %.

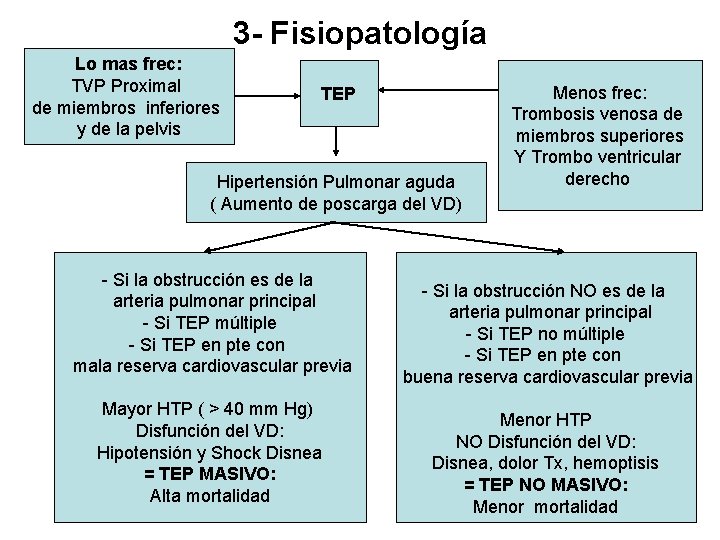
3 - Fisiopatología Lo mas frec: TVP Proximal de miembros inferiores y de la pelvis TEP Hipertensión Pulmonar aguda ( Aumento de poscarga del VD) - Si la obstrucción es de la arteria pulmonar principal - Si TEP múltiple - Si TEP en pte con mala reserva cardiovascular previa Mayor HTP ( > 40 mm Hg) Disfunción del VD: Hipotensión y Shock Disnea = TEP MASIVO: Alta mortalidad Menos frec: Trombosis venosa de miembros superiores Y Trombo ventricular derecho - Si la obstrucción NO es de la arteria pulmonar principal - Si TEP no múltiple - Si TEP en pte con buena reserva cardiovascular previa Menor HTP NO Disfunción del VD: Disnea, dolor Tx, hemoptisis = TEP NO MASIVO: Menor mortalidad


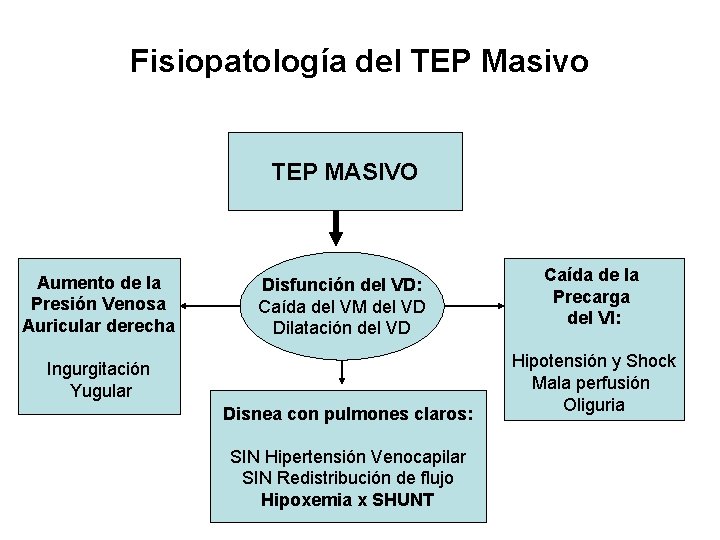
Fisiopatología del TEP Masivo TEP MASIVO Aumento de la Presión Venosa Auricular derecha Disfunción del VD: Caída del VM del VD Dilatación del VD Ingurgitación Yugular Disnea con pulmones claros: SIN Hipertensión Venocapilar SIN Redistribución de flujo Hipoxemia x SHUNT Caída de la Precarga del VI: Hipotensión y Shock Mala perfusión Oliguria

4 - Factores de Riesgo: Son los FR TVP: • Cirugías traumatológica y Fx de pelvis, cadera y rodilla. • Cx urológicas y Cx abdominales (en los últimos 3 meses). • Embarazo. • ACO. • Estado protrombóticos: - Déficit de proteína S. - Déficit de proteína C. - Déficit de Antitrombina III. - Mutación del FV de Leiden. - Mutación del gen de la protrombina. - Sme de Ac antifosfolipídico. • Politraumatismo • Reposo e internaciones prolongadas ( Ej. ACV). • Insuficiencia Cardíaca. • Neoplasias: > Adeno. Ca de Pulmón, Páncreas, Próstata, Tubo digestivo. • Sme Nefrótico. • Smes Mieloproliferativos: Policitemia Vera, Trombocitemia esencial. • Catéteres venosos centrales.

5 - Clínica • • • Las manifestaciones clínicas del TEP son inespecíficas. A- Síntomas: Disnea (73%). Dolor Tx en puntada de costado (66%). Tos (37%). Hemoptisis (13%). • • B- Signos: Taquipnea (70%). Rales (50%). Taquicardia (30%). Aumento de intensidad del R 2 pulmonar (23%). Ingurgitación yugular (15%). Shock (hipotensión e hipoperfusión) (8%). • Signos y síntomas de TVP de MMII: Edema, aumento de diámetro, eritema, hommans, dolor a la compresión de gemelos (47%).

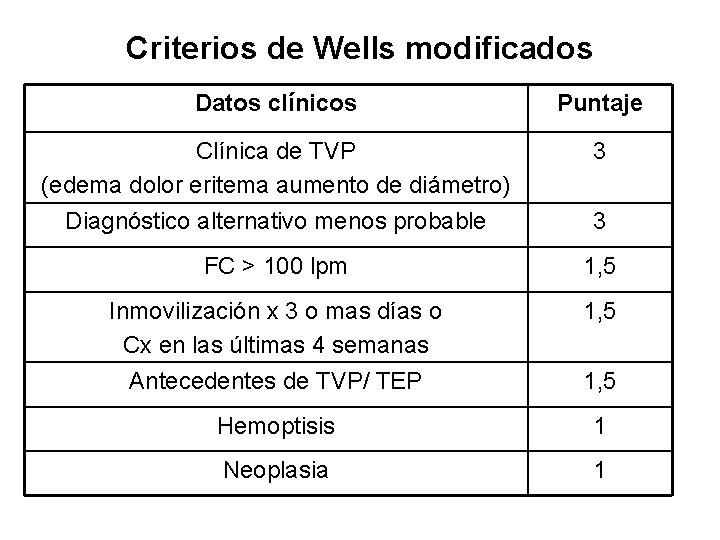
Criterios de Wells modificados Datos clínicos Puntaje Clínica de TVP (edema dolor eritema aumento de diámetro) Diagnóstico alternativo menos probable 3 FC > 100 lpm 1, 5 Inmovilización x 3 o mas días o Cx en las últimas 4 semanas Antecedentes de TVP/ TEP 1, 5 Hemoptisis 1 Neoplasia 1 3 1, 5

Interpretación de Score de Wells • > 6 puntos: alto probabilidad de TEP. • 2 a 6 puntos: moderada probabilidad de TEP. • < 2 puntos: baja probabilidad de TEP. Interpretación simplificada: • TEP Probable: > 4 puntos. • TEP Improbable: < = 4 puntos.

7 - Diagnóstico La clínica es inespecífica • • A- Laboratorio. B- ECG. C- Rx Tórax. D- Centellograma V/Q. E- Ecodoppler de MMII. F- Angio. TAC pulmonar. G- Angiografía Pulmonar.

A- Laboratorio • Gases en sangre: mas frec hipoxemia e hipocapnia con alcalosis respiratoria. • BNP (péptido natriurético cerebral) : tiene valor pronóstico: Si > 100 pg/ml se asocia a Disfunción de VD y a mal pronóstico. • Troponina T o I: su aumento tiene valor pronóstico, se asocia Disfunción de VD y a mal pronóstico. • Dímero D: alta sensibilidad (> 90%) y baja especificidad • Alto valor predictivo negativo. • Si DD < 500 ng/ml x ELISA cuantitativo a Aglutinación del látex semicuantitativo excluye TEP si la probabilidad clínica ( Score de Wells) es baja o moderada.

B- ECG • • • Los cambio ECG son inespecíficos. Lo mas frecuente es la Taquicardia Sinusal. Otros hallazgos: BRD. Fibrilación auricular. Inversión de la onda T y cambios del ST en las precordiales. • S 1 - Q 3 -T 3 ( S en D 1, Q en D 3 y T negativa en D 3) El mayor valor del ECG es descartar otros diagnósticos como un Sme coronario agudo

C- Rx Tórax • • • Los cambios son inespecíficos Atelectasias. Derrame Pleural. Aumento de diámetro de la arteria pulmonar. Convexidad del arco de la arteria pulmonar. Oligohemia. • La Rx Tórax puede ser normal (aprox. 12%) El mayor valor de la Rx Tórax es descartar otros diagnósticos diferenciales ( Neumonía, ICC, Neumotórax)

D- Centellograma V/Q • ( Validado x el Estudio PIOPED) • Se correlaciona la relación V/ Q buscando si existe “mismatch” es decir zonas ventiladas pero NO perfundidas. • Se informa como alta, intermedia o baja probabilidad de TEP o como estudio normal. • 1 - Ante un pte con alta probabilidad de TEP: se asume TEP. • 2 - Ante un pte con baja probabilidad de TEP con sospecha clínica intermedia o baja se descarta TEP. • 3 - Si Centellograma normal: descarta TEP. • 4 - Ante una probabilidad intermedia de TEP o ante baja probabilidad pero si alta sospecha clínica se debe realzar otro estudio que confirme o descarte TEP ( angiografía pulmonar).

E- Ecodoppler de MMII • Se utiliza para detectar la TVP de MMI. • Si el Ecodoppler de MMII confirma la TVP y el Centello V/ Q es de probabilidad intermedia de TEP, permite definir el tratamiento y asumirlo como TEP.

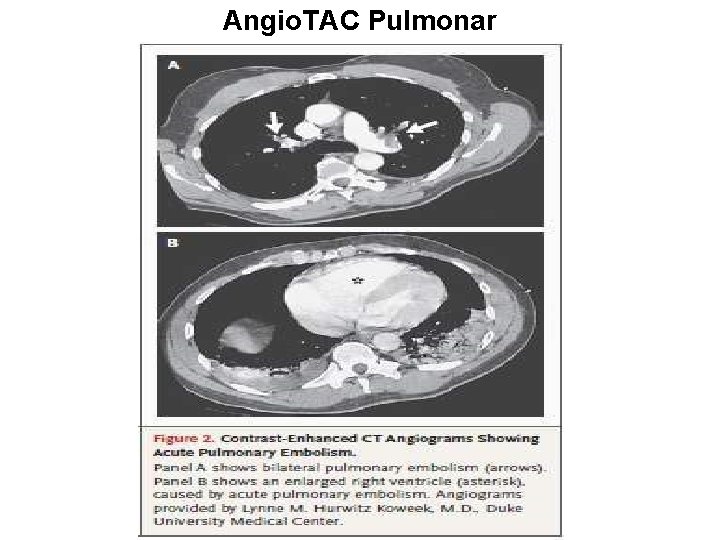
F- Angio. TAC pulmonar • Se requiere personal entrenado para su interpretación. • Permite detectar diagnósticos alternativos aunque se descarte TEP. • Alto costo. • La probabilidad de descartar TEP ante un estudio negativo varía según la probabilidad clínica pretest. • Si test negativo y probabilidad clínica es baja 96% que no tiene TEP, si probabilidad clínica intermedia 89% que no tiene TEP y si la probabilidad clínica es alta 60% que no tiene TEP. • Por lo tanto: si la sospecha clínica es alta aunque el test sea negativo se debe evaluar realizar Angiografía convencional.

Angio. TAC Pulmonar

G- Angiografía pulmonar convencional • Es el “Gold Standard” para diagnóstico de TEP. • Es un estudio invasivo. Diagnóstico definitivo • A- Basado en el Centellograma V/Q. • B- Basado en la Angio. TAC pulmonar.

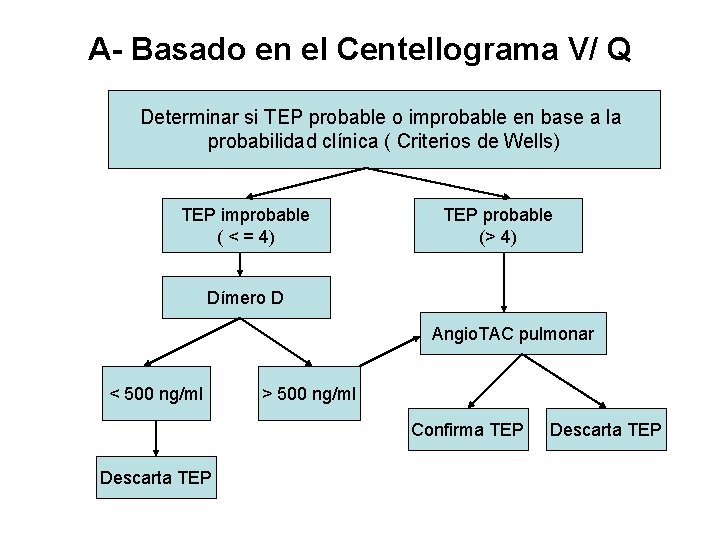
A- Basado en el Centellograma V/ Q Determinar si TEP probable o improbable en base a la probabilidad clínica ( Criterios de Wells) TEP improbable ( < = 4) TEP probable (> 4) Dímero D Angio. TAC pulmonar < 500 ng/ml > 500 ng/ml Confirma TEP Descarta TEP

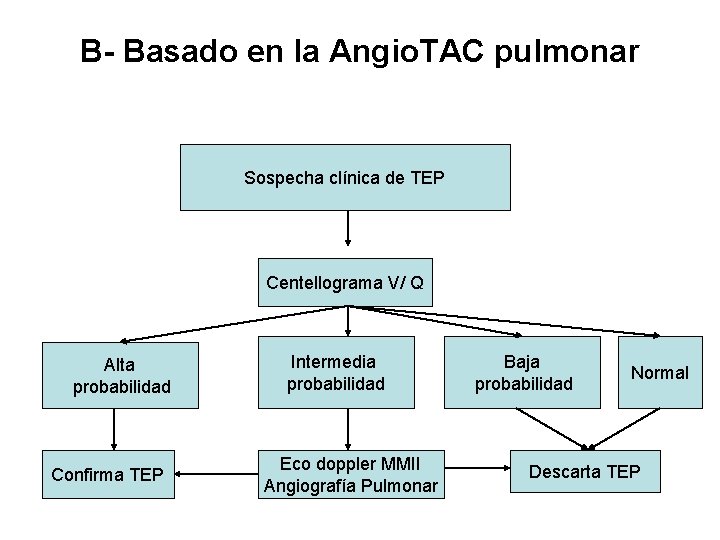
B- Basado en la Angio. TAC pulmonar Sospecha clínica de TEP Centellograma V/ Q Alta probabilidad Confirma TEP Intermedia probabilidad Eco doppler MMII Angiografía Pulmonar Baja probabilidad Normal Descarta TEP

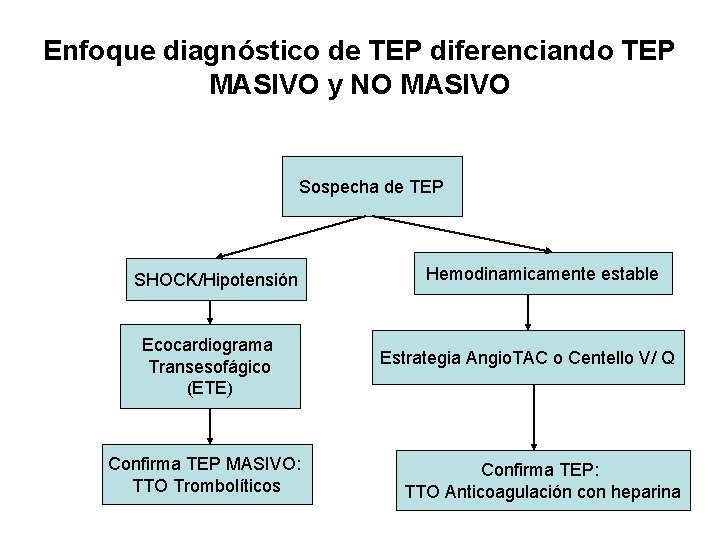
Enfoque diagnóstico de TEP diferenciando TEP MASIVO y NO MASIVO Sospecha de TEP SHOCK/Hipotensión Ecocardiograma Transesofágico (ETE) Confirma TEP MASIVO: TTO Trombolíticos Hemodinamicamente estable Estrategia Angio. TAC o Centello V/ Q Confirma TEP: TTO Anticoagulación con heparina

8 - Pronóstico • Indicadores de mal pronóstico: • 1 - Disfunción del VD: principalmente si se asocia hipotensión arterial. • 2 - Aumento del BNP: ( Péptido natriurético cerebral) > 100 pg/ml. Se asocia a disfunción del VD. • 3 - Trombo en el VD. • 4 - Elevación de Troponina T o I.

9 - Tratamiento • TEP NO MASIVO: Anticoagulación con Heparina. • Si contraindicación para anticoagulación (sangrado activo o Cx reciente): se coloca Filtro de Vena Cava. • TEP MASIVO: Trombolíticos: TPA o STK, luego anticoagulación. • Si TEP MASIVO y hay contraindicación para Trombolíticos se indica trombectomía.