TELESALUTE nellintegrazione ospedaleterritotio Rita Le Donne UOC Pneumologia















- Slides: 30

TELESALUTE nell’integrazione ospedale-territotio Rita Le Donne UOC Pneumologia Ospedale S. Camillo De Lellis Rieti


Percentuale del carico totale di malattie croniche (WHO 2010)



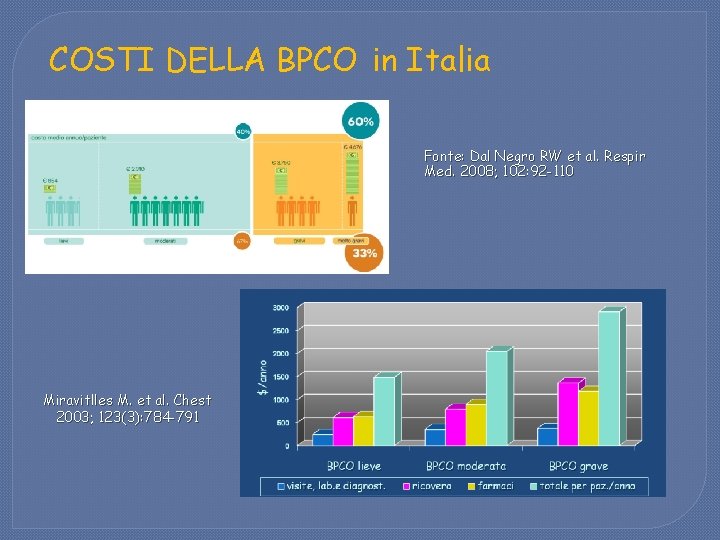
COSTI DELLA BPCO in Italia Fonte: Dal Negro RW et al. Respir Med. 2008; 102: 92 -110 Miravitlles M. et al. Chest 2003; 123(3): 784 -791

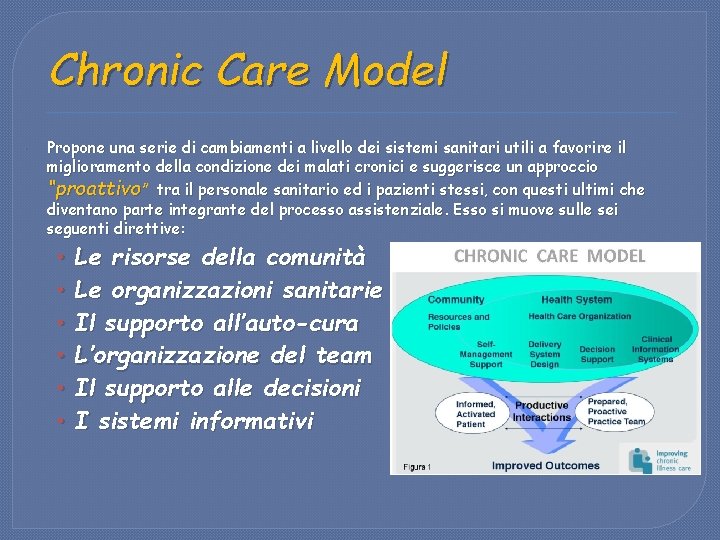
Chronic Care Model Propone una serie di cambiamenti a livello dei sistemi sanitari utili a favorire il miglioramento della condizione dei malati cronici e suggerisce un approccio “proattivo” tra il personale sanitario ed i pazienti stessi, con questi ultimi che diventano parte integrante del processo assistenziale. Esso si muove sulle sei seguenti direttive: • • • Le risorse della comunità Le organizzazioni sanitarie Il supporto all’auto-cura L’organizzazione del team Il supporto alle decisioni I sistemi informativi

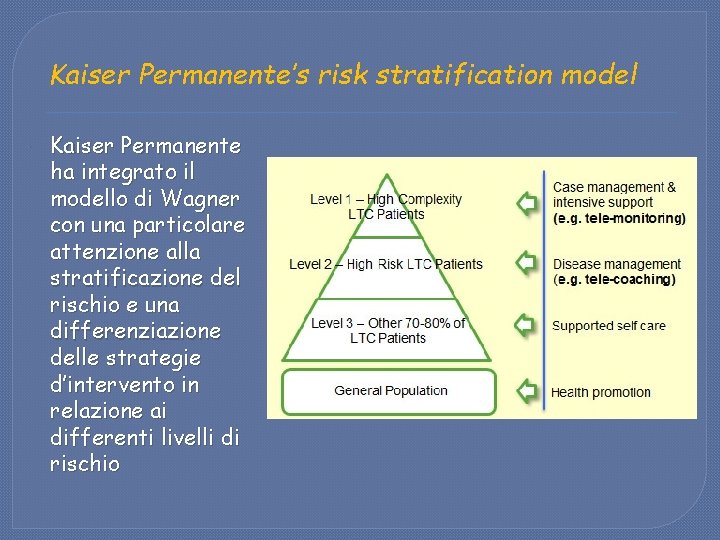
Kaiser Permanente’s risk stratification model Kaiser Permanente ha integrato il modello di Wagner con una particolare attenzione alla stratificazione del rischio e una differenziazione delle strategie d’intervento in relazione ai differenti livelli di rischio

� “La telemedicina è la prestazione di servizi di assistenza sanitaria, tramite il ricorso alle tecnologie dell’informazione e delle telecomunicazioni (TIC), in situazioni in cui il professionista della salute ed il paziente (o due professionisti) non si trovano nella stessa località. Essa comporta la trasmissione sicura di informazioni e dati di carattere medico grazie a testi, suoni, immagini o altre forme necessarie per la prevenzione, la diagnosi, il trattamento ed il successivo controllo dei pazienti”

TELEMEDICINA linee di indirizzo nazionali (febbraio 2014)

Nuove opportunità per la continuità delle cure La TELESALUTE può migliorare la qualità della vita dei pazienti cronici attraverso soluzioni di auto-gestione e monitoraggio remoto, anche ai fini di una deospedalizzazione precoce. "La telemedicina non sostituisce la prestazione sanitaria tradizionale nel rapporto personale medico-paziente, ma la integra per potenzialmente migliorare efficacia, efficienza e appropriatezza"

CRITICITA’ Conflitto tra i partecipanti e ridotto livello di interazione umana (J Telemed Telecare 2009 Jun; 15(7): 327 -338) Passaggio di compiti e responsabilità ad altre professioni sanitarie Diffidenza e scarso coordinamento con i MMG Difficoltà da parte del paziente e dei familiari nella comprensione dell’utilizzo del sistema e delle sue finalità Tariffazione Governo clinico e problematiche medico-legali � � � v v v Sicurezza e riservatezza dei dati dei pazienti Responsabilità e potenziali obblighi dei professionisti della salute Protocolli e valutazione del rischio clinico

Punti Chiave Organizzazione Informazione e formazione Integrazione nel SSN Remunerazione e valutazione economica Indicatori di performance Aspetti etici e regolatori

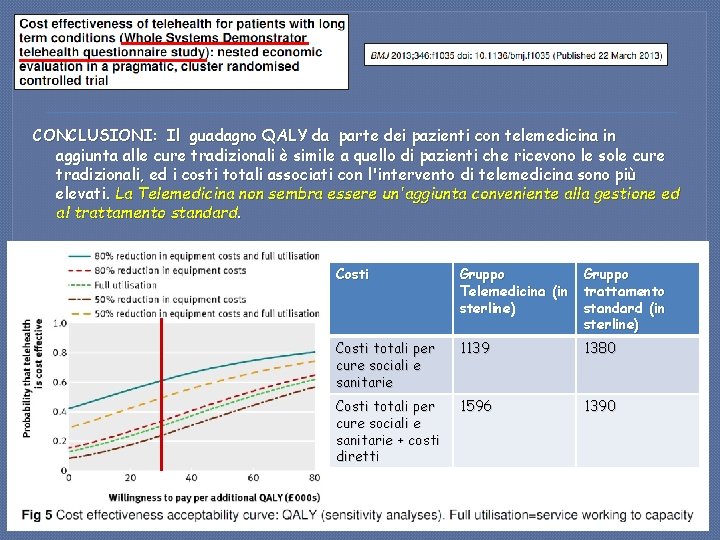
CONCLUSIONI: Il guadagno QALY da parte dei pazienti con telemedicina in aggiunta alle cure tradizionali è simile a quello di pazienti che ricevono le sole cure tradizionali, ed i costi totali associati con l'intervento di telemedicina sono più elevati. La Telemedicina non sembra essere un'aggiunta conveniente alla gestione ed al trattamento standard. Costi Gruppo Telemedicina (in sterline) Gruppo trattamento standard (in sterline) Costi totali per cure sociali e sanitarie 1139 1380 Costi totali per cure sociali e sanitarie + costi diretti 1596 1390

Commissione Europea � PROGETTO NEXES (Spagna, Norvegia, Grecia): • 5. 000 pazienti - 4. 760. 000, 00 Euro � PROGETTO REWENING HEALTH (Danimarca, Norvegia, Svezia, Grecia, Germania, Austria, Finlandia, Spagna ed Italia) • 7. 900 pazienti- 14. 000, 00 Euro • Veneto come capofila con 4. 500 pazienti



Infermiere specialista Nel contesto del servizio sanitario nazionale e in modo più estensivo nell’assistenza alla persona, si sta assistendo ad una significativa evoluzione delle componenti organizzativo-assistenziali conseguenti all'oggettivo manifestarsi di alcuni fenomeni, legati in particolare, all'aumento dell'età media, della popolazione con fragilità e malattie cronico-degenerative, a cui si associa la costante e profonda evoluzione scientifica e tecnologica. Aree professionali: • Area cure primarie - infermiere comunità-famiglia; • Area intensiva e dell’emergenza urgenza; • Area medica; • Area chirurgica; • Area neonatologica e pediatrica; • Area salute mentale e dipendenze

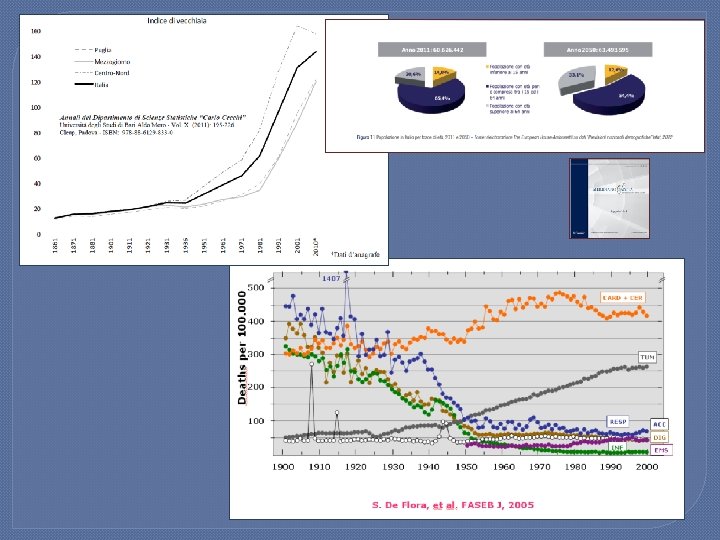
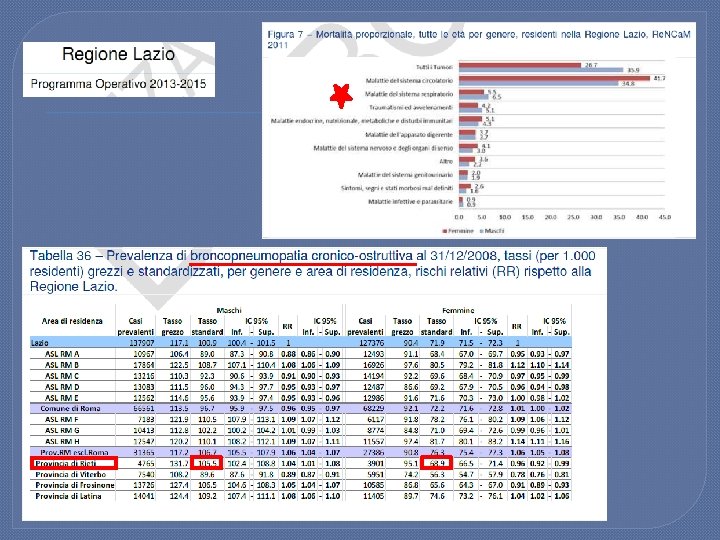
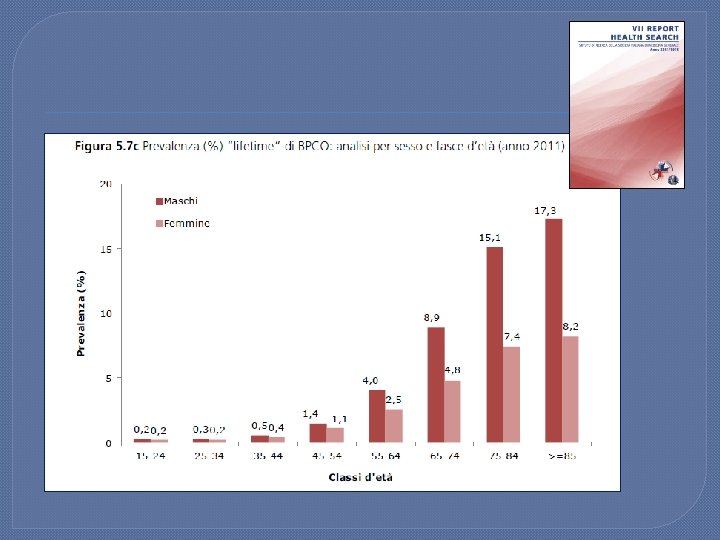
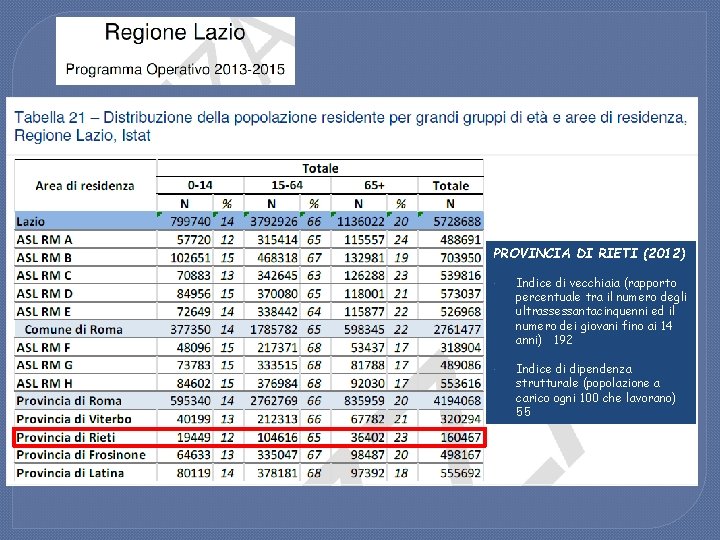
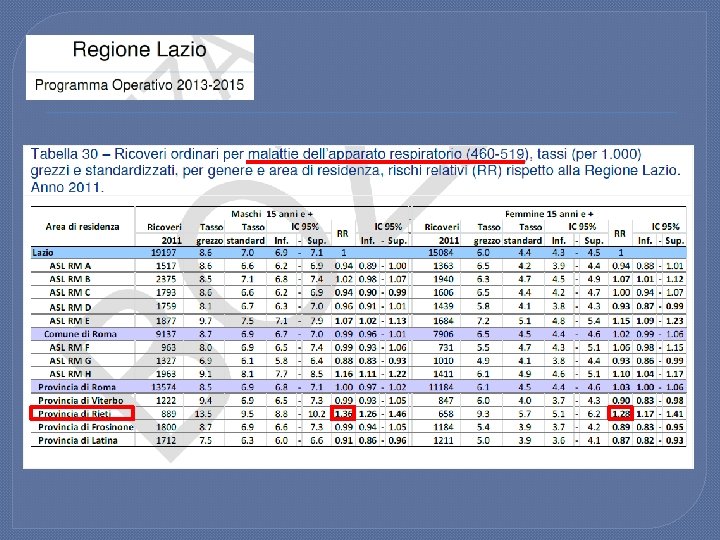
PROVINCIA DI RIETI (2012) Indice di vecchiaia (rapporto percentuale tra il numero degli ultrassessantacinquenni ed il numero dei giovani fino ai 14 anni) 192 Indice di dipendenza strutturale (popolazione a carico ogni 100 che lavorano) 55


Progetto “Telenursing” e “Telemonitoraggio” – AUSL Rieti Presa in carico Gestione in “Telenursing” e “Telemonitoraggio”

Progetto “Telenursing” e “Telemonitoraggio” – AUSL Rieti Criteri di inclusione “non autosufficienza e/o problematiche legate a fragilità clinica o sociale in paziente affetto da insufficienza respiratoria cronica” • Pazienti in ossigenoterapia a lungo termine (OTLT) • Pazienti in ventilazione meccanica domiciliare (VMD)

TEOX PRO v Registratore digitale multi-parametrico che permette di registrare e memorizzare numerosi dati di interesse clinico. Per il presente percorso vengono utilizzati: • • • saturazione ossiemoglobinica e frequenza cardiaca ottenuti tramite pulsossimetro parametri di ventilazione ottenuti tramite sensore di flusso dal ventilatore in uso dal paziente livello di ossigeno liquido nell’unità di base in utilizzo dal paziente. v La trasmissione dei dati può avvenire tramite linea telefonica e/o connessione internet sia in modalità automatica sia manuale (a richiesta dell’operatore o del paziente). v Il sistema di visualizzazione tramite web browser permette di consultare i dati da qualsiasi postazione dotata di accesso alla rete internet con password personale.

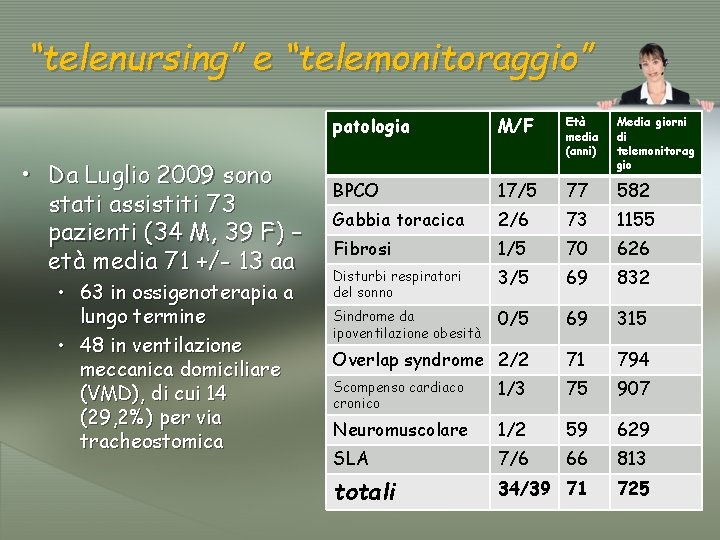
“telenursing” e “telemonitoraggio” • Da Luglio 2009 sono stati assistiti 73 pazienti (34 M, 39 F) – età media 71 +/- 13 aa • 63 in ossigenoterapia a lungo termine • 48 in ventilazione meccanica domiciliare (VMD), di cui 14 (29, 2%) per via tracheostomica patologia M/F Età media (anni) Media giorni di telemonitorag gio BPCO 17/5 77 582 Gabbia toracica 2/6 73 1155 Fibrosi 1/5 70 626 Disturbi respiratori del sonno 3/5 69 832 Sindrome da ipoventilazione obesità 0/5 69 315 Overlap syndrome 2/2 71 794 Scompenso cardiaco cronico 1/3 75 907 Neuromuscolare 1/2 59 629 SLA 7/6 66 813 totali 34/39 71 725

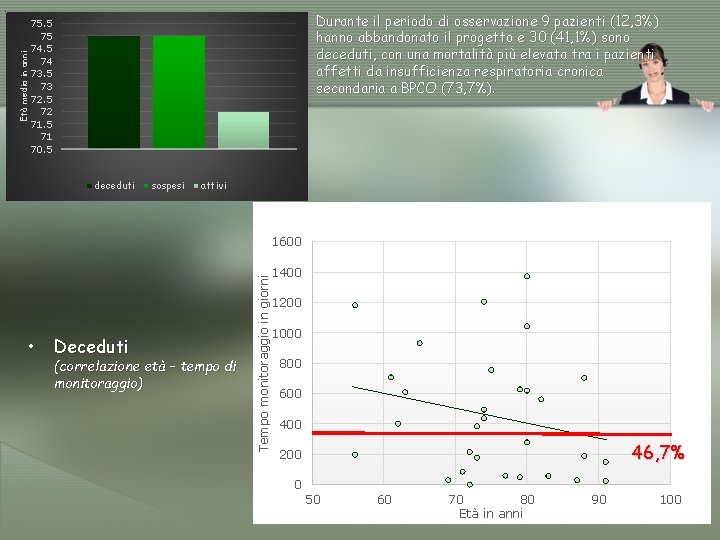
Durante il periodo di osservazione 9 pazienti (12, 3%) hanno abbandonato il progetto e 30 (41, 1%) sono deceduti, con una mortalità più elevata tra i pazienti affetti da insufficienza respiratoria cronica secondaria a BPCO (73, 7%). Età media in anni 75. 5 75 74 73. 5 73 72. 5 72 71. 5 71 70. 5 deceduti sospesi attivi • Deceduti (correlazione età – tempo di monitoraggio) Tempo monitoraggio in giorni 1600 1400 1200 1000 800 600 46, 7% 200 0 50 60 70 80 Età in anni 90 100

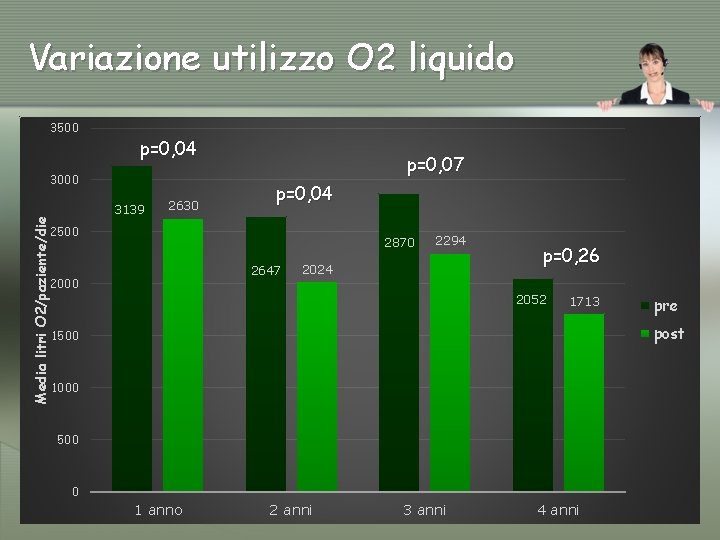
Analisi Costo/Beneficio (ACB) 51 pazienti, 8 hanno sospeso O 2 durante monitoraggio (tutti in VMD) (15, 7%) v COSTI DEL SERVIZIO (apparecchiature + fornitura O 2): 5, 93 Euro/paz/die • 2. 164 Euro/paz/anno • 110. 387 Euro/anno v RISPARMI PER O 2 LIQUIDO (valutati con prezzo di rimborso SSN alle farmacie): O 2 liquido da 2. 954 l/paz/die a 2. 572 l/paz/die: • da 340. 930 Euro/anno a 296. 842 Euro/anno, con un risparmio di 44. 088 Euro/anno (864 Euro/paz/anno)

Variazione utilizzo O 2 liquido 3500 p=0, 04 3000 Media litri O 2/paziente/die 3139 2630 p=0, 07 p=0, 04 2500 2870 2647 2000 2294 2024 p=0, 26 2052 1713 pre post 1500 1000 500 0 1 anno 2 anni 3 anni 4 anni

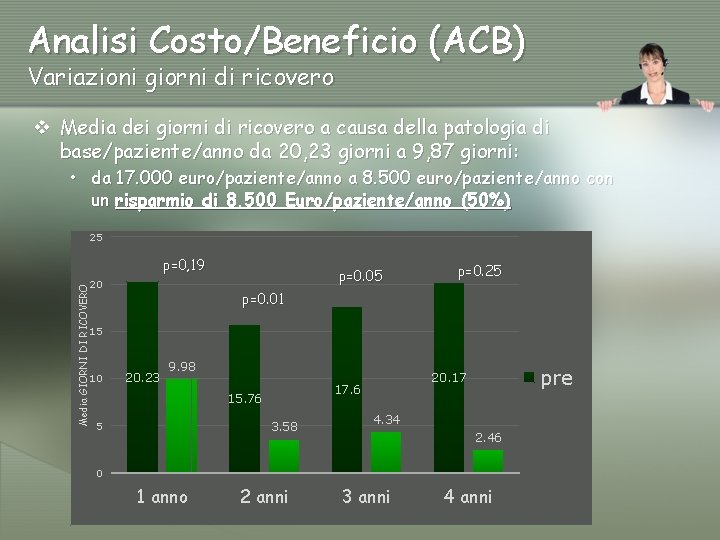
Analisi Costo/Beneficio (ACB) Variazioni giorni di ricovero v Media dei giorni di ricovero a causa della patologia di base/paziente/anno da 20, 23 giorni a 9, 87 giorni: • da 17. 000 euro/paziente/anno a 8. 500 euro/paziente/anno con un risparmio di 8. 500 Euro/paziente/anno (50%) 25 p=0, 19 Media GIORNI DI RICOVERO 20 p=0. 05 p=0. 25 p=0. 01 15 10 20. 23 9. 98 15. 76 3. 58 5 pre 20. 17 17. 6 4. 34 2. 46 0 1 anno 2 anni 3 anni 4 anni

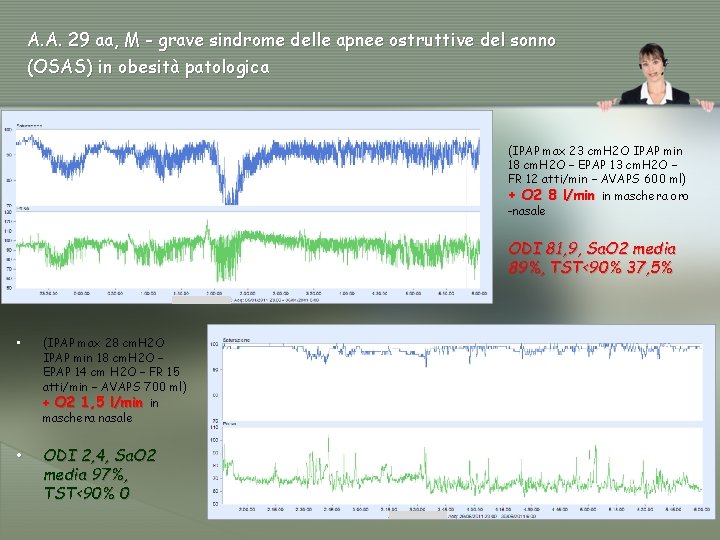
A. A. 29 aa, M - grave sindrome delle apnee ostruttive del sonno (OSAS) in obesità patologica • (IPAP max 28 cm. H 2 O IPAP min 18 cm. H 2 O – EPAP 14 cm H 2 O – FR 15 atti/min – AVAPS 700 ml) + O 2 1, 5 l/min in maschera nasale • ODI 2, 4, Sa. O 2 media 97%, TST<90% 0 • (IPAP max 23 cm. H 2 O IPAP min 18 cm. H 2 O – EPAP 13 cm. H 2 O – FR 12 atti/min – AVAPS 600 ml) + O 2 8 l/min in maschera oro -nasale • ODI 81, 9, Sa. O 2 media 89%, TST<90% 37, 5%

“Il compito del marketing è trasformare le esigenze mutevoli delle persone in opportunità vantaggiose. Il suo scopo è creare valore proponendo soluzioni migliori, facendo risparmiare all'acquirente fatica e tempo per la ricerca e la transazione e offrendo alla comunità il più elevato benessere” (Philip Kotler, Il marketing dalla A alla Z, 2003)