TALLER DE AGONIA Grupo de trabajo de Cuidados

TALLER DE AGONIA

Grupo de trabajo de Cuidados Paliativos de la sem. Fy. C Mª PILAR TORRUBIA ATIENZA Médico de Familia Equipo de Soporte Atención Domiciliaria (E. S. A. D. ). Atención Primaria. Sector Zaragoza II Mª PILAR RUIZ BUENO Médico de Familia Equipo de Soporte Atención Domiciliaria (E. S. A. D. ). Atención Primaria. Sector Zaragoza III 2007

1. OBJETIVOS

OBJETIVO GENERAL • Mejorar la situación de agonía en los pacientes con enfermedad terminal.

OBJETIVOS ESPECÍFICOS • Identificar la situación de agonía. • Detectar las necesidades del paciente, familia y equipo. • Aprender el tratamiento farmacológico y las medidas generales que alivian el sufrimiento en esta situación. • Prevenir las crisis. • Prevenir el “recuerdo doloroso”.

2. IDENTIFICAR SITUACIÓN

Definiciones Estado que precede a la muerte en aquellas situaciones en que la vida se extingue gradualmente. (Diccionario Terminológico de Ciencias Médicas. Salvat. Barcelona, 1977) Angustia y congojo del moribundo. (Diccionario Real Academia Lengua Española, 1992. XXI edición)

Definiciones - 2 Estado que precede a la muerte, cuando ocurre gradualmente, con deterioro físico severo, debilidad extrema, alta frecuencia de trastornos cognitivos y de conciencia, dificultad de relación y de ingesta y pronóstico vital de días. (Consenso sobre situaciones del final de la vida Consejo General del Poder Judicial y del Ministerio de Sanidad. Mayo de 1999)

Criterios clínicos de agonía 1. Nariz fría blanca 2. Extremidades frías 3. Livideces 4. Labios cianóticos 1 -3 síntomas: pre-agonía 4 ó más: agonía(90% en 4 días) 5. Somnolencia>15 h/d 6. Estertores 7. Apneas >15”. 8. Anuria<300/d Palliative Medicine, EAPC abstracts. Volume 18, Number 4, 1 May 2004, pp. 303 -393(91)

SIGNOS PREMONITORIOS - 1 • Deterioro progresivo del estado general. • Disminución del tono muscular gastrointestinal y urinario: incontinencia, estreñimiento, retención urinaria. • Circulación enlentecida: disminución sensaciones, frialdad. • Cambios signos vitales: pulso débil (lento o rápido), disminución TA • Alteraciones respiratorias: taquipnea, apnea, respiración superficial, aparición de estertores.

SIGNOS PREMONITORIOS - 2 • Alteración del nivel de conciencia y deterioro cognitivo: somnolencia, dificultad de mantener la atención… • Afectación sensorial variable • Dificultad para la ingesta oral • Hipertermia • Diaforesis
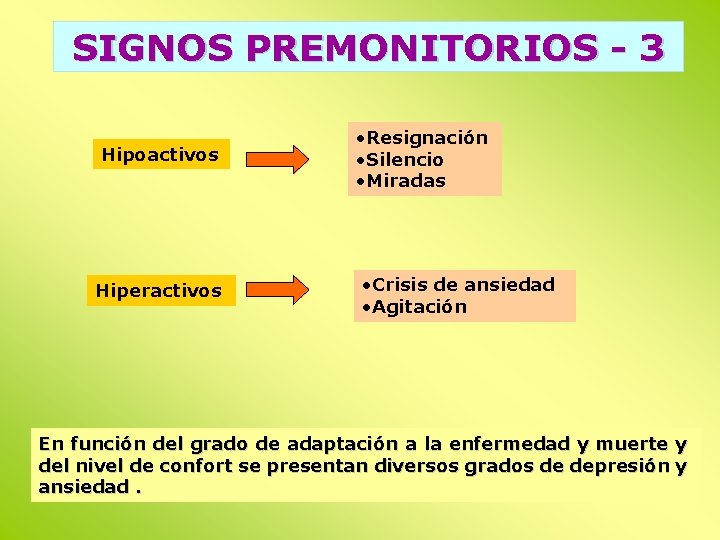
SIGNOS PREMONITORIOS - 3 Hipoactivos Hiperactivos • Resignación • Silencio • Miradas • Crisis de ansiedad • Agitación En función del grado de adaptación a la enfermedad y muerte y del nivel de confort se presentan diversos grados de depresión y ansiedad.

3. CASOS CLÍNICOS

CASO CLINICO -1: • Domingo, 23 h, Hospital de Media-Larga Estancia, avisa Lola, hija de Blas, de 81 años, que ingresó el viernes por la noche derivado desde urgencias: • “Por favor vengan corriendo, se está asfixiando, no para quieto, tiene los pulmones encharcados, llevamos así un buen rato, le pusieron las mascarillas pero mi padre no mejora. . . ”

Caso clínico - 1 ANTECEDENTES: Cáncer de colon ascendente con metástasis hepáticas en el momento del diagnóstico, hace seis meses. El paciente, con buena calidad de vida previa y mucho apoyo familiar rechazó biopsia, desestimó tratamiento quirúrgico o quimioterápico y es atendido por el Centro de Salud y en programa de C. Paliativos. Viudo, vive con su hija María que lo cuida, con mucho apoyo de la otra hija, Lola, y de los respectivos maridos e hijos de ambas. Su hijo Manuel vive en Madrid y lo ve menos.

HISTORIA CLÍNICA Caso clínico - 1 Disfruta de buena calidad de vida, relación con sus seres queridos, música, TV. . . Vive en un bajo y sale a la puerta a charlar con los vecinos. Lo visita con frecuencia el cura de la parroquia, que conoce a la familia desde hace diez años y los trata confianza. Tratamiento habitual: fentanilo 25 mg TTS, lactulosa, parafina, enemas. Últimas semanas con limitación funcional cama-sillón, Katz D, úlcera sacra que llegó a grado IV, se infectó y precisó escarectomía. Encefalopatía hepática grado III, que mejoró con enemas y laxantes.

Caso clínico - 1 El viernes lo notaron mas apagado, adormilado. Ingresó en urgencias con J. Clínico de encefalopatía hepática. Se pautó dieta blanda, suero glucosalino 1500 cc/24 h, lactulosa y enemas de fosfatos cada 8 h, metamizol iv/8 h, haloperidol si agitación. El sábado pasó a planta. Comió solo yogurt, bebió poco y le costó tomar la medicación oral. Los enemas fueron efectivos. Pidió y recibió asistencia religiosa. El domingo, su hijo, que vino de Madrid, le estuvo dando agua con una jeringa cada media hora y tomó la medicación oral. Mas tarde comenzó con agitación, nerviosismo, respiración ruidosa, llamando a su mujer a voces, se arrancó el pañal que le habían colocado (que estaba seco y limpio).

Caso clínico - 1 Se quejaba (“ay, ay. . . ”) llevándose la mano al abdomen. Se ha arrancado la vía periférica y no logran canalizar otra. Desde la puerta se oye la respiración estertorosa del enfermo, “como de olla hirviendo”, y los sollozos del hijo, muy nervioso, que repite : “no puede ser” En la habitación hay cinco personas, dos llorando, y el enfermo. Junto a la cama, hay varias imágenes religiosas. Saludamos a Lola y pedimos a los demás que salgan para reconocer al enfermo.

Caso clínico - 1 -¿Y cuándo ha orinado por última vez? - “Ayer. ” ¿Última deposición? - “Ayer” Interrumpe la conversación el hijo del paciente que grita“. . . ya está bien de charla, mi padre está muy grave y hay que ponerle un suero ahora mismo o llevarlo a otro hospital si aquí no lo pueden atender, ¿estamos? ”. Su hermana lo aparta. . .

EXPLORACIÓN Caso clínico - 1 Paciente comatoso, afebril, no obedece al ordenarle abrir la boca, se queja ante tracción mandibular. Pupilas reactivas de 3 mm, boca seca sin muguet, pliegue +. Crepitantes de gruesa burbuja, audibles sin fonendo, se modifican con la tos, polipnea, no hay crepitantes finos en las bases ni roncusni sibilancias. Tonos inaudibles, pulso débil rítmico a 105 x min. TA 80/ 50. Livideces en la espalda, dedos de manos y pies y glúteos, que según la hija no estaban ayer. Abdomen con gran hepatomegalia, dolorosa, masa en vacío derecho, distendido, ruidos hidroaéreos intensos. No edemas.

Caso clínico - 1 CON ESTOS DATOS, ¿CUÁL ES TU IMPRESIÓN? ¿ESTAMOS ANTE UNA SITUACIÓN AGÓNICA?

CASO CLINICO -2: Petra, 52 años Adenocarcinoma de pulmón Metástasis: M 1 pleural, pericárdica, mediastínica, tiroidea y probable suprarrenal. S. Cushing yatrógeno. Disfonía. Disfagia a sólidos. Nov. 03: No más Quimioterapia. Disnea a mínimos esfuerzos, tos disneizante que aumenta el dolor. Dolor torácico EVA 4, con la tos 6 y crisis de 8. Alivio parcial con AINE y Codeína.

Caso clínico - 2 Informada y lúcida, soltera, una hija, buen soporte de cuidadoras (hija, cuñadas. . . ). A solas con la enferma, en la exploración, le proponemos entrevista de familia para mejorar la coordinación, conocernos, resolver dudas. . . y le parece muy bien. A la 1ª cita de familia acuden varias cuidadoras habituales. Se refuerza la posición de la hija y de una cuñada cuidadora principal. Aclaramos dudas.

Caso clínico - 2 AJUSTE DE TRATAMIENTO Y RESPUESTA INICIAL Morfina oral: titulación y subida gradual. Dexametasona. Hioscina (oral/sc palomita): Mejoró dolor y disnea. Mejoró la tos húmeda. Mejor calidad de vida percibida por todos durante dos semanas. . .

Caso clínico - 2 EVOLUCIÓN. . . Y DETERIORO (2 SEMANAS). Aumentó DISFAGIA (se mantuvo la vía sc en bolos, por polimedicación). Más tarde apareció desorientación temporoespacial, AGITACIÓN, DELIRIUM y AUMENTO DE LA DISNEA, tos y expectoración verde. “¿Sudoración nocturna? Sí. “¿Movimientos bruscos o sobresaltos, como al ir a dormirse (mioclonías)? Sí”

Caso clínico - 2 EXPLORACIÓN Mal estado general, afebril. Frente sudorosa. MUGUET. Pupilas a 2 mm reactivas a luz y acomodación. Roncus y sibilancias. Polipnea, tiraje supraclavicular. Tos húmeda, esputo verde durante la exploración. Glucemia 215. Mioclonías. Minimental 12

Caso clínico - 2 CON ESTOS DATOS, ¿CUÁL ES TU IMPRESIÓN? ¿ESTAMOS ANTE UNA SITUACIÓN AGÓNICA?

Caso clínico - 2 COMPLICACIONES POTENCIALMENTE TRATABLES: Neurotoxicidad inducida por opioides. (Delirium + mioclonías + sudoración) Candidiasis oral + disfagia = probable candidiasis esofágica en inmunodeprimida, DM yatrógena (corticoides), Infección respiratoria.

4. NECESIDADES PACIENTES, FAMILIA Y EQUIPO
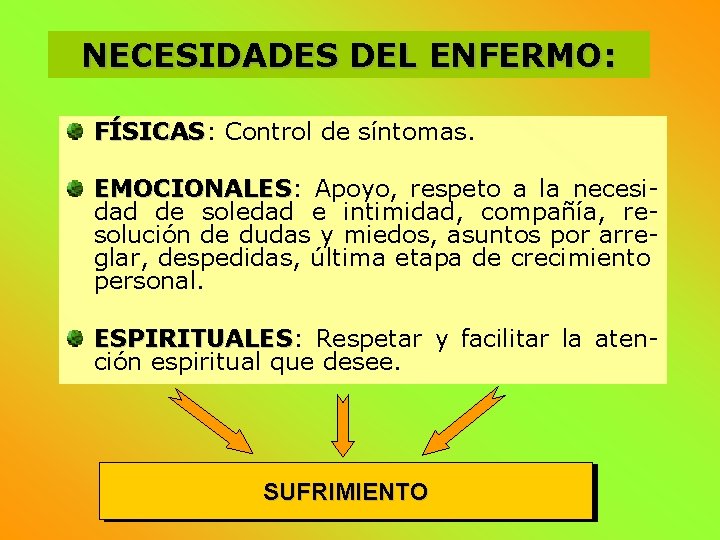
NECESIDADES DEL ENFERMO: FÍSICAS Control de síntomas. EMOCIONALES: EMOCIONALES Apoyo, respeto a la necesidad de soledad e intimidad, compañía, resolución de dudas y miedos, asuntos por arreglar, despedidas, última etapa de crecimiento personal. ESPIRITUALES: ESPIRITUALES Respetar y facilitar la atención espiritual que desee. SUFRIMIENTO

NECESIDADES DE LA FAMILIA-1 Facilitar la organización. Cuidados que necesita el enfermo: boca, piel, posturales comunicación, ambiente, autonomía … Facilitar la despedida Apoyo Refuerzo positivo Resolución de dudas y de miedos ( “cómo morirá”) Pautas claras de que hacer en cada momento según síntomas Burocracia fallecimiento

NECESIDADES DE LA FAMILIA-2 Contención emocional: posiciones reivindicativas de la familia: ¡Deberíamos llevarle a algún sitio! ¡No se está haciendo nada! ¡Por favor, hagan algo!

NECESIDADES DE LA FAMILIA-3 Actitud del equipo: Escucha (vaciado emocional). Escucha activa. Tranquilizadora: Lo que hacemos es lo correcto Disponibilidad: Teléfono de contacto. Refuerzo positivo de todo el cuidado que están realizando los familiares

LA FAMILIA DURANTE LA AGONÍA Estrés psicoemocional Claudicación emocional Peticiones al equipo poco realistas Gran demanda de soporte y asistencia El enfermo puede elegir cuándo y con quién muere Prevención del recuerdo “doloroso” Tener en cuenta a niños y ancianos

INSTRUCCIONES LA FAMILIA (Verbales y escritas) Medicación pautada y de rescate. Posición del enfermo ( su preferida). Higiene y humidificación de la boca. Hablarle, repetir mensajes tranquilizadores. Trámites en caso de fallecimiento.

NECESIDADES DEL EQUIPO Adecuada comunicación con paciente/familia. Afrontar expectativas poco realistas por parte de la familia. Conocimiento del control de síntomas. Familiarizarse con el uso de fármacos y sus vías de administración. Tener claros los objetivos en esta fase de la enfermedad. Compartir la toma de decisiones.

5. SÍNTOMAS

SÍNTOMAS • DISNEA • DOLOR • ESTERTORES • AGITACION/DELIRIO/CONVULSIONES • NAUSEAS Y VOMITOS • HEMORRAGIAS • FIEBRE

Tratamiento farmacológico Utilizaremos la vía subcutánea La administración puede realizarse en bolos o perfusión continua Debemos establecer pautas fijas regulares, añadiendo pautas adicionales para cambios previsibles en la evolución

DISNEA: Morfina: Si el paciente ya recibía tratamiento con morfina, incrementaremos la dosis previa en un 30 - 50% Si no, pautaremos entre 3 y 5 mg/4 horas, con dosis de rescate y ajustaremos según evolución La equivalencia oral/sc es de 1/2 Si es necesario añadiremos ansiolíticos: Loracepan o Midazolam.

DOLOR: Tramadol: igual dosis que por vía oral. Morfina: seguiremos las indicaciones descritas para la disnea. En el control del dolor suelen necesitarse dosis mayores. Ketorolaco, Diclofenaco: Aines que pueden utilizarse por vía subcutánea. Se pueden utilizar solos o añadidos a los anteriores fármacos.

ESTERTORES: Suelen beneficiarse con medidas generales tales como el cambio de posición. Tratamiento farmacológico (inicio precoz): N-butil bromuro de hioscina (Buscapina ): 20 mg cada 4 -8 horas. Escopolamina clorhidrato (no es de fácil disposición en A. Primaria). ¡Nunca utilizar aspirador en la agonía!

AGITACIÓN/DELIRIO -1 • MEDIDAS GENERALES: ambiente tranquilo, compañía… • PENSAR CAUSAS REVERSIBLES QUE ENMASCAREN UNA AGONIA: Sepsis, deshidratación, fármacos psicoactivos, opioides. • ROTACIÓN DE OPIOIDES (con reducción de dosis en un 20 ó 30%).

AGITACIÓN/DELIRIO -2 • TRATAMIENTO FARMACOLÓGICO(vsc): • Haloperidol: – 0, 5 -5 mg/ 2 -12 h. – 10 mg vsc en situaciones muy graves. • Levomepromazina: – 12. 5– 25 mg/8 h. (mx 300 mg/ 24 h) • Midazolam: – 2 -5 mg/4 h. – Dosis superiores de 30 mg/día, se utilizan para sedación.

ANSIEDAD: • MEDIDAS GENERALES: ambiente tranquilo, compañía… • TRATAMIENTO FARMACOLOGICO: – Benzodiacepinas: • Lorazepam : 0, 5 -2 mg/6 -8 h vía SL • Midazolam: 2 -10 mg/día vía SC – Haloperidol: 0, 5 -5 mg/2 -12 h vía SC

HEMORRAGIA MASIVA: Preparar toallas de colores, no blancas Sedar FIEBRE: Generalmente es suficiente con las medidas generales (paños fríos, destapar, etc). Si incomoda mucho al paciente y mantiene la vía oral: paracetamol. Si incomoda mucho al paciente y no mantiene la vía oral: ketorolaco vía subcutánea (Droal ½ a 1 ampolla de 30 mg) o Diclofenaco (1 amp. )

ACTITUD FARMACOLÓGICA - 1 • Fármacos a mantener o simplificar Analgésicos Antieméticos Anticonvulsivantes Tranquilizantes Corticoides

ACTITUD FARMACOLÓGICA - 2 Evitar fármacos que no tengan actividad para alivio síntomas y mejorar confort: Antiarrítmicos Antidepresivos Antibióticos Hipolipemiantes Antidiabéticos Hipotensotes Cardiotónicos Vitaminas Protectores circulación cerebral Pasar medicación de vía oral a subcutánea y ocasionalmente a rectal.

6. CUIDADOS

CUIDADOS DE LA PIEL: Mantener la piel limpia e hidratada, aplicando crema hidratante con masajes suaves. CUIDADOS DE LA BOCA: La sequedad de boca dificulta el confort y no se alivia con hidratación parenteral. Aplicar crema en los labios y humedecer la boca con una gasa, bastoncillos de glicerina y limón, etc.

LAS CURAS: Deben estar orientadas a controlar el olor y evitar el dolor. Si la cura es dolorosa, administraremos una dosis analgésica de rescate y/o morfina tópica.

CAMBIOS POSTURALES: No deben hacerse si resultan dolorosos o incómodos para el paciente. Pueden resultar beneficiosos por facilitar el control de los estertores al movilizar las secreciones y proporcionar alivio al cambiar los puntos de apoyo del cuerpo Posición más cómoda: semidecubito lateral izquierdo

ALIMENTACIÓN: No está indicada la nutrición ni la hidratación artificial en esta fase. Es fundamental explicar a la familia que su uso no modificará el proceso y además lo hará más penoso Si está consciente y con sensación de sed: hidratación oral. Si baja conciencia: suspender alimentación

ELIMINACION: En pacientes agitados descartar la retención urinaria (Sondaje vesical). La incontinencia en sí misma no es indicación de sondaje vesical. Oligoanuria: frecuente en fases muy finales. No está indicado el sondaje vesical.

SECRECIONES: Molestias para la familia, no para el enfermo. No aspirar sólo orofaringe Escopolamina o Buscapina. Decúbito lateral y cuello semiflexionado Higiene bucal, extracción manual

7. RECOMENDACIONES

RECOMENDACIONES - 1 Contacto físico: dar la mano, acariciar, masajes suaves. Movilizaciones suaves o no movilizaciones. Compresas frías si tiene fiebre. Aire suave sobre la cara. Cuidados de la boca. Proximidad física (silencio). Habitación individual (si es posible). Evitar ruidos molestos: TV, timbres, portazos.

RECOMENDACIONES - 2 Cautela con comentarios en presencia del paciente. Comunicación verbal (preguntar por síntomas) y sobre todo no verbal (caricias, darle la mano). El tacto, último sentido que se pierde. Flexibilidad horarios (hospital), restricción visitas (familia en domicilio). Necesidades espirituales / religiosas. Adiestrar en la burocracia de la muerte.

RECOMENDACIONES - 3 ATENCIÓN AL EQUIPO Formación y actualización para atender estas situaciones. Apoyo entre todos sus miembros. Atender, explorar y revisar la propia filosofía personal. Aceptar las propias manifestaciones de duelo. No embotellar los sentimientos. Cuidar los propios vínculos familiares y sociales. Aprender a pedir ayuda. Aceptar fortalezas y limitaciones. Separar la vida profesional/personal cultivando el ocio y tiempo libre.

CONCLUSIONES Potenciar objetivos centrados en el confort del enfermo y familia Aumentar número y/o duración de visitas. Intensificar cuidados del enfermo: piel, boca, etc. Tener en cuenta las necesidades físicas, emocionales y espirituales del paciente. Instrucciones claras escritas, sobre el tratamiento de síntomas y complicaciones. Anticipación de los síntomas. Apoyo entre los miembros del equipo.

8. BUROCRACIA

BUROCRACIA DE LA MUERTE Funeraria Certificado de defunción Médico Firma certificado Iniciación de servicio y ritos funerarios La existencia de un informe con el diagnóstico, tratamiento y pronóstico, firmado por nosotros, facilita la firma del certificado de defunción.

“La muerte hay que incorporarla a la vida como un elemento constitutivo de la misma. La muerte es un hecho de la vida, vivir es también morir. ” I. Cabodevilla

CASOS CLÍNICOS COMPLETOS

CASO CLÍNICO COMPLETO - 1

CASO CLINICO -1: • Domingo, 23 h, Hospital de Media-Larga Estancia, avisa Lola, hija de Blas, de 81 años, que ingresó el viernes por la noche derivado desde urgencias: • “Por favor vengan corriendo, se está asfixiando, no para quieto, tiene los pulmones encharcados, llevamos así un buen rato, le pusieron las mascarillas pero mi padre no mejora. . . ”

Caso clínico - 1 ANTECEDENTES: Cáncer de colon ascendente con metástasis hepáticas en el momento del diagnóstico, hace seis meses. El paciente, con buena calidad de vida previa y mucho apoyo familiar rechazó biopsia, desestimó tratamiento quirúrgico o quimioterápico y es atendido por el Centro de Salud y en programa de C. Paliativos. Viudo, vive con su hija María que lo cuida, con mucho apoyo de la otra hija, Lola, y de los respectivos maridos e hijos de ambas. Su hijo Manuel vive en Madrid y lo ve menos.

HISTORIA CLÍNICA Caso clínico - 1 Disfruta de buena calidad de vida, relación con sus seres queridos, música, TV. . . Vive en un bajo y sale a la puerta a charlar con los vecinos. Lo visita con frecuencia el cura de la parroquia, que conoce a la familia desde hace diez años y los trata confianza. Tratamiento habitual: fentanilo 25 mg TTS, lactulosa, parafina, enemas. Últimas semanas con limitación funcional cama-sillón, Katz D, úlcera sacra que llegó a grado IV, se infectó y precisó escarectomía. Encefalopatía hepática grado III, que mejoró con enemas y laxantes.

Caso clínico - 1 El viernes lo notaron mas apagado, adormilado. Ingresó en urgencias con J. Clínico de encefalopatía hepática. Se pautó dieta blanda, suero glucosalino 1500 cc/24 h, lactulosa y enemas de fosfatos cada 8 h, metamizol iv/8 h, haloperidol si agitación. El sábado pasó a planta. Comió solo yogurt, bebió poco y le costó tomar la medicación oral. Los enemas fueron efectivos. Pidió y recibió asistencia religiosa. El domingo, su hijo, que vino de Madrid, le estuvo dando agua con una jeringa cada media hora y tomó la medicación oral. Mas tarde comenzó con agitación, nerviosismo, respiración ruidosa, llamando a su mujer a voces, se arrancó el pañal que le habían colocado (que estaba seco y limpio).

Caso clínico - 1 Se quejaba (“ay, ay. . . ”) llevándose la mano al abdomen. Se ha arrancado la vía periférica y no logran canalizar otra. Desde la puerta se oye la respiración estertorosa del enfermo, “como de olla hirviendo”, y los sollozos del hijo, muy nervioso, que repite : “no puede ser” En la habitación hay cinco personas, dos llorando, y el enfermo. Junto a la cama, hay varias imágenes religiosas. Saludamos a Lola y pedimos a los demás que salgan para reconocer al enfermo.

Caso clínico - 1 -¿Y cuándo ha orinado por última vez? - “Ayer. ” ¿Última deposición? - “Ayer” Interrumpe la conversación el hijo del paciente que grita“. . . ya está bien de charla, mi padre está muy grave y hay que ponerle un suero ahora mismo o llevarlo a otro hospital si aquí no lo pueden atender, ¿estamos? ”. Su hermana lo aparta. . .

EXPLORACIÓN Caso clínico - 1 Paciente comatoso, afebril, no obedece al ordenarle abrir la boca, se queja ante tracción mandibular. Pupilas reactivas de 3 mm, boca seca sin muguet, pliegue +. Crepitantes de gruesa burbuja, audibles sin fonendo, se modifican con la tos, polipnea, no hay crepitantes finos en las bases ni roncusni sibilancias. Tonos inaudibles, pulso débil rítmico a 105 x min. TA 80/ 50. Livideces en la espalda, dedos de manos y pies y glúteos, que según la hija no estaban ayer. Abdomen con gran hepatomegalia, dolorosa, masa en vacío derecho, distendido, ruidos hidroaéreos intensos. No edemas.

Caso clínico - 1 Juicio Clínico: Situación agónica. Ca de colon con M 1 hepáticas. Encefalopatía hepática G III – IV. Dolor abdominal visceral. Broncorrea, estertores premortem.

Caso clínico - 1 NUESTRA ACTUACIÓN Identificar situación Signos de sufrimiento en el enfermo Necesidades que detectamos en el paciente y en la familia Signos de estrés psicoemocional Síntomas que necesitan control farmacológico Actitud deseable del profesional sanitario frente a las necesidades detectadas: con el enfermo con la familia

Caso clínico - 1 Preguntamos a Lola como lo ve y nos dice que María y ella saben que se esta muriendo, “. . . y Manolo casi también, aunque le cuesta mucho al pobre”. Le explico que yo también lo veo así y que le podemos poner tratamiento para que no tenga dolores ni sensación de ahogo, y ella lo ve bien. Delante de la hija colocamos la palomita sc, se administran dos ampollas de BB hioscina y 5 mg de Cl mórfico que indicamos, seguidos de 1 cc de suero. En 5 minutos queda calmado, respira mejor y no se queja.

Caso clínico - 1 Durante todo el tiempo le vamos repitiendo en tono tranquilizador y voz alta frases como: “Blas, soy su medico, están aquí su hijo y sus hijas. . . ” “Esta todo bien. Les he dicho lo que hay que hacer y lo están cuidando muy bien. . . ” “Vd no se preocupe de nada, que ellos se ocupan de todo. . . ” “Nosotros estamos tranquilos porque lo vemos a Vd tranquilo. . . ” “Si le preocupa alguna cosa, intente contárnoslo y eso le puede aliviar, (o bien se puede hacer referencias a sus creencias). . . de lo demás ya se ocupa su familia. . . ”

Caso clínico - 1 Hacemos pasar al hijo y la otra hija. Le explicamos con la ayuda de sus hermanas, que la situación es tan grave como ellos temían, y que le hemos puesto tratamiento para que no tenga malestar ninguno. Le pedimos que se acerque a la cama, y, al verlo, exclama que ahora parece que no sufre. Repetimos, con Manolo allí, frases a Blas. . . “su hijo está aquí. . . ” “nosotros estamos tranquilos porque lo vemos a Vd tranquilo. . . ” Pregunta por la vía venosa y el suero, explicamos las razones por las que no es necesario en esta fase.

Caso clínico - 1 Medicación SC pautada y de rescate: Cuidados de la boca. Cl mórfico 5 mg + Buscapina® 20 mg juntos cada 4 h. RESCATE si dolor o disnea: Cl mórfico 5 mg. Si no cede, REPETIR cada 20 min hasta 3 veces, después cada 4 h ó avisar. Si ruido secreciones respiratorias ( “olla hirviendo” Buscapina® 20 mg. Repeticiones igual.

Caso clínico - 1 La muerte de Blas. . . Fallece el Lunes, sin necesitar rescates, con buen control de síntomas y rodeado de seres queridos. La siguiente semana vemos a las hijas. Están satisfechas con el final de su padre. Como señalamiento, les preguntamos por diversos aspectos de su hermano, interesándonos por él. Recomendamos que lo llamen más ahora.

CASO CLÍNICO COMPLETO - 2

CASO CLINICO -2: Petra, 52 años Adenocarcinoma de pulmón Metástasis: M 1 pleural, pericárdica, mediastínica, tiroidea y probable suprarrenal. S. Cushing yatrógeno. Disfonía. Disfagia a sólidos. Nov. 03: No más Quimioterapia. Disnea a mínimos esfuerzos, tos disneizante que aumenta el dolor. Dolor torácico EVA 4, con la tos 6 y crisis de 8. Alivio parcial con AINE y Codeína.

Caso clínico - 2 Informada y lúcida, soltera, una hija, buen soporte de cuidadoras (hija, cuñadas. . . ). A solas con la enferma, en la exploración, le proponemos entrevista de familia para mejorar la coordinación, conocernos, resolver dudas. . . y le parece muy bien. A la 1ª cita de familia acuden varias cuidadoras habituales. Se refuerza la posición de la hija y de una cuñada cuidadora principal. Aclaramos dudas.

Caso clínico - 2 AJUSTE DE TRATAMIENTO Y RESPUESTA INICIAL Morfina oral: titulación y subida gradual. Dexametasona. Hioscina (oral/sc palomita): Mejoró dolor y disnea. Mejoró la tos húmeda. Mejor calidad de vida percibida por todos durante dos semanas. . .

Caso clínico - 2 EVOLUCIÓN. . . Y DETERIORO (2 SEMANAS). Aumentó DISFAGIA (se mantuvo la vía sc en bolos, por polimedicación). Más tarde apareció desorientación temporoespacial, AGITACIÓN, DELIRIUM y AUMENTO DE LA DISNEA, tos y expectoración verde. “¿Sudoración nocturna? Sí. “¿Movimientos bruscos o sobresaltos, como al ir a dormirse (mioclonías)? Sí”

Caso clínico - 2 EXPLORACIÓN Mal estado general, afebril. Frente sudorosa. MUGUET. Pupilas a 2 mm reactivas a luz y acomodación. Roncus y sibilancias. Polipnea, tiraje supraclavicular. Tos húmeda, esputo verde durante la exploración. Glucemia 215. Mioclonías. Minimental 12

Caso clínico - 2 COMPLICACIONES POTENCIALMENTE TRATABLES: Neurotoxicidad inducida por opioides. (Delirium + mioclonías + sudoración) Candidiasis oral + disfagia = probable candidiasis esofágica en inmunodeprimida, DM yatrógena (corticoides), Infección respiratoria.

Caso clínico - 2 TRATAMIENTO 2ª cita de familia, que opta por tratamiento domiciliario de esta situación y se organiza. Medicación subcutánea y líquida. Fluconazol en suspensión y ceftriaxona IM. Rotación de Opioides (ROP) e hidratación por hipodermoclísis. Haloperidol SC si agitación. Fentanilo TTS + Fentanilo Oral-Transmucosa de rescate. Insulina sc por palomita.

Caso clínico - 2 RESPUESTA AL TRATAMIENTO: Mejora la disfagia al 3 er día de fluconazol. Cede el delirium al 2º día. Vuelve a tener “su genio” y a controlar y decidir sobre los turnos de cuidadoras, . . . La paciente controla los rescates con CFOT, la familia el resto de fármacos. Prefiere, en caso de nueva disnea que no ceda, sedación, si es preciso, pero no ingreso. Anotamos Hª Cª y testigos. . .

Caso clínico - 2 CUATRO SEMANAS ESTABLE. . . Decide con quienes disfrutar el tiempo, hace y recibe regalos, alguna reconciliación, pide asistencia religiosa, retoma algunas aficiones (música). . . 6ª SEMANA PROGRESIÓN. AUMENTA LA DISNEA. Disnea refractaria, Nuevo delirium con desorientación y nerviosismo intenso.

Caso clínico - 2 NUEVA EXPLORACIÓN: Mal estado general. Sudoración profusa. Livideces en manos, pies y hemiabdomen inferior. Muguet. Amplias zonas con abolición del murmullo y estridor alto, tiraje supraclavicular e intercostal, aleteo nasal, cianosis central y acra. No globo vesical.

Caso clínico - 2 ENTREVISTA DE FAMILIA, FAMILIA en el domicilio. Entienden que estamos llegando al final. El día anterior la hija había sufrido una crisis de ansiedad, atendida en urgencias. Dudan sueroterapia, explicamos por qué no.

NUESTRA ACTUACIÓN Caso clínico - 2 Identificar situación Signos de sufrimiento en el enfermo Necesidades que detectamos en el paciente y en la familia Signos de estrés psicoemocional Síntomas que necesitan control farmacológico Actitud deseable del profesional sanitario frente a las necesidades detectadas: con el enfermo con la familia

Caso clínico - 2 Tratamiento de la disnea Tratamiento delirio Durante todo el tiempo le vamos repitiendo en tono tranquilizador y voz alta frases como: “Petra, soy su medico, están aquí su hija y su familia. . . ” “Esta todo bien. Les he dicho lo que hay que hacer y la están cuidando muy bien. . . ” “Vd no se preocupe de nada, que ellos se ocupan de todo. . . ” “Nosotros estamos ” tranquilos porque la vemos a Vd tranquila. . . ” “Si le preocupa alguna cosa, intente contárnoslo y eso le puede aliviar, (o bien se puede hacer referencias a sus creencias). . . de lo demás ya se ocupa su familia. . . ”

Caso clínico - 2 . . . y tras aclarar el plan de cuidados con la familia. . . Pautamos el tratamiento por escrito, dejando en el domicilio informe y la hoja de tratamiento con: los teléfonos de interés instrucciones en caso de crisis de necesidades previsibles Dejamos en el domicilio los fármacos y material necesario. Damos instrucciones a la familia sobre burocracia del fallecimiento.

Caso clínico - 2 TRATAMIENTO Y DESENLACE: Infusor sc con morfina, midazolam e hioscina. No sueroterapia. La familia aprende a poner rescates. Muere en casa, con buen control de síntomas, 36 h después. Recibió llamada de apoyo por la tarde y visita programada la mañana siguiente. S. Urgencias acreditó la muerte y la certificamos nosotros por la mañana. Cita de duelo en 7 y 30 días, la hija acude con su tía, buena evolución.

Caso clínico - 2 ENTREVISTA DE DUELO RECIENTE (7 DÍAS): Nos llama la hija pasados tres días. Quiere venir a vernos y a “devolver” el material y las medicinas. Por teléfono, expresión emocional y refuerzo de su actitud en los últimos días. Cita en 1 semana. Predomina satisfacción por los buenos cuidados y buena muerte. Buena evolución previsible del duelo, ofrecemos nueva cita a demanda.
- Slides: 96