Surveillance du traitement aux Antirtroviraux Dr BARAMPERANYE Evelyne

Surveillance du traitement aux Antirétroviraux Dr BARAMPERANYE Evelyne CNR

Introduction (1) Multithérapie antirétrovirale: -réduction de la prévalence des infections opportunistes -amélioration de la qualité de vie des PVVIH -réduction mortalité vih/sida: maladie chronique Préoccupation actuelle: effets secondaires d’où une surveillance clinique et bioloogique.

Introduction (2) 2 types d’effets secondaires -précoces -tardifs : pathogénie obscure

Introduction (3) Il faut - une recherche systématique des ES - bonne connaissance ARV - utilisation rationnelle ARV+++ . choix judicieux molécules . associations adaptées à chaque cas - une recherche d’une non réponse au traitement et sa cause probable

Démarche diagnostique 4 phases dans la démarche diagnostique 1 - Diagnostic positif 2 - Imputabilité 3 - Eléments du pronostic -classification: grade OMS 4 - Décision thérapeutique

Démarche diagnostique (1) • Diagnostic positif 1 - Interrogatoire - Circonstances - autres thérapeutiques++ 2 - Examen clinique complet 3 - Exploration biologique • Diagnostic différentiel

Démarche diagnostique (2) Imputabilité délicat, impossible -Les effets secondaires et les ARV responsables -La durée du traitement -La durée des ES

Grade I II IV effets indésirables bénins, rapidement résolutifs effets indésirables modérés mais persistants nécessitant une hospitalisation effets indésirables sévères nécessitant une hospitalisation ou une prolongation d’hospitalisation mais pas de mise en jeu du pronostic vital à moyen terme effets indésirables très sévères mettant en jeu le pronostic vital

Démarche diagnostique (4) Décision thérapeutique • Fonction gravité - grades 1 et 2= prudence surveillance - grades 3 et 4= arrêt du traitement

Surveillance du traitement ARV et CAT spécifique

Hématologiques: Cytopénies AZT et Indinavir (IDV) n AZT anémie centrale macrocytaire arrêt si HB < 7, 5 g / dl neutropénie sévère (<500) n IDV anémie hémolytique aiguë arrêt

Troubles fonctions hépatiques (1) Abacavir, Névirapine: H fulminantes +++ n Surveillance 6 premiers mois Tous les 15 jours→ 2 mois Tous les 15 jours en cas de survenue de signes d ’hypersensibilité ou d ’atteinte hépatique

Troubles fonctions hépatiques (2) n Elévation des transaminases : 5 N arrêt 2 N isolée suivi rapproché 2 N + asthénie, anorexie, nausées, vomissements, ictères ou + signes d ’hypersensibilité arrêt définitif

Troubles fonctions hépatiques (3) Autres molécules -Efavirenz et Indinavir -Amprenavir

Réactions cutanées (1) Abacavir, Névirapine, Efavirenz, Indinavir : n Eruption maculopapuleuse isolée surveillance rapprochée n Eruption + autres signes d ’hypersensibilité : lésion muqueuse, urticaire, sensation de cuisson, fièvre, décollement cutané arrêt définitif n Syndrome de Lyell +++

Réactions cutanées (2) Névirapine - augmentation progressive posologie - ± Antihistaminiques . Atteinte cutanées isolée avant j 14 n Ne pas augmenter la dose n Surveillance étroite . Sévère: arrêt

Troubles métabolisme lipidique Tous les Antirétroviraux hypertriglycéridémie et hypercholestérolémie CAT : n Bilan initial de risque cardio-vasculaire n Agir sur autres facteurs de risques cardio -vasculaire n Bilan lipido-glucidique tous les 6 mois

Lipodystrophies Tous les Antirétroviraux : IP et D 4 T+++ n Lipoatrophie : des joues, des fesses , des membres n Lipohypertrophie : augmentation du périmètre abdominal, augmentation volume des seins, gynécomastie, bosse de bison n Formes mixtes n Traitement décevant+++

Troubles métabolisme glucidique Inhibiteurs de protéase n Hyperglycémie Diabète n CAT : Régime alimentaire normocalorique exercice physique, antidiabétiques oraux (en cas de diabète sévère) exceptionnellement insuline

Pancréatite Inhibiteurs nucléosidiques: ddi, d 4 t Elévation franche de la lipasémie arrêt analogues nucléosidiques

Acidose lactique Analogues nucléosidiques n CAT : amaigrissement inexpliqué attention n Nausées, vomissements, douleurs abdominales, faiblesse et crampes musculaire dosage lactacidémie Acidose métabolique aiguë : dyspnée, tachycardie, douleurs abdominales, hypothermie coma arrêt ARV, hospitalisation d ’urgence

Troubles neurologiques, musculaires (1) Neuropathies périphériques n ARV : Didanosine, Stavudine majorée par association de 2 nucléosidiques Eviter facteurs aggravants (alcool, médicaments neurotoxiques) CAT : surveillance clinique, arrêt nucléosidique, antalgiques, vitamines B, Antalgiques, neuroleptiques

Troubles neurologiques, musculaires (2) - Efavirenz Précaution : au coucher, informer CAT : vertiges, insomnie, somnolence, troubles concentration, cauchemars, ébriété Si réactions psychotiques, dépression aiguë sévère arrêt

Troubles neurologiques, musculaires (3) Atteintes musculaires n AZT Surveiller signes fonctionnels, CPK CAT : myalgie élévation nette CPK remplacer par un autre nucléosidique

Atteintes néphro-urologiques Lithiase urinaire (IDV) Douleur lombaire et ou hématurie CAT : n n Boire 1, 5 à 2 l d ’eau par jour Acidifier temporairement les urines Interrompre 1 à 3 jours le traitement ARV Si récidive, remplacer l ’indinavir

Atteintes néphro-urologiques (2) Insuffisance rénale IDV et RTV arrêt si créatinémie > 150 µ mol -Analogues nucléosidiques: élimination rénale→adaptation posologique

Anomalies osseuses Ostéoporoses, Ostéonécrose n CAT : antalgiques, sels de calcium, vitamine D 3, calcitonine, oestroprogestatifs ou anabolisants de synthèse n Prothèse nécessaire dans 50 % des cas décrits

Toubles digestifs - Nausées (AZT, IP) - Diarrhées (videx, IP) - Inconfort digestif (IP, ) - Perte d’appétit - Traitement symptomatique - Régressifs Changement du traitement selon le grade.

Restauration immunitaire Diagnostic difficile n n n Apparition : 6 premiers mois Virémie basse, CD 4 augmente, IO régressent sous traitement spécifique Microbiologie souvent négative Traitement : poursuite ARV si efficacité et tolérance bonne, anti-infectieux spécifique, anti-inflammatoire Prévention : différée ARV de 2 mois si tuberculose en cours de traitement

Surveillance traitement Avant la mise sous traitement: bilan clinique, biologique, immunologique, VIH+ JO : bilan clinique, biologique et immunovirologique J 15 : bilan clinique et bilan de cytolyse hépatique si Névirapine dans la combinaison thérapeutique

Surveillance traitement M 1 : bilan clinique, biologique Tous les mois : bilan clinique M 6: bilan biologique, et immunovirologique Tous les 6 mois : bilan clinique, biologique et immunovirologique Suivi psychosocial régulier
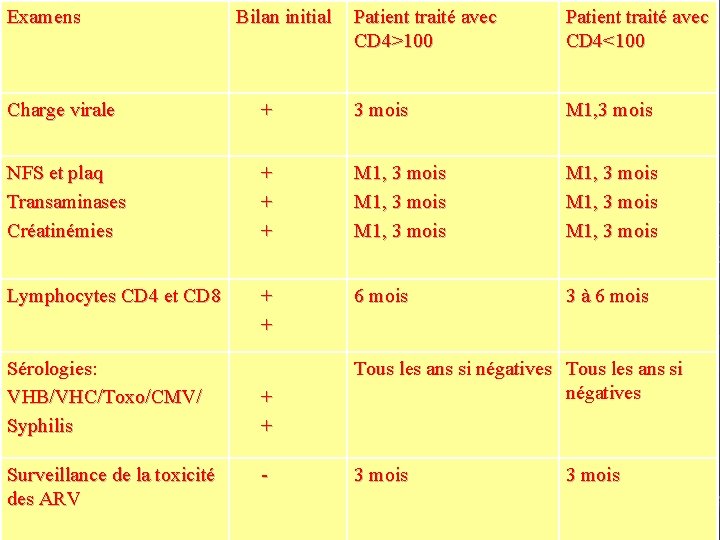
Examens Bilan initial Patient traité avec CD 4>100 Patient traité avec CD 4<100 Charge virale + 3 mois M 1, 3 mois NFS et plaq Transaminases Créatinémies + + + M 1, 3 mois M 1, 3 mois Lymphocytes CD 4 et CD 8 + + 6 mois 3 à 6 mois Sérologies: VHB/VHC/Toxo/CMV/ Syphilis Tous les ans si négatives + + Surveillance de la toxicité des ARV 3 mois

Conclusion Panorama des effets indésirables divers et variés Pronostic esthétique et vital Surveillance rigoureuse du traitement Soutien psychosocial Utilisation rationnelle
- Slides: 33