Supuraiile pulmonare Sunt incluse in aceast categorie abcesul

Supuraţiile pulmonare • Sunt incluse in această categorie abcesul pulmonar, gangrena pulmonară. Abcesul pulmonar Este caracterizat din punct de vedere al evoluţiei prin doua etape distincte : • înainte de vomica purulentă când apare aspectul unei pneumonii segmentare având o intensitate mare a opacităţii. • după vomică realizând imaginea mixtă hidroaerică.

ABCESUL PULMONAR DEFINITIE: leziune inflamatorie localizata cu necroza parenchimatoasa realizand o cavitate cu continut purulent Clasificare 1. Primitiv: survine pe parenchim anterior indemn 2. Secundar: survine pe parenchim anterior lezat

ETIOPATOGENIE • Germeni anaerobi (90%) - bacteroides, fusobacterium, peptostreptococus, veilonela • Germeni aerobi, frecvent ca flora asociata - klebsiella, pseudomonas, streptococ, stafilococ auriu, escherichia coli • Spori de actinomyces

FACTORI FAVORIZANTI - Frigul - Existenta unui focar infectios ORL sau pulmonar - Suprimarea sau deprimarea mecanismelor de autoaparare locala - Preexistenta stenozelor bronsice - Obstructie bronsica mecanica - Carenta mecanismelor de aparare generala

MORFOPATOLOGIE • Abcesul acut este o colectie purulenta delimitata de tesut pulmonar densificat inflamator • Dupa inceperea evacuarii i se descriu 3 elemente: membrana piogena, cavitate neregulata ce contine puroi si parenchim pulmonar perilezional inflamator • In formele mai vechi apar modificari in sensul subtierii peretelui care tendinta de organiazre fibroasa si aparitia de tractiuni in parenchimul pericavitar

TABLOU CLINIC DEBUT - subacut cu manifestari de tip pseudogripal - acut asemanator unei pneumonii bacteriene - brutal sugerand o pneumonie bacteriana severa urmata repid de bronhoree purulenta si hemoptizii recurente - de tip insuficienta respiratorie acuta atunci cand se insoteste de piotorax

TABLOU CLINIC PERIOADA DE STARE a) faza de constituire corespunde clinic unei pneumonii acute bacteriene cu sindrom de condensare - febra cu caracter neregulat, uneori inversa - expectoratia purulenta, in cantitate redusa, nefetida

TABLOUL CLINIC b). faza de deschidere in bronhii are loc dupa 5 -15 zile de evolutie - expectoratia creste cantitativ, devine fetida. Evacuarea se face fie masiv, fie fractionat c). faza de drenare a cavitatii supurate - expectoratie in continuare fetida 10 -400 ml/zi, hemoptizii frecvente - persista febra/subfebra, paloare, astenie fizica

EXAMENUL OBIECTIV • Paloare, stare de nutritie deficitara • Hipocratism digital in formele vechi • Pulmonar: zona de condensare cu submatitate si raluri subcrepitante, frecvent frecatura pleurala
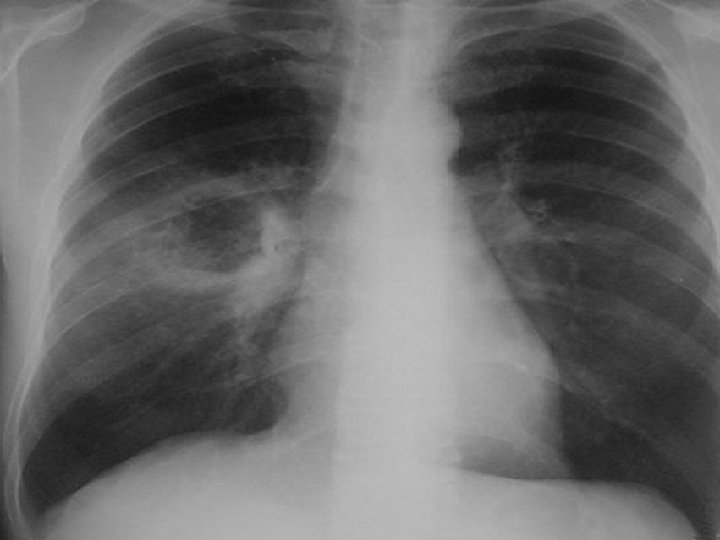
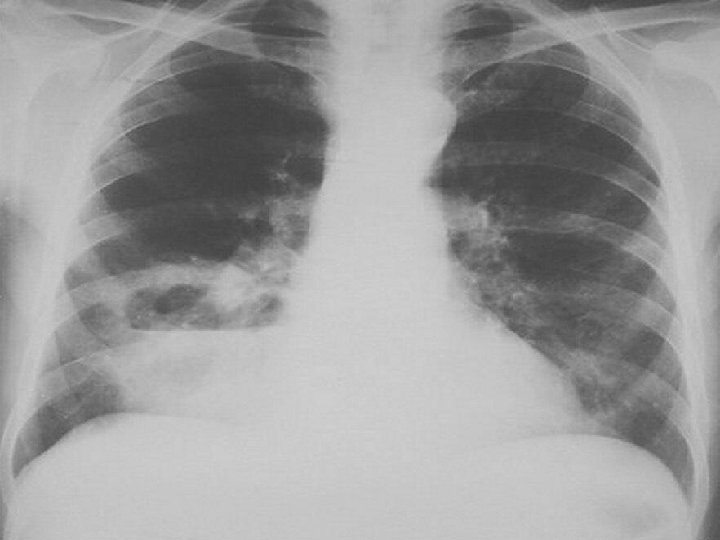
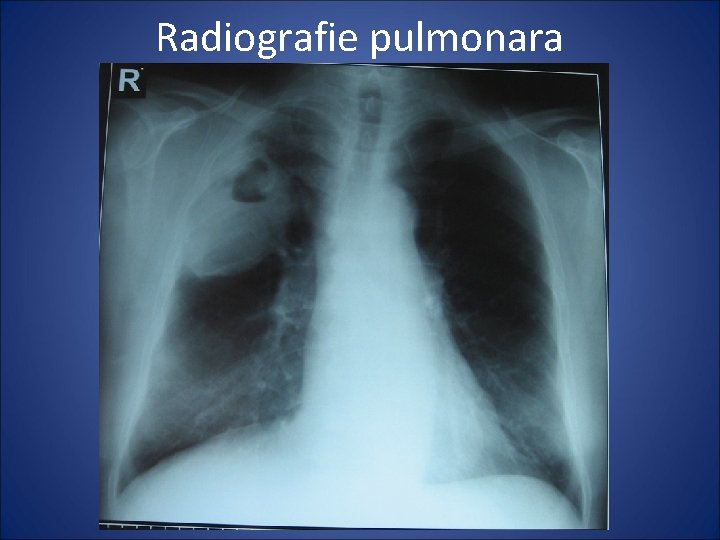
Radiografie pulmonara
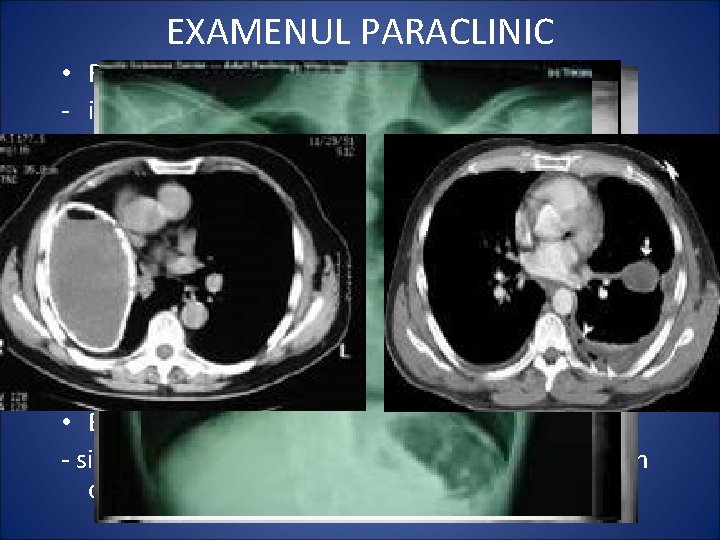
EXAMENUL PARACLINIC • RADIOGRAFIA PULMONARA - in faza de constituire: opacitate intensa, omogena, slab delimitata de parenchimul din jur - In faza de evacuare: cavitate cu perete gros, forma ovoida, nivel hidro-aeric • CT PULMONAR Permite diferentierea intre un abces periferic si un empiem pleural • BRONHOSCOPIA -obligatorie la pacientii peste 45 ani • BIOLOGIC - sindrom inflamator, anemie, hemoculturi, examen de sputa

DIAGNOSTIC POZITIV 1. Semne de prezumptie - episod anamnestic compatibil cu aspiratia continutului gastric sau oral - prezenta unor surse endogene de germeni anaerobi - leziuni necrotice pulmonare cavitare cu bronhoree purulenta 2. Semne de certitudine - sputa fetida - ex. bacteriologic al sputei sugestiv - raspuns prompt la antibioterapie

DIAGNOSTIC • Se va stabili daca este un abces primitiv sau secundar Circumstante ce pot determina abcese secundare: - stenoze bronsice (neoplasm bronho-pulmonar, corpi straini endobronsici, stenoze bronsice tuberculoase) - chisturi pulmonare - dilatatii bronsice - malformatii bronsice

DIAGNOSTIC DIFERENTIAL Se face cu afectiuni care pot genera radiologic aspect cavitar 1. Afectiuni de natura infectioasa - Pneumonii abcedate - Emboli septici, infarct pulmonar infectat - Leziuni chistice infectate - Infectii parazitare 2. Tumori pulmonare 3. Anomalii de dezvoltare: chist bronhogen

DIAGNOSTIC DIFERENTIAL 4. Boli vasculare: infarct pulmonar escavat, granulomatoza Wegener 5. Pneumoconioze: placard silicozic escavat 6. Sarcoidoza 7. Tuberculoza pulmonara forma cavitara

EVOLUTIE. COMPLICATII • EVOLUTIE Cu tratament medical corect vindecare in 80% dintre cazuri. Dupa 6 -8 saptamani de evolutie se considera cronicizat cu proliferare conjunctivala perilezionala si dezvoltarea piosclerozei • COMPLICATIILE - pulmonare - la distanta

COMPLICATIILE PULMONARE • Hemoptizia persistenta • Pleurezia purulenta • Mediastinita supurata • Supuratii subfrenice • Insuficienta respiratorie cronica COMPLICATIILE LA DISTANTA • Metastaze septice • Amiloidoza • Tulburari digestive

TRATAMENTUL MEDICAL 1 a. ANTIBIOTERAPIA -antibiotice cu spectru larg, toxicitate redusa • Penicilina G 20 milioane. U/zi, 6 -8 saptamani • Metronidazol 2 g/zi, i. v. sau p. o. • Clindamicina 2 -4 g/zi, i. v; bacteriostatic • Cloramfenicol 3 -4 g/zi p. o. /i. v, bacteriostatic
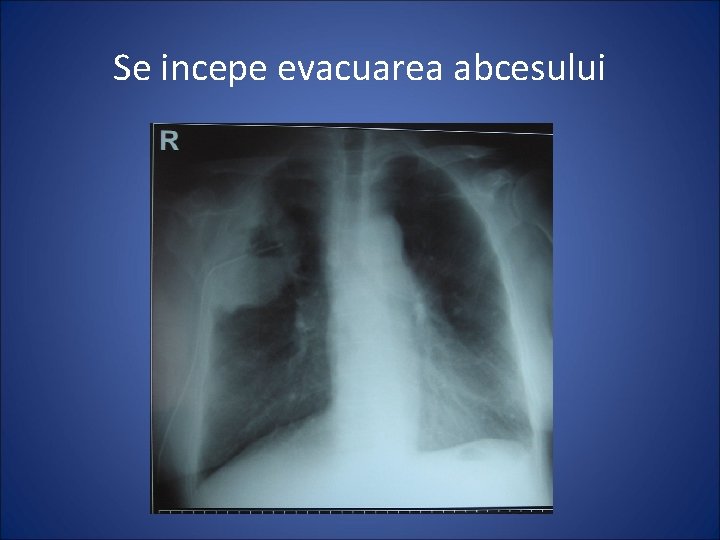
Se incepe evacuarea abcesului

1 a. ANTIBIOTERAPIA • Carbenicilina 6 -30 g/zi i. v • Ticarcilina 15 g/zi, i. v. • Mezocilina 15 -18 g/zi, i. v. • Cefoxitina 3 -6 g/zi, i. v • Tienamicina 1 -2 g/zi i. v • Imipenem 1 -2 g/zi i. v - In caz de raspuns favorabil dozele se pot reduce dupa 14 zile si se poate trece la administrarea p. o. - Durata tratamentului 3 -6 saptamani Criterii de raspuns pozitiv: - disparitia bronhoreei si a fetiditatii sputei - reducerea dimensiunilor cavitatilor

TRATAMENTUL MEDICAL 2 a. Drenajul focarelor supurative - drenaj postural - bronhoaspiratie TRATAMENTUL CHIRURGICAL - in abcesele cronicizate, dupa 3 -6 luni de tratament ineficace: rezectii lobare sau segmentare

Tracotomie exploratorie Datorita esuarii stabilirii unei etiologii se efectuiaza toracotomie exploratorie: Masa tumorala (8 cm diametru) in lobul superior drept Multiplii noduli pleurali <1 cm, in apropierea masei tumorale Examen histopatologic: Carcinom scoamos slab diferentiat, non- keratinizat, cu zone de necroza.

Gangrena pulmonară • Asemănător abcesului pulmonar după vomică, la care s-a supraadăugat o suprainfecţie cu germeni anaerobi. Pneumonia acută interstiţiară • Determinată de virusuri (gripal, paragripal, hepatitei epidemice, rujeolei, varicelei, parotidită epidemică, adenovirusuri) ce interesează primordial interstiţiul. Imaginea radiologică se caracterizează prin variabilitate si polimorfism, consecinţe ale evoluţiei simultane a modificărilor interstiţiare sudative-alveolare si atelectatice. Modificările interstiţiare duc la : - creşterea intensităţii şi dimenisunilor hilului, care prezintă contururi şterse, de la nivelul lui sunt opacităţi liniare sub forma de cordoane neregulate, vizibile pană la periferia câmpurilor pulmonare mai ales posterioare. - voaloare circumscrisă a unei zone pulmonare - desen pulmonar accentuat realizând aspect in reţea, reticulonodular - prezenţă de cordoane hilare temrinate in măciucă ( prin atelectazie)
• Fig
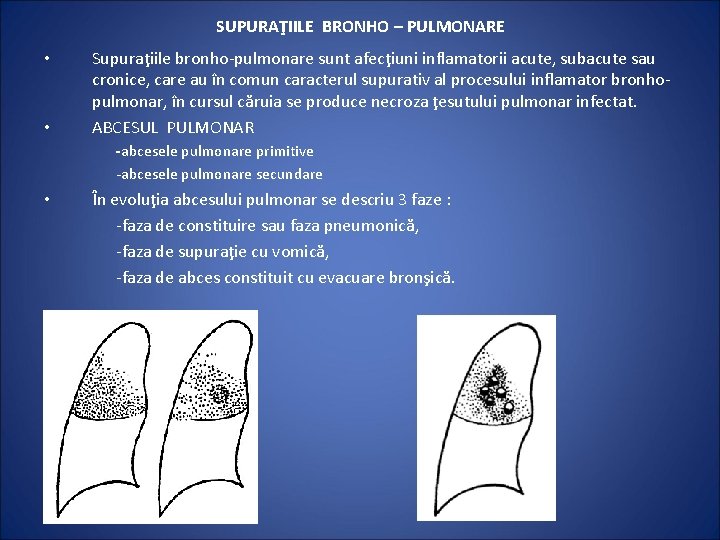
SUPURAŢIILE BRONHO – PULMONARE • • Supuraţiile bronho-pulmonare sunt afecţiuni inflamatorii acute, subacute sau cronice, care au în comun caracterul supurativ al procesului inflamator bronhopulmonar, în cursul căruia se produce necroza ţesutului pulmonar infectat. ABCESUL PULMONAR -abcesele pulmonare primitive -abcesele pulmonare secundare • În evoluţia abcesului pulmonar se descriu 3 faze : -faza de constituire sau faza pneumonică, -faza de supuraţie cu vomică, -faza de abces constituit cu evacuare bronşică.
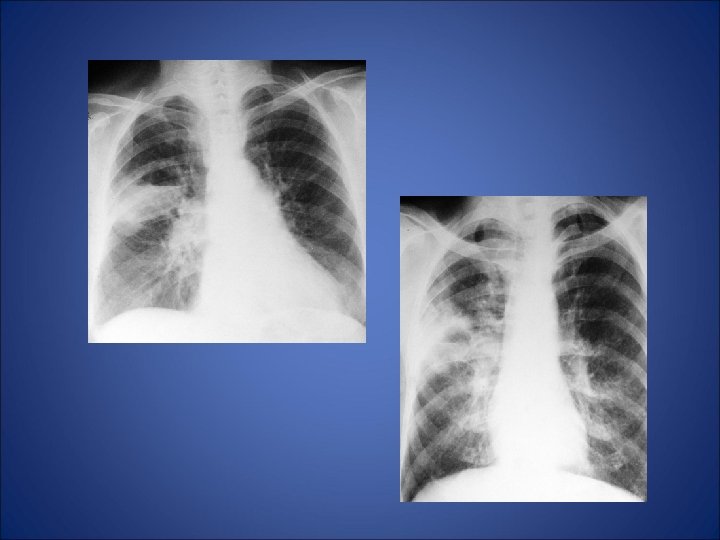

Cancerul bronho-pulmonar • • 90% din tumorile pulmonare primitive In ultimii 50 de ani incidenta a crescut foarte mult Mortalitatea a crescut de 10 ori Mai frecvent la barbati ( ♂ /♀ = 4 -3/1 ) datorita prevalentei mari a barbatilor fumatori • Varsta medie de aparitie: – 50 de ani → barbati – 60 ani → femei

Cancerul bronho-pulmonar • Cancerul primitiv traheo- bronşic –îşi are originea în epiteliul mucoasei bronşice de diferite grade dimensionale. Recunoaşte următoarele forme principale: • cancerul bronhiilior mari – forma proximală, centrală sau hilară, • cancerul bronhiilor mici – forma distală sau periferică, • cancerul alveolar sau bronhiolo-alveolar - singura formă adevărată de cancer pulmonar. • Cancerul bronhiilor mari – prezintă o formă intrabronşică şi una extrabronşică.

• Cancerul intrabronşic – prezintă semne date de prezenţa tumorii şi semne indirecte. În stadiu incipient nu sunt semne radiologice evidente, eventual tomografia poate identifica prezenţa unei formaţiuni vegetante intrabronşice. Obstrucţia parţială a bronhiei poate da la început sporirea transpareţei pulmonare (permite obstrucţia parţială patrunderea aerului mai puţin evacuarea lui), apoi când obstrucţia este completă se instalează atelectazia, apariţia in interiorul opacităţii a unor imagini transparente sau hidroaerice de formă neregulată- sugestivă pentru procesele supurative.
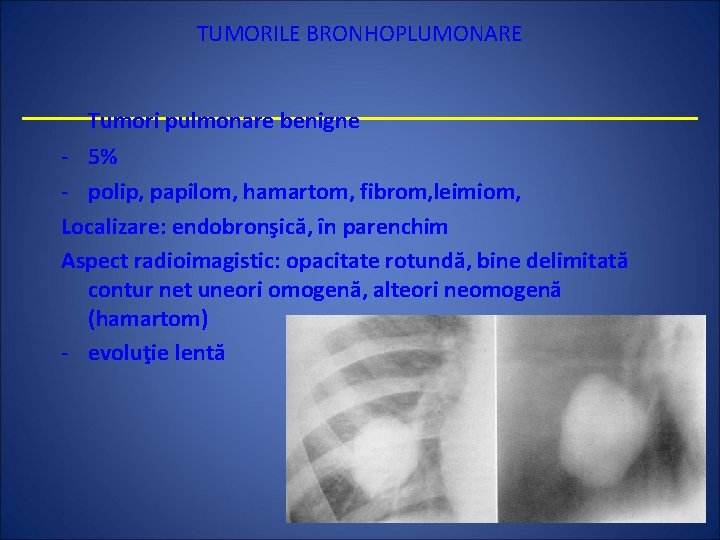
TUMORILE BRONHOPLUMONARE Tumori pulmonare benigne - 5% - polip, papilom, hamartom, fibrom, leimiom, Localizare: endobronşică, în parenchim Aspect radioimagistic: opacitate rotundă, bine delimitată contur net uneori omogenă, alteori neomogenă (hamartom) - evoluţie lentă

TUMORILE PULMONARE MALIGNE Tumori maligne primitive Clasificare - tumori maligne centrale – endobronşice şi exobronşice - tumori maligne periferice – forma infiltrativă şi forma nodulară - forma clasică nodulară - forma apicală – Pancoast Tobias - forma segmentară

Histologic - carcinom cu punct de plecare de la epiteliul bronşic (adenocarcinom, carcinom cu celule mici, etc. ) - carcinom cu punct de plecare de la nivelul ţesutului conjunctiv (sarcoame) Carcinom central endobronşic: - faza iniţială – fără modificări, se indică bronhografia - faza de evoluţie – bronhografic – lacună cu contur neregulat, stenoză axială - faza tardivă – obstrucţie bronşică - parţială - ventil expirator – emfizem localizat - ventil inspirator – voal - totală – atelectazie
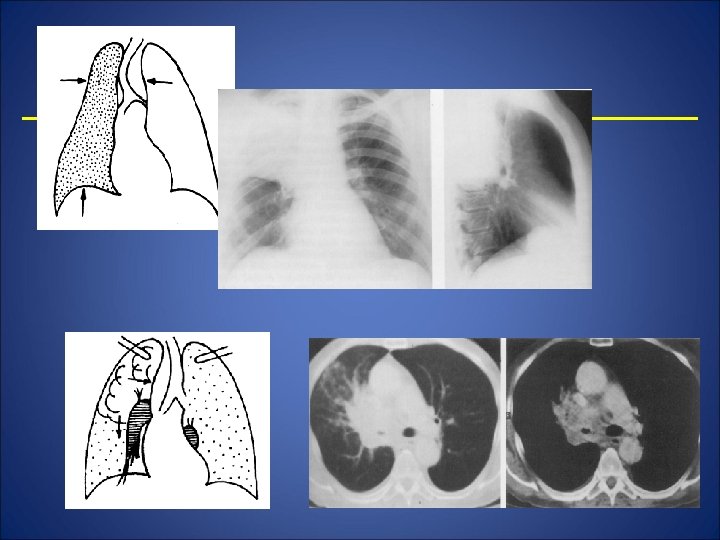
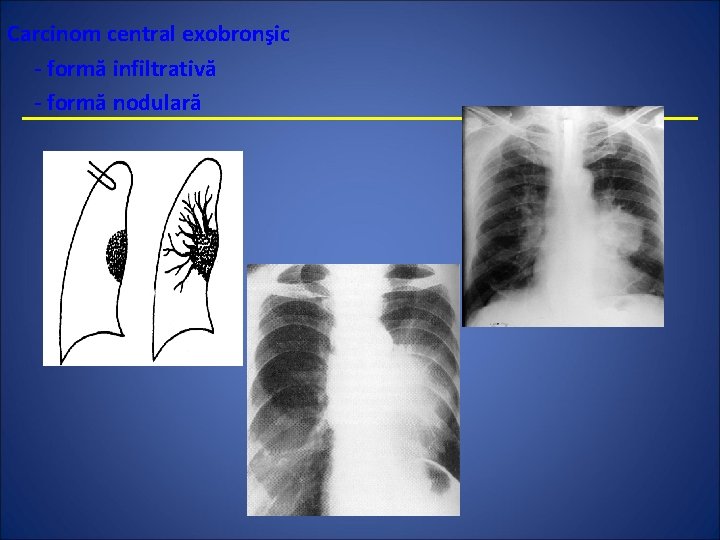
Carcinom central exobronşic - formă infiltrativă - formă nodulară
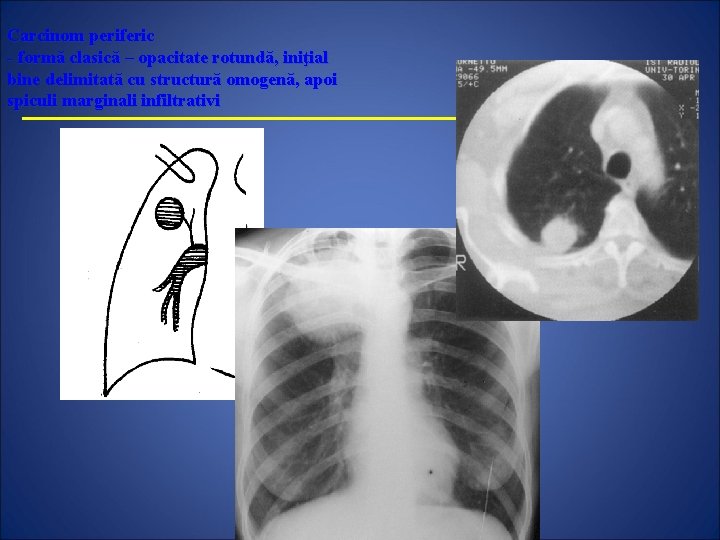
Carcinom periferic - formă clasică – opacitate rotundă, iniţial bine delimitată cu structură omogenă, apoi spiculi marginali infiltrativi
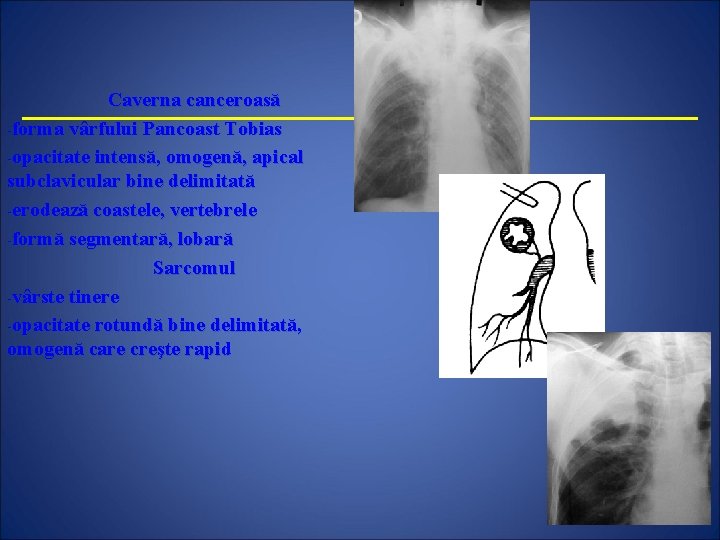
Caverna canceroasă -forma vârfului Pancoast Tobias -opacitate intensă, omogenă, apical subclavicular bine delimitată -erodează coastele, vertebrele -formă segmentară, lobară Sarcomul -vârste tinere -opacitate rotundă bine delimitată, omogenă care creşte rapid
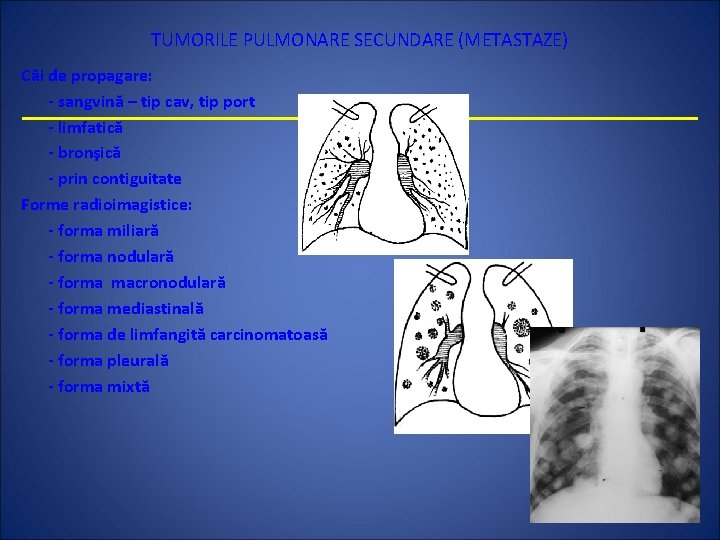
TUMORILE PULMONARE SECUNDARE (METASTAZE) Căi de propagare: - sangvină – tip cav, tip port - limfatică - bronşică - prin contiguitate Forme radioimagistice: - forma miliară - forma nodulară - forma macronodulară - forma mediastinală - forma de limfangită carcinomatoasă - forma pleurală - forma mixtă

Strategia terapeutică în oncologie • Diagnosticul de malignitate • Evaluarea preterapeutică (stadializare, grading, status de performanţă) • Decizia terapeutică - secvenţializare • Follow-up

Diagnosticul clinic Examenul obiectiv Ganglionii regionali – documentarea în detaliu a fiecărui grup ganglionar afectat • modul de diseminare! Metastazele la distanţă – documentarea în detaliu • simptomele date de metastazele de la nivelul unui anumit organ sunt identice indiferent de originea tumorii primare • modul de diseminare!

Diagnosticul oncologic • Clinic – anamneză – examen obiectiv – sindroame paraneoplazice • Laborator – hemogramă – biochimie – markeri tumorali – ex. histopatologic (STANDARDUL DE AUR) – ex. citologic – imunohistochimie – diagnostic molecular – PCR, FISH – analize citogenetice – citometrie de flux – leucemii, limfoame • Imagistică – Rx, echo, CT, RMN, PET, scintigrafie

Diagnosticul clinic Anamneza Istoricul motivelor prezentării • fiecare cancer are semne specifice • durata, evoluţia şi severitatea simptomelor sugerează comportamentul biologic • întrebări deschise! Antecedente personale (afecţiuni, intervenţii chirurgicale anterioare) • existenţa unui cancer în antecedente • leziuni precanceroase

Diagnosticul clinic Anamneza Antecedente heredo-colaterale • 5 – 10% din cancere sunt genetice Condiţii de viaţă şi muncă • fumat (cantitate, durată) • alcool (cantitate, durată) • carcinogeni profesionali Evaluarea sistemică • interogarea pentru eventuale simptome sugestive localizărilor metastatice • medicul trebuie să cunoască modul de diseminare a bolii!

Diagnosticul clinic Examenul obiectiv Inspecţia • pacient afectat, neliniştit • caşexie • durere • paloare • icter • dispnee • distensie abdominală • limfadenopatie • limfedem

Diagnosticul clinic Examenul obiectiv Tumora primară – orice tumoră accesibilă la palpare va fi documentată cât mai exact în ce priveşte: • localizarea • mărimea • forma • consistenţa • mobilitatea • infiltrarea structurilor adiacente • infiltrarea pielii supraiacente • circumscrisă / infiltrativă?

Cancerul extrabronşic • Cancerul masiv al hilului dă o imagine opacă, densă, de forma semicirculară sau semiovală omogenă cu contururi regulate si nete suprapusă peste hil. În cursul dezvoltării când creşte apar semnele invaziei parenchimului vecin pe calea limfaticelor – conturul devine neregulat, cu prelungiri liniare dispuse radiar de la periferia formaţiunii spre marginea câmpurilor pulmonare. Apare modificarea hilului – decelabilă mai ales CT – traduce apariţia adenopatiei tumorale.

Diagnosticul clinic Examenul obiectiv Ganglionii regionali – documentarea în detaliu a fiecărui grup ganglionar afectat • modul de diseminare! Metastazele la distanţă – documentarea în detaliu • simptomele date de metastazele de la nivelul unui anumit organ sunt identice indiferent de originea tumorii primare • modul de diseminare!

Laborator Analize uzuale • hemogramă • teste funcţionale hepatice (transaminaze, GGT, bilirubină) • teste funcţionale renale (creatinină, uree, acid uric) • calcemie • examen de urină Markeri tumorali • CA 125 - ovar • CA 15 -3 - sân • CA 19 -9 - pancreas • CA 72 -4 - stomac • ACE - colorect, sân, pulmon etc. • PSA - prostată • b-HCG - testicul • AFP - testicul, ficat • LDH - testicul, limfom • b 2 -microglobulina – mielom multiplu, limfom • calcitonina, tiroglobulina - tiroidă

Investigaţii histopatologice Diagnosticul oncologic de certitudine este ÎNTOTDEAUNA histopatologic! Tehnici de biopsie • Biopsia prin aspiraţie cu ac fin (fine needle aspiration - FNA) • se foloseşte o siringă cu ac uzuală • proba extrasă prin aspiraţie este distribuită pe lamă şi vizualizată la microscop • avantaje – rapiditate, comoditate pentru pacient şi medic • dezavantaje – arhitectura tisulară e compromisă, rezultatele negative - sigure?

Investigaţii histopatologice Diagnosticul oncologic de certitudine este ÎNTOTDEAUNA histopatologic! Tehnici de biopsie • Biopsia cu ac gros (Core needle biopsy) • un “pistol” cu ac gros • acul este gol pe interior şi are un vârf ascuţit şi tăios • se introduce şi se roteşte acul • cilindrul recoltat în interior este trimis la ex. HP • rezultate bune în cazul recoltărilor seriate • folosit frecvent în cancerul mamar şi de prostată

Investigaţii histopatologice Diagnosticul oncologic de certitudine este ÎNTOTDEAUNA histopatologic! Tehnici de biopsie • Biopsia incizională • în cazul tumorilor mari, inoperabile • Biopsia excizională • tumora suspectă este îndepărtată în întregime • frecvent utilizată în cazul tumorilor mamare, adenopatiilor

Investigaţii histopatologice Diagnosticul oncologic de certitudine este ÎNTOTDEAUNA histopatologic! Tehnici de biopsie • Endoscopia • bronhoscopia • gastroscopia • colonoscopia • cistoscopia • Citologia • vaginală • din spută
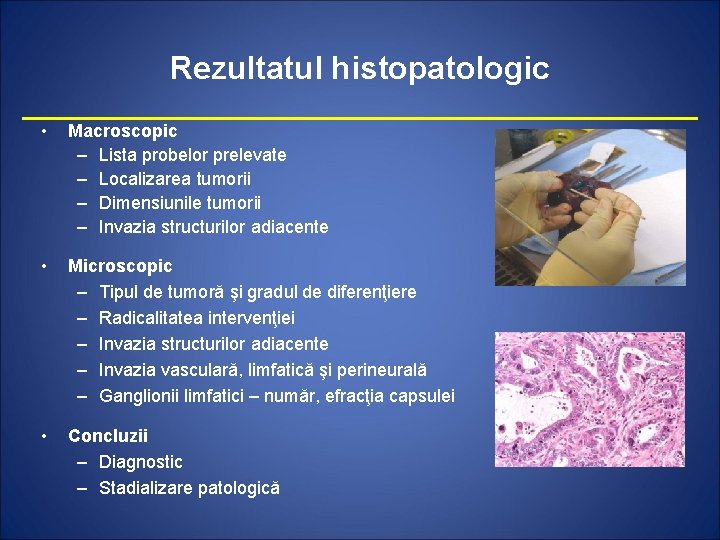
Rezultatul histopatologic • Macroscopic – Lista probelor prelevate – Localizarea tumorii – Dimensiunile tumorii – Invazia structurilor adiacente • Microscopic – Tipul de tumoră şi gradul de diferenţiere – Radicalitatea intervenţiei – Invazia structurilor adiacente – Invazia vasculară, limfatică şi perineurală – Ganglionii limfatici – număr, efracţia capsulei • Concluzii – Diagnostic – Stadializare patologică

Tehnici speciale • Imunohistochimie – marcarea antigenelor specifice de suprafaţă celulară – permite identificarea ţesutului de origine – de ajutor în diagnostic, prognostic, decizia terapeutică • • • ER, PR, Her 2 – în neoplasmul mamar CD 117 – în GIST CD 3, CD 20, CD 45 – în limfoame S 100 – în melanomul malign EGFR – în cancerul colorectal • FISH – detectarea anomaliilor cromozomiale – aplicaţii – supraexpresia Her 2 în neoplasmul mamar • Analize citogenetice – în special în hemopatiile maligne – anomaliile cromozomiale prezintă informaţii prognostice şi terapeutice
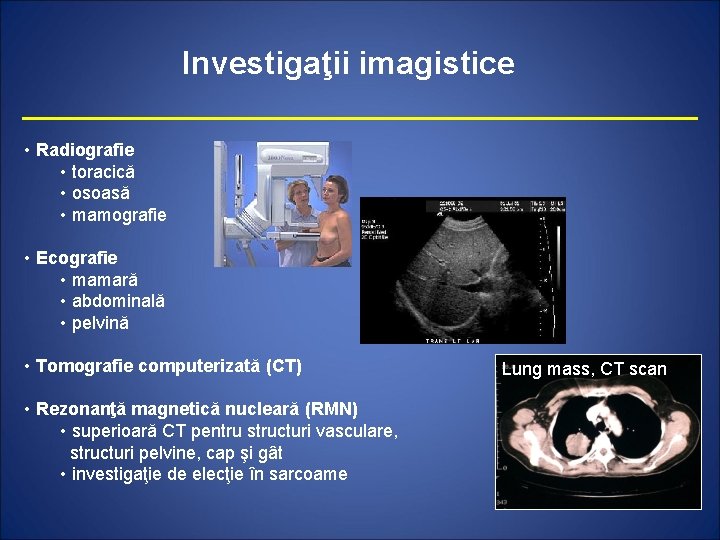
Investigaţii imagistice • Radiografie • toracică • osoasă • mamografie • Ecografie • mamară • abdominală • pelvină • Tomografie computerizată (CT) • Rezonanţă magnetică nucleară (RMN) • superioară CT pentru structuri vasculare, structuri pelvine, cap şi gât • investigaţie de elecţie în sarcoame Lung mass, CT scan
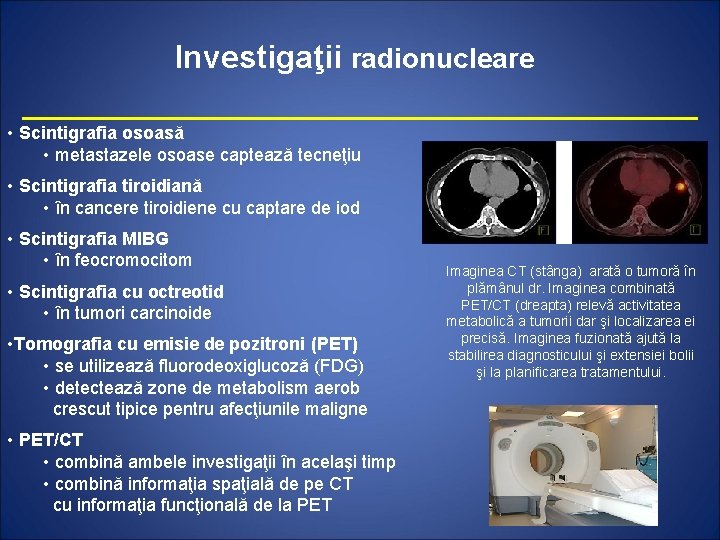
Investigaţii radionucleare • Scintigrafia osoasă • metastazele osoase captează tecneţiu • Scintigrafia tiroidiană • în cancere tiroidiene cu captare de iod • Scintigrafia MIBG • în feocromocitom • Scintigrafia cu octreotid • în tumori carcinoide • Tomografia cu emisie de pozitroni (PET) • se utilizează fluorodeoxiglucoză (FDG) • detectează zone de metabolism aerob crescut tipice pentru afecţiunile maligne • PET/CT • combină ambele investigaţii în acelaşi timp • combină informaţia spaţială de pe CT cu informaţia funcţională de la PET Imaginea CT (stânga) arată o tumoră în plămânul dr. Imaginea combinată PET/CT (dreapta) relevă activitatea metabolică a tumorii dar şi localizarea ei precisă. Imaginea fuzionată ajută la stabilirea diagnosticului şi extensiei bolii şi la planificarea tratamentului.

Ce sunt markerii tumorali? • substanţe biologice • eliberate de celulele maligne / produse de gazdă ca răspuns la tumoră • prezente în – – – tumora solidă celulele tumorale circulante în sângele periferic ganglionii limfatici măduva osoasă lichide ale organismului (ser, urină, scaun, ascită)

Aplicaţii potenţiale markerilor tumorali • • screening populaţional diagnostic stabilirea prognosticului stadializare evaluare postoperatorie: radicalitatea intervenţiei monitorizarea răspunsului la tratament supravegherea pentru depistarea precoce a recidivelor ţintă pentru intervenţii terapeutice

Tipuri de markeri tumorali • proteine tumorale specifice • proteine nespecifice sau markeri asociaţi celulei maligne • proteine celulare supraexprimate de celula malignă
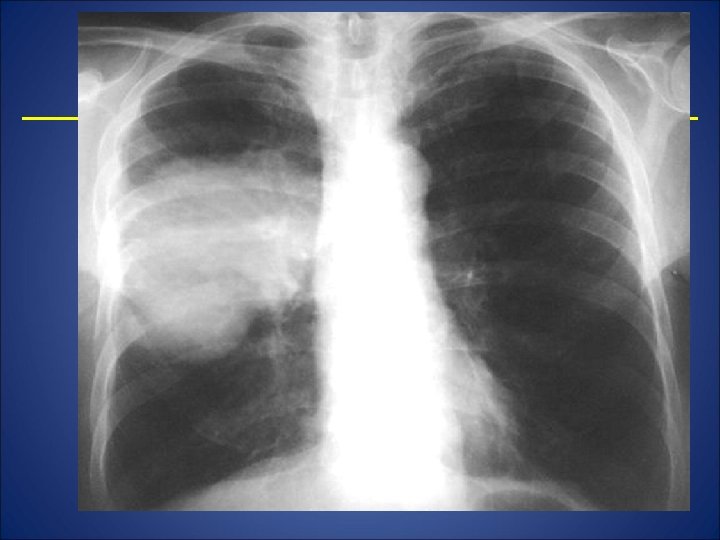

• Cancer bronhogen „ramificat”- in cea mai mare parte este acoperită de hil şi se evidenţiază cu predominanţă prelungirile invazive pe calea limfaticelor. • Cancer lobar- „ pneumonia canceroasa” constituie dezvoltarea progresivă a uneia din formele descrise anterior până la prinderea unui lob. Lobul apare intens şi omogen opacifiat cu scizura împinsă şi adenopatie. • Studiul computer tomografic este indicat pentru evidenţierea rapoartelor tumorii cu organele mediastinale şi al unor detalii structurale inaparente pe radiografie. Scinitgrafia de perfuzie evidenţiază modificărie circulatorii consecutive evoluţiei cancerului; poate releva natura malignă a unor mase opace; cu agresivitate mai redusă.

• Complicaţiile cancerului central; cancerul atinge şi infiltrează uneori pleura din aproape în aproape producând revărsate lichidiene de obicei cu caracter hemoragic; o altă complicaţie necroza şi ulceroza tumorii, evacuarea ţesutului necrotic într-o bronhie dau imagini transparente sau hidroaerice
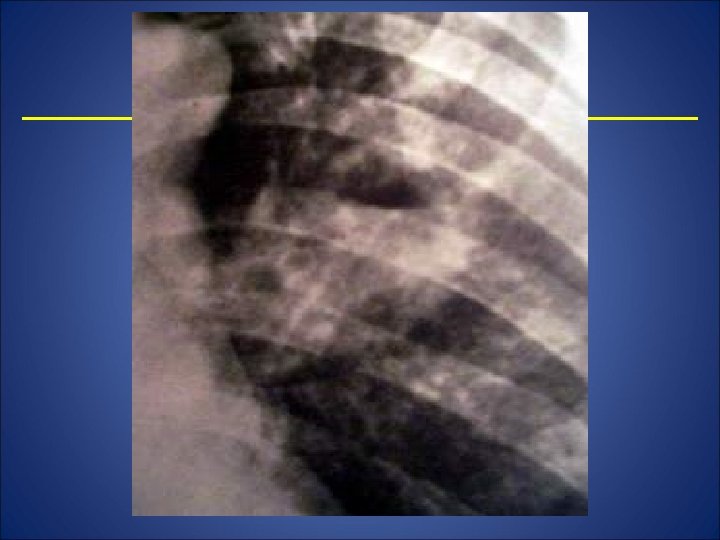

Cancerul bronhiilor mici( periferic sau distal) • se dezvoltă din epiteliul bronhiilor de calibru mic sau bronhiolelor. Radiologic – opacitate rotundă sau ovalară omogenă, cu contururi nete, cu sediul şi dimensiunile variabile dispusă in plin parenchim pulmonar fără legături aparente cu hilul. În evoluţie, opacitatea pierde netitatea şi regularitatea contururilor datorită infiltrării vecinătăţii pe calea limfatică, la nivelul hilului apare adenopatia. O formă particulară a cancerului periferic este cancerul vârfului tumora Pancuast- Tobias
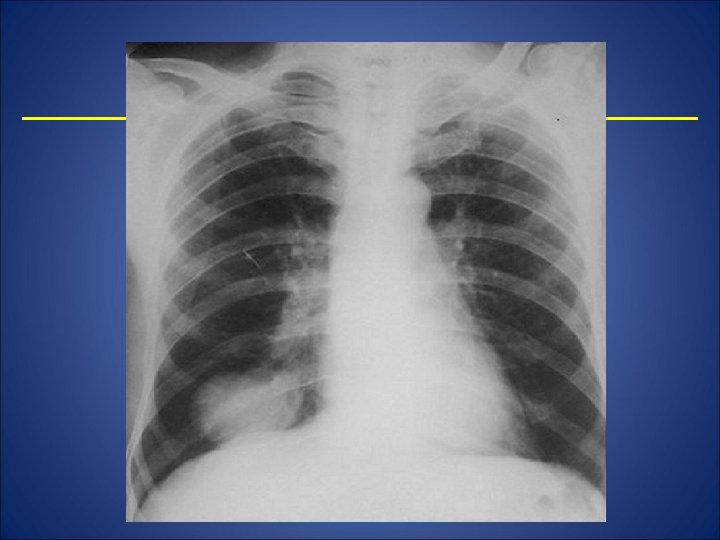

Cancerul alveolar (bronhiolo-alveolarparenchimatos) • Radiologic opacităţi numeroase, de dimensiuni diferite, de formă neregulată similare cu focarele de bronhopneumonie. Sarcomul pulmonar – Este tumoră malignă rară cu originea în structurile conjunctive caracterizată prin evoluţie rapidă şi poate atinge dimensiuni considerabile. Radiologic apare ca o opacitate rotundă sau ovalară unică situată in parenchim aparent indemn.

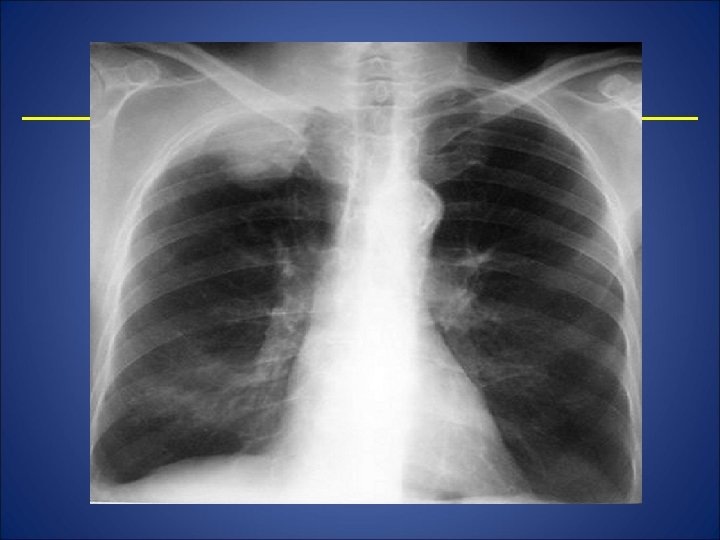
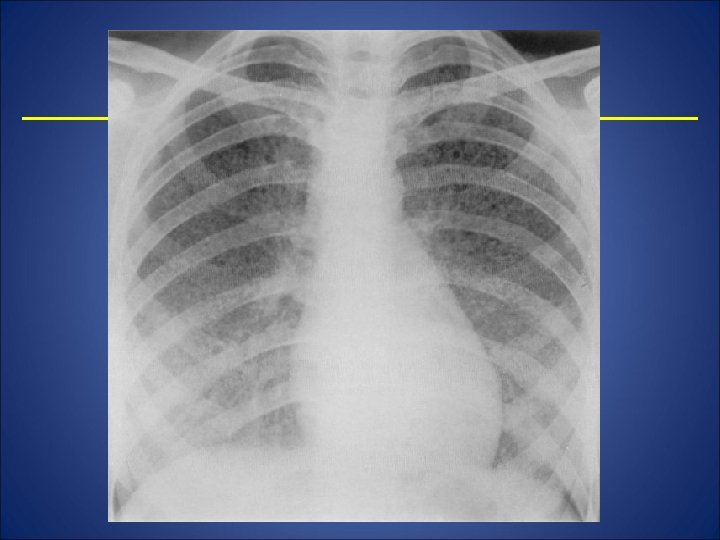
Tumori maligne secundare • Metastaze hematogene de la tumori primare localizate in piele, os, sân, tiroidă, ovare, rinichi, testicul – reprezintă primul filtru pentru emboliile acestor tumori; al doilea filtru pentru emboliile tumorale au provenienţă din organele tubului digestiv vehiculate prin calea venei porte; şi al treilea filtru în cazul tumorilor maligne pulmonare. Radiologic se manifestă sub aspecte variate ca număr, dimensiuni. Metastazele micronodulare se manifestă cu contururi şterse sau nete diseminate neregulat in ambele câmpuri pulmonare. Aceaste metastaze mai poartă numele de carcinoză miliară.
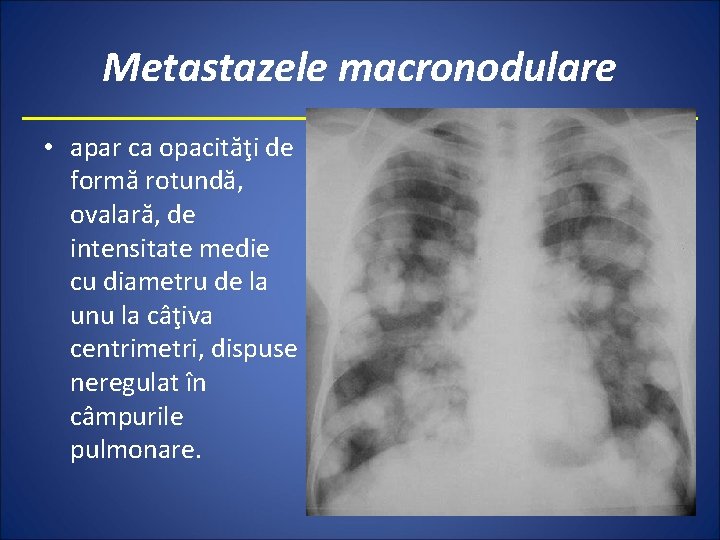
Metastazele macronodulare • apar ca opacităţi de formă rotundă, ovalară, de intensitate medie cu diametru de la unu la câţiva centrimetri, dispuse neregulat în câmpurile pulmonare.

• Metastaze limfogene întâlnite în evoluţia tumorilor maligne ale sânului, mediastinului şi pleurei produc opac

• Tumorile pleurale - pot fi benigne (de excepţie) sau maligne (cel mai frecvent mezoteliomul), primare sau secundare. Radiologic apar ca imagini opace rotunde sau ovalare, unice sau multiple, alipite peretelui toracic sau pediculate. Pofi: - varianta umedă – constă din sindrom pleuretic, cu pleurezie hemoragică dureroasă, liberă sau parţial cloazonată. - varianta uscată - schiroasă, predomnent deformant retractil; vegetantă, -opocităţi multiple, dense, omogene, boselate, contur netstării • C. T, Ultrasonografia, sunt examene ce aduc informaţii suplimentare.
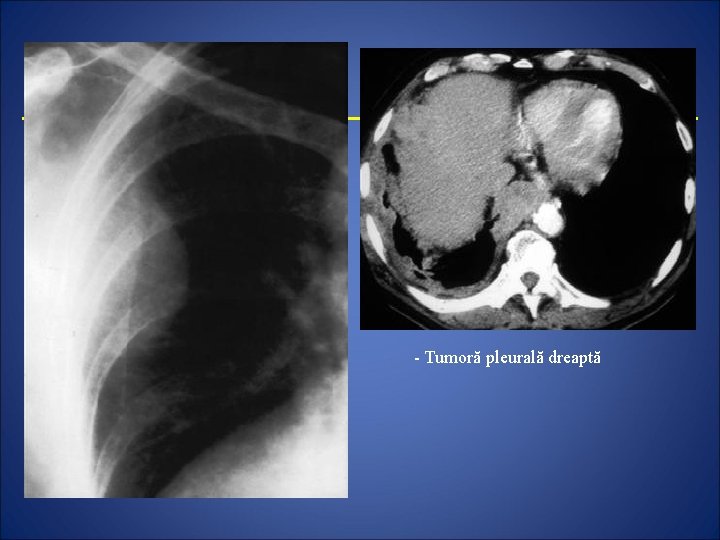
- Tumoră pleurală dreaptă
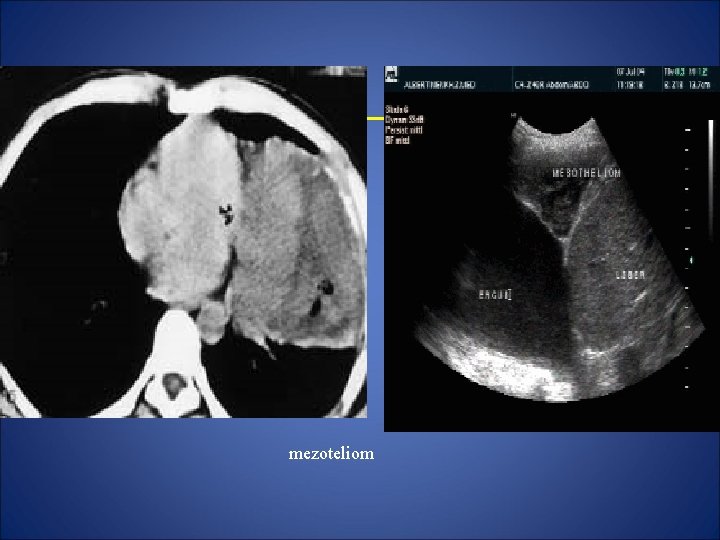
mezoteliom
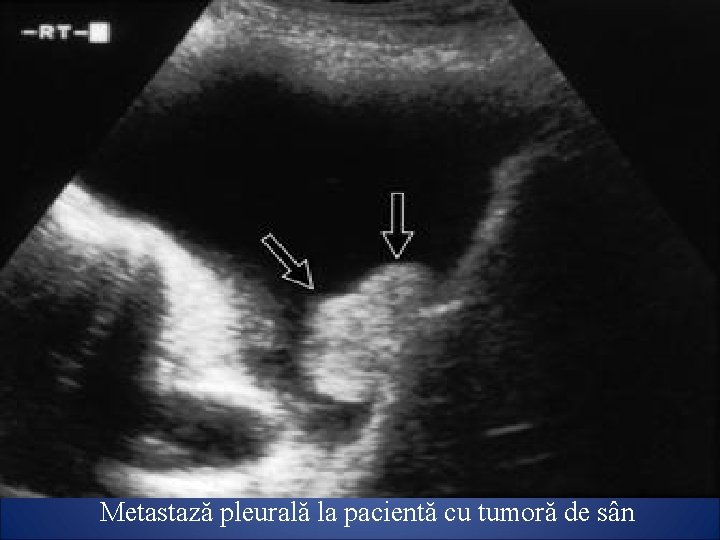
Metastază pleurală la pacientă cu tumoră de sân
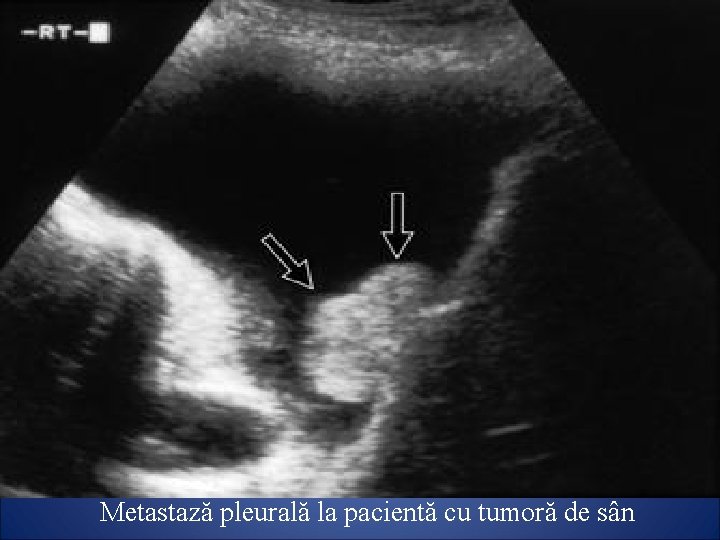
Metastază pleurală la pacientă cu tumoră de sân
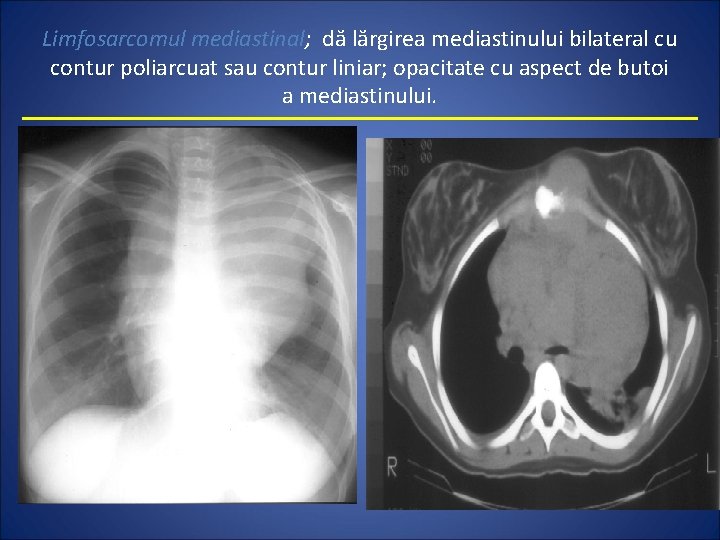
Limfosarcomul mediastinal; dă lărgirea mediastinului bilateral cu contur poliarcuat sau contur liniar; opacitate cu aspect de butoi a mediastinului.

Etiologie – PRINCIPALUL FACTOR FAVORIZANT FUMATUL – Riscul e corelat cu doza cumulativa de tigarete (1 din 7 fumatori de peste 2 pachete pe zi va face CP) – Unii componenti chimici din fumul de tutun se unesc cu ADN-ul celular initiind carcinogeneza – Actiunea carcino-genetica rezulta din hidrocarburile aromatice policiclice ce rezulta prin arderea gudroanelor de tutun din zona de ardere a tigaretei

Etiologie • Modificari histologice: – Hiperplazia epiteliului bronsic si a celulelor bazale – Metaplazie malpighiana – Displazie celulara (fara malignitate) – Cancer “in situ” apoi cancer adevarat

Etiologie • Poluarea atmosferica: – Actioneaza conjugat cu alti factori etiologici – Explica incidenta mai mare a cancerului in mediul urban – Hidrocarburi aromatice rezultata din arderea incompleta a carburantilor (solizi, lichizi)

Etiologie • Factori profesionali si industriali: – Expunerea prelungita la azbest creste riscul de NP si riscul de mezoteliom pleural (asociat cu fumatul creste riscul de 90 de ori!) – Expunerea la radiatii in minele de uraniu, radiu, creste riscul de 10 -30 de ori – Au mai fost incriminati: beriliul, cromul, nichelul si fierul, arsenicul

Etiologie • Factori fizici: – Traumatismele toracice – Corpi straini intrabronsici – Variatiile bruste de temperatura – Razele Roentgen

Etiologie • Factori de teren ce predispun la NP: – Bronsita cronica si bronsiectazii – Zone cicatriciale dupa TB pulmonar – Fibrozele pulmonare

Etiologie • La acesti factori favorizanti se adauga o anumita predispozitie ereditara de aparitie a bolii asupra careia actioneaza diversi factori etiologici si in special fumatul (s-au identificat numeroase oncogene si leziuni moleculare genetice predispozante)

Cancerul bronho-pulmonar • Cancerul primitiv traheo- bronşic –îşi are originea în epiteliul mucoasei bronşice de diferite grade dimensionale. Recunoaşte următoarele forme principale: • cancerul bronhiilior mari – forma proximală, centrală sau hilară, • cancerul bronhiilor mici – forma distală sau periferică, • cancerul alveolar sau bronhiolo-alveolar - singura formă adevărată de cancer pulmonar. • Cancerul bronhiilor mari – prezintă o formă intrabronşică şi una extrabronşică.

Morfopatologie • Aspectele sunt extrem de variate in functie de localizarea, marimea si gradul de extensie al tumorii • Macroscopic: – Tumori limitate, nodulare, endobronsice, cu peretele bronhiei albicios, indurat, cu sau fara adenopatii satelite – Tumori voluminoase, albe, dure, omogene in jurul unei bronsii principale sau lobare – Tumori masive, excavatii neomogene, cu limite greu de precizat, extinse in parenchim
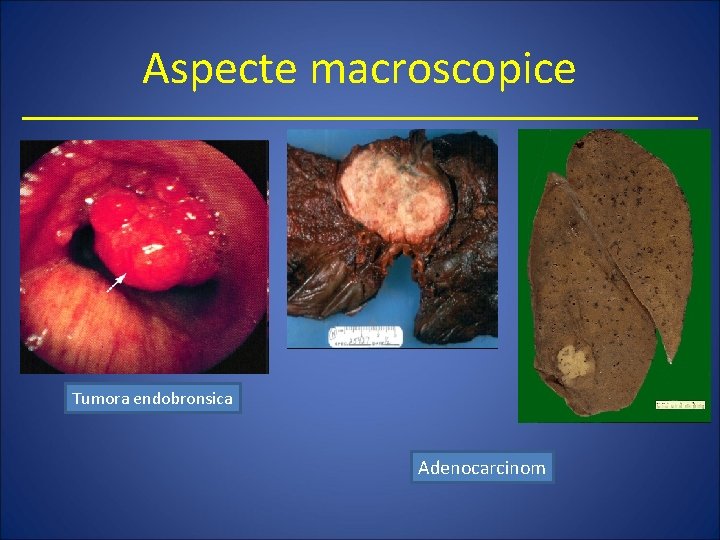
Aspecte macroscopice Tumora endobronsica Adenocarcinom

Morfopatologie • Neoplasm cu debut central: – La nivelul pintenului traheal – Pe bronhia primitiva, lobara sau segmentara I – Incepe la nivel glandular sau din epiteliul ciliar al mucoasei – Evolueaza intrabronsic sau peribronsic, avand expresie clinica tardiva

Morfopatologie • Neoplasm cu debut periferic: – La nivelul bronhiolei terminale si respiratorii – Invadeaza structurile pulmonare, dând leziune infiltrativa mica, fara expresie clinica

Morfopatologie - Microscopic A. Carcinomul cu celule mici (anaplazic): – 20 -25% din NP – Originea in cel. Kulchitzky cu activitate neuroendocrina – 3 subtipuri histologice: – Carcinom cu celule in boabe de ovaz – Carcinom tip intermediar – Carcinom cu celule in boabe de ovaz, combinat – Aparitia e frecvent legata de tutun – Debut central cat si periferic – Timp de dedublare: 30 de zile (la descoperire e considerat metastazat) – Asociaza frecvent sindroame paraneoplazice – Chimiosensibil → Chimioterapie de prima intentie

Morfopatologie - Microscopic B. Carcinom epidermoid (cu celule scuamoase): – Este cel mai putin agresiv – In ultimii ani a trecut pe locul 2 ca frecventa – Deriva din celulele ciliate ale epiteliului bronsic ca urmare a iritatiei locale date mai ales de tutun – Debut cel mai frecvent central pe bronhiile mari – Timp de dublare a tumorii – relativ lung (120 -150 zile) – Extensie locala cu invadarea tesuturilor din jur – Diseminare limfatica – Radio-chimiorezistenta, de preferat tratament chirugical

Morfopatologie - Microscopic C. Adenocarcinomul – In ultimii ani a devenit cea mai frecventa forma – Originea in glandele mucoase bronsice – Forma cea mai frecventa la nefumatori – Raspuns slab la chimioterapie → tratament chirurgical – Forme de adenocarcinom: • Adenocarcinom acinar • Adenocarcinom papilar • Carcinom bronhiolo-alveolar • Carcinom solid cu formare de mucus

Morfopatologie - Microscopic • Carcinomul bronhiolo-alveolar: – Forma speciala de adenocarcinom in care invazia alveolara se face foarte repede – Tumora poate produce catitati mari de mucus – Se admite diseminarea bronhogena – Timp de dedublare – peste 90 de zile – Tratament chirurgical

Morfopatologie - Microscopic D. Carcinomul cu celule mari: – Cel mai putin frecvent (10%) – Originea in glandele mucoase bronsice mai ales periferice – Timp de dedublare – 86 de zile – Agresivitate medie E. Forme mixte: – Carcinom adeno-scuamos F. Tumora carcinoida:

Morfopatologie Metastazarea: – Extensie locala – Diseminare hematogena – Diseminare limfatica

Morfopatologie - Metastazarea 1. Diseminare hematogena – Locuri preferentiale: • Cerebrala – 30 -50% (poate fi prima manifestare a bolii) • Hepatica – usor de diagnosticat • Osoasa – peste 30% (coaste, vertebre, bazin, membre) (leziunea este osteolitica, rareori osteocondensanta)

Morfopatologie - Metastazarea 1. Diseminare limfatica: – In ggl. hilari de aceiasi parte – In ggl. controlaterali – In ggl. Supraclaviculari – In glandele suprarenale (30%) – semn de inoperabilitate

Tabloul clinic • 3 grupe mari de manifestari: 1. Respiratorii 2. De extensie (metastaze intra- / extratoracice) 3. Paraneoplazice

Tabloul clinic 1. Manifestari respiratorii: – Nespecifice – Tin de: • Iritatia receptorilor vagali din peretele bronsic • Obstructia bronsica • Eventuala pneumonie distala

Tabloul clinic - Manifestari respiratorii • Tusea: – Simptomul cel mai constant – Persistenta, resistenta la antitusive – Caracterul se schimba la un bronsitic, precum si cantitatea si calitatea sputei – • Iritativa, uneori cu caracter spastic Hemoptizia: – In cantitate mica, capricioasa – Determinata de ulceratii ale mucoasei bronsice – Tardiv → sputa in “jeleu de coacaze” prin necroza tumorii

Tabloul clinic - Manifestari respiratorii • Dispneea: – • • Manifestare tardiva, data de obstructia/compresia unei bronhii mari sau datorita compresiei mediastinale sau a unui sindrom lichidian Wheezing-ul: – Insotit sau nu de paroxisme de tuse – Sugereaza o obstructie incompleta a bronsiei Alte manifestari: – Durere toracica localizata, disfonie, astenie, inapetenta, slabire, subfebrilitate

Examen clinic • Poate fi negativ sau pot apare semne sugestive de NP • Identificarea unei zone de diminuare asimetrica a respiratiei intr-o regiune pulmonara • Sindrom de condensare de tip pneumonic (pneumonie retrostenotica) • Sindrom cavitar pulmonar • Sindrom de atelectazie In formele avansate de NP • Sindrom lichidian pleural

Tabloul clinic - Manifestari metastatice • Semne legate de invazia nervoasa: – Paralizia nervului recurent → disfonie – Paralizia nervului frenic → paralizia unui hemidiafragm → dispnee – Nevralgie brahiala → sdr. Claude-Bernard-Horner (mioza, enoftalmie, ptoza palpebrala) • Semne legate de obstructia vasculara: – Sindrom de vena cava superioara – Stenoza extrinseca de artera pulmonara → sufluri cardiace

Tabloul clinic - Manifestari metastatice • Semne legate de extensia pericardica sau cardiaca: – • • Aritmii, tamponada cardiaca Semne legate de extensia mediastinala: – Compresie / invazie esofagiana → disfagie – Fistula eso-bronsica – Compresie traheala sau a bronhiilor mari → tiraj, cornaj, wheezing Semne legate de extensia pleurala: – Pleurezie cu citologie pozitiva

Tablou clinic – manifestari extratoracice • Mai frecvent in NP cu celule mici • Hepatice: – Asimptomatice – Hepatomegalie nodulara uneori dureroasa cu icter obstructiv sau cu sdr. de colestaza intrahepatica • Osoase: – Coaste, vertebre, bazin → dureri persistente si progresive – Leziuni mai frecvent osteolitice, mai rar de tip osteoblastic, evidentiate la scintigrama osoasa • Cerebrale: – Extrem de frecvente – La inceput sunt asimptomatice – Ulterior apar modificari de personalitate, convulsii, confuzie, hemiplegii

Tablou clinic – manifestari paraneoplazice • Produse de secretia de hormoni ectopici de catre tesutul tumoral • Apar mai ales in NP cu celule mici • Mai rar in adenocarcinom si epidermoid

Tablou clinic – manifestari paraneoplazice 1. Sindroame endocrino-metabolice: Ø Secretia ectopica de ACTH: § 20 -60% din NP, mai ales cel cu celule mici § Datorita evolutiei rapide a cancerului nu apar manifestari legate de hipercorticism § Sdr. Cushing incomplet: slabiciune musculara, poliurie, hiperpigmentare, alcaloza hipokaliemica § Tratament: spironolactona si doze mari de potasiu

Tablou clinic – manifestari paraneoplazice 1. Sindroame endocrino-metabolice: Ø Secretia inadecvata de ADH cu hiponatremie: (Sdr. Schwartz-Bartter) § 60% din NP cu celule mici § Hiponatremie → valori < 120 m. Eq/l → intoxicatie cu apa: § § Cefalee, confuzie, apatie, somnolenta, varsaturi § La valori < 110 m. Eq/l → convulsii, hiporeflexie, hipotermie, coma, deces Tratament → restrictie hidrica, administrare hidrocortizon sau solutii saline hipertone si furosemid

Tablou clinic – manifestari paraneoplazice 1. Sindroame endocrino-metabolice: Ø Hipercalcemie si hipofosfatemie: § Mai ales la bolnavii cu c. epidermoid § De regula e asimptomatica § Calcemie > 11 -12 mg/dl → anorexie, constipatie, mialgii § In formele mai severe → greata, varsaturi, dureri abdominale, poliurie, deshidratare, slabiciune, confuzie Ø Hipertiroidie § rara

Tablou clinic – manifestari paraneoplazice 2. Sindroame neuromiopatice: § Polimiozita § Sindrom miastenic § Neuropatii periferice § Degenerescenta cerebeloasa subacuta → tulburari statice si cinetice § Encefalopatie
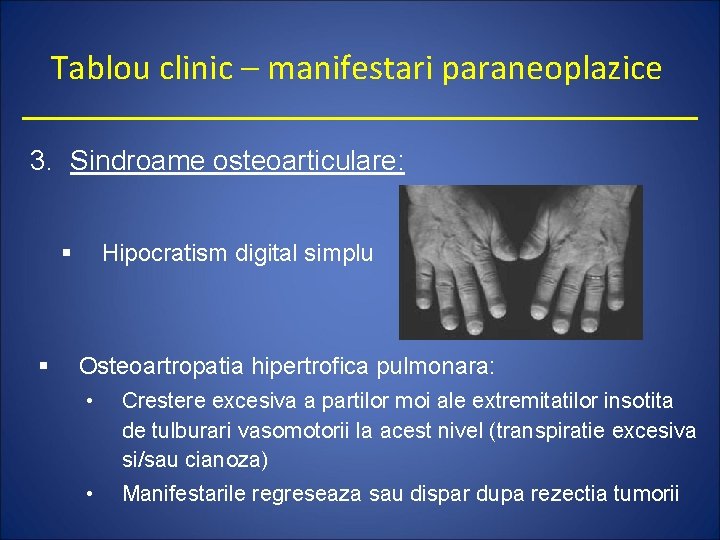
Tablou clinic – manifestari paraneoplazice 3. Sindroame osteoarticulare: § § Hipocratism digital simplu Osteoartropatia hipertrofica pulmonara: • Crestere excesiva a partilor moi ale extremitatilor insotita de tulburari vasomotorii la acest nivel (transpiratie excesiva si/sau cianoza) • Manifestarile regreseaza sau dispar dupa rezectia tumorii

Tablou clinic – manifestari paraneoplazice 4. Sindroame musculare si cutanate: § Polimiozite § Dermatomiozite cu eritem, edeme, amiotrofie § Dermatoze rare: eritem polimorf, pahidermie, acantosis nigricans § Sclerodermie

Tablou clinic – manifestari paraneoplazice 5. Sindroame vasculare: § Tromboflebite migratorii § Endocardita trombotica nebacteriana 6. Sindroame hematologice: § Anemie simpla sau hemolitica § Aplazie medulara § Reactie leucemoida § CID § Hipofibrinogenemie § Uneori aceste manifestari hematologice sunt expresia unei metastaze medulare si nu a unui sindrom paraneoplazic

Investigatii paraclinice • Obiective: – Confirmarea diagnosticului suspicionat – Stabilirea tipului anatomo-histologic – Realizarea unui bilant de extensie si stadializare in vederea stabilirii tratamentului
Examenul radiologic

Examenul radiologic • Metoda cea mai des folosita • Aspectele detectate variaza in functie de: – Stadiul evolutiei – Localizarea tumorii – Efectele tumorii asupra structurilor din jur • Poate fi normal daca tumora afecteaza doar pintenele traheal sau o bronsie principala
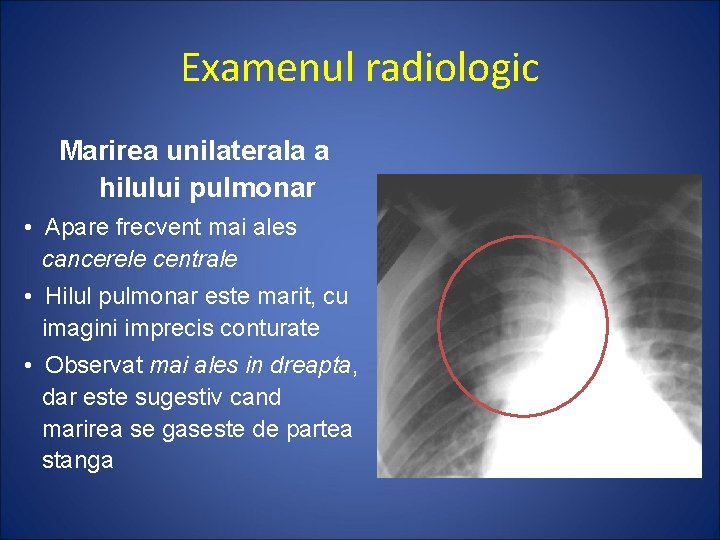
Examenul radiologic Marirea unilaterala a hilului pulmonar • Apare frecvent mai ales cancerele centrale • Hilul pulmonar este marit, cu imagini imprecis conturate • Observat mai ales in dreapta, dar este sugestiv cand marirea se gaseste de partea stanga
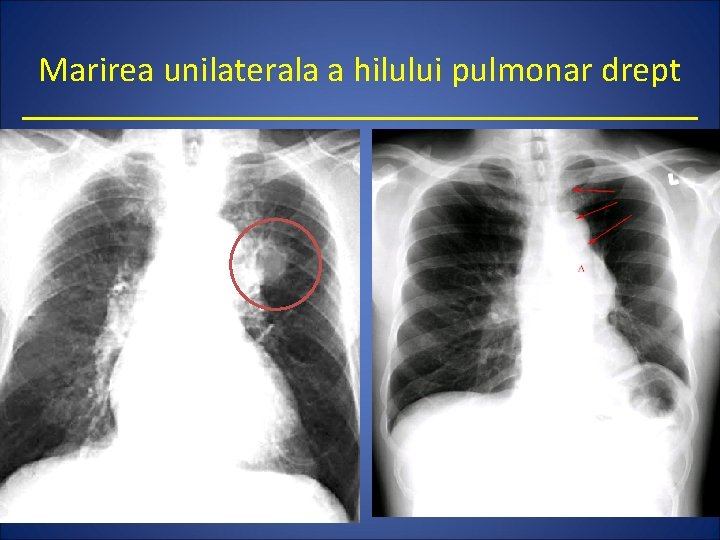
Marirea unilaterala a hilului pulmonar drept
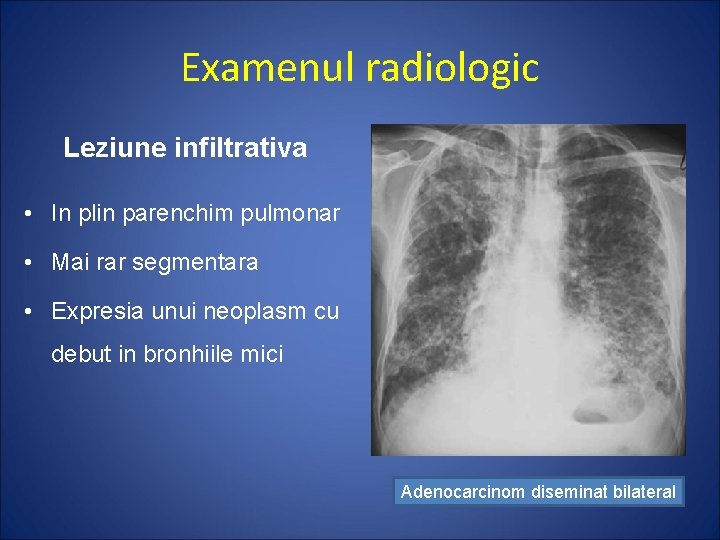
Examenul radiologic Leziune infiltrativa • In plin parenchim pulmonar • Mai rar segmentara • Expresia unui neoplasm cu debut in bronhiile mici Adenocarcinom diseminat bilateral
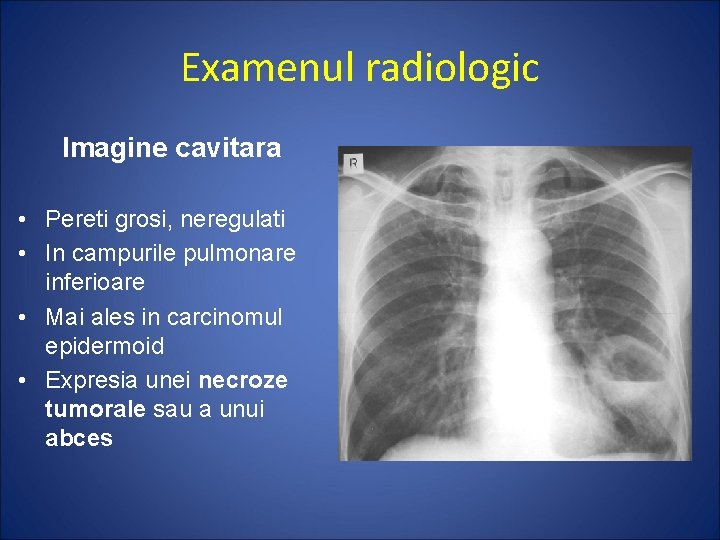
Examenul radiologic Imagine cavitara • Pereti grosi, neregulati • In campurile pulmonare inferioare • Mai ales in carcinomul epidermoid • Expresia unei necroze tumorale sau a unui abces
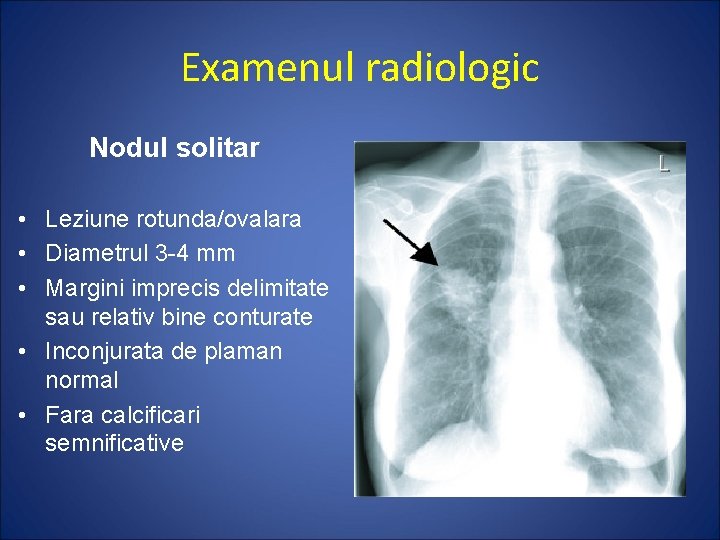
Examenul radiologic Nodul solitar • Leziune rotunda/ovalara • Diametrul 3 -4 mm • Margini imprecis delimitate sau relativ bine conturate • Inconjurata de plaman normal • Fara calcificari semnificative
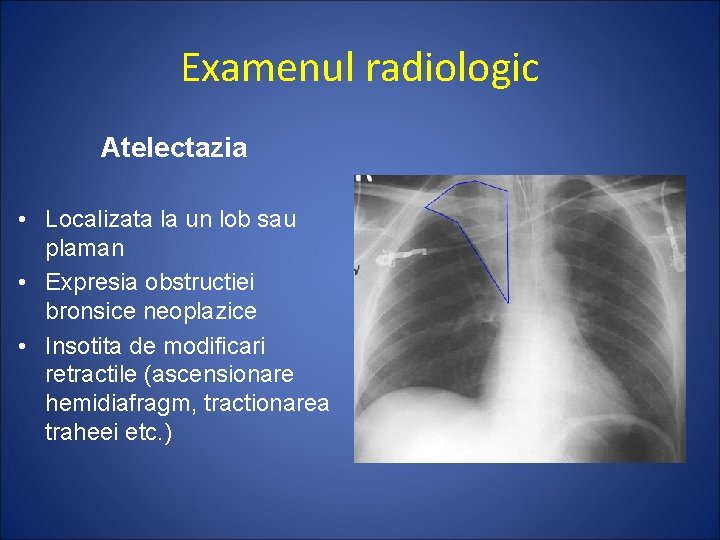
Examenul radiologic Atelectazia • Localizata la un lob sau plaman • Expresia obstructiei bronsice neoplazice • Insotita de modificari retractile (ascensionare hemidiafragm, tractionarea traheei etc. )
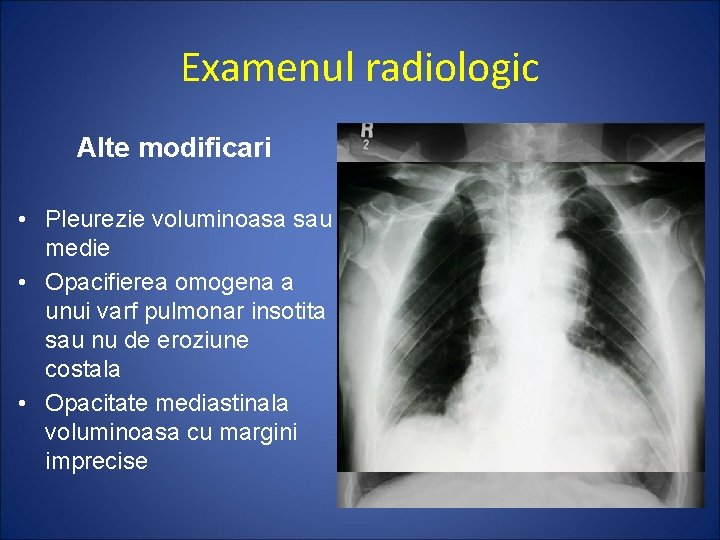
Examenul radiologic Alte modificari • Pleurezie voluminoasa sau medie • Opacifierea omogena a unui varf pulmonar insotita sau nu de eroziune costala • Opacitate mediastinala voluminoasa cu margini imprecise

Tomografia computerizata • Evidentiaza: – Extensia tumorii la pleura sau la structurile mediastinale – Caracterul tumorii • unica sau multipla • nodulara – Prezenta adenopatiilor (utila in stadializare)
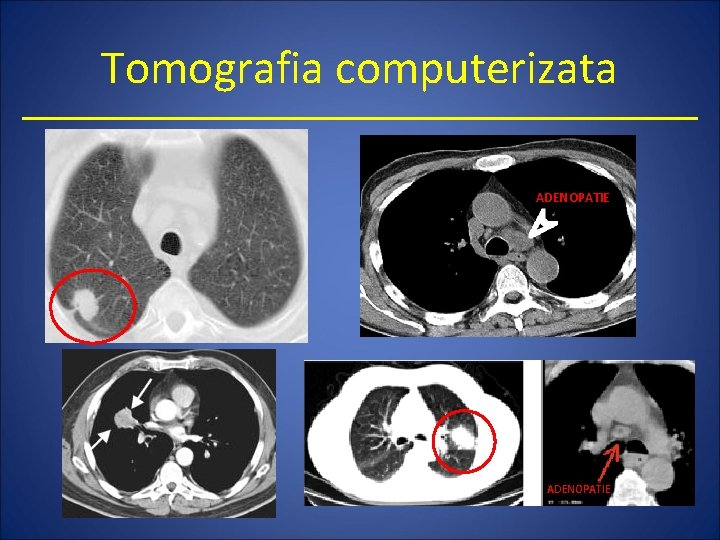
Tomografia computerizata ADENOPATIE

PET - positron emission tomography • Metoda noua, folosita de obicei impreuna cu CT • Determina captarea de diferite structuri a unui trasor radioactiv (FDG - 18 F-fluoro-2 -deoxy-D-glucose) • Utila mai ales in determinarea implicarii ganglionilor limfatici si in identificarea metastazelor (stadializare non-invaziva) • Statiile ganglionare care prezinta captare crescuta de FDG pot fi considerate metastaze • Poate da informatii suplimentare in cazul implicarii pleurale • Captare crescuta de FDG mai poate fi intalnita si in anumite boli granulomatoase sau alte boli inflamatorii
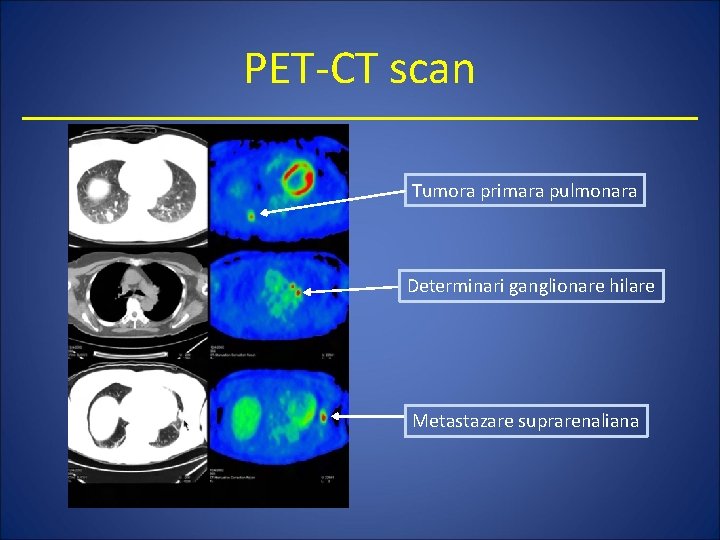
PET-CT scan Tumora primara pulmonara Determinari ganglionare hilare Metastazare suprarenaliana
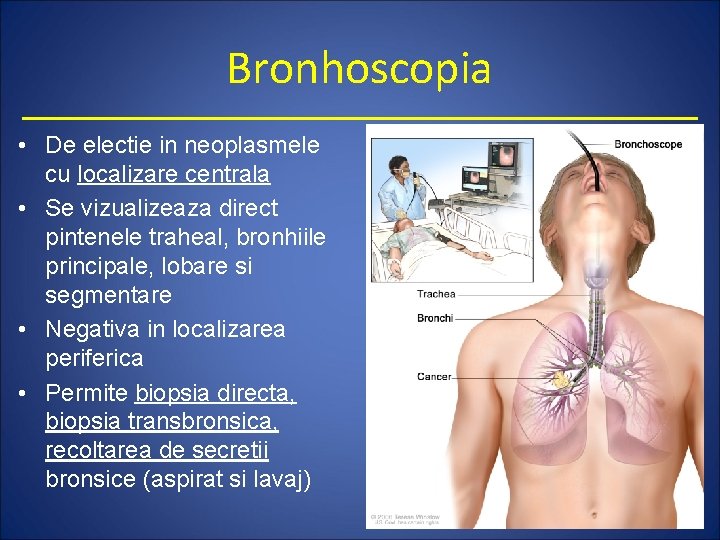
Bronhoscopia • De electie in neoplasmele cu localizare centrala • Se vizualizeaza direct pintenele traheal, bronhiile principale, lobare si segmentare • Negativa in localizarea periferica • Permite biopsia directa, biopsia transbronsica, recoltarea de secretii bronsice (aspirat si lavaj)

Citologia sputei • Metoda neagresiva • Daca e facuta corect → sensibilitate 80 -90% • Sputa se recolteaza mai usor dupa aerosoli salini • Permite identificarea celulelor maligne in sputa dupa fixarea si colorarea preparatului
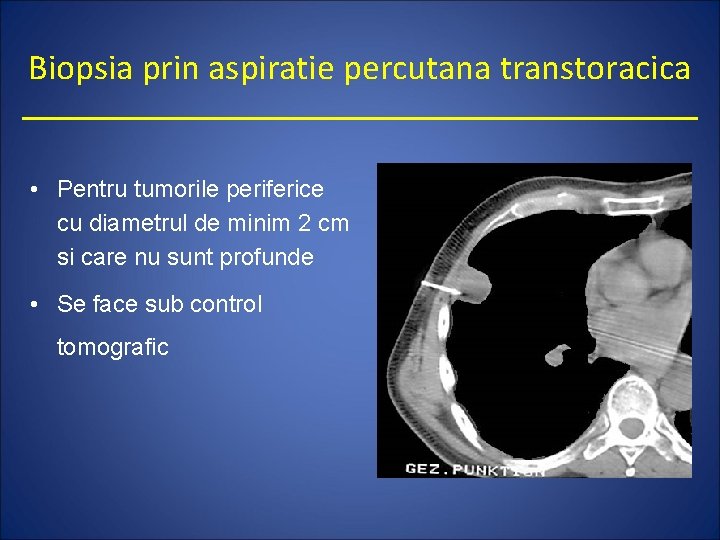
Biopsia prin aspiratie percutana transtoracica • Pentru tumorile periferice cu diametrul de minim 2 cm si care nu sunt profunde • Se face sub control tomografic

Alte investigatii • Mediastinoscopia: – Folosita pentru stadializare, numai cand scanarea CT nu poate preciza exact implicarea ganglionara • Biopsii ganglionare: – Din ggl. periferici suspecti (poate da date asupra extensiei tumorii) • Scintigrama osoasa: – La bolnavi cu dureri osoase, fosfataza alcalina crescuta, hipercalcemie • CT cerebral: – Obligatoriu la toti pacientii cu NP cu celule mici

Alte investigatii • Evaluare cardiaca si respiratorie: – Gaze sanguine, explorare scintigrafica si generala – In vederea stabilirii operabilitatii • Toracotomie exploratorie: – In putine cazuri ramane singura modalitate diagnostica in special in cazul nodulului pulmonar solitar

Diagnostic Existenta unui NP trebuie banuita in fata oricarui bolnav cu: • Varsta peste 40 de ani • Mare fumator • Care in plina sanatate prezinta: – Tuse persistenta, iritativa – Hemoptizie mica • Diagnosticul va fi sustinut pe baza probelor paraclinice

Diagnostic diferential • In functie de forma anatomo-radiologica A. Cancerul centrohilar – Intereseaza bifurcatia, bronhiile primitive si segmentele proximale bronhiilor lobare – RX pulmonar: ingrosare si intensificare a umbrei hilare, omogena

Diagnostic diferential - Cancerul centrohilar 1. Adenopatia hilara bacilara: • 2. Unilaterala/bilaterala, BK pozitiv in sputa Limfogranulomatoza maligna: • 3. Bilaterala, invadeaza parenchimul + adenopatii periferice, splenomegalie Sarcoidoza: • 4. Bilaterala, VSH normal, bronhoscopie negativa Limfoblastomul giganto-folicular (Sdr. Brill-Symmers): • • • 5. Adenopatia mediastinala apare tardiv dupa cervicala Asociaza splenomegalie Bioipsie: folicul mare cu limfoblasti Limfomul luetic: • 6. Unilaterala dar prezenta si in alte teritorii + RBW pozitiv Leucemia limfatica cronica: • Bilaterala + limfocitoza sanguina

Diagnostic diferential - Cancerul centrohilar 7. 8. Limfo- sau reticuloblastom mediastinal Silicoza: • • • 9. Adenopatie bilaterala Pot exista si noduli pulmonari Asociaza emfizem bazal Tumori pulmonare benigne: • • • Conturul formatiunii tumorale este net Nu cresc in volum in timp Neurinoame, angioame, teratoame 10. Organe mediastinale ce pot da umbre hilare: • • Tiroida plonjanta Ectazii aortice

Diagnostic diferential B. Cancerul parahilar – Corespunde afectarii bronhiilor lobare in portiunea lor distala si a celor segmentare in portiunea lor proximala – Obstructia bronhiilor segmentare duce la aparitia precoce a atelectaziei segmentare – Umbra hilara este normala si formatiunea tumorala este adesea mascata de atelectazie

Diagnostic diferential - Cancerul parahilar 1. Pneumonia interstitiala cronica: • • 2. Stare subfebrila, tuse iritativa, expectoratie mucoasa sau muco-purulenta RX – condensare pseudotumorala Abcesul pulmonar neevacuat: • • 3. Dupa evacuare ia aspectul unei cavitati Imagine ce poate fi intalnita si in cancerul excavat Chist hidatic pulmonar: • • 4. Imagine rotunda, bine delimitata Reactia Cassoni pozitiva Lobita tuberculoasa: • • • Instalare mai lenta Aspect neomogen Baciloscopie pozitiva

Diagnostic diferential C. Cancerul periferic: – Se dezvolta in bronhiile segmentare sau subsegmentare – Radiologic → opacitate macronodulara rotunda, de intensitate supracostala, omogena, cu contur relativ bine delimitat

Diagnostic diferential – Cancerul periferic 1. 2. Tuberculomul: Goma sifilitica: • • 3. Metastaza pulmonar unica: • 4. De la un neoplasm cu alt punct de plecare Aspergilom: • • • 5. 6. 7. Evolutie rapida spre ulcerare RBW pozitiva Localizat frecvent la varf Da hemoptizii Prezenta fungilor in sputa elucideaza diagnosticul Chist hidatic Infarct pulmonar rotund Chist bronhogen

Diagnostic diferential D. Forme particulare: 1. Forma lobara (lobita canceroasa): • Extinderea cancerului la nivelul unui intreg lob • Rx: opacifiere intensa, omogena, ce cuprinde tot teritoriul lobului, cu delimitare neta scizurala • Diagnostic diferential cu: 1. Lobita tuberculoasa 2. Pneumonia cronica

Diagnostic diferential D. Forme particulare: 2. Forma paramediastinala: • Punctul de plecare este la nivelul bronhiilor din vecinatatea mediastinului • Diagnostic diferential cu: 1. Tumori maligne mediastinale: limfosarcomul, reticulosarcomul, limfogranulomul malign

Diagnostic diferential D. Forme particulare: 3. Forma corticopleurala: • Mai ales forma apicala cu sindrom Pancoast-Tobias (plexita brahiala, lize costale, sdr. Claude-Bernard-Horner) • Diagnostic diferential cu: 1. Reumatismul articular 2. Periartrita scapulohumerala 3. Nevrita brahiala 4. Corticopleurita tuberculoasa

Evolutie • Perioada de evolutie a unui neoplasm bronsic e relativ scurta: – 97% → deces in primii 2 ani – 50% → deces in primele 6 luni • Evolutia cea mai scurta si mai grava o au carcinoamele nediferentiate in special cele cu celule mici • Formele carcinoide au evolutia cea mai benigna
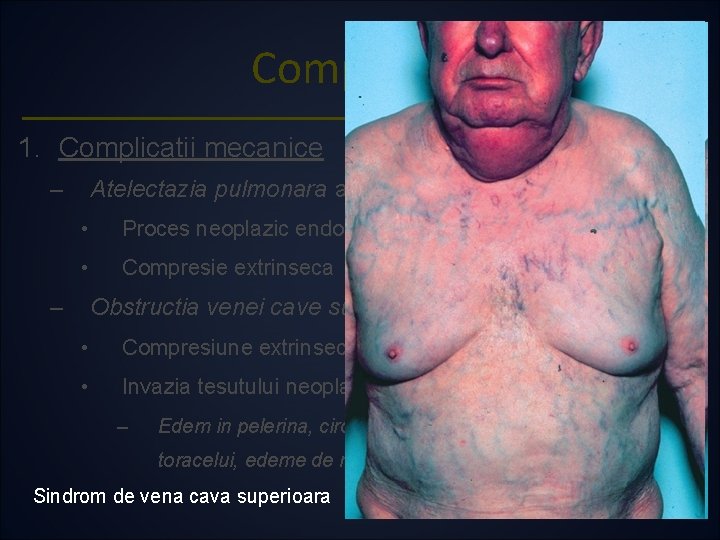
Complicatii 1. Complicatii mecanice – Atelectazia pulmonara apare prin obstructia bronsiei prin: • Proces neoplazic endobronsic • Compresie extrinseca – Obstructia venei cave superioare produsa prin: • Compresiune extrinseca • Invazia tesutului neoplazic de la nivelul LSD – Edem in pelerina, circulatie colaterala pe faţa anterioara a toracelui, edeme de membre superioare Sindrom de vena cava superioara

Complicatii 2. Complicatii inflamatorii: – Pneumonia paracanceroasa: • Survine relativ frecvent chiar si in afara sdr. obstructive • Recidiveaza frecvent, cedeaza greu la tratament • Poate evolua spre abcedare sau cronicizare – Abcesul pulmonar poate apare prin: • Infectie supraadaugata • Necrozarea procesului neoplazic

Complicatii 3. Complicatii pleurale: – Se datoreaza: • Invaziei directe a pleurei • Propagarea de la un proces parenchimatos • Pleurezia este trenanta, cu lichid frecvent hemoragic 4. Complicatii cardiace si pericardice: – Invazie directa de la tumora sau indirecta de la ggl. – Exsudat pericardic, adesea hemoragic – Aritmii cardiace

Complicatii 5. Metastaze in alte organe: – Cel mai frecvent in organele mediastinale si ggl. supraclaviculari – In ficat, oase (dureri violente), creier, cutanat 6. Complicatii endocrine si metabolice: – Deseori in cadrul sindroamelor paraneoplazice

Complicatii 7. Complicatii neurologice: – Determinate de inglobarea in procesul tumoral de diverse filete nervoase: • Nervul frenic: pareza hemidiafragmului respectiv cu ascensionarea acestuia • Nerv recurent stang: paralizie de corzi vocale cu disfonie • Nervi intercostali: dureri puternice persistente • Plexul brahial: dureri in umar si in braţ – Neuropatii: • Senzitive, motorii, nevrite

Tratament • In general este descurajant, deoarece cancerul este descoperit tarziu, intr-o forma avansata cand orice tratament nu mai poate avea rezultatele scontate A. Tratament chirurgical B. Chimioterapia C. Radioterapia D. Imunoterapia E. Masuri generale

Tratamentul chirurgical • Singurul cu intentie curativa! • Se practica: – Lobectomie: • Rezectia tumorii + lobul pulmonar + ggl. hilari homolaterali si/sau mediastinali – Pneumonectomie: • Creste mortalitatea operatorie

Tratamentul chirurgical • Decizia de operatie se face in functie de: – Tipul histologic (cancerul cu celule mici nu se operaza) – Extensia tumorii (stadializare) – Varsta (>70 de ani se opereaza doar in situatii exceptionale datorita riscului chirurgical general) – Starea clinica generala: • Cardio-vasculara: sechele de IMA, dilatatii cardiace, tulburari de ritm → limiteaza indicatiile

Tratamentul chirurgical • Contraindicatii: – Metastaze la distanta – Revarsat pleural cu celule maligne – Afectare mediastinala – Neoplasm cu celule mici – Stare cardiaca precara – Rezerva pulmonara mica: • Pa. CO 2 ≥ 50 mm. Hg sau Pa. O 2 ≤ 50 mm. Hg • CV < 40% din normal, sau VEMS < 1 litru • Presiunea in artera pulmonara ≥ 35 mm. Hg

Chimioterapia • Indicatii: – NP cu celule mici (de electie) – Ca si chimioterapie de consolidare dupa rezectia chirurgicala – Celelalte tipuri de NP ce au contraindicatie operatorie (doar 10 -20% raspund la chimioterapie) • Se folosesc combinatii de citostatice, in cure de 57 zile, separate de pauze terapeutice de 4 -6 sapt.

Chimioterapia • Combinatii de citostatice: – Vincristina + Ciclofosfamida + Metotrexat – Vincristina + Ciclofosfamida + Adriamicina – Cisplatina + Etoposide – Ciclofosfamida + Adriamicina + Cisplatina + Etoposide • Efecte adverse: – Imunosupresie (infectii) – Granulocitopenie, trombocitopenie, anemii – Cardiotoxicitate, nefrotoxicitate – Tulburari digestive – Insuficienta renala acuta

Radioterapia • Radioterapie paleativa mai rar curativa • Tumori mici (3 -4 cm) care au contraindicatie operatorie • Doza de 5 -6000 rad in 5 -6 saptamani • Complicatii ale iradierii: – Greata, inapetenta, varsaturi – Disfagie – Tuse uscata – Pneumonita de iradiere, fibroza pulmonara → tardiv • Iradiere profilactica cerebrala mai ales in cancerul cu celule mici (radiosensibil)

Tratament general • Sdr. de vena cava superioara: – Chimioterapie + prednison + iradiere • Infectii bronsice: – Antibioterapie, bronhodilatatoare, oxigen • Hemoptizii repetate: – Radioterapie in doze mici, ce favorizeaza microtrombozele • Dureri osoase: – Iradiere locala sau chimioterapie • Revarsate pleurale: – Administrare intrapleurala de citostatice sau talcaj pleural (pleurodeza) • Starea generala si de nutritie poate fi ameliorata prin administrarea de prednison 15 -20 mg/zi

Atitudine terapeutica • In general atitudinea terapeutica se imparte in 2 mari ramuri in functie de tipul histologic: 1. Carcinomul microcelular – SCLC (small cell lung cancer) 2. Carcinomul non-microcelular – NSCLC (non-small cell lung cancer)

Clasificarea TNM a NSCLC • Extensia tumorala (T): – T 1 – tumora < 3 cm, ce nu invadeaza o bronhie lobara – T 2 – tumora intre 3 si 7 cm SAU cu una din urmatoarele caracteristici: • Invadeaza bronhia primitiva, la peste 2 cm de carina • Invadeaza pleura viscerala • Asociata cu atelectazie ce NU cuprinde intregul plaman – T 3 – tumora > 7 cm SAU cu una din urmatoarele caracteristici: • Invadeaza peretele toracic, diafragm, nervul frenic, pleura mediastinala, pericardul parietal sau bronhia primitiva la < 2 cm de carina dar fara a o invada • Atelectazia unui intreg plaman – T 4 – tumora de orice dimensiune ce invadeaza: • Mediastinul, cordul, vasele mari, traheea, n. laringeu recurent, esofagul, corpii vertebrali, carina

Clasificarea TNM a NSCLC • Metastaze ganglionare (N): – N 0 – fara metastaze ganglionare – N 1 – metastaze in ganglionii ipsilaterali intrapulmonari, hilari – N 2 – metastaze in ganglionii ipsilaterali mediastinali, subcarinali – N 3 – metastaze in ganglionii controlaterali hilari, mediastinali, sau subclaviculari de orice parte • Metastaze la distanta (M): – M 0 – fara metastaze – M 1 – metastaze prezente

Clasificarea TNM a NSCLC • Stadiul I – T 1, T 2 + N 0, M 0 • Stadiul II – T 1, T 2 + N 1 M 0 – T 3 N 0 M 0 • Stadiul IIIA – T 1, T 2 + N 2 + M 0 – T 3 + N 1, N 2 + M 0 – T 4 + N 0, N 1 + M 0 • Stadiul IIIB – Orice T + N 3 + M 0 • Stadiul IV – Orice T, N + M 1 In general, stadiile I, II si IIIA (cu anumite exceptii) au indicatie chirurgicala cu scop curativ !

Tratament NSCLC – forme localizate Chirurgia → de electie – 50% din bolnavi se vindeca dar numai 20% sunt operabili Contraindicatii chirurgie • Interesare trahee • Tumora la < 2 cm de carena • Pleurezie • Sdr. de compresie VCS • Extensie mediastinala • Adenopatii mediastinale la distanta • ICC • IM in ultimele 6 luni • HTP • VEMS < 40% • IP 3 -4 • Scadere ponderala>10% • Varsta > 75 de ani Complicatii • Fistula bronsica • Bronhopneumonie • Insuficienta resp. • Aritmii

Tratament NSCLC – forme loco-regionale • Chimioterapia adjuvanta postoperatorie – Cisplatin (creste cu 5% supravietuirea la 5 ani) – 4 -5 cure cisplatin + vepesid, cisplatin + vinblastin, cisplatin + navelbina • Radioterapia postoperatorie – Nu ofera beneficiu pe supravietuire • Radioterapia exclusiva → RA importante – De electie la pacientii inoperabili – Supravietuirea la 5 ani – 20% • Chimioterapia neoadjuvanta – Preoperatorie – reconversia la formele rezecabile – Cu regimuri continand cisplatin • Cimioterapie urmata de radioterapie – sunt cancere chimiorezistente! – Forme locoregionale avansate inoperabile • Polichimioterapie – radioterapie concomitenta – Superioara ca rezultate (supravietuirea la 5 ani 15% vs. 9%)

Tratament NSCLC – forme metastazate • Tratament simptomatic: – Antibiotic – Antiinflamator – Analgetic – Radioterapie paleativa antalgica/decompresiva • Amelioreaza calitatea vietii – Citostatice active (cu rata de raspuns > 15% in monoterapie) – Chimioterapie de linia a II-a – efect limitat (Taxoter)

Tratament SCLC Boala limitata Chimioterapie + RT mediastino-pulmonara + RT craniana profilactica Citostatice active Raspuns > 30% in monoterapie Boala extinsa Chimioterapie paleativa Chimioterapia de linia a II-a Raspuns aprox. 10%

Tratament SCLC • Cea mai agresiva evolutie • Supravietuire medie fara tratament: 6 -8 saptamani • Tratament de electie: chimioterapia – Sunt nechirurgicale de la diagnostic fiind privite ca boala sistemica • Sunt chimiosensibile, spre deosebire de NSCLC – 80% raspund initial, 40% remisiuni complete – DAR apare rezistenta secundara la citostatice

Situatii particulare • Sdr. de vena cava superioara: – Netratat: exitus intr-o luna – Radioterapie decompresiva de urgenta • Atelectazia completa – Dezobstructie LASER / cauterizare – Brahiterapie endobronsica – Radioterapie externa decompresiva • Pleurezia maligna – Simfize chimice: Bleomicina, Girostan – Simfize cu talcaj pleural • Metastaze osoase, cerebrale: – Radioterapie antalgica, decompresiva – Corticoterapie

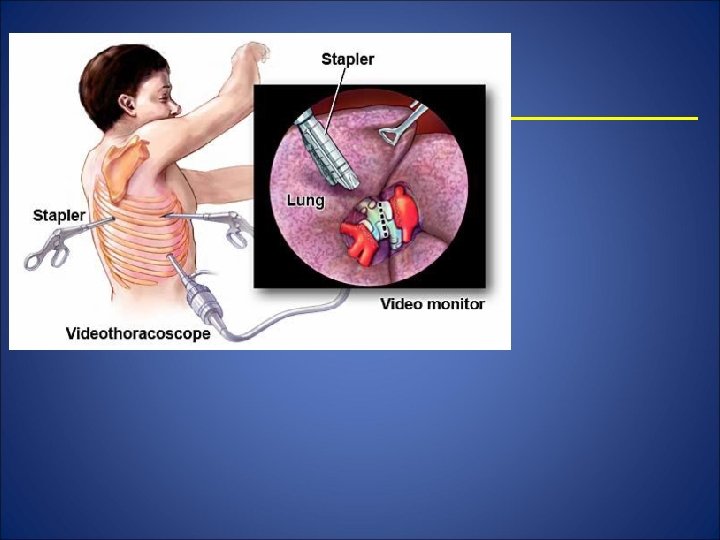
�� BRONHOSCOPIA ESTE O METODĂ SEMIINVAZIVĂ DE EXPLORARE A ARBORELUI TRAHEOBRONŞIC. �� COMPLET ND EXAMENUL CLINIC ŞI IMAGISTIC ADUCE UN APORT INFORMAŢIONAL IMEDIAT ŞI ESENŢIAL PENTRU DIAGNOSTICUL PNEUMOLOGIC. �� INFORMAŢII INACCESIBILE PROCEDURILOR INDIRECTE. �� VIZUALIZEAZĂ ŞI REDĂ SEMIOLOGIA ENDOSCOPICĂ A ARBORELUI TRAHEOBRONŞIC. �� PRECIZEAZĂ CARACTERELE MUCOASEI ŞI SECRETIILOR, MODIFICĂRILE DE RELIEF, STATICĂ, CALIBRU, DIRECŢIE ŞI MOTILITATE A BRONŞIILOR

Diagnosticul după biopsia pulmonară Raghu, Godwin: The accuracy of the clinical diagnosis of the new onset of idiopathic pulmonary fibrosis and other interstitial lung disease, Chest 1999 Lee YC: Surgical lung biopsy for diffuse pulmonary disease: experience of 196 patients, J Thorac Cardiovasc Surg 2005 • infecţii ( sub 30%) • fibroză pulmonară idiopatică (22 - 50%) • DAD (17%) • neoplazii (10 - 13%) • boli autoimune (8 - 10 %) • alte cauze

Contraindicaþiile biopsiei pulmonare în pneumopatiile interstiþiale difuze ATS: Idiopathic pulmonary fibrosis: diagnosis and treatement, Am J Respir Crit Care Med 2000, Lettiery, Shorr: Outcomes and safety of surgical lung biopsy for interstitial lung disease, Chest 2005 • vârsta peste 70 ani • obezitate morbidã • cardiopatii asociate • tulburãri de coagulare • insuficienþa respiratorie gravã
- Slides: 177