Suporte bsico de vida em Pediatria BLS Michelle

Suporte básico de vida em Pediatria (BLS) Michelle Marcovici • Pediatra titulada pela Sociedade Brasileira de Pediatra (SBP) • Preceptora do internato no Pronto-socorro infantil (SCUT) Instituto da Criança do Hospital das Clínicas da FMUSP 2019 -2020 • Instrutora do PALS pela AHA

PCR extra-hospitalar na Pediatria ● Evento raro 2, 28 – 8, 04/100 mil (adulto: 20 x mais) ● ● ● Alta mortalidade e sequelas neurológicas graves PCR pediátrica 1, 5 – 2, 2% Sobrevida nos EUA: 8, 6% na alta – 31% bom prognóstico Nitta M et al neurológico Atkins DL et al ● Ásia: 3, 7% Meyer L et al Young KD et al

American Heart Association (AHA) Desde 1924 1961: 1º estudo mostrou que RCP salvaria vidas Cursos em todo o mundo (BLS, PALS, ACLS. . . ) Diretrizes de PCR a cada 5 anos (2015)

BLS para leigos ● ● Principalmente pais, cuidadores, professores Capacitação ao reconhecimento precoce de possível parada cardiorespiratória (PCR) ● Iniciar medidas adequadas ● Acionar serviço de urgência

Cadeia de sobrevivência

Sistematização

Faixa etária pediátrica

Evento inicial

Segurança da cena
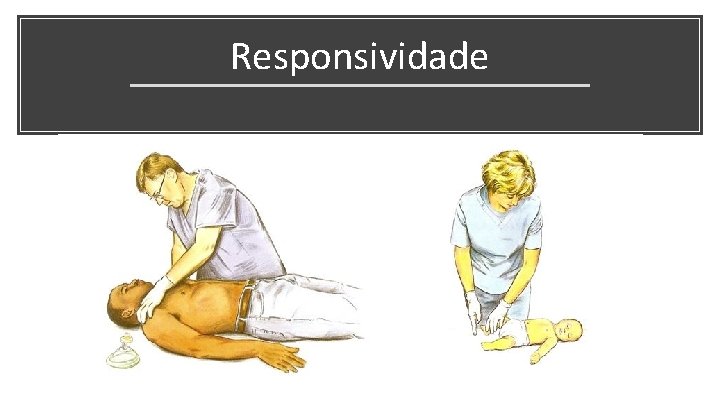
Responsividade

Chamar ajuda
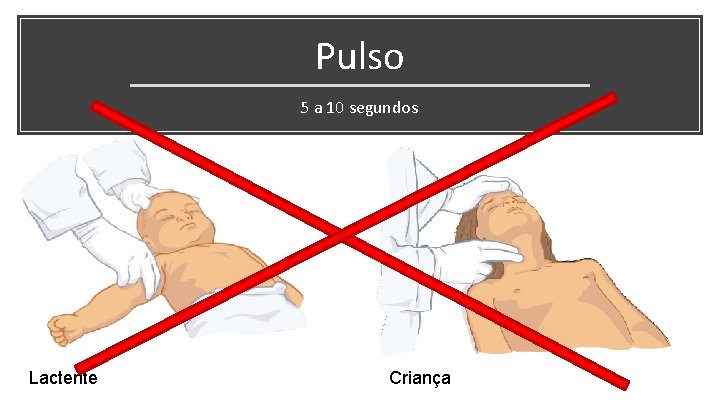
Pulso 5 a 10 segundos Lactente Criança
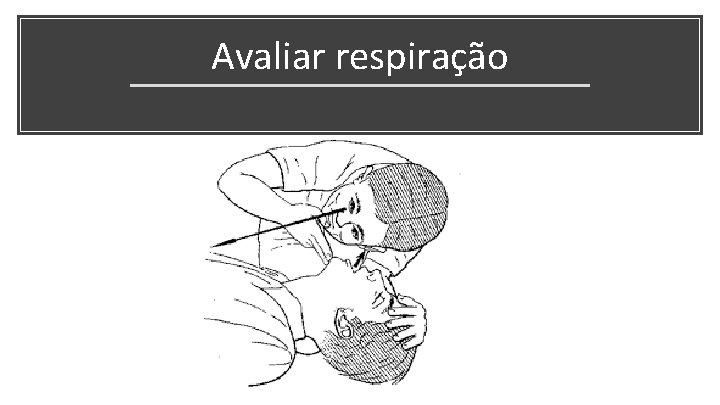
Avaliar respiração

Avaliação ● Respiração regular = posição de recuperação ● Apnéia ou gasping = iniciar RCP!

Compressões ● ● ● Logo abaixo da linha intermamilar / terço inferior do esterno “push fast” – 100 -120 compressões/minuto “push hard” - 1/3 diâmetro AP do tórax ○ ○ ○ ● ● 4 cm lactentes 5 cm crianças 5 cm adolescentes/adultos (máximo 6 cm) Permitir retorno completo do tórax após compressão Minimizar interrupções (10 segundos)

Frequência de compressões Metrônomo (aplicativos) Músicas para treinamento
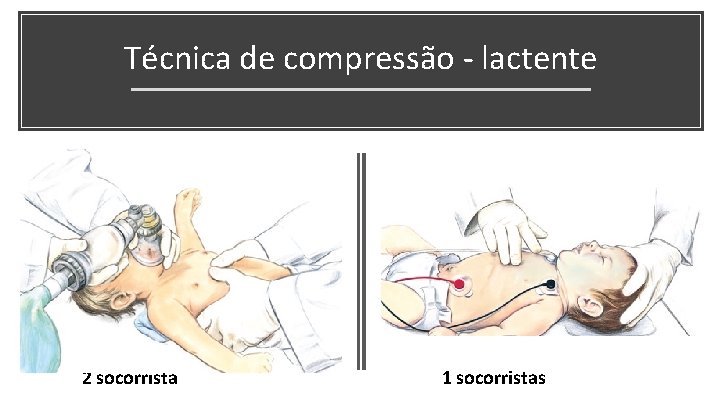
Técnica de compressão - lactente 2 socorrista 1 socorristas
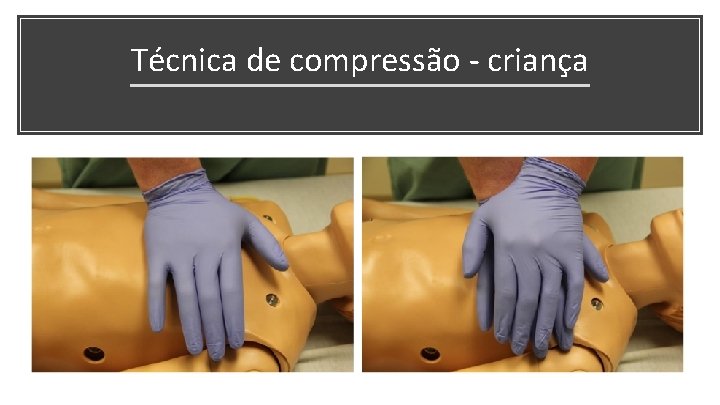
Técnica de compressão - criança
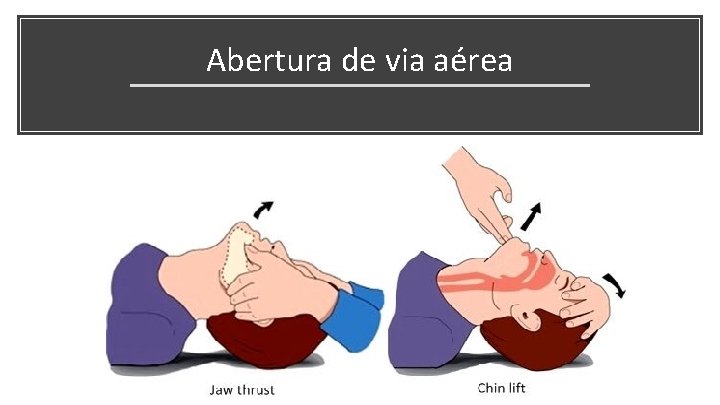
Abertura de via aérea

Ventilações: “to do or not to do? ” Hipóxia: principal causa de PCR em pediatria Se possível, ventilar! Se não, manter as compressões efetivas!
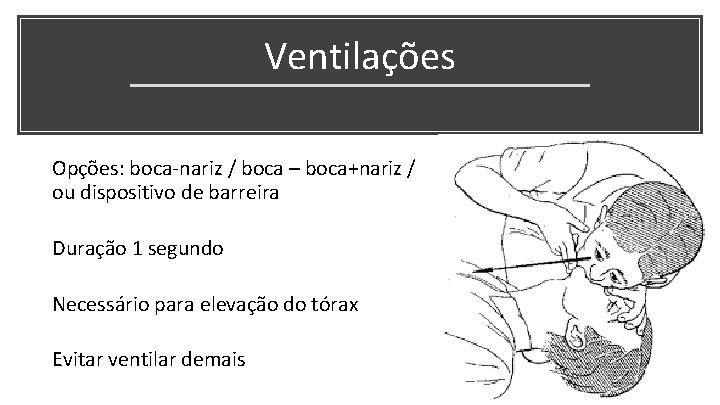
Ventilações • Opções: boca-nariz / boca – boca+nariz / ou dispositivo de barreira • Duração 1 segundo • Necessário para elevação do tórax • Evitar ventilar demais

Compressão + ventilação sincronizada 1 socorrista: 30 compressões - 2 ventilações 2 socorristas: 15 compressões - 2 ventilações Adolescentes/adulto: sempre 30 compressões - 2 ventilações

DEA: desfibrilador externo automático Disponível em locais de aglomeração (shopping, clube, aeroporto, estádios) Seguir as instruções do aparelho
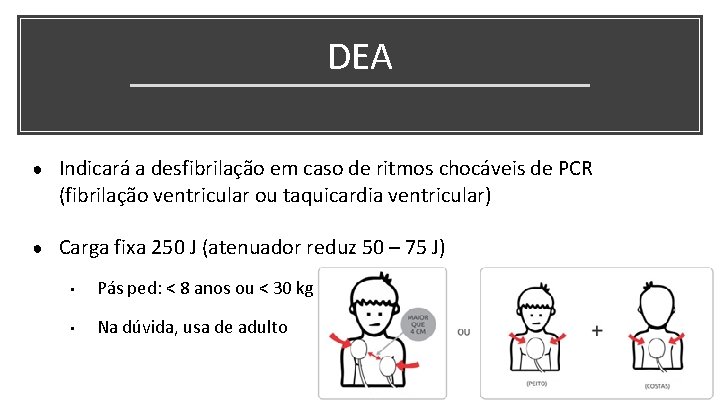
DEA ● Indicará a desfibrilação em caso de ritmos chocáveis de PCR (fibrilação ventricular ou taquicardia ventricular) ● Carga fixa 250 J (atenuador reduz 50 – 75 J) • Pás ped: < 8 anos ou < 30 kg • Na dúvida, usa de adulto

Frequência Profundidade Eficiência da RCP Retorno completo do tórax Interrupções mínimas Ventilações efetivas * Desfibrilação quando indicada

Até quando? ● Sinais de vida ● Outro socorrista para ajudar ● Serviço de emergência (suporte avançado)
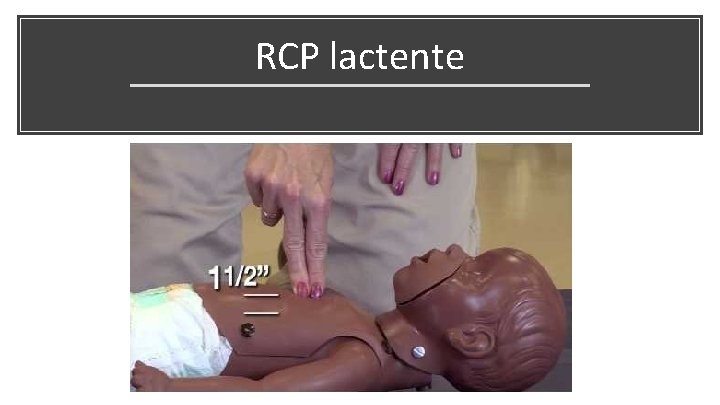
RCP lactente
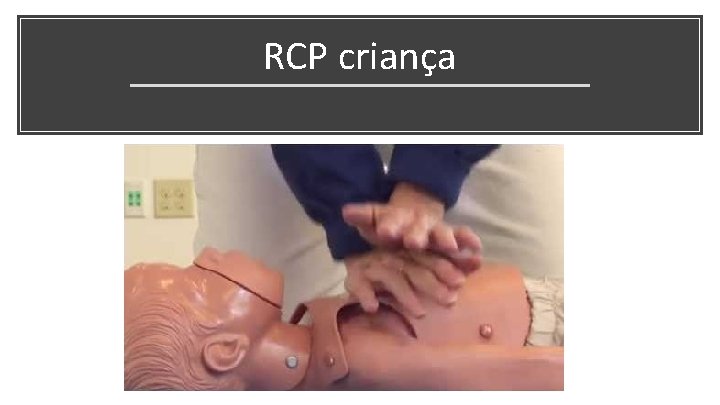
RCP criança

Obstrução de via aérea por corpo estanho

Obstrução de via aérea por corpo estanho • Engasgo com corpo estranho sólido • Pode ocorrer em qualquer faixa etária • Avaliar se há necessidade de manobras de desobstrução de via aérea superior

Chora? Emite sons? Sem obstrução ou parcial Acalmar a criança (e a mãe também!) Encaminhar para avaliação em serviço de urgência

Cianótica? Não emite sons? Obstrução completa de via aérea INICIAR MANOBRAS DE DESOBSTRUÇÃO!
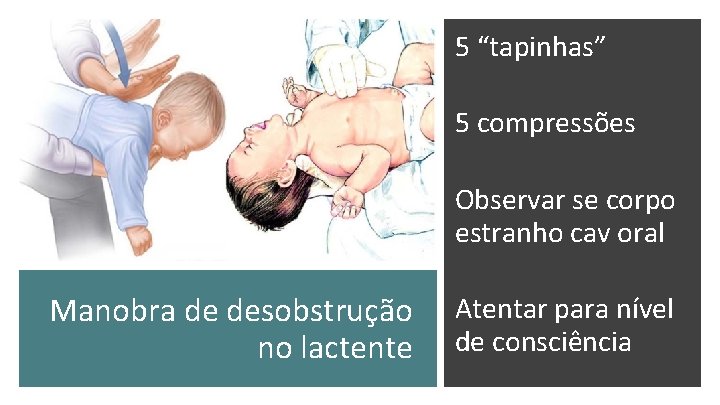
5 “tapinhas” 5 compressões Observar se corpo estranho cav oral Manobra de desobstrução no lactente Atentar para nível de consciência
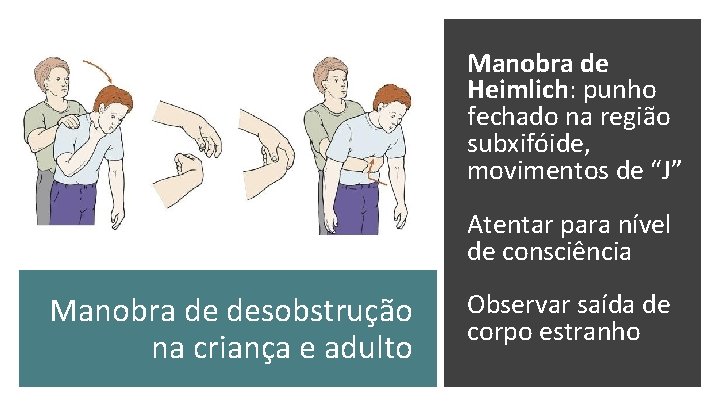
Manobra de Heimlich: punho fechado na região subxifóide, movimentos de “J” Atentar para nível de consciência Manobra de desobstrução na criança e adulto Observar saída de corpo estranho
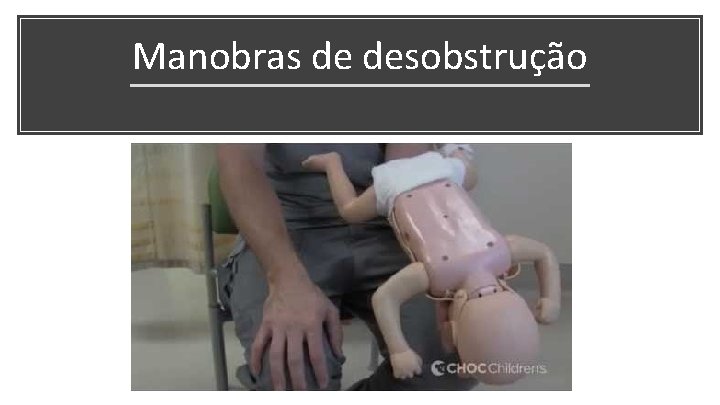
Manobras de desobstrução

Quando parar? Desobstruir (choro, emitir sons) acalmar a criança (e a mãe) e encaminhar a serviço de urgência para avaliação específica Parar de responder iniciar RCP

Dúvidas?

Obrigada! michellemarcovici@gmail. com
- Slides: 38