Suferina fetal n sarcin i travaliu Suferina fetal


























- Slides: 29

“Suferinţa fetală în sarcină şi travaliu”

Suferinţa fetală poate fi: Cronică Este o stare ce ameninţă viaţa, sănătatea, dezvoltarea funcţională şi psihomotorie a fătului, determinată de un deficit de aport al substanţelor necesare dezvoltării fătului Acută Ansamblul stărilor de hipoxie fetală acută ce antrenează un risc major şi foarte rapid al sechelelor nervoase ireversibile Cel mai frecvent survine în cursul travaliului

Fiziopatologie Există o stare de hipoxie relativă intrauterină a fătului Fătul suportă bine această stare prin: Metabolismul energetic scăzut Lipsa de maturitate a centrilor săi nervoşi care suportă mai bine hipoxia

Fiziopatologie Mecanismul ce compensează starea de hipoxie intrauterină: Creşterea vitezei de circulaţie sanguină la nivelul placentei Reacţiile motorii generalizate ale fătului, încercările respiratorii atrag o creştere a presiunii sanguine şi creşterea vitezei de circulaţie a sângelui fetal Sângele fetal are o afinitate mai mare pentru oxigen Sistemul circulator placentar asigură o perioadă de contact prelungită între sângele fetal şi cel matern Dispariţia stratului citotrofoblastic spre sfârşitul sarcinii, măreşte mult permeabilitatea placentară Creşterea volemiei materne în tot timpul sarcinii şi redistribuirea circulatorie, realizând o “circulaţie preferenţială pentru uterul gravid”

Fiziopatologie În travaliu, hemostaza la nivelul placentei se ameliorează printr-o circulaţie mai activă la nivelul spaţiilor interviloase – consecinţă a contracţiilor uterine În expulzie, concentraţia oxigenului în sângele matern scade din cauza deficienţelor respiratorii materne în eforturile expulzive – în cazurile normale, aceasta nu afectează starea fătului Mecanismele compensatorii sunt uşor de depăşit de condiţii ce realizează o scădere a oxigenării sângelui fetal şi accentuarea hipoxiei duce la realizarea sindromului de suferinţă fetală intrauterină, frecvent manifest în timpul travaliului

Etiologie: cauze directe Materne De origine maternă generală Insuficienţe ale hematozei pulmonare: pneumopatii grave cu IR (TBC gravă, pneumonii, pleurezii, stenoze laringotraheale); anemii grave, infecţii şi intoxicaţii hemolitice cu insuficienţa vectorului hematic Insuficienţe circulatorii: cardiovasculare, cardiopatii decompensate; tensionale, rahianestezie, şoc, scăderea bruscă a tensiunii arteriale De origine obstetricală Ruptura uterului cu dezlipirea completă a placentei Eclampsia gravă, apoplexia utero-placentară, tetania uterină

Etiologie: cauze directe Fetoplacentare Dezlipirea placentei normal inserate, placenta praevia Infarcte placentare întinse Circulare strânse de cordon Prolabare de cordon cu compresiune severă, prelungită Cordon scurt întins, cu ruperea vaselor ombilicale Ruptura vaselor ombilicale cu inserţie velamentoasă, anemie fetală acută (sindrom Benckiser) Compresiunea incompletă a cordonului prolabat Infecţia intrauterină Iatrogene Intervenţii obstetricale şi chirurgicale traumatizante, brutale Administrare de medicaţie anestezic-analgezică în doze mari

Etiologie: cauze favorizante Materne Generale: Afecţiuni cardiovasculare şi pulmonare Anemie Infecţii şi intoxicaţii acute şi cronice Diabet Obstetricale: Disgravidii angiospastice Travaliu prelungit Travaliu rapid Distociile dinamice prin exces de contracţie uterină

Etiologie: cauze favorizante Fetoplacentare Imaturitatea, supramaturaţia Malformaţii congenitale fătului Maladia hemolitică prin izoimunizare Cordon scurt, circulare de cordon, prolabare de cordon, cu compresiunea relativă a vaselor ombilicale Sunt 4 cauze majore care determină suferinţa fetală: Sindromul hipertoniei uterine Sindromul de cordon scurt Sindromul dezlipirii extinse de placentă Sindromul compresiunii cordonului prolabat

Clasificarea fiziopatologică a hipoxiei fetale Hipoxia anoxică (scăderea aportului de oxigen de la mamă la făt) Hipoxia de stază sau circulatorie (aportul de oxigen este normal, dar transportul său viciat către ţesuturi) Hipoxia citotoxică (utilizarea oxigenului la nivelul ţesuturilor este defectuoasă din cauza unor leziuni celulare

Anatomie patologică Leziunile anatomo-patologice cauzate de anoxie: Creierul – congestie şi edem până la hemoragie; EEG apar undele delta Ficatul – congestie, stază centrolobulară, leziuni celulare centrolobulare, cu clarificare citoplasmatică, necroză Rinichiul – mai rezistent la hipoxie, leziunile sunt mai rar întâlnite Suprarenalele şi hipofiza – în unele cazuri leziuni vasculare şi hemoragii mari cu decese prin insuficienţă suprarenală (sindromul Waterhouus. Friederiksen) Cordul – vacuolizarea fibrelor cu edem interfibrilar, focare de necroză de coagulare

Simptomatologia clinică: semne directe (fetale) Modificări stetacustice ale BCF – semne patognomonice pentru suferinţa fetală; electrofono -cardiografia cordului fetal e cea mai precisă Tahicardia fetală >160/m – suferinţă fetală (hipoxie) de gradul I; este semnificativă dacă e persistentă, asociată cu un puls matern normal şi, mai ales, dacă e urmată de bradicardie şi aritmie ulterioară Bradicardia fetală < 100/m – suferinţă fetală de gradul II (hipoxie mai avansată); poate fi fiziologică, pasageră, în timpul contracţiei uterine Aritmia BCF – suferinţă fetală de gradul III; la început cu creşterea tonalităţii BCF apoi cu asurzirea lor Modificările de tonalitate a BCF au importanţă când se constată modificările lor în timpul evoluţiei travaliului Prezenţa unui suflu funicular poate semnifica o compresiune a cordonului

Simptomatologia clinică: semne directe (fetale) Caracterele lichidului amniotic Colorarea LA consecutivă eliminării intrauterine de meconiu este semn de suferinţă fetală Poate să reflecte o suferinţă trecută, în antecedentele fătului Urmărirea în dinamică a modificărilor LA; când vedem că este murdar, de aspect de “piure de mazăre” şi asociat cu modificări ale BCF, sunt indicii de suferinţă fetală severă Intensificarea mişcărilor fetale ca reacţie la hipoxie Apariţia de mişcări cu caracter convulsiv = suferinţă fetală gravă

Simptomatologia clinică: semne indirecte (materne) Semnele indirecte = minore, nespecifice, precoce Modificări ale TA, pulsului, respiraţiei şi temperaturii Apariţia cianozei periorale şi acrocianozei periferice Modificări ale oxigenării sângelui matern (oximetrie) Modificări ale fiziologiei capilare Numărătoarea hematiilor şi dozarea Hb materne

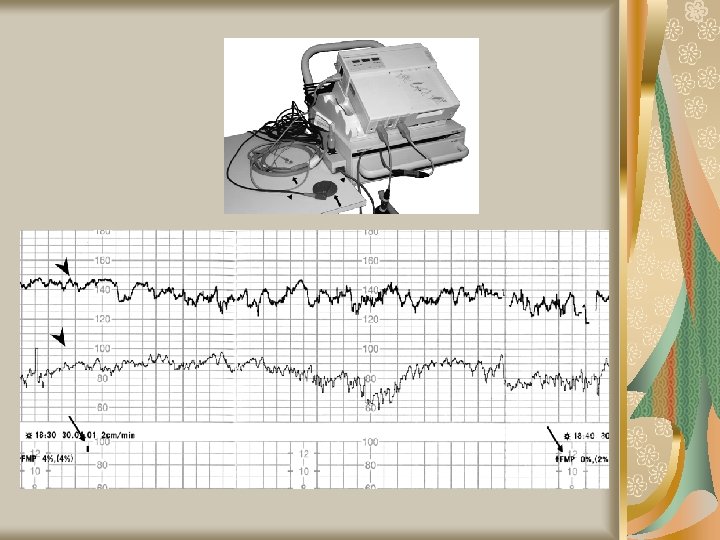
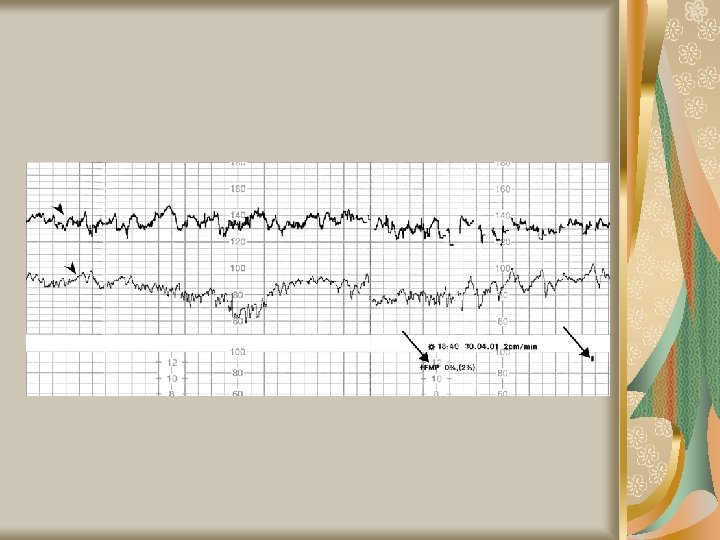
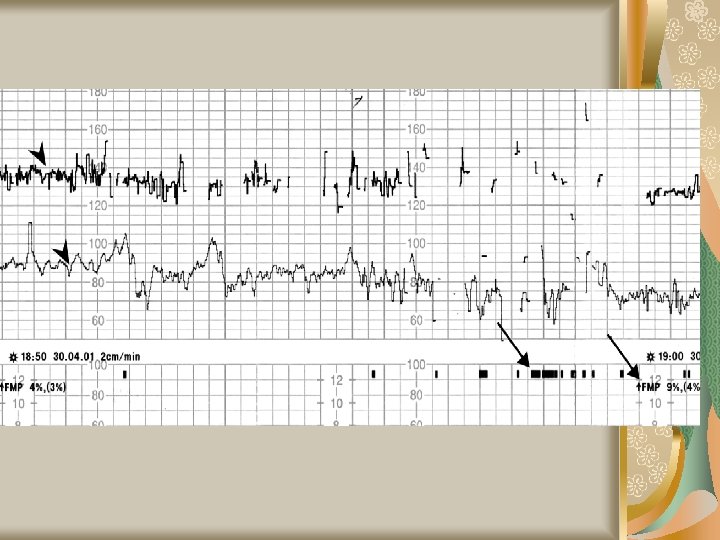
Metode paraclinice Cardiotocografia – sunt mai multe tipuri de modificări ale ritmului cardiac fetal: Oscilaţii rapide ale frecvenţei cardiace de origine vagală, neinfluenţate de contracţia uterină, fără importanţă patologică Modificările ritmului de bază al cordonului fetal – prelungite Accelerările tranzitorii şi lente ale frecvenţei BCF – de origine vagală, independente de contracţia uterină; variaţia este de 20 băt/min, durata 20 -30’’ Accelerările tranzitorii şi rapide ale frecvenţei BCF = Spikes, nu au legătură cu contracţia, mecanism de producere vagal; variaţia este de 18 -19 băt/min, durata 8 -12’’ Încetinirile tranzitorii ale frecvenţei BCF în raport cu contracţia uterină = DIPS

Metode paraclinice Cardiotocografia DIPS de tip I Pot fi decalate în raport cu vârful contracţiei uterine cu mai puţin de 18’’ Acest decalaj este în medie de 2’’, în general între 12’’ şi +18’’ (înainte sau după vârful contracţiei) DIPS de tip II Au un decalaj mai mare şi survin după contracţia uterină, în medie la 41’’ (între 18 şi 64’’)




Metode paraclinice Situaţii în care apar DIPS Tip I Apar în cursul travaliului, când capul este puternic comprimat în canalul pelvin de către contracţiile uterine, mai ales în expulzie. Nu au semnificaţie patologică Tip II Apar cel mai adesea în condiţii patologice – Excesul de dinamică uterină – Complicaţii ale cordonului Apar în expulzie sub efectul contracţiilor normale şi se accentuează în caz de hipoxie preexistentă

Metode paraclinice Amnioscopia Este o metodă simplă, dar relativă pentru că nu decelează uşor momentul suferinţei şi există suferinţe fetale grave fără emisiune de meconiu Modificările descrise sunt: Lichidul galben, colorat de bilirubină, în incompatibilităţile sanguine Lichidul roşiatic, în moartea intrauterină a fătului Lichidul verde, traducând emisiunea de meconiu ca urmare a unei suferinţe fetale

Metode paraclinice Studiul echilibrului acido-bazic al fătului intrauterin Orice suferinţă fetală legată de o hipoxie sau anoxie antrenează o stare de acidoză decelabilă prin determinarea p. H sanguin Valoarea p. H actual 7, 25 -7, 40 începutul travaliului 7, 20 -7, 45 mijlocul perioadei de dilataţie 7, 15 -7, 45 sfârşitul expulziei

Metode paraclinice Acidoza rezultând din anoxie, poate fi: Metabolică = prin aport insuficient de O 2 (mai defavorabilă, denotă o suferinţă mai veche) Gazoasă sau respiratorie = printr-un obstacol în eliminarea CO 2 Valori admise: p. H>7, 5 – nu există suferinţă fetală p. H=7, 20 -7, 25 – implică o nouă determinare pentru urmărirea evoluţiei p. H=7, 15 -7, 20 – acidoză relativă, atrage atenţia asupra unei posibile extracţii fetale p. H=7, 10 -7, 15 – suferinţă fetală, implică o extracţie urgentă p. H=7, 5 -7, 10 – suferinţă fetală gravă p. H<7, 05 – chiar şi cu o extracţie imediată, nu exclude sechele grave şi definitive p. H<7 – apropierea decesului fetal sau neonatal

Metode paraclinice Biometria ecografică a fătului Apreciază ritmul de creştere al acestuia Testul non-stress Apreciază ritmul cardiac fetal prin determinări repetate la diferite ore, în activitate şi repaus a gravidei Reactiv = există variaţii semnificative ale ritmului Areactiv = lipsa variaţiilor – risc de moarte fetală în uter

Metode paraclinice Testul stress Se bazează pe efectele contracţiei uterine asupra circulaţiei fetoplacentare Se utilizează pentru inducerea unor contracţii uterine: Perfuzia cu oxitocină Stimularea mecanică a mameloanelor Se studiază cardiotocografic comportamentul fetal

Metode paraclinice Scorul biofizic Manning Asociază testul non-stress cu explorarea ecografică a 4 elemente: Mişcările active fetale Mişcările respiratorii in utero Tonusul fetal Volumul lichidului amniotic (normal bandă lată de 4 cm în zona gâtului fetal) Se apreciază 2 puncte pentru fiecare element, scorul biofizic optim fiind 8

Metode paraclinice Velocimetria (fluxmetria) Doppler Apreciază ecografic viteza de deplasare a fluxului hematiilor în diverse vase (uteroplacentare, ombilicale, carotida fetală) în timpul revoluţiei cardiace, sub formă de unde sistolice şi diastolice Electrocardiografia Este dificil de realizat şi de interpretat

Conduită Suferinţa fetală cronică, subclinică Tratarea HTAIS şi a preeclampsiei, a anemiilor materne Relaxante uterine: Antispastice (progestative, scobutil) Beta-mimetice (isoxsuprina, ritordina) Blocante ale canalelor de calciu (nifedipina) Vasodilatatoare (teofilina, eufilina) Decubit lateral stâng Oxigen, perfuzii cu glucoză, vitamine, eventual aminoacizi Lipsa de răspuns la aceste metode terapeutice şi agravarea indicilor de suferinţă fetală duc la terminarea sarcinii, de obicei, prin operaţie cezariană

Conduită Suferinţa fetală acută Necesită, de cele mai multe ori, extragerea rapidă a fătului prin: Operaţie cezariană Pe cale vaginală (forceps, vidextracţie, versiuni, extracţii pelvine)