STERILITES TUBAIRES PROXIMALES ET DESTERILISATION TECHNIQUES CHIRURGICALES Ccile

STERILITES TUBAIRES PROXIMALES ET DESTERILISATION TECHNIQUES CHIRURGICALES Cécile MALARTIC, Hôpital COCHIN

INTRODUCTION • Pathologie tubaire = 1 des premières causes de stérilité • Pathologie distale > proximale • développement FIV, chirurgie tubaire (microchirurgie et coelioscopie) • Place de ces techniques dans la pathologie proximale ?

Stérilités tubaires proximales: définition Ø • • Ø Atteinte de la partie proximale : Portion intra-murale ou interstitielle Portion isthmique Associations aux lésions distales fréquentes (++ si cause infectieuse)

Stérilités tubaires proximales: étiologies 3 origines principales • • • Séquelles infectieuses Endométriose Stérilisations tubaires

Stérilités tubaires proximales: étiologies Les différentes formes • • • Fibrose post-inflammatoire Endométriose tubaire vraie de siège isthmo-interstitiel Tuberculose Polype du segment proximal Colonisation endométriale Salpingite isthmique nodulaire ou salpingiose (lésions diverticulaires)

Stérilités tubaires proximales: diagnostic • ATCD (salpingite, infection du post-partum ou post-abortum) • Signes cliniques (endométriose) • Sérologie chlamydiae (+ dans 66% des stérilités proximales) • Hystérographie • coelioscopie
Hystérographie Obstruction totale • Intermittente (aucune opacification interstitielle) • Permanente (opacification partielle interstitielle) = lésion organique

Hystérographie Obstruction partielle • Rétrécissement irrégulier • Dilatation (endométriose tubaire) • Rigidité du segment proximal • Polype (image de soustraction)

Hystérographie Lésions diverticulaires

Coelioscopie • • • Aspect extérieur de la trompe proximale: Nodule Rigidité Endométriose séreuse Bombement de la corne Normal Examen de la portion distale et de la muqueuse tubaire +++

Sterilités tubaires proximales: diagnostic Bilan de stérilité complet +++ • = Spermogramme, CMT, dosages hormonaux, échographie • CAT différente si stérilité isolée ou multifactorielle

Stérilités tubaires proximales: les solutions • • La déstérilisation La micro-chirurgie tubaire Le cathéterisme tubaire La FIV

La déstérilisation Indications : • Siège de la ligature: pavillon et ampoule indemnes • Longueur de la trompe restante après résection du segment endommagé ≥ 3 cm • Procédés chirurgicaux: clips, anneaux, électrocoagulation limitée/ coelio > ligaturesrésections/ laparo

La destérilisation Technique: • Utilisation de la voie coelioscopique possible +++ • Principes de microchirurgie: – Dissection atraumatique – Hémostase – Fils de suture • Matériel: – Par coelioscopie = 3 voies sus-pubiennes et instruments fins de micro-chirurgie – Par laparotomie: micro-chirurgie
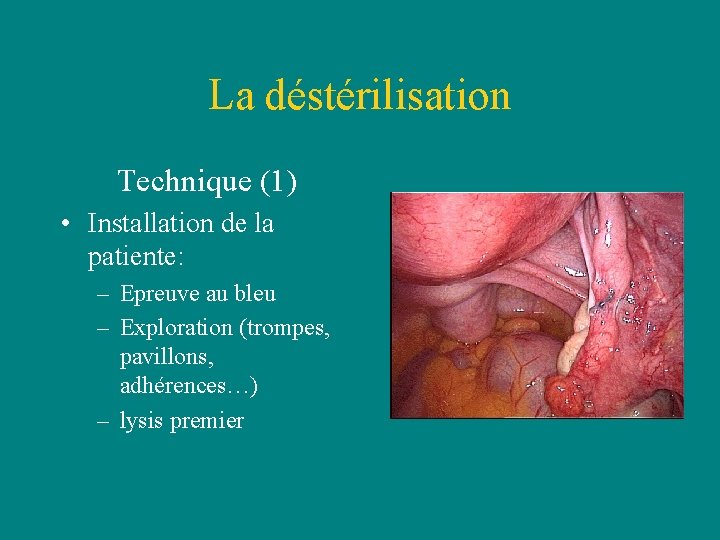
La déstérilisation Technique (1) • Installation de la patiente: – Epreuve au bleu – Exploration (trompes, pavillons, adhérences…) – lysis premier

La destérilisation Technique (2) • Résection lésionnelle: – Excision économique – Jusqu’en zone saine – Contrôle de la perméabilité
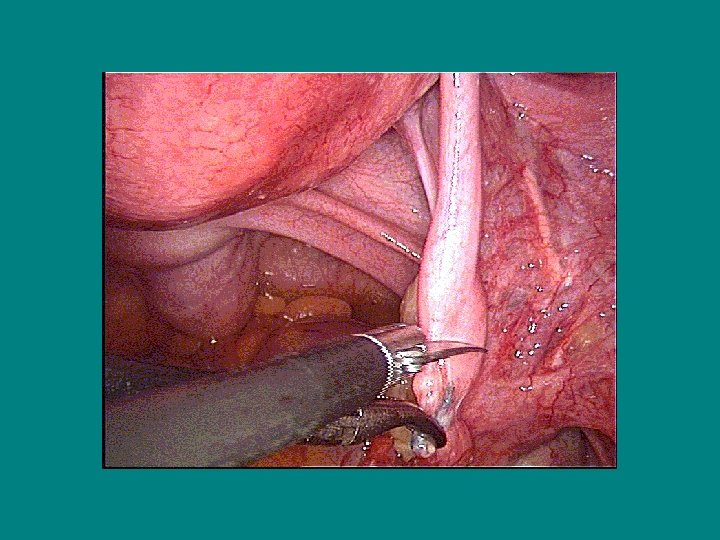
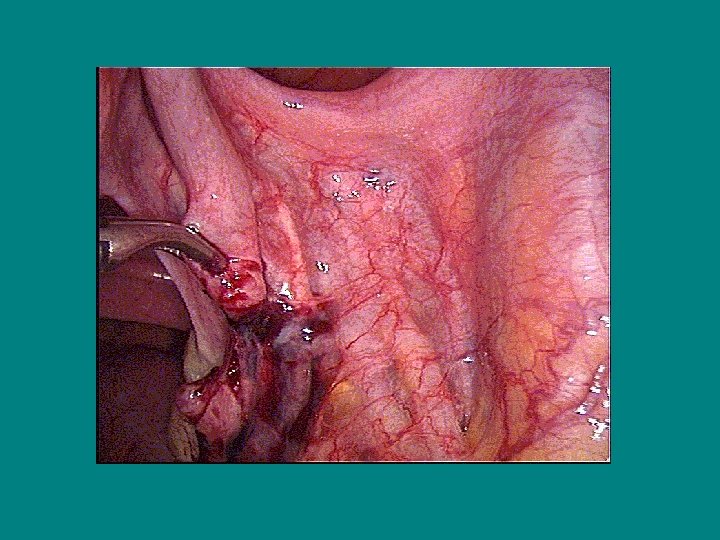
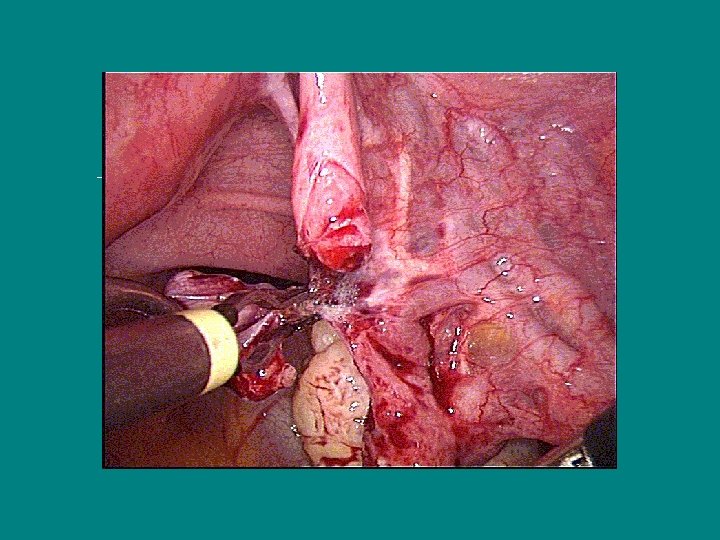
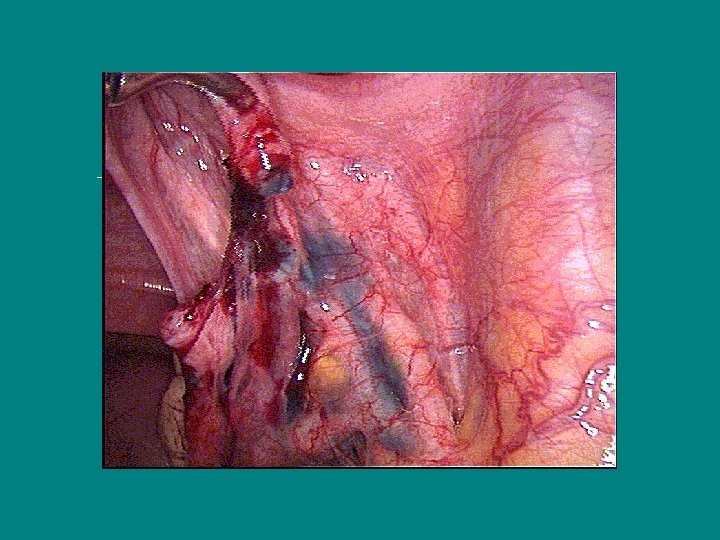

La destérilisation Technique (3) • Rapprochement des segments tubaires par suture du mesosalpinx - 1 point au Vicryl 4/O à 6 heures, proche des segments
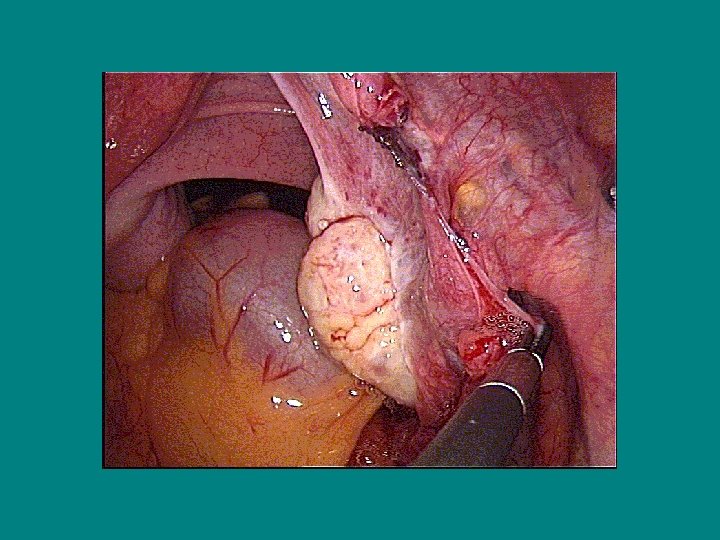
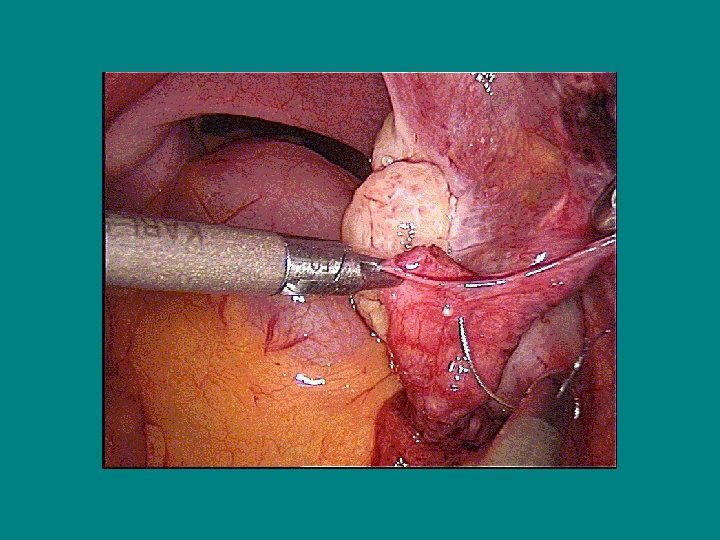
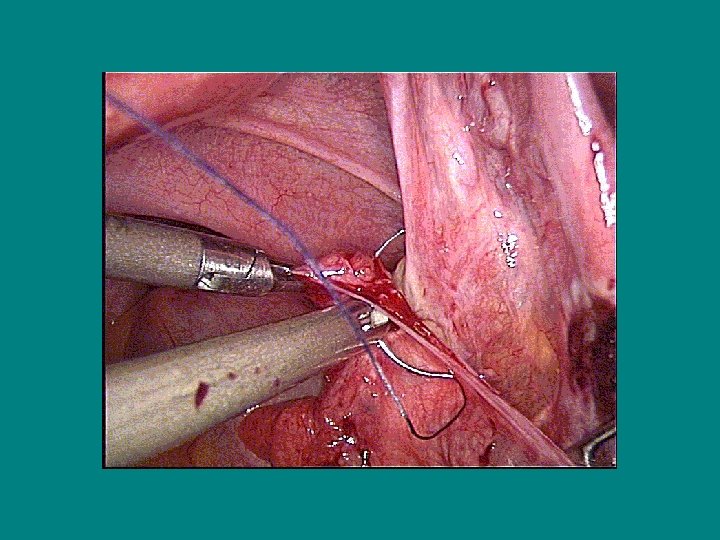

La destérilisation Technique (4) • Anastomose isthmo-isthmique: - 1 point à 12 h extra-muqueux ± 2 autres points séreux - Suture en 2 plans (4 points musculaires et 3 points séreux)
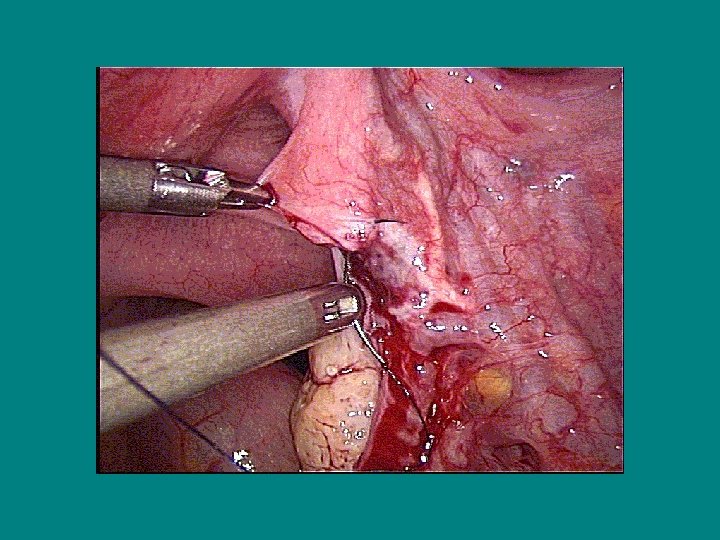
La destérilisation
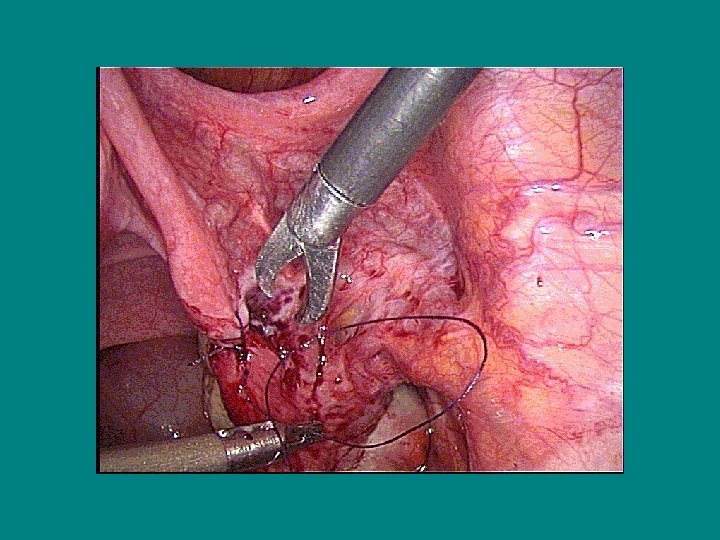
La destérilisation
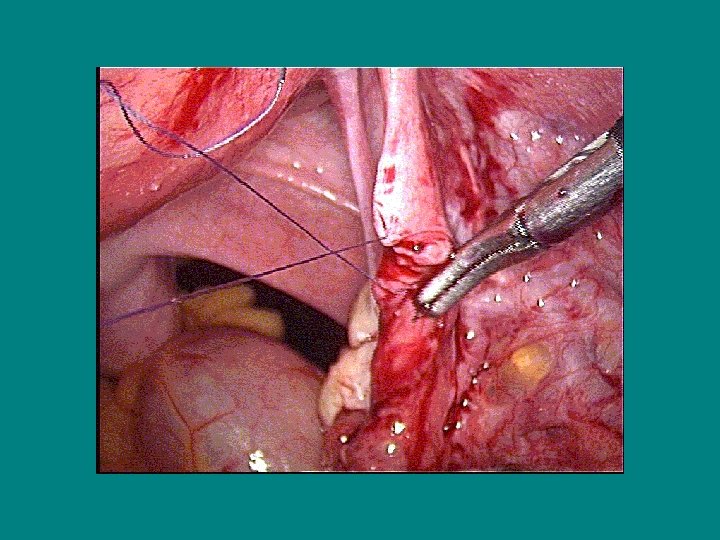
La destérilisation
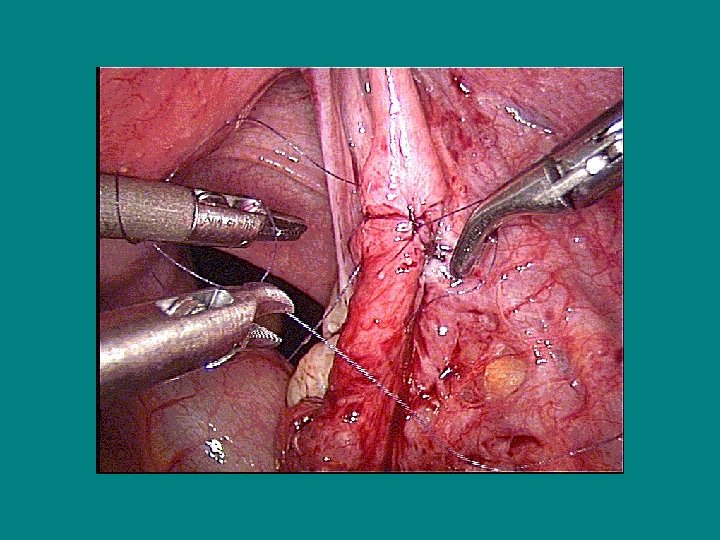
La destérilisation
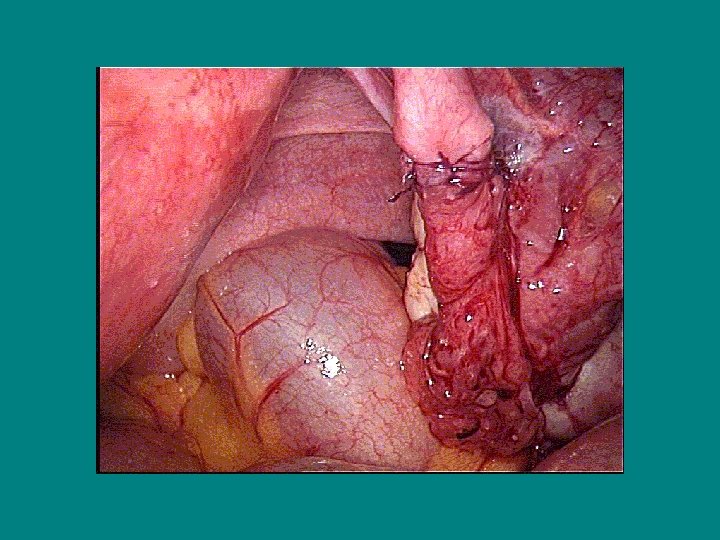
La destérilisation

La déstérilisation Résultats 60 à 80 % de GIU < 5% de GEU Sélection de patientes fertiles Lésions non inflammatoires

La déstérilisation Résultats • Dépendant de l’âge: – < 38 ans = 75% de patientes enceintes – > 40 ans = 54 % de patientes enceintes • Dépendant de la technique de stérilisation utilisée: – Anneaux et clips > coagulation • Dépendant de la longueur de trompe restant • Unilatéral = bilatéral mais délais de conception + longs
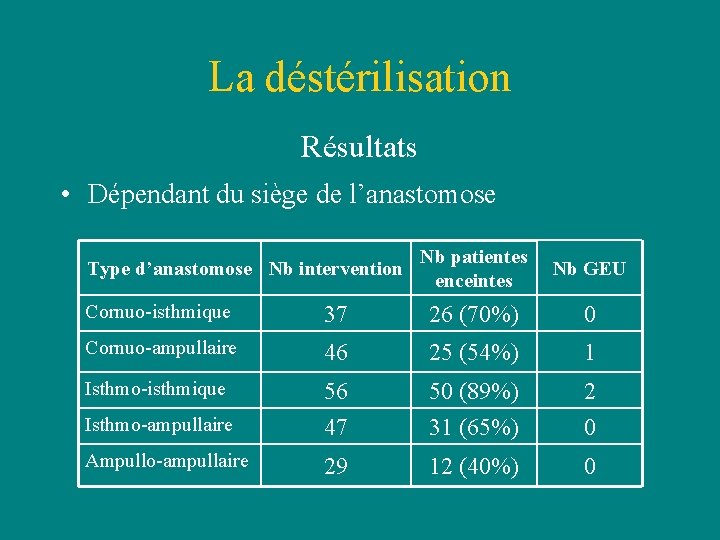
La déstérilisation Résultats • Dépendant du siège de l’anastomose Type d’anastomose Nb intervention Nb patientes enceintes Nb GEU Cornuo-isthmique 37 26 (70%) 0 Cornuo-ampullaire 46 25 (54%) 1 Isthmo-isthmique Isthmo-ampullaire 56 47 50 (89%) 31 (65%) 2 0 Ampullo-ampullaire 29 12 (40%) 0

La micro-chirurgie tubaire Indications • Lésions obstructives bilatérales des segments intra -muraux ou isthmiques: nodules fibreux • Sans autres facteurs de stérilité • Sans lésions bifocales • Les lésions non obstructives (salpingite isthmique nodulaire, endométriose tubaire, polypes) = pas de traitement chirurgical

La micro-chirurgie tubaire Technique • Principes de micro-chirurgie par laparotomie: – Maniement soigneux des tissus – Grossissement optique – Sutures fines • Installation: – Microscope – Epreuve au bleu – Exploration: induration, nodule, endométriose, partie distale, muqueuse

La micro-chirurgie tubaire Technique • Exérèse complète de la lésion: – Préciser les limites du nodule – Excision du nodule – Résection en rondelle jusqu’en zone saine
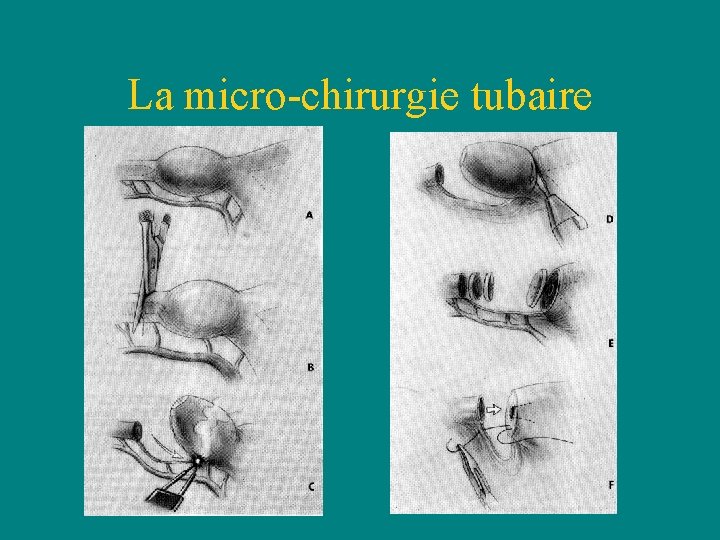
La micro-chirurgie tubaire •

La micro-chirurgie tubaire Technique • Reperméabilisation tubaire en zone saine: – Le type d’anastomose dépend du siège de la lésion
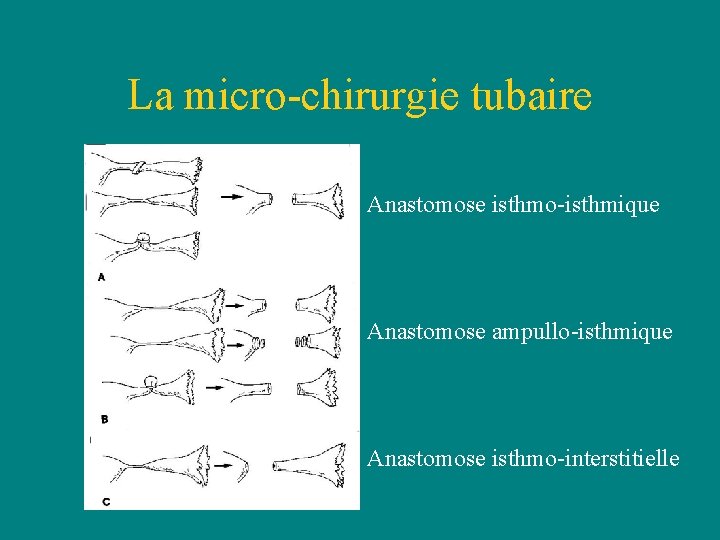
La micro-chirurgie tubaire Anastomose isthmo-isthmique Anastomose ampullo-isthmique Anastomose isthmo-interstitielle

La micro-chirurgie tubaire Technique • Anastomose isthmo-interstitielle - Rapprochement des 2 lumières - Fermeture en 2 ou 3 plans au Prolène ou PDS 6/0 ou 7/0 - Fermeture du mésosalpinx
La micro-chirurgie tubaire

La micro-chirurgie tubaire Technique • Anastomoses isthmo-utérines - En cas de lésions très interne - Anastomose difficile car incongruence • Anastomoses ampullo-isthmiques et ampullo-interstitielles: - Problème d’incongruence

La micro-chirurgie tubaire Résultats Taux de GIU = 50 % Taux de GEU = 7 %
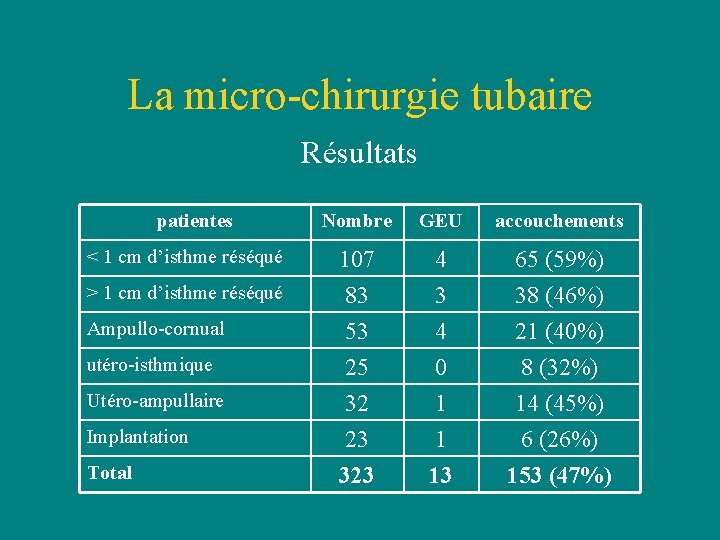
La micro-chirurgie tubaire Résultats patientes < 1 cm d’isthme réséqué > 1 cm d’isthme réséqué Ampullo-cornual utéro-isthmique Utéro-ampullaire Implantation Total Nombre GEU accouchements 107 83 53 4 65 (59%) 38 (46%) 21 (40%) 25 32 23 323 0 1 1 13 8 (32%) 14 (45%) 6 (26%) 153 (47%)

Le cathéterisme rétrograde Indications • Demandé dans les cas d’obstructions proximales limitées: – dans un but diagnostique afin de préciser la perméabilité proximale – dans un but thérapeutique (en cas de bouchons muqueux, de synéchies des muqueuses…) – Si pas d’autres pathologies de la muqueuse ou altérations pariétales

Le cathéterisme rétrograde Technique • En 1ère partie de cycle, sous couverture antibiotique • Hystérographie préalablement réalisée • Utérus cathétérisé par une sonde préformée de 2 mm positionné dans la corne puis dans l’ostium • Salpingographie sélective: – Opacification= examen terminé – Arrêt du produit = introduction d’un guide et franchissement de l’obstacle
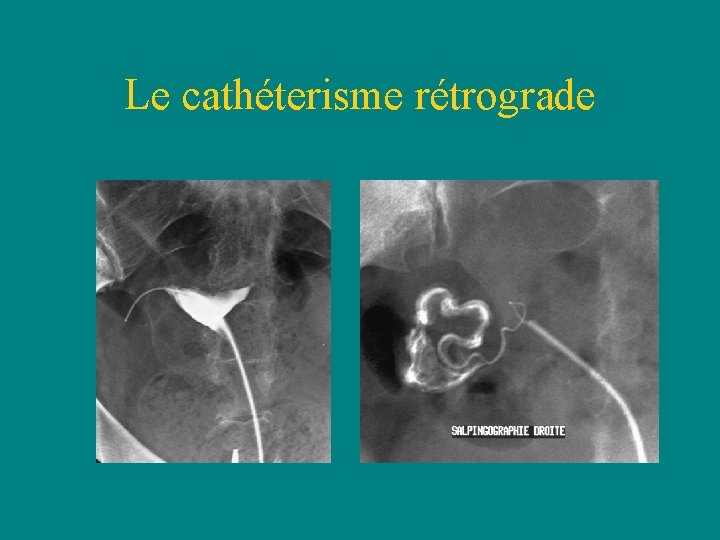
Le cathéterisme rétrograde

Le cathéterisme rétrograde Résultats • 50 % des trompes s’avèrent perméables (fréquence des spasmes) à la simple HSG • 25 % des trompes sont opacifiées facilement (bouchons muqueux) • 20 % des cas = obstruction anatomique difficile ou impossible à franchir • 5 % d’échec • Taux de grossesse variable selon les séries (10 à 40%), au moins 60 % des patientes demeurent infertiles.

Le cathéterisme rétrograde Autres techniques de cathétérisation tubaire • Canulation rétrograde sous ultra-sonographie, hystéroscopie ou simplement tactile • Insufflation tubaire ou hydrotubation: effet minime

La FIV Indications : • Autre facteur d’infertilité associée (facteur ovulatoire, facteur masculin …) • Lésions bifocales • Certaines lésions spécifiques (tuberculose) • Après échec de la chirurgie (pas de grossesse 1 an après intervention) Intérêt: • Technique + reproductible que la micro-chirurgie

La FIV Résultats • • Taux de grossesse par ponction: 20 % Taux de grossesse par transfert: 25 % Accouchements: 76 % GEU: 5%

CONCLUSION • Déstérilisation: chirurgie efficace • Micro-chirurgie: – sélection des patientes+++ – Résultats en rapport avec le siège , l’étendue de la lésion et la longueur résiduelle • Hystéro-salpingographie: intérêt diagno > intérêt thérapeutique • FIV= place importante dans ces indications.
- Slides: 52