SOLUNUM SIKINTISI OLAN YENDOAN PROF DR BEGM ATASAY

SOLUNUM SIKINTISI OLAN YENİDOĞAN PROF. DR. BEGÜM ATASAY Ankara Üniversitesi Çocuk Hastanesi 2017 -2018
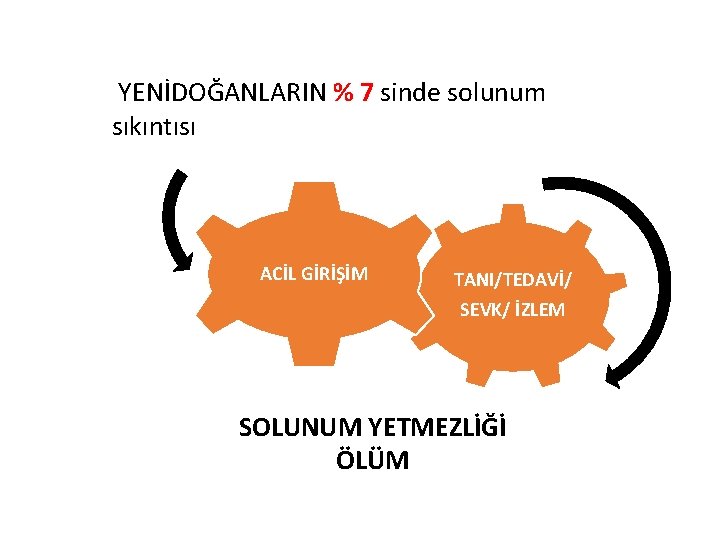
YENİDOĞANLARIN % 7 sinde solunum sıkıntısı ACİL GİRİŞİM TANI/TEDAVİ/ SEVK/ İZLEM SOLUNUM YETMEZLİĞİ ÖLÜM

BU YENi. DOĞANDA SOLUNUM SIKINTISI VAR MI? Sağlıklı Yenidoğan SS=40 -60/dk Periyodik /düzenli değil Retraksiyon/İnleme yok Siyanoz yok s. PO 2>93 -94
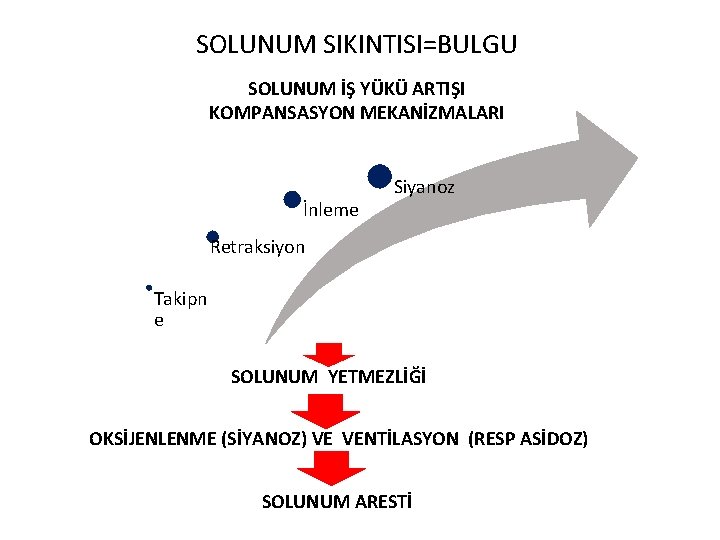
SOLUNUM SIKINTISI=BULGU SOLUNUM İŞ YÜKÜ ARTIŞI KOMPANSASYON MEKANİZMALARI İnleme Siyanoz Retraksiyon Takipn e SOLUNUM YETMEZLİĞİ OKSİJENLENME (SİYANOZ) VE VENTİLASYON (RESP ASİDOZ) SOLUNUM ARESTİ
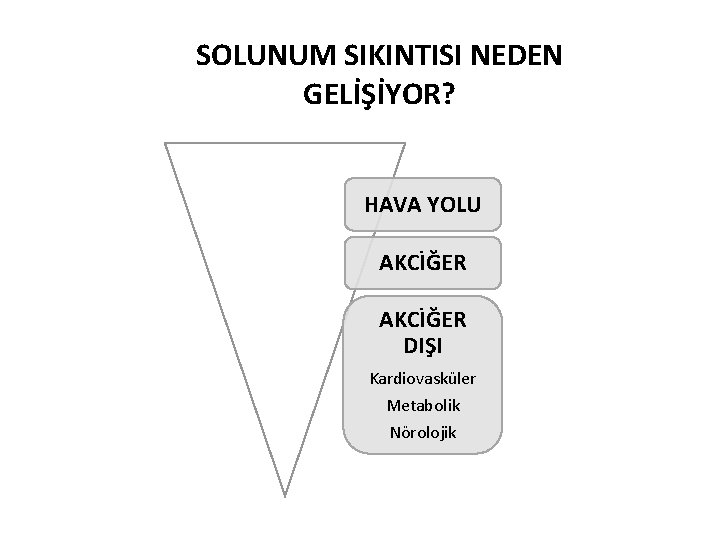
SOLUNUM SIKINTISI NEDEN GELİŞİYOR? HAVA YOLU AKCİĞER DIŞI Kardiovasküler Metabolik Nörolojik
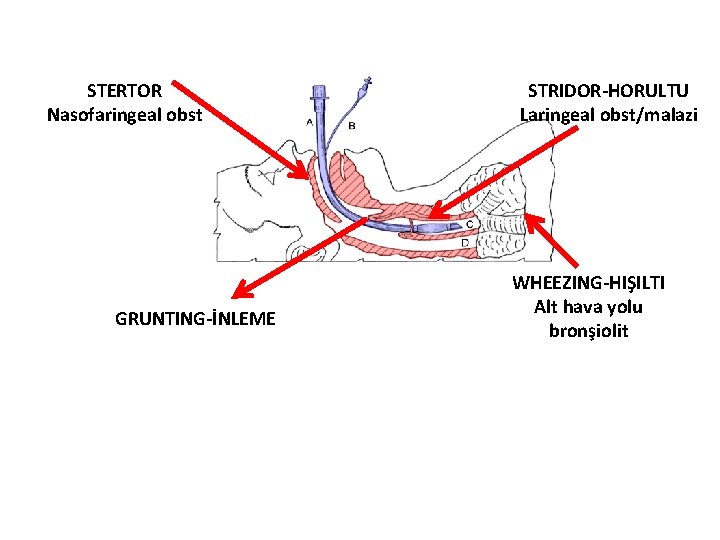
STERTOR Nasofaringeal obst GRUNTING-İNLEME STRIDOR-HORULTU Laringeal obst/malazi WHEEZING-HIŞILTI Alt hava yolu bronşiolit

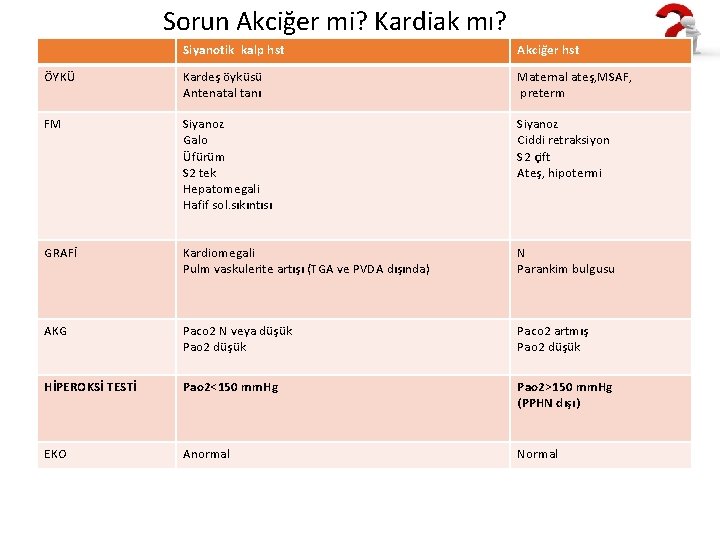
Sorun Akciğer mi? Kardiak mı? Siyanotik kalp hst Akciğer hst ÖYKÜ Kardeş öyküsü Antenatal tanı Maternal ateş, MSAF, preterm FM Siyanoz Galo Üfürüm S 2 tek Hepatomegali Hafif sol. sıkıntısı Siyanoz Ciddi retraksiyon S 2 çift Ateş, hipotermi GRAFİ Kardiomegali Pulm vaskulerite artışı (TGA ve PVDA dışında) N Parankim bulgusu AKG Paco 2 N veya düşük Pao 2 düşük Paco 2 artmış Pao 2 düşük HİPEROKSİ TESTİ Pao 2<150 mm. Hg Pao 2>150 mm. Hg (PPHN dışı) EKO Anormal Normal
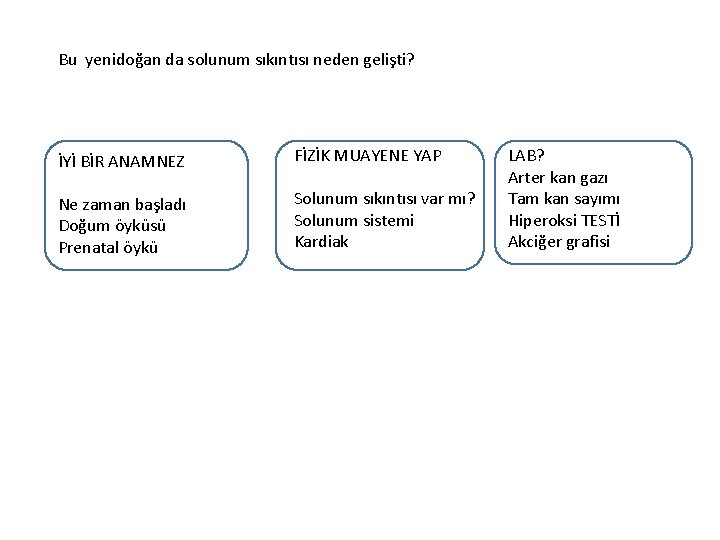
Bu yenidoğan da solunum sıkıntısı neden gelişti? İYİ BİR ANAMNEZ FİZİK MUAYENE YAP Ne zaman başladı Doğum öyküsü Prenatal öykü Solunum sıkıntısı var mı? Solunum sistemi Kardiak LAB? Arter kan gazı Tam kan sayımı Hiperoksi TESTİ Akciğer grafisi

Hiperoksi testi ü 10 dk %100 oksijen üKan gazı al >200 mm. Hg kardiak değil 50 -150 karışıyor ör trikuspid atrezi <50 mm. Hg karışmıyor iki parelel devre TGA

EN SIK SOLUNUM SIKINTISI YARATAN HASTALIKLAR DOĞUMDA SOLUNUMSAL ADAPTASYON SORUNLARI ü GEÇİŞ GECİKMESİ ü ISLAK AKCİĞER ü MEKONYUM ASPİRASYONU KONJENİTAL MALFORMASYON ENFEKSİYON ü PNOMONİ ü SEPSİS PREMATURE ü RDS PNOMOTORAKS
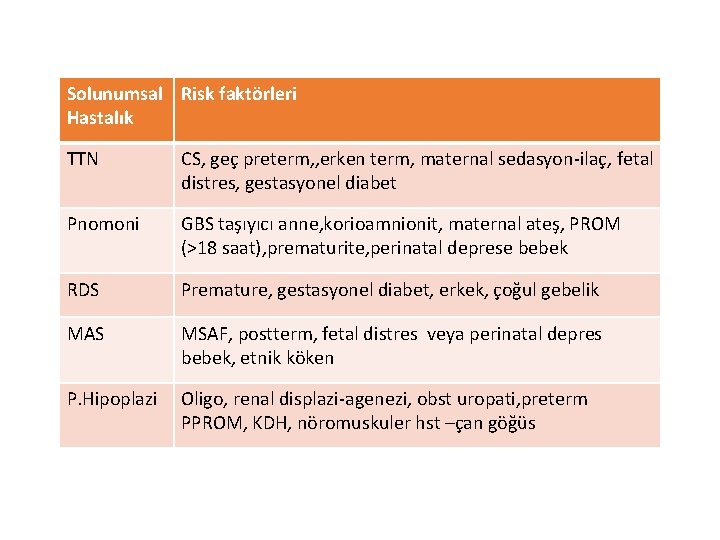
Solunumsal Risk faktörleri Hastalık TTN CS, geç preterm, , erken term, maternal sedasyon-ilaç, fetal distres, gestasyonel diabet Pnomoni GBS taşıyıcı anne, korioamnionit, maternal ateş, PROM (>18 saat), prematurite, perinatal deprese bebek RDS Premature, gestasyonel diabet, erkek, çoğul gebelik MAS MSAF, postterm, fetal distres veya perinatal depres bebek, etnik köken P. Hipoplazi Oligo, renal displazi-agenezi, obst uropati, preterm PPROM, KDH, nöromuskuler hst –çan göğüs
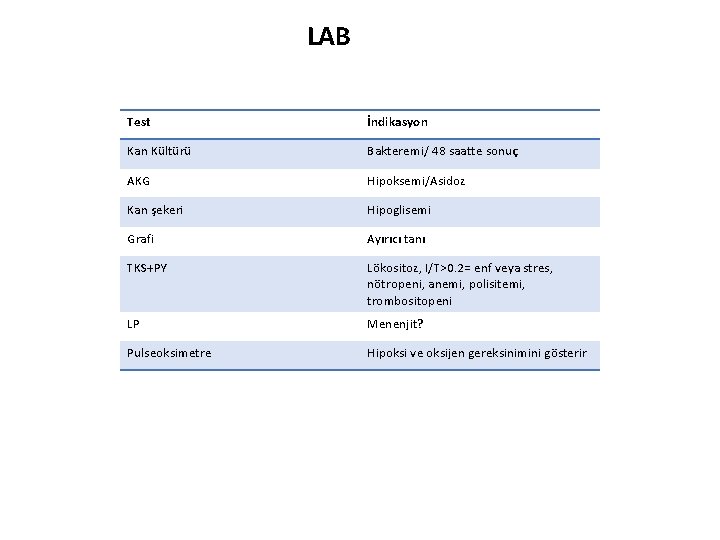
LAB Test İndikasyon Kan Kültürü Bakteremi/ 48 saatte sonuç AKG Hipoksemi/Asidoz Kan şekeri Hipoglisemi Grafi Ayırıcı tanı TKS+PY Lökositoz, I/T>0. 2= enf veya stres, nötropeni, anemi, polisitemi, trombositopeni LP Menenjit? Pulseoksimetre Hipoksi ve oksijen gereksinimini gösterir
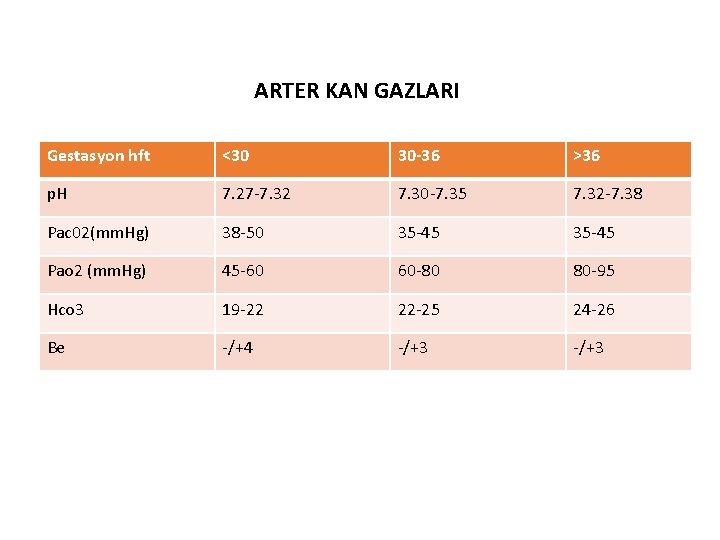
ARTER KAN GAZLARI Gestasyon hft <30 30 -36 >36 p. H 7. 27 -7. 32 7. 30 -7. 35 7. 32 -7. 38 Pac 02(mm. Hg) 38 -50 35 -45 Pao 2 (mm. Hg) 45 -60 60 -80 80 -95 Hco 3 19 -22 22 -25 24 -26 Be -/+4 -/+3

YENİDOĞANIN GEÇİŞ GECİKMESİ/GEÇİCİ TAKİPNESİ=ISLAK AKCİĞER ü Fetal akciğer sıvısının emilimindeki gecikme sonucu gelişen akciğer ödemi ile karakterli, yenidoğana özgü parankimal bir akciğer hastalığıdır. ü 5/1000 zamanında NSVY doğan bebek 35/1000 Elektif CS 12/1000 Eylem CS Avery ME. Am J Dis Child 19665. Jain L. Semin Perinatol. 2006.
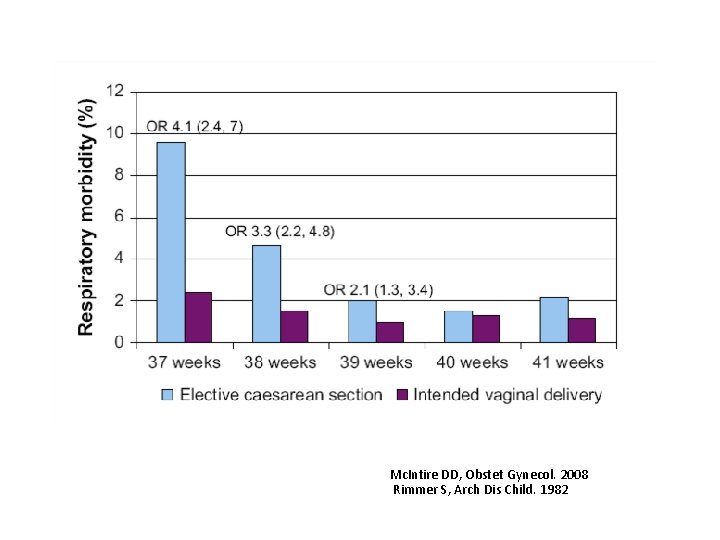
Mc. Intire DD, Obstet Gynecol. 2008 Rimmer S, Arch Dis Child. 1982

RİSK FAKTÖRLERİ ü Sezaryen ü Düşük gestasyon yaşı (geç pretermler dahil) ü Maternal diyabet ü Makrozomi ü Erkek cinsiyet ü Maternal astma ü Genetik polimorfizm (ADRB 2 gen polimorfizmi, SPB polimorfizm, )
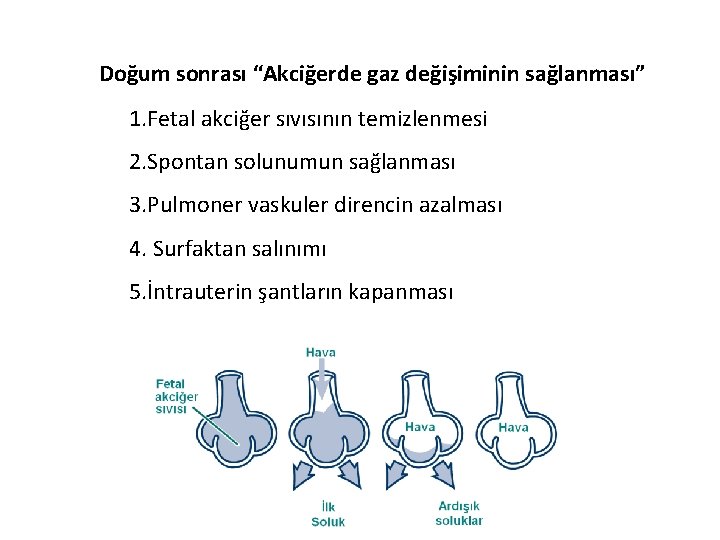
Doğum sonrası “Akciğerde gaz değişiminin sağlanması” 1. Fetal akciğer sıvısının temizlenmesi 2. Spontan solunumun sağlanması 3. Pulmoner vaskuler direncin azalması 4. Surfaktan salınımı 5. İntrauterin şantların kapanması

19

Solunum sıkıntısı Birikmiş akciğer sıvısı Doğum eylemi Olmaksızın CS Doğum eylemi Steroid ve epinefrin salınımı Akciğer sıvı emilimi ve mekanik direnaj Vajinal doğum Normal geçiş süreci
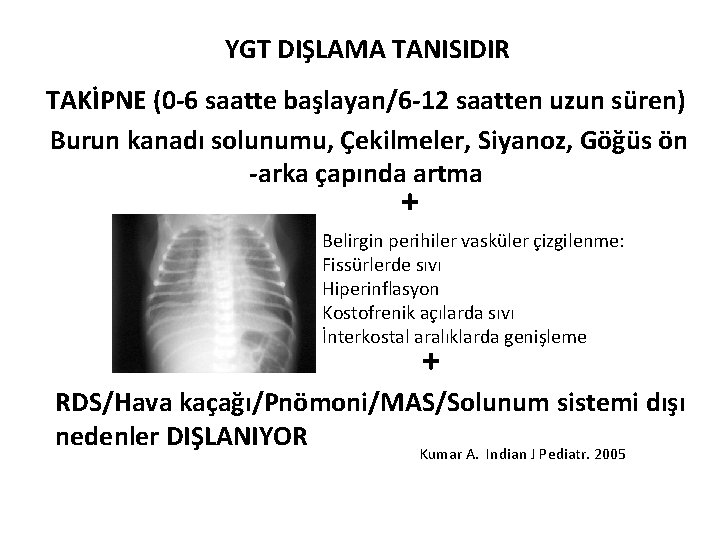
YGT DIŞLAMA TANISIDIR TAKİPNE (0 -6 saatte başlayan/6 -12 saatten uzun süren) Burun kanadı solunumu, Çekilmeler, Siyanoz, Göğüs ön -arka çapında artma + Belirgin perihiler vasküler çizgilenme: Fissürlerde sıvı Hiperinflasyon Kostofrenik açılarda sıvı İnterkostal aralıklarda genişleme + RDS/Hava kaçağı/Pnömoni/MAS/Solunum sistemi dışı nedenler DIŞLANIYOR Kumar A. Indian J Pediatr. 2005
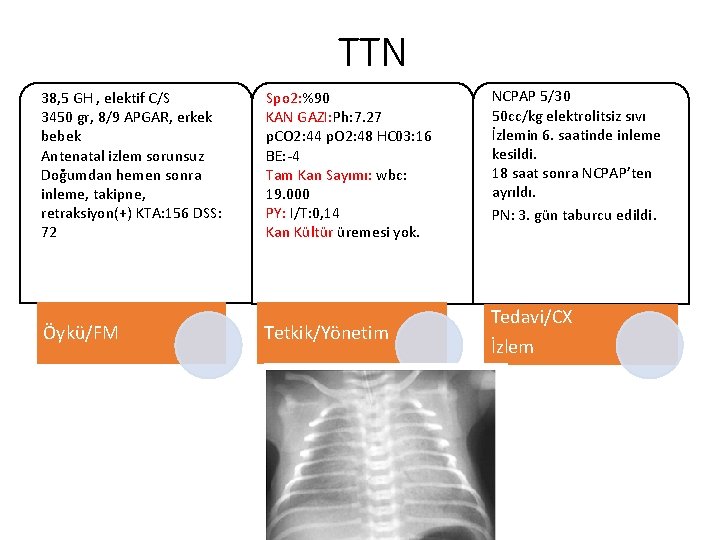
TTN 38, 5 GH , elektif C/S 3450 gr, 8/9 APGAR, erkek bebek Antenatal izlem sorunsuz Doğumdan hemen sonra inleme, takipne, retraksiyon(+) KTA: 156 DSS: 72 Öykü/FM Spo 2: %90 KAN GAZI: Ph: 7. 27 p. CO 2: 44 p. O 2: 48 HC 03: 16 BE: -4 Tam Kan Sayımı: wbc: 19. 000 PY: I/T: 0, 14 Kan Kültür üremesi yok. Tetkik/Yönetim NCPAP 5/30 50 cc/kg elektrolitsiz sıvı İzlemin 6. saatinde inleme kesildi. 18 saat sonra NCPAP’ten ayrıldı. PN: 3. gün taburcu edildi. Tedavi/CX İzlem
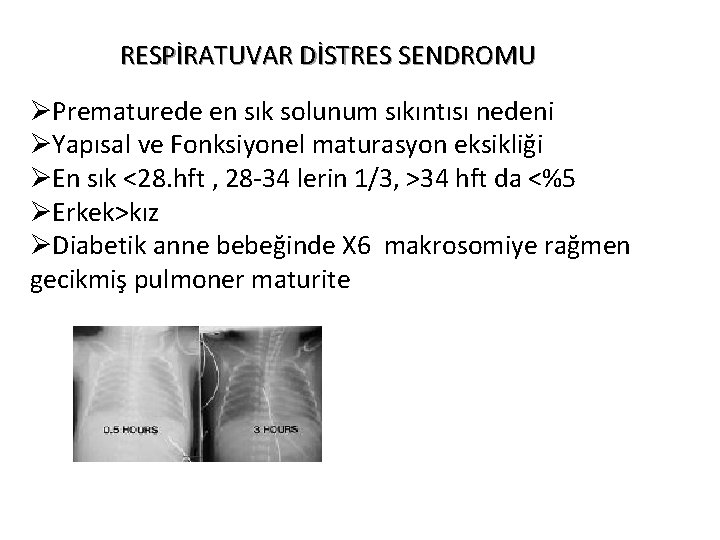
RESPİRATUVAR DİSTRES SENDROMU ØPrematurede en sık solunum sıkıntısı nedeni ØYapısal ve Fonksiyonel maturasyon eksikliği ØEn sık <28. hft , 28 -34 lerin 1/3, >34 hft da <%5 ØErkek>kız ØDiabetik anne bebeğinde X 6 makrosomiye rağmen gecikmiş pulmoner maturite

RESPİRATUVAR DİSTRES SENDROMU Patofizyoloji Immature type II alveol hücresi, surfaktan sentezi yetersiz, alveol yüzey gerilimi artmış, komplians azalmış Atelektazi, yetersiz ventilasyon, oksijenlenme, pulmoner vazokonstriksiyon, akc dokusunda iskemi, hiyalen membran oluşumu. 24
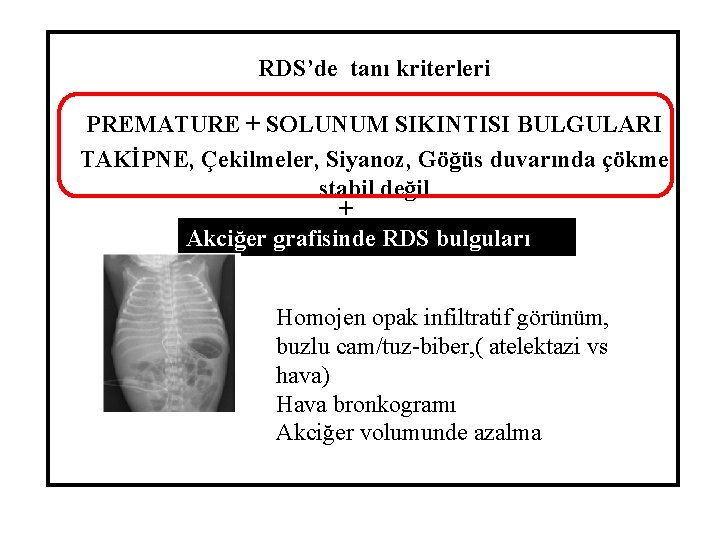
RDS’de tanı kriterleri PREMATURE + SOLUNUM SIKINTISI BULGULARI TAKİPNE, Çekilmeler, Siyanoz, Göğüs duvarında çökme stabil değil + Akciğer grafisinde RDS bulguları Homojen opak infiltratif görünüm, buzlu cam/tuz-biber, ( atelektazi vs hava) Hava bronkogramı Akciğer volumunde azalma
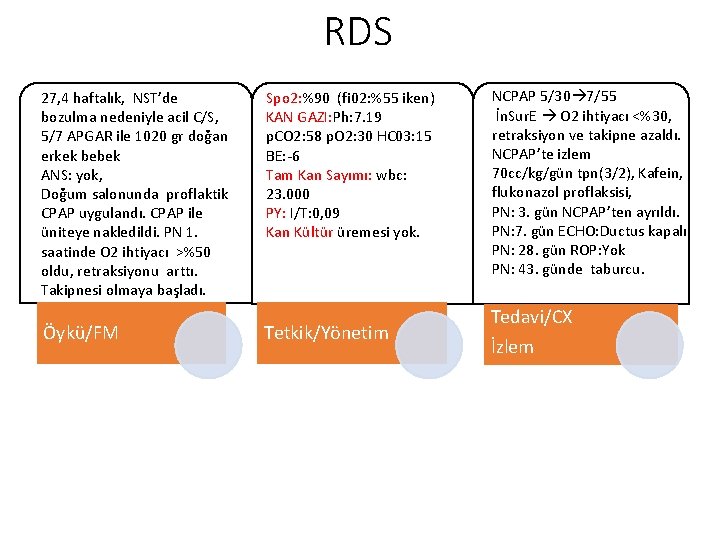
RDS 27, 4 haftalık, NST’de bozulma nedeniyle acil C/S, 5/7 APGAR ile 1020 gr doğan erkek bebek ANS: yok, Doğum salonunda proflaktik CPAP uygulandı. CPAP ile üniteye nakledildi. PN 1. saatinde O 2 ihtiyacı >%50 oldu, retraksiyonu arttı. Takipnesi olmaya başladı. Öykü/FM Spo 2: %90 (fi 02: %55 iken) KAN GAZI: Ph: 7. 19 p. CO 2: 58 p. O 2: 30 HC 03: 15 BE: -6 Tam Kan Sayımı: wbc: 23. 000 PY: I/T: 0, 09 Kan Kültür üremesi yok. Tetkik/Yönetim NCPAP 5/30 7/55 İn. Sur. E O 2 ihtiyacı <%30, retraksiyon ve takipne azaldı. NCPAP’te izlem 70 cc/kg/gün tpn(3/2), Kafein, flukonazol proflaksisi, PN: 3. gün NCPAP’ten ayrıldı. PN: 7. gün ECHO: Ductus kapalı PN: 28. gün ROP: Yok PN: 43. günde taburcu. Tedavi/CX İzlem

RDS ENGELLENEBİLİR Mİ? ANTENATAL STEROİD ( OR: 0. 53) ØErken doğum tehditi olan 231/7 hafta ile 346/7 hafta arasındaki tüm gebelere Ø 24 saat arayla 12 mg betametazon im (toplam 2 doz), yok ise 12 saat arayla 6 mg deksametazon im (toplam 4 doz). ØTek kürlük tedavinin gebeye ve kısa dönemde fetüse belirgin bir olumsuz etkisi yok ØEn etkin olduğu dönem steroid tedavisinin başlangıcından sonraki 24 saat ile 7. gün aralığındaki zamandır.

MAS= MEKONYUM ASPİRASYON SENDROMU • Doğumların %15’i nde amnion mekonyumla boyalı ancak bunların %10 -15’i MAS • Term-Postterm bebek • Mekonyum, amnion sıvısı, epitel, lanugo, su, safra pigmentleri, pankreatik enzimler, hürelerden oluşur • Lokal iritan etkisi, obstruksiyon etkisi ve bakteri için ideal ortam • IU fetal distres ve hipoksi varsa mekonyum yapıyor • Akciğer grafisinde-yama şeklinde infiltrasyonlar, atelektazi, konsolidasyon
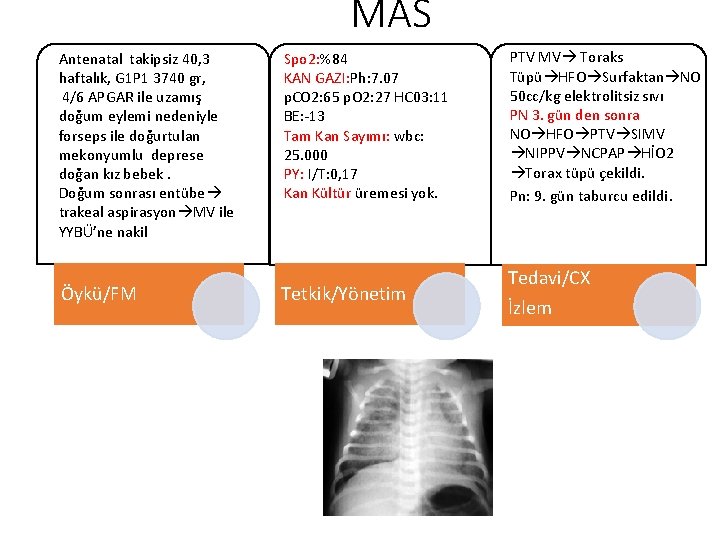
MAS Antenatal takipsiz 40, 3 haftalık, G 1 P 1 3740 gr, 4/6 APGAR ile uzamış doğum eylemi nedeniyle forseps ile doğurtulan mekonyumlu deprese doğan kız bebek. Doğum sonrası entübe trakeal aspirasyon MV ile YYBÜ’ne nakil Öykü/FM Spo 2: %84 KAN GAZI: Ph: 7. 07 p. CO 2: 65 p. O 2: 27 HC 03: 11 BE: -13 Tam Kan Sayımı: wbc: 25. 000 PY: I/T: 0, 17 Kan Kültür üremesi yok. Tetkik/Yönetim PTV MV Toraks Tüpü HFO Surfaktan NO 50 cc/kg elektrolitsiz sıvı PN 3. gün den sonra NO HFO PTV SIMV NIPPV NCPAP HİO 2 Torax tüpü çekildi. Pn: 9. gün taburcu edildi. Tedavi/CX İzlem

PNOMONİ-ENFEKSİYON • YENİDOĞANDA SOLUNUM SIKINTISINA NEDEN OLUYOR • En sık GBS, Gram (-), Staphylococcus aureus, Streptococcus pneumoniae, and gram-negative enteric rods • Tipik solunum sıkıntısı bulguları ve ateş- hipotermi • TTN; RDS; MAS dan farkı solunum sıkıntısı saatler günler içinde gelişiyor • Risk faktörleri: Uzamış membran rupturu (>18 saat) prematurelik, ve maternal ateş. P GBS engellenmesi: ulusal tarama+ antepartum antibiyotik ile pnomoni-sepsis %80 azaldı • Akciğer grafisi: Bilateral infiltrasyon, Plevral efüzyon(2/3) • Seri kan kültürleri ile enfeksiyon nedeni bakteri araştırılır
PNOMOTORAKS
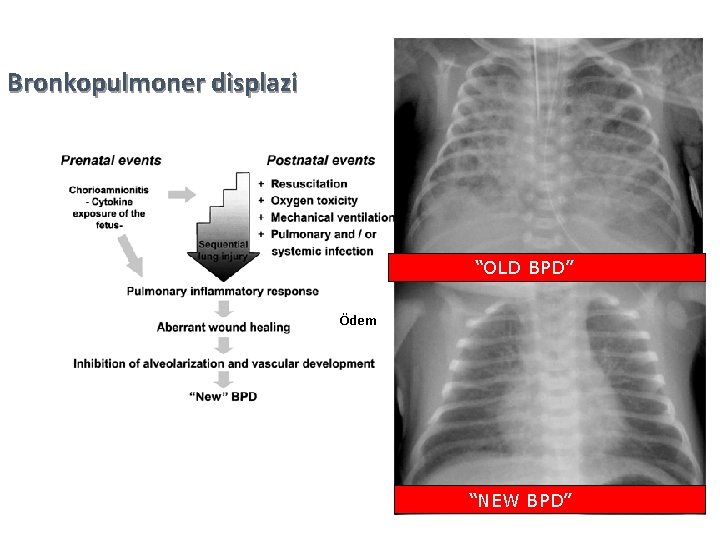
Bronkopulmoner displazi “OLD BPD” Ödem “NEW BPD” 32
TEDAVİ YAKLAŞIMI Önleme Tedavi

DEĞERLENDİRME ÖYKÜ/RİSK FAKTÖRLERİ PRETERM=RDS POSTERM=MAS ECS= TTN ANTEPARTUM ENFEKSİYON=PNOMONİ AİLE ÖYKÜSÜ=KALITSAL HASTALIK FİZİK İNCELEME SOLUNUM SIKINTISI HAFİF VS AĞIR OKSİJEN-BASINÇ GEREKSİNİMİ AKCİĞER SESLERİ KALP SESLERİ SPO 2 VİTALLER REFİL SOLUNUM DESTEK HEMEN BAŞLA 2 SAAT KURALI (GÖZLEM TETKİKLER)
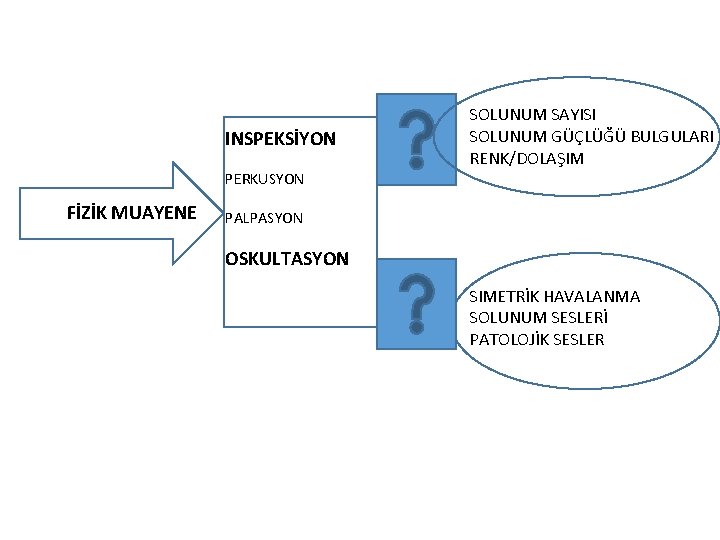
INSPEKSİYON SOLUNUM SAYISI SOLUNUM GÜÇLÜĞÜ BULGULARI RENK/DOLAŞIM PERKUSYON FİZİK MUAYENE PALPASYON OSKULTASYON SIMETRİK HAVALANMA SOLUNUM SESLERİ PATOLOJİK SESLER
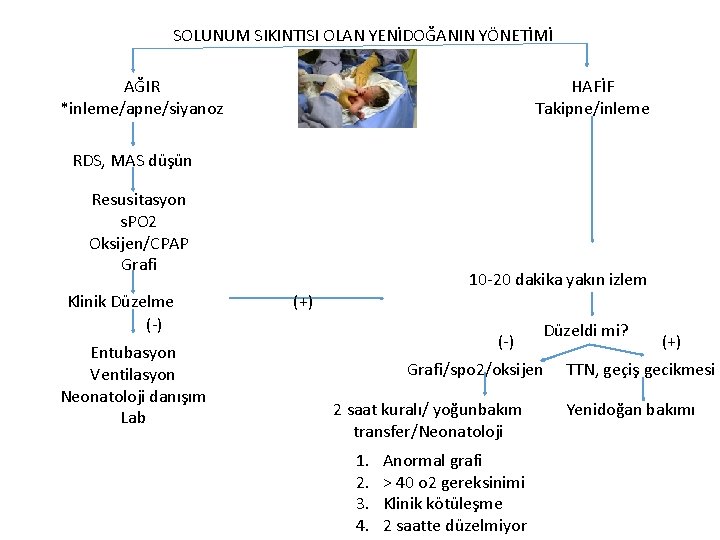
SOLUNUM SIKINTISI OLAN YENİDOĞANIN YÖNETİMİ AĞIR *inleme/apne/siyanoz HAFİF Takipne/inleme RDS, MAS düşün Resusitasyon s. PO 2 Oksijen/CPAP Grafi Klinik Düzelme (-) Entubasyon Ventilasyon Neonatoloji danışım Lab 10 -20 dakika yakın izlem (+) (-) Düzeldi mi? Grafi/spo 2/oksijen 2 saat kuralı/ yoğunbakım transfer/Neonatoloji 1. 2. 3. 4. Anormal grafi > 40 o 2 gereksinimi Klinik kötüleşme 2 saatte düzelmiyor (+) TTN, geçiş gecikmesi Yenidoğan bakımı
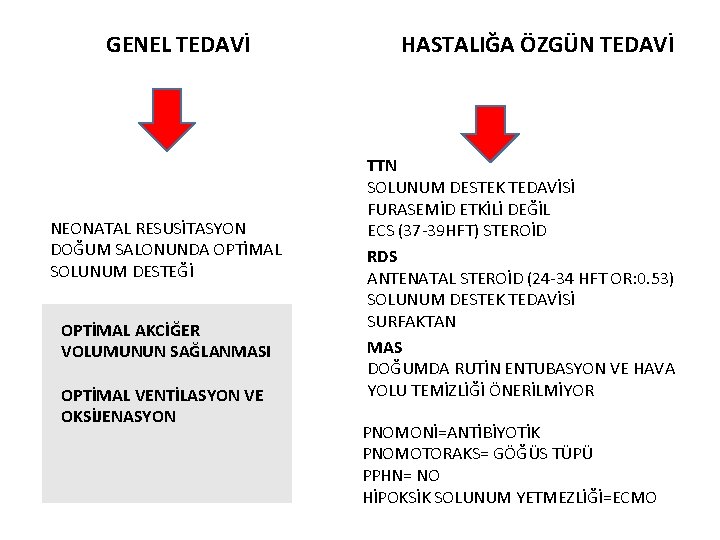
GENEL TEDAVİ NEONATAL RESUSİTASYON DOĞUM SALONUNDA OPTİMAL SOLUNUM DESTEĞİ OPTİMAL AKCİĞER VOLUMUNUN SAĞLANMASI OPTİMAL VENTİLASYON VE OKSİJENASYON HASTALIĞA ÖZGÜN TEDAVİ TTN SOLUNUM DESTEK TEDAVİSİ FURASEMİD ETKİLİ DEĞİL ECS (37 -39 HFT) STEROİD RDS ANTENATAL STEROİD (24 -34 HFT OR: 0. 53) SOLUNUM DESTEK TEDAVİSİ SURFAKTAN MAS DOĞUMDA RUTİN ENTUBASYON VE HAVA YOLU TEMİZLİĞİ ÖNERİLMİYOR PNOMONİ=ANTİBİYOTİK PNOMOTORAKS= GÖĞÜS TÜPÜ PPHN= NO HİPOKSİK SOLUNUM YETMEZLİĞİ=ECMO

SOLUNUM DESTEK TEDAVİSİNİN AMACI 1) Arteryal O 2 basıncını ve /veya oksijen satürasyonunu normal düzeylerde tutmak doku hasarına yol açan hipoksemiden akciğere O 2 toksisitesinden prematüre retinopatisinden kaçınmak 2) Alveolar ventilasyonu arttırarak arteryal CO 2 basıncını normal düzeylerde tutmak hiperventilasyon alveolar aşırı gerilme pulmoner hava kaçaklarından kaçınmak.

3) Solunum işi ve solunum kas yorgunluğunu azaltmak solunum merkezinin supresyonundan üst hava yollarında direncin artmasından kaçınmak. 4) Atelektatik veya kollabe akciğer alanlarını yeniden açmak normal havalanan bölümlerde aşırı genişlemeden pulmoner hipoperfüzyondan venöz dönüşün engellenmesi ile kardiak debinin azalmasından kaçınmak.

Solunum Destek Tedavisi Yöntemleri • Maske yada başlık ile yüksek konsantrasyonda O 2 vermek • İnvaziv olmayan ventilasyon / entube etmeden / nazal aparat veya maske ile NIPPV (Non-invaziv intermitan pozitif basınçlı ventilasyon) CDP (Continuous Distending Pressure/sürekli genişleten basınç ) -CPAP -PEEP • İnvaziv ventilasyon( Entube-Positive Pressure Ventilation) -Konvansiyonel PPV -HFV (High Frequency Ventilation) • ECMO (Ekstrakorporeal membran oksijenasyonu)
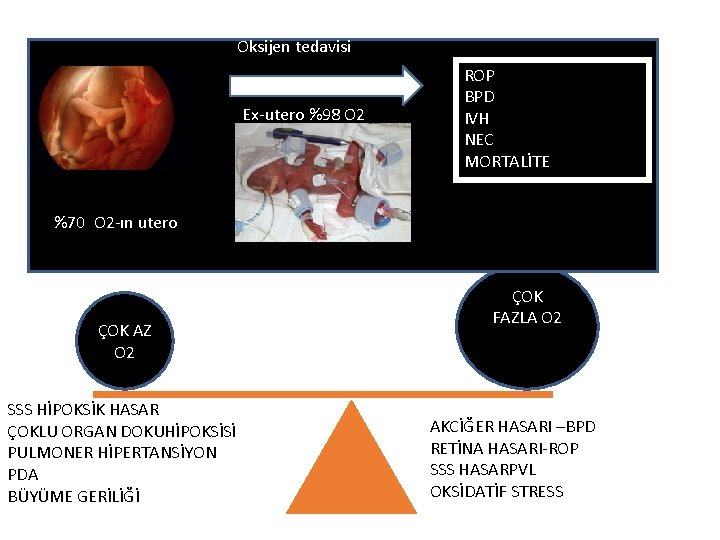
Oksijen tedavisi Ex-utero %98 O 2 ROP BPD IVH NEC MORTALİTE %70 O 2 -ın utero ÇOK AZ O 2 SSS HİPOKSİK HASAR ÇOKLU ORGAN DOKUHİPOKSİSİ PULMONER HİPERTANSİYON PDA BÜYÜME GERİLİĞİ ÇOK FAZLA O 2 AKCİĞER HASARI –BPD RETİNA HASARI-ROP SSS HASARPVL OKSİDATİF STRESS
Solunum desteği gereksinimi • RDS • TTN • Apne • Pnömoni • Sepsis ETT ve Ventilatör
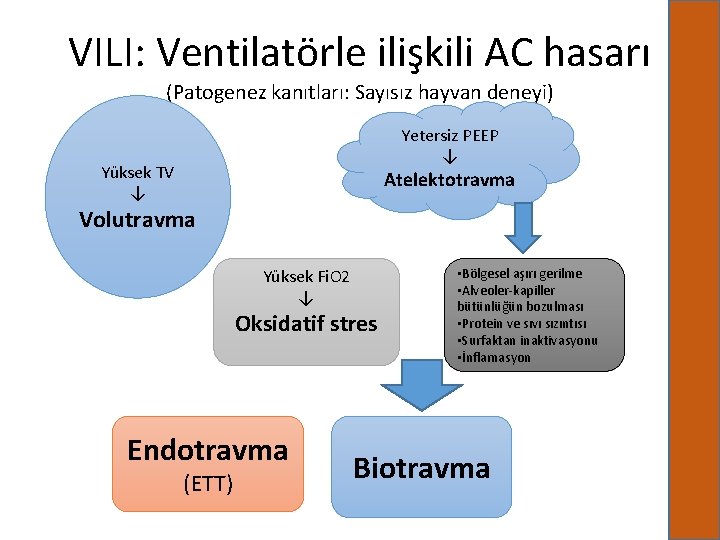
VILI: Ventilatörle ilişkili AC hasarı (Patogenez kanıtları: Sayısız hayvan deneyi) Yetersiz PEEP ↓ Yüksek TV ↓ Atelektotravma Volutravma Yüksek Fi. O 2 ↓ Oksidatif stres Endotravma (ETT) • Bölgesel aşırı gerilme • Alveoler-kapiller bütünlüğün bozulması • Protein ve sıvı sızıntısı • Surfaktan inaktivasyonu • İnflamasyon Biotravma

Non-İnvaziv Ventilasyon: NIV Spontan solunumu olan hastayı entübe etmeden uygulanan solunum destek tedavisi ØAltta yatan hastalığı tedavi ederken ØAkciğer ve hava yolu hasarını en aza indirir ØHiç bir kontrendikasyonu yoktur
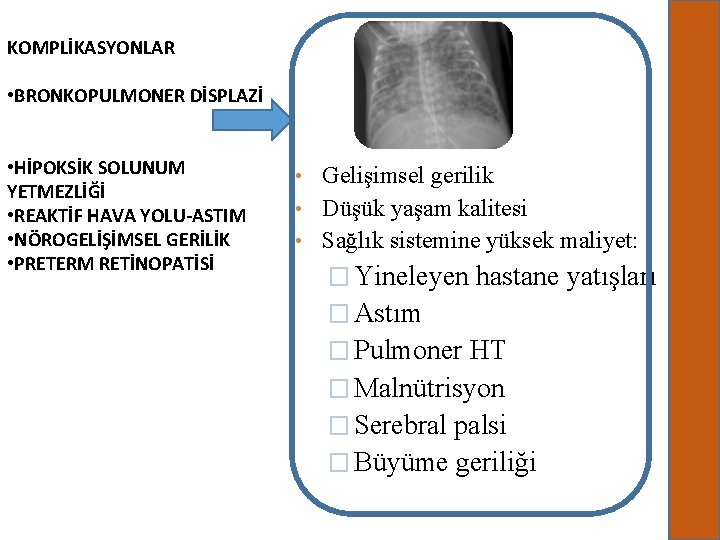
KOMPLİKASYONLAR • BRONKOPULMONER DİSPLAZİ • HİPOKSİK SOLUNUM YETMEZLİĞİ • REAKTİF HAVA YOLU-ASTIM • NÖROGELİŞİMSEL GERİLİK • PRETERM RETİNOPATİSİ • Gelişimsel gerilik • Düşük yaşam kalitesi • Sağlık sistemine yüksek maliyet: � Yineleyen hastane yatışları � Astım � Pulmoner HT � Malnütrisyon � Serebral palsi � Büyüme geriliği

ÖZET • Solunum sıkıntısında yetersiz ve geç tedavi solunum yetmezliği ve ölümle sonuçlanabilir. • Akciğer dışı hastalıklar da solunum sıkıntısı nedeni olabilir. • Gestasyon hft azaldıkça solunumsal morbidite artar. ANS ve surfaktan ve erken n. CPAP RDS de solunumsal morbiditeyi azaltır • ECS 39. haftadan önce yapılmamalıdır • GBS de CDC yönergesi izlenmesi pnomoni riskini azaltır. • Amnioinfuzyon, baş çıkınca ağız burun aspirasyonu, aktif yenidoğanın doğumda entubasyonu ve aspirasyonunun

- Slides: 47