SOINS INFIRMIERS EN RHUMATOLOGIE PRESENTATION DU SERVICE DE





















































































- Slides: 89

SOINS INFIRMIERS EN RHUMATOLOGIE

PRESENTATION DU SERVICE DE RHUMATOLOGIE * organisation du service * bilan à l’entrée ° LA POLYARTHRITE RHUMATOIDE * * * ° Définition Signes cliniques Évolution Complications Traitement LA SCIATIQUE * Définition * Causes * Examen

PRESENTATION DU SERVICE DE RHUMATOLOGIE Organisation du service : - Composition 33 lits séparés en 3 secteurs le matin et l’après midi - Personnel Il se compose de 6 médecins, 12 infirmiers, 11 aides soignants, 3 ASH, , une assistante sociale, une diététicienne, un kinésithérapeute et de 4 secrétaires

BILAN A L’ENTREE Soins spécifiques à l’entrée Tension artériel, pouls Température ECG Analyse d’urine (bandelette) si + faire un ECBU Poids Taille

Bilan sanguin : bilan rhumatologique n° 1 -NFS, VS, TP-INR, TCA, Urée, Glycémie, électrophorèse des protéines, iono, bilan hépatique, cholestérol, acide urique, fer, CRP. Bilan radiologique : - Radiographie pulmonaire

LA POLYARTHRITE RHUMATOIDE

Définition Maladie rhumatismale inflammatoire caractérisée par une atteinte de la synoviale (membrane conjonctive tapissant la face interne des articulations) et du cartilage articulaire. Fréquence 1% de la population, prédominant les femmes, surtout entre 40 et 60 ans. Causes inconnue

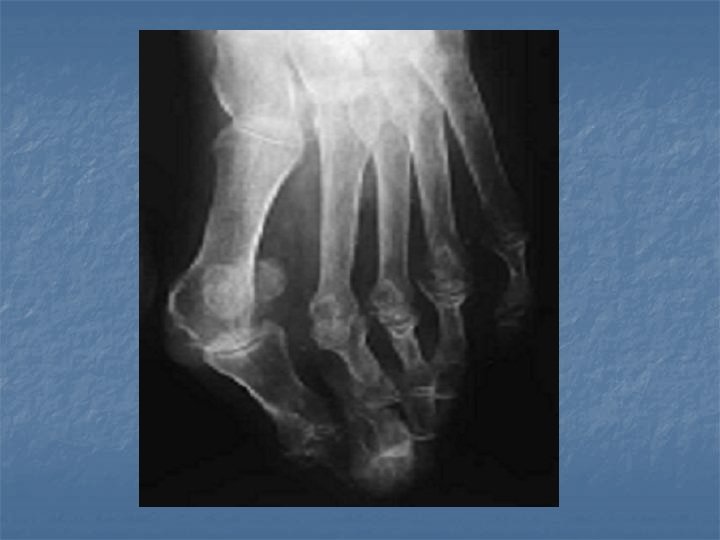
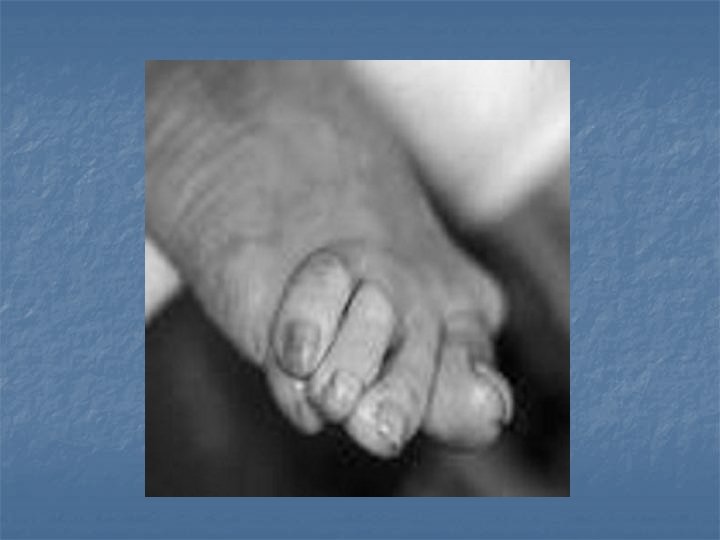
Signes cliniques Signes physiques : Douleurs et raideurs matinales, souvent bilatérales Articulations (mains, poignets, pieds, chevilles et genoux) : * signes de l’inflammation: rouges, chaudes et tuméfiées * raides * déformée * douloureuses à la palpation et à la mobilisation …

… Asthénie Fièvre : T° 38°C Amaigrissement

Signes biologiques Signes spécifiques : présence d’anticorps anti kératine (95% de certitude) Hyperleucocytose modérée Signes non spécifiques : augmentation de la VS et CRP augmentation du Latex Waaler Rose (dosage facteur rhumatoïde) Ig. M + (facteur rhumatoïde) HLA B 27 +

Signes radiologiques diminution rapide de la densité osseuse (ostéodensitométrie) destruction de la membrane synoviale Evolution Maladie chronique évoluant par poussée



Complications Syndrome sec (syndrome de Gougerot-Sjogren): bouche sèche, yeux secs Syndrome de Felty : splénomégalie, leucopénie (rare) Atteinte des autres tissus conjonctifs : n poumons: pleurésie, fibrose pulmonaire n cœur: péricardite n Vascularites (inflammation de la paroi des vaisseaux sanguins) n nécroses cutanées

Traitements Les antalgiques : paracétamol, codéine, tramadol, morphine fentanyl. les anti-inflammatoires : profénid et bi-profénid

Indication : prescrit lors d’une poussée n n But : action antalgique Effets secondaires : - douleurs abdominales (Ogastoro = 1 cp/jour , protecteur gastrique) - nausées, vomissement - perturbation du bilan hépatique

protocole profenid : 300 mg/jour en iv En l’absence d’HTA sévère, d’insuffisance rénale, d ’antécédents gastriques récents et de grossesse. PROFENID IV : 100 mg dans 250 de G 5 ou NACL toutes les 8 H pendant 72 H et à l’abri de la lumière. Traitement préventif à visée gastrique : Ogastoro 15 ou 30 mg par 24 h à distance du repas

Surveillance : Si gastralgies : arrêt de la perfusion (prévenir le médecin, faire transmission écrite) TA une fois par jour Si sujet hypertendu (16/9) : TA 3 fois par jour Si TA > 20 : arrêt de la perfusion (prévenir le médecin, faire transmission écrite) Variante : protocole à 200 mg (si sujet âgé ou état général précaire), 100 mg dans 500 ml de G 5 ou NACL à renouveler toutes les 12 H pendant 72 H Puis relais per-os par bi profénid ou profénid suivant la prescription médicale

LES ANTI INFLAMMATOIRES STEROIDIENS (CORTICOIDES) Cortancyl, Médrol, Solumédrol Indication : anti-inflammatoires non stéroïdiens inefficaces But : anti inflammatoire

Effets secondaires et surveillances : - Hyperglycémie : surveillance des glycémies capillaires, régime pauvre en sucre - Ostéoporose : régime hyper protidique - Prise de poids : surveillance du poids, régime hypolipidique - HTA, œdème : régime sans sel, surveillance de la tension artérielle et du pouls. - Ulcère gastrique : surveillance des douleurs gastriques et de la prise du protecteur gastrique - Immunodépresseur : surveillance de la température - Euphorie : surveillance du comportement, pas de prise après 16 h risque d’insomnie

protocole solumedrol en bolus Indications : - Maladie auto-immune (atteintes articulaires, cutanées … ) - Maladie de Horton (inflammation artère temporale : biopsie de l’artère temporale) Contre indication : corticothérapie Administration : Perfusion IV à passer en 3 H en moyenne, pas moins de 2 H - soit Solumédrol 500 mg dans 500 ml de G 5 - soit Solumédrol 1 G dans 1 L de G 5 ou NACL Renouvellement des perfusions de 1 à 3 jours consécutifs selon la prescription médicale

Surveillance : - TA +++ : risque de choc et de poussée hypertensive - Prise de la TA avant la perfusion puis toutes les ½ H pendant la perfusion et ½ après la fin de la perfusion Si la TA est supérieure ou égale à 18/10 : baisse du débit de la perfusion Si la TA est supérieure ou égale à 20 : arrêt de la perfusion et prévenir le médecin Si la TA < 10 : arrêt de la perfusion et prévenir le médecin + Plasmion sur prescription médicale

Les traitements de fond METHOTREXATE ( antimétabolique, antifolique ) Indication : traitement au long cours adjuvant des corticoïdes Effets secondaires : prurit, urticaire, stomatite, alopécie, diarrhée, nausées/vomissements, toxicité hépatique (fibrose hépatique) et hématologique. Surveillance : biologique REMICADE (anti TNF alpha) en association avec le Méthotrexate Indications : diminuer l’inflammation chez le patient présentant une maladie active (PR, spondylarthropathie, maladie de Crohn …) et dont le traitement n’est plus assez efficace. Conduite à tenir avant le traitement : Augmente le risque infectieux, donc bilan pré Rémicade : RX pulmonaire, électrocardiogramme, IDR.

Protocole rémicade Présentation : 1 flacon = 100 mg = 800 euros Mode de conservation : réfrigérateur Préparation : Prélever 10 ml dans les 250 ml NACL pour un flacon de Rémicade Injecter dans le flacon en dirigeant l’aiguille sur la paroi de verre et non sur la poudre et mélanger sans secouer A passer en 2 H minimum : 1ère ½ H : 70 ml/H 2ème ½ H : 100 ml/H 3 ème ½ H : 130 ml/H Utiliser une tubulure à pompe IVAC, tubulure avec filtre et tubulure avec prolongateur

Surveillance : 1ère et 2 ème perfusion : pouls, TA tous les ¼ H et 2 heures après la fin de la perfusion Le perfusions suivantes : pouls et TA toutes les ½ H Si réactions : arrêt de la perfusion ou diminuer le débit + prévenir le médecin et faire des transmissions ciblées Par la suite les perfusions se feront toutes les 6 semaines en HDJ Effets secondaires : (immédiats ou à court terme) - fièvre - frissons - prurit - douleurs dans la poitrine - hypo ou hypertension - dyspnée

Traitements locaux : * Injection intra articulaires de dérivés corticoïdes (infiltration : surveillance post) * Synoviorthèse : injection dans l’articulation d’acide osmique, substance qui a pour but de freiner la production de liquide synovial et la destruction du cartilage articulaire. Elle s’adresse à une articulation qui n’est pas le siège d’une destruction très importante.

CAS CONCRET N° 1 Mr C. 53 ans, électricien salarié actuellement en arrêt de maladie, marié, 3 enfants, habite une maison de plain pied, agglomération Orléanaise. Entre pour un bilan pré-rémicade (ttt de fond) et un réajustement du traitement antalgique

n n n Histoire de la maladie 10/05/07 : hospitalisation pour poussée de polyarthrite rhumatoïde 03/06/08 : hospitalisation pour réajustement du traitement Antécédent : aucun Allergie : aucune Motif d’hospitalisation d’après le patient : douleurs articulaires dues à sa polyarthrite Problème lié à l’hospitalisation : très anxieux concernant l’évolution de sa pathologie Devenir : retour au domicile

ACCUEIL DU PATIENT (en collaboration avec les aidessoignantes)

Se présenter Présenter la chambre et les locaux, expliquer le déroulement de son séjour, lui remettre le livret d’accueil. Lui préciser que le médecin va venir l’ausculter. Effectuer les soins spécifiques d’entrée dans le service : TA, pouls, T°, EVA, BU, ECG. A l’arrivée dans le service : TA 15/8, pouls 80, T° 37° 2, EVA 6

n n Se dit anxieux, souffre d’insomnie depuis 3 nuits car a des douleurs +++, « déverrouillage » de 2 heures chaque jour avant de pouvoir se lever. Il espère que le nouveau traitement va le soulager. Le patient semble résigner : « je connais déjà, j’en ai marre, je vais prendre un abonnement, » Son épouse est présente à l’arrivée.

Prescription médicale ECG, RP, Bilan radio (pieds, mains, autre suivant les signes cliniques), bilan sanguins (BR n° 1), latex waler rose, FAN (facteurs anti-nucléaires), Ac anti-kératine, sérologies hépatites B, C, HIV (avec accord du patient), aldolase n Traitement : inexium : 1 cp par jour, Méthotrexate, actiskenan 10 mg : 1 à 6 par jour si besoin

PROBLEMES DE SANTE TRAITES EN COLLABORATION

LA DOULEUR

Objectifs Que le patient soit soulagé dans les 24 heures Qu’il puisse dormir et récupérer

Actions Donner, sur prescription médicale: actiskenan 10 mg (6 par jour), noter dans transmissions : l’intensité, la localisation et le type de douleur (coup de poignard, à type de brûlure, etc) Informer le médecin. Proposer à titre préventif et en systématique, les antalgiques le matin au réveil pour soulager le déverrouillage matinal Surveillance des effets secondaires : constipation (régime riche en fibres)

Evaluation Faire les EVA régulièrement (toutes les 2 heures) Se préoccuper de savoir s’il a bien dormi

ALTERATION PARTIELLE DE LA MOBILITE L’EMPECHANT D’EFFECTUER SES SOINS D’HYGIENE

Objectifs Le patient doit garder une bonne hygiène pendant son hospitalisation

Actions L’aider à faire sa toilette L’installer ensuite confortablement sans oublier de placer à porter de main le téléphone, la sonnette, les télécommandes (lit, télévision), l’adaptable avec le pichet à eau et le verre.

Évaluation Surveillance de la reprise d’autonomie

L’ANXIETE

Objectif : le patient doit être informé de sa pathologie il doit pouvoir exprimer librement son ressenti, ses craintes avec le personnel il doit pouvoir rencontrer l’assistante sociale si besoin.

Actions : Être à l’écoute L’informer sur son traitement (info Rémicade), les examens Lui suggérer de rencontrer le médecin ou l’interne Lui conseiller de noter ses questions à poser lors de la visite médicale Proposer un rendez-vous avec son épouse et le médecin Lui donner des informations concernant l’association française Polyarthrite (Paris), association de recherche sur la PR (92)

Évaluation Favoriser la relation avec le patient qui doit se sentir rassurer et en confiance il doit se sentir moins inquiet

LA SCIATIQUE D’ORIGINE DISCALE

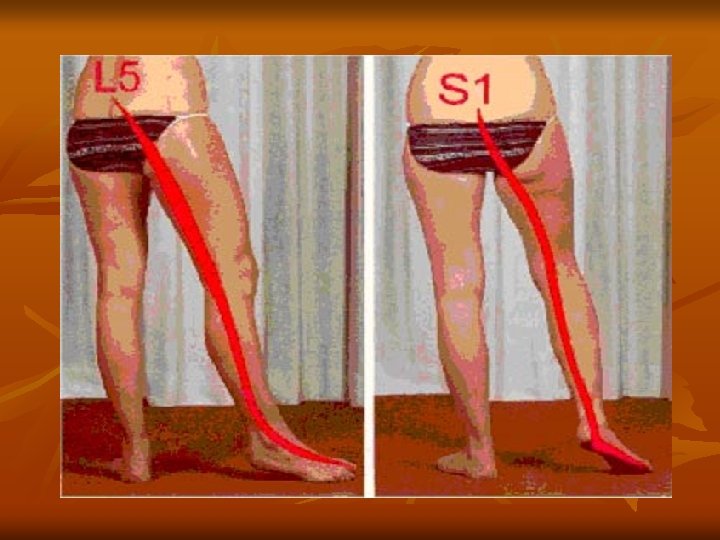
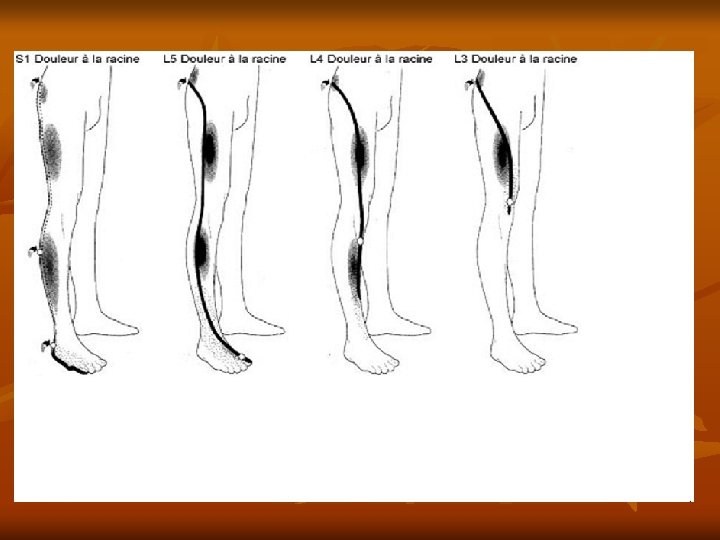
Définition Douleur irradiant le long du trajet sciatique et/ou ses racines. Le nerf sciatique naît de la réunion de deux racines issues de la moelle épinière, L 5 et S 1. Il descend verticalement à la face postérieure de la cuisse avant de se diviser au creux poplité en nerf sciatique interne et en nerf sciatique externe.

Causes C’est une compression des racines nerveuses L 5 ou S 1 due à une hernie discale (extrusion du disque intervertébral dans le canal médullaire), se manifestant par : • La lombalgie • La radiculalgie (douleur liée à la compression de la racine) la sciatique : L 5 face externe de la jambe S 1 face postérieure de la jambe la cruralgie : L 3 -L 4 partie antérieure de la cuisse



LES EXAMENS COMPLEMENTAIRES PERMETTANT LE DIAGNOSTIC

LA MYÉLOGRAPHIE C’est une radiographie avec injection de produit de contraste qui permet de visualiser les racines derniers nerfs de la moelle épinière.

Préparation avant l’examen : Si terrain allergique : traitement antiallergique la veille et le matin de l’examen afin d’éviter tout risque de réaction allergique lors de l’injection du produit de contraste à base d’iode Si traitement anticoagulant : arrêt du traitement pour éviter tout risque de saignement 8 jours précédent l’examen : pas de médicaments à base d’aspirine. Une prise de sang est faite la veille ou le matin de l’examen pour contrôler le taux de coagulation (TPINR, TCA, NFS(plaquettes)) Le matin de l’examen, le patient n’est pas à jeun

Le déroulement de l’examen : Il est pratiqué par un médecin radiologue. Le patient est couché sur le côté, dos bien arrondi. Le médecin pique entre deux vertèbres lombaires, prélève quelques gouttes de LCR pour l’analyser et injecte ensuite le produit de contraste (brève sensation de chaleur). Ensuite, il suit le cheminement du produit sur l’écran radio, fait changer plusieurs fois de position et fait des clichés. Cet examen est réalisé sans anesthésie et dure environ 30 mn

Après l’examen Le patient reste allongé en position demi assise pendant 6 heures et doit boire beaucoup d’eau (environ 1 L 5) pour éliminer le produit injecté et éviter éventuellement des maux de tête (syndrome post PL).

LE SCANNER C’est un appareil de radiographie couplé à un ordinateur qui permet d’examiner avec précision les organes du corps sous forme de coupes.

L’IRM : IMAGERIE PAR RÉSONANCE MAGNÉTIQUE C’est un appareil munis d’un aimant très puissant dans lequel passe des ondes radio. La combinaison des énergies délivrées par cet appareil permet de détecter les atomes d’hydrogène contenus dans les organes. L’ordinateur permet de reconstituer des images à partir de la répartition de l’hydrogène dans les tranches du corps. Durée de l’examen : de 20 mn à 1 h 30

CAS CONCRET Mr B âgé de 68 ans, habite à Angerville. Il vit avec sa femme dans un pavillon à la ferme. Il a 3 enfants qui ne sont plus à sa charge. Mr B est retraité agricole, il aime bricoler à la ferme et aider son fils. Sinon le week-end, il aime aller voir le football et pratiquer la danse de salon avec son épouse. Prise en charge 100 % par la sécurité sociale pour les soins La mutuelle prend en charge le forfait journalier

Histoire de la maladie • Début novembre 2008, début des symptômes. • Fin novembre 2008, apparition de douleur au niveau du membre inférieur gauche, peu de lombalgies. Il consulte son médecin traitant qui lui prescrit un traitement par AINS et antalgiques qui apporte un soulagement médiocre. • Le 03/12/2008 : consultation avec son médecin traitant qui l’adresse aux urgences, puis il est transféré au service de rhumatologie.

Au niveau de l’examen de l’appareil locomoteur, il existe une lombalgie basse ainsi qu’un trajet douloureux de sciatalgie L 5 gauche. Il n’existe pas de déficit sensitivo moteur, ni de troubles sphinctériens. Au total à l’entrée, Mr B présente une sciatique L 5 gauche alors qu’il présente un antécédent de sciatique du même côté relevant du traitement médical. Allergie : Cortisone

Prescription médicale • Les examens : - BR n° 1 le 05/12/08 - Bilan radiologique le 05/12/08 : intense discopathie dégénérative L 4 L 5, L 5 S 1 - Radio pulmonaire le 05/12/08 - Scanner lombaire le 06/12/08 : arthrose inter apophysaire L 4 L 5, à l’étage L 5 S 1 : volumineuse hernie discale gauche au contact du trajet de la racine L 5 gauche.

Au retour du scanner, il signale qu’il prend un stilnox le soir mais ne dort pas bien car il est très anxieux et se demande s’il ne va pas être opéré.

Traitement prescrit par le médecin du service le 04/12/08 • • Profénid IV 300 mg par 24 h du 04/12/08 à 20 h au 07/12/08 20 h puis relais Biprofénid per-os (1 cp le matin et le soir) à partir du 08/12 Ogastoro 30 mg : 1 cp le soir à distance du repas Perfalgan 4 g/24 h Acupan : 1 ampoule jusqu’à 4/jour si douleurs Actiskénan 10 mg jusqu’à 6/jour Lovenox 40 à 16 h Morphine en seringue électrique 30 mg/24 h, débutée le 05/12 à 12 h Tétrazépam : ½ - 1 cp dès le 04/12

• • Primpéran 1 à 3 cp/24 h si nausées ou vomissement prescrit le 05/12 Forlax : 1 – 1 prescrit le 05/12 Nozinan 25 : 1 cp le soir prescrit le 06/12 et arrêt du stilnox Topalgic 50 mg : relais antalgiques majeurs : jusqu’à 8 cp/jour à partir du 08/12 Infiltration péridurale d’Hydrocortancyl prévue le 09/12 avec 1 cp d’Atarax 50 mg 45 mn avant. Ionisation du membre inférieur gauche à visée antalgique débutée le 11/12 par le Kiné Lombostat (corset abdominal) le 11/12

PROBLEMES DE SANTE TRAITES EN COLLABORATION

LA DOULEUR

La douleur, c’est un élément subjectif, ressenti. n Définition : « expérience sensorielle et émotionnelle désagréable associée à un dommage tissulaire présent ou potentiel, ou décrite en termes d’un tel dommage » n

n ü ü ü L’Organisation Mondiale de la Santé (OMS) a établi une échelle d’emploi des analgésiques selon l’intensité de la douleur évaluée. Les antalgiques du palier I (antalgiques non opioïdes) Les antalgiques du palier II (opiacés faibles) Les antalgiques du palier III (opiacés forts)

Les antalgiques du palier I ü ü Paracétamol : dafalgan, doliprane, efféralgan, perfalgan. Anti-inflammatoires non stéroïdiens : diclofénac (voltarène), kétoprofène (profénid), célécoxid (célébrex), ibuprofène (advil), flurbiprofène (cébutid) …

Les antalgiques palier II ü ü ü Paracétamol codéine : dafalgan codéine, efféralgan codéiné. Paracétamol – dextropopoxyphène : di-antalvic. Tramadol : topalgic, contramal, zamudol. Paracétamol – Tramadol : ixprim, zaldiar Néfopam : acupan

ü ü ü Les antalgiques palier III Sulfate de morphine : actiskénan, skénan LP, moscontin. Hydromorphone : sophidone LP Oxycodone : oxynorm, oxycontin LP Chlorydrate de morphine : morphine injectable Fentanyl transdermique : durogésic

Traitée par profénid : anti inflammatoire non stéroïdien Actions Préparation et administration 300 mg par 24 h Explication du traitement au patient : perfusion +/- 3 jours puis relais per os par Bi profenid Surveillance de l’efficacité du traitement (EVA, faciès, position antalgique etc. ) Surveillance des effets secondaires : douleurs gastriques, nausées, vomissements, constipation, diarrhée etc Surveillance du point de ponction, du débit de la perfusion

Traitée par Perfalgan : antalgique non opioïde, pallier I n Actions Préparation et administration 1 g IV toutes les 6 heures pendant 20 minutes Surveillance des effets secondaires : vertiges, malaise, hypotension, risque allergique (rares) Surveillance du point de ponction et du débit de la perfusion Traitée par Acupan : antalgique opioïde faible, pallier II n Actions Préparation et administration 1 à 4 amp/jour si douleurs Surveillance des effets secondaires : sueurs, somnolence, nausées, vomissements, vertiges

Traitée par Morphine, actiskenan : antalgique opioïde fort, pallier III n Actions Préparation et administration : n morphine en SE : 30 mg/24 h : 3 amp de 10 mg de 1 ml + 45 ml de G 5 = 48 ml : 24 = 2 ml/h n Actiskenan 10 mg : 1 à 6 gélules /jour si douleur avec 1 h d’intervalle entre 2 prises Conduite à tenir pour la gestion des stupéfiants (stockés dans un tiroir fermé à clef dans l’armoire à pharmacie) : n Noter sur un cahier à souches oranges : la date, l’heure de l’administration, le nom et le prénom du patient, la posologie, la quantité, le nom et la signature de l’IDE (garder l’ampoule vide pour contrôle à la pharmacie)

Surveillance des effets secondaires : nausées, vomissements, constipation (régime riche en fibres + encourager le patient à boire beaucoup), rétention urinaire, confusion, asthénie, détresse respiratoire (plus rarement) Expliquer les causes de la douleur (selon les informations données par le médecin) Repos pendant 3 à 4 jours (selon la douleur) puis éviter tout effort : ne pas porter de charges lourdes, plier les genoux pour ramasser quelque chose par terre.

Traitée par ionisation : effectuée par le kiné. : séance à visée antalgique à poursuivre à domicile Traitée par Lombostat : « corset » fabriqué sur mesure par le kinésithérapeute, à porter pendant 1 mois pour soulager la colonne vertébrale, à retirer la nuit Conseiller quelques règles d’hygiène physiques : renforcement de la musculature lombo-abdominale, éviter les mouvements automatiques et brusques du rachis lombaire, éviter la station assise prolongée Lui expliquer que 15 jours après la sortie, il reverra son médecin traitant et aura un RDV avec un rhumatologue dans un mois.

Traitée par infiltration peridurale d’hydrocortancyl : glucocorticoïde n Actions : Expliquer l’objectif du soin Expliquer le déroulement du soin Sur prescription médicale : donner 1 cp d’atarax 50 mg 45 minutes avant + (si besoin) la pose d’un patch de pommade Emla et expliquer au patient le but de ces prescriptions Préparer le matériel : compresses stériles, bétadine, masque, gants stériles, champ stérile, aiguille à infiltration, seringue de 5 ml, aiguille à bouchon, Hydrocortancyl, 3 tubes secs à prélèvement du LCR (si nécessaire) : le tout sur un chariot propre muni d’un sac poubelle et d’un boite à aiguilles usagées.

La contraction musculaire

Traitée par Tetrazepam (myolastan) : myorelaxant n Actions Préparation et administration dès le premier jour : ½ -1 Surveillance de l’efficacité du traitement Surveillance des effets secondaires : sensations ébrieuses, asthénie, somnolence, hypotonie musculaire

La constipation

Traitée par Forlax : laxatif n Actions Préparation et administration : 1 – 1 - 0 Surveillance de l’efficacité : noter les selles sur le diagramme de surveillance Surveillance des effets secondaires : diarrhées, douleurs abdominales Régime riche en fibres (pain complet, pruneaux…) encourager à boire beaucoup Si pas de selles signaler au médecin

Risque de lésions gastroduodénales

Traitée par Ogastoro : protecteur gastrique n Actions Préparation et administration : 0 – 1 Surveillance des effets secondaires : céphalées, vertiges, gêne abdominale, nausées Eviter l’alcool, les aliments très épicés ou pimentés Conseiller de signaler toute douleur gastrique

Risque trombo embolique

Traité par Lovenox 40 mg : héparine de bas poids moléculaire (HBPM) Actions Administration : injection sous cutanée à 16 h Surveillance des effets secondaires : hématome local au point d’injection, hémorragies (gingivorragie, épistaxis, ecchymose etc. ) Surveillance des signes de phlébite Surveillance du taux de plaquettes

L’ANXIETE

Traitée par Nozinan 25 mg : antipsychotique, neuroleptique Actions Préparation et administration : ½ cp au coucher S’assurer que le patient se couche bien après la prise Assurer une atmosphère calme Surveillance de l’efficacité Surveillance des effets secondaires : hypotension orthostatique, sécheresse buccale, constipation, somnolence, trouble de l’accommodation

Conclusion La polyarthrite et la sciatique sont les deux pathologies dominantes traitées dans le service de rhumatologie mais d’autres pathologies (lupus, maladie de Horton, spondylarthrite ankylosante, …) sont également prises en charge.

Les problèmes traités en collaboration avec l’équipe pluridisciplinaire les plus courants sont LA DOULEUR et L’ANXIETE que nous avons voulu traiter aujourd’hui.