Soins infirmiers chez les patients porteurs de prothse






















- Slides: 24

Soins infirmiers chez les patients porteurs de prothèse totale du genou (PTG) support de cours M. O. Struss 1

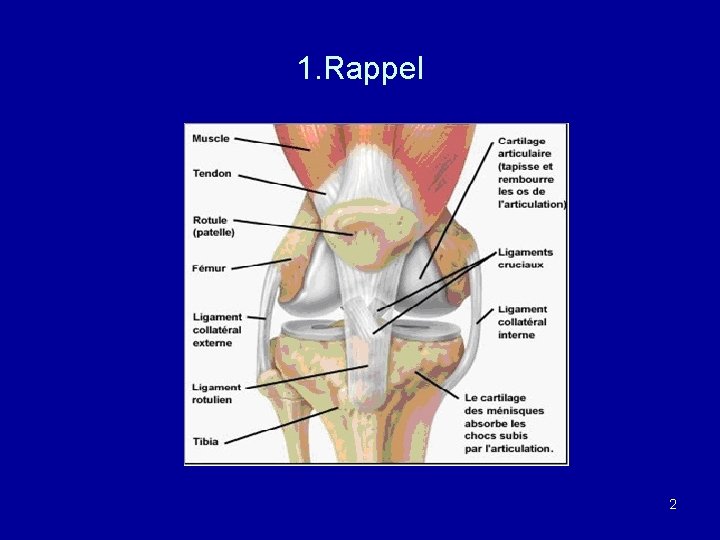
1. Rappel 2

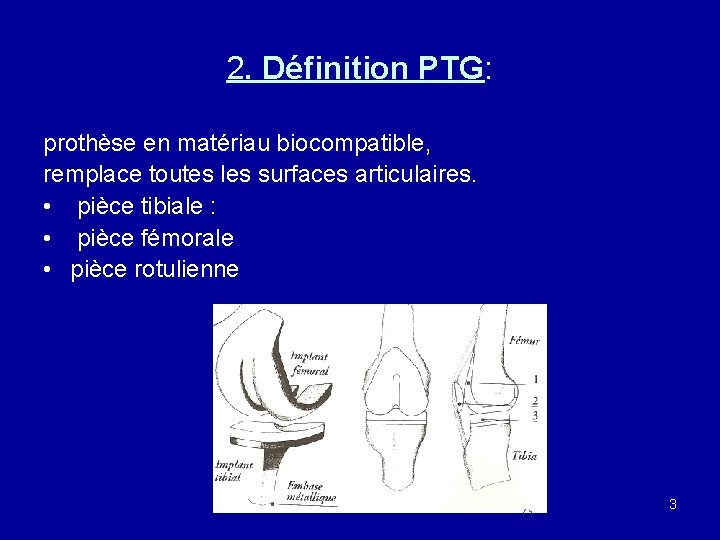
2. Définition PTG: prothèse en matériau biocompatible, remplace toutes les surfaces articulaires. • pièce tibiale : • pièce fémorale • pièce rotulienne 3

3. Indications • Gonarthrose, Polyarthrite rhumatoïde Cf cours Dr Messer • traumatisme 4

4. Soins pré opératoires. 4. 1. Consultation du chirurgien. Objectifs: Pose l’indication OP après diagnostic de la maladie • Entretien: - Analyse de la douleur, des médicaments reçus - Recherche des antécédents de traumatisme, de maladies ostéoarticulaires (Polyarthrite rhumatoïde…) • Examen clinique: - Évalue la mobilité, la stabilité, du genou - Évalue La douleur et l’impotence fonctionnelle qu’elle entraîne • Examens radiographiques: appréciation de la gravité de la maladie du genou • délai d’attente pour OP variable selon le chirurgien, le degré de gravité, les signes cliniques. 4. 2. Consultation d’anesthésie. Cf soins PTH 4. 3. Consultation IDE. Cf soins PTH • recueil de données complet: facilite un suivi postopératoire adapté, permet d'envisager les différentes possibilités de prise en charge post hospitalière. 5

4. 4. Admission : 4. 4. 1. La veille : • accueil , installation • dossier de soins : résultats sanguin, (2 GR. RH, Anticorps, NFS, plaquettes, hémostase , iono. , Glyc. , créat. , sérobio. . ) • RX : 2 genoux F+P. 2 membres inférieurs et bassin. • Ex. bactério. urines, recherche de foyer infectieux(dentaire RX, ORL…) • RX pulm. , ECG • préparation psychologique , info/OP, suites OP… • douche + shampoing pré-OP selon protocole (Hibiscrub® Bétadine® scrub ) • prémédication sur PM • à jeun à partir de minuit 4. 4. 2. Le matin. • douche suivant protocole • % bijoux , prothèse… • vérification Identité • prémédication Sur PM. 6

5. Soins post opératoires 5. 1. Matériel thérapeutique : • incision d’environ 20 cm au niveau du genou, refermée par des fils ou des agrafes protégée par un pansement. • drains aspiratifs de Redon • KT court (hydratation, passage des électrolytes, antiinflammatoires, antibiotiques, antalgiques ) • attelle de type Zimmer®, semi rigide, fermée par de rubans auto agrippants pour protéger l’articulation 7

5. 2. Installation : • décubitus dorsal matelas anti- escarre si néc. • arceau • vessies de glace sur PM • trapèze • attelle de Zimmer®, 5. 3. Détection et prévention des risques liés à l’anesthésie. Cf cours 5. 4. Détection et prévention des risques liés à l’OP. 5. 4. 1. Hémorragie. • Redons: noter quantité de sang • Pansement: voir si présence de sang, • Voir si hématome au niveau de la cicatrice • TA - pouls: si hémorragie: baisse TA, augmentation pls, pls filant • Augmentation fréquence et amplitude respiratoire, refroidissement des extrémités • Faciès: si hémorragie pâleur du visage(vasoconstriction artérielle), sueurs • anxiété, oligurie 8

5. 4. 2. Hématome et oedème postopératoires. Ils sont très douloureux et l'hématome risque à tout moment de s'infecter 5. 4. 2. 1. Causes. hémostase insuffisante , drains bouchés 5. 4. 2. 2. Prévention : • surélévation des pieds du lit • vessies de glace isolées de la peau par une protection (physiopack® changés ~4 x/jour en place pdt 20 mn ) • efficacité du drainage, il doit être étanche, sous vide 5. 4. 3. Douleur • Protocole antalgique, évaluation par la réglette E. V. A. • Attention aux effets secondaires des antalgiques (nausées , vomissements 9

5. 4. 4. Infection : • Complication la plus redoutable. Peut entraîner une ostéite et le rejet de la prothèse. 5. 4. 4. 1. Causes • Prothèse = corps étranger inséré dans l’organisme. Le germe (staphylocoque le + souvent pénètre dans la plaie pendant l’OP ou pendant la phase de cicatrisation (pansement) • Agression OP rend les défenses immunitaires plus faibles • idem PTH • flash ATB le genou est plus encore que la hanche exposé à l’infection (situation superficielle) surtout délai tardif 6 à 16 mois 5. 4. 4. 2. Signes : • hyperthermie ou hypothermie , choc septique. • Cicatrice : recherche des signes inflammatoires, voire d’un abcès de paroi 10

5. 4. 4. 3. Soins. • Protocole antibioprophylaxie administration et surveillance sur 24 ou 48 h • prendre la température : si 38° 5 hémocultures sur PM • antipyrétiques sur PM • 1 er pansement avec ablation des redons sur PM (2ème ou 3ème jour)puis sur PM. • surveiller la cicatrice avec réfection du pansement : signaler au médecin si écoulement, rougeur, désunion au niveau de la cicatrice œdème, hématome. • prélèvement s’il y a un écoulement au niveau de la cicatrice sur PM • surveiller le point de ponction du KT, si rougeur, douleur ou œdème, enlever le KT • Si sonde urinaire: ablation sur PM le plus tôt possible 11

• pas d’injection du coté OP. • ablation des fils ou agrafes sur PM ~ 21ème jour). • à long terme : infection dent, ORL , digestif… 5. 4. 5. Troubles thromboemboliques 5. 4. 5. 1. Facteurs de risque : • Chirurgie orthopédique emboligène • P. âgé, mauvais état circulatoire, antécédents de phlébite • Immobilisation prolongée 5. 4. 5. 2. Prévention • Lit en déclive (retour veineux ) • Lever précoce et mobilisation • bas de contention ou bandes Biflex® • PM: HBPM ( Lovenox® ) 12

5. 4. 5. 3. Signes phlébite: • douleur du mollet voire simple gêne, sensation de fourmillement, engourdissement. • Douleurs à la dorsiflexion du pied • élévation modérée de la température • dissociation pls/t° • oedème dilatation des veines superficielles • augmentation de la chaleur locale • diminution du ballottement du mollet genou fléchi 13

• • • stade tardif : les signes précédents sont amplifiés douleur vive et invalidante , œdème chaud et dur réseau veineux superficiel visible car dilaté. Si signes cliniques, écho-doppler des membres inférieurs sur PM 5. 4. Signes cliniques embolie pulmonaire: • malaise général, angoisse, essoufflement, douleur dans la poitrine, crachat de sang, perte de connaissance. 14

5. 4. 6. Risque trophique (surveillance ++ si rachis anesthésie ou bloc nerveux) • sacrum, talons • lever précoce + hydratation • matelas anti-escarres • effectuer une toilette minutieuse et changer fréquemment la literie • apprendre à se soulever à l'aide du perroquet pour varier les points d'appui • Dépistage: recher la douleur, la rougeur ou les phlyctènes aux points d'appui 15

5. 4. 7. Risque de troubles vasculaires ou nerveux. • Détecter fourmillement, troubles de la sensibilité de la jambe et des orteils du coté OP • Vérifier passage des pouls, coloration de la jambe • Vérifier la mobilité de la jambe et de orteils 5. 4. 8. Risque de chute. idem PTH déplacement avec cannes anglaises 5. 5. Réalimentation. • Sur PM en général débute le lendemain 16

5. 6. Mobilisation de la personne. 5. 6. 1. Prévention de la raideur du genou. • peut entraver le résultat de l’OP. • rééducation précoce mais progressive, sur plusieurs mois Objectifs : • récupérer une flexion supérieure à 90° indispensable pour monter un escalier • retrouver un maximum d'autonomie en vue de la sortie Moyens • contraction de la cuisse, bouger le pied • mobilisation passive précoce - soit manuellement, 17

- soit sur une attelle motorisée (arthromoteur), type KINETEC® permettant de régler, au degré près, l’amplitude articulaire désirée 6. REEDUCATION. Sur PM J 2 J 3 1 er lever sur PM avec appui sur PM, déambulateur, cannes. Cure ou en ambulatoire. 18

7. CONSEILS A LA SORTIE. 7. 1. Mouvements à proscrire les 3 premiers mois. • s’accroupir, s’agenouiller • chocs sur le côté OP ( sauts, mauvaises réceptions) • effectuer une flexion du genou supérieure à 110° • surmener son articulation ( marche forcée, pédalage…) • effectuer une torsion brusque du genou (demi-tour , danse…) 19

7. 2. Mouvements à proscrire par la suite. • le surmenage articulaire escaliers surtout à la descente • activités à risque de chute • gestes provoquant des chocs sur le genou opéré • torsion brusque du genou • Positions prolongées genoux fléchis (ménage, jardinage…) • éviter ce qui peut entraîner une flexion brutale, dépassant la mobilité habituelle • éviter mvts répétitifs, même modérés qui sollicitent excessivement la prothèse. 20

7. 3. Habillement. • porter les bas de contention pdt toute la durée prescrite • utiliser des aides techniques : enfile bas, chausses pieds à long manche 7. 4. Hygiène. idem PTH - surrélévateur dans les toilettes 7. 5. Alimentation. • équilibrée voire hypocalorique (la surcharge pondérale peut mettre en danger la viabilité de la prothèse. • prise régulière du poids. 7. 6. Aménagements au domicile. • barres d’appui, rampes 21

7. 7. Activités. Évite l’atrophie musculaire, favorise l’absorption du Ca osseux • utiliser les aides pour les activités quotidiennes : cf cours Mme Foureson pince ramasse objet, pelles balayettes à long manche • glace sur le genou (sur PM , 20 mn/j) • garder le genou tendu et surélevé le plus longtemps possible dans la journée • alterner les positions genou tendu et fléchi, surélevé et fléchi, ne jamais forcer. • contracter le quadriceps plusieurs fois par heure pdt 20 secondes. • cannes anglaises : PM(~6 semaines les 2, 1 pdt environ 3 mois )↓ risque de chute. • Appui sans problème la prothèse est solide et tient dans l’os. • éviter les activités à risque de chute (vélo, cheval. . ) 22

7. 8. Suivi médical. *prothèse : • consultation chir. RX (3 mois, 6 mois, 1 an, 2 ans décision du chirurgien. ) *prévention de l’infection • prévenir d’urgence le chirurgien si le genou devient gonflé, chaud, douloureux et rouge, si un écoulement ou un retard de cicatrisation se produisent au niveau de la plaie • pédicure • traitement rapide par le médecin tout épisode infectieux dentaire, broncho-pulmonaire, urinaire , cutané. • port d’une carte médicale personnelle PTG ( l’implant peut être détecté par les portiques de sécurité. ) 23

Merci pour votre participation • http: // www. Genou. com • Cf bibliographie du module support de cours mo. struss 24