SMSRio GUIA DE ARGUMENTOS DE VENDAS Linha de



















- Slides: 42

SMS-Rio GUIA DE ARGUMENTOS DE VENDAS Linha de Cuidado das Doenças Respiratórias Crônicas Secretaria Municipal de Saúde do Rio de Janeiro Sub-Secretaria de Promoção, Atenção Primária e Vigilância em Saúde Superintendência de Atenção Primária Coordenação de Linhas de Cuidado e Programas Especiais Gerência de Pneumologia Sanitária v. 21/03/2015 1

Busca Ativa de Sintomáticos Respiratórios • A busca de sintomáticos respiratórios (SR) é ação fundamental do programa de controle da tuberculose e portanto diante de queixa de tosse por período igual ou maior que três semanas a coleta de escarro para pesquisa de M. tuberculosis e a radiografia de tórax devem ser realizadas sempre de início; • Estudos tem mostrado que quando a busca de SR é realizada de forma intensa e sistemática outras doenças respiratórias crônicas causadoras de tosse são detectadas; 2

Doenças respiratórias crônicas Asma / Rinite Alérgica / DPOC • Estas são as patologias respiratórias crônicas mais frequentes em nosso meio; • O seu diagnóstico e classificação de gravidade necessitam ser precisos pois a conduta terapêutica mais adequada será determinada por estes fatores; • Estas doenças podem estar superpostas; • A Tuberculose pode se apresentar associada a uma doença pulmonar crônica. 3

Diagnóstico 4

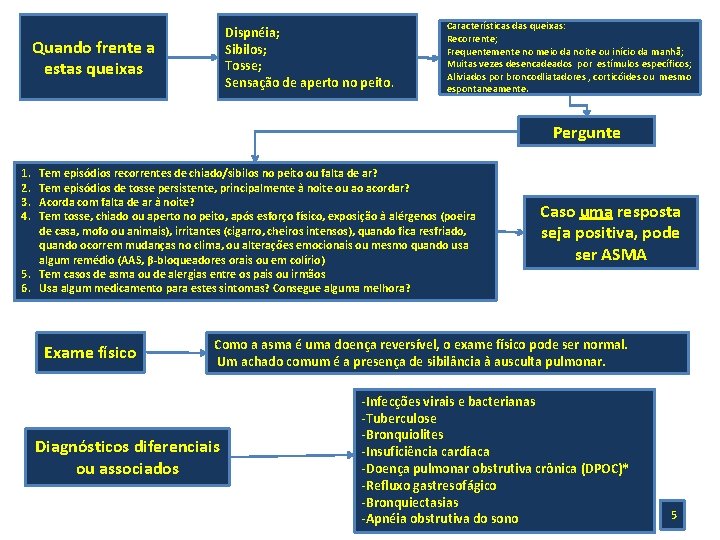
Dispnéia; Sibilos; Tosse; Sensação de aperto no peito. Quando frente a estas queixas Características das queixas: Recorrente; Frequentemente no meio da noite ou início da manhã; Muitas vezes desencadeados por estímulos específicos; Aliviados por broncodliatadores , corticóides ou mesmo espontaneamente. Pergunte 1. 2. 3. 4. Tem episódios recorrentes de chiado/sibilos no peito ou falta de ar? Tem episódios de tosse persistente, principalmente à noite ou ao acordar? Acorda com falta de ar à noite? Tem tosse, chiado ou aperto no peito, após esforço físico, exposição à alérgenos (poeira de casa, mofo ou animais), irritantes (cigarro, cheiros intensos), quando fica resfriado, quando ocorrem mudanças no clima, ou alterações emocionais ou mesmo quando usa algum remédio (AAS, β-bloqueadores orais ou em colírio) 5. Tem casos de asma ou de alergias entre os pais ou irmãos 6. Usa algum medicamento para estes sintomas? Consegue alguma melhora? Exame físico Caso uma resposta seja positiva, pode ser ASMA Como a asma é uma doença reversível, o exame físico pode ser normal. Um achado comum é a presença de sibilância à ausculta pulmonar. Diagnósticos diferenciais ou associados -Infecções virais e bacterianas -Tuberculose -Bronquiolites -Insuficiência cardíaca -Doença pulmonar obstrutiva crônica (DPOC)* -Refluxo gastresofágico -Bronquiectasias -Apnéia obstrutiva do sono 5

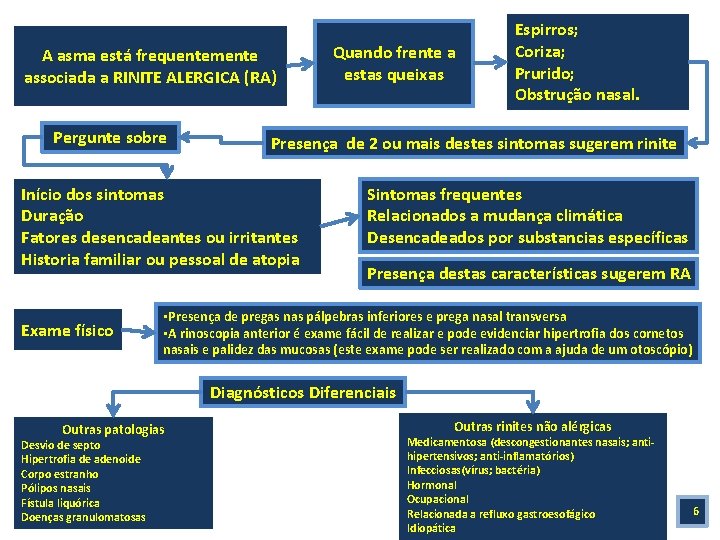
A asma está frequentemente associada a RINITE ALERGICA (RA) Pergunte sobre Presença de 2 ou mais destes sintomas sugerem rinite Início dos sintomas Duração Fatores desencadeantes ou irritantes Historia familiar ou pessoal de atopia Exame físico Quando frente a estas queixas Espirros; Coriza; Prurido; Obstrução nasal. Sintomas frequentes Relacionados a mudança climática Desencadeados por substancias específicas Presença destas características sugerem RA • Presença de pregas nas pálpebras inferiores e prega nasal transversa • A rinoscopia anterior é exame fácil de realizar e pode evidenciar hipertrofia dos cornetos nasais e palidez das mucosas (este exame pode ser realizado com a ajuda de um otoscópio) Diagnósticos Diferenciais Outras patologias Desvio de septo Hipertrofia de adenoide Corpo estranho Pólipos nasais Fístula liquórica Doenças granulomatosas Outras rinites não alérgicas Medicamentosa (descongestionantes nasais; antihipertensivos; anti-inflamatórios) Infecciosas(vírus; bactéria) Hormonal Ocupacional Relacionada a refluxo gastroesofágico Idiopática 6

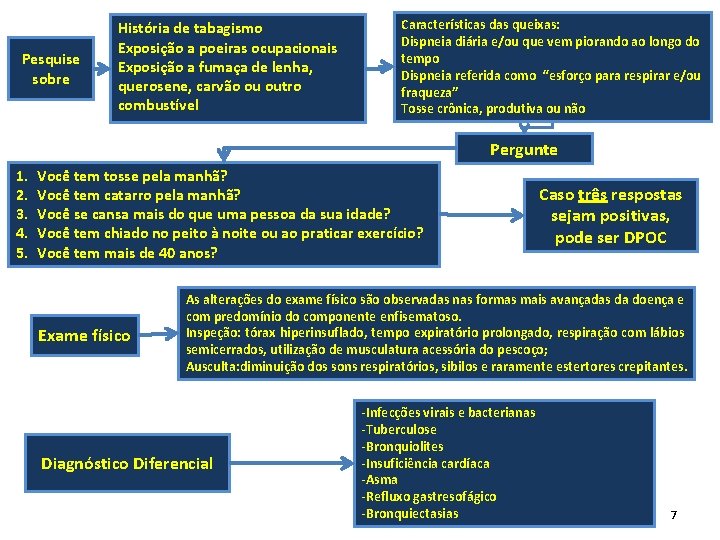
Pesquise sobre História de tabagismo Exposição a poeiras ocupacionais Exposição a fumaça de lenha, querosene, carvão ou outro combustível Características das queixas: Dispneia diária e/ou que vem piorando ao longo do tempo Dispneia referida como “esforço para respirar e/ou fraqueza” Tosse crônica, produtiva ou não Pergunte 1. 2. 3. 4. 5. Você tem tosse pela manhã? Você tem catarro pela manhã? Você se cansa mais do que uma pessoa da sua idade? Você tem chiado no peito à noite ou ao praticar exercício? Você tem mais de 40 anos? Exame físico Caso três respostas sejam positivas, pode ser DPOC As alterações do exame físico são observadas nas formas mais avançadas da doença e com predomínio do componente enfisematoso. Inspeção: tórax hiperinsuflado, tempo expiratório prolongado, respiração com lábios semicerrados, utilização de musculatura acessória do pescoço; Ausculta: diminuição dos sons respiratórios, sibilos e raramente estertores crepitantes. Diagnóstico Diferencial -Infecções virais e bacterianas -Tuberculose -Bronquiolites -Insuficiência cardíaca -Asma -Refluxo gastresofágico -Bronquiectasias 7

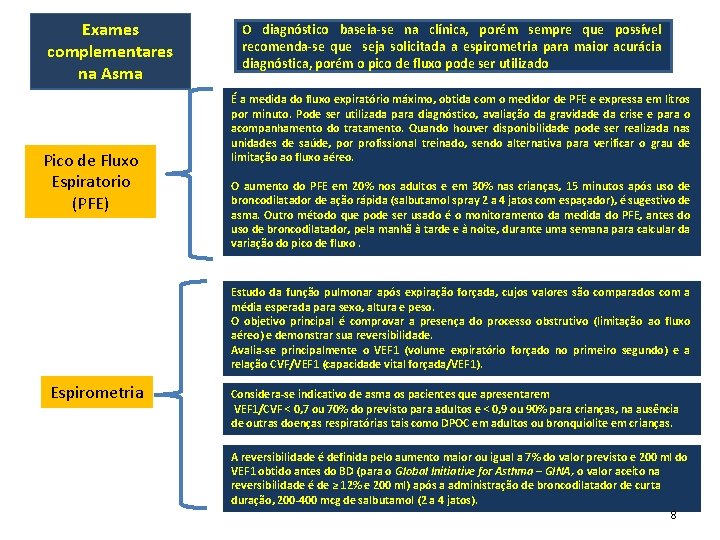
Exames complementares na Asma Pico de Fluxo Espiratorio (PFE) O diagnóstico baseia-se na clínica, porém sempre que possível recomenda-se que seja solicitada a espirometria para maior acurácia diagnóstica, porém o pico de fluxo pode ser utilizado É a medida do fluxo expiratório máximo, obtida com o medidor de PFE e expressa em litros por minuto. Pode ser utilizada para diagnóstico, avaliação da gravidade da crise e para o acompanhamento do tratamento. Quando houver disponibilidade pode ser realizada nas unidades de saúde, por profissional treinado, sendo alternativa para verificar o grau de limitação ao fluxo aéreo. O aumento do PFE em 20% nos adultos e em 30% nas crianças, 15 minutos após uso de broncodilatador de ação rápida (salbutamol spray 2 a 4 jatos com espaçador), é sugestivo de asma. Outro método que pode ser usado é o monitoramento da medida do PFE, antes do uso de broncodilatador, pela manhã à tarde e à noite, durante uma semana para calcular da variação do pico de fluxo. Estudo da função pulmonar após expiração forçada, cujos valores são comparados com a média esperada para sexo, altura e peso. O objetivo principal é comprovar a presença do processo obstrutivo (limitação ao fluxo aéreo) e demonstrar sua reversibilidade. Avalia-se principalmente o VEF 1 (volume expiratório forçado no primeiro segundo) e a relação CVF/VEF 1 (capacidade vital forçada/VEF 1). Espirometria Considera-se indicativo de asma os pacientes que apresentarem VEF 1/CVF < 0, 7 ou 70% do previsto para adultos e < 0, 9 ou 90% para crianças, na ausência de outras doenças respiratórias tais como DPOC em adultos ou bronquiolite em crianças. A reversibilidade é definida pelo aumento maior ou igual a 7% do valor previsto e 200 ml do VEF 1 obtido antes do BD (para o Global Initiative for Asthma – GINA, o valor aceito na reversibilidade é de ≥ 12% e 200 ml) após a administração de broncodilatador de curta duração, 200 -400 mcg de salbutamol (2 a 4 jatos). 8

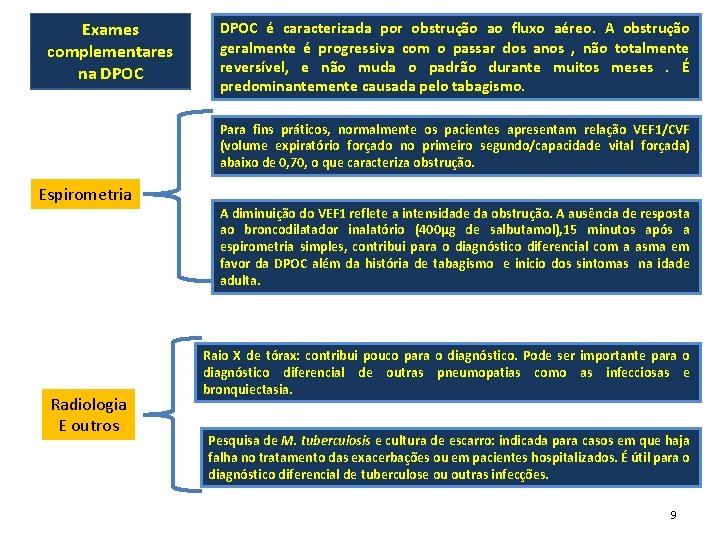
Exames complementares na DPOC é caracterizada por obstrução ao fluxo aéreo. A obstrução geralmente é progressiva com o passar dos anos , não totalmente reversível, e não muda o padrão durante muitos meses. É predominantemente causada pelo tabagismo. Para fins práticos, normalmente os pacientes apresentam relação VEF 1/CVF (volume expiratório forçado no primeiro segundo/capacidade vital forçada) abaixo de 0, 70, o que caracteriza obstrução. Espirometria Radiologia E outros A diminuição do VEF 1 reflete a intensidade da obstrução. A ausência de resposta ao broncodilatador inalatório (400μg de salbutamol), 15 minutos após a espirometria simples, contribui para o diagnóstico diferencial com a asma em favor da DPOC além da história de tabagismo e inicio dos sintomas na idade adulta. Raio X de tórax: contribui pouco para o diagnóstico. Pode ser importante para o diagnóstico diferencial de outras pneumopatias como as infecciosas e bronquiectasia. Pesquisa de M. tuberculosis e cultura de escarro: indicada para casos em que haja falha no tratamento das exacerbações ou em pacientes hospitalizados. É útil para o diagnóstico diferencial de tuberculose ou outras infecções. 9

Classificação 10

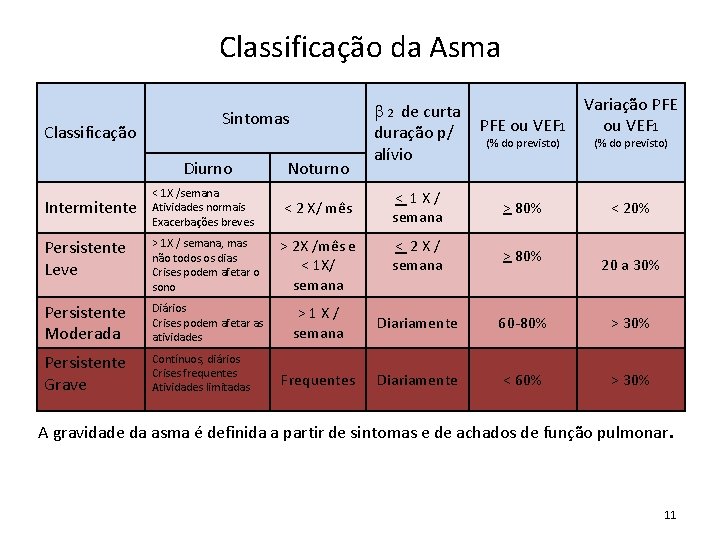
Classificação da Asma Classificação Sintomas Diurno Noturno b 2 de curta duração p/ alívio PFE ou VEF 1 Variação PFE ou VEF 1 < 1 X/ semana > 80% < 2 X/ semana > 80% (% do previsto) < 1 X /semana Atividades normais Exacerbações breves < 2 X/ mês Persistente Leve > 1 X / semana, mas não todos os dias Crises podem afetar o sono > 2 X /mês e < 1 X/ semana Persistente Moderada Diários Crises podem afetar as atividades >1 X/ semana Diariamente 60 -80% > 30% Persistente Grave Contínuos, diários Crises frequentes Atividades limitadas Frequentes Diariamente < 60% > 30% Intermitente 20 a 30% A gravidade da asma é definida a partir de sintomas e de achados de função pulmonar. 11

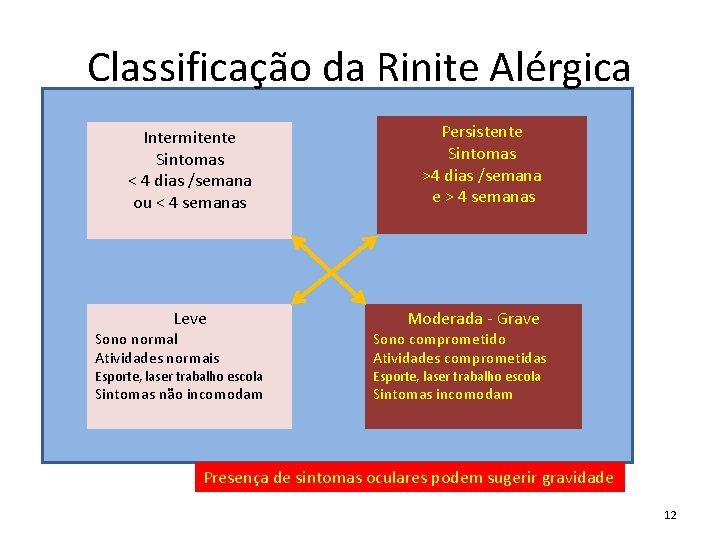
Classificação da Rinite Alérgica Intermitente Sintomas < 4 dias /semana ou < 4 semanas Leve Persistente Sintomas >4 dias /semana e > 4 semanas Moderada - Grave Sono normal Atividades normais Sono comprometido Atividades comprometidas Sintomas não incomodam Sintomas incomodam Esporte, laser trabalho escola Presença de sintomas oculares podem sugerir gravidade 12

Classificação da DPOC baseada no VEF 1 (espirometria) Classificação da gravidade da DPOC segundo GOLD Estágio 1 DPOC Leve Estágio 2 DPOC Moderada Estágio 3 DPOC Grave Estágio 4 DPOC Muito Grave VEF 1/ CVF < 0, 7 e VEF 1 > 80% do previsto / tosse crônica e expectoração VEF 1/ CVF < 0, 7 e VEF 1 entre 80 e 50% do previsto VEF 1/ CVF < 0, 7 e VEF 1 < 30% do previsto VEF 1 pós broncodilatador 13

Classificação da DPOC Avaliação da Dispneia Escala de dispneia MRC adaptada Escala Características 1 Tenho falta de ar ao realizar exercício intenso 2 Tenho falta de ar ao apressar o passo ou subir escadas ou ladeiras 3 Tenho que parar algumas vezes mesmo quando caminho no meu próprio passo ou ando mais devagar que a maioria das pessoas da minha idade 4 Preciso parar muitas vezes devido a falta ar quando caminho cerca de 100 metros ou em poucos minutos de caminhada no plano 5 Sinto tanta de ar que não saio de casa ou necessito de ajuda para me vestir 14

Tratamento 15

Objetivos do tratamento da ASMA Tratamento não medicamentoso • Controlar os sintomas • Prevenir limitação crônica ao fluxo aéreo • Permitir atividades normais (trabalho, escola e lazer) • Manter a melhor função pulmonar possível • Evitar crises, idas a serviços de emergências e hospitalizações • Reduzir a necessidade do uso de broncodilatador para alívio • Minimizar efeitos adversos dos medicamentos • Melhorar a qualidade de vida • Reduzir o risco de morte Educação em asma: • Orientação sobre manuseio da crise • Orientar sobre o uso dos inaladores • Orientar em relação ao controle de ambiente. • Recomenda-se a redução da exposição a fatores desencadeantes, incluindo alérgenos/irritantes respiratórios (tabagismo) e medicamentos (betabloqueadores, inibidores da ECA, AINH). CUIDADOS IMPORTANTES - não fume ou deixe que fumem em casa ou perto - mantenha a casa arejada -evite mofo e umidade -não varra nem espane. Limpe com pano úmido -sofás, travesseiros e colchões devem ser forrados com material impermeável -roupas e cobertores guardados ha muito tempo dever ser lavados ou expostos ao sol 16 -evite animais e plantas dentro de casa

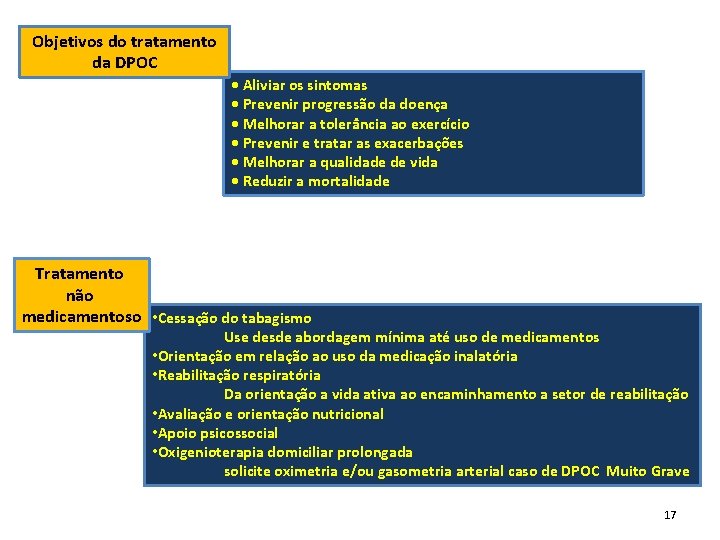
Objetivos do tratamento da DPOC • Aliviar os sintomas • Prevenir progressão da doença • Melhorar a tolerância ao exercício • Prevenir e tratar as exacerbações • Melhorar a qualidade de vida • Reduzir a mortalidade Tratamento não medicamentoso • Cessação do tabagismo Use desde abordagem mínima até uso de medicamentos • Orientação em relação ao uso da medicação inalatória • Reabilitação respiratória Da orientação a vida ativa ao encaminhamento a setor de reabilitação • Avaliação e orientação nutricional • Apoio psicossocial • Oxigenioterapia domiciliar prolongada solicite oximetria e/ou gasometria arterial caso de DPOC Muito Grave 17

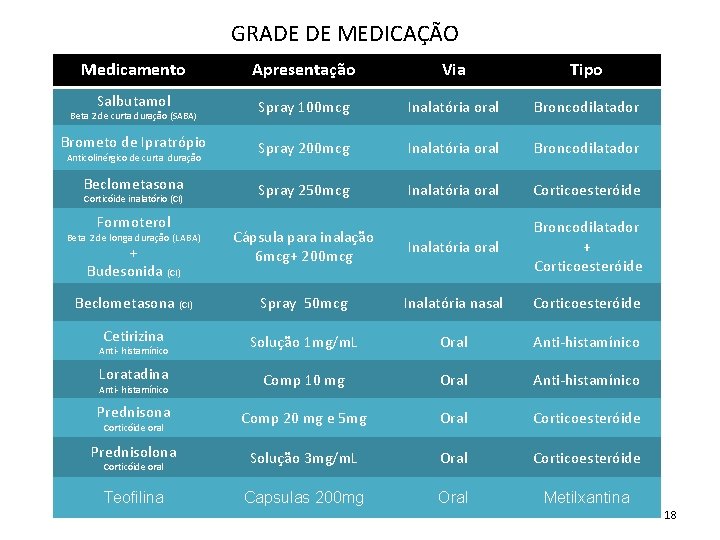
GRADE DE MEDICAÇÃO Medicamento Apresentação Via Tipo Salbutamol Spray 100 mcg Inalatória oral Broncodilatador Brometo de Ipratrópio Spray 200 mcg Inalatória oral Broncodilatador Beclometasona Spray 250 mcg Inalatória oral Corticoesteróide + Cápsula para inalação 6 mcg+ 200 mcg Inalatória oral Broncodilatador + Corticoesteróide Beclometasona (CI) Spray 50 mcg Inalatória nasal Corticoesteróide Cetirizina Solução 1 mg/m. L Oral Anti-histamínico Loratadina Comp 10 mg Oral Anti-histamínico Prednisona Comp 20 mg e 5 mg Oral Corticoesteróide Prednisolona Solução 3 mg/m. L Oral Corticoesteróide Teofilina Capsulas 200 mg Oral Metilxantina Beta 2 de curta duração (SABA) Anticolinérgico de curta duração Corticóide inalatório (CI) Formoterol Beta 2 de longa duração (LABA) Budesonida (CI) Anti- histamínico Corticóide oral 18

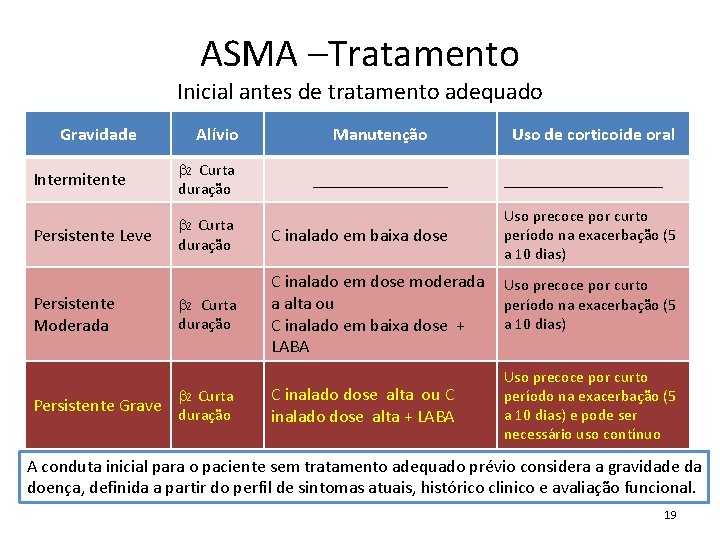
ASMA –Tratamento Inicial antes de tratamento adequado Gravidade Alívio Manutenção Intermitente b 2 Curta duração Persistente Leve b 2 Curta duração C inalado em baixa dose b 2 Curta duração C inalado em dose moderada a alta ou C inalado em baixa dose + LABA Persistente Moderada b 2 Curta Persistente Grave duração ________ C inalado dose alta ou C inalado dose alta + LABA Uso de corticoide oral __________ Uso precoce por curto período na exacerbação (5 a 10 dias) e pode ser necessário uso contínuo A conduta inicial para o paciente sem tratamento adequado prévio considera a gravidade da doença, definida a partir do perfil de sintomas atuais, histórico clinico e avaliação funcional. 19

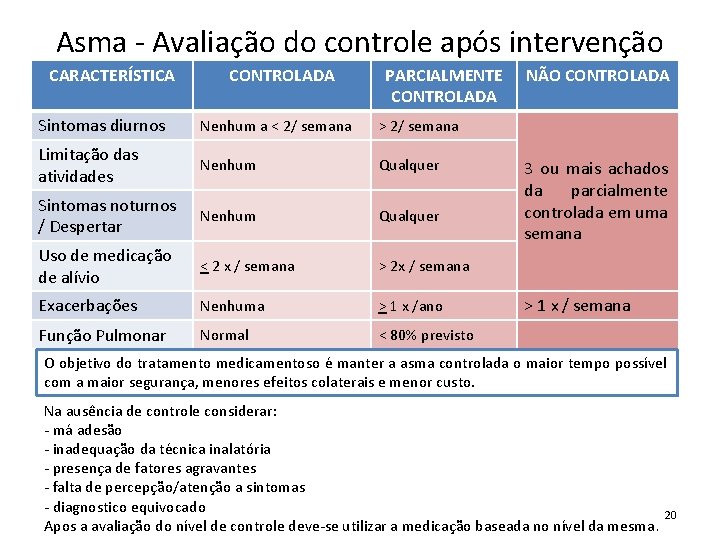
Asma - Avaliação do controle após intervenção CARACTERÍSTICA CONTROLADA PARCIALMENTE CONTROLADA Sintomas diurnos Nenhum a < 2/ semana > 2/ semana Limitação das atividades Nenhum Qualquer Sintomas noturnos / Despertar Nenhum Qualquer Uso de medicação de alívio < 2 x / semana > 2 x / semana Exacerbações Nenhuma > 1 x /ano Função Pulmonar Normal < 80% previsto NÃO CONTROLADA 3 ou mais achados da parcialmente controlada em uma semana > 1 x / semana O objetivo do tratamento medicamentoso é manter a asma controlada o maior tempo possível com a maior segurança, menores efeitos colaterais e menor custo. Na ausência de controle considerar: - má adesão - inadequação da técnica inalatória - presença de fatores agravantes - falta de percepção/atenção a sintomas - diagnostico equivocado Apos a avaliação do nível de controle deve-se utilizar a medicação baseada no nível da mesma. 20

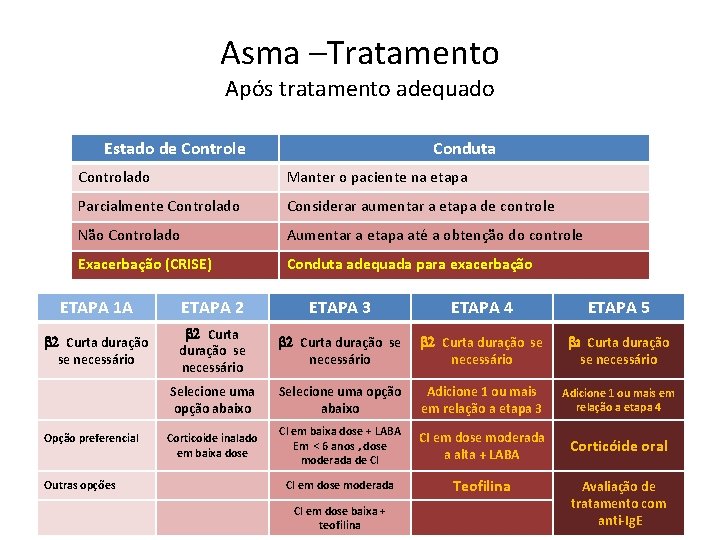
Asma –Tratamento Após tratamento adequado Estado de Controle Conduta Controlado Manter o paciente na etapa Parcialmente Controlado Considerar aumentar a etapa de controle Não Controlado Aumentar a etapa até a obtenção do controle Exacerbação (CRISE) Conduta adequada para exacerbação ETAPA 1 A ETAPA 2 ETAPA 3 ETAPA 4 ETAPA 5 2 Curta duração se necessário 2 Curta duração se necessário Selecione uma opção abaixo Adicione 1 ou mais em relação a etapa 3 Adicione 1 ou mais em relação a etapa 4 Corticoide inalado em baixa dose CI em baixa dose + LABA Em < 6 anos , dose moderada de CI CI em dose moderada a alta + LABA Corticóide oral CI em dose moderada Teofilina Opção preferencial Outras opções CI em dose baixa + teofilina Avaliação de tratamento com 21 anti-Ig. E

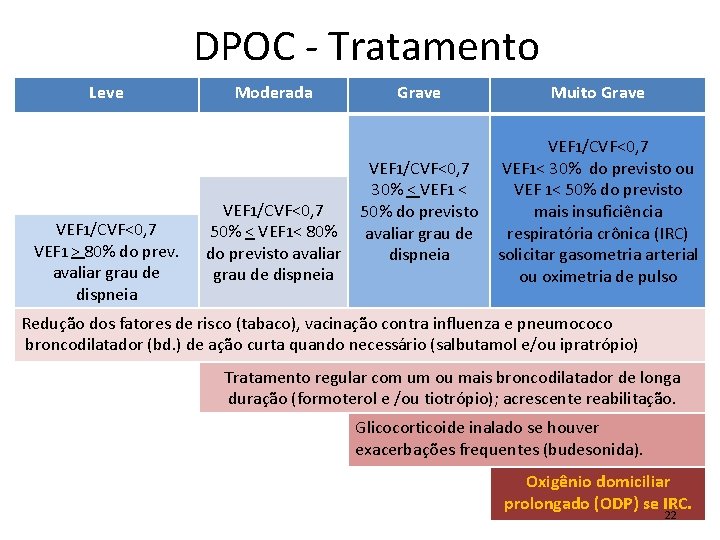
DPOC - Tratamento Leve VEF 1/CVF<0, 7 VEF 1 > 80% do prev. avaliar grau de dispneia Moderada VEF 1/CVF<0, 7 50% < VEF 1< 80% do previsto avaliar grau de dispneia Grave Muito Grave VEF 1/CVF<0, 7 30% < VEF 1 < 50% do previsto avaliar grau de dispneia VEF 1/CVF<0, 7 VEF 1< 30% do previsto ou VEF 1< 50% do previsto mais insuficiência respiratória crônica (IRC) solicitar gasometria arterial ou oximetria de pulso Redução dos fatores de risco (tabaco), vacinação contra influenza e pneumococo broncodilatador (bd. ) de ação curta quando necessário (salbutamol e/ou ipratrópio) Tratamento regular com um ou mais broncodilatador de longa duração (formoterol e /ou tiotrópio); acrescente reabilitação. Glicocorticoide inalado se houver exacerbações frequentes (budesonida). Oxigênio domiciliar prolongado (ODP) se IRC. 22

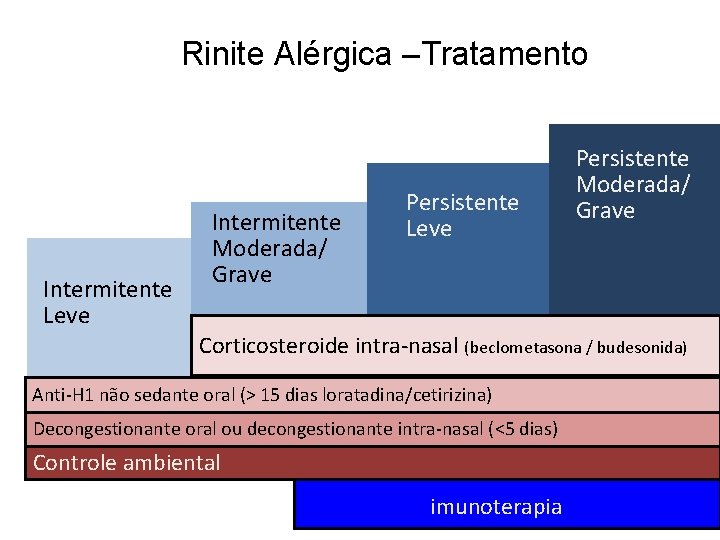
Rinite Alérgica –Tratamento Intermitente Leve Intermitente Moderada/ Grave Persistente Leve Persistente Moderada/ Grave Corticosteroide intra-nasal (beclometasona / budesonida) Anti-H 1 não sedante oral (> 15 dias loratadina/cetirizina) Decongestionante oral ou decongestionante intra-nasal (<5 dias) Controle ambiental imunoterapia

Tratamento das Exacerbações CRISES 24

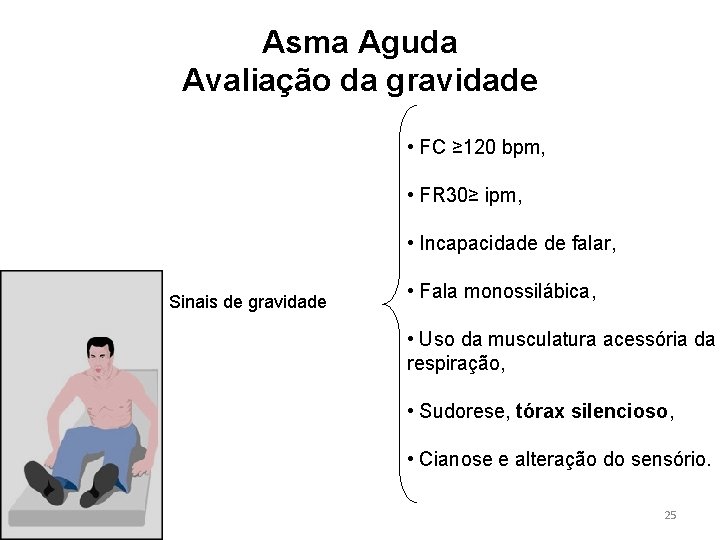
Asma Aguda Avaliação da gravidade • FC ≥ 120 bpm, • FR 30≥ ipm, • Incapacidade de falar, Sinais de gravidade • Fala monossilábica, • Uso da musculatura acessória da respiração, • Sudorese, tórax silencioso, • Cianose e alteração do sensório. 25

Asma aguda Metas do tratamento A. Manter adequada saturação de oxigênio arterial através da suplementação de Oxigênio, B. Aliviar a obstrução do fluxo aéreo através de repetidas administrações de Broncodilatadores, C. Reduzir a inflamação das vias aéreas e prevenir futuras recidivas com administração de Corticosteróides. O oxigênio B β 2 agonista C corticosteróide 26

27

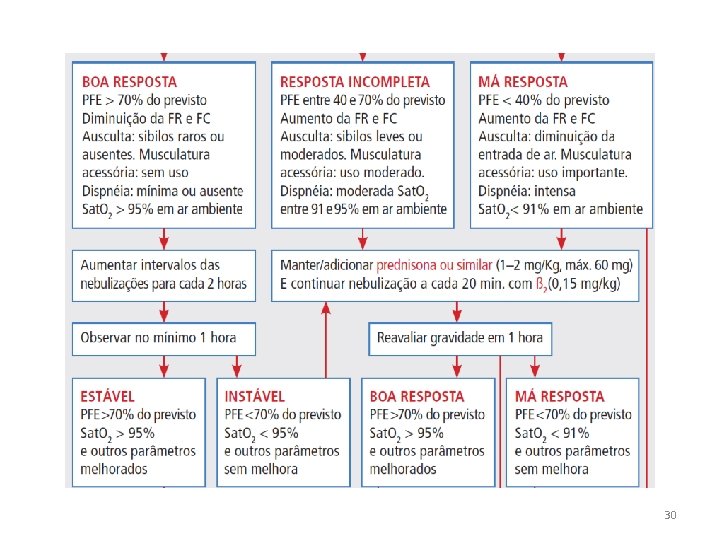
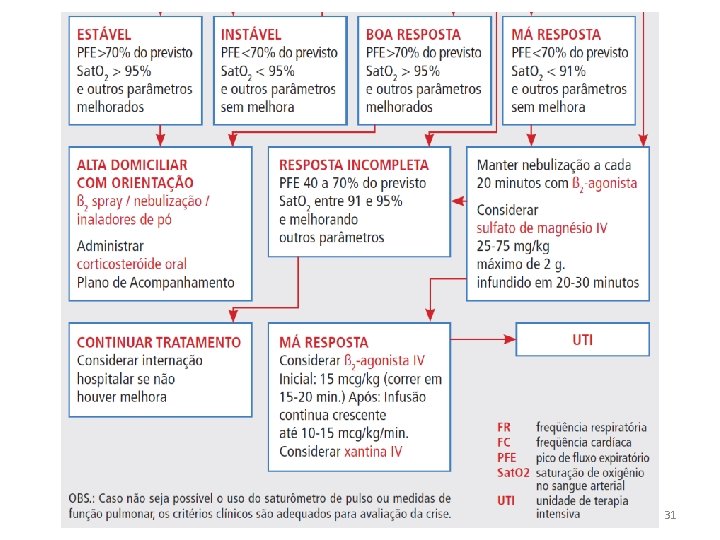
Rápida avaliação da gravidade: clínica, PFE, Sa. O 2 Não consegue falar, exaustão, cianose, rebaixamento de consciência Até três doses de 2 -agonista a cada 10 a 30 min Oxigênio 3 l/min se Sa. O 2 95% ou não disponível Cuidados intensivos Avaliar resposta com 30 minutos Boa Sem sinais de gravidade PFE > 70% Parcial Redução dos sinais de gravidade PFE 50 a 70% Alta Manter 2 via inalatória, dois a cinco jatos cada 4 h por 48 h. Prednisona, ou equivalente, 1 a 2 mg/Kg, máx 60 mg, via oral no PS e em casa por 7 a 10 dias. Ausente /pequena Persistência dos sinais de gravidade PFE 35 a 50 % Manter no PS 2 a cada 30 a 60 min até 4 h Associar ipratópio. Prednisona, ou equivalente, 60 mg Piora dos sinais de gravidade PFE < 35% Manter no PS Manter 2 a cada 30 a 60 min até 4 h Associar ipratópio e corticosteróide prednisona ou equivalente 60 mg Avaliar a resposta entre uma a quatro horas Boa Sem sinais de gravidade ou fatores de risco. PFE >70% (aceitável >50%). ALTA Continuar 2 -agonista e dose alta, orientar técnica de uso dos dispositivos. Prednisona 40 a 60 mg por sete a 10 dias. Referir ao especialista. Parcial ou não resposta Sinais de gravidade ou asma de risco. PFE <70%. INTERNAR Dose dos medicamentos Aerosol dosimetrado (AD) + espaçador de grande volume 2 -agonista – cinco jatos; ipratrópio – três jatos Nebulizador de jato – soro fisiológico 3 a 5 ml, oxigênio 6 L/min, máscara bem adaptada à face 2 -agonista – 2, 5 mg(10 gotas); ipratrópio – 250 g (20 gotas). Pacientes graves podem beneficiar-se com o dobro da 28 dose usual.

29

30

31

DPOC Definição de exacerbação “Um evento agudo caracterizado pela piora dos sintomas respiratórios do paciente além da variação normal do dia a dia e que necessita de uma modificação na medicação utilizada até então. ” © 2013 Global Initiative for Chronic Obstructive Lung Disease 32

DPOC Exacerbação § A causa mais comum são as infecções do trato respiratório superior e infecções da árvore traqueobrônquica. § Diagnóstico se baseia exclusivamente na apresentação clínica do paciente com queixa de uma alteração aguda dos sintomas que é além da variação esperada do dia a dia. § O objetivo do tratamento é minimizar o impacto da exacerbação atual e prevenir exacerbações subsequentes. © 2013 Global Initiative for Chronic Obstructive Lung Disease 33

DPOC - Avaliação da Exacerbação Radiografia de tórax: excluir diagnósticos alternativos. ECG: pode ajudar no diagnostico de problemas cardíacos coexistentes. Hemograma: identificar policitemia, anemia ou sangramento. Escarro Purulento durante uma exacerbação: indicação para iniciar tratamento empírico com antibiótico. Testes bioquímicos: detectar distúrbios eletrolíticos, diabetes. © 2013 Global Initiative for Chronic Obstructive Lung Disease 34

DPOC - Tratemento da Exacerbação Broncodilatores: salbutamol/fenoterol 2 jatos por aerossol com espaçador ou 8 - 10 gotas (2, 5 mg) em 2 m. L solução salina no nebulizador a jato a cada 4 - 6 horas ; brometo de ipratrópio 2 a 3 jatos por aerossol com espaçador ou 20 - 40 gotas (250 - 500 g) em 2 m. L solução salina no nebulizador a jato a cada 4 - 6 horas Oxigênio: titular o fluxo para corrigir a hipoxemia do paciente com o objetivo de atingir saturação entre 88 -92%. Corticosteroides sistêmicos: Uma dose de 30 -40 mg de prednisolona em dose única ao dia por 10 -14 dias é recomendada. Antibióticos: amoxicilina/azitromicina/levofloxacin* por 10 a 14 dias. 35

DPOC - Tratemento da Exacerbação Antibióticos: devem ser administrados sempre que houver: § Aumento da dispneia; § Aumento do volume da secreção pulmonar e/ou aumento da purulência do escarro. © 2013 Global Initiative for Chronic Obstructive Lung Disease 36

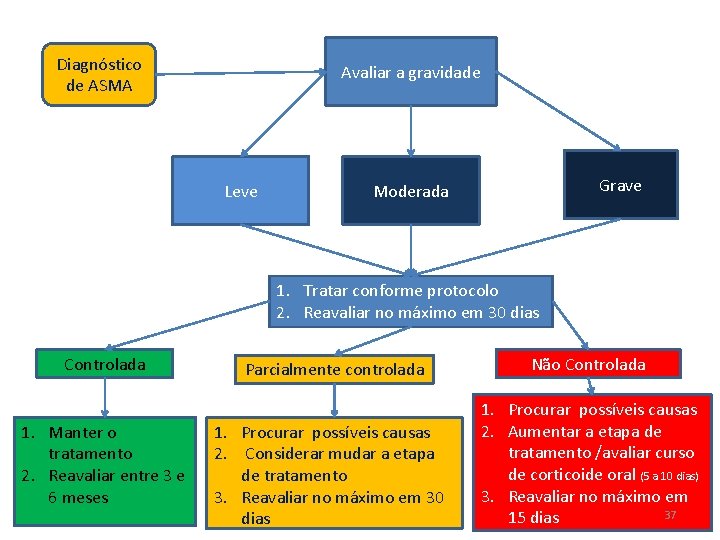
Diagnóstico de ASMA Avaliar a gravidade Leve Grave Moderada 1. Tratar conforme protocolo 2. Reavaliar no máximo em 30 dias Controlada 1. Manter o tratamento 2. Reavaliar entre 3 e 6 meses Parcialmente controlada 1. Procurar possíveis causas 2. Considerar mudar a etapa de tratamento 3. Reavaliar no máximo em 30 dias Não Controlada 1. Procurar possíveis causas 2. Aumentar a etapa de tratamento /avaliar curso de corticoide oral (5 a 10 dias) 3. Reavaliar no máximo em 37 15 dias

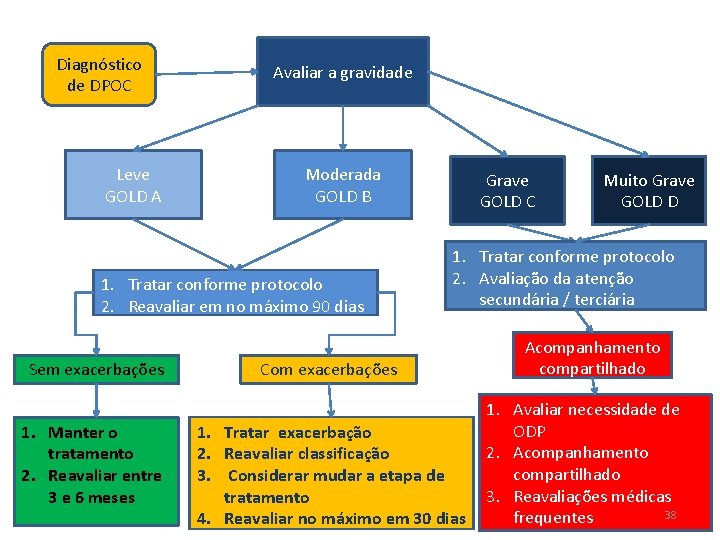
Diagnóstico de DPOC Leve GOLD A Avaliar a gravidade Moderada GOLD B 1. Tratar conforme protocolo 2. Reavaliar em no máximo 90 dias Sem exacerbações 1. Manter o tratamento 2. Reavaliar entre 3 e 6 meses Grave GOLD C Muito Grave GOLD D 1. Tratar conforme protocolo 2. Avaliação da atenção secundária / terciária Com exacerbações 1. Tratar exacerbação 2. Reavaliar classificação 3. Considerar mudar a etapa de tratamento 4. Reavaliar no máximo em 30 dias Acompanhamento compartilhado 1. Avaliar necessidade de ODP 2. Acompanhamento compartilhado 3. Reavaliações médicas 38 frequentes

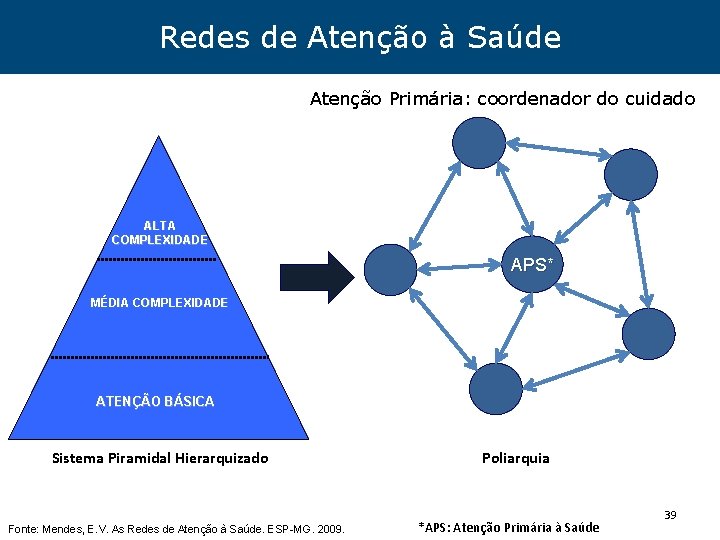
Redes de Atenção à Saúde Atenção Primária: coordenador do cuidado ALTA COMPLEXIDADE APS* MÉDIA COMPLEXIDADE ATENÇÃO BÁSICA Sistema Piramidal Hierarquizado Fonte: Mendes, E. V. As Redes de Atenção à Saúde. ESP-MG. 2009. Poliarquia *APS: Atenção Primária à Saúde 39

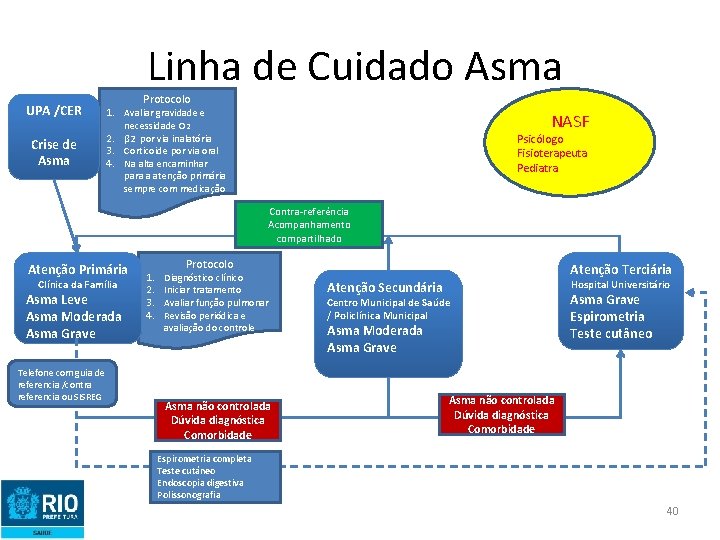
Linha de Cuidado Asma UPA /CER Crise de Asma Protocolo 1. Avaliar gravidade e necessidade O 2 2. β 2 por via inalatória 3. Corticoide por via oral 4. Na alta encaminhar para a atenção primária sempre com medicação NASF Psicólogo Fisioterapeuta Pediatra Contra-referência Acompanhamento compartilhado Atenção Primária Clínica da Família Asma Leve Asma Moderada Asma Grave Telefone com guia de referencia /contra referencia ou SISREG 1. 2. 3. 4. Protocolo Diagnóstico clínico Iniciar tratamento Avaliar função pulmonar Revisão periódica e avaliação do controle Asma não controlada Dúvida diagnóstica Comorbidade Atenção Terciária Hospital Universitário Atenção Secundária Centro Municipal de Saúde / Policlínica Municipal Asma Moderada Asma Grave Espirometria Teste cutâneo Asma não controlada Dúvida diagnóstica Comorbidade Espirometria completa Teste cutâneo Endoscopia digestiva Polissonografia 40

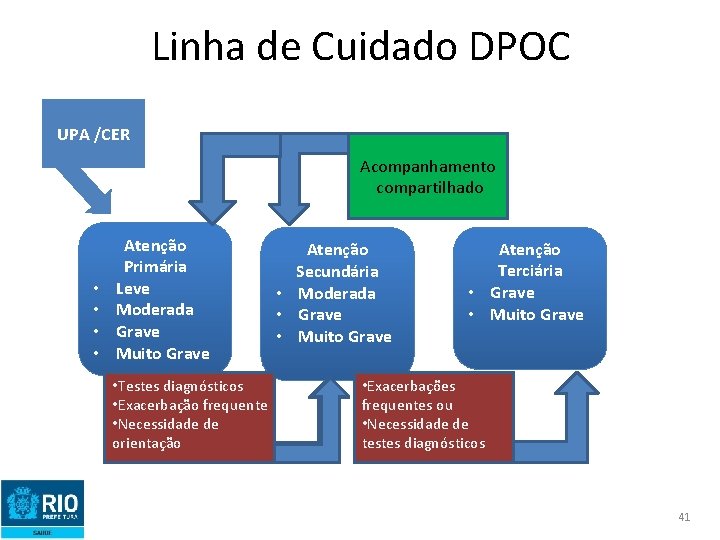
Linha de Cuidado DPOC UPA /CER Acompanhamento compartilhado • • Atenção Primária Leve Moderada Grave Muito Grave • Testes diagnósticos • Exacerbação frequente • Necessidade de orientação Atenção Secundária • Moderada • Grave • Muito Grave Atenção Terciária • Grave • Muito Grave • Exacerbações frequentes ou • Necessidade de testes diagnósticos 41

Referências bibliográficas Doenças respiratórias crônicas / Ministério da Saúde, Secretaria de Atenção à Saúde, Departamento de Atenção Básica. – Brasília : Ministério da Saúde, 2010. 160 p. : il. – (Série A. Normas e Manuais Técnicos) (Cadernos de Atenção Básica, n. 25) (http: //bvsms. saude. gov. br/bvs/publicacoes/doencas_respiratorias_cronicas. pdf) IV Diretrizes Brasileiras para o Manejo da Asma - J Bras Pneumol. 2006; 32(Supl 7): S 447 -S 474 (http: //www. sbpt. org. br/downloads/arquivos/COM_ASMA/SBPT_DIRETRIZES_MANEJO_AS MA_SBPT_2012. pdf) II Consenso Brasileiro de DPOC - - J Bras Pneumol. 2004; 30(Supl 5): S 1 - 40 (http: //www. jornaldepneumologia. com. br/PDF/Suple_124_40_DPOC_COMPLETO_FINALim presso. pdf) III Consenso Brasileiro sobre Rinites 2012 - Rev. bras. alerg. Imunopatol. – Vol. 29, Nº 1 (http: //www. aborlccf. org. br/image. Bank/CONSENSO_SOBRE_RINITE_-SP-2013 -04. PDF) http: //www. goldcopd. org/other-resources-gold-teaching-slide-set. html 42