SMERNICE U LEENJU BOLA Prof dr Jovan Popovi

SMERNICE U LEČENJU BOLA Prof. dr Jovan Popović

• Bol je neprijatan čulni i emotivni doživljaj povezan sa oštećenjem tkiva. • Bolni impulsi se moduliraju u kortikalnim centrima pod uticajem emocionalnih, kognitivnih, psihičkih i drugih činilaca.

1. Nociceptivan bol posledica stimulacije nervnih završetaka (nociceptora) u koži i dubokim tkivima (mehanička, hemijska, zapaljenje) • traume • opekotine • prelomi • apendicitis • ishemija miokarda • kolike (površinski, dubinski, somatski, visceralni)

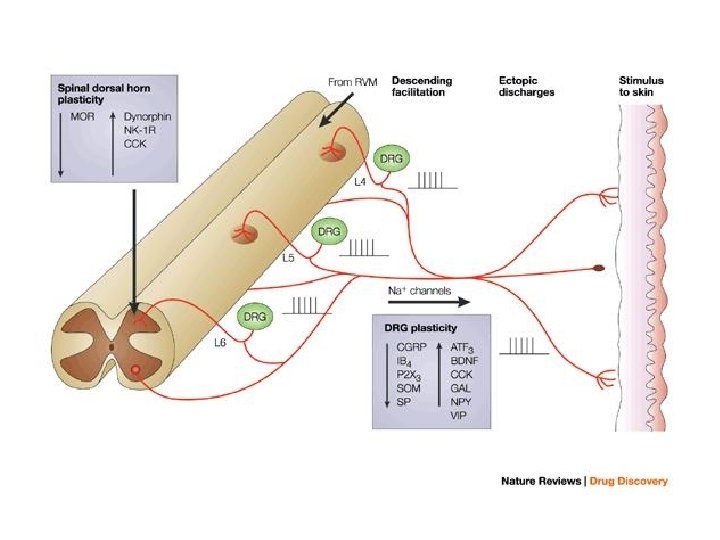
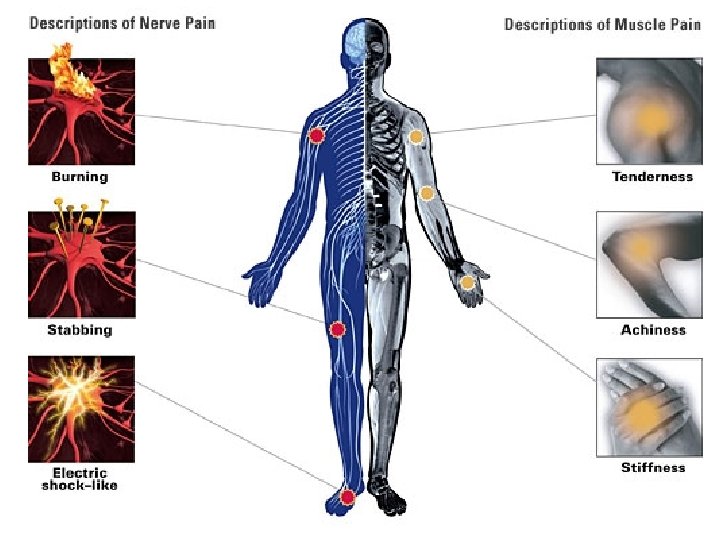
2. Neuropatski bol posledica oštećenja ili disfunkcije delova nervnog sistema (periferni i centralni) • poznatog uzroka • karakter žarenja, probadanja, sevanja, neugodnosti, znojenja, toplote, hladnoće • neurološki ispadi (senzorni ili motorni) • slab odgovor na NSAR

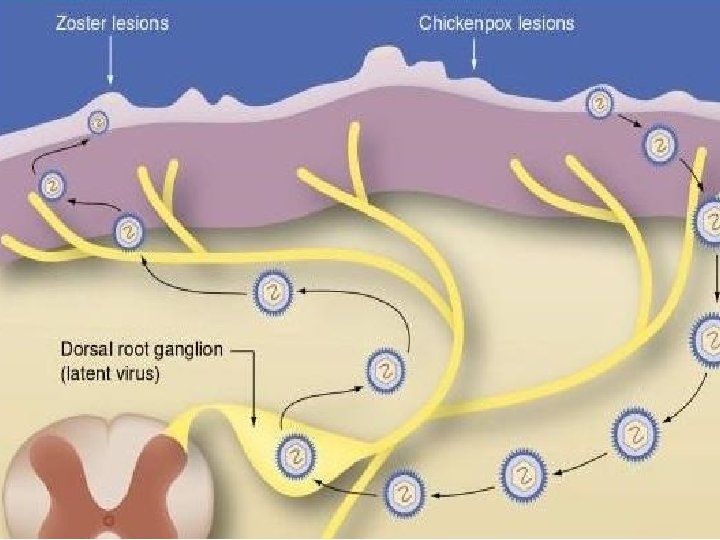
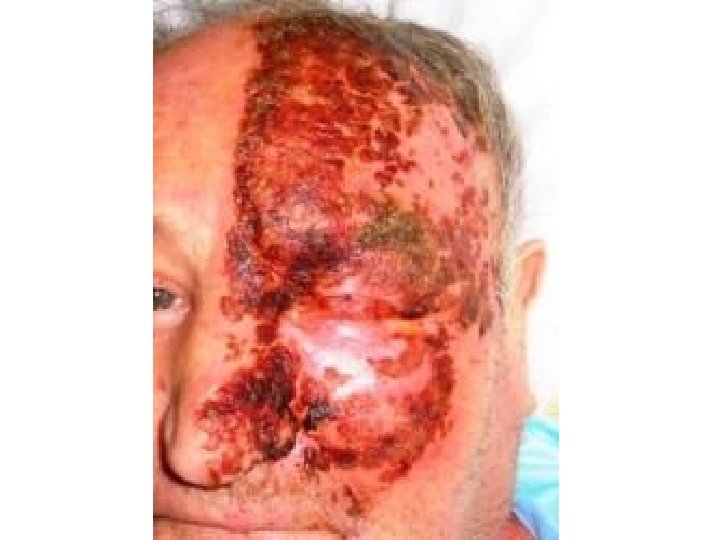
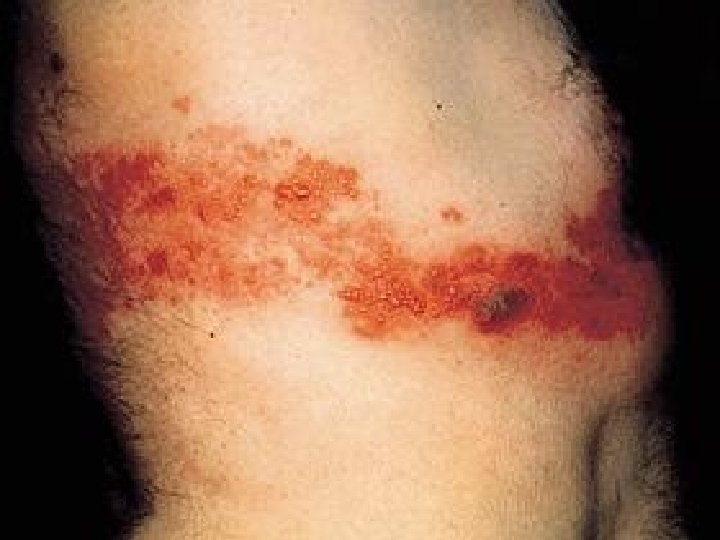
Periferni neuropatski bol • oštećenje perifernih živaca (tumor, hiruški zahvati, trauma, dijabetes, hemoterapija, radioterapija) • postherpetična neuralgija • neurolagija trigeminusa Centralni neuropatski bol • promene na mozgu i kičmenoj moždini (talamički bol kod moždanog udara, fantomski bol)

Akutni bol • naglo i direktno povezan sa oštećenjem tkiva (ozlede, upale, pritisak, vazospazam, kolike), najjači u početku Hronični bol • kontinuirano traje ili se ponavlja u određenim razmacima ili prilikama (pokreti, položaj tela, gutanje) Maligni bol • prati maligne bolesti, po intenzitetu jak i vrlo jak

Najčešći uzroci hroničnog nemalignog bola • osteoartritis • radikulopatija • fibromialgije • spondilartropatije • mišićnofascijalni bol • periferna neuropatija • temporomandibularna disfunkcija • postherpetička neuralgija • glavobolje (migrena, hipertenzija)

Lečenje bola Nemedikamentozne mere • fizički postupci (toplota, hladni oblozi, imobilizacija) • psihološke / psihijatrijske mere • radioterapija • sprovodna analgezija • hirurške mere (dekompresija, neurotomija)

Smernice za medikamentozno lečenje akutnog bola 1. Najčešće blag do umeren bol - neopioidni analgetik (NSAR ili paracetamol) 2. Nezadovoljavajuće pod 1. ili jak ili vrlo jak bol (najčešće visceralni: pankreatitis, plućna embolija, infarkt miokarda ili politrauma) - u terapiju dodati ili lečenje odmah započeti opioidnim analgetikom umereno jak bol: blagi opioid vrlo jak bol: jaki opioid (morfin zlatni standard – sledeća tabela) - doziranje može jedino ovde prema potrebi, a za akutni bol tokom određenog perioda - kontinuirano
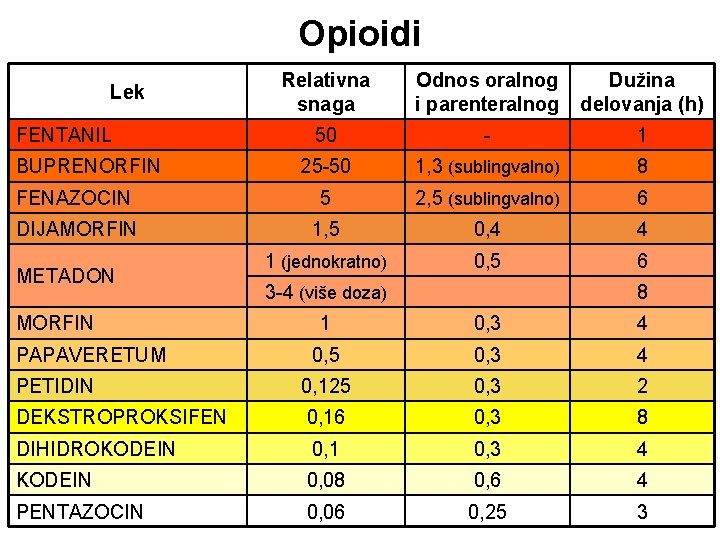
Opioidi Relativna snaga Odnos oralnog i parenteralnog Dužina delovanja (h) 50 - 1 25 -50 1, 3 (sublingvalno) 8 FENAZOCIN 5 2, 5 (sublingvalno) 6 DIJAMORFIN 1, 5 0, 4 4 1 (jednokratno) 0, 5 6 Lek FENTANIL BUPRENORFIN METADON MORFIN 3 -4 (više doza) 8 1 0, 3 4 0, 5 0, 3 4 PETIDIN 0, 125 0, 3 2 DEKSTROPROKSIFEN 0, 16 0, 3 8 DIHIDROKODEIN 0, 1 0, 3 4 KODEIN 0, 08 0, 6 4 PENTAZOCIN 0, 06 0, 25 3 PAPAVERETUM


• Bolesnicima koji uzimaju opioide istovremeno treba propisati antiemetike i laksative. • Ima mnogo vrsta bolova na koje opioidi ne deluju (oštećenje živaca, psihogeni bol) – tu primeniti pomoćne lekove. • Bolesnici koji uzimaju opioide dugog dejstva za jak iznenadni bol treba da uzmu dozu opioida brzog dejstva. • Lekove bi trebalo uzimati oralno kad god je to moguće.

Smernice za lečenje hroničnog bola • što pre početi terapiju • ciljevi – – – smanjiti bol obnoviti funkciju omogućiti spavanje smanjiti stres povratak na posao • principi – – titrirati dozu kombinovati opioide sa NSAR i paracetamolom primeniti nemedikamentozne mere primeniti pomoćne i etiološke lekove
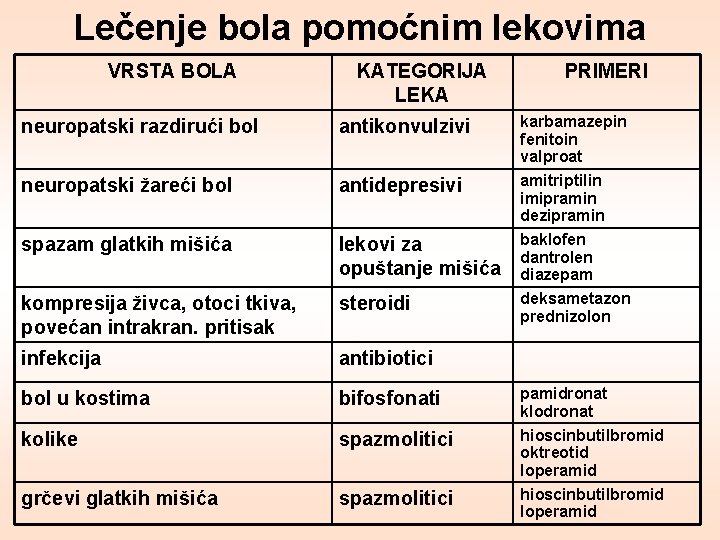
Lečenje bola pomoćnim lekovima VRSTA BOLA KATEGORIJA LEKA PRIMERI neuropatski razdirući bol antikonvulzivi karbamazepin fenitoin valproat neuropatski žareći bol antidepresivi amitriptilin imipramin dezipramin spazam glatkih mišića lekovi za opuštanje mišića baklofen dantrolen diazepam kompresija živca, otoci tkiva, povećan intrakran. pritisak steroidi deksametazon prednizolon infekcija antibiotici bol u kostima bifosfonati pamidronat klodronat kolike spazmolitici hioscinbutilbromid oktreotid loperamid grčevi glatkih mišića spazmolitici hioscinbutilbromid loperamid
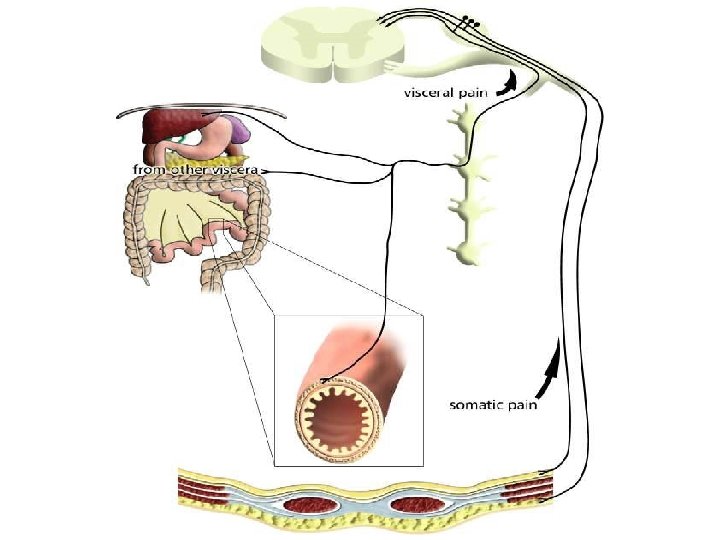
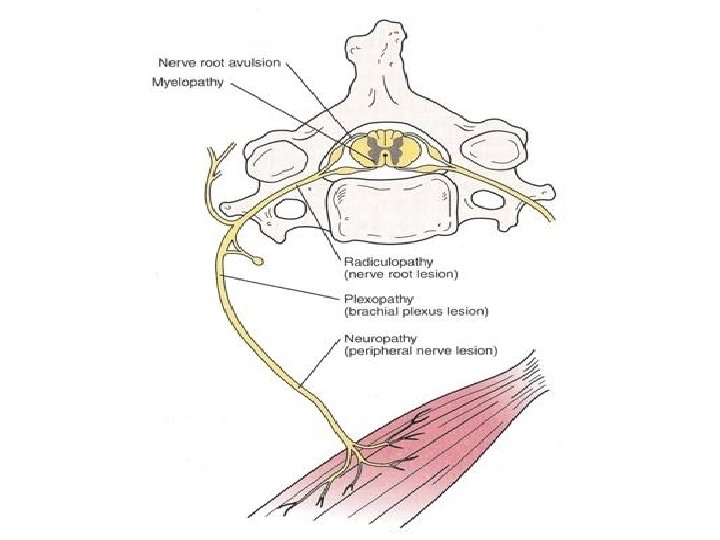
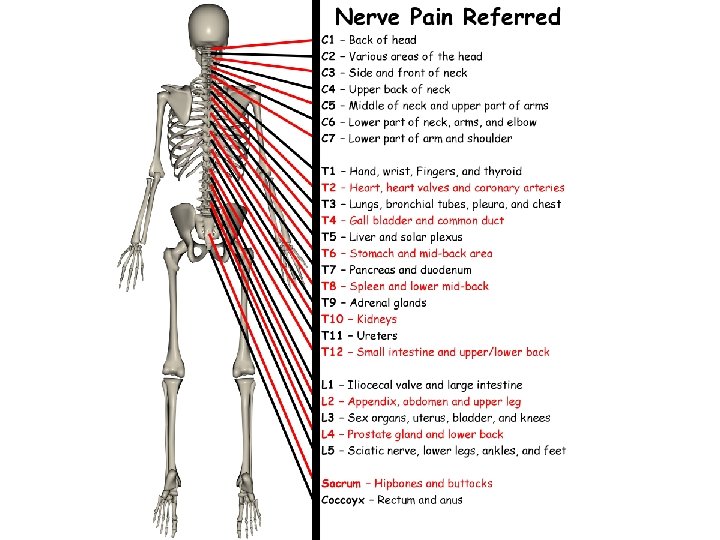

Terapija pojedinih vrsta bola Nociceptivni – površinski somatski • toplota / led • vlažni oblozi • lokalni NSAR • paracetamol • NSAR • lokalni anestetici • opioidi • radioterapija
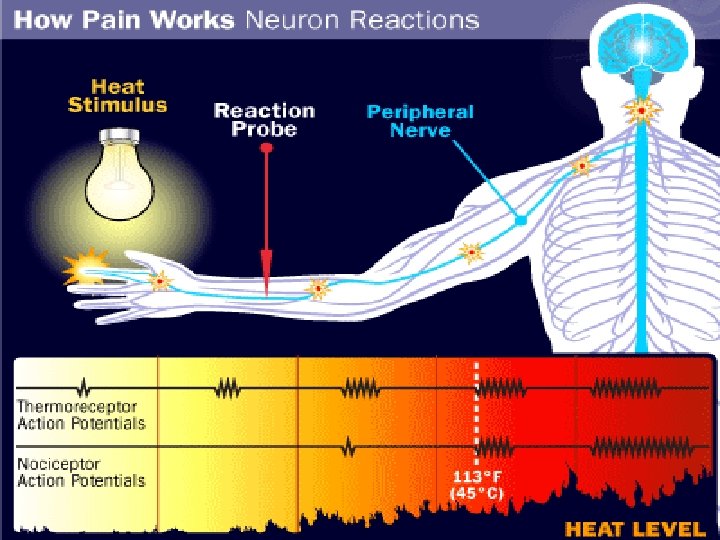


Nociceptivni – dubinski somatski • imobilizacija • toplota / led • kortikosteroidi • paracetamol • NSAR • opioidi • radioterapija

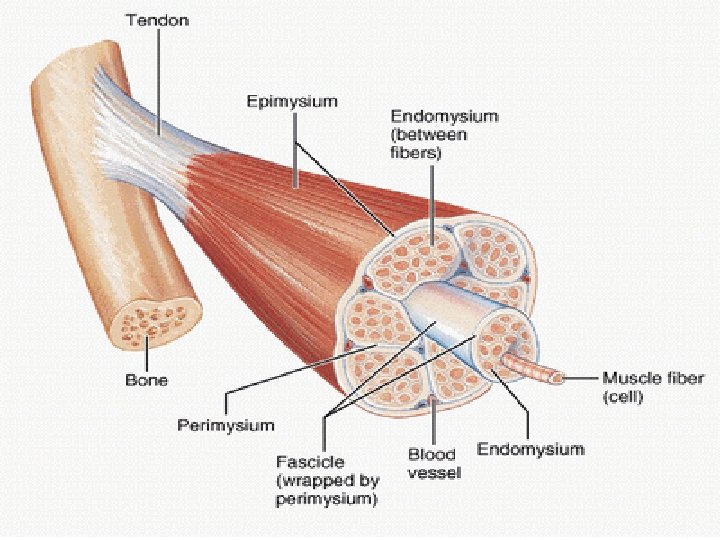
Nociceptivni – skeletni mišići • imobilizacija • toplota / led • masaža • dijazepam • NSAR • baklofen • klonazepam • dantrolen • opioidi
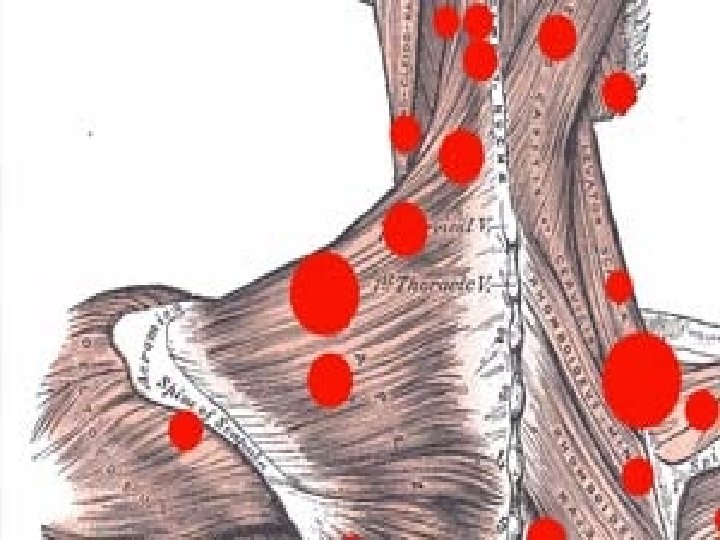
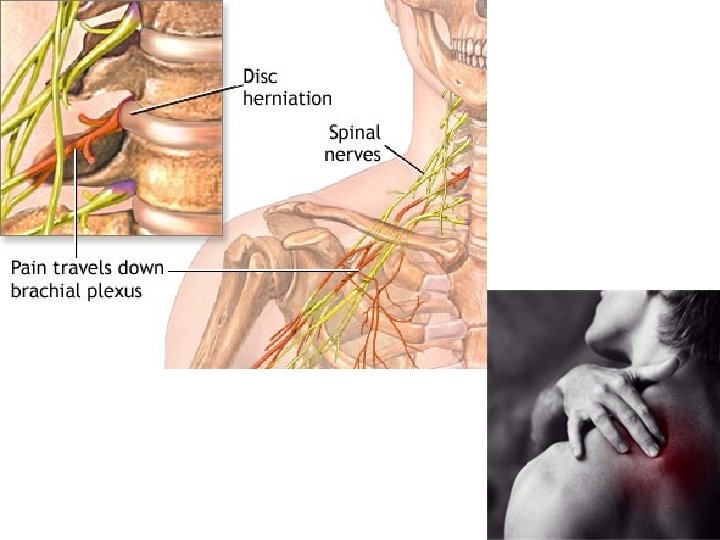
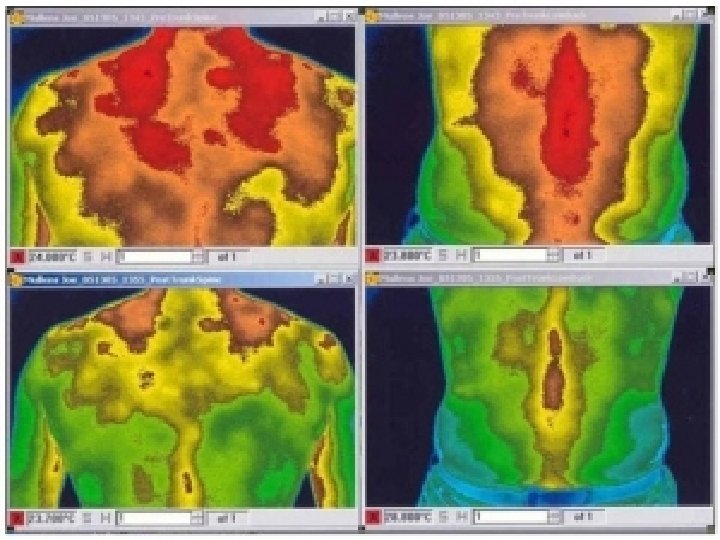

Nociceptivni – visceralni - kolike • spazmolitici • toplota / led • NSAR • nifedipin • opioidi Nociceptivni – visceralni - trajni • paracetamol • kortikosteroidi • opioidi
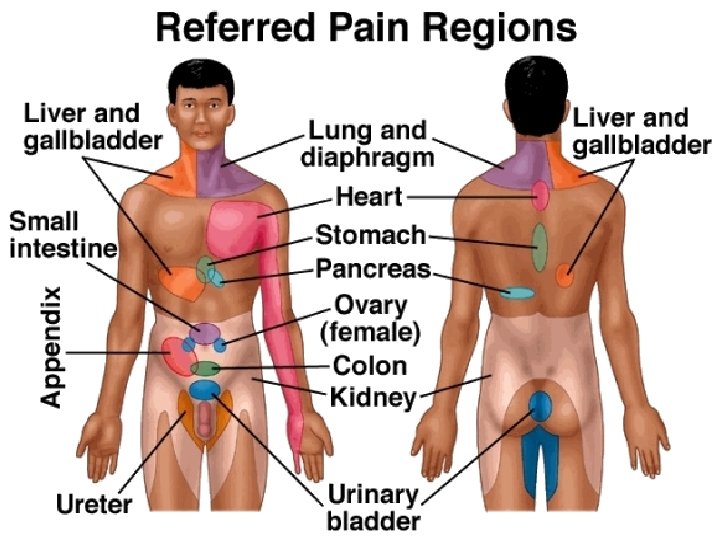
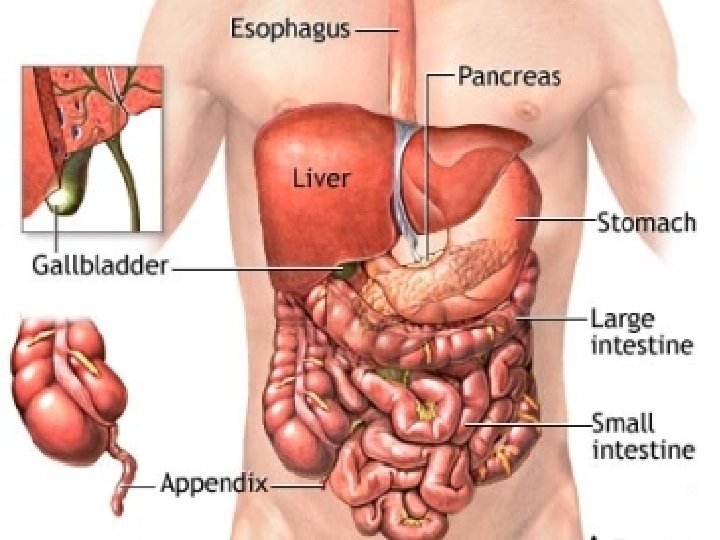
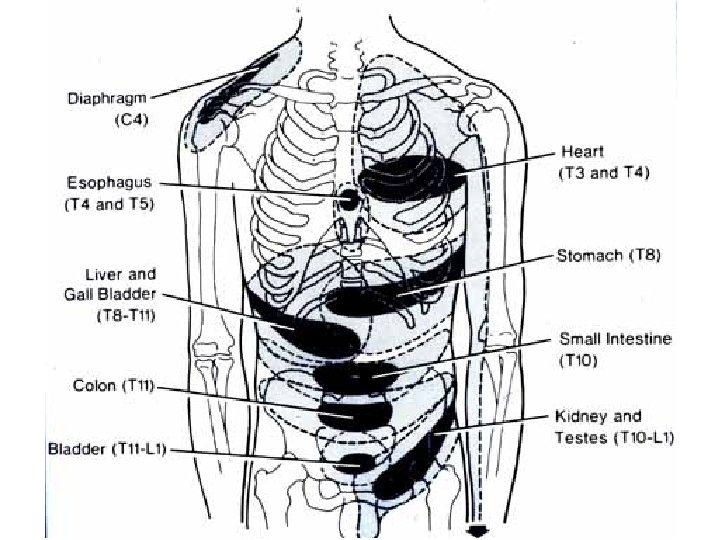
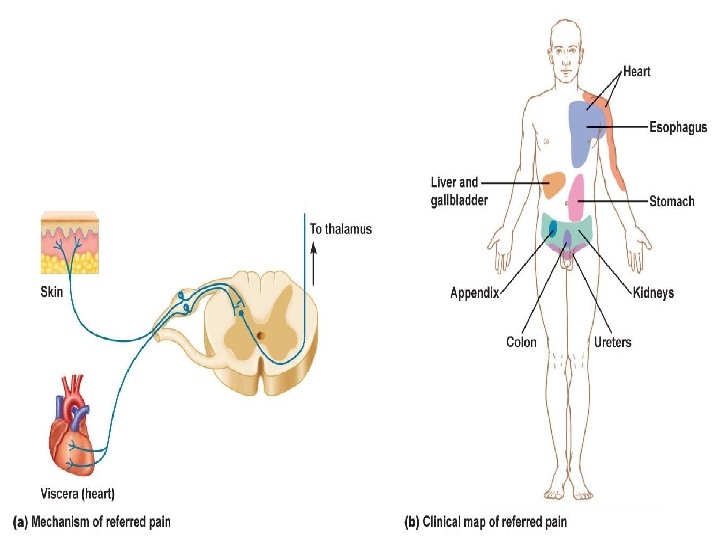
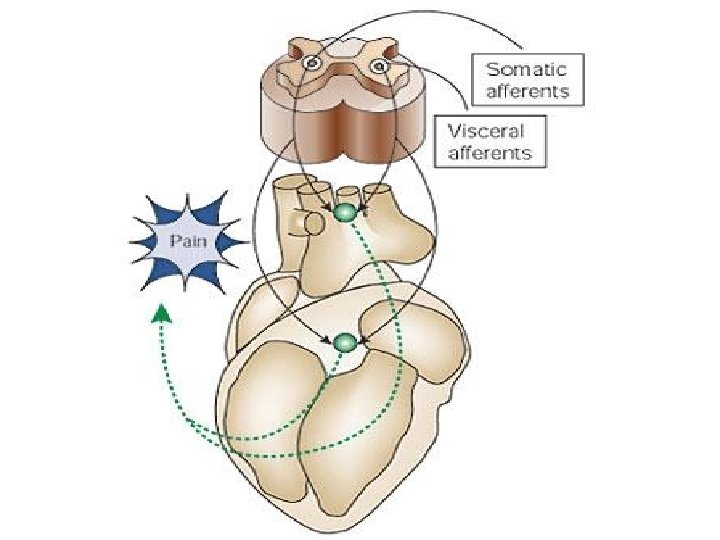
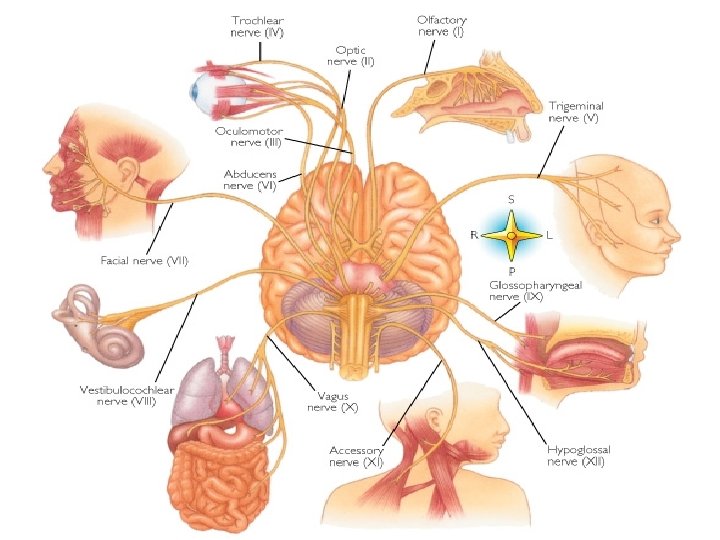

Neuropatski • paracetamol • NSAR • opioidi • antiaritmici • antiepileptici • kortikosteroidi intraspinalno • klonidin • blokada živaca • ketamin • gabapentin • triciklični antidepresivi

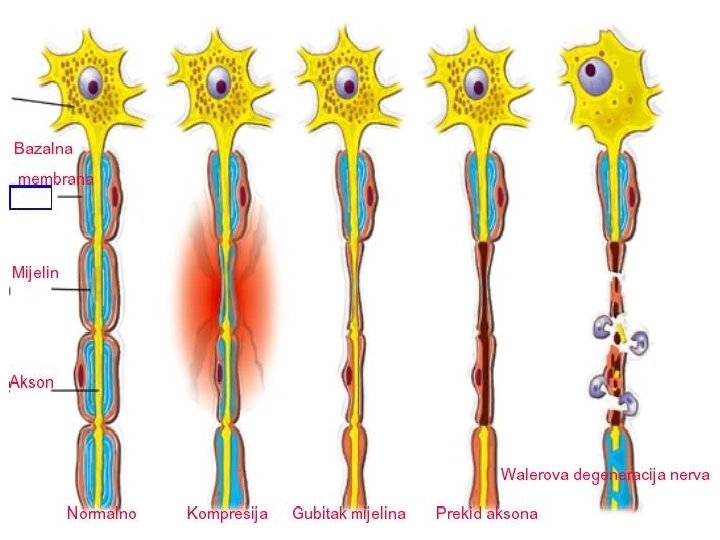
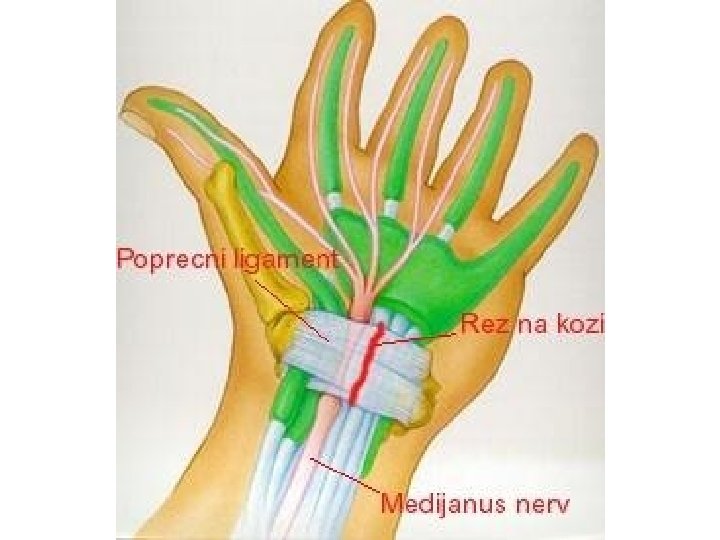
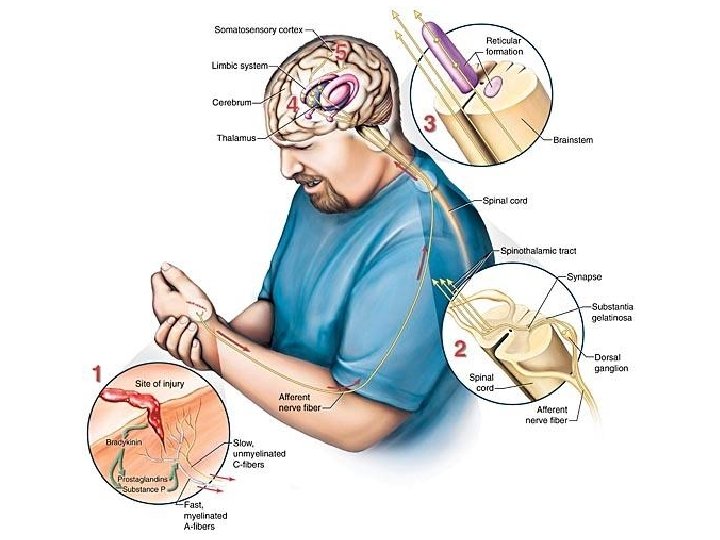
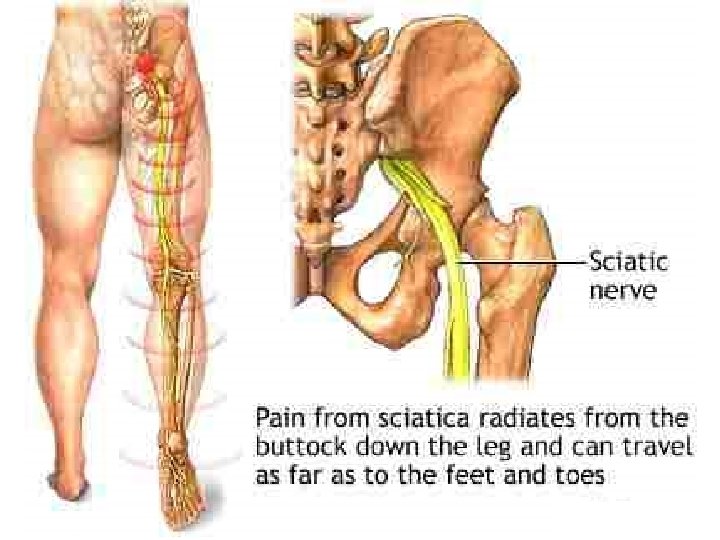
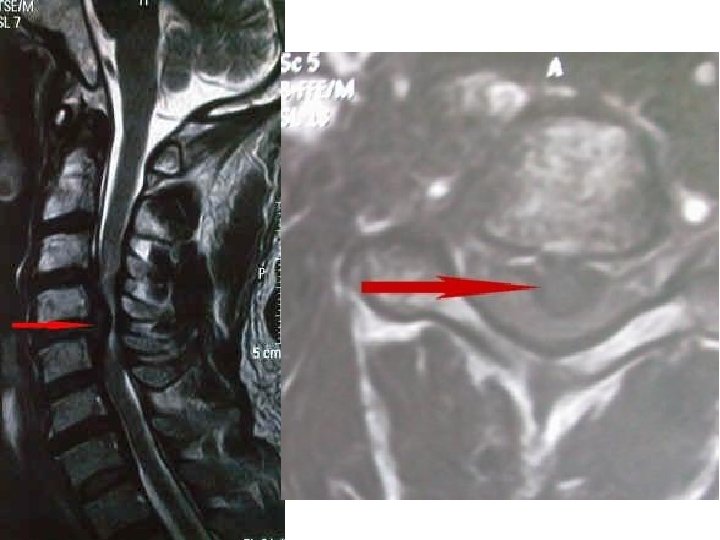
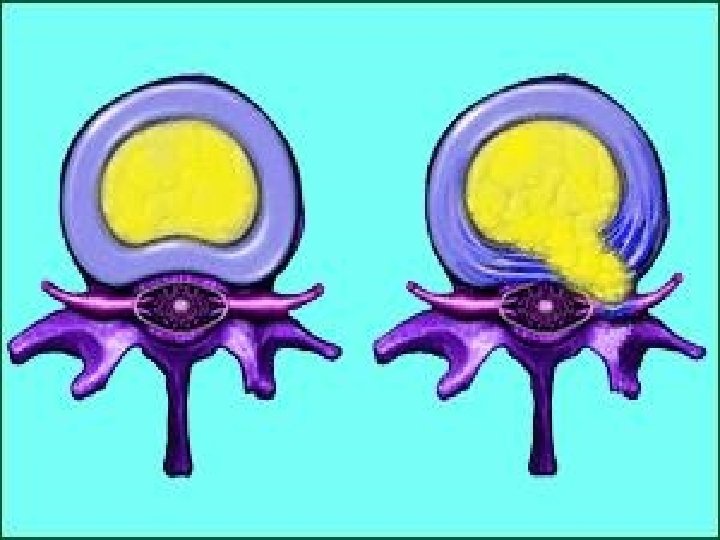
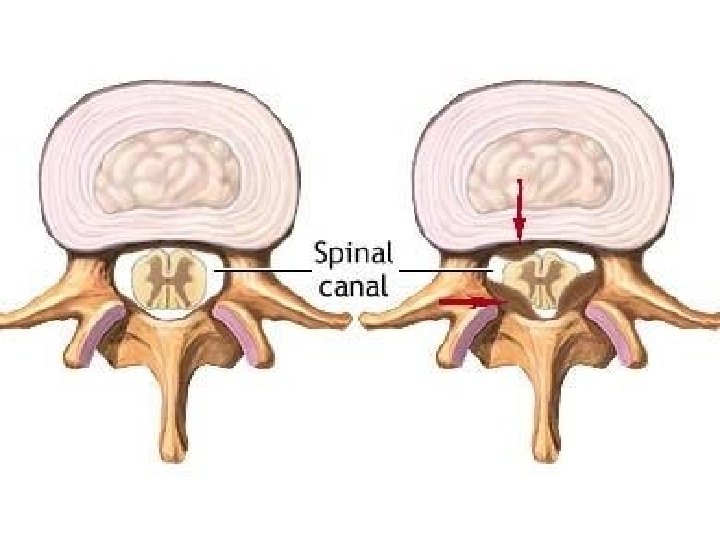
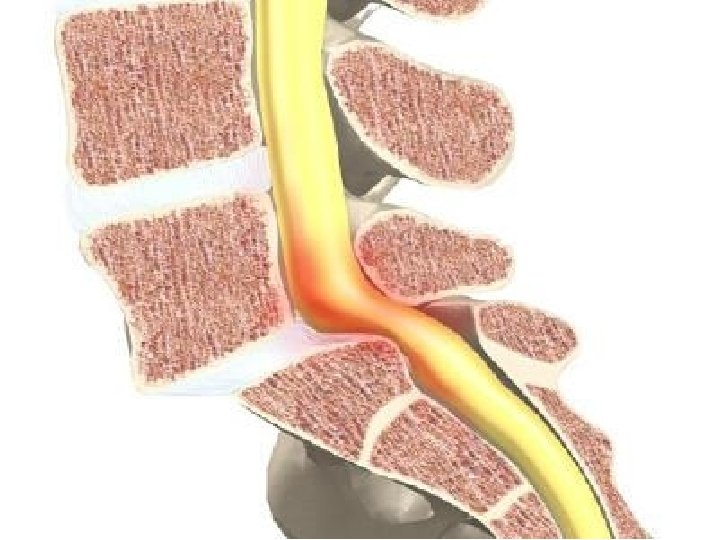
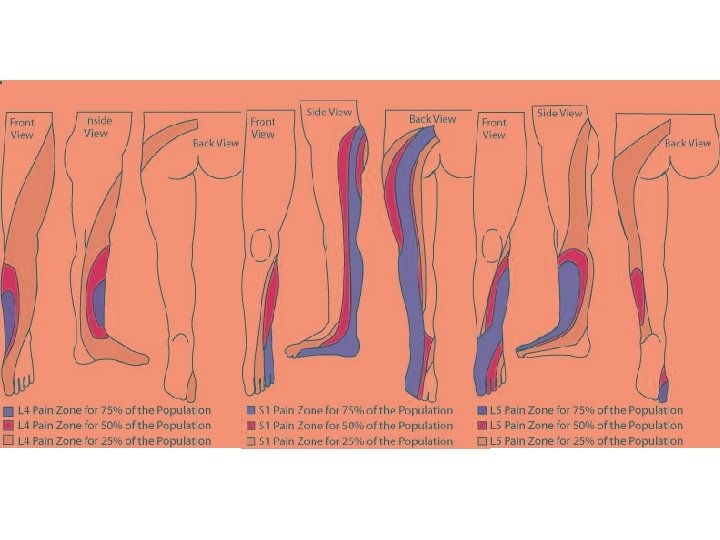
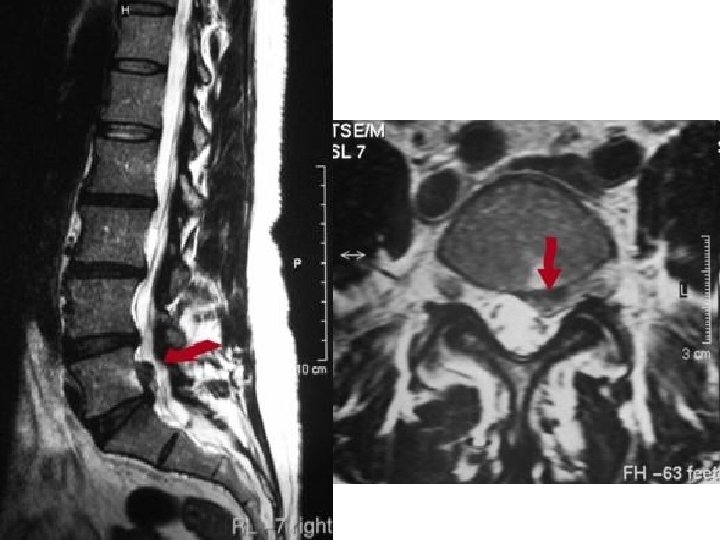
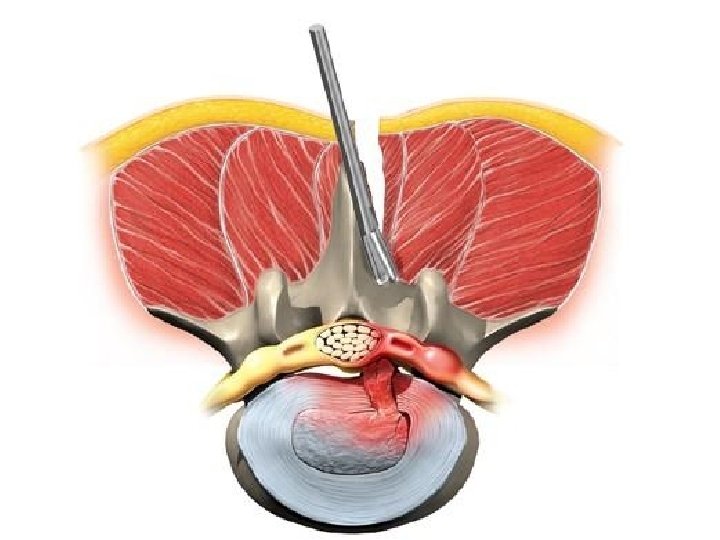

Terapijske smernice za lečenje malignog bola • 5 miliona bolesnika u svetu sa karcinomom ima jake bolove • samo 30% dobija adekvatnu analgetičku terapiju • moguće uspešno lečenje > 97% svih bolova • glavni pokazatelj uspešnosti lečenja malignog bola = potrošnja opijata (prema kojoj Srbija daleko ispod proseka)
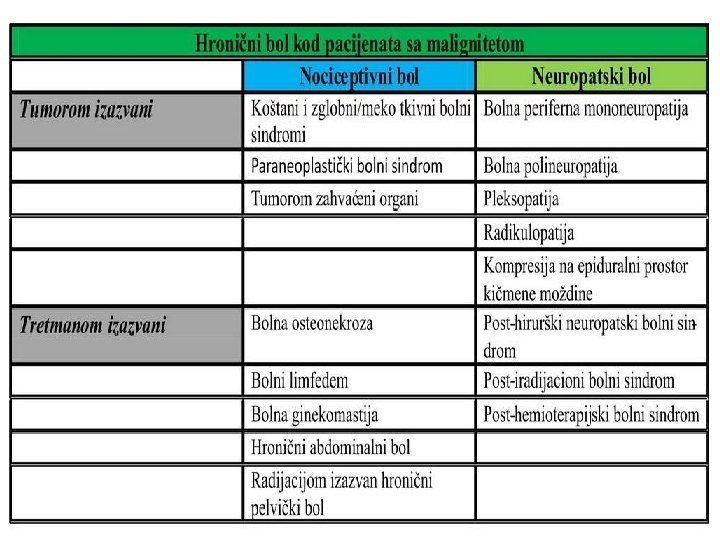
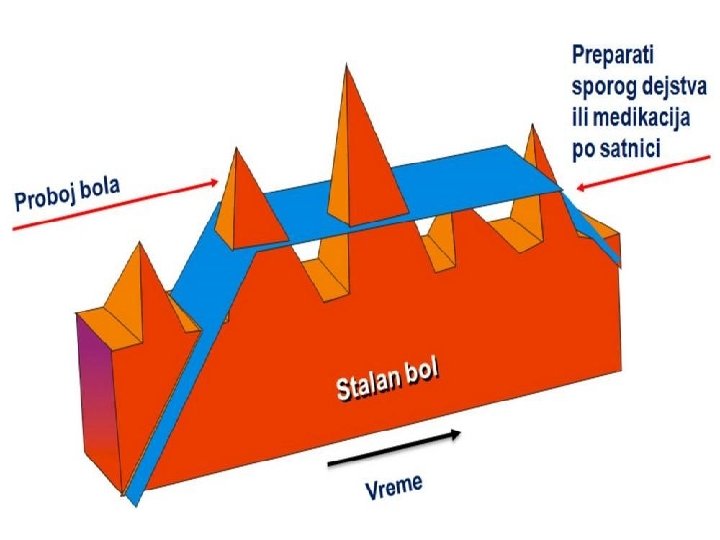
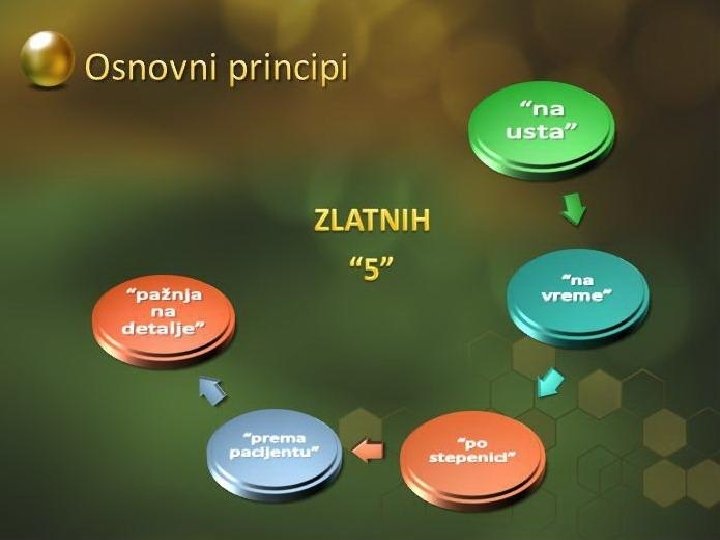

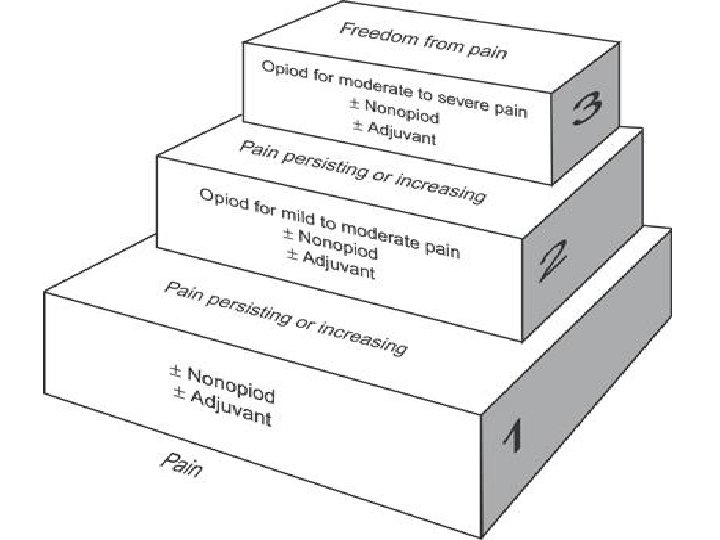
Osnovni principi • verovati bolesniku • pomoći bolesniku da sam učestvuje u lečenju svoga bola • uvtrditi tačan uzrok bola i prema tome podesiti terapiju • prevenirati bol kad god je moguće • na vreme započeti analgetičku terapiju • analgetike davati prema smernicama SZO u tri koraka

1. Blagi (neopioidni) analgetici (paracetamol, NSAR) + adjuvantna terapija 2. Slabi opioidi (tramadol, kodin, oksikodon) + adjuvantna terapija 3. Snažni opioidi (morfin, fentanil, buprenorfin) Svaki viši korak se može kombinovati sa nižim.


• Birati što lakši način primene (oralno, transdermalno). • Opioidi kod bolesnika sa bolom ne stvaraju zavisnost (narkomaniju) ni toleranciju (potreba za povećavanjem doze je posledica progresije bolesti), postoji samo fizička navika i apstinencijalni sindrom (ali isti slučaj sa b-blokatorima, antihipertenzivima, benzodijazepinima, itd. i to se ne postavlja kao problem)
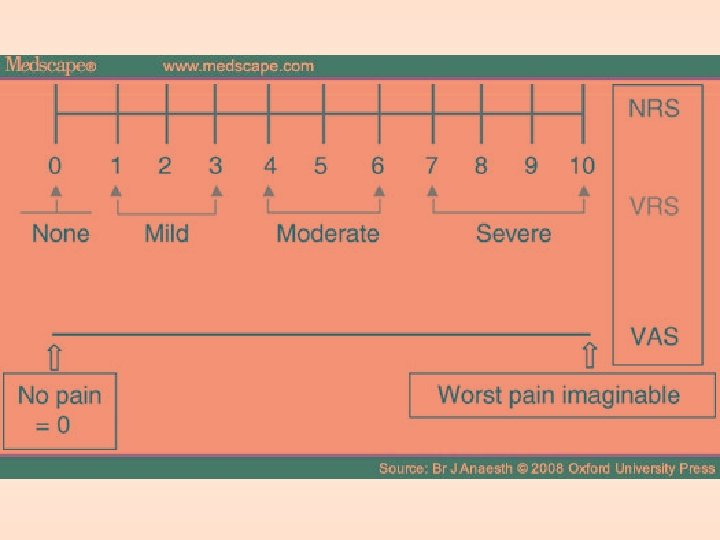
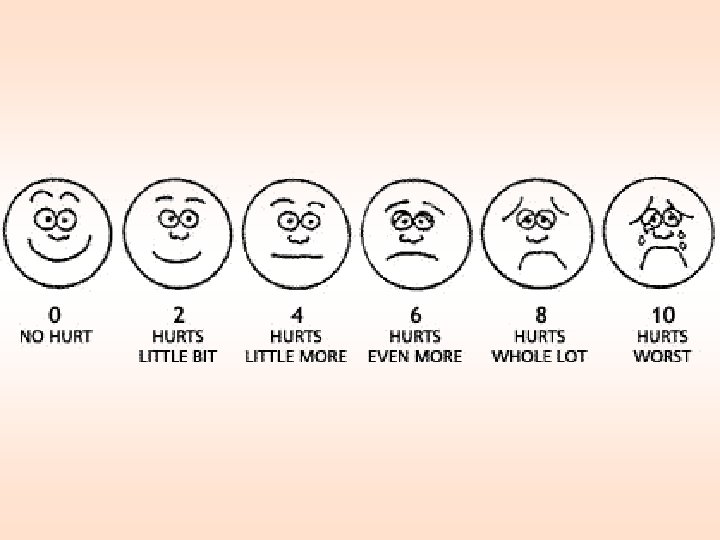
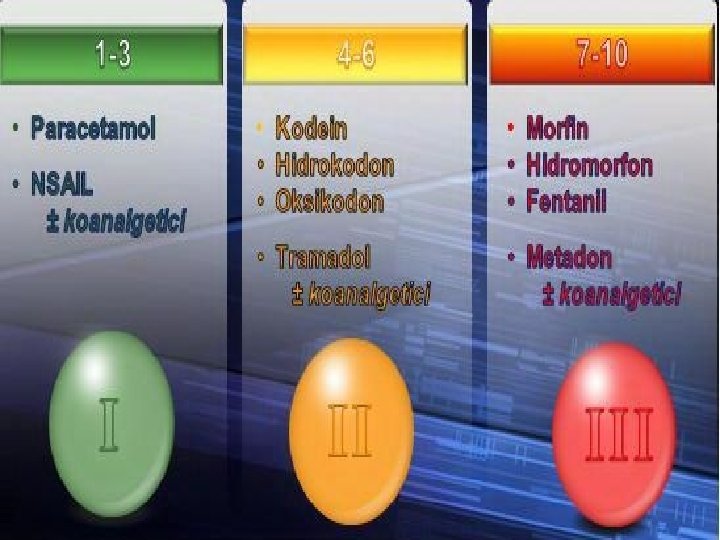

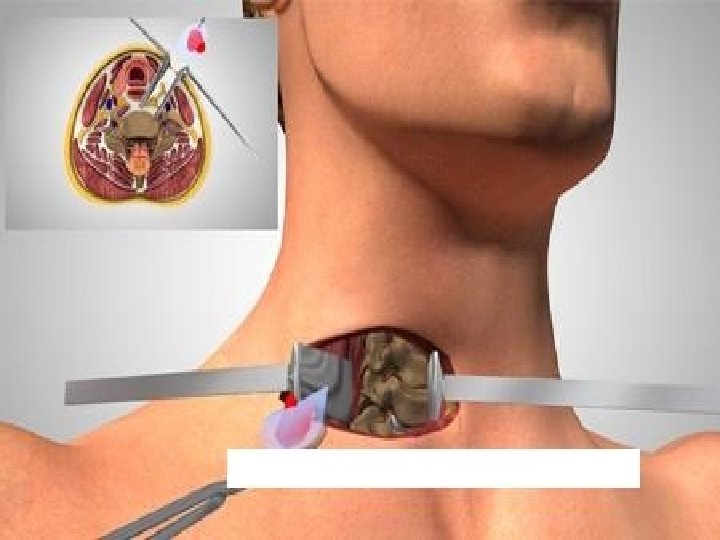
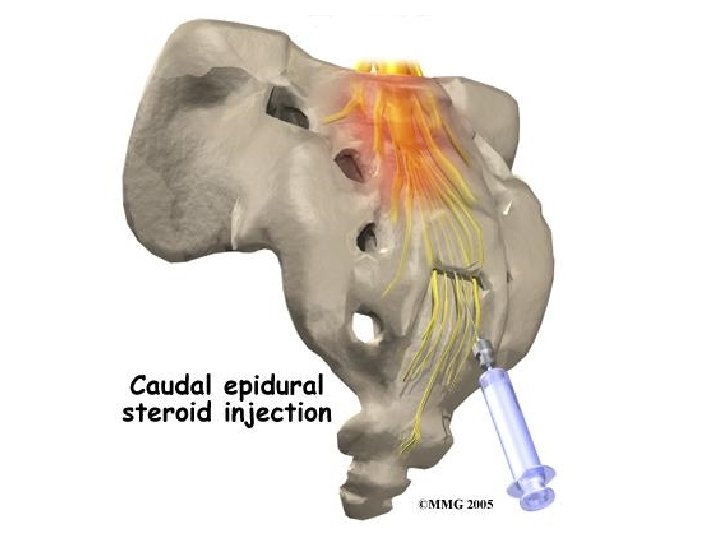
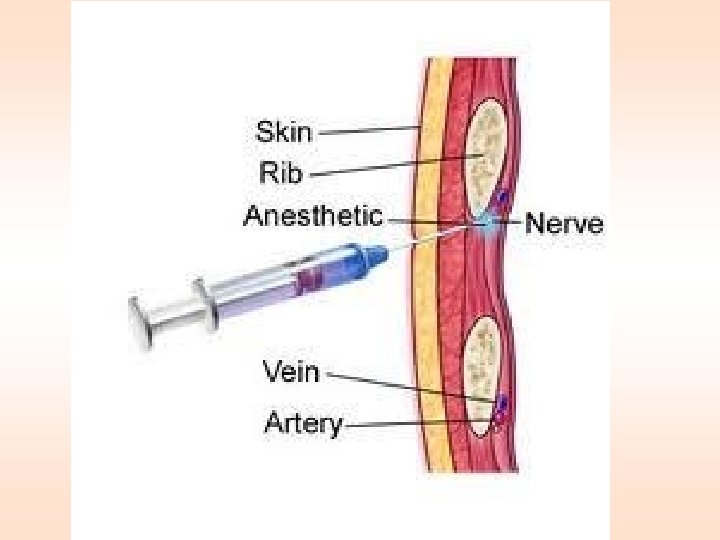
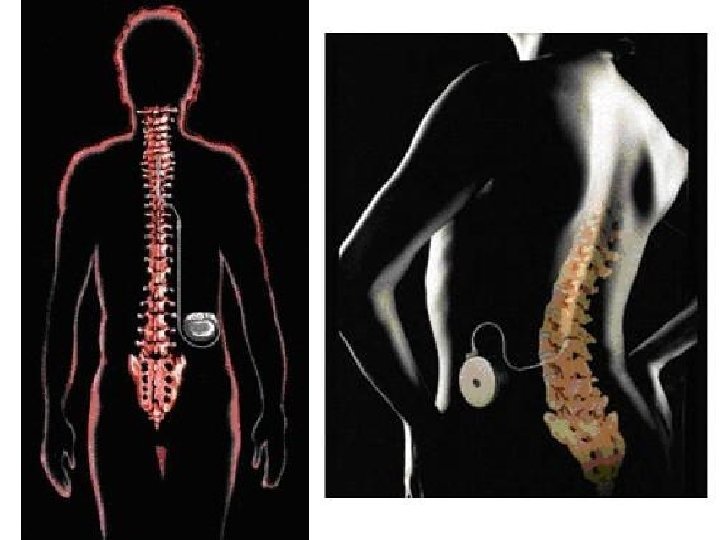
Posebne tehnike analgezije • Analgezija koju kontroliše bolesnik (Patient Controlled Analgesia – PCA) preko posebnog uređaja – pacijent određuje dozu koja će zadovoljiti njegove potrebe za analgeticima – lek u špricu spojenim sa električnom pumpom (npr. morfin sa antiemetikom – droperidol) – optimalno posle hirurških zahvata • Blokada živca – lokalni anestetici – neurolitici (alkoholi, fenol) • Epiduralni lokalni anestetici • Epiduralni opioidi • Analgezija izazvana nadražajem transkutana elektrostimulacija živca i akupunktura


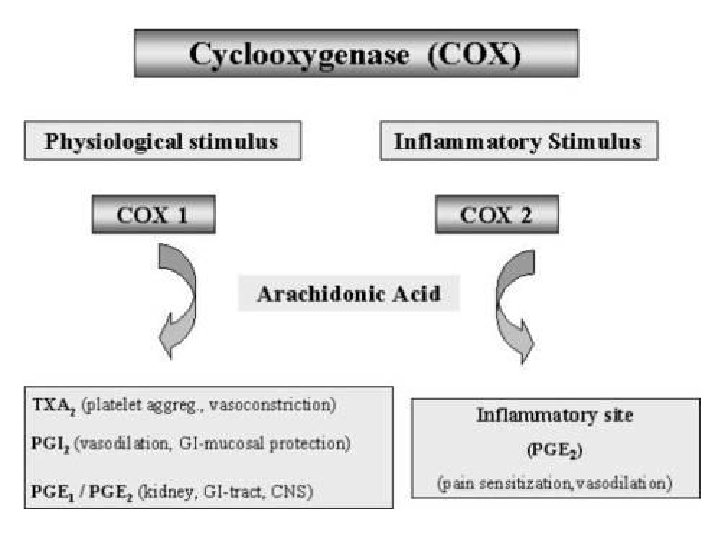
Smernice u primeni nesteroidnih antireumatika (NSAR) 1. Analgetičko 2. Antipiretičko 3. Antizapaljenjsko d. 1. i 3. zbog inhibicije sinteze prostaglandina inhibicijom ciklooksigenaze (COX) 2. preko centra za regulaciju t. u hipotalamusu Paracetamol ima 1. i 2. ali ne 3. jer ne inhibira COX na periferiji, nego samo u mozgu, zato • nema gastrointestinalnih • nema bubrežnih neželjenih dejstava • lek je izbora tokom cele trudnoće (FDA – kategorija rizika B) • ostali NSAR (kateg. D)

• Odnos inhibicije COX-1/COX-2 određuje verovatnost neželjenih dejstava. • COX-1 nastaje normalno u zdravoj ćeliji, gde prostaglandini imaju zaštitnu ulogu (produkcija želudačne sluzi i održavanje protoka krvi) • COX-2 inducibilni oblik enzima povezan sa zapaljenjem. Inhibicija COX-2 odgovorna za antizapaljenjsko delovanje NSAR, a inhibicija COX-1 za GI i bubrežna neželjena dejstva

• Najmanji rizik ima ibuprofen (1200 mg/dan), dok su indometacin i oksikami (piroksikam) lekovi sa visokim rizikom od GI i bubrežnih neželjenih dejstava. • Selektivni COX-2 inhibitori – koksibi imaju mali rizik kao ibuprofen, ali otkriće novih ozbiljnih neželjenih dejstava (povećanje učestanosti kardiovaskularnih i cerebrovaskularnih incidenata) dovelo do povlačenja određenih koksiba sa tržišta (rofekoksib) i promene uputstva za preostale koksibe.

Izbor: • paracetamol (maks. 4 g /dnevno) • ibuprofen (1200 mg /dnevno) – ako je značajna zapaljenjska komponenta • NSAR – najmanja delotvorna doza, što kraće • izbegavati primenu NSAR sa visokim rizikom od ozbiljnih GI i bubrežnih neželjenih dejstava (indometacin, piroksikam) • inhibitori protonske pumpe su najbolja prevencija GI neželjenih dejstava

Delovanje NSAR na krvni pritisak • Svi NSAR (osim paracetamola i niskih doza ASK) mogu dovesti do porasta krvnog pritiska (porast srednjeg arterijskog pritiska za 5 mm. Hg) • Sniženje KP za 5 mm. Hg kod bolesnika sa blagom hipertenzijom smanjuje rizik moždanog udara za 45% • NSAR smanjuju dejstvo antihipertenziva (diuretika, b-blokatori, a-blokatori i ACE-inhibitori) • Dejstvo blokatora kalcijumskih kanala i centralnih antihipertenziva nije smanjeno sa NSAR • Najveći porast KP daju: indometacin, piroksikam, meloksikam i rofekoksib.

Primer značaja dobro osmišljenih studija za izradu smernica Mc. Gettigan P, Henry D. 2006. Sistematski pregled, uz postupak meta-analize 23 studije, relativnog rizika javljanja KV događaja uz primenu COX-2 inhibitora i NSAR
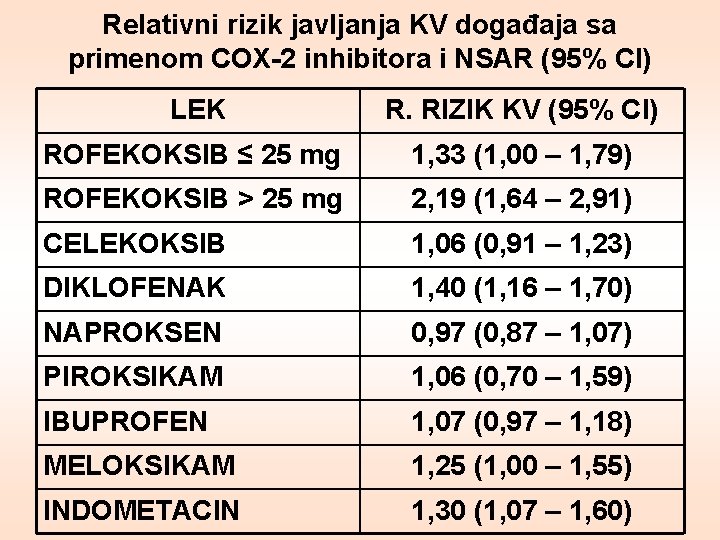
Relativni rizik javljanja KV događaja sa primenom COX-2 inhibitora i NSAR (95% CI) LEK R. RIZIK KV (95% CI) ROFEKOKSIB ≤ 25 mg 1, 33 (1, 00 – 1, 79) ROFEKOKSIB > 25 mg 2, 19 (1, 64 – 2, 91) CELEKOKSIB 1, 06 (0, 91 – 1, 23) DIKLOFENAK 1, 40 (1, 16 – 1, 70) NAPROKSEN 0, 97 (0, 87 – 1, 07) PIROKSIKAM 1, 06 (0, 70 – 1, 59) IBUPROFEN 1, 07 (0, 97 – 1, 18) MELOKSIKAM 1, 25 (1, 00 – 1, 55) INDOMETACIN 1, 30 (1, 07 – 1, 60)

Kao posledica dokazano povećanog rizika KV bolesti (infarkt miokarda, cerebrovaskularni inzult) uočenog tokom duže primene i navedene meta -analize, rofekoksib je povučen sa tržišta, a preostali COX-2 inhibitori pretrpeli izmene uputstva u smislu mogućnosti navedenih ozbiljnih neželjenih dejstava.
- Slides: 100