SISTEMA VENTILATORIO SISTEMA VENTILATORIO VOLUMENES PULMONARES RESISTENCIAS DISTRIBUCION

SISTEMA VENTILATORIO

SISTEMA VENTILATORIO VOLUMENES PULMONARES RESISTENCIAS DISTRIBUCION DESIGUAL MENU GENERAL

VOLUMENES PULMONARES VOLUMEN MINUTO CICLO VENTILATORIO VENTILACION Y PERFUSION VOLUMENES y FLUJOS MENU GENERAL

S I S T E M A V E N T I L A T O R I O El modelo monoalveolar se utiliza para analizar gran parte de las características del sistema ventilatorio, aunque se sabe desde hace mkas de un siglo que el pulmón es un órgano que no presenta una distribución homogénea y no está constituido por unidades ventilatorias iguales. clic . . . El volumen minuto ventilatorio (V, l/min) está compuesto por la Ventilación Alveolar (VA) y la Ventilacion del Espacio Muerto (VM). El VM anatómico es un valor relativamente fijo en ventilación espontánea y el VM fisiológico está compuesto por la ventilación que llega al alveolo pero que no participa en el intercambio gaseoso con el capilar sanguíneo. En el modelo monoalveolar es necesaria la presencia de un volumen minuto ventilatorio aproximadamente igual al volumen minuto cardíaco, para que la relación sea normal. Esta relación adecuada es la que permite obtener una hematosis y valores de gases en sangre arterial normales. . VMa . Q . . . V = VA + VM . VMf 1 de 1 MENU

C I C L O V E N T I L A T O R I O El ciclo ventilatorio es una forma común de describir las variaciones de presión, volumen y numerosas variables que se grafican en ordenadas. Su forma mas simple incluye la presión alveolar , la presión pleural y el volumen En abscisas se encuentra el tiempo que habitualmente se presenta como la inspiración y la espiración. Se describe el comportamiento de un pulmón monoalveolar u homogéneo y es una herramienta sumamente útil para comprender el complejo fenómeno de los movimientos ventilatorios. Puede complicarse hasta el infinito añadiendo variables. +1 PA O -2 Ppl -5 V Inspiración Espiracion clic La variable que comúnmente se mide en clínica es el volumen. Para medir la presión pleural se debe colocar un balón en esófago en una posición preestablecida en el tórax. Un equivalen te de la presión alveolar se puede obtener en la boca con equipos que interrumpen el flujo periódicamente. 1 de 3 MENU
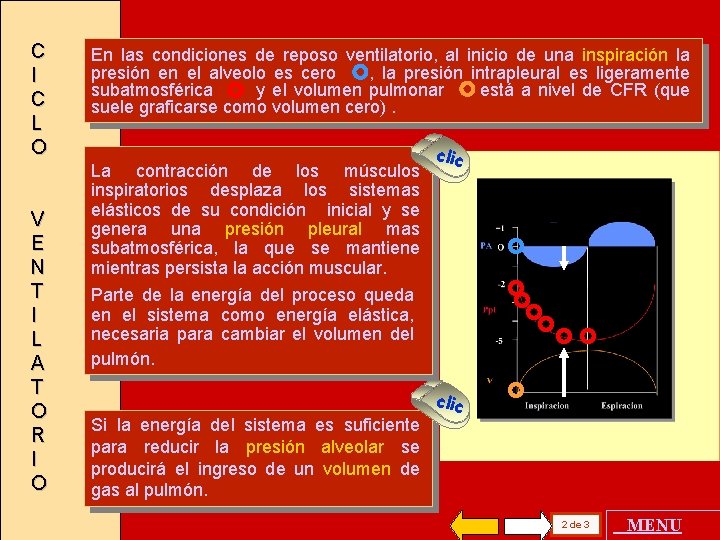
C I C L O V E N T I L A T O R I O En las condiciones de reposo ventilatorio, al inicio de una inspiración la presión en el alveolo es cero , la presión intrapleural es ligeramente subatmosférica y el volumen pulmonar está a nivel de CFR (que suele graficarse como volumen cero). La contracción de los músculos inspiratorios desplaza los sistemas elásticos de su condición inicial y se genera una presión pleural mas subatmosférica, la que se mantiene mientras persista la acción muscular. clic Parte de la energía del proceso queda en el sistema como energía elástica, necesaria para cambiar el volumen del pulmón. Si la energía del sistema es suficiente para reducir la presión alveolar se producirá el ingreso de un volumen de gas al pulmón. clic 2 de 3 MENU
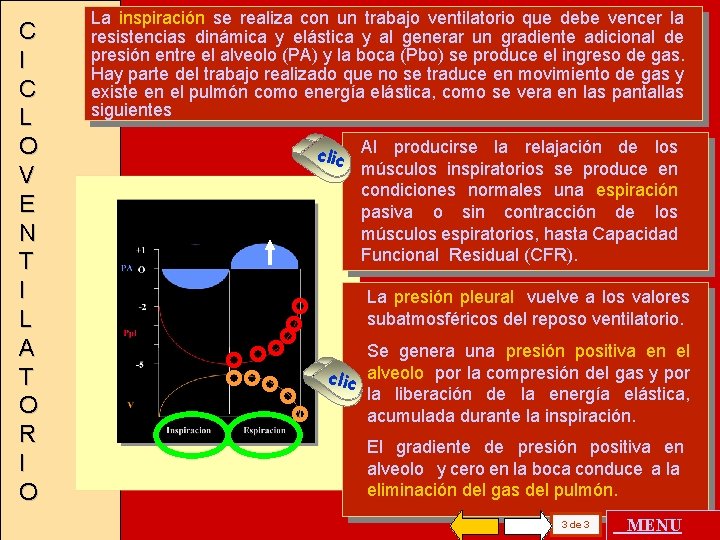
C I C L O V E N T I L A T O R I O La inspiración se realiza con un trabajo ventilatorio que debe vencer la resistencias dinámica y elástica y al generar un gradiente adicional de presión entre el alveolo (PA) y la boca (Pbo) se produce el ingreso de gas. Hay parte del trabajo realizado que no se traduce en movimiento de gas y existe en el pulmón como energía elástica, como se vera en las pantallas siguientes clic Al producirse la relajación de los músculos inspiratorios se produce en condiciones normales una espiración pasiva o sin contracción de los músculos espiratorios, hasta Capacidad Funcional Residual (CFR). La presión pleural vuelve a los valores subatmosféricos del reposo ventilatorio. Se genera una presión positiva en el clic alveolo por la compresión del gas y por la liberación de la energía elástica, acumulada durante la inspiración. El gradiente de presión positiva en alveolo y cero en la boca conduce a la eliminación del gas del pulmón. 3 de 3 MENU
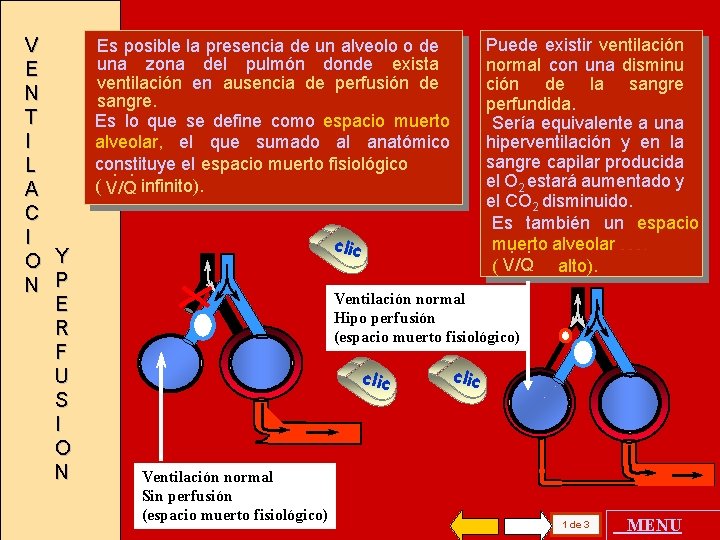
V E N T I L A C I O Y N P E R F U S I O N Puede existir ventilación normal con una disminu ción de la sangre perfundida. Sería equivalente a una hiperventilación y en la sangre capilar producida el O 2 estará aumentado y el CO 2 disminuido. Es también un espacio muerto. . alveolar ………. ( V/Q alto). Es posible la presencia de un alveolo o de una zona del pulmón donde exista ventilación en ausencia de perfusión de sangre. Es lo que se define como espacio muerto alveolar, el que sumado al anatómico constituye el espacio muerto fisiológico. . ( V/Q infinito). clic Ventilación normal Hipo perfusión (espacio muerto fisiológico) clic Ventilación normal Sin perfusión (espacio muerto fisiológico) clic 1 de 3 MENU
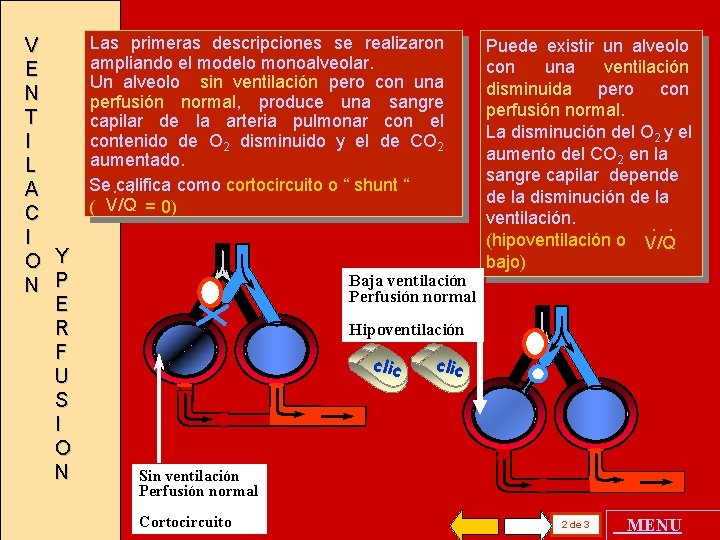
V E N T I L A C I O Y N P E R F U S I O N Las primeras descripciones se realizaron ampliando el modelo monoalveolar. Un alveolo sin ventilación pero con una perfusión normal, produce una sangre capilar de la arteria pulmonar con el contenido de O 2 disminuido y el de CO 2 aumentado. Se. califica como cortocircuito o “ shunt “. ( V/Q = 0) Baja ventilación Perfusión normal Puede existir un alveolo con una ventilación disminuida pero con perfusión normal. La disminución del O 2 y el aumento del CO 2 en la sangre capilar depende de la disminución de la ventilación. . . (hipoventilación o………. V/Q bajo) Hipoventilación clic Sin ventilación Perfusión normal Cortocircuito 2 de 3 MENU

V E N T I L A C I O Y N P E R F U S I O N Es importante considerar que hay un control permanente tanto de la circulación como de la ventilación en el pulmón, modificando los flujos de sangre y de gas, llegando en el caso ideal a compensar las alteraciones que se presenten. En ese caso la sangre que saldrá del pulmón tendrá las concentraciones normales de O 2, CO 2 e hidrogeniones Es un sistema complejo con diferentes comportamientos según las cargas de trabajo ventilatorio impuesto, cuyas variaciones deben compren derse Por otra parte numerosos mecanismos de tipo corporal general llevan a la liberación de sustancias que actúan sobre el sistema cardiopulmonar desarrollando acción constrictora o dilatadora. (ver capítulos 7 Y 8) 3 de 3 MENU
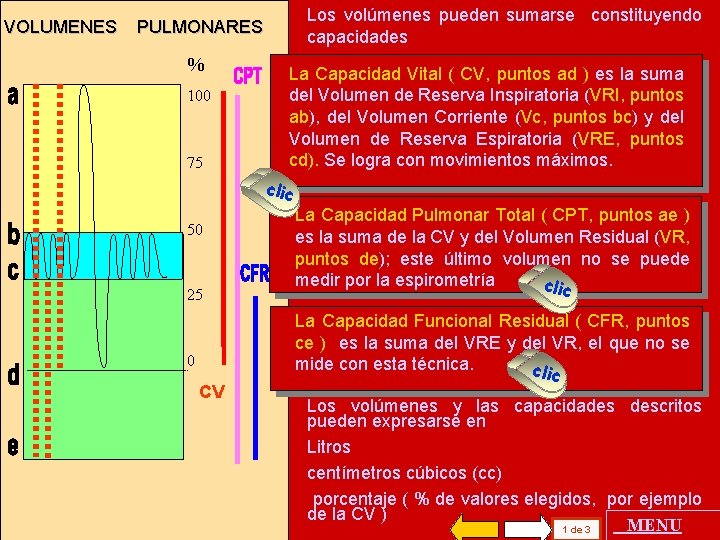
VOLUMENES Los volúmenes pueden sumarse constituyendo capacidades PULMONARES % 100 75 La Capacidad Vital ( CV, puntos ad ) es la suma del Volumen de Reserva Inspiratoria (VRI, puntos ab), del Volumen Corriente (Vc, puntos bc) y del Volumen de Reserva Espiratoria (VRE, puntos cd). Se logra con movimientos máximos. clic 50 25 0 CV La Capacidad Pulmonar Total ( CPT, puntos ae ) es la suma de la CV y del Volumen Residual (VR, puntos de); este último volumen no se puede medir por la espirometría clic La Capacidad Funcional Residual ( CFR, puntos ce ) es la suma del VRE y del VR, el que no se mide con esta técnica. clic . Los volúmenes y las capacidades descritos pueden expresarse en Litros centímetros cúbicos (cc) porcentaje ( % de valores elegidos, por ejemplo de la CV ) MENU 1 de 3
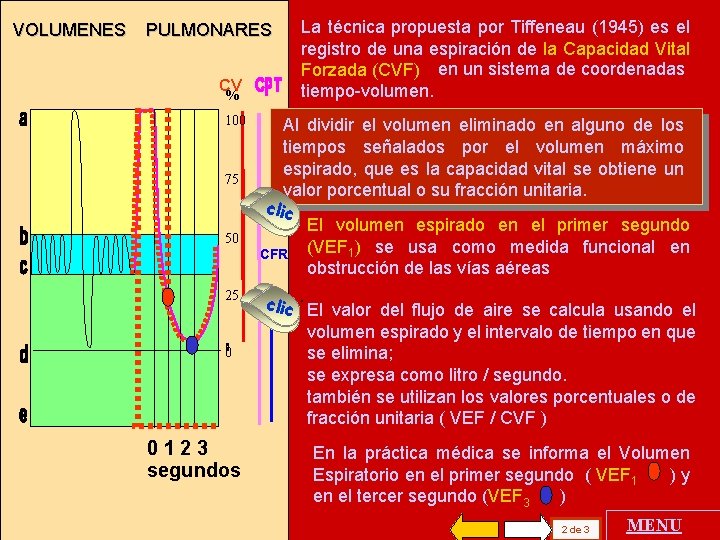
VOLUMENES PULMONARES CV % 100 75 50 25 0 0123 segundos La técnica propuesta por Tiffeneau (1945) es el registro de una espiración de la Capacidad Vital Forzada (CVF) en un sistema de coordenadas tiempo-volumen. Al dividir el volumen eliminado en alguno de los tiempos señalados por el volumen máximo espirado, que es la capacidad vital se obtiene un valor porcentual o su fracción unitaria. clic El volumen espirado en el primer segundo CFR (VEF 1) se usa como medida funcional en obstrucción de las vías aéreas clic. El valor del flujo de aire se calcula usando el volumen espirado y el intervalo de tiempo en que se elimina; se expresa como litro / segundo. también se utilizan los valores porcentuales o de fracción unitaria ( VEF / CVF ) En la práctica médica se informa el Volumen Espiratorio en el primer segundo ( VEF 1 )y en el tercer segundo (VEF 3 ) 2 de 3 MENU

En presentaciones anteriores los volúmenes ventilatorios de intercambio con el exterior se miden con un espirograma. El espacio muerto no puede medirse en forma directa y debe calcularse relacionando el CO 2 existente en el alveolo y en el gas espirado, utilizando la ecuación de Böhr. clic . El aumento del espacio muerto conduce a un trabajo ventilatorio que moviliza volúmenes de gas hacia el pulmón pero que no llegan al alveolo o no son utilizados en el intercambio gaseoso con la. sangre de la arteria pulmonar. La disminución de la ventilación alveolar ( VA ) conduce a una disminución de los valores normales de O 2 y a un aumento de CO 2, independientemente del . hecho que la ventilación total o el volumen minuto ventilatorio VE sea normal clic , La disminución real de la VA conduce a una hipoventilación y a aumento de PCO 2 fundamentalmente. Pero es necesario diferenciar. este. fenómeno de la disminución de la ventilación en relación a la perfusión ( V/Q ) y actualmente hay formas de medición que permiten detectar ambas patologías ( Ver Capítulos 7 y 8 ) Por ello se sugiere cambiar hipoventilación por hipercapnia englobando. ambos procesos, pues puede haber aumento de PCO 2 sin disminución real de V. 3 de 3 MENU

RESISTENCIAS PULMONARES RESISTENCIA DINAMICA (VIAS AEREAS) VOLUMEN EN ESPIRACION FORZADA RESISTENCIA ELASTICA COMPLACENCIA PULMONAR MENU GENERAL

Se realiza un trabajo ventilatorio a fin de ingresar y eliminar el gas en el pulmón. Este trabajo está determinado no sólo por el volumen del gas sino también por las resistencias que se oponen a su movimiento. R E S I S T E N C I A S La resistencia de las vías aéreas o dinámica se analiza en su manera mas simple por la ley de Poiseuille y se considera la variable fundamental en este proceso el radio en su cuarta potencia (ver Capítulo 1 "Aspectos Físicos") . R = P / V R=8 h l /p r 4 Es la que se halla aumentada en patologías como asma, bronquitis, enfisema y obstrucción de vías aéreas mayores. clic La resistencia elástica o la que ofrece el pulmón a su estiramiento está determinada por las características del tejido elástico del intersticio o del alveolo, de la tensión superficial y la acción del surfactante, de la interacción de la estructura elástica de todo el pulmón. (ver el programa Mecánica Ventilatoria) La variación de volumen lograda se relaciona con la presión transpulmonar ( PTP = PA – Ppl ) a flujo cero y se calcula como la complacencia ("compliance “ en ingles). C = V / PTP La complacencia disminuida indica una resistencia elástica aumentada y está presente en fibrosis pulmonar y otras patologías. 1 de 1 MENU

RESISTENCIA DINAMICA ( o de VIAS AEREAS) VOLUMEN EN ESPIRACION FORZADA INDIVIDUO NORMAL INDIVIDUO OBSTRUCTIVO INDIVIDUO RESTRICTIVO MENU GENERAL
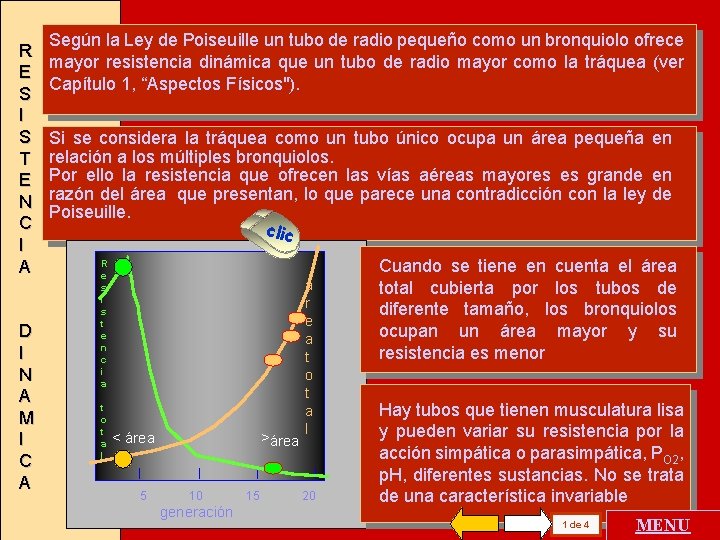
R E S I S T E N C I A D I N A M I C A Según la Ley de Poiseuille un tubo de radio pequeño como un bronquiolo ofrece mayor resistencia dinámica que un tubo de radio mayor como la tráquea (ver Capítulo 1, “Aspectos Físicos"). Si se considera la tráquea como un tubo único ocupa un área pequeña en relación a los múltiples bronquiolos. Por ello la resistencia que ofrecen las vías aéreas mayores es grande en razón del área que presentan, lo que parece una contradicción con la ley de Poiseuille. clic R e s i s t e n c i a t o t a l < área 5 >área 10 generación 15 á r e a t o t a l 20 Cuando se tiene en cuenta el área total cubierta por los tubos de diferente tamaño, los bronquiolos ocupan un área mayor y su resistencia es menor Hay tubos que tienen musculatura lisa y pueden variar su resistencia por la acción simpática o parasimpática, PO 2, p. H, diferentes sustancias. No se trata de una característica invariable 1 de 4 MENU
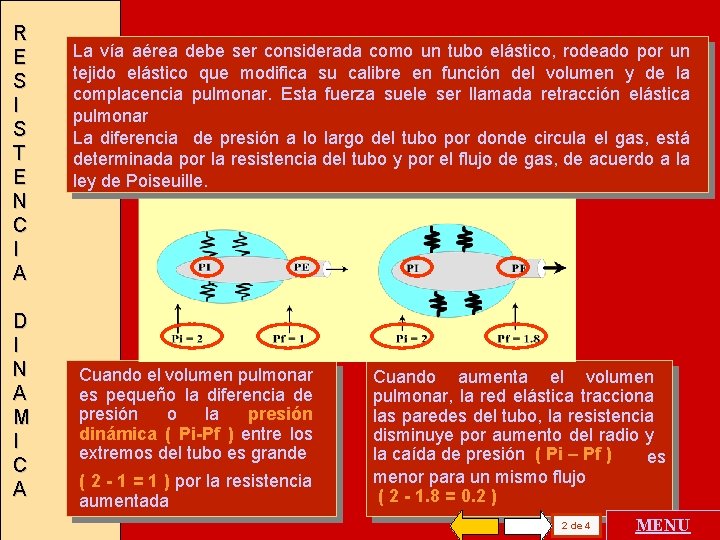
R E S I S T E N C I A D I N A M I C A La vía aérea debe ser considerada como un tubo elástico, rodeado por un tejido elástico que modifica su calibre en función del volumen y de la complacencia pulmonar. Esta fuerza suele ser llamada retracción elástica pulmonar La diferencia de presión a lo largo del tubo por donde circula el gas, está determinada por la resistencia del tubo y por el flujo de gas, de acuerdo a la ley de Poiseuille. Cuando el volumen pulmonar es pequeño la diferencia de presión o la presión dinámica ( Pi-Pf ) entre los extremos del tubo es grande ( 2 - 1 = 1 ) por la resistencia aumentada Cuando aumenta el volumen pulmonar, la red elástica tracciona las paredes del tubo, la resistencia disminuye por aumento del radio y la caída de presión ( Pi – Pf ) es menor para un mismo flujo ( 2 - 1. 8 = 0. 2 ) 2 de 4 MENU

R E S I S T E N C I A D I N A M I C A LA RESISTENCIA DE LOS TUBOS O DE LAS VIAS AEREAS DEPENDE DEL VOLUMEN ALCANZADO POR LA RED O DE LA FUERZA DE RETRACCION ELASTICA DEL PULMON Cuanto mayor sea la fuerza de retracción de la malla o del pulmón en un individuo, mayor será el radio del tubo i, menor la resistencia al desplazamiento del fluido y habrá un menor gradiente o caída de presión entre sus extremos clic P = Pi - Pf Si se trata de un volumen bajo o con una fuerza de retracción pequeña en el pulmón (enfisema) hay una reducida distensión del tubo, una mayor resistencia y el flujo es menor clic A un volumen pulmonar alto o con una fuerza de retracción grande en el pulmón (fibrosis) el radio del tubo distensible aumenta. Por disminución de la resistencia el flujo es mayor. 3 de 4 MENU

V E N T I L A C I O N Y P E R F U S I O N Anteriormente se han desarrollado aspectos mecánicos que producen modificación de los volúmenes pulmonares y de las resistencias de las vías aéreas. Es importante considerar que hay un control permanente tanto de la circulación como de la ventilación en el pulmón, modificando los flujos de sangre y de gas, llegando en el caso ideal a compensar las alteraciones que se presenten. En ese caso la sangre que saldrá del pulmón tendrá las concentraciones normales de O 2, CO 2 e hidrogeniones Es un sistema complejo de regulación del calibre de las vías aéreas según las cargas de trabajo ventilatorio necesarios a cada actividad o ante las alteraciones que se puedan presentar. Por otra parte numerosos mecanismos de tipo corporal general llevan a la liberación de sustancias que actúan sobre el sistema cardiopulmonar desarrollando acción constrictora o dilatadora. (ver capítulos 7 y 8) 4 de 4 MENU
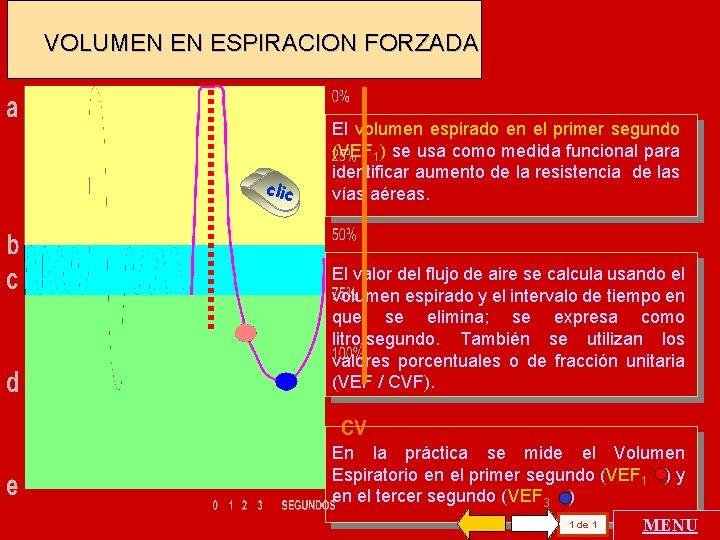
VOLUMEN EN ESPIRACION FORZADA clic El volumen espirado en el primer segundo (VEF 1) se usa como medida funcional para identificar aumento de la resistencia de las vías aéreas. El valor del flujo de aire se calcula usando el volumen espirado y el intervalo de tiempo en que se elimina; se expresa como litro/segundo. También se utilizan los valores porcentuales o de fracción unitaria (VEF / CVF). En la práctica se mide el Volumen Espiratorio en el primer segundo (VEF 1 ) y en el tercer segundo (VEF 3 ) 1 de 1 MENU

PATOLOGIA OBSTRUCTIVA Pacientes que tienen asma, enfisema, bronquitis, presentan una reducción permanente o variable del calibre de las vías aéreas. (Ver Capítulos 7 y 8) Como consecuencia de su patología tienen CV (puntos ad) disminuida clic VR (puntos de) aumentado CFR (puntos ce) aumentada CPT (puntos ae) aumentada Estas variaciones dependen de la gravedad de la patología. La prueba en espiración forzada ha sido diseñada para determinar la disminución del flujo producida por la patología obstructiva. En la práctica se mide la disminución del Volumen Espiratorio en el primer segundo (VEF 1 ) y el aumento en el tercer segundo (VEF 3 ). Este último indica atrapamiento aéreo en el pulmón. 1 de 1 MENU

PATOLOGIA RESTRICTIVA clic Hay pacientes que tienen disminución de complacencia o aumento de la resistencia elástica pulmonar. Ello ocurre en neumonía, fibrosis, atelectasia, cifoescoliosis; presentan una tracción aumentada de la red elástica pulmonar lo que produce disminución del tamaño de la caja torácica y de los volúmenes pulmonares. También hay aumento del calibre de las vías aéreas y del flujo tanto inspiratorio como espiratorio. ( ver Capítulo 8) Como consecuencia de su patología tienen la CV (puntos ad) disminuida, el VR (puntos de) disminuido la CFR (puntos ce) disminuida la CPT (puntos ae) disminuida el VEF 1 ( ) está aumentado 1 de 1 MENU

RESISTENCIA ELASTICA COMPLACENCIA PULMONAR NORMAL DISMINUIDA AUMENTADA GENERALIDADES MENU GENERAL

S I S T E M A S E L A S T I C O S Cuando se trata de cuantificar las variaciones en un elástico que no es lineal, sino tridimensional, como el pulmón, las modificaciones producidas serán de volumen ( V) y la acción sobre el sistema elástico se producirá por una fuerza sobre la unidad de superficie, es decir una presión. ( P ). La resistencia que el sistema elástico opone al estiramiento se define por la relación entre volumen y presión ( V / P ), que tiene un significado inverso al módulo de Hooke. (Ver el capitulo Conceptos Fisicos) clic El problema en fisiología respiratoria es la medición de las variables adecuadas para la cuantificación del fenómeno elástico producido en el cambio de longitud del sistema (inspiración y espiración ). La medición de los cambios de volumen no ofrecen mayores dificultades, aunque deben incluir sistemas fiables y reproducibles y los valores deben ser normalizados por presión barométrica y temperatura. La medición de la presión responsable del estiramiento del pulmón en espiración ofrece las dificultades propias de un elástico tridimensional que tiene una presión interna (Presión alveolar ) y una presión externa (Presión pleural). La diferencia entre estas presiones es la responsable de las modificaciones producidas; existen ciertas dificultades para su medición que se unen a otros problemas reales de interacción de estructuras, de posición corporal, de la presencia de sustancias que modifican las características elásticas. 1 de 1 MENU
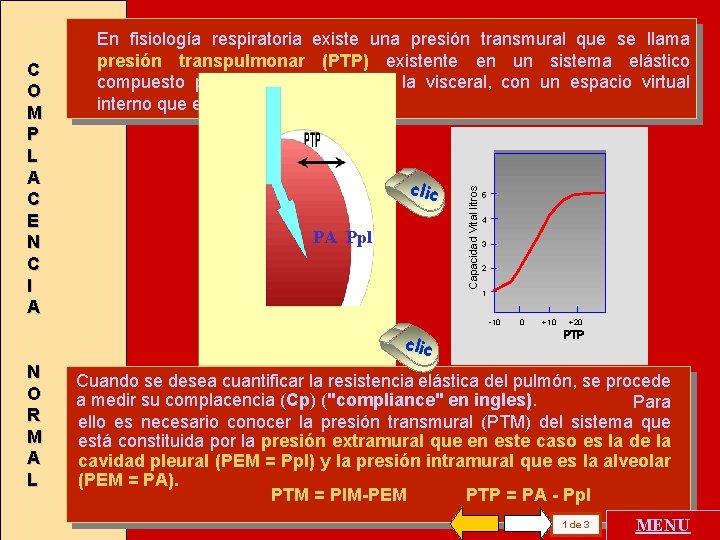
clic PA Ppl Capacidad Vital litros C O M P L A C E N C I A En fisiología respiratoria existe una presión transmural que se llama presión transpulmonar (PTP) existente en un sistema elástico compuesto por la pleura parietal y la visceral, con un espacio virtual interno que es el espacio intrapleural. 5 4 3 2 1 -10 0 +10 +20 clic N O R M A L Cuando se desea cuantificar la resistencia elástica del pulmón, se procede a medir su complacencia (Cp) ("compliance" en ingles). Para ello es necesario conocer la presión transmural (PTM) del sistema que está constituida por la presión extramural que en este caso es la de la cavidad pleural (PEM = Ppl) y la presión intramural que es la alveolar (PEM = PA). PTM = PIM-PEM PTP = PA - Ppl . 1 de 3 MENU
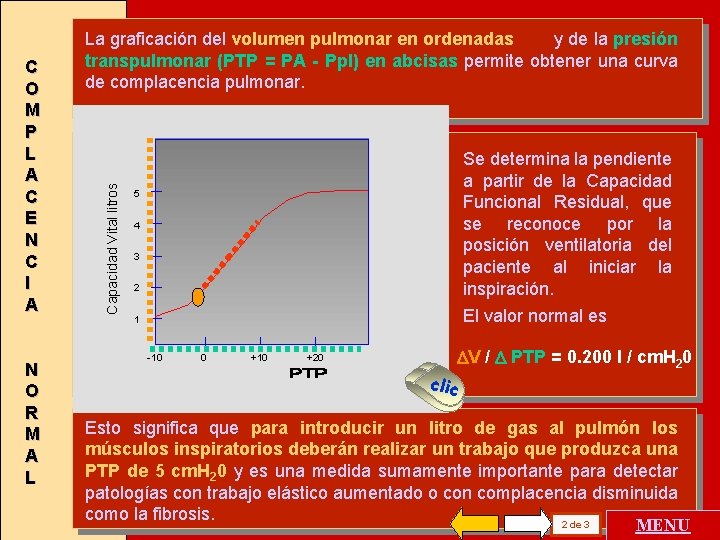
N O R M A L Capacidad Vital litros C O M P L A C E N C I A y de la presión La graficación del volumen pulmonar en ordenadas transpulmonar (PTP = PA - Ppl) en abcisas permite obtener una curva de complacencia pulmonar. Se determina la pendiente a partir de la Capacidad Funcional Residual, que se reconoce por la posición ventilatoria del paciente al iniciar la inspiración. 5 4 3 2 El valor normal es 1 - 10 0 +10 +20 V / PTP = 0. 200 l / cm. H 20 clic Esto significa que para introducir un litro de gas al pulmón los músculos inspiratorios deberán realizar un trabajo que produzca una PTP de 5 cm. H 20 y es una medida sumamente importante para detectar patologías con trabajo elástico aumentado o con complacencia disminuida como la fibrosis. 2 de 3 MENU
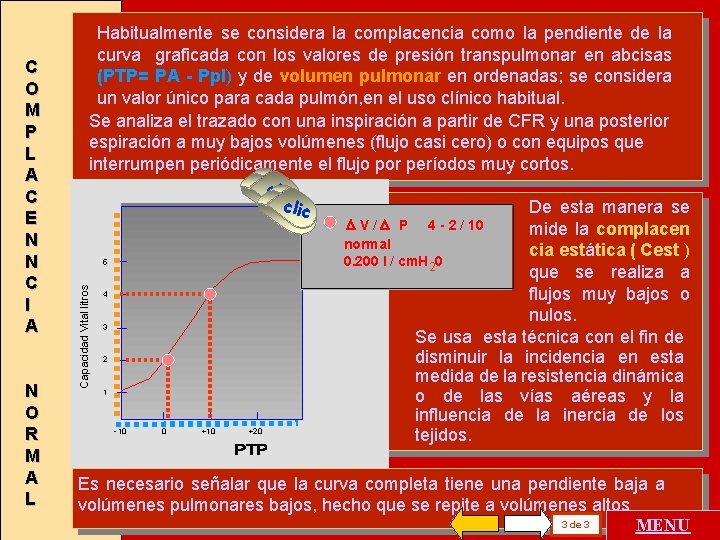
N O R M A L Capacidad Vital litros C O M P L A C E N N C I A Habitualmente se considera la complacencia como la pendiente de la curva graficada con los valores de presión transpulmonar en abcisas (PTP= PA - Ppl) y de volumen pulmonar en ordenadas; se considera un valor único para cada pulmón, en el uso clínico habitual. Se analiza el trazado con una inspiración a partir de CFR y una posterior espiración a muy bajos volúmenes (flujo casi cero) o con equipos que interrumpen periódicamente el flujo por períodos muy cortos. clic De esta manera se V / P 4 - 2 / 10 mide la complacen normal cia estática ( Cest ) 5 0. 200 l / cm. H 20 que se realiza a 4 flujos muy bajos o nulos. 3 Se usa esta técnica con el fin de 2 disminuir la incidencia en esta medida de la resistencia dinámica 1 o de las vías aéreas y la influencia de la inercia de los - 10 0 +10 +20 tejidos. Es necesario señalar que la curva completa tiene una pendiente baja a volúmenes pulmonares bajos, hecho que se repite a volúmenes altos 3 de 3 MENU
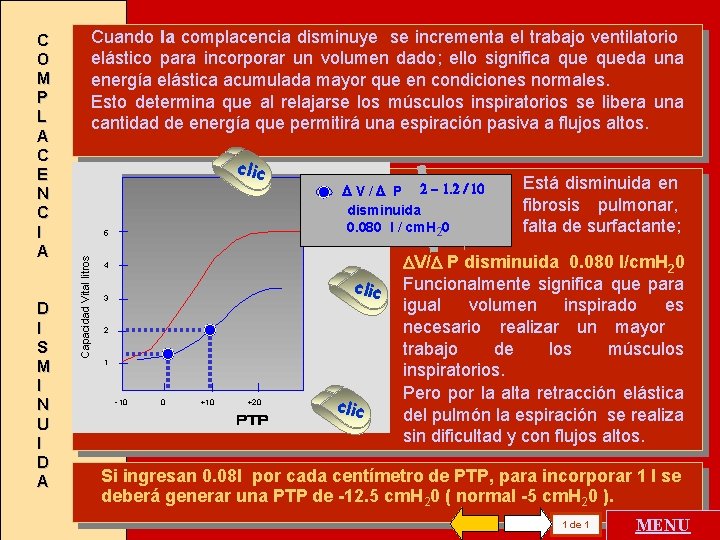
D I S M I N U I D A Cuando la complacencia disminuye se incrementa el trabajo ventilatorio elástico para incorporar un volumen dado; ello significa queda una energía elástica acumulada mayor que en condiciones normales. Esto determina que al relajarse los músculos inspiratorios se libera una cantidad de energía que permitirá una espiración pasiva a flujos altos. clic 5 Capacidad Vital litros C O M P L A C E N C I A V / P 2 - 1. 2 / 10 disminuida 0. 080 l / cm. H 20 4 clic 3 2 1 - 10 0 +10 +20 clic Está disminuida en fibrosis pulmonar, falta de surfactante; V/ P disminuida 0. 080 l/cm. H 20 Funcionalmente significa que para igual volumen inspirado es necesario realizar un mayor trabajo de los músculos inspiratorios. Pero por la alta retracción elástica del pulmón la espiración se realiza sin dificultad y con flujos altos. Si ingresan 0. 08 l por cada centímetro de PTP, para incorporar 1 l se deberá generar una PTP de -12. 5 cm. H 20 ( normal -5 cm. H 20 ). 1 de 1 MENU

V/Δ P 5. 5 -2. 5 / 10 Aumentada 0. 300 l / cm. H 20 5 Capacidad Vital litros C O M P L A C E N C I A 4 3 2 clic 1 - 10 0 +10 +20 Cuando la com placencia aumen ta disminuye el trabajoventilatorio elástico. Ello significa que para incorporar un volumen hay menor trabajo elástico de los músculos, por lo que la energía elástica acumulada es menor que en condiciones normales. clic A U M E N T A D A V / P aumentada = 0. 300 l / cm. H 20 Esto determina que al relajarse los músculos inspiratorios se libera una cantidad de energía muy baja que obliga generalmente a realizar una espiración activa. La complacencia está aumentada en enfisema, en algunos asmáticos y son casos en los que para igual volumen inspirado se genera una menor PTP. Pero por la baja retracción elástica del pulmón una espiración activa es necesaria para asegurar la salida del gas. . 1 de 1 MENU

C O M P L A C E N C I A P U L M O N A R Habitualmente se considera la complacencia como la pendiente de la curva graficada con los valores de presión transpulmonar en abcisas (PTP=PA -Ppl) y de volumen pulmonar en ordenadas; se considera un valor único para cada pulmón. Se analiza el trazado con una inspiración a partir de CFR y una posterior espiración. De esta manera se mide la complacencia estática que se realiza a flujos muy bajos o nulos, con lo que se disminuye la incidencia en esta medida de la resistencia dinámica o de las vías aéreas. clic La complacencia dinámica se obtiene a flujos elevados logrados por incremento de la frecuencia respiratoria. Se considera una buena orientación sobre la presencia de obstrucción de las vías menores cuando su valor aumenta. Al analizar la inhomogeneidad pulmonar, se debe considerar la incidencia del volumen pulmonar y de la presión transpulmonar en los distintos valores de complacencia alcanzados por diferentes porciones del pulmón. 1 de 2 MENU

C O M P L A C E N C I A P U L M O N A R El Trabajo Ventilatorio se realiza para vencer las resistencias elásticas y dinámicas del pulmón y para producir el ingreso y egreso de un volumen de gas acorde con las necesidades metabólicas del organismo. Se trata de un sistema de control que es regulado por factores que aseguran la realización de un trabajo mínimo durante la ventilación normal. Toda característica ventilatoria de modificación de la frecuencia, del flujo de gas, de las resistencias del sistema, conduce a un aumento del trabajo ventilatorio y del consumo de O 2. Condiciones desfavorables pueden conducir a fatiga muscular. clic Cuando la complacencia disminuye se incrementa el trabajo ventilatorio elástico para incorporar un volumen dado; ello significa queda una energía elástica acumulada mayor que en condiciones normales. Esto determina que al relajarse los músculos inspiratorios se libera una cantidad de energía que permitirá una espiración pasiva a flujos altos (fibrosis). clic Cuando la complacencia aumenta el trabajo ventilatorio elástico disminuye para incorporar un volumen dado; ello significa queda una energía elástica acumulada menor que en condiciones normales. Al relajarse los músculos inspiratorios se libera una cantidad de energía muy baja que obliga a realizar una espiración activa (enfisema). 2 de 2 MENU

DISTRIBUCION DESIGUAL VOLUMENES PRESION PLEURAL A VOLUMEN RESIDUAL A CAPACIDAD FUNCIONAL RESIDUAL A CAPACIDAD PULMONAR TOTAL COMPLACENCIA A VOLUMEN RESIDUAL A CAPACIDAD FUNCIONAL RESIDUAL A CAPACIDAD PULMONAR TOTAL MENU GENERAL
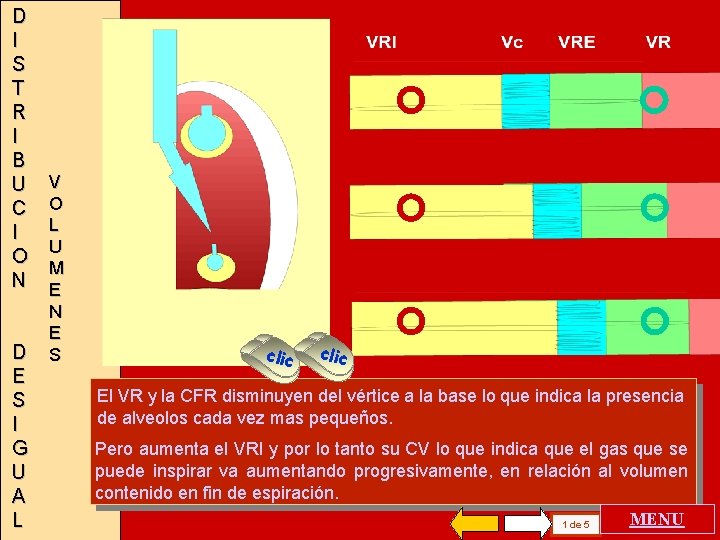
D I S T R I B U C I O N D E S I G U A L V O L U M E N E S clic El VR y la CFR disminuyen del vértice a la base lo que indica la presencia de alveolos cada vez mas pequeños. Pero aumenta el VRI y por lo tanto su CV lo que indica que el gas que se puede inspirar va aumentando progresivamente, en relación al volumen contenido en fin de espiración. MENU 1 de 5

V O L U M E N E S R E G I O N A L E S Si se pudiera realizar un espirograma en diferentes zonas pulmonares se podrían analizar las variaciones de los volúmenes pulmonares, utilizando variables que son de uso común, como se anticipo en la pantalla anterior. El Volumen de Reserva Inspiratoria (VRI), el Volumen corriente (Vc), el Volumen de Reserva Espiratoria (VRE) y el Volumen Residual (VR), son diferentes en distintas zonas del pulmón. clic La Capacidad Vital (CV) también cambia, aumentando hacia las bases. Esta inhomogheneidad será también analizada para la complacencia pulmonar VRI Vc VRE VR 2 de 5 . MENU

I N H O M O G E N E I D A D P U L M O N A R El pulmón contiene menos volumen total de gas en su tercio superior que en el tercio inferior. La característica anatómica del pulmón así lo determina. El volumen contenido en cada alvéolo luego de una espiración normal o a CFR disminuye desde el vértice hacia la base, lo cual pareciera ser un contrasentido. Lo que se afirma aquí es que el volumen de gas por unidad ventilatoria es menor, lo. que no es opuesto a que el volumen total de la zona que está compuesta por este tipo de alvéolos vaya en aumento. Se reconoce que los alvéolos de las zonas inferiores tienen unitariamente menor volumen clic El volumen de gas adicional que ingresa en una inspiración por unidad ventilatoria es menor en los vértices que en las bases, lo que tampoco contradice las dos afirmaciones anteriores. . . La desigual distribución de la ventilación ( V ) y de la. perfusión ( Q ). . . conduce a que los vértices tengan V/Q alto y las bases V/Q bajo, como se desarrollará mas adelante. Tampoco contradice todo lo anterior, pero suele prestarse a confusión. MENU 3 de 5
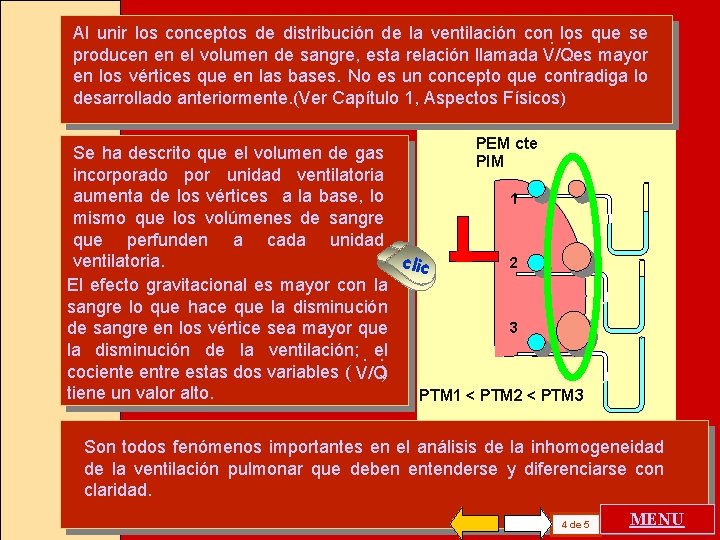
Al unir los conceptos de distribución de la ventilación con. los. que se producen en el volumen de sangre, esta relación llamada V/Qes mayor en los vértices que en las bases. No es un concepto que contradiga lo desarrollado anteriormente. (Ver Capítulo 1, Aspectos Físicos) PEM cte Se ha descrito que el volumen de gas PIM incorporado por unidad ventilatoria aumenta de los vértices a la base, lo 1 mismo que los volúmenes de sangre que perfunden a cada unidad ventilatoria. clic 2 El efecto gravitacional es mayor con la sangre lo que hace que la disminución 3 de sangre en los vértice sea mayor que la disminución de la ventilación; . el. cociente entre estas dos variables ( V/Q) tiene un valor alto. PTM 1 < PTM 2 < PTM 3 Son todos fenómenos importantes en el análisis de la inhomogeneidad de la ventilación pulmonar que deben entenderse y diferenciarse con claridad. 4 de 5 MENU
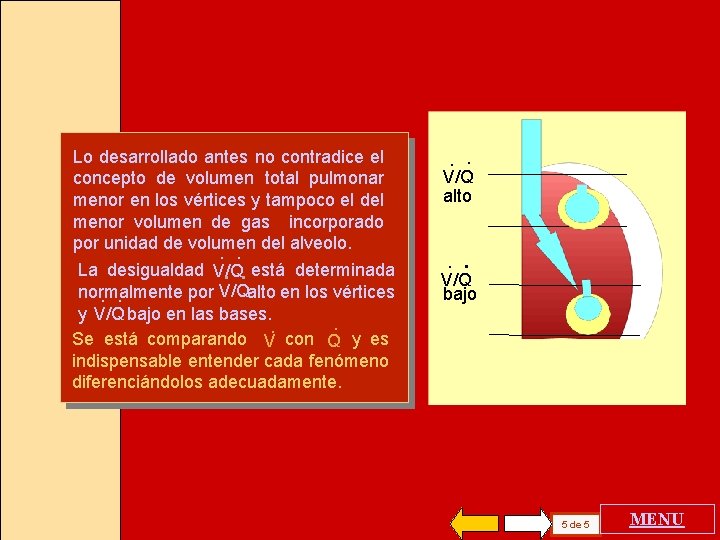
Lo desarrollado antes no contradice el concepto de volumen total pulmonar menor en los vértices y tampoco el del menor volumen de gas incorporado por unidad de volumen del alveolo. . . La desigualdad V/Q. . está determinada normalmente por V/Qalto en los vértices. . y V/Q bajo en las bases. . . Se está comparando V con Q y es indispensable entender cada fenómeno diferenciándolos adecuadamente. . . V/Q alto . . V/Q bajo 5 de 5 MENU

D I S T R I B U C I O N D E S I G U A L P R E S I O N P L E U R A L A VOLUMEN RESIDUAL (VR) Cuando se ha eliminado todo el gas del pulmón por medio de una espiración forzada hasta el VR, la presión pleural en los vértices es de aproximadamente -2 cm. H 20. En la base del pulmón la presión pleural es de aproximadamente +5 cm. H 20, por la menor retracción elástica existente. En el modelo de pulmón homogéneo se supone que la presión intrapleural es siempre subatmosférica y que existe el mismo valor en toda la pleura. clic -2 -9 +5 -2 Al realizar una inspiración que produzca un gradiente de 7 cm. H 20, en el vértice la presión pleural (Ppl) alcanzará aproximadamente -9 cm. H 20 y en la base -2 cm. H 20. Este hecho hace prever que el volumen de gas incorporado por cada zona pulmonar será diferente, tal como se ha desarrollado antes. Los volúmenes pulmonares en este ejemplo están en sus valores mínimos y serán analizados posteriormente en función de la complacencia de cada zona. MENU 1 de 2

D I S T R I B U C I O N D E S I G U A L P R E S I O N P L E U R A L Cuando se ha descrito la técnica de medición de complacencia se ha señalado que se mide una presión pleural en un solo punto para identificar las patologías con aumento o disminución de su valor. Es una técnica tan limitada como medir un volumen corriente o una capacidad inspiratoria, ya que se acepta como real la existencia de un pulmón homogéneo. Es una cuantificación limitada pero absolutamente válida y de amplia difusión y utilidad en la actividad clínica. Pero se debe aceptar que es un hecho real que la desigual distribución del gas y de la sangre en el pulmón determina zonas de distinta presión pleural y su comprensión permite entender la desigualdad. clic . A diferentes volúmenes pulmonares hay, en el mismo lugar de la pleura, una diferente presión dentro de la cavidad, Al cambiar la condición de reposo ventilatorio desde VR del ejemplo anterior a Capacidad Funcional Residual (CFR) o a Capacidad Pulmonar Total (CPT) cambian los valores de presión pleural, como se vera en las proximas pantallas. MENU 2 de 2

D I S T R I B U C I O N D E S I G U A L P R E S I O N P L E U R A L A Capacidad Funcional Residual Al cambiar la condición de reposo ventilatorio desde VR del ejemplo anterior a Capacidad Funcional Residual (CFR) del actual, cambian los valores de presión pleural. Cuando se ha eliminado todo el gas del pulmón por medio de una espiración normal hasta CFR, la presión pleural en los vértices es de aproximadamente -8 cm. H 20 y la de la base de -1 cm. H 20. clic Ello significa que el pulmón está mas alejado de su suposición de reposo y ejerce una mayor retracción elástica que en el ejemplo presentado anteriormente. clic -8 -15 -1 -8 Al realizar una inspiración que produzca un gradiente de 7 cm. H 20, en el vértice alcanzará aproximadamente -15 cm. H 20 y en la base -8 cm. H 20 Este hecho hace prever que el volumen de gas incorporado por cada zona pulmonar será diferente. 1 de 1 MENU

D I S T R I B U C I O N D E S I G U A L A Capacidad Pulmonar Total Cuando se ha incorporado el máximo de gas del pulmón por medio de una inspiración forzada hasta CPT, la presión pleural en los vértices es de aproximadamente -40 cm. H 20. P R E S I O N P L E U R A L En la base del pulmón la presión pleural es de aproximadamente -33 cm. H 20 Es evidente que las presiones pleurales son variadas tanto en diferentes zonas del pulmón como en diferentes maniobras ventilatorias. Esta información corresponde al análisis de modelos teóricos o a trabajos de investigación específicos y no a mediciones clínicas de rutina. clic . En espiración e inspiración a volúmenes altos próximos a la Capacidad Pulmonar Total (CPT) es el pulmón el principal generador de la presión intrapleural. Como los músculos de la caja torácica están por encima de su posición de reposo tienden a contraerse y disminuir el volumen pulmonar. A pesar de grandes esfuerzos inspiratorios los valores de presión pleural no se incrementan sustancialmente. 1 de 1 MENU

c o m p l a c e n c i a p u l m o n a r Anteriormente se ha desarrollado el concepto de complacencia pulmonar y las diferentes presiones pleurales que se observan en el pulmón normal. 100 VOLUMEN % D I S T R I B U C I O N D E S I G U A L 80 60 40 clic 20 +10 0 -10 -20 20) PRESION PLEURAL (cm. H Las curvas que se presentarán a continuación corresponden a la “complacencia” de un pulmón al ser inflado (inspiración) y desinflado (espira ción), en movimientos ventilatorios a diferentes volúmenes. clic Si un pulmón o ciertas zonas del pulmón o algunas unidades ventilatorias tienen volúmenes muy altos lograrán producir sólo pequeños cambios de volumen aunque se generen grandes cambios de presión pleural o transpulmonar( complacencia disminuida). clic De manera similar si un pulmón o zonas del pulmón o algunas unidades ventilatorias tienen volúmenes muy bajos el ingreso de gas es muy pequeño (complacencia disminuida). Influyen fenómenos que se describen por la ley de Laplace o por la presión crítica de apertura de tubos elásticos. MENU 1 de 3
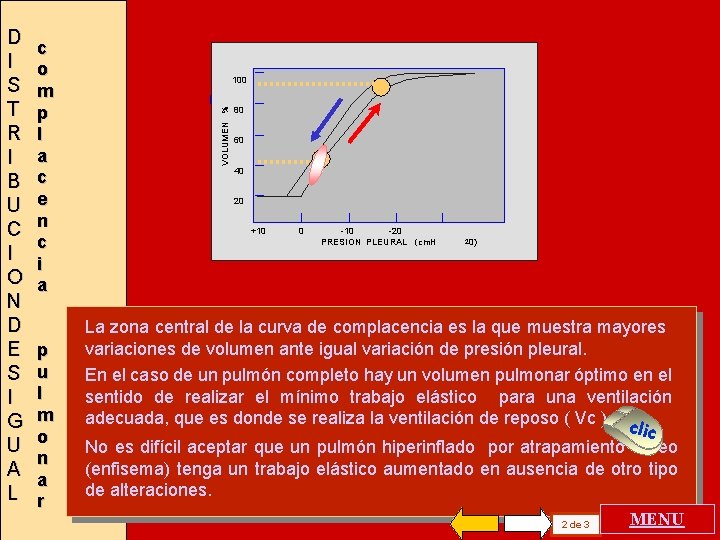
c o m p l a c e n c i a p u l m o n a r 100 VOLUMEN % D I S T R I B U C I O N D E S I G U A L 80 60 40 20 +10 0 -10 -20 PRESION PLEURAL (cm. H 2 0) La zona central de la curva de complacencia es la que muestra mayores variaciones de volumen ante igual variación de presión pleural. En el caso de un pulmón completo hay un volumen pulmonar óptimo en el sentido de realizar el mínimo trabajo elástico para una ventilación adecuada, que es donde se realiza la ventilación de reposo ( Vc ). c lic No es difícil aceptar que un pulmón hiperinflado por atrapamiento aéreo (enfisema) tenga un trabajo elástico aumentado en ausencia de otro tipo de alteraciones. 2 de 3 MENU
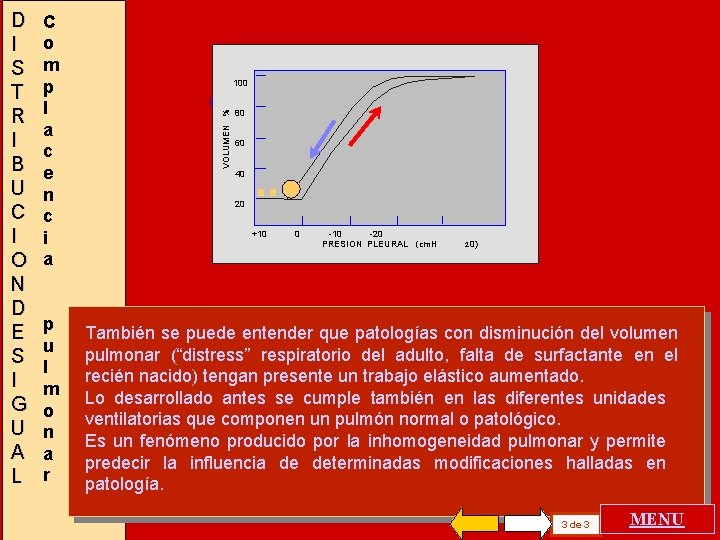
C o m p l a c e n c i a p u l m o n a r 100 VOLUMEN % D I S T R I B U C I O N D E S I G U A L 80 60 40 20 +10 0 -10 -20 PRESION PLEURAL (cm. H 2 0) También se puede entender que patologías con disminución del volumen pulmonar (“distress” respiratorio del adulto, falta de surfactante en el recién nacido) tengan presente un trabajo elástico aumentado. Lo desarrollado antes se cumple también en las diferentes unidades ventilatorias que componen un pulmón normal o patológico. Es un fenómeno producido por la inhomogeneidad pulmonar y permite predecir la influencia de determinadas modificaciones halladas en patología. 3 de 3 MENU
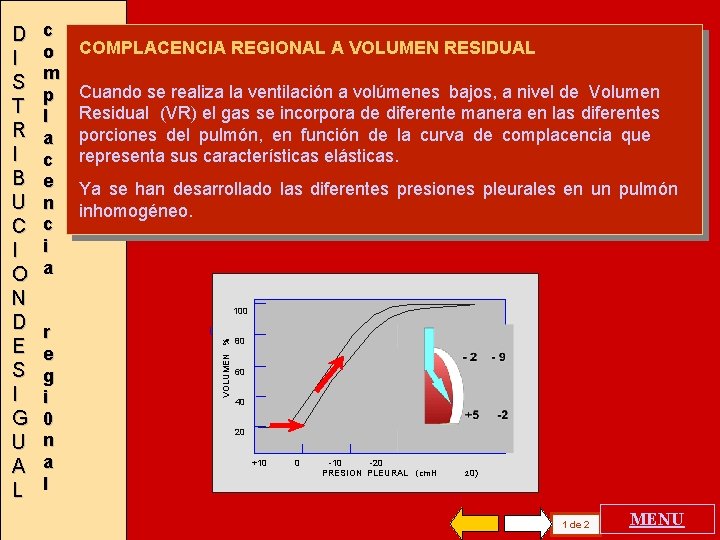
c o m p l a c e n c i a COMPLACENCIA REGIONAL A VOLUMEN RESIDUAL Cuando se realiza la ventilación a volúmenes bajos, a nivel de Volumen Residual (VR) el gas se incorpora de diferente manera en las diferentes porciones del pulmón, en función de la curva de complacencia que representa sus características elásticas. Ya se han desarrollado las diferentes presiones pleurales en un pulmón inhomogéneo. 100 r e g i 0 n a l VOLUMEN % D I S T R I B U C I O N D E S I G U A L 80 60 40 20 +10 0 -10 -20 PRESION PLEURAL (cm. H 2 0) 1 de 2 MENU

c o m p l a c e n c i a r e g i o n a l 100 VOLUMEN % D I S T R I B U C I O N D E S I G U A L 80 60 40 20 +10 0 -10 -20 PRESION PLEURAL (cm. H 2 0) A VOLUMEN RESIDUAL Se propone que la presión pleural varíe en una cantidad de 7 cm. H 20 durante la inspiración, igual en todos los ejemplos que se presentarán. La unidades ventilatorias de las bases pulmonares segun la curva pro puesta no incrementan su volumen durante la inspiración ( +5 a -2). clivértices c La unidades ventilatorias de los pulmonares segun la curva propuesta aumentan un 20% su volumen (40 a 60 % de la CV) al variar la presión pleural en 7 cm. H 20 ( de -2 a -9) durante la inspiración El gas ingresa fundamentalmente a los vértices en estas condiciones. 2 de 2 MENU
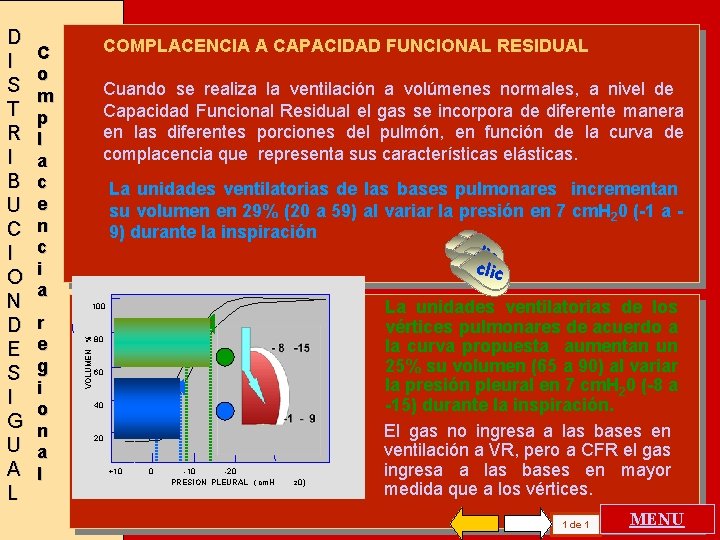
COMPLACENCIA A CAPACIDAD FUNCIONAL RESIDUAL C o m p l a c e n c i a Cuando se realiza la ventilación a volúmenes normales, a nivel de Capacidad Funcional Residual el gas se incorpora de diferente manera en las diferentes porciones del pulmón, en función de la curva de complacencia que representa sus características elásticas. La unidades ventilatorias de las bases pulmonares incrementan su volumen en 29% (20 a 59) al variar la presión en 7 cm. H 20 (-1 a 9) durante la inspiración clic 100 r e g i o n a l VOLUMEN % D I S T R I B U C I O N D E S I G U A L 80 60 40 20 +10 0 -10 -20 PRESION PLEURAL ( cm. H 2 0) La unidades ventilatorias de los vértices pulmonares de acuerdo a la curva propuesta aumentan un 25% su volumen (65 a 90) al variar la presión pleural en 7 cm. H 20 (-8 a -15) durante la inspiración. El gas no ingresa a las bases en ventilación a VR, pero a CFR el gas ingresa a las bases en mayor medida que a los vértices. 1 de 1 MENU

C o m p l a c e n c i a r e g i o n a l COMPLACENCIA A CAPACIDAD PULMONAR TOTAL Cuando se realiza la ventilación a volúmenes exageradamente altos, a nivel de Capacidad pulmonar total el gas se incorpora en las diferentes porciones del pulmón, en función de la curva de complacencia que representa sus características elásticas. La unidades ventilatorias de los vértices y de las bases pulmonares 100 son similares. Aumentan muy poco el 80 clic volumen al variar la presión pleural -40 entre -25 y -45 cm. H 20 durante una 60 inspiración a CPT. VOLUMEN % D I S T R I B U C I O N D E S I G U A L -33 40 Es necesario conocer estas desigualdades descritas en cuanto al +10 0 -10 -20 -30 -40 movimiento de gas en las diferentes PRESION PLEURAL ( cm. H 0) unidades ventilatorias en pruebas como eliminación de nitrógeno, volumen de cierre, volumen residual con inspiración única de O 2. 20 2 Esas mediciones de laboratorio han intentado cuantificar la inhomogeneidad pulmonar antes del uso de isótopos radiactivos o de gases inertes. FIN MENU 1 de 1

El Capítulo 4 “Sistema Ventilatorio" del Programa Interactivo ha llegado a su fin. FIN MENU GENERAL
- Slides: 50