Sistema de Sade Suplementar Roberto Cury SISTEMA DE

Sistema de Saúde Suplementar Roberto Cury

SISTEMA DE SAÚDE SUPLEMENTAR • • Anos 40 e 50: Empresas Privadas, Cassi, Patronal Anos 60: Medicinas de Grupo, Estatais, Unimed’s 1976: Normatização do Seguro Saúde 1980: 18 milhões de usuários 1990: Comercialização planos individuais 1991: Código de Defesa do Consumidor 1994: Plano Real - poder de compra Hospitais Filantrópicos/ Empresas Médicas • 1998: Lei 9656 • 2000: Lei 9961 cria a ANS

SISTEMA DE SAÚDE SUPLEMENTAR MODALIDADES • Medicinas de grupo • Cooperativas médicas • Autogestões • Seguradoras • Filantrópicas

Situação do setor ANTES DA LEI 9656 Livre atuação • Definição de coberturas • Seleção de risco • Definição de carências • Exclusão de usuários • Definição de reajustes APÓS A LEI 9656 Atuação Controlada • Autorização de funcionamento • Regras de operação • Cobertura integral • Proibição da seleção de risco • Definição/ limitação de carências • Controle de reajustes • Proibição de rescisão contratual

SISTEMA DE SAÚDE FATORES DE INFLUÊNCIA NA SAÚDE - Renda. Instrução (em particular da mulher). Disseminação de conhecimentos. Falta de informações sobre o perfil de saúde da população.
EDUCAÇÃO X SAÚDE Educação Mortalidade
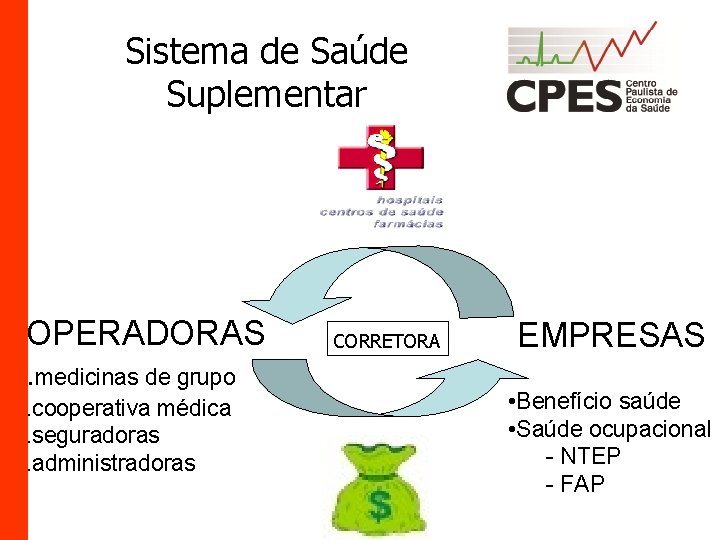
Sistema de Saúde Suplementar OPERADORAS. medicinas de grupo. cooperativa médica. seguradoras. administradoras CORRETORA EMPRESAS • Benefício saúde • Saúde ocupacional - NTEP - FAP
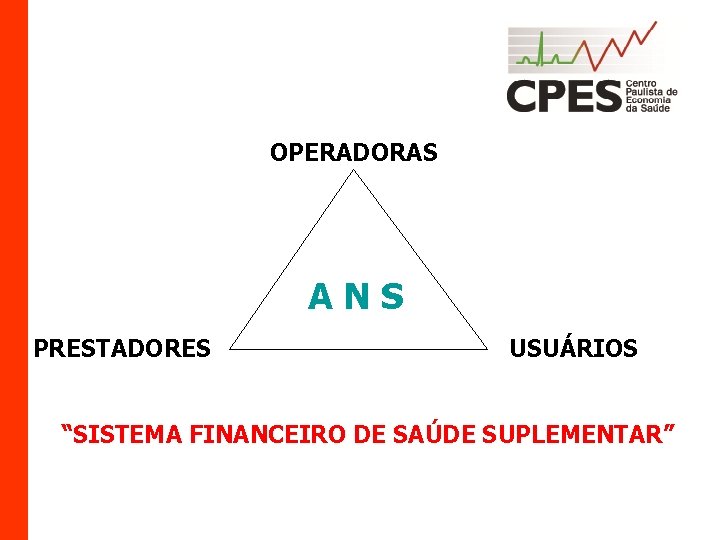
OPERADORAS ANS PRESTADORES USUÁRIOS “SISTEMA FINANCEIRO DE SAÚDE SUPLEMENTAR”
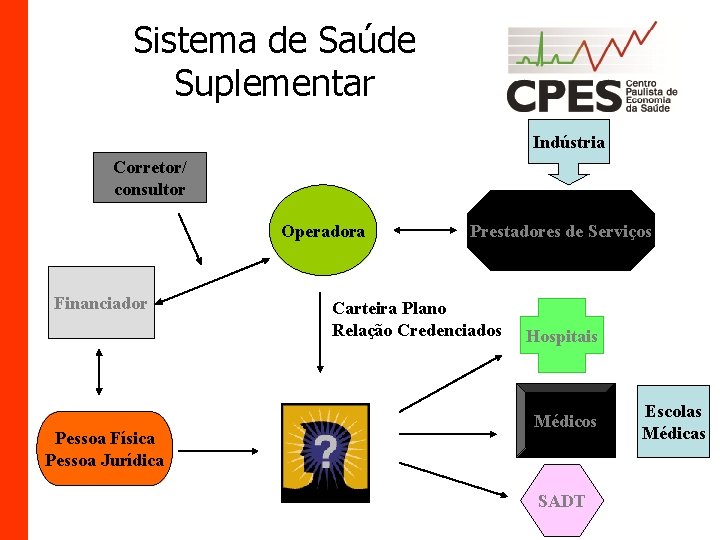
Sistema de Saúde Suplementar Indústria Corretor/ consultor Operadora Financiador Pessoa Física Pessoa Jurídica Prestadores de Serviços Carteira Plano Relação Credenciados Hospitais Médicos SADT Escolas Médicas
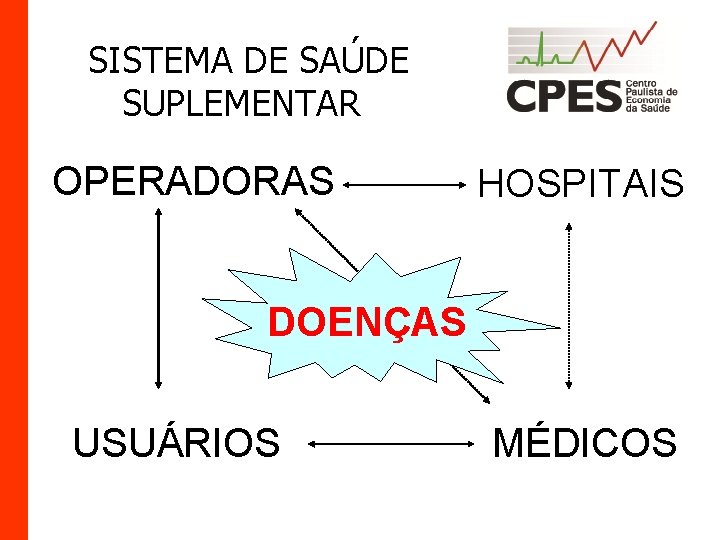
SISTEMA DE SAÚDE SUPLEMENTAR OPERADORAS HOSPITAIS DOENÇAS USUÁRIOS MÉDICOS

SISTEMA DE SAÚDE - Usuário não tem acesso à informações sobre saúde e auto cuidados. - Usuário não sabe utilizar o sistema de saúde. - Usuário não é responsável com a própria saúde. - Não se gerencia a demanda aos serviços. - Ausência de um sistema eficiente de triagem. CONSEQÜÊNCIA

SISTEMA DE SAÚDE SUPLEMENTAR Acesso direto a hospitais e PS. Mais de 80% dos casos que lotam as salas de emergência dos hospitais poderiam ser tratados em serviços de nível primário, com a mesma eficácia e a um custo menor.

Conseqüência • Filas nos hospitais e PS • Insatisfação do usuário • Insatisfação dos profissionais de saúde • Prejuízo na qualidade do atendimento • Desperdício de recursos • Comprometimento da imagem

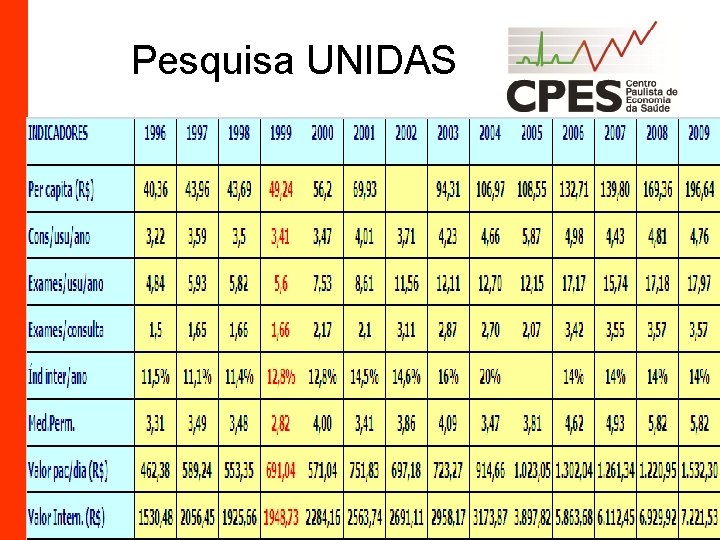
Pesquisa UNIDAS
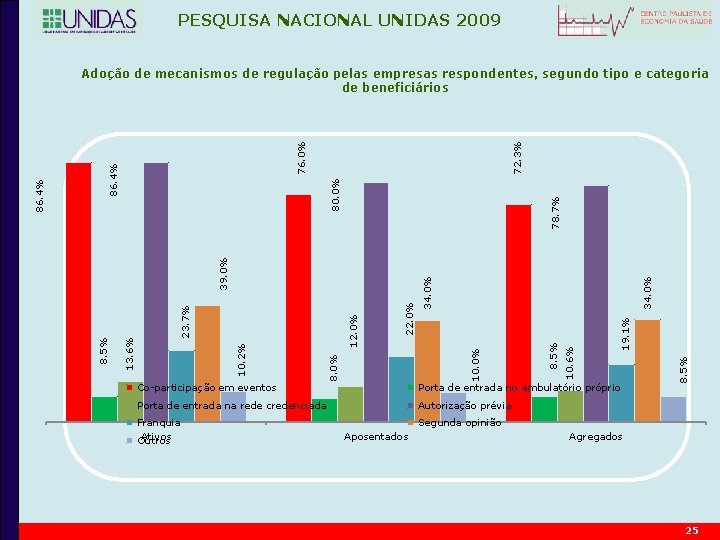
PESQUISA NACIONAL UNIDAS 2009 34. 0% 8. 5% 19. 1% 10. 6% 8. 5% Porta de entrada no ambulatório próprio Porta de entrada na rede credenciada Franquia Ativos Outros 34. 0% 22. 0% 10. 0% Co-participação em eventos 8. 0% 10. 2% 23. 7% 13. 6% 39. 0% 78. 7% 80. 0% 72. 3% 76. 0% 86. 4% 8. 5% 86. 4% Adoção de mecanismos de regulação pelas empresas respondentes, segundo tipo e categoria de beneficiários Autorização prévia Segunda opinião Aposentados Agregados 25
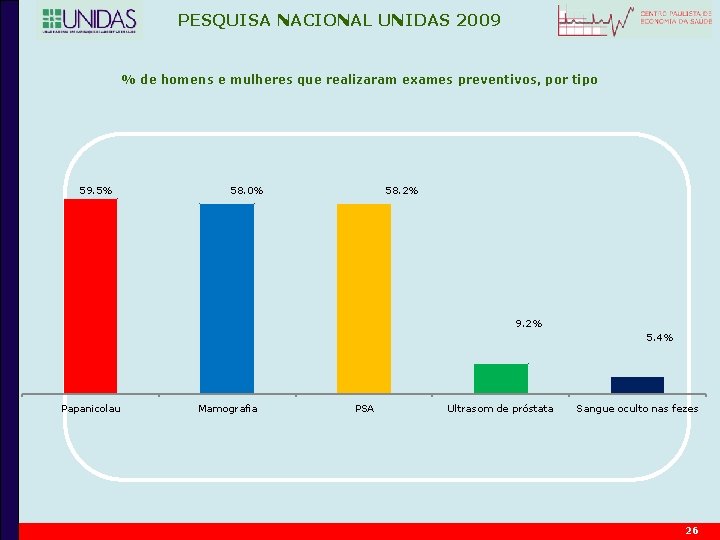
PESQUISA NACIONAL UNIDAS 2009 % de homens e mulheres que realizaram exames preventivos, por tipo 59. 5% 58. 0% 58. 2% 9. 2% 5. 4% Papanicolau Mamografia PSA Ultrasom de próstata Sangue oculto nas fezes 26
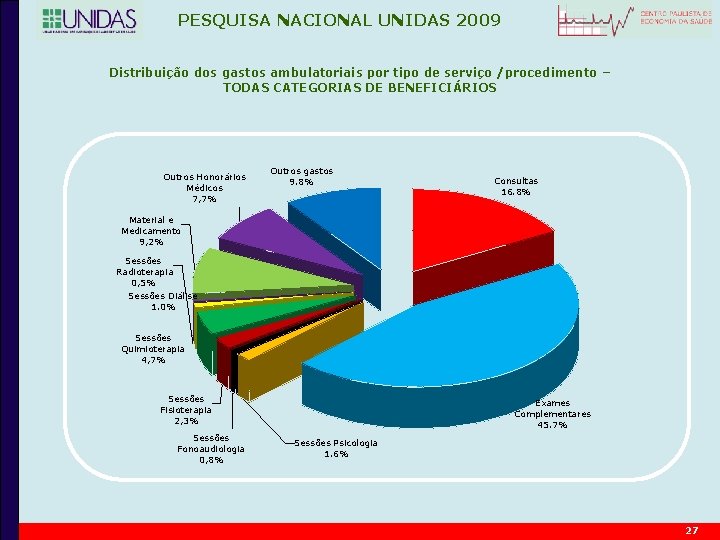
PESQUISA NACIONAL UNIDAS 2009 Distribuição dos gastos ambulatoriais por tipo de serviço /procedimento – TODAS CATEGORIAS DE BENEFICIÁRIOS Outros Honorários Médicos 7, 7% Outros gastos 9. 8% Consultas 16. 8% Material e Medicamento 9, 2% Sessões Radioterapia 0, 5% Sessões Diálise 1. 0% Sessões Quimioterapia 4, 7% Sessões Fisioterapia 2, 3% Sessões Fonoaudiologia 0, 8% Exames Complementares 45. 7% Sessões Psicologia 1. 6% 27
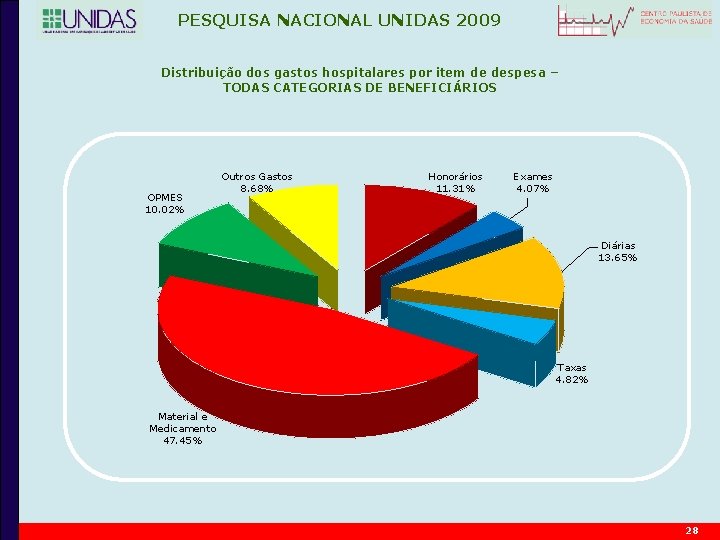
PESQUISA NACIONAL UNIDAS 2009 Distribuição dos gastos hospitalares por item de despesa – TODAS CATEGORIAS DE BENEFICIÁRIOS OPMES 10. 02% Outros Gastos 8. 68% Honorários 11. 31% Exames 4. 07% Diárias 13. 65% Taxas 4. 82% Material e Medicamento 47. 45% 28

SISTEMA DE SAÚDE SUPLEMENTAR NOVAS TECNOLOGIAS de GESTÃO ü Auditoria Médica ü Home Care ü Atendimento Pré Hospitalar ü Central de Regulação ü Disease Management ü Conectividade ü PBM
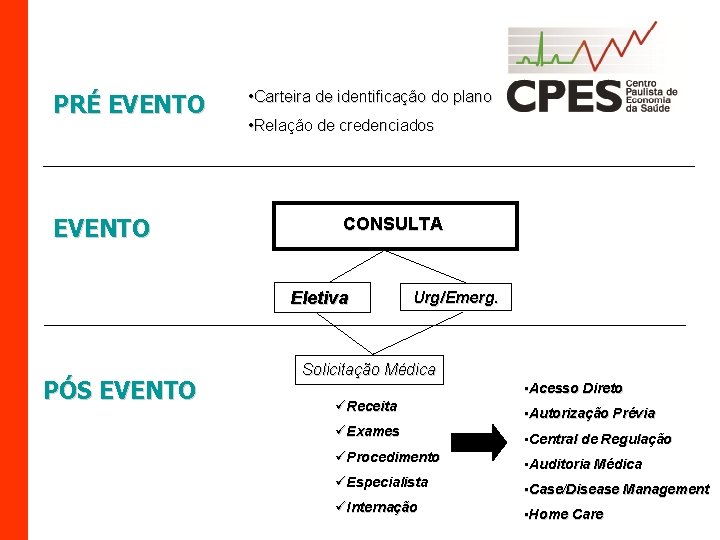
PRÉ EVENTO • Carteira de identificação do plano • Relação de credenciados CONSULTA Eletiva PÓS EVENTO Urg/Emerg. Solicitação Médica • Acesso Direto üReceita • Autorização Prévia üExames • Central de Regulação üProcedimento • Auditoria Médica üEspecialista • Case/Disease Management üInternação • Home Care


SISTEMA DE SAÚDE SUPLEMENTAR CUSTOS CRESCENTES - COMO RESOLVER? - DE QUEM É A RESPONSABILIDADE?

Desafios do Sistema de Saúde • Mudanças no atual modelo de gestão • Remuneração dos serviços de saúde • Educação da população nas questões de saúde • Redução / Controle dos gastos • Gestão de desempenho dos serviços • Comportamento do usuário e do prestador • Qualificação de prestadores, operadoras e fornecedores

GESTÃO RESPONSÁVEL EM SAÚDE • Foco: Saúde e Qualidade de Vida. • Investir: Educação, Prevenção e Promoção à saúde. • Integrar: Saúde Ocupacional x Plano de Saúde. • Desvincular: Benefício financeiro x Benefício saúde. • Gerenciar: Resultados.
- Slides: 34