SINDROMUL DUREROS ABDOMINAL 1 Acut abdomen acut chirugical

SINDROMUL DUREROS ABDOMINAL 1. Acută, abdomen acut, chirugical: apendicita ac, UGD perforat, colica biliară, colecistita ac, ocluzie intestinală, pancreatita acută Cronică, recurentă 2. Somatică (teg, ţ cel sc, muşchi, fascii, perit parietal) Viscerală (peritoneu visceral, perete org cavitare, capsulă org parench, vase): intensit mai redusă (excepţie colica), localizare mai puţin precisă, cu fenomene vegetative, percepută la distanţă-durere raportată) 3. Difuză: boli peritoneu, boli intestin, intoxicaţii, ocluzie vase mezenterice etc) Localizată: în funcţie de topografie
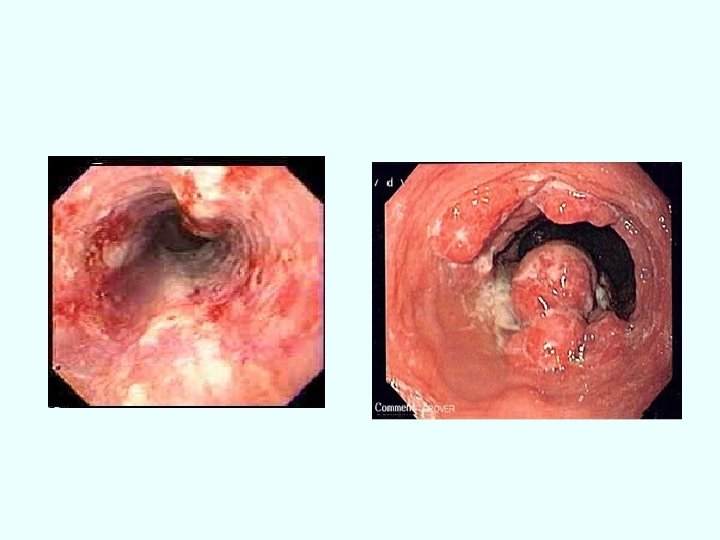
DUREREA ESOFAGIANĂ-SINDROMUL ESOFAGIAN Cauze: -tulburări motorii: hipertonie, hipotonie, achalazia -cauze organice: esofagita (de reflux, infecţioasă, caustică), stricturi, tumori, compresii etc Simptome: 1. DUREREA ESOFAGIANĂ -spontană -la deglutiţie: odinofagia!! Dg dif de angina pectorală!! -retrosternal, -iradiere în spate, baza gâtului, -constrictivă, junghi, -relaţie inconstantă cu efortul, -relaţie cu poziţia şi alimentaţia, -cedează la antiacide, -asociată cu pirozis, regurgitări etc

2. DISFAGIA =deglutiţie dificilă, senzaţia de încetinere sau oprire a bolului alimentar pe traiectul esofagului • funcţională: SD, achalazie -Senzatia de oprire brutala a bolului alimentar retrosternal -Paradoxală uneori -Asociat cu senzatia de sufocare -Apare brusc cedeaza rapid -Durata scurta • mecanică: obstacol; Evolutie lenta catre disfagie totala -localizare: de transfer, de transport, de evacuare -dg dif de “nod în gât”
3. PIROZIS (PIROZA) =senzaţia de arsură epigastrică cu iradiere retrosternală (esofagita de reflux, hernia hiatală, UGD) -postprandial, în decubit dorsal sau aplecat -condiţionat alimentar (condimente, alcool), favorizat de obezitate, mese abundente 4. REGURGITAREA ESOFAGIANĂ -refluxul alimentelor din esofag în cavit bucală, fără efort de vomă sau greaţă -conţinutul regurgitărilor (fără acid!) -relaţia cu momentul alimentaţiei

5. ERUCTATIA - elimiarea de gaze din stomac, cu zgomote caracteristice - consum de bauturi carbogazoase, hernia hiatala, aerofagie, modificari comportamentale 6. SIALOREEA -(HIPERSALIVAŢIA)-în stenozele esofagiene -asociata cu disfagia 6. SUGHIŢUL
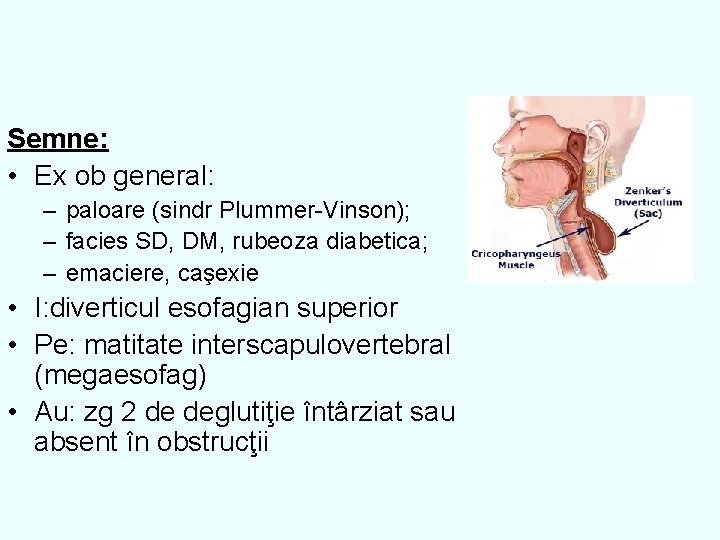
Semne: • Ex ob general: – paloare (sindr Plummer-Vinson); – facies SD, DM, rubeoza diabetica; – emaciere, caşexie • I: diverticul esofagian superior • Pe: matitate interscapulovertebral (megaesofag) • Au: zg 2 de deglutiţie întârziat sau absent în obstrucţii
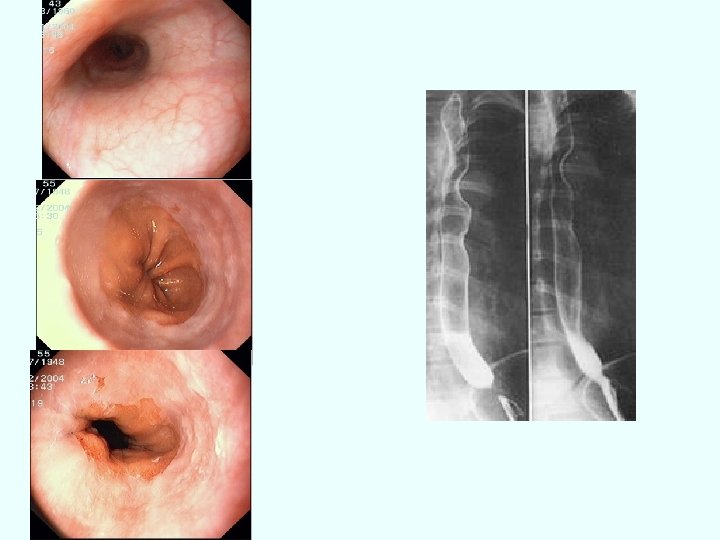
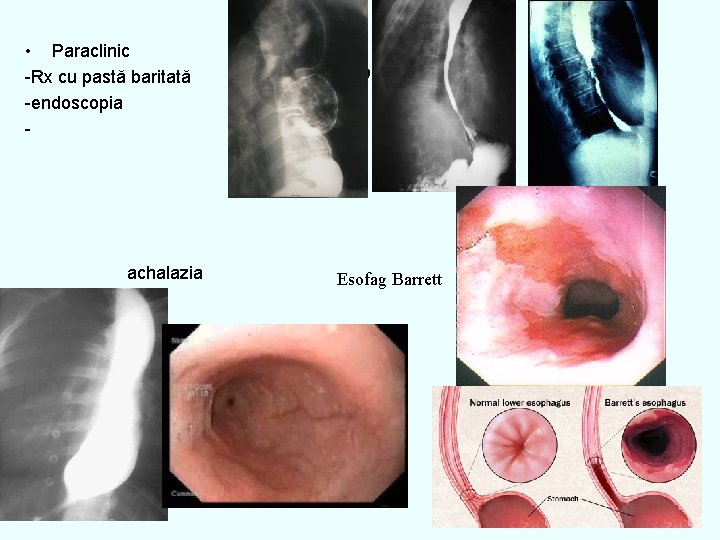
• Paraclinic -Rx cu pastă baritată -endoscopia - achalazia 333 Esofag Barrett
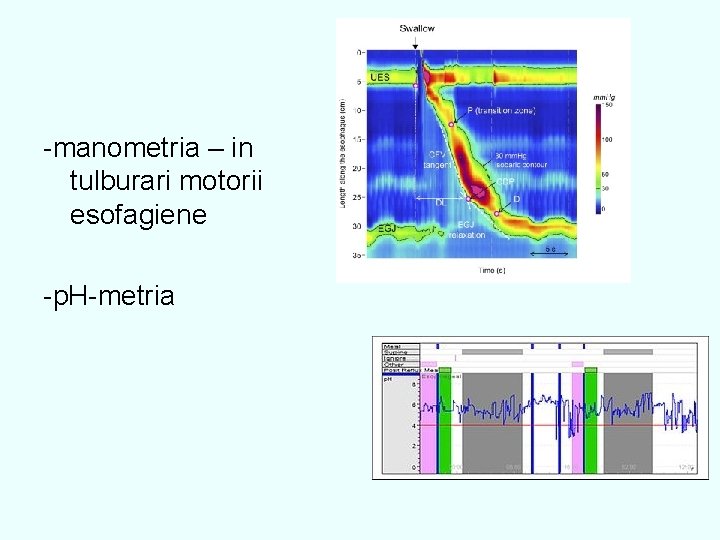
-manometria – in tulburari motorii esofagiene -p. H-metria

Sindromul dispeptic Dispepsia • Digestie dificila • durere sau disconfort abdominal centrate în regiunea abdominală superioară (stomac, duoden) • Durere + distensie epigastrică, inapetenţă, greaţă, vărsătură, saţietate precoce, aerofagie. • Ritmate sau nu de actul alimentar organic functional
SINDROMUL DISPEPTIC ULCEROS / DUREREA ABDOMINALĂ DIN UGD ULCER= defect de substanţă al mucoasei gastrice sau duodenale Patogeneza -factori genetici: -UD: B, grup sang O, pepsinogen I, masa crescută a celulelor parietale, HLA -factori de apărare: -inhibarea secreţiei gastrice/ mucusul/ bicarbonatul -refacerea mucoasei: celulele epiteliului gastric, PG, microcirculaţia -factori de agresiune -HCl: masa celulelor parietale, tonusul vagal, gastrina, histamina -pepsina: pepsinogenul I -refluxul duodeno-gastric (saruri biliare, secreţia pancreatică, intestinală) -infecţia cu Helicobacter Pylori -fumat, alimentaţie, stress, AINS

Simptome 1. DUREREA -localizare -iradiere -caracter -intensitate -durată -mica periodicitate -marea periodicitate -condiţii de dispariţie -dg dif de durerea din gastrite (difuză, imediat după alimentaţie, jenă, disconfort) şi neoplasm gastric (capricioasă) 2. PIROZIS 3. GREŢURI, VĂRSĂTURI ACIDE

Ex obiectiv: -facies ulceros, zigomatic -starea de nutriţie -palpare: sensibilitate epigastrică Paraclinic: -sondaj gastric -examinarea baritata -endoscopia digestiva superioara
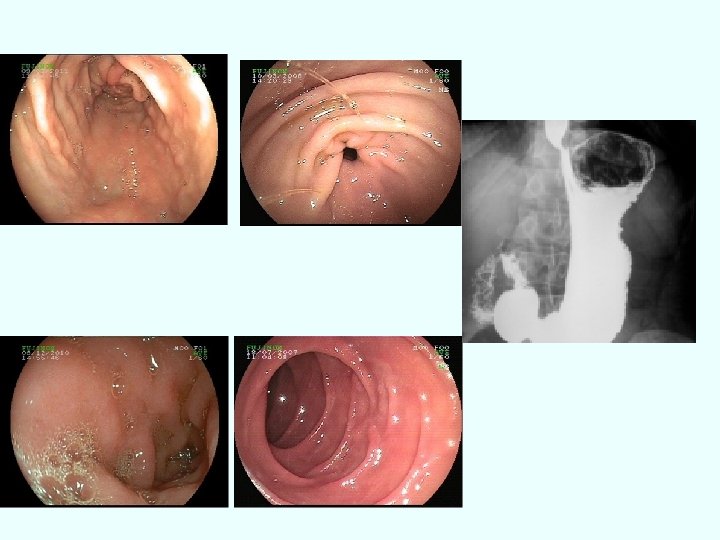
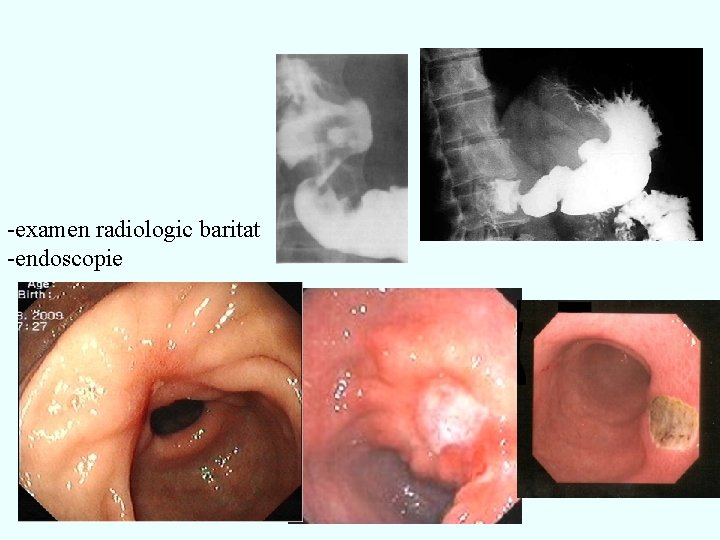
-examen radiologic baritat -endoscopie
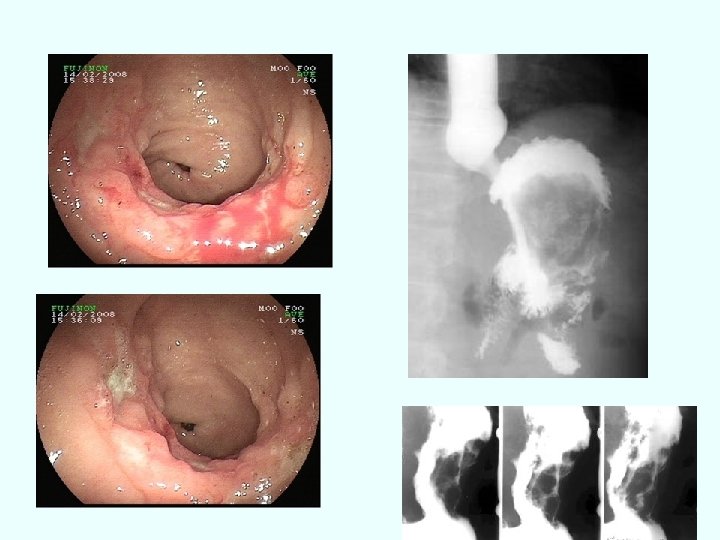
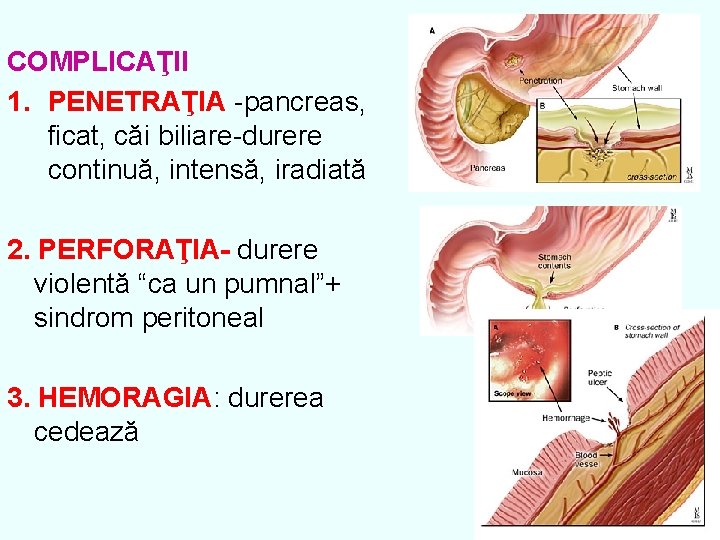
COMPLICAŢII 1. PENETRAŢIA -pancreas, ficat, căi biliare-durere continuă, intensă, iradiată 2. PERFORAŢIA- durere violentă “ca un pumnal”+ sindrom peritoneal 3. HEMORAGIA: durerea cedează

Sindromul de insuficienţă evacuatorie gastrică 4. STENOZA PILORICĂ (benigna, maligna): - durere cvasipermanentă, calmată după vărsături, greutate epigastrică, -eructaţii cu miros acid sau rânced, -regurgitare gastrică, vărsături alimentare voluminoase. Ob: scădere ponderală, deshidratare, sensibilitae epigastrică, clapotaj gastric matinal

Cum cresc prăjiturile? Hendre Laura Salustia MG III, seria 2, gr 18
De la ce a pornit?

Agenții de afânare= • • substanțe ce eliberează gaz, mărind volumul aluatului sau al cocii. chimici biologici mecanici aburul Na. HCO 3+ CH 3 COOH→ H 2 CO 3 CH 3 COO- + Na+

Bicarbonatul de sodiu- “SODA SPREADS” • necesită ACTIVARE= SE STINGE (ingrediente din aluat acide, sau separat) • reacționează IMEDIAT (o singură etapă) => prăjiturile coapte cât mai REPEDE • permite rumenirea • prea mult =>

• • Praful de copt- “POWDER PUFFS” NU necesită ACTIVARE, NU se STINGE, are nevoie doar de lichide reacționează în 2 etape: la amestecare (min) și în cuptor (max)=> prăjiturile rezistă mai mult timp înainte de coacere mai UȘOR de folosit prea mult =>

Bicarbonatul de amoniu- Textura crocantă de neegalat • • NU necesită ACTIVARE, NU se STINGE, are nevoie doar de apă reacționează în cuptor (t°) rumenire, grad de omogenizare crescut prea mult =>
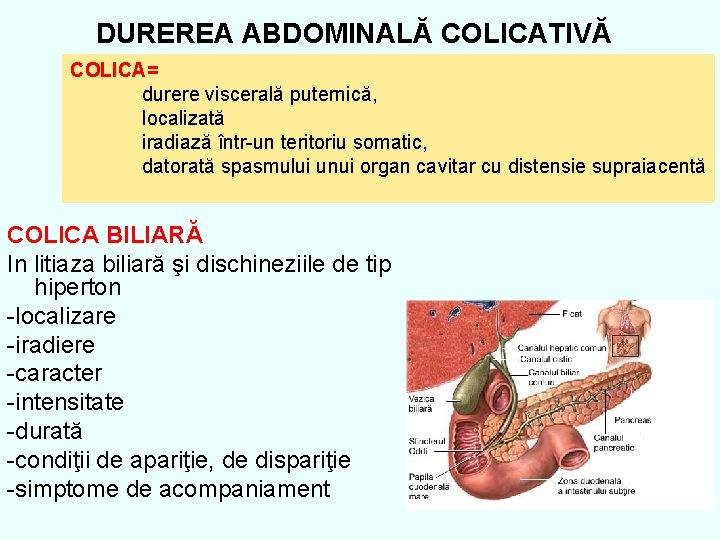
DUREREA ABDOMINALĂ COLICATIVĂ COLICA= durere viscerală puternică, localizată iradiază într-un teritoriu somatic, datorată spasmului unui organ cavitar cu distensie supraiacentă COLICA BILIARĂ In litiaza biliară şi dischineziile de tip hiperton -localizare -iradiere -caracter -intensitate -durată -condiţii de apariţie, de dispariţie -simptome de acompaniament
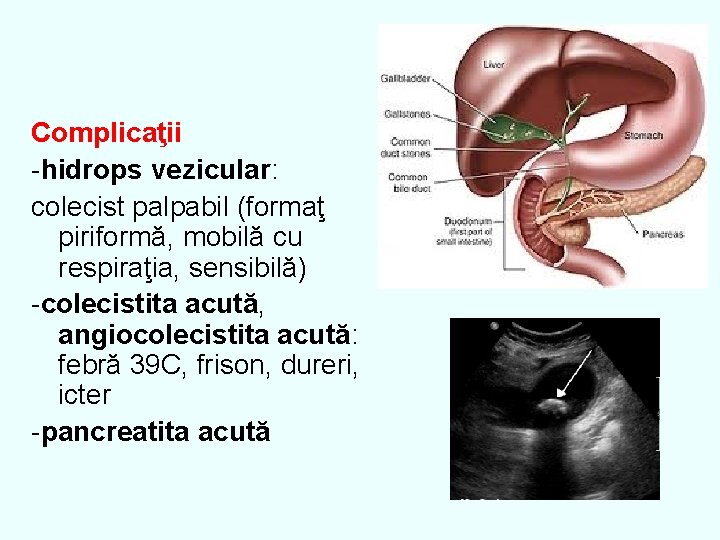
Complicaţii -hidrops vezicular: colecist palpabil (formaţ piriformă, mobilă cu respiraţia, sensibilă) -colecistita acută, angiocolecistita acută: febră 39 C, frison, dureri, icter -pancreatita acută

COLICA INTESTINALĂ -asociere cu tulb de tranzit -caracter intermitent şi localizare migratorie (unde peristaltice) -lipsa accentuării sau chiar ameliorare la presiune In: -enterocolitele acute: dureri instalate brusc, crampe, zgomote hidroaerice, diaree, vărsături, febră -ileusul mecanic -colica saturnină- periombilicală

DUREREA ABDOMINALĂ PANCREASULUI DIN PATOLOGIA PANCREATITA ACUTĂ expresia anatomo-clinica a sindromului acut de autodigestie pancreatica si peripancreatica -cauze: litiaza biliară, colesteroloza veziculară, abuz alcool -activarea enzimelor pancreatice (intracanalicular, intercelular, intracelular) kinină-kalicreină: inflamaţie, edem; =>chimotripsina, elastaza: edem, alterări vasculare, hemoragie; => fosfolipaza, lipaza: necroză

Pancreatia acută necrotico-hemoragică “marea dramă abdominală” Dieulafoy Simptome: • • • durerea abdominala: – simptom major, frecvent (95%) – debut brusc, intensificare progresivă, – intense, violente, continue – sediul epigastric sau periombilical – cu iradiere „în bară” şi posterioară greaţă, vărsături – precoce, frecvente, abundente (85 -90%) balonări, ileus paralitic

Examen obiectiv: -poziţie antalgică “de ou”, anxietate -stare generală alterată, deshidratare -icter, febră -hiperestezie cutanată în semicentură -abdomen destins, meteorism sau absenţa zg intestinale, sensibilitate epigastrică • semne de şoc – paloare, transpiratii, extremităţi reci, puls filiform, tahicardic, hipotensiune arterială • semne de insuficienţă organică – cardiocirculatorie, respiratorie, renală, metabolică, hematologică
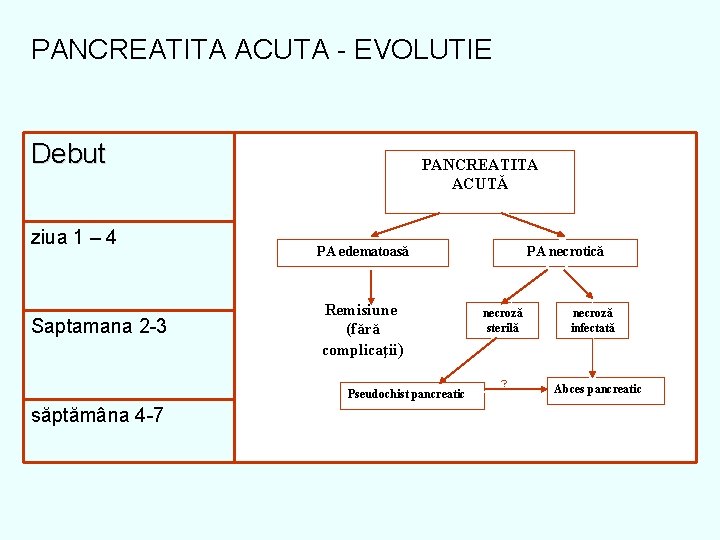
PANCREATITA ACUTA - EVOLUTIE Debut ziua 1 – 4 Saptamana 2 -3 PANCREATITA ACUTĂ PA edematoasă Remisiune (fără complicaţii) Pseudochist pancreatic săptămâna 4 -7 PA necrotică necroză sterilă ? necroză infectată Abces pancreatic

Paraclinic: -laborator: amilazemia, amilazuria lipaza leucocitoză, hiperglicemie, hipocalcemie -dozarea amilazelor din lichidul peritoneal lichidul pleural sub 2 – evolutie benigna, peste 6 – evolutie severa
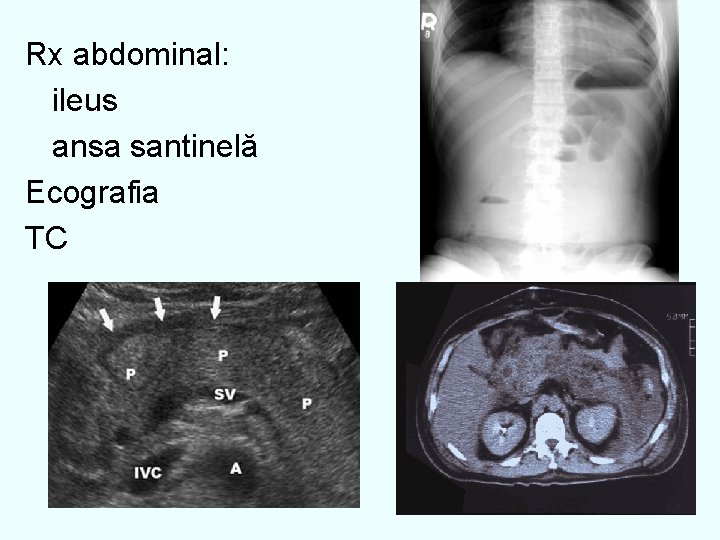
Rx abdominal: ileus ansa santinelă Ecografia TC

PANCREATITA CRONICĂ = afecţiune inflamatorie cronică cu evoluţie progresivă către distrucţie pancreatică exocrină şi endocrină, mergând spre insuficienţă pancreatică IMPORTANT: ≠pancreatita acută nu e consecinţa pancreatitei acute

Cauze: etilismul cronic, > 90% cazuri metabolice (hiperlipemie, hipercalcemie) ereditară Simptome: -durerea • persistentă sau intermitentă epigastru, hipoc stg, • iradiere de-a lungul rebordului costal stg sau posterior, uneori “în bară” • intensitate variabilă • postprandial tardiv, • declanşată de alimentaţie, prin stimularea secreţiei enzimatice • în 10 -20% din cazuri, durerea lipseşte

Icter obstructiv – prin compresia capului pancreatic pe CBP Diabet zaharat secundar (insuficienţa endocrină) – 50 -70% din PC calcifiante Sindromul de malabsorţie (insuficienţa exocrină)- după 10 -20 de ani 90% distrucţie): • scădere în greutate, • steatoree, • malabsorţie vitamine A, D, E, K, B 12, • denutriţie proteică Obiectiv: edeme hipoproteice, emaciere, paloare, icter, sensibilitate hipocondr stg
Paraclinic: -lab: teste de stimulare pancreatică; examenul materiilor fecale; glicemie -Rx abdominal -ecografia, TC -colangiopancreatografia retrogradă endoscopică
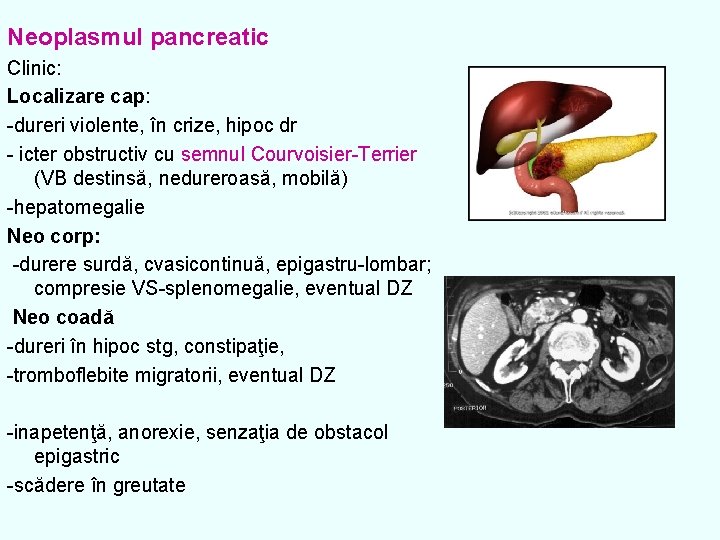
Neoplasmul pancreatic Clinic: Localizare cap: -dureri violente, în crize, hipoc dr - icter obstructiv cu semnul Courvoisier-Terrier (VB destinsă, nedureroasă, mobilă) -hepatomegalie Neo corp: -durere surdă, cvasicontinuă, epigastru-lombar; compresie VS-splenomegalie, eventual DZ Neo coadă -dureri în hipoc stg, constipaţie, -tromboflebite migratorii, eventual DZ -inapetenţă, anorexie, senzaţia de obstacol epigastric -scădere în greutate

Diabetul zaharat Def: boală metabolică cu evoluţie cr şi stadială dat. insuficienţei cantitative sau calitative de insulină Clasificare • Tip 1 - insulinodependent (infantil, juvenil, adult tânăr) • Tip 2 (de maturitate, senil) Obez Nonobez • Gestaţional

Diagnostic: • Glicemia bazală -110 -120 mg%- scăderea toleranţei la la glucoză ->120 mg%-DZ • Glicozuria (glicemie peste 180 mg%) • Hemoglobina glicozilată (Hb. A 1 c) sub 7%- bună compensare • Testul de toleranţă la glucoză • Corpii cetonici- decompensare • +Tulb metab lipidic, proteic

Tablou clinic -poliuria -polidipsia -poli/hiperfagia (mai rar) -scădere ponderală (catabolism accentuat, lipoliză) -infecţii rebele la trat (cut), prurit persistent, tulb de vedere, depresie, astenie Examen obiectiv normal in DZ compensat, necomplicat!!!

Complicaţii Acute • Coma diabetică cetoacidotică: deshidratare, hipotonie musculară, ROT abolite, h. TA, oligurie, tk, respiraţia Kussmaul, halenă de acetonă • Coma diabetică hiperosmolară: polipnee superficială sau Cheyne-Stokes, deshidratare masivă • Infecţiile • Hipoglicemia-complic legată de tratament
Cronice –microangiopatie -macroangiopatie • CV: CI, IMA, HTA periferic: arteriopatii obliterante, AVC • Renal: glomeruloscleroza diabetică!! (Kimmelstiel-Wilson) Pielonefrita acută, cronică Necroza papilară Evoluţie 1. iniţial: proteinurie (microalbuminuria) +/leucociturie, hematurie etc 2. intermediar: proteinurie importantă, edeme, HTA 3. terminal: IRC
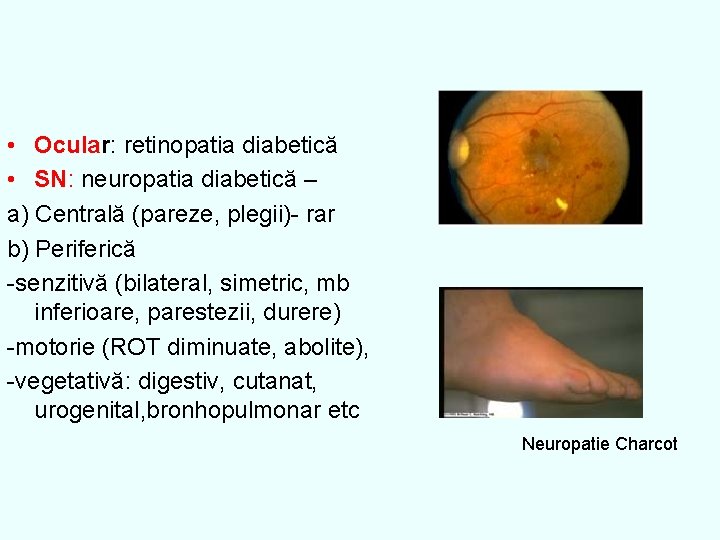
• Ocular: retinopatia diabetică • SN: neuropatia diabetică – a) Centrală (pareze, plegii)- rar b) Periferică -senzitivă (bilateral, simetric, mb inferioare, parestezii, durere) -motorie (ROT diminuate, abolite), -vegetativă: digestiv, cutanat, urogenital, bronhopulmonar etc Neuropatie Charcot
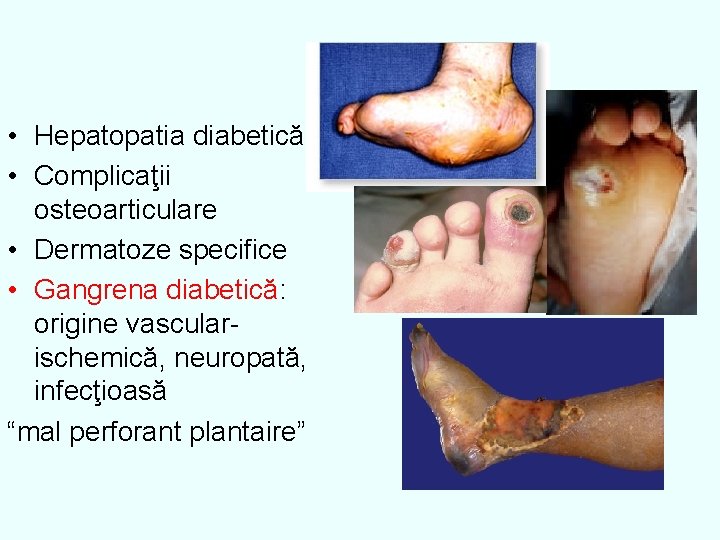
• Hepatopatia diabetică • Complicaţii osteoarticulare • Dermatoze specifice • Gangrena diabetică: origine vascularischemică, neuropată, infecţioasă “mal perforant plantaire”

SINDROMUL DIAREIC Diaree= emiterea de scaune • frecvente (peste 3/zi) • de consistenţă scăzută (lichide sau semilichide, • peste 200 g/zi, • cu resturi alimentare nedigerate Fiziopatologic: diaree 1. osmotică: substanţă greu absorbabilă in lumen, osmotic activă atrage apa în intestin. Mg. SO 4, manitol, sorbitol, dizaharide sintetice-lactuloza, carenţe dizahazidazice -încetează pe foame şi la oprirea adm substanţei

2. secretorie: agenţi ce activează mesagerii secundari la nivelul enterocitelor (c. AMP, c. GMP)- stimulare secreţie clor, apă, inhibare absorţie Na Cauze: exogene: § laxative, § medicamente- colchicina, § cofeina, ceai, cafea, cola; § toxine preformate în alimente: § stafil aureu, clostridium etc endogene: §congenitale de transport; §enterotoxine: vibrion holeric, E coli, Yersinia; §tumori producătoare de hormonivipom, gastrinom, §sindrom carcinoid, adenom vilos

3. alteraţii sau distrucţii enterocitare -bacterii: Shigelle, Salmonele, E coli -virusuri: rotavirusuri, HIV -paraziţi: Giardia, Ascarizi -hipersensibilitate: enteropatie glutenică, alergii alimentare, colite medicamentoase (Au) -autoimune: RCUH, Crohn, limfoame 4. Tulburări de motilitate -hipermotilitate: vagotomie tronculară, hipertiroid, diareea emoţională, sindromul jejunal postprandial precoce -hipomotilitate- populare bacteriană a i. s.
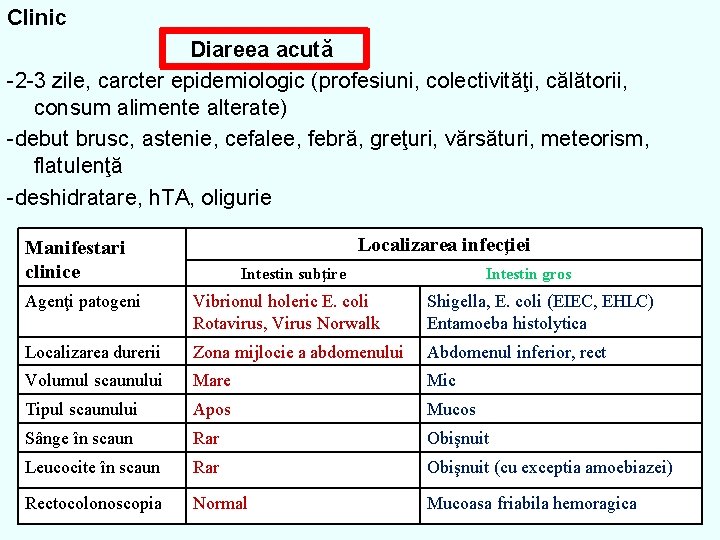
Clinic Diareea acută -2 -3 zile, carcter epidemiologic (profesiuni, colectivităţi, călătorii, consum alimente alterate) -debut brusc, astenie, cefalee, febră, greţuri, vărsături, meteorism, flatulenţă -deshidratare, h. TA, oligurie Localizarea infecţiei Manifestari clinice Intestin subţire Intestin gros Agenţi patogeni Vibrionul holeric E. coli Rotavirus, Virus Norwalk Shigella, E. coli (EIEC, EHLC) Entamoeba histolytica Localizarea durerii Zona mijlocie a abdomenului Abdomenul inferior, rect Volumul scaunului Mare Mic Tipul scaunului Apos Mucos Sânge în scaun Rar Obişnuit Leucocite în scaun Rar Obişnuit (cu exceptia amoebiazei) Rectocolonoscopia Normal Mucoasa friabila hemoragica

Diareea cronică -peste 3 săptămâni Diareea cu steatoree -tulburarea procesului de utilizare a lipidelor alimentare (sindr de malabsorţie) -modificări mucoasă: enteropatia glutenică, boala Whipple, parazitoze -interferarea drenajului limfatic intestinal: Crohn, tbc, limfoame

Diareea apoasă -răspunde la suprimarea ingestiei: carenţe dizaharidazice, rezecţii, vagotomie -nu răspunde la suprimarea ingestiei: tumori producătoare de secretagogi, DZ, congenitale etc

Diareea inflamatorie -RCUH, boala Crohn etc -istoricul semnificativ -debut brusc sau insidios, colici intestinale, borborisme -deshidratare sau sindr de malabsorţie -manifestări sistemice sugestive

Imp dg diferenţial de -falsa diaree omogenăconstipaţie cu ramolirea conţinutului -defecaţia fracţionată -eliminarea de produse patologice în afecţiuni rectosigmoidiene -incontinenţa anală Explorări -examenul coprologic: q macroscopic (nr de evacuări, consistenţa, culoarea, cantitatea, produse patologice q microscopic: paraziţi q coprocitograma: PMN q sângerările oculte q bacteriologic -exam biochimice -endoscopia digestivă, biopsii ecografia, CT

CONSTIPAŢIA Definitie: • eliminarea a mai puţin de 3 scaune/săpt, • cantitate redusă, • consistenţă crescută • +/- dificultatea defecaţiei şi senzaţia evacuării incomplete Etiologie 1. Habituală, primară, idiopatică=constipaţia-boală “ereditate de deprinderi”, terenul, sarcina, sedentarismul etc 2. Secundară, simptomatică ØFuncţională: alterarea structurilor nervoase şi musculare parietale colonului: DZ, hipotiroidism, tumori cerebrale, intoxicaţii, medicamente (antispastice, opiacee, analgezice), reflexe ØOrganică (mecanică): leziuni anale, boli rectale, colonice- inflamaţii, tumori, diverticuloză, compresiuni, megacolon ØAccidentală-episod tranzitoriu

Clinic: • Debut, durata • Frecvenţa scaunelor, consistenţa, cantitatea • Defecaţia dureroasă, prezenţa sîngelui • Dureri abdominale în flancuri, epigastru, caract colicativ, balonări • Se pot asocia: inapetenţă, greţuri, senzaţia de plenitudine, reacţii anxioase, depresive, obsesive, cefalee, insomnii • Obiectiv: contractura dureroasă a colonului “coardă”, tumori-fecalom Explorari paraclinice

SINDROMUL DE MALABSORŢIE Def: tulb de utilizare digestivă a produşilor alimentari Mecanisme: 1. maldigestia: tulb proceselor enzimatice intraluminale -insuficienţă de secreţie: aclorhidrie, boli pancreatice, carenţă dizaharidazică -deficit de stimulare a secreţiei: scurtcircuitare duoden -modificarea p. H: Zollinger-Ellison (inactivare lipază) -lipsa unor factori de activare enzimatică: hepatopatii, sindroamele colestatice -accelerarea tranzitului intestinal
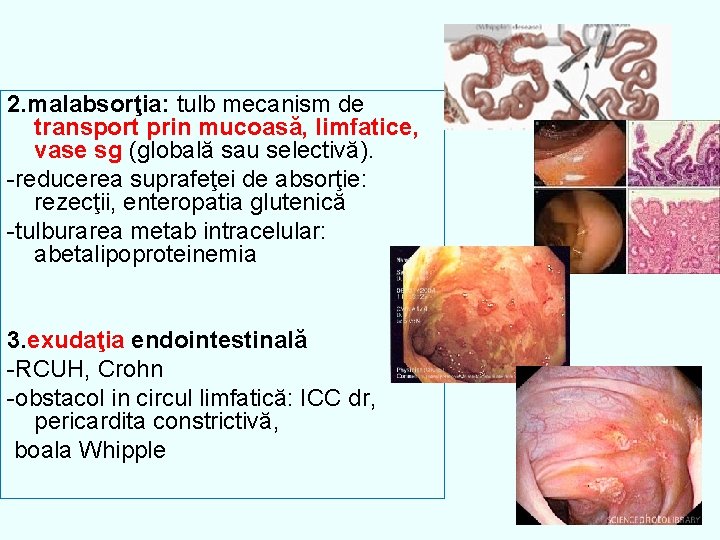
2. malabsorţia: tulb mecanism de transport prin mucoasă, limfatice, vase sg (globală sau selectivă). -reducerea suprafeţei de absorţie: rezecţii, enteropatia glutenică -tulburarea metab intracelular: abetalipoproteinemia 3. exudaţia endointestinală -RCUH, Crohn -obstacol in circul limfatică: ICC dr, pericardita constrictivă, boala Whipple

4. popularea bacteriană intestinală; determina: -modificări perete (atrofie) -deconjugarea sărurilor biliare -consum hidraţi de carbon -malabs proteine -malabs B 12 (consum) -tulb metab apă, electroliţi (diaree) 5. tulb metabolice generale 6. carenţa de aport

Clinic: -scădere în greutate, astenie, fatigabilitate, h. TA -semne de carenţe vitaminice: B 1 -nevrite, B 12 -anemie, acid folic- anemie, D- osteomalacie, K-sindrom hemoragipar, A-hiperkeratoză, xeroftalmie -anemie: feriprivă, prin def de ac folic, B 12 -tulburări hidrominerale: hipocalcemie, hipomagneziemie, hipo. K, hipo. Na, acidoză metabolică -hipoproteinemie- edeme, anasarcă -deficite hormonale: amenoree, ICSR

Metode de explorare în bolile intestinale • Explorări funcţionale digestive -secreţia acidă gastrică, gastrinemia -explorarea utilizării lipidice: examen coprologic-coloraţie Sudan III, testul cu trioleină sau trigliceride marcată, teste expiratorii -explorarea utilizării hidraţilor de carbon: ex copro-coloraţie Lugol pt amidon, teste expiratorii, testul absorţiei D-xilozei -explorarea utilizării proteinelor: ex coprologic: fibre musculare, determinarea azotului fecal -explorarea absorţiei vitaminice: ac folic (conc serică şi eritrocitară, testul FIGLU cu histidină), B 12 – testul Schilling -absorţia acizilor biliari -explorarea exudaţiei proteice intestinale, a permeabilităţii intestinale • Explorări bacteriologice, parazitologice, micologice şi virusologice
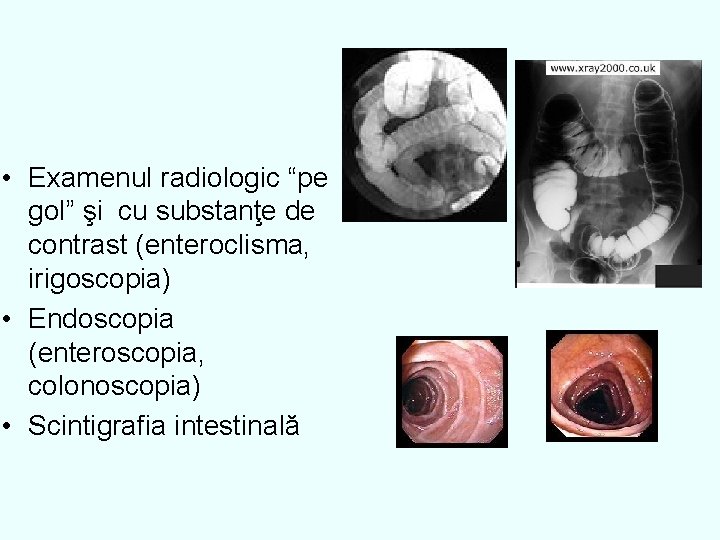
• Examenul radiologic “pe gol” şi cu substanţe de contrast (enteroclisma, irigoscopia) • Endoscopia (enteroscopia, colonoscopia) • Scintigrafia intestinală
- Slides: 63