Shock sptico Primera hora de oro Segundo da























- Slides: 25

Shock séptico Primera hora de oro Segundo día de plata DR. Abel Santiago Alvarez R 3. HC. Bidasoa

• Presentación Puntos clave Lactato Hemocultivo Antibiótico Volumen precoz Noradrenalina

conceptos Infección: Invasión de tejido normalmente estéril por los organismos. Bacteriemia: sangre. Presencia de bacterias viables en la

SRIS( 2 o mas de los siguientes) • • 1. Fiebre >38ºC o hipotermia<36ºC 2. Taquicardia (FC>90 lpm) 3. FR >20 rpm o p. CO 2 <32 mmhg o necesidad de VM 4. Leucocitos >12. 000 o <4. 000 o mas del 10% de cayados (trastornos autoinmunes, pancreatitis, vasculitis, tromboembolismo quemaduras, cirugías, etc)

• • Síndromes sépticos( estadios de la sepsis) 1. Sepsis: SRIS debido a infección documentada, clínica y/o microbiológicamente. 2. Sepsis graves: Con disfunción de órganos asociada, hipotensión o hipoperfusión. 3. Sepsis grave de alto riesgo: Fallo de 2 o mas órganos 4. Shock séptico: Hipotensión debido a la sepsis que persiste a pesar de la administración de líquidos, con alteración de la perfusión o disfunción de órganos o necesidad de fármacos vasoactivos para mantener TA.

Criterios diagnósticos • A. Variables generales • • • 1. Fiebre (Tª>38. 3ºC) o Hipotermia (Tª<36ºC) 2. FC>90 lpm o >SD sobre el valor normal para la edad. 4. Taquipnea>20 rpm 5. Alteración del estado mental 6. Edemas o balance + de líquidos(>20 ml/kg en 24 h) 7. Hiperglucemia(gluc plasmática >140 mg/dl sin diabetes

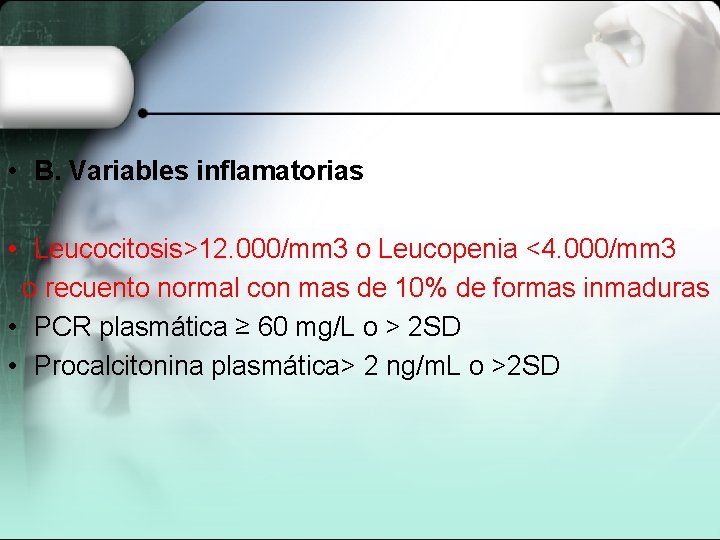
• B. Variables inflamatorias • Leucocitosis>12. 000/mm 3 o Leucopenia <4. 000/mm 3 o recuento normal con mas de 10% de formas inmaduras • PCR plasmática ≥ 60 mg/L o > 2 SD • Procalcitonina plasmática> 2 ng/m. L o >2 SD

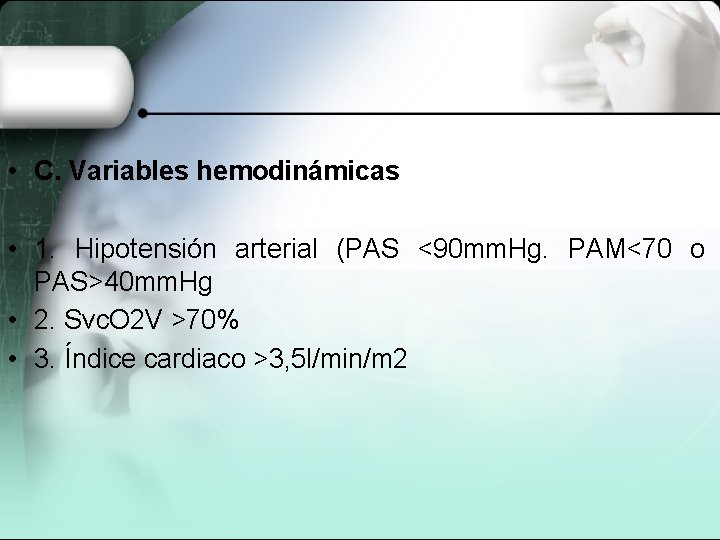
• C. Variables hemodinámicas • 1. Hipotensión arterial (PAS <90 mm. Hg. PAM<70 o PAS>40 mm. Hg • 2. Svc. O 2 V >70% • 3. Índice cardiaco >3, 5 l/min/m 2

• D. Variables de disfunción de órganos • • 1. Hipoxemia arterial: Pa. O 2/Fi. O 2<300 2. Oliguria aguda: diuresis <0, 5 ml/Kg/h 3. Creatinina >2 mg/dl o incremento >0, 5 mg/dl 4. Alteraciones de la coagulación: INR>1. 5 o TTPa>60 s 5. íleo( ausencia de ruidos intestinales) 6. Trombocitopenia <100. 000/mm 3 7. Hiperbilirrubinemia>2 -4 mg/dl

• E. Variables de perfusión tisular • Hiperlactacidemia >3 mmol/L o 24 mg/dl • Disminución del relleno capilar

Etiología • A. Bacterias: G+ los mas frecuentes seguidos muy de cerda de G • B. Virus: Sobre todo en inmunodeprimidos. Mas frecc herpes y los CMV en receptores de transplantes de medula ósea • C. Parásitos: P. Falciparum, las rickettsias y los hongos • Focos mas frecuentes • Pulmonar(47 -50%), urinario(22 -25%) Intraabdominal(1216%) tejido blando 5% y catéter intravascular 5% • 10 -30% los microorganismos no pueden ser aislados.

Microorganismos causales de sepsis • Origen extrahospitalario: E. coli (20 -40%), S. aureus sensible a oxacilina (7 -20%), S. pneumoniae (7 -12%), K. pneumoniae, P. mirabilis y P. aeruginosa. • Origen intrahospitalario, alta hospitalaria reciente: S. aureus (20%, con porcentaje variable de resistencia a la oxacilina), estafilococos coagulasa negativos (ECN) (1428%), enterococos (10%), E. coli (10 -12%), P. aeruginosa (7 -10%), otras enterobacterias (1025%), Candida spp. (2 -3%). • Otros: BGN, Clostridium, N. meningitidis, otras bacterias incluyendo clamidias, rickettsias y micobacterias ademas de virus, hongos y protozoos.

Factores de riesgo • • Infección nosocomial La bacteriemia Edad avanzada> 65 años La inmunosupresión La diabetes y el cáncer Neumonía extrahospitalaria Factores genéticos

Manifestaciones clínicas • Fiebre y escalofríos o hipotermia. • Hiperventilación-taquipnea. • Cambios hemodinámicos: inicialmente taquicardia, piel caliente y posteriormente hipotensión. • Alteración del nivel de consciencia o de sus contenidos, agitación, cuadros confusionales • Signos de disfunción orgánica: cianosis, respiración superficial, oliguria, ictericia o datos de insuficiencia cardiaca. • Lesiones cutáneas asociadas a la sepsis: exantemas morbiliformes y urticariales, eritrodermia, exantemas purpúricos y lesiones necrotizantes o bullosas (bacilos gramnegativos) o ectima gangrenoso (Pseudomonas). En pacientes inmunodeprimidos y neutropénicos debemos recordar que la respuesta inflamatoria y los signos de localización pueden estar atenuados o ausentes.

Manejo • • Historia clínica detallada Exploración física detallada buscando el foco Hemograma y coagulación (con dimero. D y fibrinogeno ) Bioquímica : glucosa, iones, calcio, urea, creatinina, AST, ALT, bilirrubina y lactato. • Hemocultivos • Toma de muestra microbiológica en función del foco ( esputo, liquido pleural, liquido sinovial, LCR, orina, muestras cutáneas, etc

• Gasometría arterial o venosa (según estado y posibles diagnósticos). • Proteína C reactiva (PCR) y procalcitonina (PCT). • Radiografía de tórax, S. orina y ECG • Otras pruebas de imagen: Rx abdomen, ecografía o TAC según la sospecha clínica

• O 2 para mantener saturación periférica en 92%- 93%(Fi O 2 ≥ 0. 35) • Bolo inicial de cristaloides 500 -1. 000 ml de cristaloides o 300 -500 ml de coloides en 30 minutos (20 ml/kg) • Antibiótico de amplio espectro • Si persiste hipoperfusion o lactato elevado, mantener volumen con 500 -1000 ml/h de cristaloides e iniciar aminas. • Control de temperatura • Control de glucemia • Profilaxis gástrica y de TVP

• Efectos de los principales fármacos vasoactivos. Cronotropismo Inotropismo Vasoconstricción Vasodilatación • Dopamina • Noradrenalina • Dobutamina ++ ++ ++++ + ++

Diluir 2 amp de NA en 100 ml (20 mg en 100 ml=2 mg/ml) y comenzar perfusión a dosis de 0, 04 -0, 05 mcg/kg/min que corresponde según peso a 2 -3 ml/hora. Ir subiendo la dosis de 2 en 2 ml cada 5 -10 minutos en función de la respuesta hemodinámica. Dopamina (DA) a dosis iniciales de 1 -4 mcg/kg/min (efecto dopa) e ir subiendo hasta alcanzar dosis de 5 -8 mcg/kg/min (efecto beta): Diluir 1 amp de DA en 100 ml (200 mg en 100 ml = 2 mg/ml) y comenzar a 4 -5 ml/hora incrementando de 2 en 2 ml cada 5 -10 minutos según respuesta

• Otras medidas a adoptar en Urgencias • Bicarbonato. De dudosa indicación, puede considerarse en pacientes con p. H en sangre arterial menor de 7, 15. • Corticoides: En pacientes con tratamiento esteroideo sistémico crónico o insuficiencia suprarrenal es obligatorio administrar hidrocortisona 100 mg iv.

Tratamiento empírico recomendado en la Sepsis severa y el Shock séptico • Foco Respiratorio: Cefalosporina de 3ª o 4ª generación + Quinolona respiratoria • Foco Abdominal: Carbapenem (Imipenem o Meropenem) o Piperacilina-Tazobactam, o Cefalosporina de 3ª-4ª generación + Metronidazol o Aztreonam + Metronidazol o Quinolona + Metronidazol. • Foco Urológico: Cefalosporina de 3ª-4ª generación o Quinolona o Penicilina antipseudomónica o Carbapenem ± aminoglucósido). • Foco piel y partes blandas: Impétigo y celulitis: Cefalosporina 1ª generación (Cefazolina) o Amoxicilina clavulánico o Clindamicina.

• Foco SNC: Ceftriaxona 2 g/12 h o Cefotaxima 2 g/4 -6 h; En alergia a betalactámicos: Vancomicina 1 g/12 h asociada o no a Rifampicina 600 mg/12 -24 h VO (+ Aztreonam 30 mg/kg/6 h si no se puede descartar N. meningitidis). En mayores de 50 años, asociar Ampicilina 2 g/4 h. • Sospecha de infección por SAMR (infección documentada o alto riesgo de SARM: residentes en centros socio-sanitarios, portadores de catéteres endovasculares, ingreso previo reciente, hasta que se demuestre que no hay SAMR): Glucopéptido o Daptomicina u Oxazolidinona (Linezolid). • Foco desconocido: Meropenem + Vancomicina o Linezolid. • Si el paciente ha recibido tratamiento antibiótico previamente considerar la adición de amikacina. • En pacientes con alergia de tipo anafiláctico a la penicilina, el tratamiento puede realizarse con la asociación de Amikacina + Linezolid + Ciprofloxacino

• La mortalidad debida a shock es alta. Con shock séptico se ha estimado en 12 -50%. • Mas elevada cuando no se conoce el foco • Mas elevada en infección gastrointestinal o pulmonar que urinaria. • Sepsis por patógenos nosocomiales tiene una mortalidad mas alta que la debida a patógenos adquiridos en la comunidad

Factores de mal pronostico • • Temperatura <35. 5 Leucopenia >4000/mm 3 Edad>40 años Comorbilidades ( SIDA, insuficiencia hepática, cirrosis, cáncer, alcoholismo, inmunosupresión) • Infección nosocomial • Cobertura antibiótica inadecuada

“Horas de Oro” en el manejo del paciente con Sepsis ¡¡ Tiempo es tejido !! Gracias