Sepsis Ulf Jonsson specialistlk Anestesi och intensivvrd Sunderby

Sepsis Ulf Jonsson, specialistläk Anestesi och intensivvård Sunderby Sjukhus 2020 -10 -16

Identifiera sepsispatienten Man 65 år: Hypertoni och lätt överviktig. Inkommer med kräkningar och illamående. Temp 35, 9, BT 100/60, puls 70, AF 32, sat 93%. Kvinna 45 år: Tidigare frisk, smärt. Urinträngningar sedan några dagar. Klagar på ryggsmärta Temp 39, 1, BT 95/50, puls 110, AF 22, sat 97%. Kan någon av ovanstående patient vara ”septisk”?

Definition sepsis, före 2016 • SIRS = Systemic Inflammatory Response Syndrome ≥ 2 av: • • Temp > 38° eller < 36° Hjärtfrekvens > 90/min Andningsfrekvens > 20/min eller p. CO 2 < 4, 3 k. Pa B-LPK < 4 x 10⁹/l eller > 12 x 10⁹/l • Sepsis = SIRS + infektion (misstänkt eller verifierad)

Definition sepsis, före 2016 forts. • Svår sepsis = Sepsis + minst en av följande: hypotension, hypoperfusion eller organdysfunktion • Hypotension = SAP < 90 mm Hg alt. MAP < 70 mm Hg • Hypoperfusion = P-laktat > 3 mmol/l alt. 1 mmol över den övre normalgränsen alt. BE < -5 mmol/l • Organdysfunktion – – – Hepatisk: S-bilirubin > 45 µmol/l Renal: Oliguri < 0, 5 ml/kg eller krea↑ > 45 mmol/l under vtf Hematologisk: TPK < 100 x 10⁹/l, PK-INR > 1, 5, APTT > 60 sek CNS: Försämring av mentalt status, t. ex konfusion Resp: Pa. O 2/Fi. O 2 < 33 (~ Pa. O 2 < 7, 0 k. Pa, alt sat 86%) alt Pa. O 2/Fi. O 2 < 27 (~ Pa. O 2 < 5, 6 k. Pa, alt sat 78%)

Definition sepsis, före 2016 forts. • Septisk chock = Svår sepsis med kvarstående hypotension trots adekvat vätsketillförsel tillsammans med hypoperfusion och/eller organdysfunktion. Med adekvat vätsketillförsel menas vätskebolus på ≥ 500 ml kristalloid på 30 min.

Definition sepsis, fr. om 2016 • Sepsis = Livshotande organdysfunktion som orsakas av ett stört systemiskt svar på infektion – Infektion med akut förändring av SOFA score ≥ 2 p • Septisk chock = En undergrupp av sepsis där bakomliggande cirkulatoriska och cellulära/metabola rubbningar är tillräckligt uttalade för att avsevärt öka dödligheten – Kvarstående hypotension som kräver vasopressor för att upprätthålla medelartärtryck ≥ 65 mm. Hg tillsammans med plaktat > 2 mmol/l trots adekvat vätsketillförsel
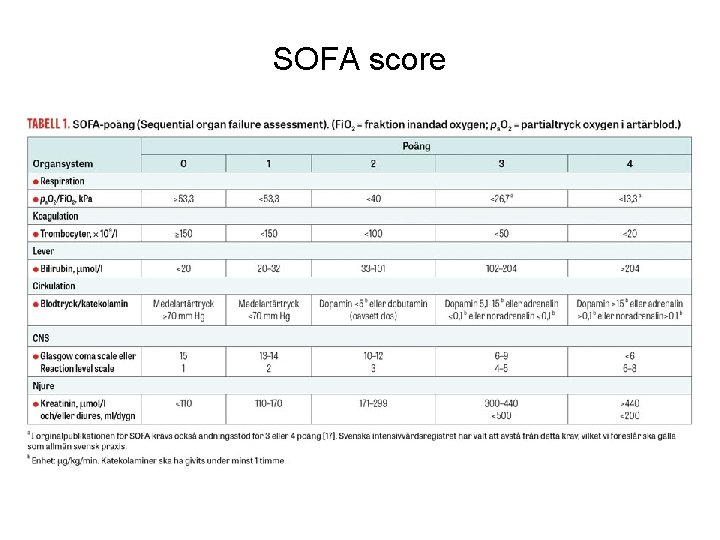
SOFA score

Epidemiologi • Incidens – Ofullständigt känd för sepsis och septisk chock pga variation i diagnossättning samt definitioner i studier – Enl. uppskattning av Svenska infektionsläkarföreningen i ”Vårdprogram för Sepsis och septisk chock” 2018 • Sepsis > 500/100 000 invånare • Septisk chock > 30 -50/100 000 invånare

Epidemiologi forts. • Rapport från WHO september 2020, baserat på data från 2017 och 2018, så orsakar sepsis i världen ungefär – 20% av all dödlighet (11 miljoner, varav 2, 9 miljoner barn < 5 år) – 15% av all neonatal dödlighet – 11% av all mödradödligheten

Epidemiologi forts. • Etiologi – Samhällsförvärvad sepsis • E. coli, S. areus och pneumokocker • GAS, meningokocker, Haemophilus – Nosokomial sepsis: • Enterobacteriacae, enterokocker, Pseudomonas aeruginosa • KNS och Candida

Prognos • Mortalitet – Rangel-Frausto et al. JAMA 1995; 273: 117 -23 • Sepsis 16% • Septisk chock 47% – Esteban et al. Crit Care Med 2007; 35: 1284 -9 • Sepsis 13% • Septisk chock 46% – Arise 2014 • Septisk chock 19% – Pro. CESS 2014 • Septisk chock 20% – Pro. MISe 2015 • Septisk chock 29%

Prognos forts. • Mortalitet – Kaukonen et al. JAMA 2014; 311(13): 1308 -16 • Jmf IVA-vårdade med sepsis i Australien och Nya Zeeland, där mortaliteten sjunkit från 35% till 18% mellan 2000 och 2012

Prognos forts. • Mortaliteten är lägre för pat som kommer in till AKM med sepsis jmf med symtomdebut inneliggande • Ungefär hälften av dom som avlider gör det första veckan i cirkulationskollaps, andra hälften dör inom månad i multiorgansvikt. • Dock kvarstående sänkt överlevnad i upp till 10 år efter utskrivning från sjukhus hos de överlevande (Linder et al. Crit Care med 2014 a; 42(10): 2211 -18, Linder et al. Crit Care med 2014 b; 189(9): 1075 -81, Prescott et al. BMJ 2016; 353: i 2375

Patofysiologi • Vad händer i kroppen vid sepsis? – Endotoxiner från gramnegativa- och exotoxiner från grampositiva bakterier medför produktion och frisättning av proinflammatoriska mediatorer (interleukiner, TNF, och andra cytokiner) – Dessa mediatorer aktiverar i sin tur olika kaskadsystem som interagerar sinsemellan (bl. a koagulations-, komplement-, kallikreinkinin- och det fibrinolytiska systemet)

Patofysiologi forts. • Hypotension pga. generell vasodilation (på både ven och artärsidan). Hypovolemi pga ökad kärlpermeabilitet vilket ger ett ökat kapillärläckage. Myocarddepression pga. toxisk påverkan/acidos och försämrad coronarperfusion vilket ger sänkt CO • Hypoperfusion pga mikrotrombotisering. Dessutom försämrat syrgasleverans till vävnaderna pga vasodilation och vävnadsödem vilket ger cellulär hypoxi, anaerob metabolism, metabol acidos och laktatstegring • Organsvikt utvecklas till följd av hypoxi och cytotoxiska effekter
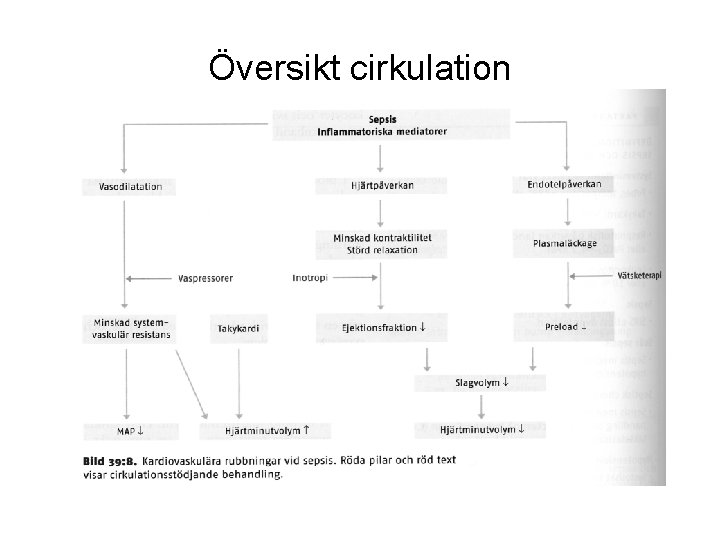
Översikt cirkulation

Sepsis symtom • • • Frossa, feber/hypotermi, perifert kall Andnöd, andfåddhet, tackypné, hosta, rassel Diarré, kräkningar, buksmärta/peritonit Nedsatt AT, ”blivit hittad på golvet” Konfusion, motorisk oro, sänkt medvetande Takykardi, blåsljud på hjärtat, hypotension Petechier, marmorerad hud, smärtsam rodnad, sår Nackstyvhet Oliguri

Scoringsystem • Enkel minnesregel: BAS 90 -30 -90 Vid BT < 90 mm Hg, AF > 30/min eller Sat < 90 % Ställ er frågan ”Kan det vara sepsis ? ”
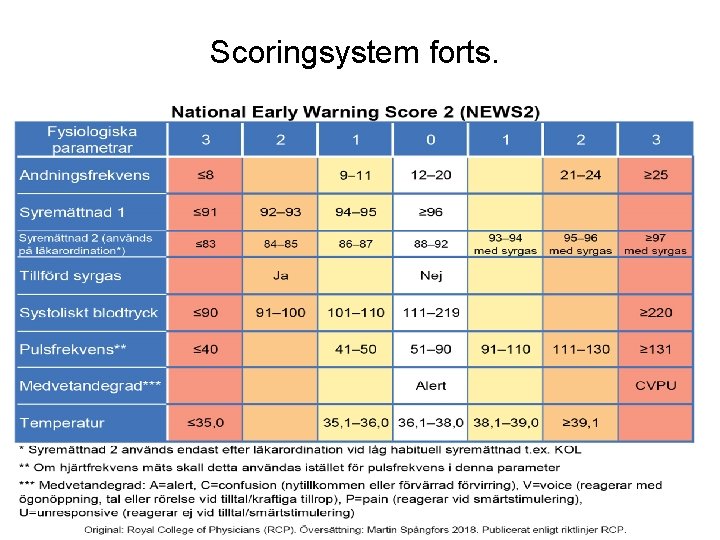
Scoringsystem forts.

Scoringsystem forts.

Akut handläggning • Omedelbara åtgärder på AKM alt. vårdavdelning – Status och anamnes – Syrgas: 2 -4 liter på grimma, Vb 5 -15 liter på mask – Vätska: Vid BT < 90 mm Hg eller förhöjt laktat, ge bolusdos kristalloid 1000 ml på 30 min, (infarter, gärna 2 grova nålar) – Odlingar: Blod x 2, Urin, (NPH, sputum, likvor, sår, ledvätskor, pleuravätska, ascites…) – KAD: Monitorering av timdiures, snabb odling – Provtagning: Blodgas inkl laktat, blod-, el- och leverstatus, CRP, PK-INR, APTT, U-sticka, p-glukos (Obs att ett normalt CRP med < 24 timmars anamnes på sjukdom inte utesluter bakteriell genes. ) – Ovanstående åtgärder skall helst avklaras inom 60 min.

Akut handläggning forts. • ”Source control”? Sök och dränera/avlägsna infektionsfokus så tidigt som möjligt: Empyem? Septisk artrit? Abscess? Tarmperforation? KAD? CVK? etc… • EKG och hjärtenzymer? – Vid feber + bröstsmärta/buksmärta/kräkning. Infarkt kan förekomma vid sepsis.

Akut handläggning forts. • Antibiotika: – Inom 60 min, FÅR EJ fördröjas av provtagning etc. – Bred täckning, t. ex betalaktam + aminoglykosid – Exakt val beror på fokus, underliggande sjukdomar, samfällsförvärvad/nosocomial infektion etc – Kontakta bakjour alt infektionsjour om osäker på val • OBS! Ge en extrados av betalaktam mellan första och andra dosen, för att snabbare komma upp i steady-state – Ökad distributionsvolym vid sepsis – Försämrad vävnadspenetrans pga kapillärläckage/vävnadsödem (Rekommendation av Svenska infektionsläkarföreningens ”Vårdprogram för Sepsis och septisk chock” 2018 Kumar, Virulence 2014; 5: 80 -97, Seyler et al. Critical Care 2011; 15: R 137)
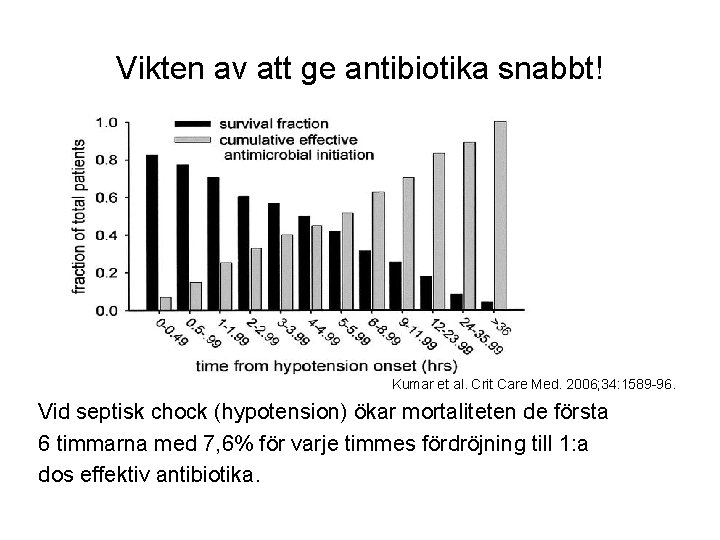
Vikten av att ge antibiotika snabbt! Kumar et al. Crit Care Med. 2006; 34: 1589 -96. Vid septisk chock (hypotension) ökar mortaliteten de första 6 timmarna med 7, 6% för varje timmes fördröjning till 1: a dos effektiv antibiotika.

Akut handläggning forts. • Behandlingsmål (Svenska Infektionsläkarföreningens ”Vårdprogram för Sepsis och septisk chock” 2018) – Inom 60 min: • BT > 90 mm Hg • Sat > 93% – Inom 6 timmar: • Diures > 0, 5 ml/kg/h • Sjunkande laktatnivå – Inom 24 timmar: • Normaliserad puls • Normaliserad AF

På IVA • Rivers et al NEJM 2001; 345: 1368 -1377 – EGDT (Early Goal-Directed Therapy) • Med tidig, målstyrd terapi sänktes mortaliteten avsevärt (46, 5% till 30, 5%) vid svår sepsis och septisk chock

På IVA forts. • Rivers behandlingsmål: – – CVP 8 -12 mm Hg MAP > 65 mm Hg Hemtokrit > 30% Scv. O 2 > 70%

På IVA forts. • Rivers resultat ifrågasatta på senare år – Relativt liten studie, 263 pat, singelcenter studie • Vid försökt till upprepning av studien ingen skillnad i mortalitet – Arise, 2014 (1600 pat, multicenter studie) 18, 6 vs 18, 8% mortalitet – Pro. CESS 2014 (1341 pat, multicenter studie) 21, 0 vs 18, 2 vs 18, 9% mortalitet – Pro. MISe 2015 (1260 pat, multicenter studie) 29, 5 vs 29, 2% mortalitet

Vätsketerapi • Kristalloid vid initial resucitering – Ingen rek. angående val, men Ringer-Ac kan vara att föredra • Hyperkloremi bör undvikas • Ökad mängd AKI och CRRT när stora mängder Na. Cl givits (Yunos et al. 2012 JAMA 308(15): 1566 -72 – Adekvat vätskebolus, 500 -1000 ml ≤ 30 min, 30 ml/kg ≤ 3 timmar • Albumin rek i tillägg om svårigheter att uppnå adekvat fyllnad – Albios 2014 (1818 pat, multicenter studie) Minskad mortalitet på subgrupp med septisk chock • Utvärdera vätsketerapin, fortsatt förbättrad hemodynamik? – Rhoades et al. Crit care Med 2017; 45: 486 -552 • Graden av övervätskning en oberoende riskfaktor för mortalitet och morbiditet SSC Januari 2017 Critical Care Med 45(3): 1

Vasopressorer • Val av vasopressor – Noradrenalin vs Vasopressin?

Vasopressorer forts. • Val av vasopressor – Noradrenalin vs Vasopressin? – VANISH 2016 (409 pat, multicenter studie) • Ingen skillnad i mortalitet eller hur mycket vätska patienterna fick • Högre andel i dialys med Noradrenalin, men ingen skillnad i andel AKI – Noterbart att patienterna i båda grupperna bara fick 1, 1 liter i median de 4 första timmarna (jmf med > 2 liter som skulle förväntats om rek på 30 ml/kg i resucitering hade följts) – VASST 2008 (778 patienter) • Ingen skillnad i 28 dagars mortalitet

Vasopressorer forts. • Val av vasopressor – Noradrenalin vs Dopamin? – Avni et al. (Systematisk rewiew och Metaanalys och 2015 PLo. S One 10(8): e 0129305) • Lägre mortalitet och mindre risk för arrytmier med Noradrenalin – SSC (Surviving Sepsis Campaign) Januari 2017 Critical Care Med 45(3): 1 • Stark rek Noradrenalin som förstahandsval av vasopressor • Om ej adekvat MAP med Noradrenalin, rek Vasopressin i tillägg, alt Adrenalin • Vasopressin kan också läggas till för att sänka Noradrenalindoserna • Stark rek mot att använda Dopamin i njurskyddande syfte (kissdos)

Inotropi • Val av inotropi

Inotropi forts. • Val av inotropi – SSC Januari 2017 Critical Care Med 45(3): 1 – Dobutamin vs Levosimendan vs Milrinon? • Ingen studie har visat skillnad i mortalitet mellan de tre ovan nämnda läkemedlen, men Dobutamin klart billigast • Rek Dobutamin som förstahandsval vid behov av inotropt stöd – Rek mot att använda inotropi utan objektiva bevis på behov

Blodtrycksmål • Lämpligt blodtrycksmål (MAP)?

Blodtrycksmål forts. • SSC Januari 2017 Critical Care Med 45(3): 1 – Stark rekommendation MAP ≥ 65 mm Hg – 4 studier som jmf MAP ≥ 65 mm Hg vs ≥ 85 mm Hg • • • Ökat CI med MAP ≥ 85 mm Hg (3 studier) Ingen skillnad i mortalitet (1 studie) Ökad frekvens FF med MAP ≥ 85 mm Hg (1 studie) Ingen skillnad i diures eller laktatnivå (2 studier) Mindre AKI och CRRT, vid MAP ≥ 85 mm Hg för subgrupp HT (1 studie) • Behov av lägre doser vasopressor vid MAP ≥ 65 mm Hg (4 studier) – En studie jmf MAP 60 -65 mm Hg vs MAP 75 -80 mm Hg • Minskad mortalitet för pat >75 år, med MAP 60 -65 mm Hg

Gräns för blodtransfusion • Rimlig Hb-gräns?

Gräns för blodtransfusion forts. • SSC Januari 2017 Critical Care Med 45(3): 1 – Stark rekommendation Hb ≥ 70 – TRISS 2014 (Holst et al. N Engl J Med 371(15): 1381 -91 • 1005 pat med septisk chock, randomiserades till Hb ≥ 70 alt Hb ≥ 90 • Ingen skillnad i mortalitet, ischemiska händelser, behov vasopressor, tid med ventilatorbehov eller IVA-vårdtid mellan grupperna

Steroider • Rutinmässig användning?

Steroider • SSC Januari 2017 Critical Care Med 45(3): 1 – Rekommendation mot rutinmässig användning av steroider vid sepsis och septisk chock • HYPRESS (Keh et al. JAMA 2016; 316(17): 1775 -85) Ingen skillnad i progress från sepsis till septisk chock (Hydrokortison v s placebo) – Om hemodynamisk stabilitet ej uppnås med adekvat vätskeresucitering och vasopressorer, rek tillägg iv Hydrokortison • CORTICUS (Sprung et al. N Engl J Med. 2008; 358(2): 111 -24 – 499 pat med septisk chock Ingen skillnad i mortalitet, men kortare tid till att häva chocken med kortison • Annane et al. Systematisk review (JAMA 301(22): 2362 -75 – Minskad 28 dagars mortalitet med kortisonbeh – Mindre hyperglykemi vid kontinuerlig inf jmf med bolusdoser • Weber-Carstens et al. (2007) Intensive Care Med 33(4): 730 -33

Blodsockerkontroll • Optimalt intervall?

Blodsockerkontroll • SSC Januari 2017 Critical Care Med 45(3): 1 – Stark rekommendation mot strikt normoglykemi • Leuven I (van den Berghe, N Engl J Med. 2001; 345(19): 1359 -67) – 1548 pat, singelscenter studie, minskad IVA-mortalitet med strikt normoglykemi (p-glu 4, 4 -6, 1) • NICE-SUGAR Study Investigators (N Engl J Med. 2009; 360(13): 128397) – 6104 patienter, multicenter studie, ökad 90 dagars mortalitet med strikt normoglykemi – Rekommendation (>5 -6) < 10

Dialys

Dialys • SSC Januari 2017 Critical Care Med 45(3): 1 – Rek mot tidig dialys vid akut njursvikt och septisk chock om ej absolut indikation föreligger • IDEAL-ICU (Babar et al. N Enlg J Med. 2018; 379(15): 1431 -42 • Ingen skillnad i mortalitet, vårdtid på IVA och sjukhus, antal dagar med vasopressorbehov eller kvarvarande dialysbehov vid uppstart av dialys efter 12 eller 48 timmar från debut av AKI – Rek att använda CRRT vid behov av att kontrollera vätskebalans hos hemodynamiskt instabila septiska pat.

Patientfall Man 65 år: Hypertoni. Inkommer med kräkningar och illamående. Temp 35, 9, BT 100/60, puls 70, AF 32, sat 93%. Kvinna 45 år: Tidigare frisk. Urinträngningar sedan några dagar. Klagar på ryggsmärta Temp 39, 1, BT 95/50, puls 110, AF 22, sat 97%. Första åtgärd?

Patientfall forts. Anamnes och blodgas Man 65 år: Står på Selokenzoc. Rivit sig på rostig spik för några dagar sedan. Fult sår på hö lår. Stor rodnad, knastrar i mjukdelarna vid palpation. Blodgas: p. H 7, 02, p. CO 2 3, 77, BE -13, p. O 2 8, 25, laktat 5, 1 Kvinna 45 år: Tidigare frisk. Urinträngningar sedan några dagar. Nytillkommen ryggsmärta idag. Blodgas: p. H 7, 29, p. CO 2 4, 55, BE -3, PO 2 10, 2, laktat 2, 3

Patientfall forts. Under tiden har man tagit nya kontroller Man 65 år: Temp 35, 7, BT 85/50, puls 75, AF 36, sat 88%. Blodgas: p. H 7, 02, p. CO 2 3, 77, BE -13, p. O 2 8, 25, laktat 5, 1 Kvinna 45 år: Temp 39, 1, BT 95/50, puls 110, AF 22, sat 97%. Blodgas: p. H 7, 29, p. CO 2 4, 55, BE -3, PO 2 10, 2, laktat 2, 3 Nästa åtgärd?

Patientfall forts. Vätska, syrgas, provtagning/odlingar och antibiotika Man 65 år: Ringer-Ac 1000 ml på 30 min, 10 liter O 2 på mask, Meronem + Klindamycin + Nebcina. Temp 35, 7, BT 80/45, puls 80, AF 40, sat 94%. Blodgas: p. H 6, 98, p. CO 2 3, 64, BE -14, p. O 2 9, 65, laktat 5, 5 Kvinna 45 år: Ringer-Ac 1000 ml på 30 min, 3 liter O 2 på grimma, Claforan + Nebcina. Temp 38, 7, BT 110/70, puls 90, AF 18, sat 99%. Blodgas: p. H 7, 35, p. CO 2 4, 98, BE -2, PO 2 12, 9, laktat 1, 7 Fortsatt handläggning, vårdnivå?

Patientfall forts. Fortsatt handläggning, vårdnivå? Man 65 år: Sök IVA-jour. Pat måste omgående till IVA. Kontakt med kirurg alt. ortopedjour, planera för op. Kvinna 45 år: Kan läggas in på vanlig vårdavdelning. Initialt med täta kontroller.

Sammanfattning Förstå vad det handlar om Kan det vara sepsis? (BAS 90 -30 -90, SOFA, NEWS 2) Tidig antibiotikabehandling. Inom 60 min. Får ej fördröjas. Undvik hypotension. Ge vätska (≥ 1000 ml på 30 min) + Vasopressor vb Optimera cirkulationen/syrgasleveransen i kroppen. Syrgas (sat > 93%) + vätska.
Frågor?

Tack för uppmärksamheten!
- Slides: 52