Sekundrn prevence ischemick CMP ve 3 rovnch obtnosti

Sekundární prevence ischemické CMP. . . ve 3 úrovních obtížnosti

Smrtící recidiva CMP 30 denní mortalita po první recidivě i. CMP 41% (x po první i. CMP 22% (P=0. 003) Hardie et al, Stroke 2004
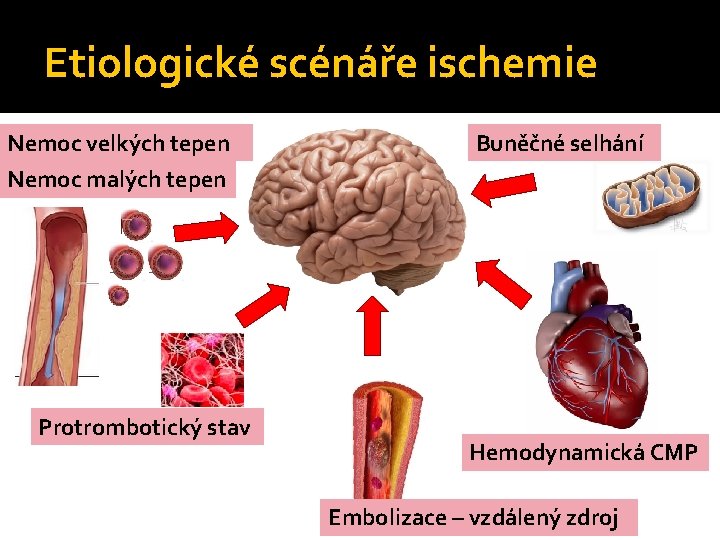
Etiologické scénáře ischemie Nemoc velkých tepen Buněčné selhání Nemoc malých tepen Protrombotický stav Hemodynamická CMP Embolizace – vzdálený zdroj
Klasifikační systémy Proč klasifikovat? �RCT provedení i interpretace (hrušky s hruškami) Předpoklad: �Minimální diagnostický panel s jasnými definicemi kategorií

Používané klasifikační systémy � Stroke Data Bank (SDB, Harvard Stroke Registry, NINDS Stroke Data Bank) - 1978 � Lausanne Stroke Registry and the Étude du profil Génétique de l’Infarctus Cérébral (GÉNIC) study – 1988 � Oxfordshire Community Stroke Project (OCSP) – 1991 � TOAST (Trial of ORG 10172 in Acute Stroke Treatment) – 1993 � SSS-TOAST - 2005 � Causative Classification System (CCS) - 2007 � ASCO - 2009

ASCO - metodika STUPEŇ KAUZALITY Rozhodně možná příčina indexové CMP 2. Kauzalita je nejasná 3. Něpravděpodobná příčina indexové CMP, ale rozhodně přítomen možný rizikový faktor 1. ÚROVEŇ DIAGNOSTICKÉHO PRŮKAZU Přímý průkaz standardní metodikou (gold standard) B) Nepřímý důkaz méně senzitivní nebo specifickou metodikou C) Slabý důkaz při nepřítomnosti specifické vyšetřovací metodiky A) Hodnotíme 1, 2, 3 jak výše uvedeno, není-li rizikový faktor přítomen vůbec pak hodnotíme 0, při nedostatečném a nedokončeném vyšetřovacím programu hodnotéme 9.
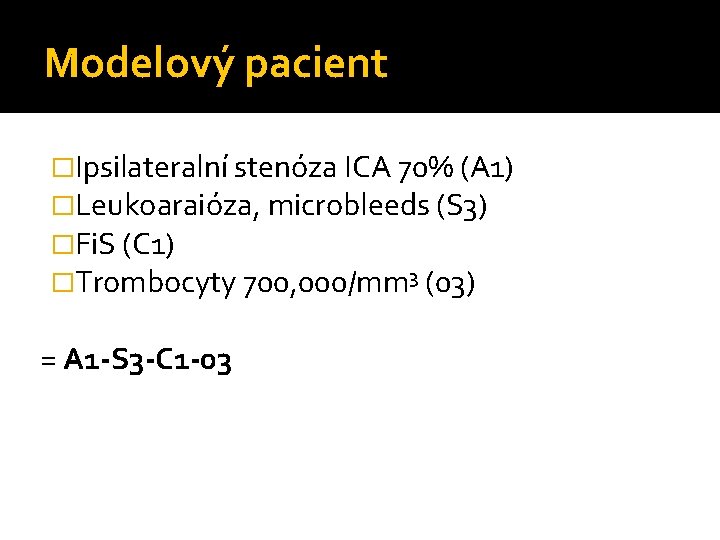
Modelový pacient �Ipsilateralní stenóza ICA 70% (A 1) �Leukoaraióza, microbleeds (S 3) �Fi. S (C 1) �Trombocyty 700, 000/mm 3 (03) = A 1 -S 3 -C 1 -03

ASCO - diagram Aterotrombóza Ostatní příčiny Kardioembolismus 3 Nemoc malých tepen 2 1 A 1 -S 3 -C 1 -03

Klasifikace TOAST Nemoc malých tepen 20 -25% Kryptogenní 30% Jiné: disekce, vaskulitidy, hyperkoagulace 2 -5% Atheroskleróza velkých tepen 10 -15% Kardioembolické 30% M

Riziko roční recidivy dle TOAST Nemoc malých tepen 5, 5% Kryptogenní 7% Jiné: n. a. Kolominski-Rabas PL et al. Stroke 2001; 32: 2735 -40. Atheroskleróza velkých tepen 5% Kardioembolické 11% M

1) Kardioembolické CMP
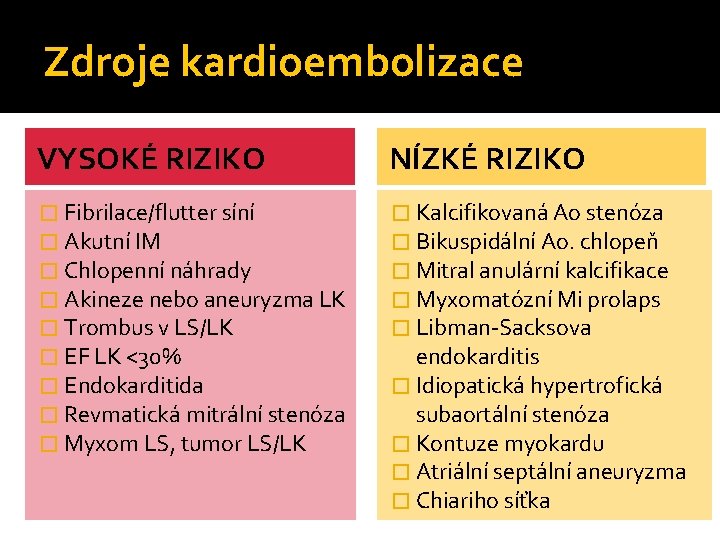
Zdroje kardioembolizace VYSOKÉ RIZIKO NÍZKÉ RIZIKO � Fibrilace/flutter síní � Akutní IM � Chlopenní náhrady � Akineze nebo aneuryzma LK � Trombus v LS/LK � EF LK <30% � Endokarditida � Revmatická mitrální stenóza � Myxom LS, tumor LS/LK � Kalcifikovaná Ao stenóza � Bikuspidální Ao. chlopeň � Mitral anulární kalcifikace � Myxomatózní Mi prolaps � Libman-Sacksova endokarditis � Idiopatická hypertrofická subaortální stenóza � Kontuze myokardu � Atriální septální aneuryzma � Chiariho síťka

Detekce zdroje kardioembolizace �Průkaz zdroje CE CMP TTE 10% x TEE 50 -65% � 1 z 8 pacientů s normálním nálezem na TTE má významný zdroj embolizace na TEE s nutností změny terapie De Bruijn et al. Stroke. 2006 ; 37(10): 2531 -4. LS Blackshear JL et al. Ann Thorac Surg 1996; 61: 755– 759.

Fibrilace síní a CMP �Embolizace trombotického materiálu z LS �Obdobné riziko paroxysmální x chronická Fi. S (2, 0% x 2, 2% CMP/rok, p=0. 755) Hohnloser SH et al. J Am Coll Cardiol 2007; 50: 2156– 2161. �Cca 30% pacientů s Fi. S - jiná etiologie, nižší efektivita antikoagulace 25 -30% small vessel disease (HT fibrohyalinóza, AS) 12% AS postižení magistrálních tepen (ICA) Hart RG et al. Cerebrovasc Dis. 2000; 10: 39 -43. Miller VT et al. Neurology 1993; 43: 32 -36.
![Mortalita první i. CMP při FS [%] 35 30 OR = 1. 57 (99% Mortalita první i. CMP při FS [%] 35 30 OR = 1. 57 (99%](http://slidetodoc.com/presentation_image_h2/96923d2c6fe60f916345547a84f57880/image-15.jpg)
Mortalita první i. CMP při FS [%] 35 30 OR = 1. 57 (99% CI: 1. 29– 1. 91) 25 20 Fi. S 15 non. Fi. S 10 5 0 1 M 3 M 1 R n=26 818, Andersen KK et al. Stroke. 2011; 42: 2806 -2812.
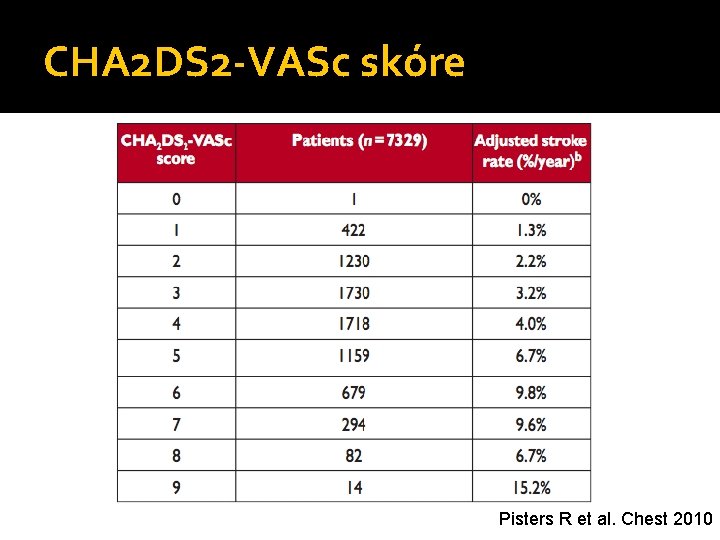
CHA 2 DS 2 -VASc skóre Pisters R et al. Chest 2010
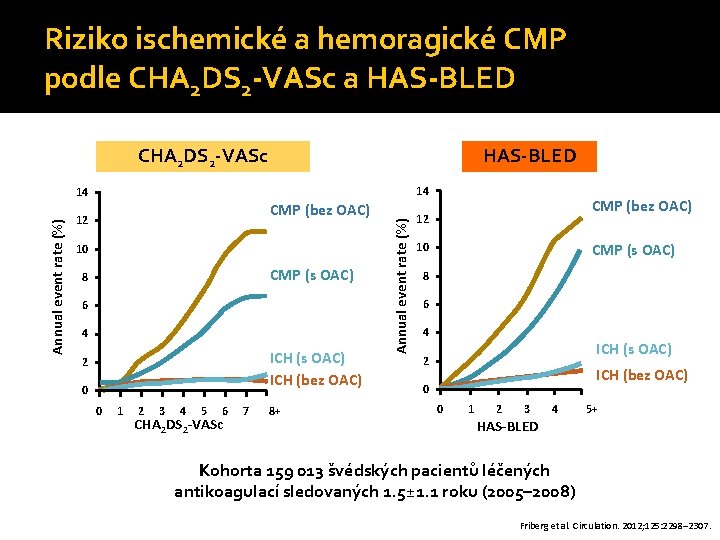
Riziko ischemické a hemoragické CMP podle CHA 2 DS 2 -VASc a HAS-BLED CHA 2 DS 2 -VASc 14 CMP (bez OAC) 12 10 CMP (s OAC) 8 6 4 ICH (s OAC) ICH (bez OAC) 2 0 0 1 2 3 4 5 6 CHA 2 DS 2 -VASc 7 8+ Annual event rate (%) 14 CMP (bez OAC) 12 10 CMP (s OAC) 8 6 4 ICH (s OAC) 2 ICH (bez OAC) 0 0 1 2 3 HAS-BLED 4 5+ Kohorta 159 013 švédských pacientů léčených antikoagulací sledovaných 1. 5± 1. 1 roku (2005– 2008) Friberg et al. Circulation. 2012; 125: 2298– 2307.
Možnosti antikoagulační léčby NOAC: XABANY, GATRANY VKA WARFARIN UFH, LMWH
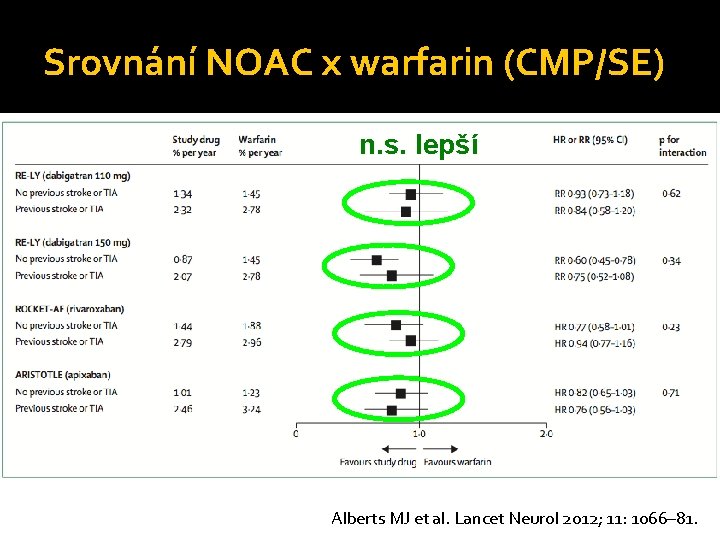
Srovnání NOAC x warfarin (CMP/SE) n. s. lepší Alberts MJ et al. Lancet Neurol 2012; 11: 1066– 81.
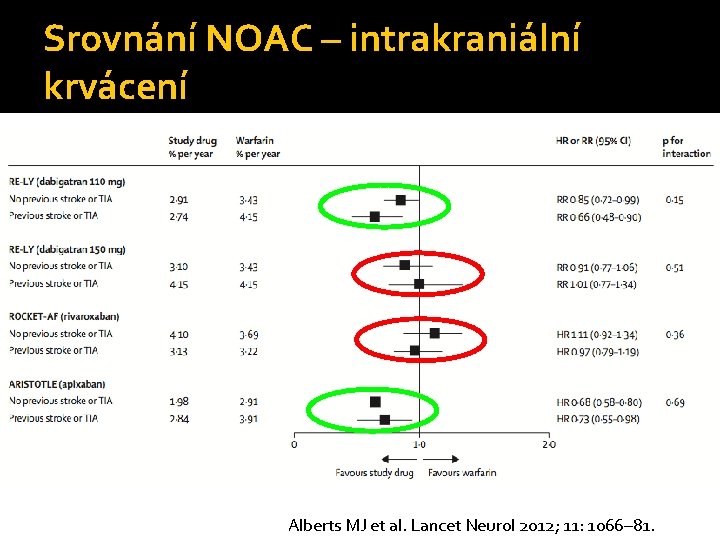
Srovnání NOAC – intrakraniální krvácení Alberts MJ et al. Lancet Neurol 2012; 11: 1066– 81.

2) Nemoc velkých tepen
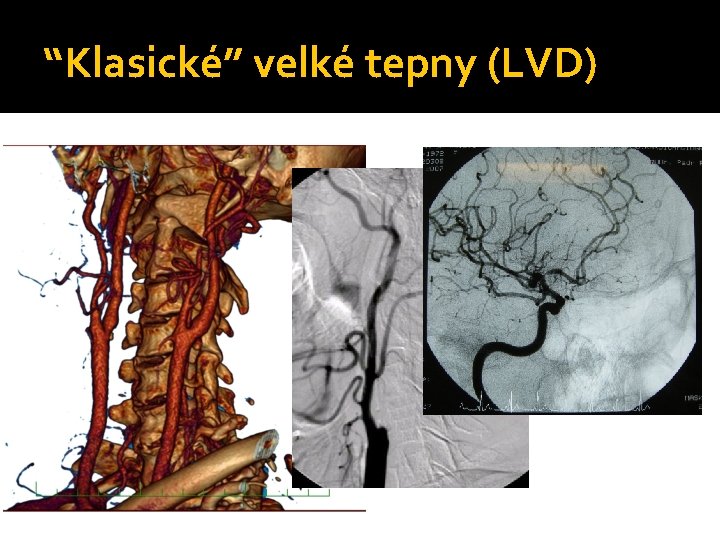
“Klasické” velké tepny (LVD)
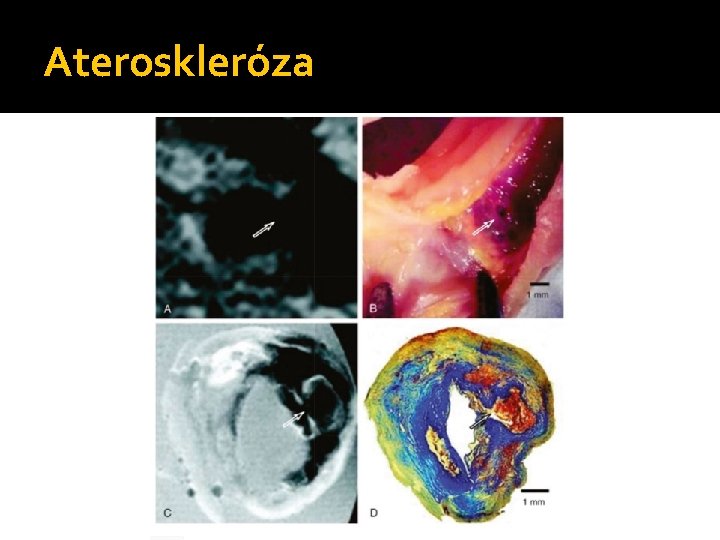
Ateroskleróza
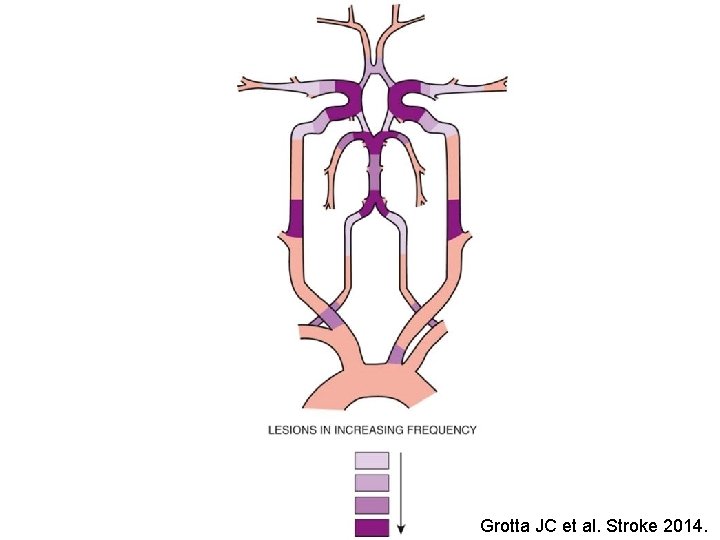
Grotta JC et al. Stroke 2014.
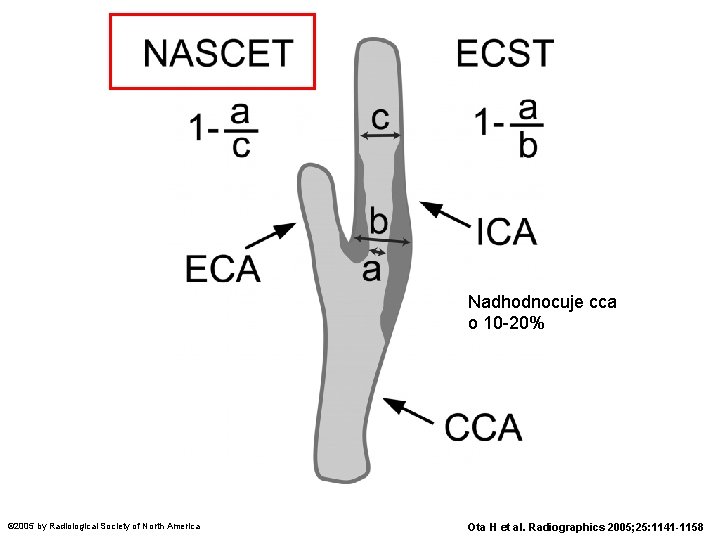
Nadhodnocuje cca o 10 -20% © 2005 by Radiological Society of North America Ota H et al. Radiographics 2005; 25: 1141 -1158
Jak ošetřit symptomatickou karotickou stenózu? >1 000 zákroků/10 let Karotický stenting (CAS) Endarterektomie (CEA) Patel MR et al. Arch Intern Med. 2010; 170: 1218 – 1225.

CEA x CAS v doporučeních AHAASA 2014 �CAS alternativa pro pacienty s nízkým a středním rizikem (>70% podle neinvazivního zobrazení nebo >50% DSA) (IIa; B) �CEA výhodnější pro starší a rizikovější pacienty (>70 R) �Zákroky CEA I CAS na pracovišti s komplikacemi <6% �Rutinní ko. DUS po výkonu nejsou výhodné (III; B)

Studie SAMMPRIS (n=451) � 70 -99% IC stenóza, symptomatická v posledním měsíci �Wingspan stent vs. agresivní konz. léčba ▪ ASA 325 mg+CLOP ▪ LDL <1. 81 ▪ BP sys. <140 (130 - DM) Chimowitz MI et al. NEJM 2011; 365: 993 -1003.
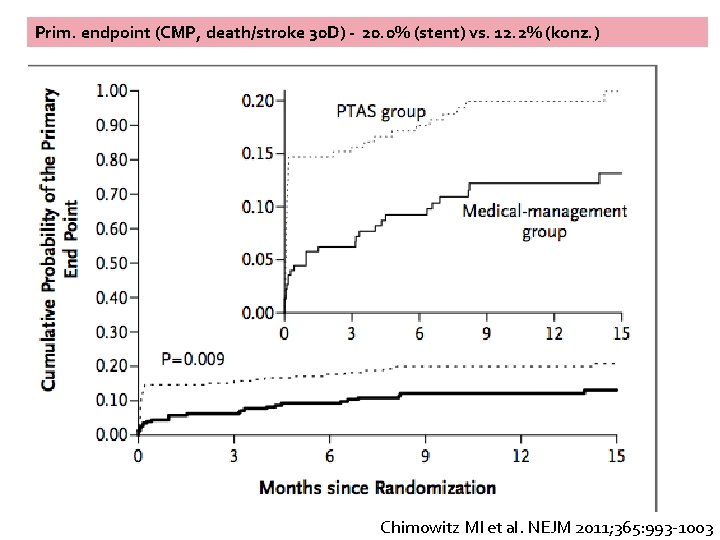
Prim. endpoint (CMP, death/stroke 30 D) - 20. 0% (stent) vs. 12. 2% (konz. ) Chimowitz MI et al. NEJM 2011; 365: 993 -1003

Nebuďme zahledění jen na mozek. . .
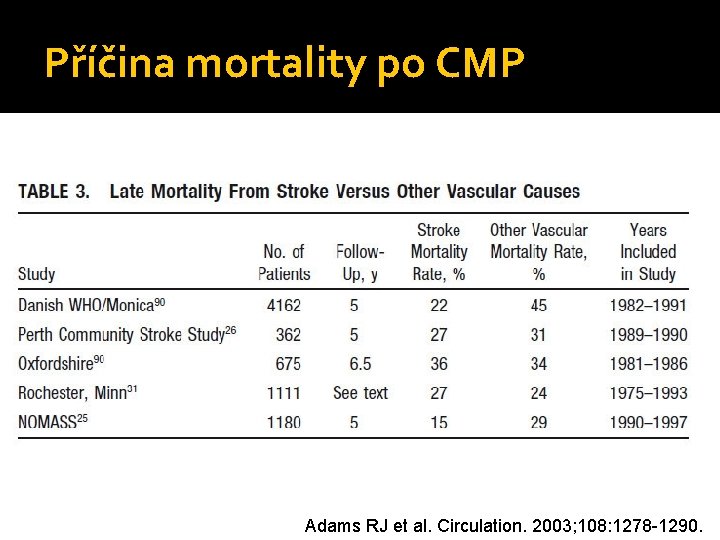
Příčina mortality po CMP Adams RJ et al. Circulation. 2003; 108: 1278 -1290.
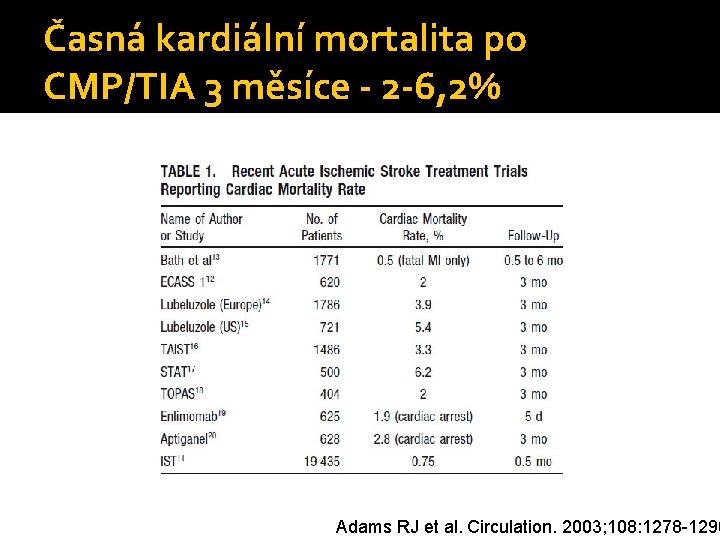
Časná kardiální mortalita po CMP/TIA 3 měsíce - 2 -6, 2% Adams RJ et al. Circulation. 2003; 108: 1278 -1290
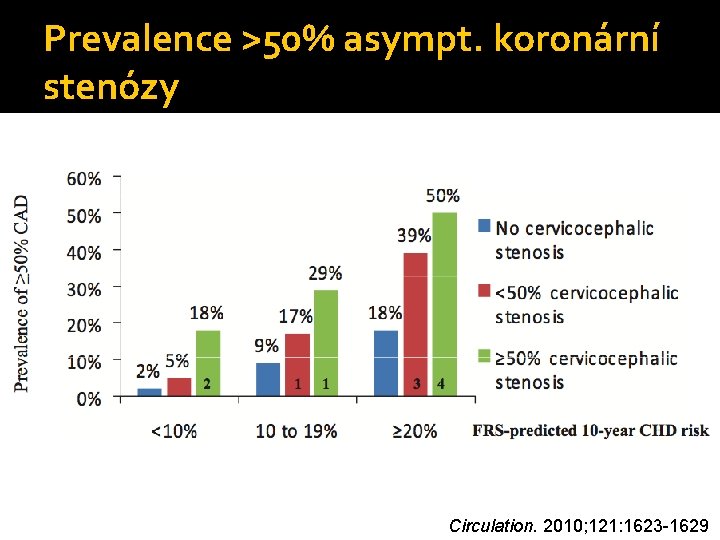
Prevalence >50% asympt. koronární stenózy Circulation. 2010; 121: 1623 -1629

PRECORIS skóre � 10 -leté KV riziko – Framingham skóre <10%, 0 bodů 10 - 19%, 1 bod ≥ 20%, 3 body �AS změny extrakraniálních tepen (kar. , VB) žádná, 0 bodů ≥ 1 stenóza <50% a žádná sten. ≥ 50%, 1 bod ≥ 1 stenóza ≥ 50%, 2 body Calvet D et al. Stroke. 2014; 45: 82 -86.
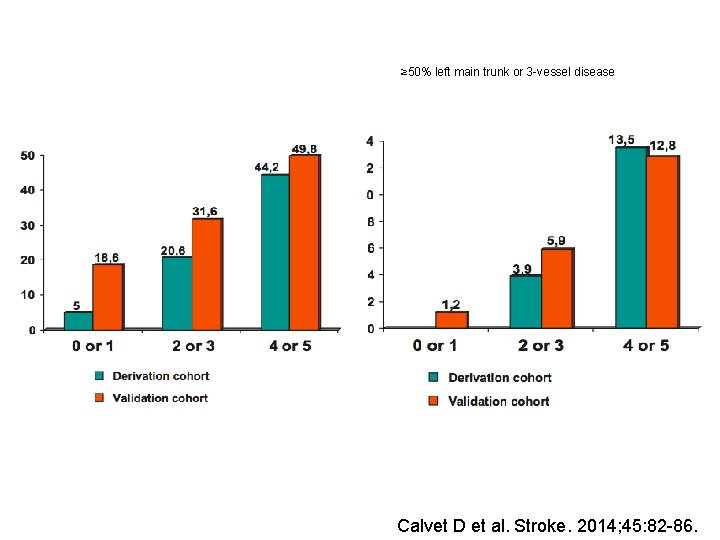
≥ 50% left main trunk or 3 -vessel disease Calvet D et al. Stroke. 2014; 45: 82 -86.
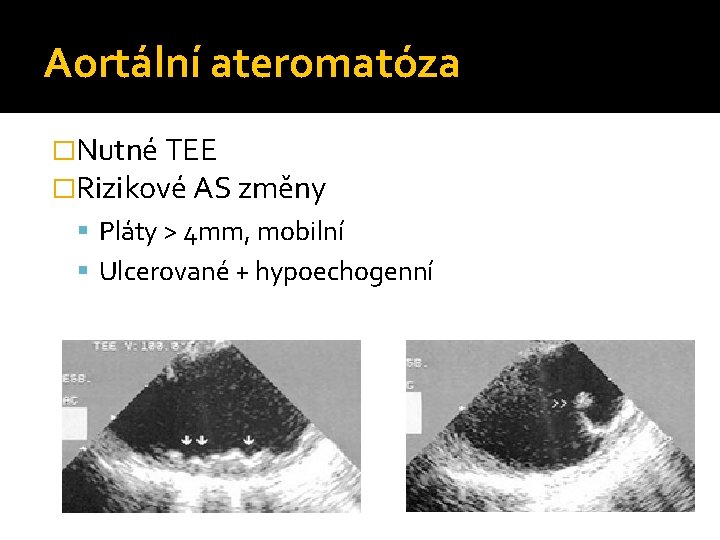
Aortální ateromatóza �Nutné TEE �Rizikové AS změny Pláty > 4 mm, mobilní Ulcerované + hypoechogenní
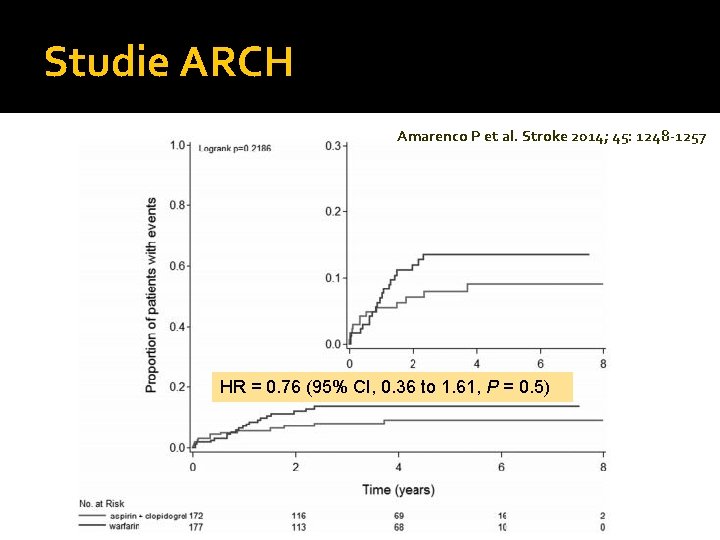
Studie ARCH Amarenco P et al. Stroke 2014; 45: 1248 -1257 HR = 0. 76 (95% CI, 0. 36 to 1. 61, P = 0. 5)

3) Nemoc malých a penetrujících tepen

4 příčiny nemoci malých tepen (lakunární CMP) �Fibrolipohyalinóza �Arterioloskleróza s mikroateromem s následným trombotickým uzávěrem �Embolizace do jinak zdravé tepny malého kalibru �Vzácná Non-AS onemocnění +angiitis/vasculitis

4) Kryptogenní i. CMP

Kryptogenní CMP a paradoxní embolizace - historie 1877 Popis mechanizmu paradoxní embolizace via PFO Julius Friedrich Cohnheim (1839 -1884) 1978 První použití „Cryptogennic stroke“ (37% z 215 pacientů s embolizační CMP bez určené příčiny) 1988 � První literární zmínka o „cryptogenic stroke“ Jay P. Mohr: NEJM 1988; 318: 1197 -8. Κρυπτος


TOAST a kryptogenní?
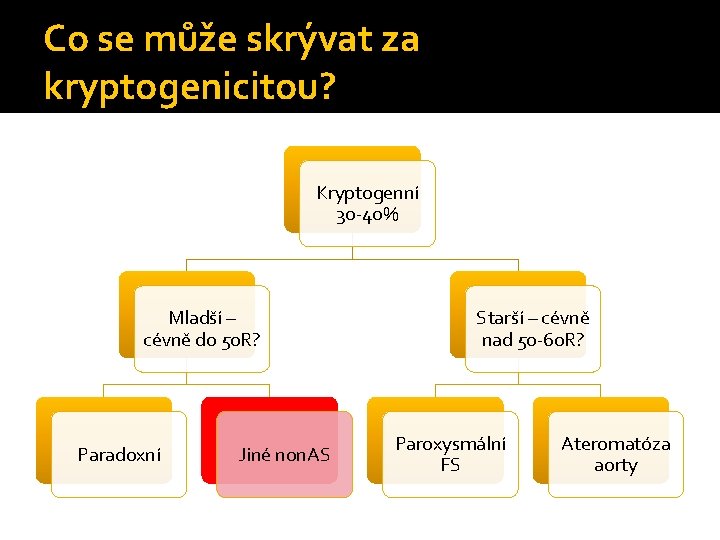
Co se může skrývat za kryptogenicitou? Kryptogenní 30 -40% Mladší – cévně do 50 R? Paradoxní Jiné non. AS Starší – cévně nad 50 -60 R? Paroxysmální FS Ateromatóza aorty

Kryptogenní CMP a FS?
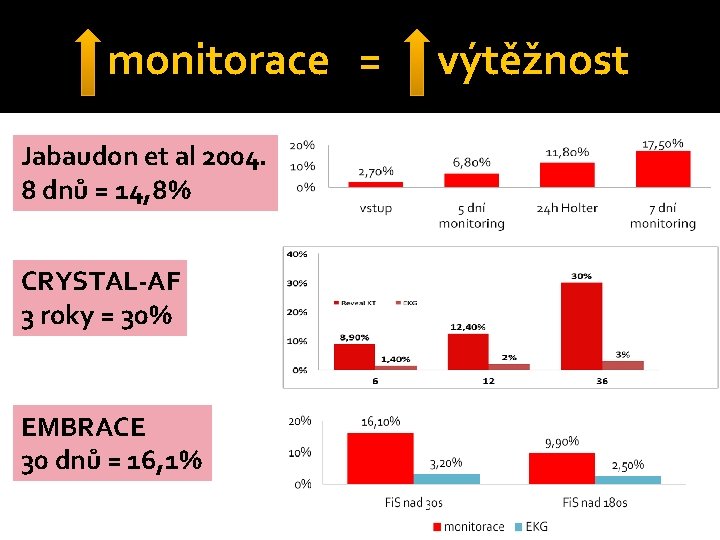
monitorace = Jabaudon et al 2004. 8 dnů = 14, 8% CRYSTAL-AF 3 roky = 30% EMBRACE 30 dnů = 16, 1% výtěžnost

Jak usvědčit FS? �Negativní ostatní možné příčiny CMP �Embolizační obraz CMP na MR optimálně vícečetné DWI ve více povodích �Vstupně vyšší “biomarkery” kardioembolizace vyšší d-dimer, NTpro. BNP �“Rizikové srdce” dilatovaná LS, kard. insuf.
FS zodpovědná za 30 -40% CMP? ! FIBRILACE SÍNÍ
Kryptogenní CMP a PFO Rome JJ et al. Circulation 1990; 82: 751 -75
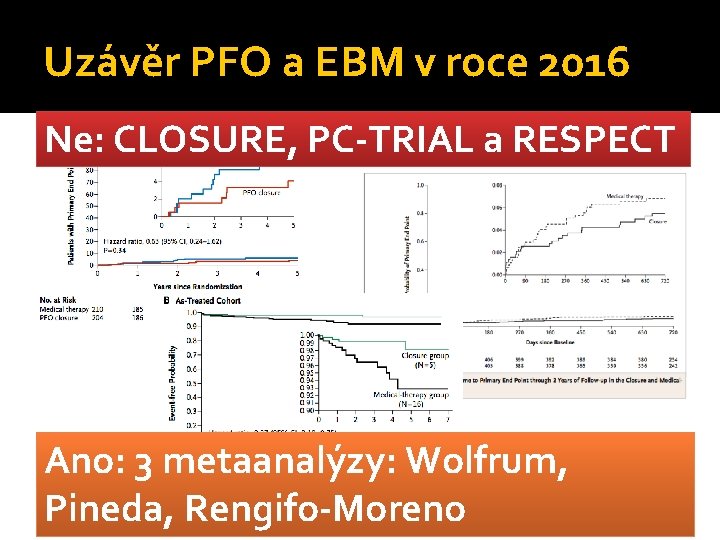
Uzávěr PFO a EBM v roce 2016 Ne: CLOSURE, PC-TRIAL a RESPECT Ano: 3 metaanalýzy: Wolfrum, Pineda, Rengifo-Moreno

Jak usvědčit PFO/PLZ? Vyloučit jinou etiologii + ZDROJ CESTA • Průkaz HŽT • Trombofilní stav/situace • Rizikový PLZ • Valsalva v úvodu CÍL • Embolizační CMP • Tiché léze na MR • Současná PE • jiná art. embol.

5) Jiná určená etiologie
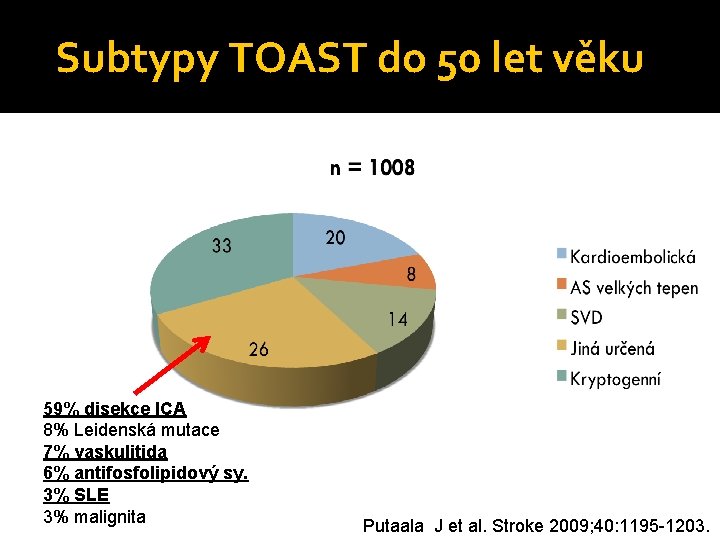
Subtypy TOAST do 50 let věku 59% disekce ICA 8% Leidenská mutace 7% vaskulitida 6% antifosfolipidový sy. 3% SLE 3% malignita Putaala J et al. Stroke 2009; 40: 1195 -1203.

JAK TEDY CMP ZABRÁNIT? (Dr. Fr. Peške: O šlaku, 1853
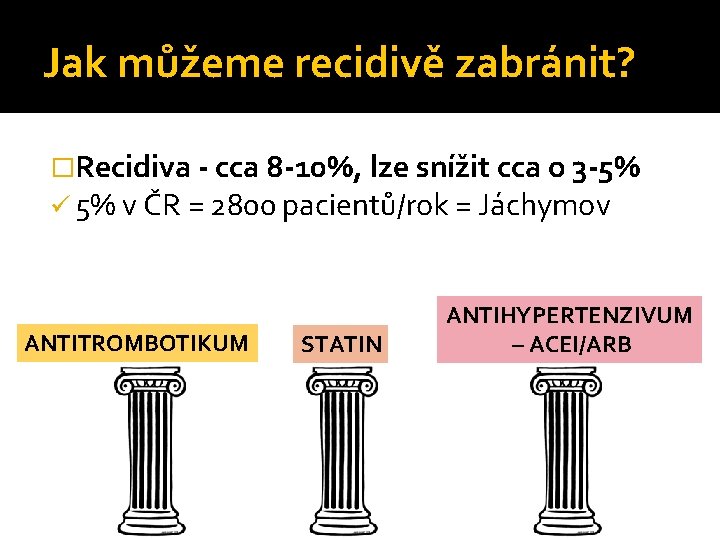
Jak můžeme recidivě zabránit? �Recidiva - cca 8 -10%, lze snížit cca o 3 -5% ü 5% v ČR = 2800 pacientů/rok = Jáchymov ANTITROMBOTIKUM STATIN ANTIHYPERTENZIVUM – ACEI/ARB

Naše možnosti antiagregační léčby • ASA 50 -325 mg • Klopidogrel 75 mg • ASA + DIP (Aggrenox) 50 + 400 mg � Tikagrelor 180 mg � Prasugrel 10 mg � Cilostazol 200 mg

Jak zvolit AA individuálnímu pacientovi? �Metoda “Rambo - dávkou” pokus/omyl – empirické nasazení – klinická rezistence �Metoda “Rambo jednotlivé střely” Analýza RCT a jejich podskupin �Metoda “Odstřelovač” Testovat laboratorní rezistenci/neodpovídavost na léčbu

Antiagregancia – guidelines EU ESO 2009

Antiagregancia – guidelines US AHA – ASA 2014
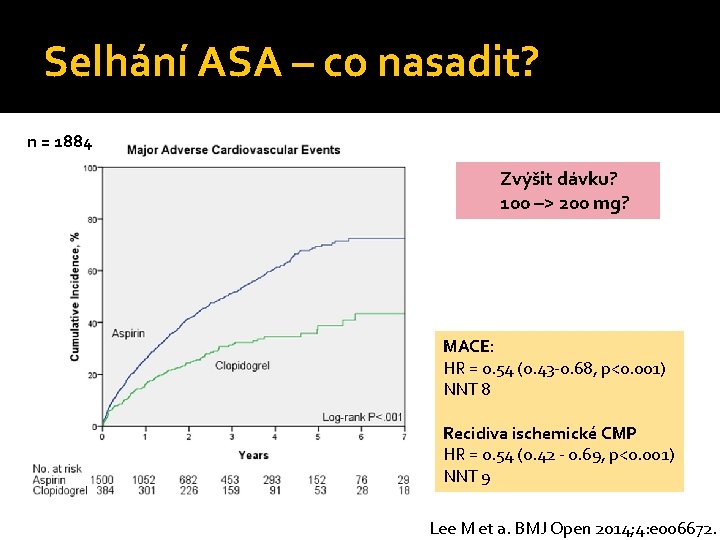
Selhání ASA – co nasadit? n = 1884 Zvýšit dávku? 100 –> 200 mg? MACE: HR = 0. 54 (0. 43 -0. 68, p<0. 001) NNT 8 Recidiva ischemické CMP HR = 0. 54 (0. 42 - 0. 69, p<0. 001) NNT 9 Lee M et a. BMJ Open 2014; 4: e 006672.

ASA – praktické závěry �Dávka 100 nebo 200 mg podle rizika pacienta �Při selhání výměna za jiný preparát �Enterosolventní tablety ne v akutní fázi, chronicky možná vyšší dávka
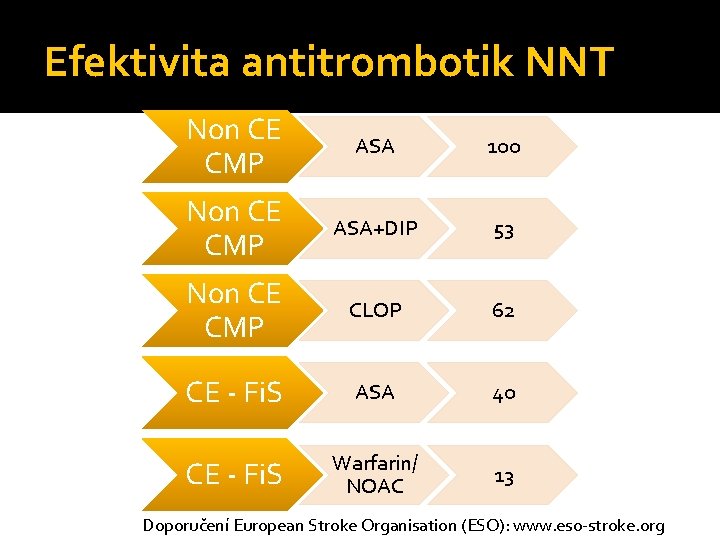
Efektivita antitrombotik NNT Non CE CMP ASA 100 Non CE CMP ASA+DIP 53 Non CE CMP CLOP 62 CE - Fi. S ASA 40 CE - Fi. S Warfarin/ NOAC 13 Doporučení European Stroke Organisation (ESO): www. eso-stroke. org
Existuje role pro duální AA CLOP+ASA po i. CMP? Vyšší riziko krvácení Vyšší efektivita
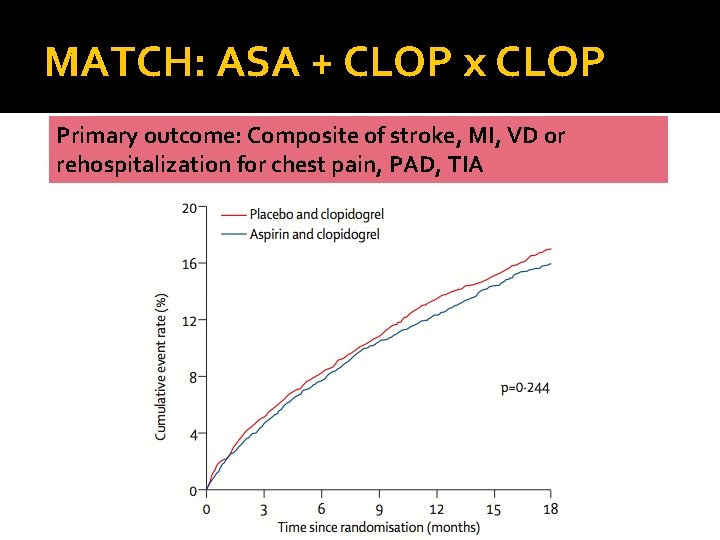
MATCH: ASA + CLOP x CLOP Primary outcome: Composite of stroke, MI, VD or rehospitalization for chest pain, PAD, TIA
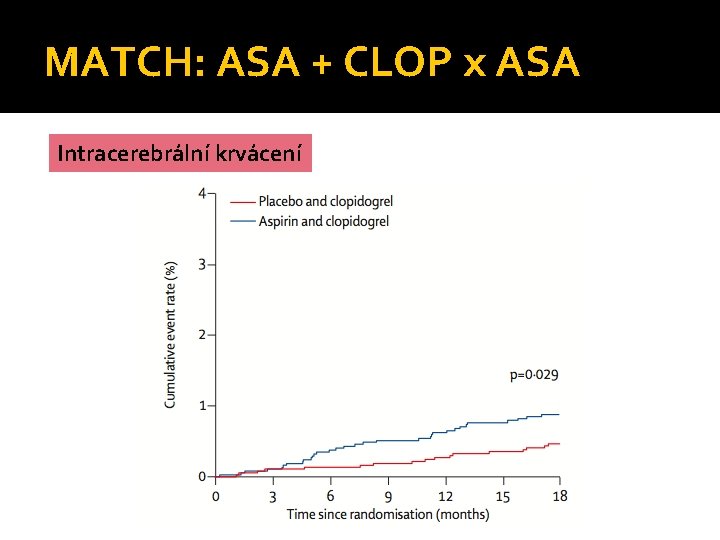
MATCH: ASA + CLOP x ASA Intracerebrální krvácení

Indikace duální ASA+CLOP � � Intrakraniální stenóza - dlouhodobě Recentní CMP – minor nebo LVD – 3 měsíce Pacienti po stentu na ICA, intrakraniální nebo jiné tepně – 1 -3 měsíce � Recentní IM, ACS – 12 měsíců? �

II. Pilíř statiny
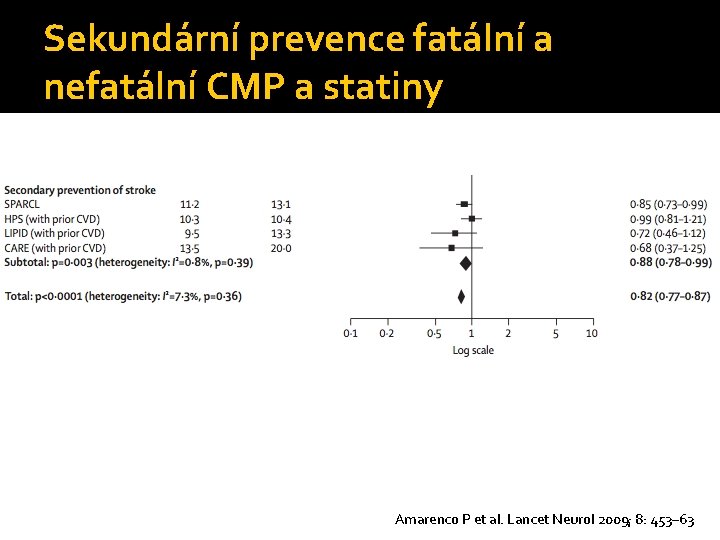
Sekundární prevence fatální a nefatální CMP a statiny Amarenco P et al. Lancet Neurol 2009; 8: 453– 63
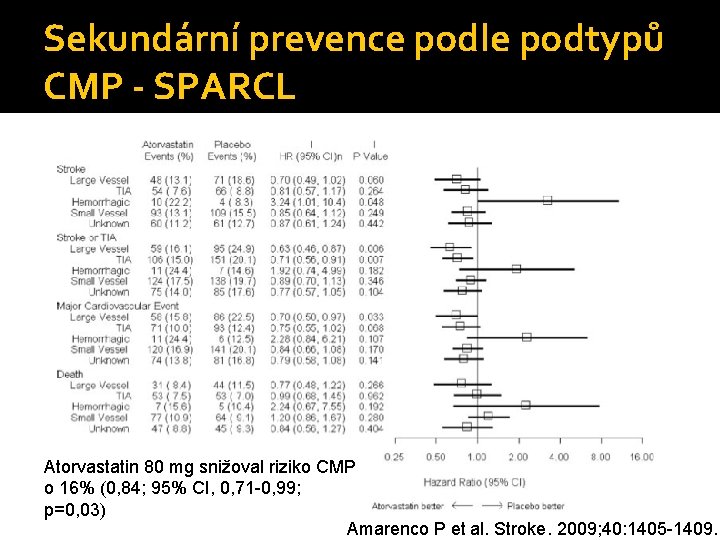
Sekundární prevence podle podtypů CMP - SPARCL Atorvastatin 80 mg snižoval riziko CMP o 16% (0, 84; 95% CI, 0, 71 -0, 99; p=0, 03) Amarenco P et al. Stroke. 2009; 40: 1405 -1409.
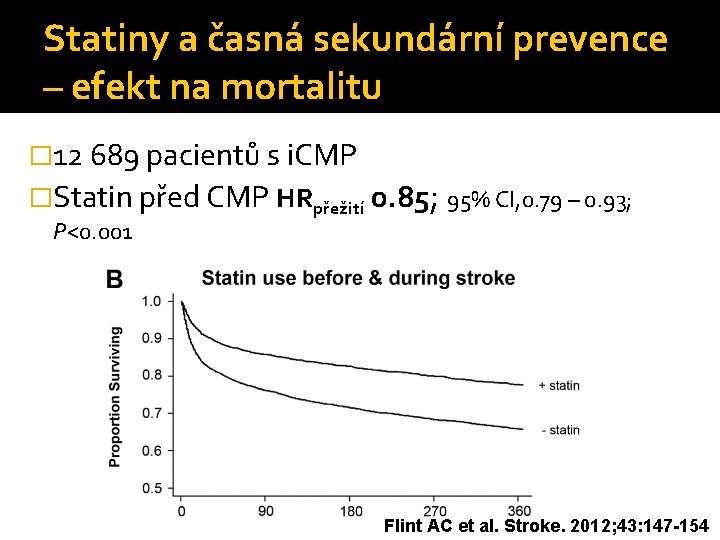
Statiny a časná sekundární prevence – efekt na mortalitu � 12 689 pacientů s i. CMP �Statin před CMP HRpřežití 0. 85; 95% CI, 0. 79 – 0. 93; P<0. 001 Flint AC et al. Stroke. 2012; 43: 147 -154
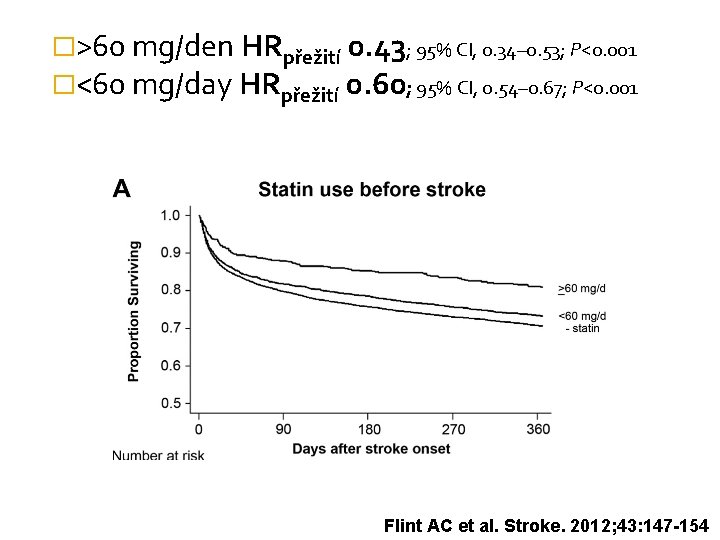
�>60 mg/den HRpřežití 0. 43; 95% CI, 0. 34– 0. 53; P<0. 001 �<60 mg/day HRpřežití 0. 60; 95% CI, 0. 54– 0. 67; P<0. 001 Flint AC et al. Stroke. 2012; 43: 147 -154
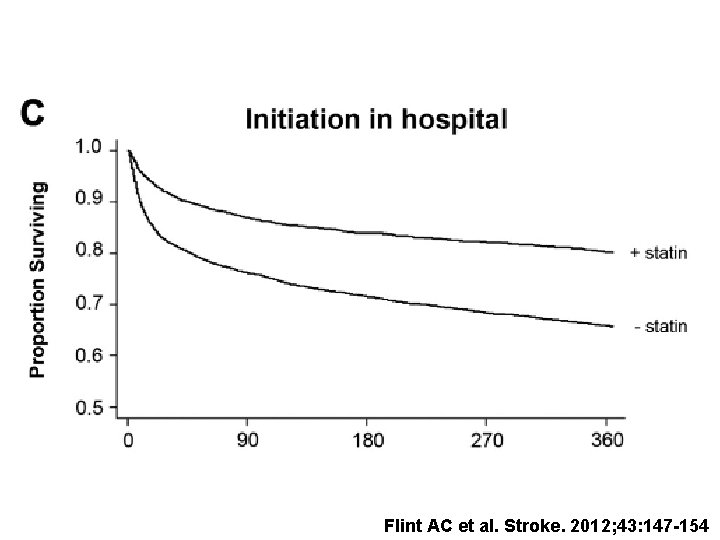
Flint AC et al. Stroke. 2012; 43: 147 -154
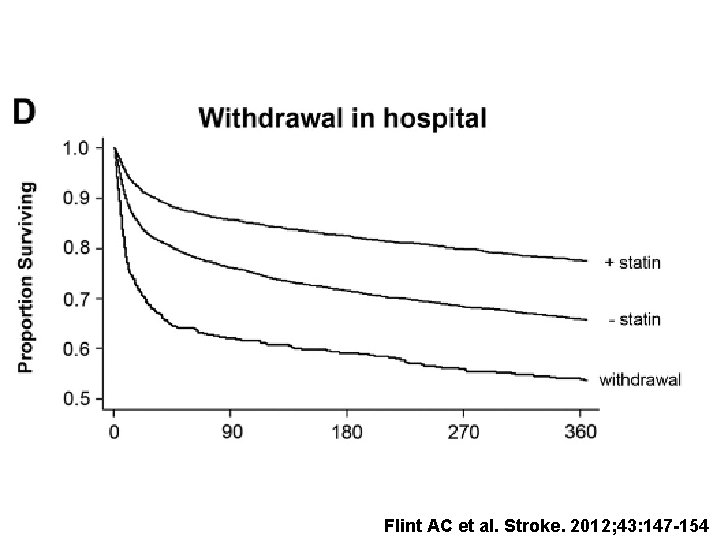
Flint AC et al. Stroke. 2012; 43: 147 -154
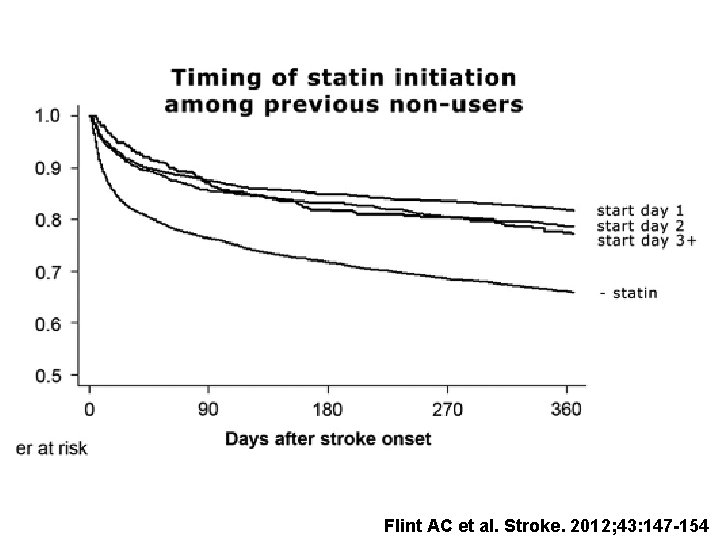
Flint AC et al. Stroke. 2012; 43: 147 -154
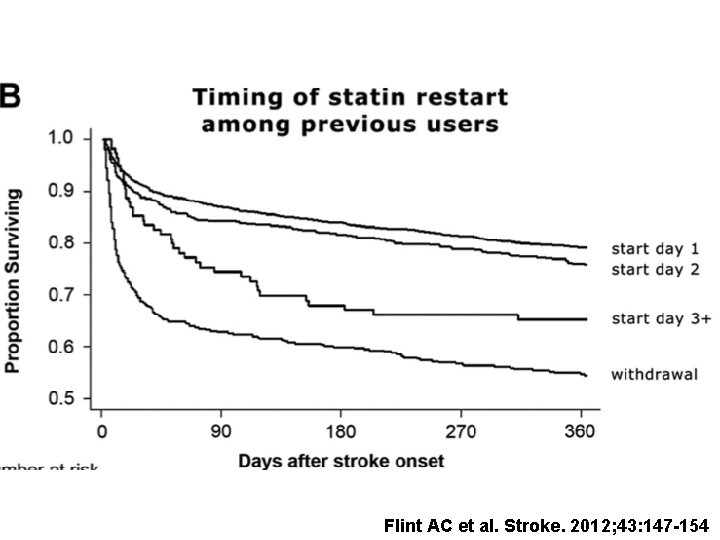
Flint AC et al. Stroke. 2012; 43: 147 -154
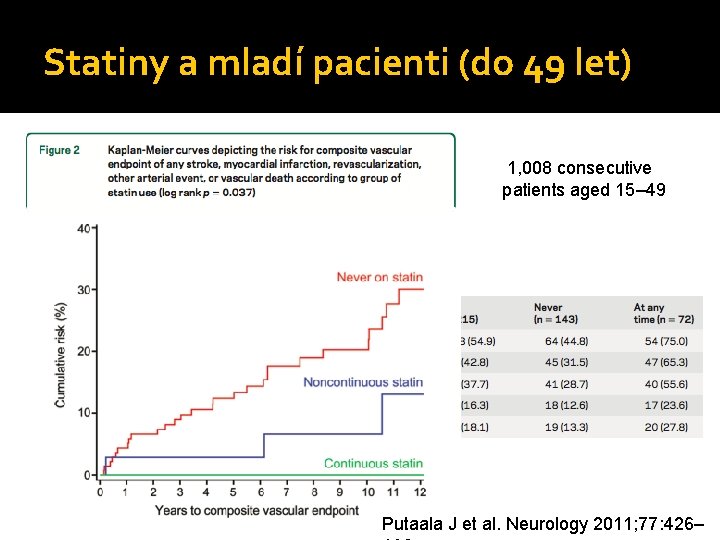
Statiny a mladí pacienti (do 49 let) 1, 008 consecutive patients aged 15– 49 Putaala J et al. Neurology 2011; 77: 426–

Statiny - indikace �Taktika decelarace atorvastatin 80 mg Rosuvastatin 40 mg �V akutní fázi CMP (nevysazujeme/nasazujeme je ASAP) �Cíl léčby LDL 1, 2 -1, 8

III. Pilíř - antihypertenziva
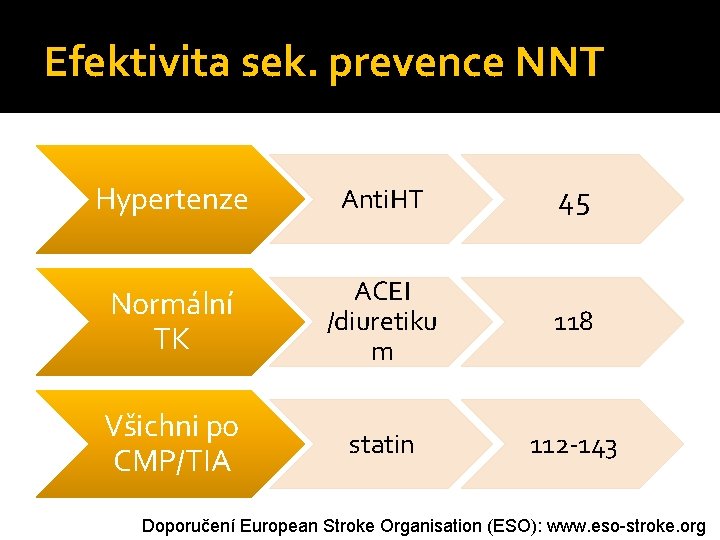
Efektivita sek. prevence NNT Hypertenze Anti. HT 45 Normální TK ACEI /diuretiku m 118 Všichni po CMP/TIA statin 112 -143 Doporučení European Stroke Organisation (ESO): www. eso-stroke. org

Jak zabránit recidivě ve 3 úrovních obtížnosti. . . WOLFENSTEIN: THE NEW ORDER

3 levely obtížnosti: EASY �Praktický lékař?
Level: INTERMEDIATE �Obecný neurolog, kardiolog, internista, zvídavý PL

Level: EXPERT �Cévní neurolog/ neurolog před atestací

1) LEVEL EASY �Všem pacientům stejně: ASA 100 mg denně (mimo známé FS, mechanické chlopně. . . ) Korigovat standardně hypertenzi, DM, HLP Edukovat režim (kouření, pohyb, dieta) Nic dalšího neřešit, nevyšetřovat etiologii, mám šanci s minimálními náklady na populační benefit

2) LEVEL INTERMEDIATE �Panel vyšetření “slušný základ”: CT/CTA mozku MR mozku DUS karotid 24 h Holter EKG Základní laboratoř (lipidy, glykémie) rozšířená elektivně o trombofilní stavy

2) LEVEL INTERMEDIATE �Sekundární prevence dle doporučených postupů Léková trias ▪ OAC – kardioembol. , disekce, megadolicho, PFO ▪ AA – vše ostatní, duální 3 M + IC stenózy ▪ Statin + ACEI CEA nad 50% CAS 2. volba PFO po selhání konz.

3) LEVEL EXPERT �Über-diagnostika vzácných příčin (<50 R) Hereditární ▪ Genetika/biochemie: CADASIL, Fabry, MELAS. . . Autoimunitní ▪ PVCNS: DSA, biopsie ▪ Systémová autoimunita: orgánový screening, PET Jiné non-AS vaskulopatie ▪ FMD, moya. . . �Pokročilejší testování základních příčin TCD, SPECT, dloohodobé monitorace. . .

3) LEVEL EXPERT �Individualizace léčby a její ověřování: Rezistence na AA testy odpovídavosti t-cytů Farmakogenetika AA, OAC Monitorace hladin léků AA, OAC/NOAC �Individualizované zákroky Uzávěr PFO EC-IC bypass, EDAMS

Odborná doporučení ČNS ČLS JEP – CV sekce www. cmp. cz ESO Guidelines www. eso-stroke. org AHA-ASA Guidelines www. americanheart. org
- Slides: 89