Seguimiento mediante RM de SUTURAS MENISCALES con correlacin













- Slides: 37

Seguimiento mediante RM de SUTURAS MENISCALES con correlación clínica, destacando las roturas amplias A. Alcalá-Galiano , MJ Argüeso , D. Zamora Mantas , Á. Nóvez , J. Ayala Servicio de Radiodiagnóstico Servicio de Traumatología Hospital Asepeyo Coslada, Madrid

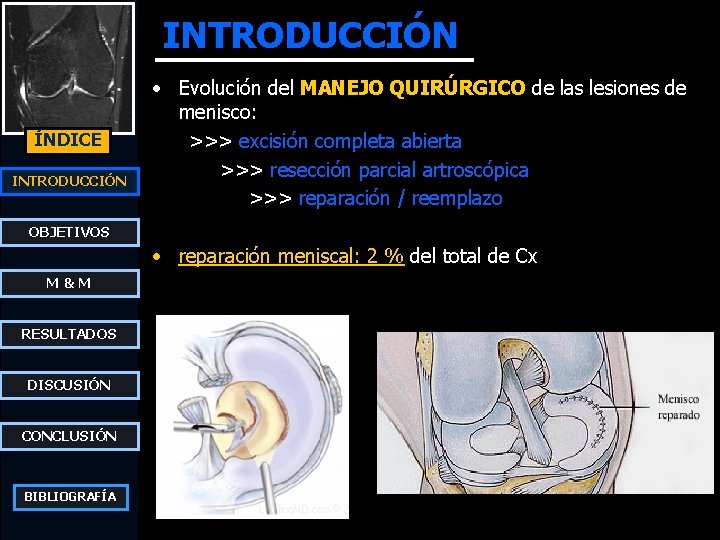
INTRODUCCIÓN ÍNDICE INTRODUCCIÓN • Evolución del MANEJO QUIRÚRGICO de las lesiones de menisco: >>> excisión completa abierta >>> resección parcial artroscópica >>> reparación / reemplazo OBJETIVOS • reparación meniscal: 2 % del total de Cx M&M RESULTADOS DISCUSIÓN CONCLUSIÓN BIBLIOGRAFÍA

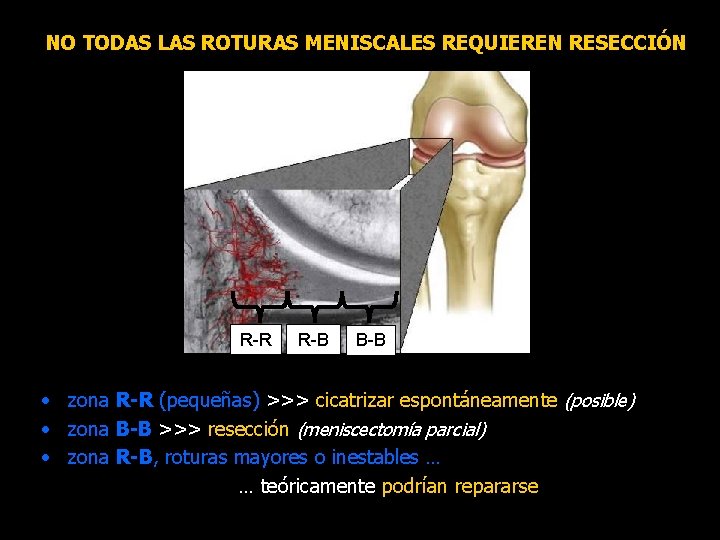
NO TODAS LAS ROTURAS MENISCALES REQUIEREN RESECCIÓN R-R R-B B-B • zona R-R (pequeñas) >>> cicatrizar espontáneamente (posible) • zona B-B >>> resección (meniscectomía parcial) • zona R-B, roturas mayores o inestables … … teóricamente podrían repararse

TÉCNICAS de REPARACIÓN • enhebrado de canales vasculares, coágulo autólogo… • IMPLANTES: (st reabsorbibles) dardos, tornillos, flechas… • SUTURA – fuera-dentro (outside-in) >> CA y C • simple y barato – dentro-fuera (inside-out) >> CP • riesgo lesión VN poplíteo – todo dentro (all-inside) • TÉCNICAS HÍBRIDAS *** – combinan implantes + suturas – fácil y rápido (caro) Papoutsidaki A. Suturing of the meniscal tears. www. acta-ortho. gr

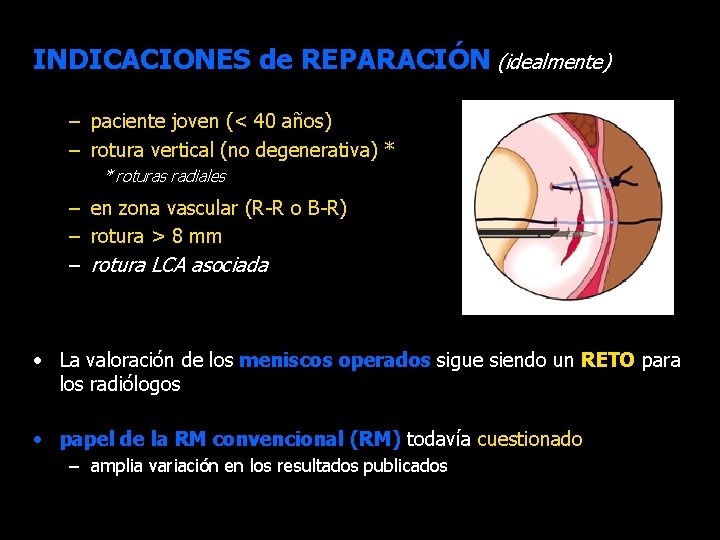
INDICACIONES de REPARACIÓN (idealmente) – paciente joven (< 40 años) – rotura vertical (no degenerativa) * * roturas radiales – en zona vascular (R-R o B-R) – rotura > 8 mm – rotura LCA asociada • La valoración de los meniscos operados sigue siendo un RETO para los radiólogos • papel de la RM convencional (RM) todavía cuestionado – amplia variación en los resultados publicados

OBJETIVOS ÍNDICE • Valoración por imagen de los meniscos reparados es un RETO – RM convencional (RM) cuestionada • Pocos estudios de imagen, valoración postoperatoria > clínica INTRODUCCIÓN OBJETIVOS: 1. Evaluar y clasificar la apariencia postoperatoria de los meniscos suturados con RM convencional RESULTADOS 2. Correlacionar los hallazgos con la exploración clínica DISCUSIÓN 3. Centrarnos en las roturas amplias reparadas (asas de M&M CONCLUSIÓN BIBLIOGRAFÍA cubo y roturas longitudinales de 1/3 - 2/3)

M & M: PACIENTES • Estudio prospectivo 2005 - 2009 ÍNDICE INTRODUCCIÓN OBJETIVOS M&M • TOTAL: 32 pacientes voluntarios • Con 33 roturas verticales longitudinales • reparación meniscal artroscópica • RM de seguimiento simultánea + evaluación RESULTADOS • Previamente excluimos 8 pacientes DISCUSIÓN CONCLUSIÓN BIBLIOGRAFÍA – 6 no pudieron ser contactados/no acudieron – 2 habían sido reintervenidos sin RM previa • 1 infección • 1 rerrotura clínica

PACIENTES • EDAD: 19 – 49; media= 31 años • SEXO: 29 ♂ / 4 ♀ • RODILLA: 18 derecha / 14 izquierda • MENISCO: – 24 MI – 9 MI • 15 roturas completas de LCA (47%) + reconstrucción simultánea

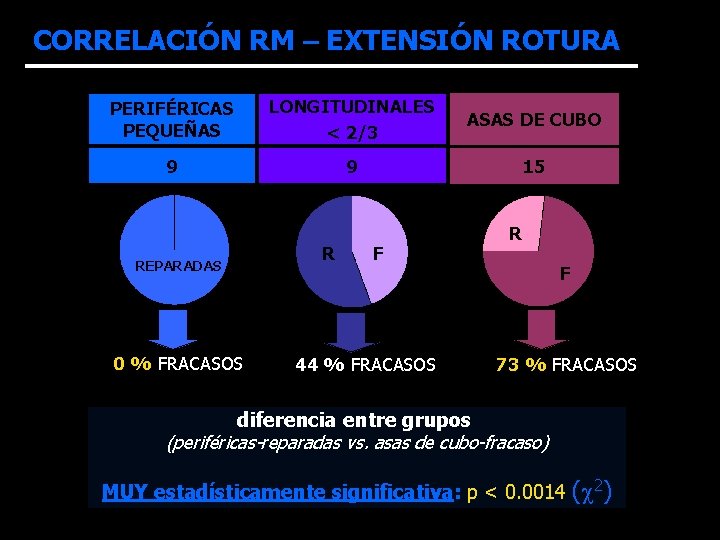
ROTURAS MENISCO TIPO DE ROTURA: dependiendo de localización (R<>B) y extensión (CA-C-CP): PEQUEÑAS ROTURAS PERIFÉRICAS R-R = 9 extensión < 1/3 ROTURAS MAYORES EN ZONA R-B: ROTURAS LONGITUDINALES < 2/3 = 9 ROTURA EN ASA DE CUBO = 15 13 con fragmento luxado pequeñas periféricas longitudinales < 2/3 asas de cubo

REPARACIÓN MENISCAL • TODOS LOS CASOS: implantes híbridos reabsorbibles “todo dentro” total= 62 (Fas. T-Fix® Meniscal Repair System Smith & Nephew) • Se añadieron suturas adicionales en roturas extensas – dentro-fuera: Sharp. Shooter ® (Linvatec); total= 24 – fuera-dentro: Makkar ® (Smith & Nephew); total= 3 • suturas totales = 90 – media de suturas por paciente = 2. 9 (rango 1 - 6)

SEGUIMIENTO CLÍNICO • Evaluación clínica sin conocimiento de los resultados de la RM • CLASIFICACIÓN CLÍNICA: 3 grupos – ASINTOMÁTICO: – SÍNTOMAS LEVES: – SUGESTIVO DE FRACASO: no limitación de la actividad, realiza deportes, ausencia de dolor intermitente, no limitación de la actividad normal (limitación para algunos deportes), signos meniscales negativos dolor persistente o bloqueos, derrames, etc… limitación de la actividad normal, signos meniscales positivos

RM: TÉCNICA • RM: Philips Intera 1. 5 T • antena de superficie específica • protocolo standard de rodilla secuencia potenciada en T 2 (con supresión grasa) RM: evaluación de las imágenes • • • 2 radiólogos con experiencia en MSK consenso conocimiento de la cirugía meniscal sin conocer el resultado de la exploración clínica comparativamente con RM preoperatoria

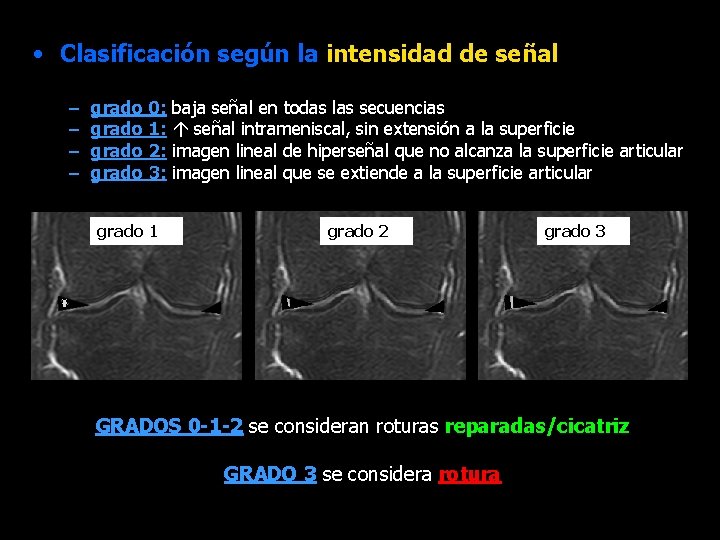
• Clasificación según la intensidad de señal – – grado 0: grado 1: grado 2: grado 3: grado 1 baja señal en todas las secuencias señal intrameniscal, sin extensión a la superficie imagen lineal de hiperseñal que no alcanza la superficie articular imagen lineal que se extiende a la superficie articular grado 2 grado 3 GRADOS 0 -1 -2 se consideran roturas reparadas/cicatriz GRADO 3 se considera rotura

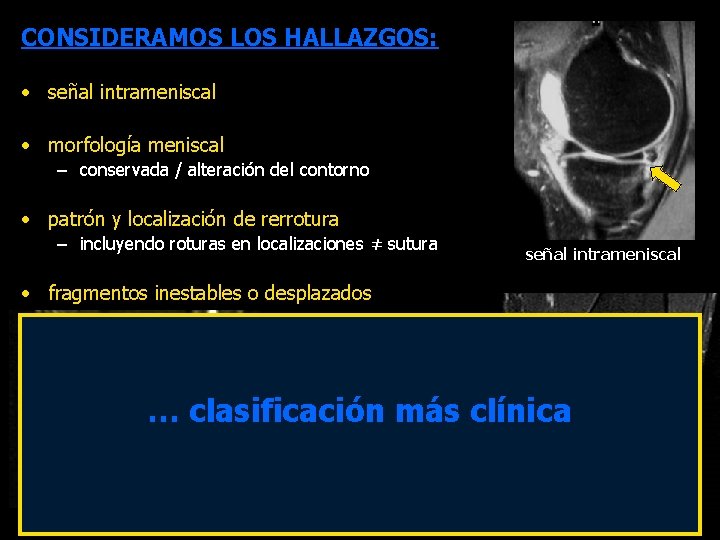
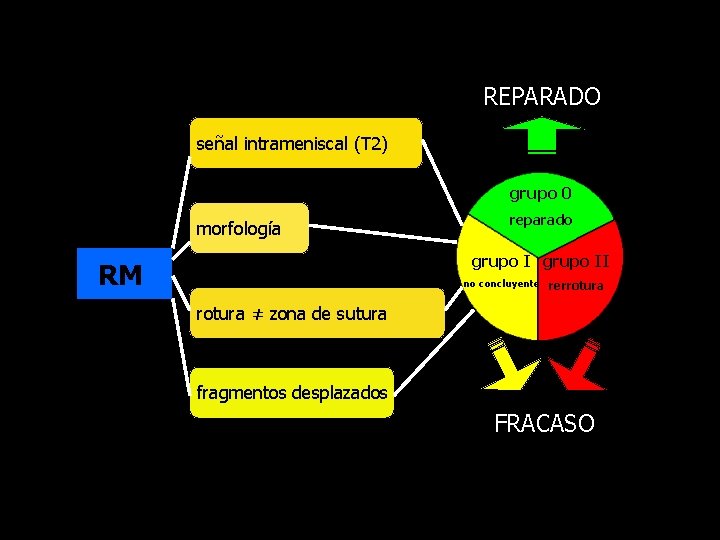
CONSIDERAMOS LOS HALLAZGOS: • señal intrameniscal • morfología meniscal – conservada / alteración del contorno • patrón y localización de rerrotura – incluyendo roturas en localizaciones ≠ sutura señal intrameniscal • fragmentos inestables o desplazados … clasificación más clínica fragmentos desplazados rotura en localización ≠ sutura morfología alterada

NUESTRA CLASIFICACIÓN RM • grupo 0: normal o correctamente reparado – señal y morfología normales – persistencia de señal aumentada (no fluido) • grupo I: no concluyente (pero no normal) – anormalidad de señal persistente sin alteración morfológica significativa – alteración morfológica sin clara disrupción del contorno meniscal normal – defecto de espesor parcial sin pérdida de aposición de bordes • grupo II: rerrotura o fracaso de la reparación – defecto de espesor completo, disrupción de la morfología normal, fragmentos desplazados… – rerrotura en la zona de sutura – rotura en una localización distinta a la sutura

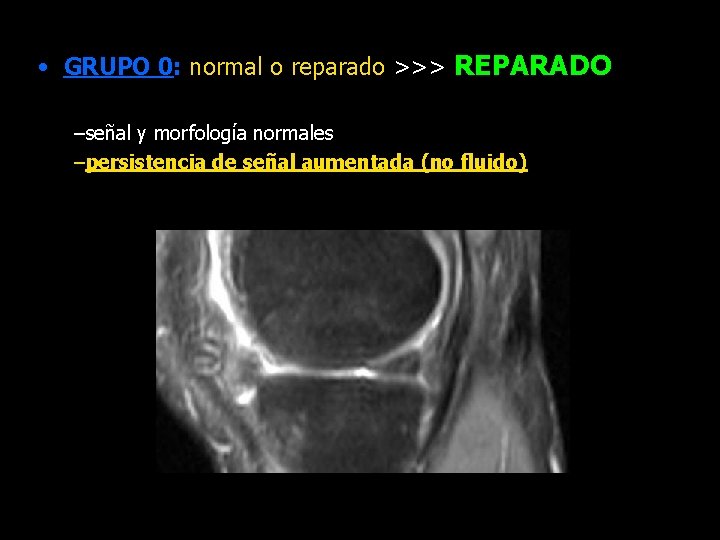
• GRUPO 0: normal o reparado >>> REPARADO –señal y morfología normales –persistencia de señal aumentada (no fluido) alt. señal rotura original 4 meses señal normal 8 meses

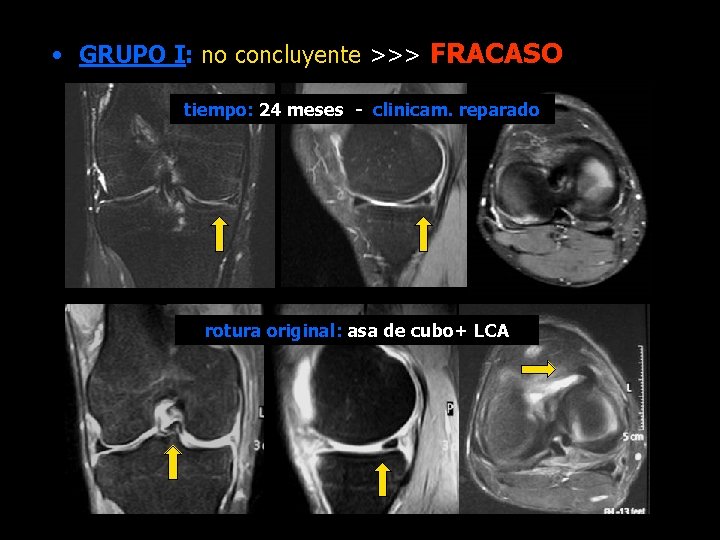
• GRUPO I: no concluyente >>> FRACASO tiempo: 24 meses - clinicam. reparado rotura original: asa de cubo+ LCA

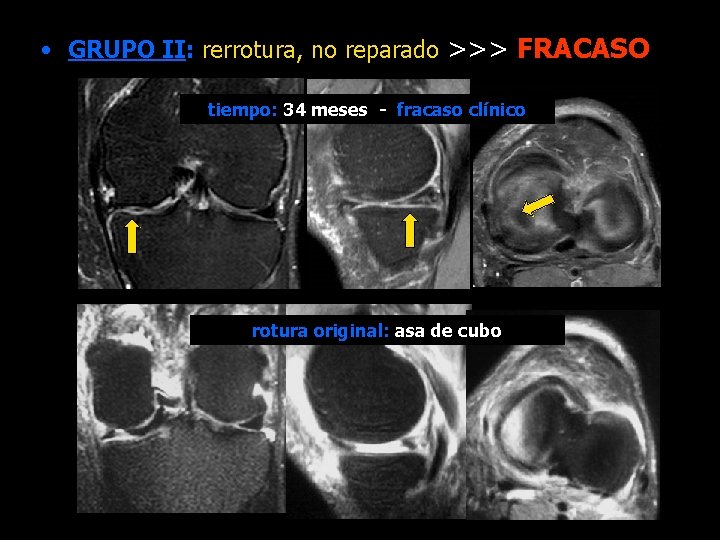
• GRUPO II: rerrotura, no reparado >>> FRACASO tiempo: 34 meses - fracaso clínico rotura original: asa de cubo

REPARADO señal intrameniscal (T 2) grupo 0 morfología reparado grupo II RM no concluyente rerrotura ≠ zona de sutura fragmentos desplazados FRACASO

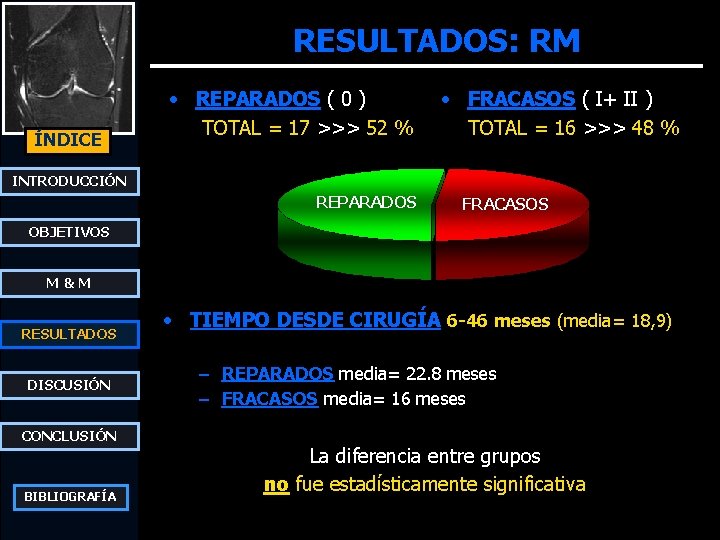
RESULTADOS: RM ÍNDICE • REPARADOS ( 0 ) TOTAL = 17 >>> 52 % • FRACASOS ( I+ II ) TOTAL = 16 >>> 48 % INTRODUCCIÓN REPARADOS FRACASOS OBJETIVOS M&M RESULTADOS DISCUSIÓN CONCLUSIÓN BIBLIOGRAFÍA • TIEMPO DESDE CIRUGÍA 6 -46 meses (media= 18, 9) 0 a N alt. señal 0 b – REPARADOS media= 22. 8 meses – FRACASOS media= 16 meses FRACASOS La diferencia entre grupos II a II b no fue estadísticamente significativa

CORRELACIÓN RM – EXTENSIÓN ROTURA PERIFÉRICAS PEQUEÑAS LONGITUDINALES < 2/3 ASAS DE CUBO 9 9 15 REPARADAS 0 % FRACASOS R F 44 % FRACASOS R F 73 % FRACASOS diferencia entre grupos (periféricas-reparadas vs. asas de cubo-fracaso) MUY estadísticamente significativa: p < 0. 0014 ( 2)

RM – CORRELACIÓN CLÍNICA REPARADOS FRACASOS RM diferencia entre grupos (reparado-asintomático vs. fracaso-clínica de fracaso) MUY estadísticamente significativa: p < 0. 0017 • 6 artroscopias de revisión – 4 rerroturas (grupo II) – 2 sutura íntegra (1 grupo 0, 1 grupo I) ( 2)

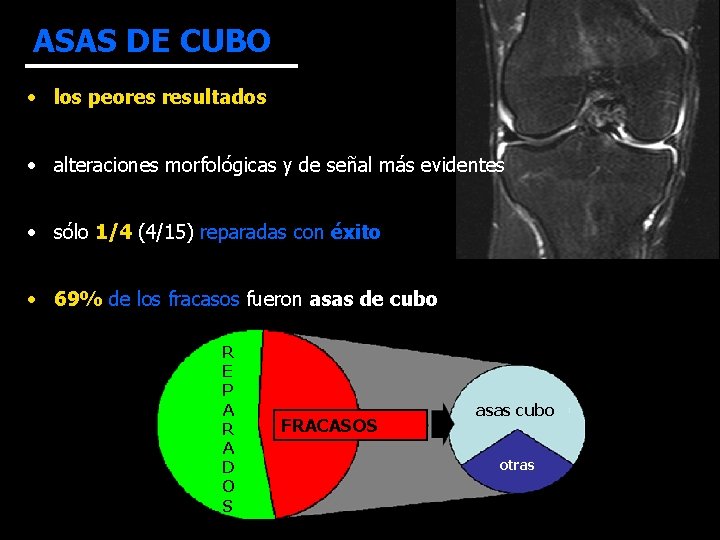
ASAS DE CUBO • los peores resultados • alteraciones morfológicas y de señal más evidentes • sólo 1/4 (4/15) reparadas con éxito R F • 69% de los fracasos fueron asas de cubo R E P A R A D O S FRACASOS asas cubo otras

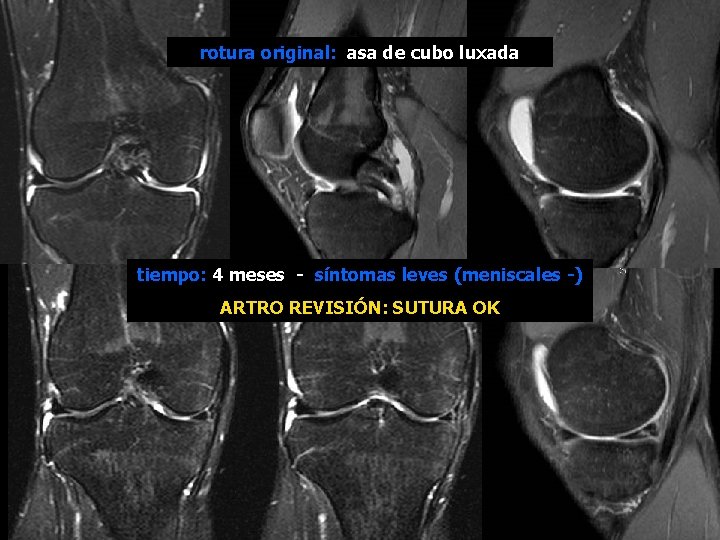
rotura original: asa de cubo luxada tiempo: 4 meses - síntomas leves (meniscales -) ARTRO REVISIÓN: SUTURA OK

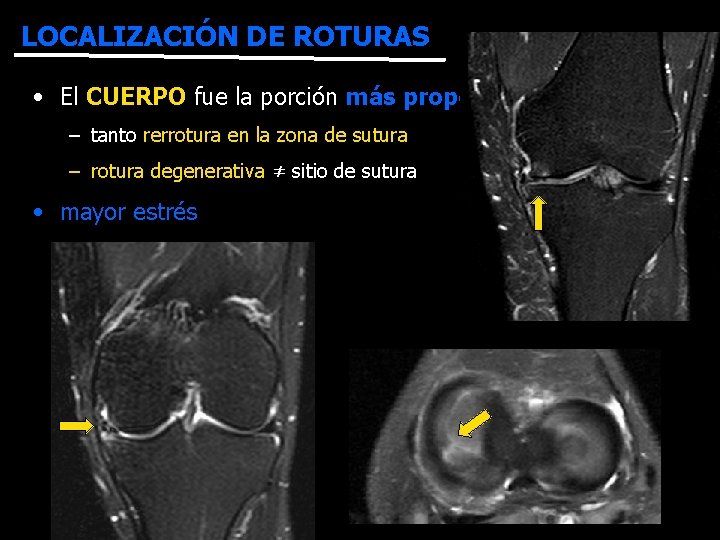
LOCALIZACIÓN DE ROTURAS • El CUERPO fue la porción más propensa al fracaso – tanto rerrotura en la zona de sutura – rotura degenerativa ≠ sitio de sutura • mayor estrés R F

RECONSTRUCCIÓN LCA • relacionada con mejores tasas de reparación – hemartros >>> factores de crecimiento • no fue significativo en nuestra serie TODAS LAS RODILLAS: ESTABLES (no signos de insuficiencia de LCA)

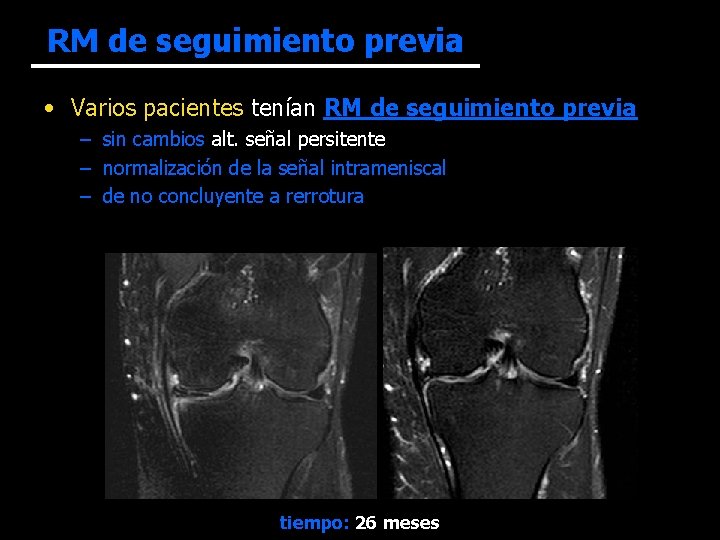
RM de seguimiento previa • Varios pacientes tenían RM de seguimiento previa – sin cambios alt. señal persitente – normalización de la señal intrameniscal – de no concluyente a rerrotura tiempo: 26 meses

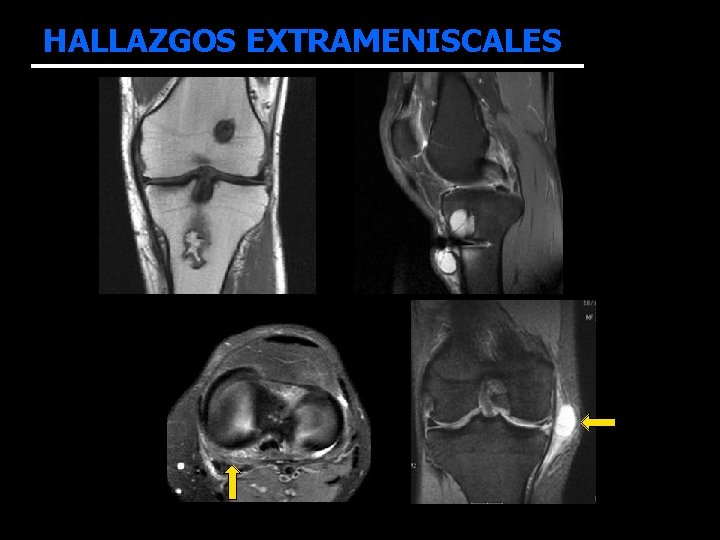
HALLAZGOS EXTRAMENISCALES • ASOCIADOS CON LA REPARACIÓN MENISCAL: – quistes parameniscales: 7 – engrosamiento unión menisco-capsular: 14 – bursitis LLI: 1 11/22 presentaban síntomas!! sin signos de fracaso de la sutura en RM • ASOCIADOS CON LA RECONSTRUCCIÓN DE LCA – infarto óseo: 1 – expansión del túnel tibial + colección líquida: 1 • CONDROPATÍA DEGENERATIVA: 3

DISCUSIÓN ÍNDICE INTRODUCCIÓN • Apariencia de menisco operado es MUY VARIABLE y depende de: – rotura original: localización y extensión – tiempo transcurrido desde la cirugía – técnica de reparación: número y tipo de suturas OBJETIVOS M&M RESULTADOS DISCUSIÓN CONCLUSIÓN BIBLIOGRAFÍA • Cambios en la señal en el sitio de la sutura pueden persistir mucho tiempo tras la cirugía “You can sew it up but you still see the tear” NO ES NECESARIAMENTE un signo Sweetest de rerrotura Thing U 2 1987 • tener en cuenta otros hallazgos

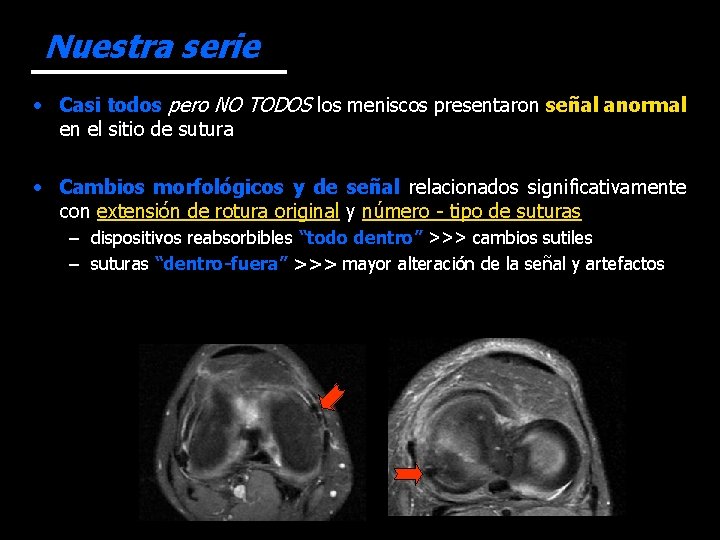
Nuestra serie • Casi todos pero NO TODOS los meniscos presentaron señal anormal en el sitio de sutura • Cambios morfológicos y de señal relacionados significativamente con extensión de rotura original y número - tipo de suturas – dispositivos reabsorbibles “todo dentro” >>> cambios sutiles – suturas “dentro-fuera” >>> mayor alteración de la señal y artefactos

• REPARACIÓN ANATÓMICA ≠ RECUPERACIÓN CLÍNICA – cicatrización anatómica solo valorable mediante invasivos: artro. RM/artroscopia >>> pocos estudios métodos – criterios clínicos tienden a sobreestimar la curación • reparaciones parciales clínicamente silentes • en ausencia de clara rerrotura, un menisco reparado puede recuperar su función clínica y biomecánica – se requieren estudios a largo plazo Nuestra serie • signos de rerrotura y nuevas roturas en pacientes asintomáticos – NO TODAS LAS ROTURAS MENISCALES SON SINTOMÁTICAS – necesario seguimiento a largo plazo

FACTORES PRONÓSTICOS • concomitante con reparación LCA (hemartros, factores crecimiento) • rotura periférica (vascularización) • extensión de la rotura – resultados discordantes según las series – muchos estudio NO lo consideran • tiempo transcurrido lesión-cirugía • edad: controvertido – NO es una contraindicación

PAPEL DE LA RM CONVENCIONAL • valorar el menisco reparado – signos de rerrotura o fracaso de la reparación • excluir lesiones extra-meniscales concomitantes • limitaciones (incluso poco fiable) – falsos negativos • … técnicas invasivas (artro. RM/artro. TC… artroscopia)

LIMITACIONES • Muestra pequeña • Consideramos que no es ético realizar artro. RM o atroscopia en ausencia de síntomas clínicos • accidentes de trabajo (mutua laboral) >>> sesgo

CONCLUSIÓN ÍNDICE • Papel de la RM convencional: – valorar meniscos reparados – excluir patología extra-meniscal concomitante INTRODUCCIÓN OBJETIVOS M&M RESULTADOS DISCUSIÓN • Limitaciones • evaluación inicial técnica inocua y no invasiva (RM) … técnicas invasivas casos no concluyentes (discordancia clínica-RM) 1º: RM CONCLUSIÓN BIBLIOGRAFÍA 2º: artro. RM/artro TC o artroscopia de revisión

1. 2. 3. ÍNDICE INTRODUCCIÓN 4. 5. 6. 7. OBJETIVOS 8. 9. M&M 10. 11. RESULTADOS 12. 13. DISCUSIÓN 14. 15. CONCLUSIÓN 16. 17. BIBLIOGRAFÍA 18. Seil R, Van. Giffen N, Pape D. Thirty years of arthroscopic meniscal suture: What’s left to be done? Prthop Traumatol Surg Res. 2009 Dec; 95(8 Suppl): 85 -96. Miao Y, Yu ZK, Zheng ZZ, Yu CL, Ao YF, Gong X Wang YJ et al. MRI signla changes in completely healed meniscus confirmed by second-look arthroscopy after meniscal repair with bioabsorbable arrows. Knee Surg Sports Traumatol Arthrosc 2009 Feb 17. Gerdeman AC; Hogan MV, Miller MD. What´s new in sports medicine. Bone Joint Surg Am 2009; 91: 241 -256. Ciliz D, Ciliz A, Elverici E, Sakman B, Yüksel E, Akbulut O. Evaluation of the postoperative menisci with MR arthrography and routine conventional MRI. Clinical Imaging 32 (2008) 212 -219. Pujol N, Panarella L, Selmi TA, Neyret P, Fithian D, Beaufils P. Am J Sports Med. 2008 Aug; 36(8): 1489 -95. Tielinen L, Lindahl J, Koskinen S, Hirvensalo E. clinical and MRI evaluation of meiscal tears with bioabsorbable arrows. Sacnd J Surg. 2007; 96(3): 252 -5. Kotsovolos ES, Hantes ME, Mastrokalos DS, Lorbach O, Paessler HH. Results of all-inside meniscal repair with the Fas. T-Fix Meniscal Repair System. Arthroscopy 2006; Jan 22(1): 3 -9. Mustonen AOT, Tielinen L, Lindahl J, Hirvensalo E, Kiuru M, Koskinen SK. MRI of menisci repaired with bioabsorbable arrows. Skeletal Radiol (2006) 35: 515 -521 Haas AL, Schepsis AA, Hornstein J, Edgar CM. Meniscal repair using the Fast-Fix all-inside meniscal repair device. Arthroscopy 2005 Feb; 21(2): 167 -75. Toms AP, White LM, Marshall TJ, Donell ST. Imaging the post-operative meniscus. European Journal of Radiology 54 (2005) 189 -198. Kurzweil PR, Tifford CD, Ignacio EM. Unsatisfactory clinical results of meniscal repair using the meniscus arrow. Arthroscopy 2005; 21: 905. e 1 -905. e 7 Hantes ME, Zachos VC, Zibis AH, Papanagiotou P, Karahalios T, Malizos et al. Evaluation of meniscal repair with serial magnetic resonance imaging: a comparative study between conventional MRI and indirect MR arthrography. Eur J Radiol 50(2004) 231 -237. Magee T, Shapiro M, Rodriguez J, Williams D. MR arthrography of postoperative knee: for which patients is it useful. Radiology 2003; 229 -159 -163. Steenbrugge F, Verdonk R, Verstraete K. Long-term assessment of arthroscopic meniscus repair: a 13 -year follow-up study. Knee 2002 Sep; 9(3): 181 -187. Eggli S, Wegmuller H, Kosina J, Huckell C, Jakob RP. Long-term results of arthroscopic meniscal repair: an analysis of isolated tears. Am J Sports Med. 1995 Nov; 23(6) Farley TE, Howell SM, Love KF, Wolfe RD, Neumann CH. Meniscal tears: MR and arthrographic findings after arthroscopic repair. Radiology 1991; 180: 517 -522. Scott GA, Jolly BL, Henning CE. Combined posterior incision and arthroscopic intra-articular repair of the meniscus. An examination of factors affecting healing. J Bone Joint Surg Am. 1986; 68: 847861.

MUCHAS GRACIAS