Sdation chez le crbrols Pr Jean Mantz Hpitaux

Sédation chez le cérébrolésé Pr Jean Mantz Hôpitaux Universitaires Paris Nord Val de Seine Université Paris 7 Paris Diderot INSERM U 676

Testez-vous ! Homme 19 ans, Traumatisme crânien Glasgow 8 à la prise en charge SAMU Intoxication alcoolique Midazolam + Fentanyl TDM à l’arrivée : lame d’HSA Admission en réa à H 6 A- vous arrêtez la sédation B- vous poursuivez la sédation et mettez en place une PIC C- vous faites un Doppler transcrânien D- vous demandez une 2 e TDM cérébrale

1 - objectifs 2 - fenêtre d’arrêt de la sédation 3 - neurosédation pour HTIC 4 - arrêt définitif de la neurosédation
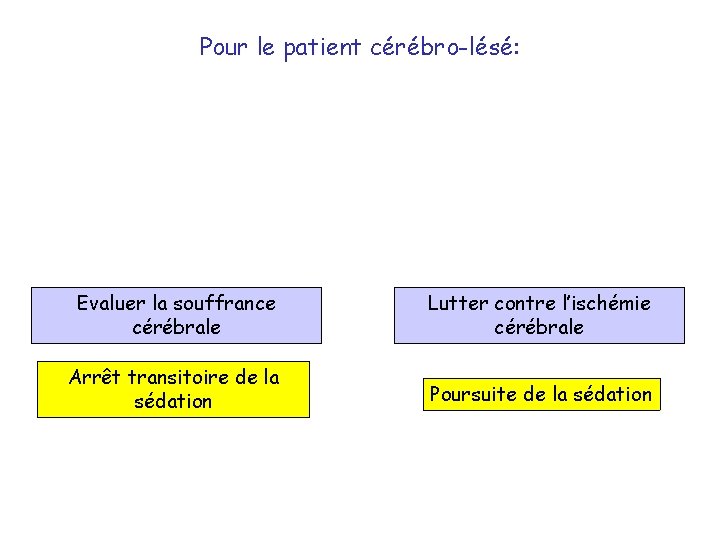
Pour le patient cérébro-lésé: Evaluer la souffrance cérébrale Lutter contre l’ischémie cérébrale Arrêt transitoire de la sédation Poursuite de la sédation

1 - objectifs 2 - fenêtre d’arrêt de la sédation = dépister la souffrance cérébrale 3 - neurosédation pour HTIC 4 - arrêt définitif de la neurosédation
Une évaluation neurologique précise Evaluation clinique : éveil réponse aux ordres perception de l’environnement fonctions cognitives motricité Le plus tôt possible après la phase d’agression cérébrale En l’absence de signes d’HTIC (DTC, TDM, PIC) Pour une stratégie diagnostique et thérapeutique Ni l’imagerie, ni les paramètres paracliniques ne peuvent remplacer l’évaluation clinique

Une fenêtre de sédation : pour quels patients ? • Glasgow initial non interprétable : alcool, convulsions, hypothermie • Discordance entre histoire clinique “grave” et imagerie normale • Après traitement de la cause de l’aggravation neurologique (anévrisme rompu, hématome sous-dural compressif)

13% d’erreur Stocchetti, J Neurotrauma 2004
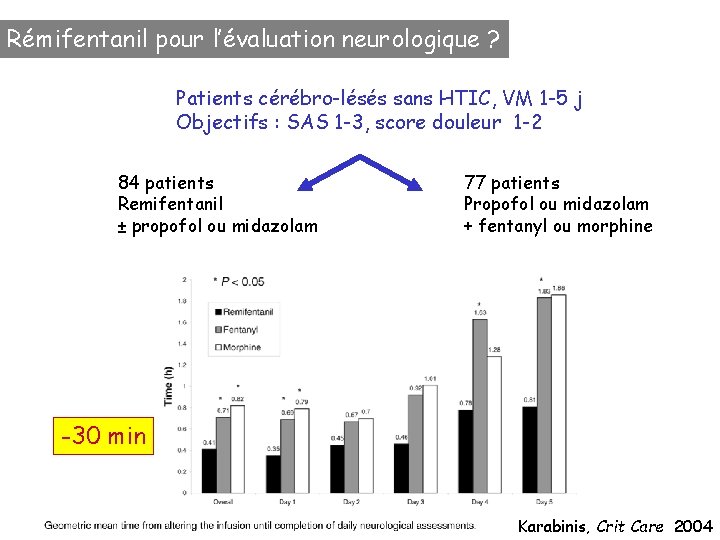
Rémifentanil pour l’évaluation neurologique ? Patients cérébro-lésés sans HTIC, VM 1 -5 j Objectifs : SAS 1 -3, score douleur 1 -2 84 patients Remifentanil ± propofol ou midazolam 77 patients Propofol ou midazolam + fentanyl ou morphine -30 min Karabinis, Crit Care 2004

1 - objectifs 2 - fenêtre d’arrêt de la sédation 3 - neurosédation pour HTIC = lutter contre l’ischémie cérébrale 4 - arrêt définitif de la neurosédation
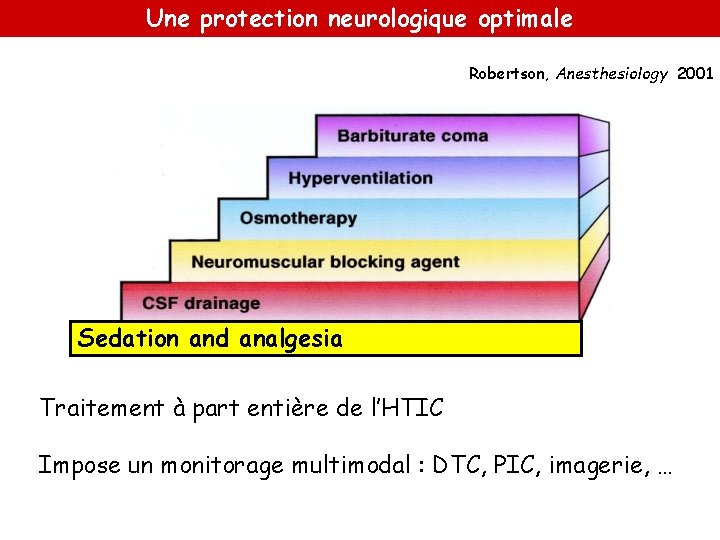
Une protection neurologique optimale Robertson, Anesthesiology 2001 Sedation and analgesia Traitement à part entière de l’HTIC Impose un monitorage multimodal : DTC, PIC, imagerie, …
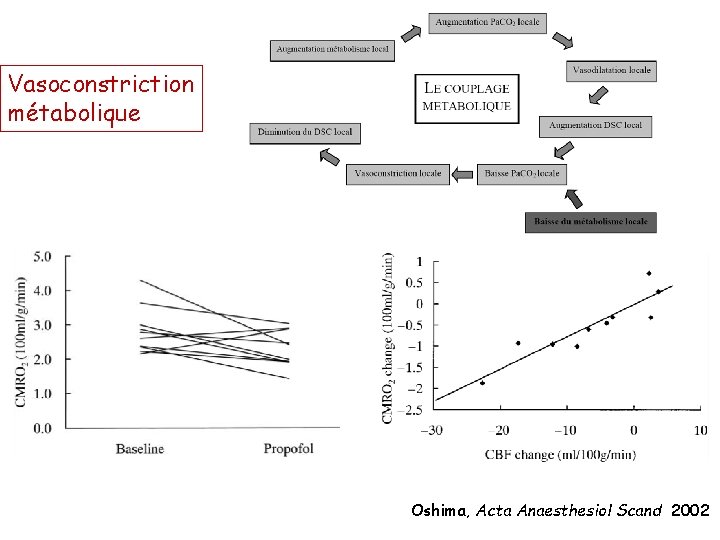
Vasoconstriction métabolique Oshima, Acta Anaesthesiol Scand 2002
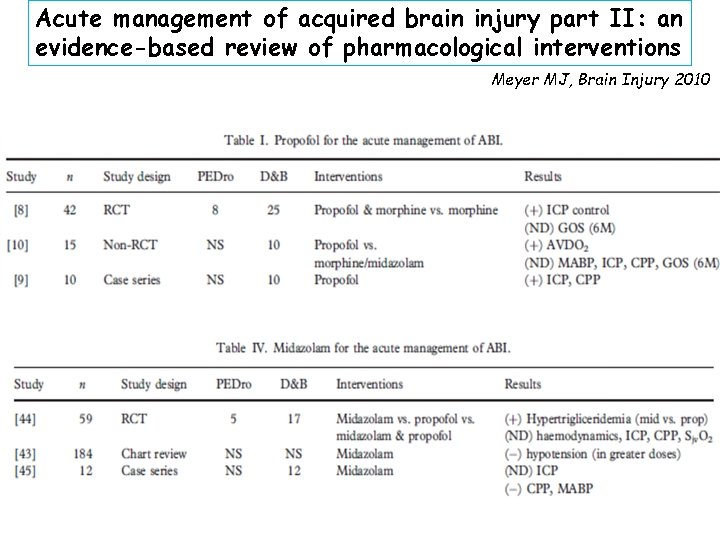
Acute management of acquired brain injury part II: an evidence-based review of pharmacological interventions Meyer MJ, Brain Injury 2010
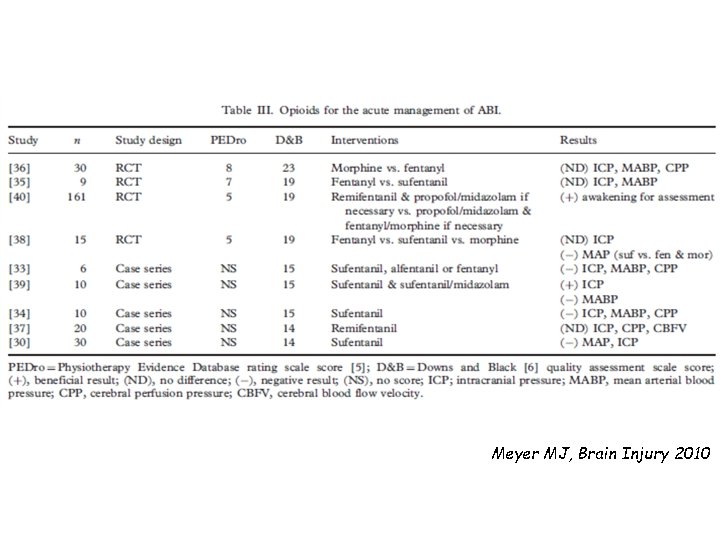
Meyer MJ, Brain Injury 2010
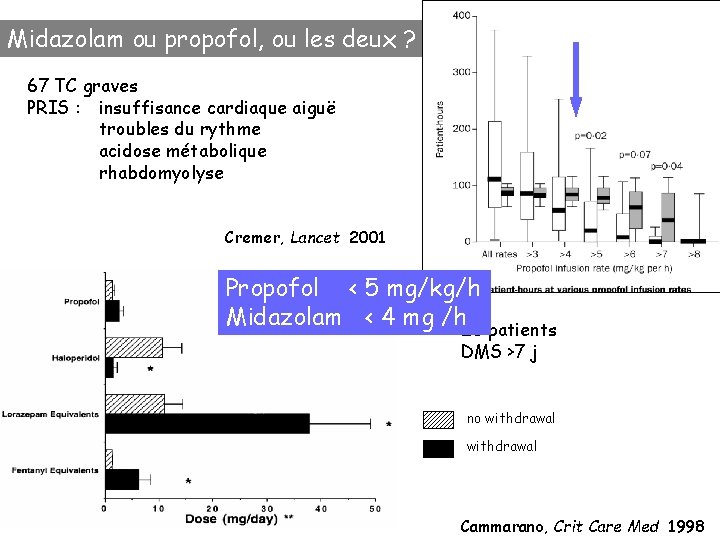
Midazolam ou propofol, ou les deux ? 67 TC graves PRIS : insuffisance cardiaque aiguë troubles du rythme acidose métabolique rhabdomyolyse Cremer, Lancet 2001 Propofol < 5 mg/kg/h Midazolam < 4 mg /h 28 patients DMS >7 j no withdrawal Cammarano, Crit Care Med 1998
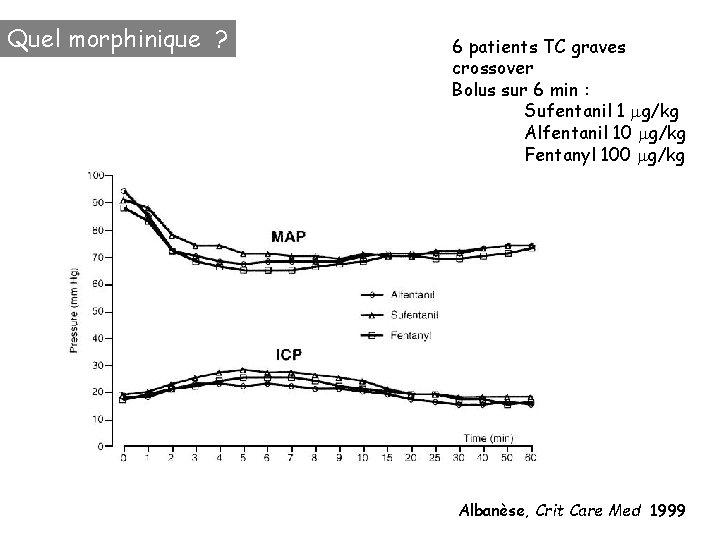
Quel morphinique ? 6 patients TC graves crossover Bolus sur 6 min : Sufentanil 1 mg/kg Alfentanil 10 mg/kg Fentanyl 100 mg/kg Albanèse, Crit Care Med 1999
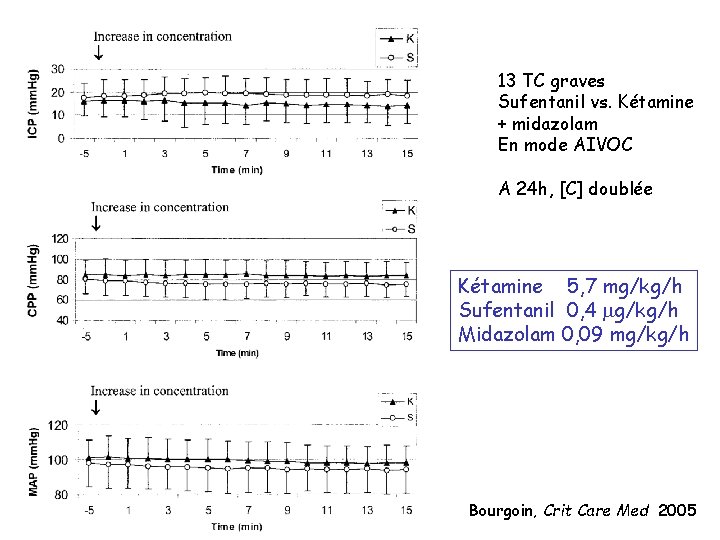
13 TC graves Sufentanil vs. Kétamine + midazolam En mode AIVOC A 24 h, [C] doublée Kétamine 5, 7 mg/kg/h Sufentanil 0, 4 mg/kg/h Midazolam 0, 09 mg/kg/h Bourgoin, Crit Care Med 2005
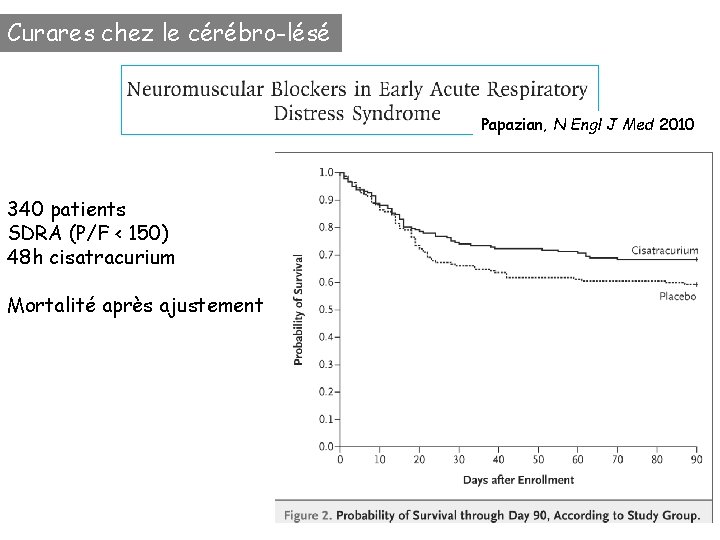
Curares chez le cérébro-lésé Papazian, N Engl J Med 2010 340 patients SDRA (P/F < 150) 48 h cisatracurium Mortalité après ajustement
Curares en neuroréanimation • < 10% des patients en réanimation polyvalente Incidence en neuroréanimation? • Indications: hypothermie (frissons) HTIC avec pathologie respiratoire associée (SDRA) • Cisatracurium, atracurium • Durée la plus courte: 2 -5 jours • Monitorage: BIS chez le patient CL ? TOF (1 ou 2 réponses/4) • Neuromyopathie acquise • Succinylcholine à proscrire après 48 h en réanimation (rocuronium 1, 2 mg/kg)

Barbituriques chez le cérébro-lésé ?

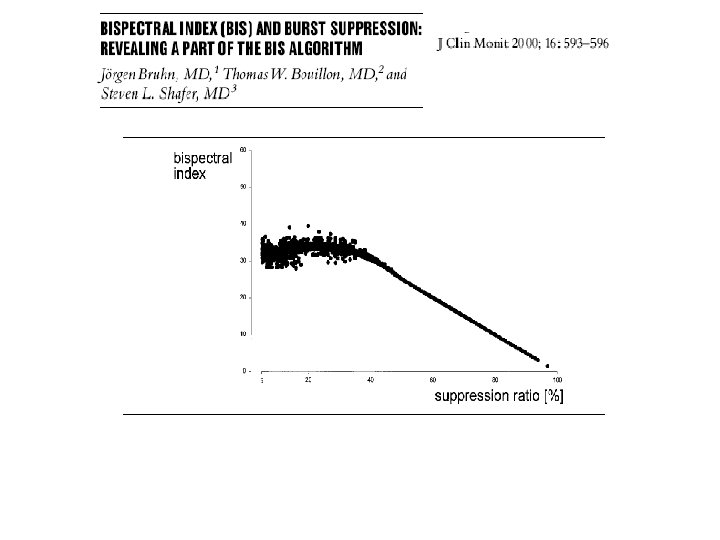
Le Nesdonal en pratique • jamais en 1ère intention • si HTIC persistante malgré tratement optimal avec hyperhémie DTC (Vd>30 cm/s) sans défaillance hémodynamique • dose-test: 5 -7 mg/kg bolus i. v. (10 mg/kg sur 30 min) • si réponse + sur la PIC, entretien 2 -4 mg/kg/h • surveillance: • PAVM, leucopénie Pti. O 2 taux sanguin 20 -40 mg/l BIS?
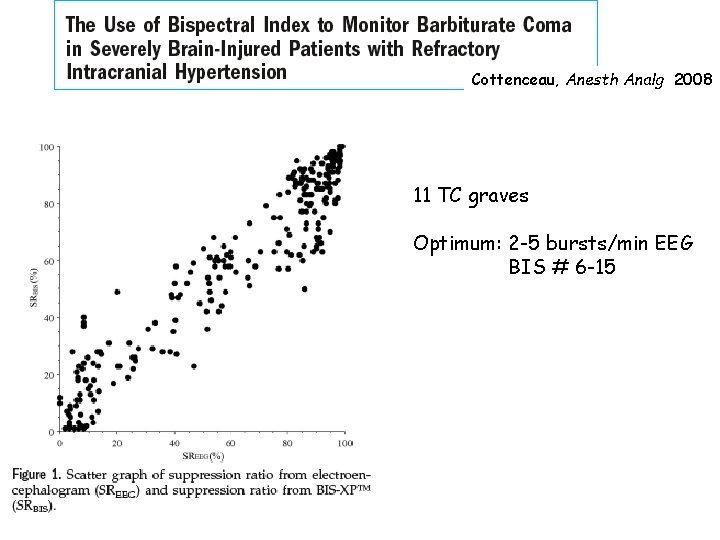
Cottenceau, Anesth Analg 2008 11 TC graves Optimum: 2 -5 bursts/min EEG BIS # 6 -15

1 - objectifs 2 - fenêtre d’arrêt de la sédation 3 - neurosédation pour HTIC 4 - arrêt définitif de la neurosédation
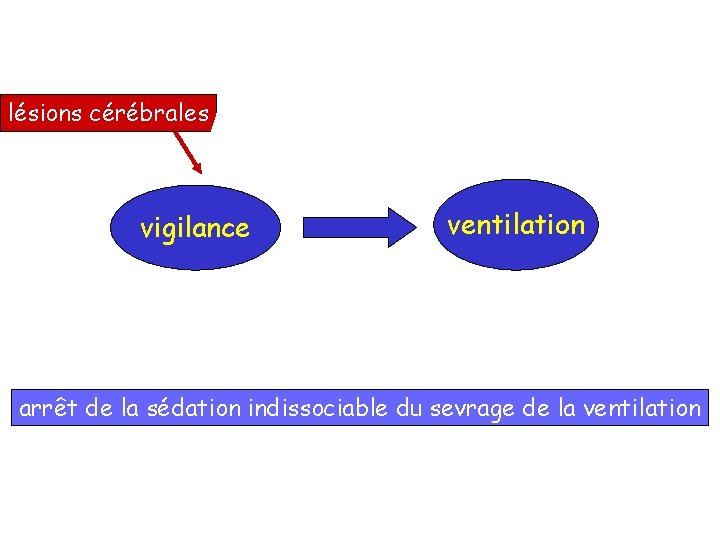
hypnotiques lésions cérébrales vigilance morphiniques lésions pulmonaires ventilation arrêt de la sédation indissociable du sevrage de la ventilation

Objectifs à l’arrêt de la neurosédation • traiter les douleurs liées aux soins • éviter l’agitation/sd de sevrage • distinguer éveil et perception consciente

Arrêt de la neurosédation : pour quels patients ? Prérequis : pas d’HTIC > 48 h pas d’hypoperfusion cérébrale (DTC) pas d’aggravation TDM pas de défaillance cardio-respiratoire arrêt des curares > 24 h pas de convulsion VO 2 (ml/min) Dépense énergie (kcal/j) sédation réveil H 24 284 ± 44 390 ± 85 * 355 ± 70 * 1833 ± 261 2512 ± 486 * 2304 ± 157 * Bruder, Crit Care Med 1994 Une HTIC au réveil ne doit pas conduire à la reprise systématique de la neurosédation

• Sd sevrage : agitation, insomnie, anxiété douleurs diffuses, nausées, crampes tachycardie, HTA, vomissements, sueurs fièvre, mydriase réactive, polypnée • Distinction difficile entre sevrage benzo et morphiniques • Possible avec tous les agents de sédation/analgésie Midazolam > 4 mg/h Fentanyl > 200 mcg/h durée > 7 j Psychotropes, toxicomanie

En cas d’échec du sevrage si retard réveil: TDM cérébrale (hydrocéphalie) si agitation : éliminer cause organique (sepsis, lésion cérébrale) évoquer un syndrome de sevrage neuroleptique (halopéridol bolus 2 -5 mg) réintroduction morphinique agonistes partiels (buprénorphine) trachéotomie clonidine, dexmedetomidine
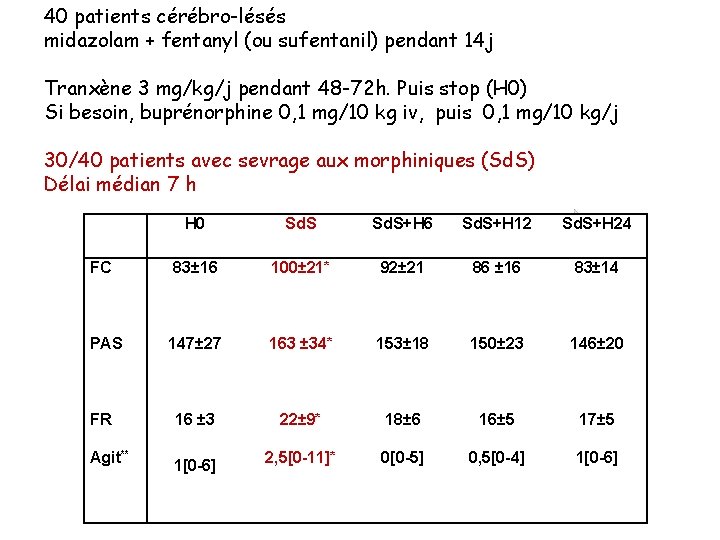
40 patients cérébro-lésés midazolam + fentanyl (ou sufentanil) pendant 14 j Tranxène 3 mg/kg/j pendant 48 -72 h. Puis stop (H 0) Si besoin, buprénorphine 0, 1 mg/10 kg iv, puis 0, 1 mg/10 kg/j 30/40 patients avec sevrage aux morphiniques (Sd. S) Délai médian 7 h H 0 Sd. S+H 6 Sd. S+H 12 Sd. S+H 24 FC 83± 16 100± 21* 92± 21 86 ± 16 83± 14 PAS 147± 27 163 ± 34* 153± 18 150± 23 146± 20 FR 16 ± 3 22± 9* 18± 6 16± 5 17± 5 Agit** 1[0 -6] 2, 5[0 -11]* 0[0 -5] 0, 5[0 -4] 1[0 -6]

Pour la maison • Objectifs spécifiques de la neurosédation : évaluation clinique ou contrôle de la PIC ? • si fenêtre d’arrêt: rémifentanil • si HTIC: midazolam et/ou propofol + morphinique • Arrêt définitif indissociable du sevrage ventilatoire

Homme 19 ans, Traumatisme crânien Glasgow 8 à la prise en charge SAMU Intoxication alcoolique Midazolam + Fentanyl TDM à l’arrivée : lame d’HSA Admission en réa à H 6 A- vous arrêtez la sédation B- vous poursuivez la sédation et mettez en place une PIC C- vous faites un Doppler transcrânien D- vous demandez une 2 e TDM cérébrale
- Slides: 32