SCLROSE EN PLAQUES ROXANE PERES CHEF DE CLINIQUE





















































- Slides: 85

SCLÉROSE EN PLAQUES ROXANE PERES CHEF DE CLINIQUE SERVICE DE NEUROLOGIE HÔPITAL LARIBOISIÈRE

Parmi les propositions suivantes, la(les) quelle(s) est(sont) vraie(s)? - La SEP est une pathologie inflammatoire - Elle touche le système nerveux périphérique - Les lésions concernent uniquement la substance blanche - Le handicap est lié à la neuro-dégénérescence associée - Les thérapeutiques actuelles agissent sur la composante inflammatoire de la pathologie

Parmi les propositions suivantes, la(les) quelle(s) est(sont) vraie(s)? - La SEP est une pathologie inflammatoire - Elle touche le système nerveux périphérique - Les lésions concernent uniquement la substance blanche - Le handicap est lié à la neuro-dégénérescence associée - Les thérapeutiques actuelles agissent sur la composante inflammatoire de la pathologie

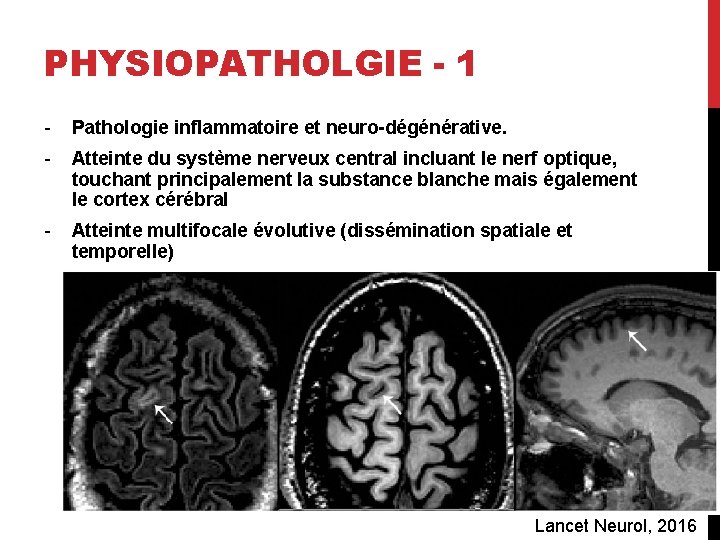
PHYSIOPATHOLGIE - 1 - Pathologie inflammatoire et neuro-dégénérative. - Atteinte du système nerveux central incluant le nerf optique, touchant principalement la substance blanche mais également le cortex cérébral - Atteinte multifocale évolutive (dissémination spatiale et temporelle) Lancet Neurol, 2016

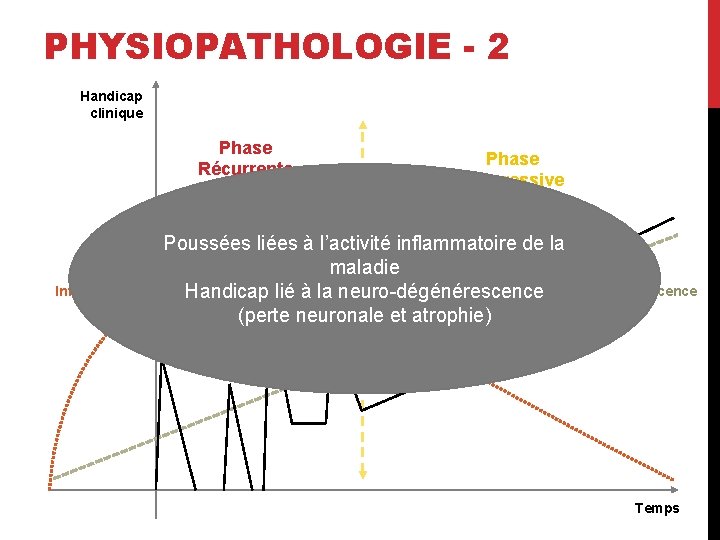
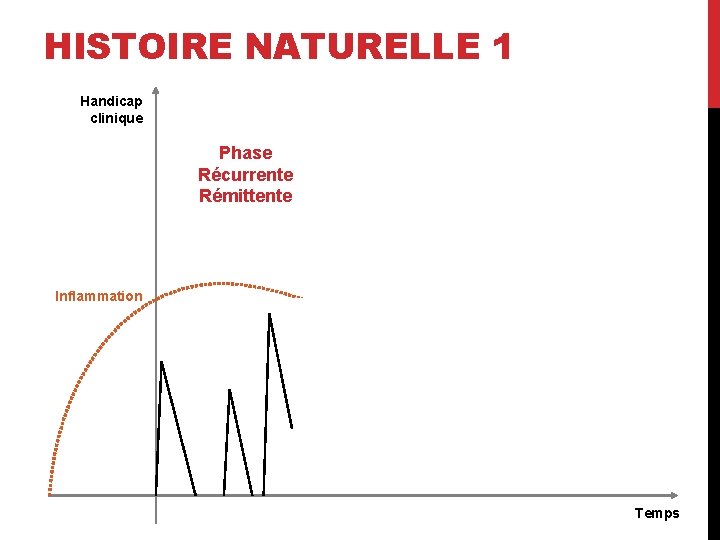
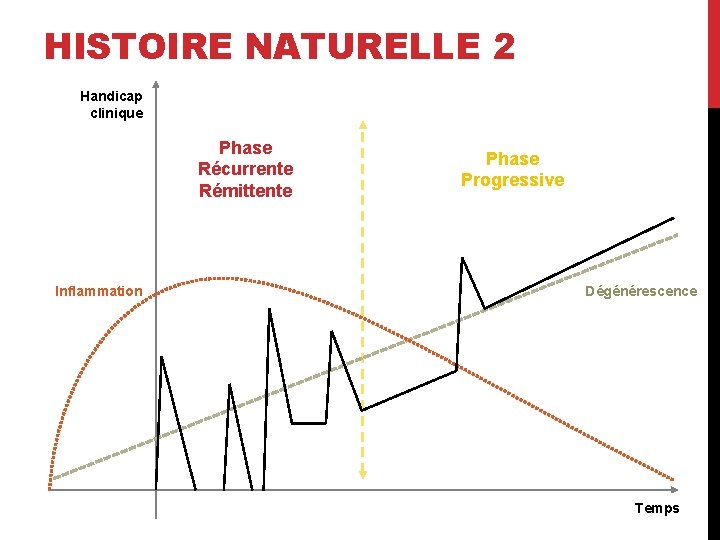
PHYSIOPATHOLOGIE - 2 Handicap clinique Phase Récurrente Rémittente Inflammation Phase Progressive Poussées liées à l’activité inflammatoire de la maladie Handicap lié à la neuro-dégénérescence (perte neuronale et atrophie) Dégénérescence Temps

Un patient de 35 ans se présente aux urgences pour une diplopie évoluant depuis 4 jours. Il ne présente aucun antécédent personnel mais sa mère souffre d’une sclérose en plaque. Il est originaire de Norvège. Parmi les éléments de l’énoncé, quel(s) est(sont) celui(ceux) typique(s) du terrain de la SEP? - Le sexe masculin, du fait de la prépondérance masculine de la SEP - La présence d’une SEP chez sa mère, la SEP étant une pathologie à transmission mendélienne - La présence d’un SEP chez sa mère, du fait de probables gènes de susceptibilité - L’origine géographique du patient, le risque de SEP augmentant aux latitudes les plus extrêmes - L’âge du patient

Un patient de 35 ans se présente aux urgences pour une diplopie évoluant depuis 4 jours. Il ne présente aucun antécédent personnel mais sa mère souffre d’une sclérose en plaque. Il est originaire de Norvège. Parmi les éléments de l’énoncé, quel(s) est(sont) celui(ceux) typique(s) du terrain de la SEP? - Le sexe masculin, du fait de la prépondérance masculine de la SEP - La présence d’une SEP chez sa mère, la SEP étant une pathologie à transmission mendélienne - La présence d’une SEP chez sa mère, du fait de probables gènes de susceptibilité - L’origine géographique du patient, le risque de SEP augmentant aux latitudes les plus extrêmes - L’âge du patient

EPIDÉMIOLOGIE - Prévalence : 1/1000 - Prédominance féminine 3/1 - Age de début typique : entre 20 et 40 ans - Prépondérance caucasienne (prévalence plus importante plus on s’approche des pôles) - Pathologie multifactorielle combinant une influence environnementale et un terrain génétique à risque

Il décrit une diplopie binoculaire d’installation rapide sur 24 h, la diplopie est majorée dans le regard vers la gauche. L’atteinte de quelle(s) structure(s) pourrait entraîner une telle anomalie? - l’atteinte du VI droit - L’atteinte du III droit - L’atteinte du VI gauche - L’atteinte du III gauche - L’atteinte du faisceau longitudinal médian droit

Il décrit une diplopie binoculaire d’installation rapide sur 24 h, la diplopie est majorée dans le regard vers la gauche. L’atteinte de quelle(s) structure(s) pourrait entraîner une telle anomalie? - l’atteinte du VI droit - L’atteinte du III droit - L’atteinte du VI gauche - L’atteinte du III gauche - L’atteinte du faisceau longitudinal médian droit

A l’examen clinique vous constatez une parésie de l’abduction de l’œil gauche, il n’est rapporté pas rapporté de céphalées, les pupilles sont symétriques et réactives, les autres muscles oculomoteurs et de la face que vous testez sont normaux. Quelle est la structure atteinte? - l’atteinte du VI droit - L’atteinte du III droit - L’atteinte du VI gauche - L’atteinte du III gauche - L’atteinte du faisceau longitudinal médian droit

A l’examen clinique vous constatez une parésie de l’abduction de l’œil gauche, il n’est pas rapporté de céphalées, les pupilles sont symétriques et réactives, les autres muscles oculomoteurs et de la face que vous testez sont normaux. Quelle est la structure atteinte? - l’atteinte du VI droit - L’atteinte du III droit - L’atteinte du VI gauche - L’atteinte du III gauche - L’atteinte du faisceau longitudinal médian droit

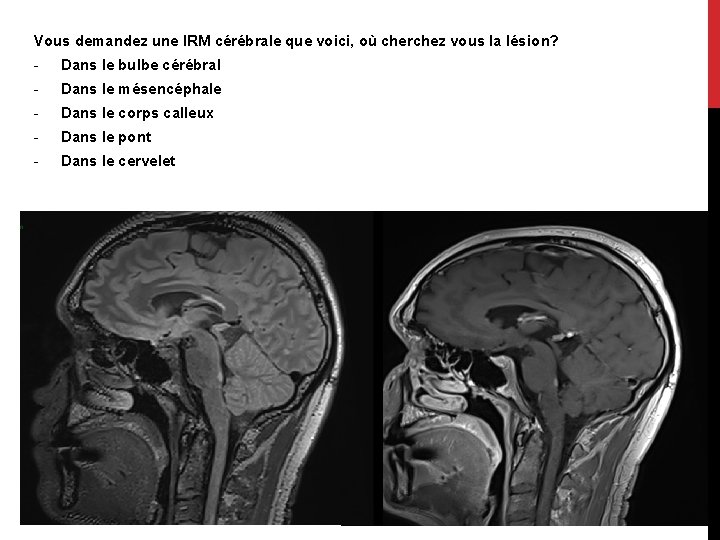
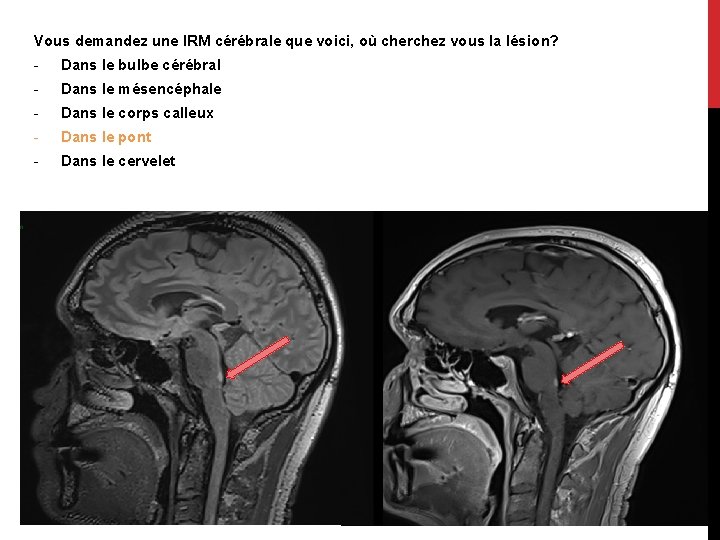
Vous demandez une IRM cérébrale que voici, où cherchez vous la lésion? - Dans le bulbe cérébral - Dans le mésencéphale - Dans le corps calleux - Dans le pont - Dans le cervelet

Vous demandez une IRM cérébrale que voici, où cherchez vous la lésion? - Dans le bulbe cérébral - Dans le mésencéphale - Dans le corps calleux - Dans le pont - Dans le cervelet

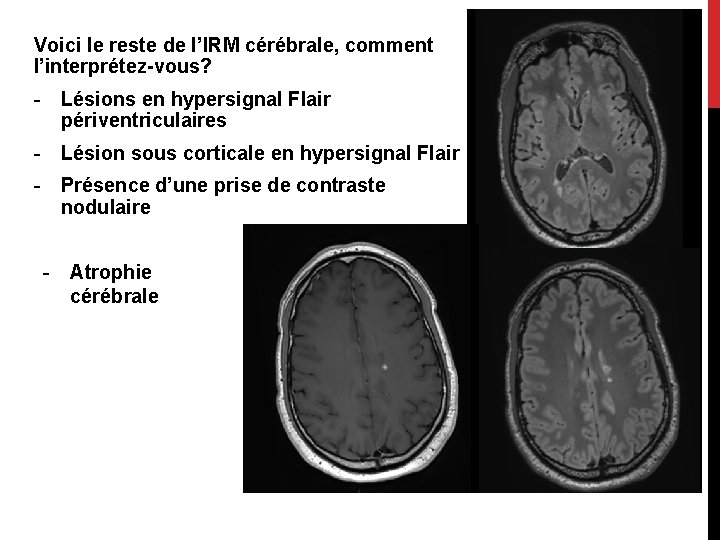
Voici le reste de l’IRM cérébrale, comment l’interprétez-vous? - Lésions en hypersignal Flair périventriculaires - Lésion sous corticale en hypersignal Flair - Présence d’une prise de contraste nodulaire - Atrophie cérébrale

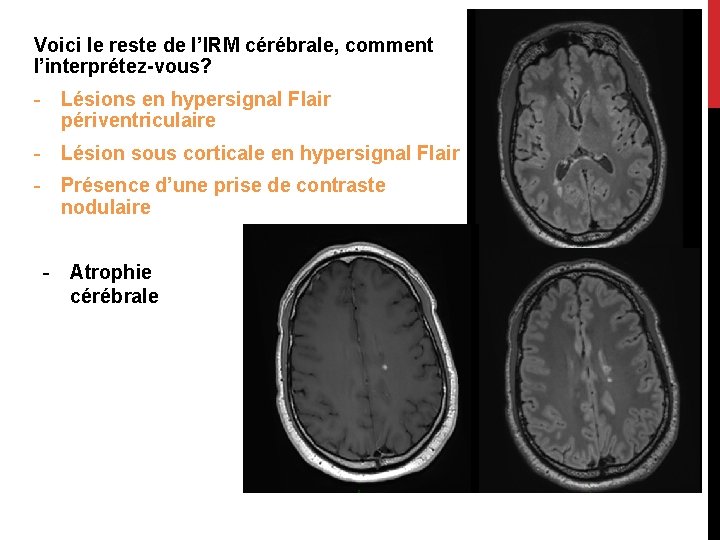
Voici le reste de l’IRM cérébrale, comment l’interprétez-vous? - Lésions en hypersignal Flair périventriculaire - Lésion sous corticale en hypersignal Flair - Présence d’une prise de contraste nodulaire - Atrophie cérébrale

Vous réalisez une ponction lombaire. Quelle(s) anomalie(s) serai(en)t en faveur d’une sclérose en plaque ? - une pléiocytose >50 éléments/mm 3 - une pléiocytose entre 10 et 50 éléments/mm 3 - une hyperprotéinorrachie > 1 g/l - la présence de bandes oligo-clonales - une hypoglycorrachie

Vous réalisez une ponction lombaire. Quelle(s) anomalie(s) serai(en)t en faveur d’une sclérose en plaque ? - une pléiocytose >50 éléments/mm 3 - une pléiocytose entre 10 et 50 éléments/mm 3 - une hyperprotéinorrachie > 1 g/l - la présence de bandes oligo-clonales - une hypoglycorrachie Présentes dans 95% des cas

Des bandes oligo-clonales sont retrouvées dans la ponction lombaire, le reste du bilan infectieux et auto-immun est normal. Quel est votre diagnostic? - Un épisode cliniquement isolée - Une sclérose en plaque rémittente récurrente cliniquement définie - Un sclérose en plaque primaire progressive - Une neuro-mélite optique de Devic - Une première poussée d’une probable sclérose en plaque

Des bandes oligo-clonales sont retrouvées dans la ponction lombaire, le reste du bilan infectieux et auto-immun est normal. Quel est votre diagnostic? - Un épisode cliniquement isolée - Une sclérose en plaque rémittente récurrente cliniquement définie - Un sclérose en plaque primaire progressive - Une neuro-mélite optique de Devic - Une première poussée d’une probable sclérose en plaque

SEP DIAGNOSTIC – PRÉSENTATION CLINIQUE • Caractéristiques des poussées de SEP: - installation sur quelques heures jours. - Durée > 24 -48 h - Pas de fièvre - Intervalle > 1 mois entre chaque poussée • - Présentation clinique évocatrice de SEP : NORB Myélite Atteinte du TC : ophtalmoplégie internucléaire, PFP, nystagmus… - Syndrome cérébelleux - atteinte encéphalique

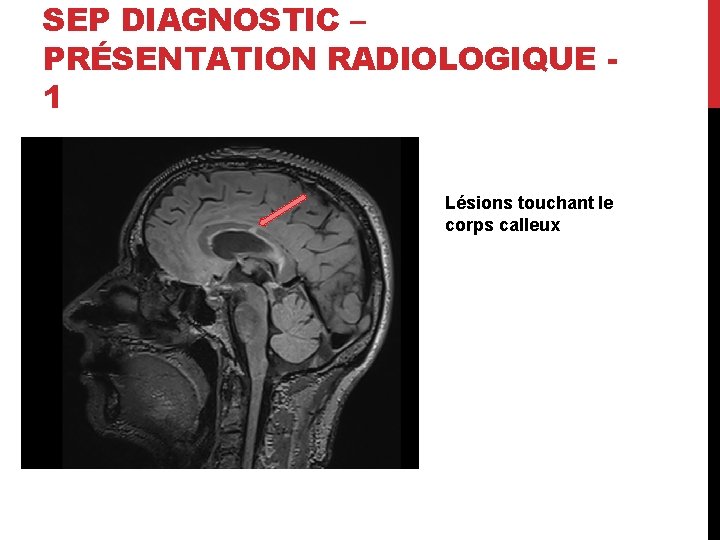
SEP DIAGNOSTIC – PRÉSENTATION RADIOLOGIQUE 1 Lésions touchant le corps calleux

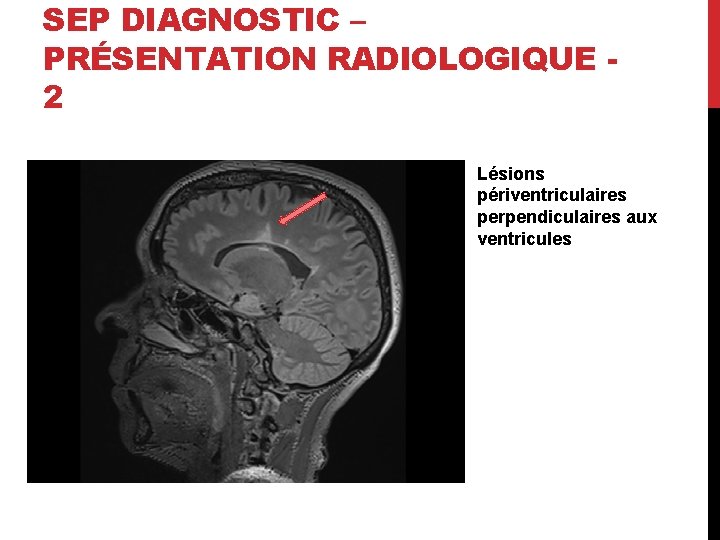
SEP DIAGNOSTIC – PRÉSENTATION RADIOLOGIQUE 2 Lésions périventriculaires perpendiculaires aux ventricules

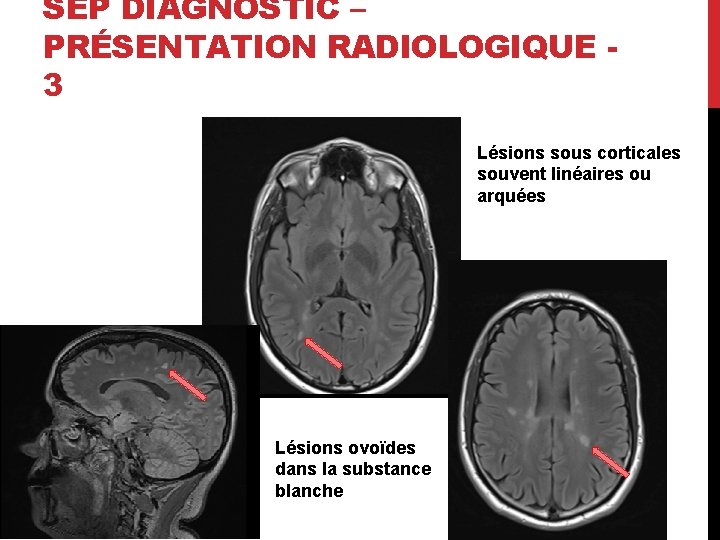
SEP DIAGNOSTIC – PRÉSENTATION RADIOLOGIQUE 3 Lésions sous corticales souvent linéaires ou arquées Lésions ovoïdes dans la substance blanche

QUEL BILAN DEVANT UNE SUSPICION DE SEP? Diagnostic de SEP si : - Tableau clinique évocateur Et IRM compatible Et absence d’argument pour un diagnostic différentiel En général, les examens suivants sont réalisés pour aider au diagnostic: - PL : recherche de BOC. Possible discrète méningite lymphocytaire (< 50 éléments). - Examen ophtalmo : recherche une séquelle de NORB ou des arguments pour un diagnostics différentiels (uvéite…) - Biologie : FAN, anti. ADN natif, anti ENA, ECA, Sérologie VIH, Lyme, TPHA-VDRL

Une jeune femme de 25 ans consulte pour des paresthésies deux membres inférieurs qui évoluent depuis 48 heures. A l’examen clinique, il existe un déficit épicritique et de la sensibilité profonde des deux membres inférieurs qui remonte jusqu’aux mamelons. Les réflexes tendineux sont vifs aux deux membres inférieurs, avec un signe de Babinski bilatéral.

1. Comment interprétez-vous le déficit présenté par la patiente? - Atteinte de la sensibilité lemniscale - Atteinte de la sensibilité spino-thalamique - Atteinte de la voie pyramidale - Atteinte de la racine dorsale - Atteinte du second motoneurone

1. Comment interprétez-vous le déficit présenté par la patiente? - Atteinte de la sensibilité lemniscale - Atteinte de la sensibilité spino-thalamique - Atteinte de la voie pyramidale - Atteinte de la racine dorsale - Atteinte du second motoneurone

2. Quelle(s) est/sont votre/vos hypothèse(s) diagnostique(s) ? • Syndrome de Guillain-Barré • Myélite cervicale • Compression médullaire thoracique • Syndrome de la queue de cheval • Méningoradiculite

2. Quelle(s) est/sont votre/vos hypothèse(s) diagnostique(s) ? • Syndrome de Guillain-Barré • Myélite cervicale • Compression médullaire thoracique • Syndrome de la queue de cheval • Méningoradiculite

3. A l’interrogatoire, la patiente décrit une sensation de décharge électrique le long de la colonne vertébrale lorsqu’elle penche la tête en avant. Comment se nomme ce signe clinique ? - Signe de Marcus Gunn - Signe de Hoffman - Signe de Lhermitte - Signe de Brudzinski - Signe de Lasègue

3. A l’interrogatoire, la patiente décrit une sensation de décharge électrique le long de la colonne vertébrale lorsqu’elle penche la tête en avant. Comment se nomme ce signe clinique ? - Signe de Marcus Gunn - Signe de Hoffman - Signe de Lhermitte - Signe de Brudzinski - Signe de Lasègue

4. Vous privilégiez l’hypothèse d’une compression médullaire non traumatique de siège cervical. Comment l’identification de ce signe de Lhermitte modifie-t-elle votre hypothèse ? • Diminue fortement la probabilité • Diminue un peu la probabilité • Ne modifie pas la probabilité • Augmente un peu la probabilité • Augmenter fortement la probabilité

4. Vous privilégiez l’hypothèse d’une compression médullaire non traumatique de siège cervical. Comment l’identification de ce signe de Lhermitte modifie-t-elle votre hypothèse ? • Diminue fortement la probabilité • Diminue un peu la probabilité • Ne modifie pas la probabilité • Augmente un peu la probabilité • Augmenter fortement la probabilité

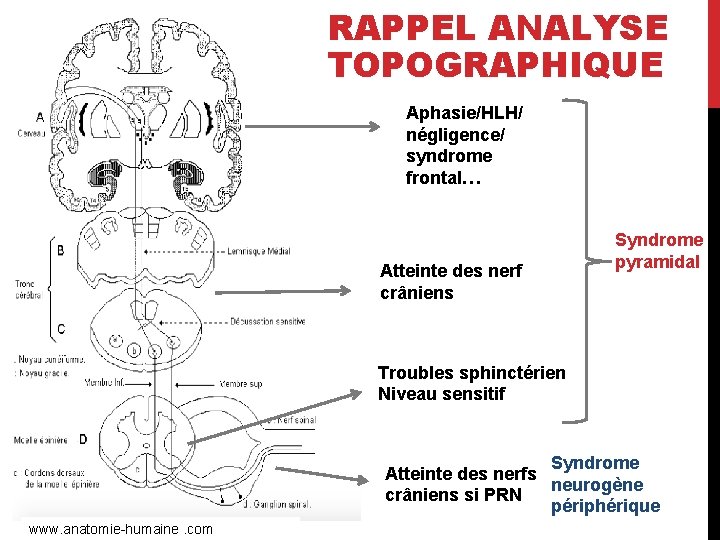
RAPPEL RAISONNEMENT NEUROLOGIQUE 1ère étape : analyse sémiologique : - Quelle sensibilité est-atteinte? - Y a t-il un syndrome neurogène périphérique ou un syndrome pyramidal? - Quels sont les nerfs crâniens atteints? 2ème étape : diagnostic topographique en fonction de l’association des différents éléments sémiologiques et de la topographie de l’atteinte clinique. Où se situe la lésion? 3ème étape : diagnostic étiologique

RAPPEL ANALYSE TOPOGRAPHIQUE Aphasie/HLH/ négligence/ syndrome frontal… Atteinte des nerf crâniens Syndrome pyramidal Troubles sphinctérien Niveau sensitif Syndrome Atteinte des nerfs neurogène crâniens si PRN périphérique www. anatomie-humaine. com

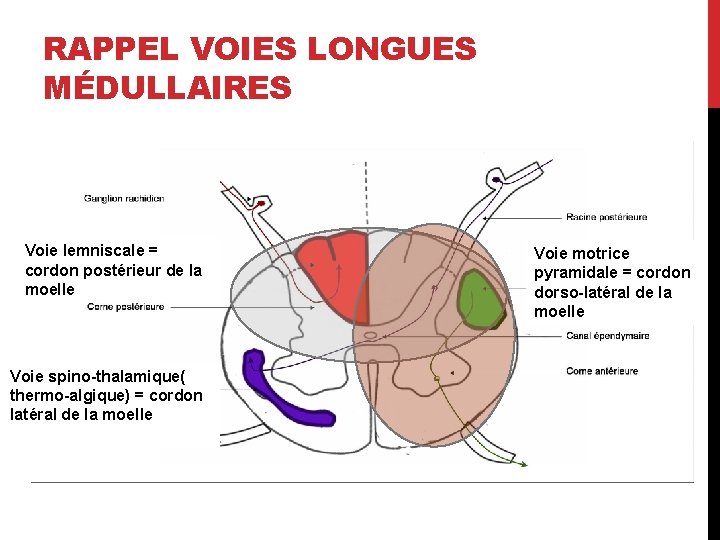
RAPPEL VOIES LONGUES MÉDULLAIRES Voie lemniscale = cordon postérieur de la moelle Voie spino-thalamique( thermo-algique) = cordon latéral de la moelle Voie motrice pyramidale = cordon dorso-latéral de la moelle

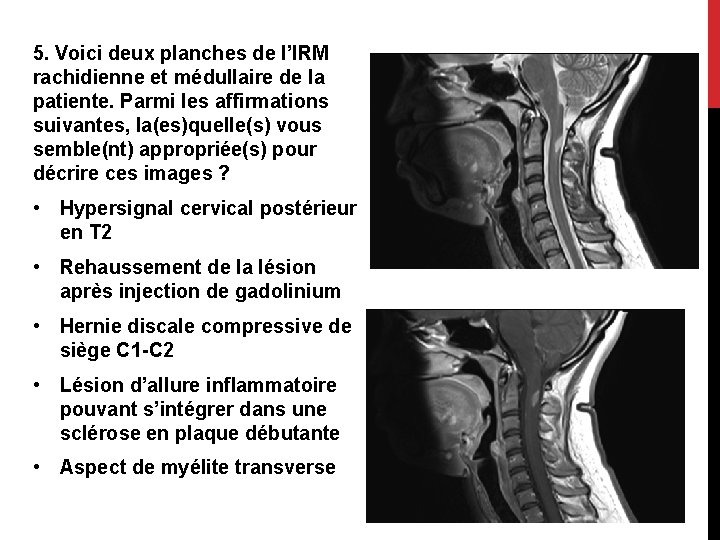
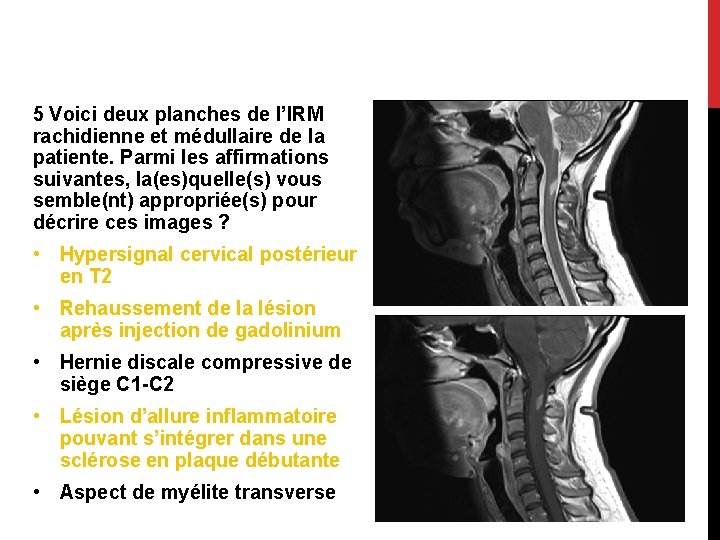
5. Voici deux planches de l’IRM rachidienne et médullaire de la patiente. Parmi les affirmations suivantes, la(es)quelle(s) vous semble(nt) appropriée(s) pour décrire ces images ? • Hypersignal cervical postérieur en T 2 • Rehaussement de la lésion après injection de gadolinium • Hernie discale compressive de siège C 1 -C 2 • Lésion d’allure inflammatoire pouvant s’intégrer dans une sclérose en plaque débutante • Aspect de myélite transverse

5 Voici deux planches de l’IRM rachidienne et médullaire de la patiente. Parmi les affirmations suivantes, la(es)quelle(s) vous semble(nt) appropriée(s) pour décrire ces images ? • Hypersignal cervical postérieur en T 2 • Rehaussement de la lésion après injection de gadolinium • Hernie discale compressive de siège C 1 -C 2 • Lésion d’allure inflammatoire pouvant s’intégrer dans une sclérose en plaque débutante • Aspect de myélite transverse

6. Comment pouvez-vous compléter le bilan étiologique ? - Réalisation d’une IRM cérébrale - Réalisation d’une ponction lombaire - Examen ophtalmologique - Angioscanner cérébral - Aucun examen complémentaire n’est nécessaire

6. Comment pouvez-vous compléter le bilan étiologique ? - Réalisation d’une IRM cérébrale - Réalisation d’une ponction lombaire - Examen ophtalmologique - Angioscanner cérébral - Aucun examen complémentaire n’est nécessaire

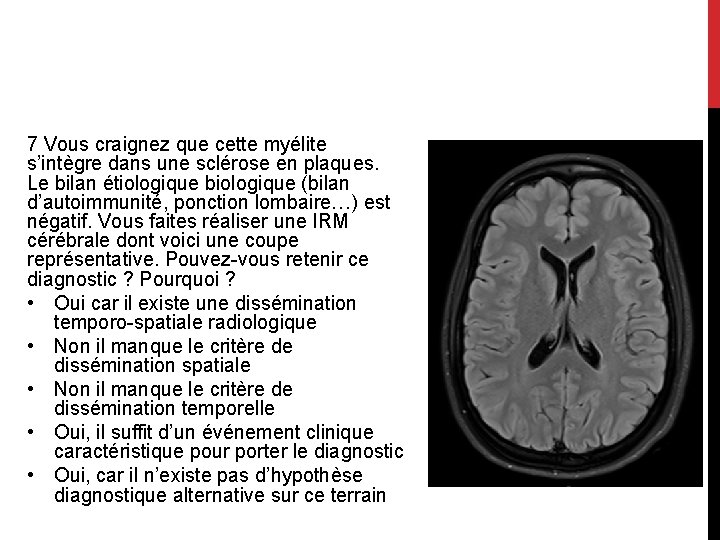
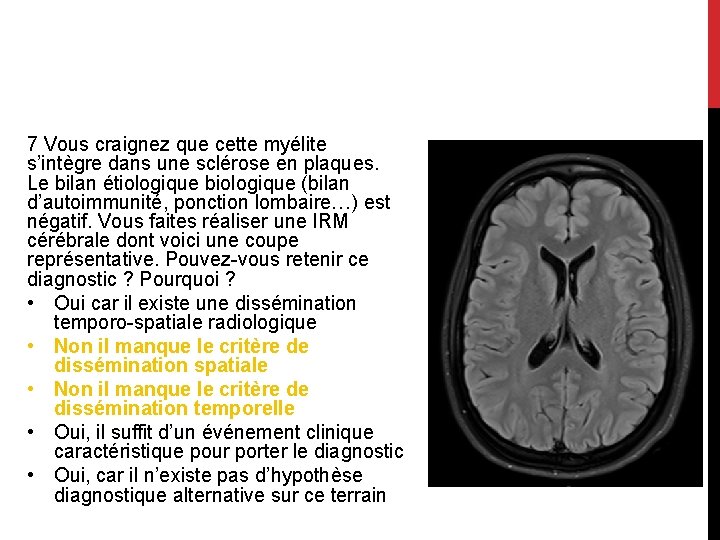
7 Vous craignez que cette myélite s’intègre dans une sclérose en plaques. Le bilan étiologique biologique (bilan d’autoimmunité, ponction lombaire…) est négatif. Vous faites réaliser une IRM cérébrale dont voici une coupe représentative. Pouvez-vous retenir ce diagnostic ? Pourquoi ? • Oui car il existe une dissémination temporo-spatiale radiologique • Non il manque le critère de dissémination spatiale • Non il manque le critère de dissémination temporelle • Oui, il suffit d’un événement clinique caractéristique pour porter le diagnostic • Oui, car il n’existe pas d’hypothèse diagnostique alternative sur ce terrain

7 Vous craignez que cette myélite s’intègre dans une sclérose en plaques. Le bilan étiologique biologique (bilan d’autoimmunité, ponction lombaire…) est négatif. Vous faites réaliser une IRM cérébrale dont voici une coupe représentative. Pouvez-vous retenir ce diagnostic ? Pourquoi ? • Oui car il existe une dissémination temporo-spatiale radiologique • Non il manque le critère de dissémination spatiale • Non il manque le critère de dissémination temporelle • Oui, il suffit d’un événement clinique caractéristique pour porter le diagnostic • Oui, car il n’existe pas d’hypothèse diagnostique alternative sur ce terrain

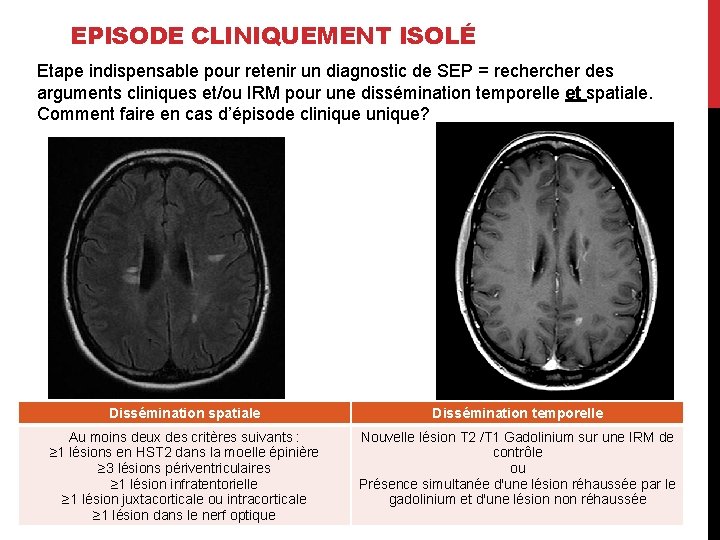
EPISODE CLINIQUEMENT ISOLÉ Etape indispensable pour retenir un diagnostic de SEP = recher des arguments cliniques et/ou IRM pour une dissémination temporelle et spatiale. Comment faire en cas d’épisode clinique unique? Dissémination spatiale Dissémination temporelle Au moins deux des critères suivants : ≥ 1 lésions en HST 2 dans la moelle épinière ≥ 3 lésions périventriculaires ≥ 1 lésion infratentorielle ≥ 1 lésion juxtacorticale ou intracorticale ≥ 1 lésion dans le nerf optique Nouvelle lésion T 2 /T 1 Gadolinium sur une IRM de contrôle ou Présence simultanée d'une lésion réhaussée par le gadolinium et d'une lésion non réhaussée

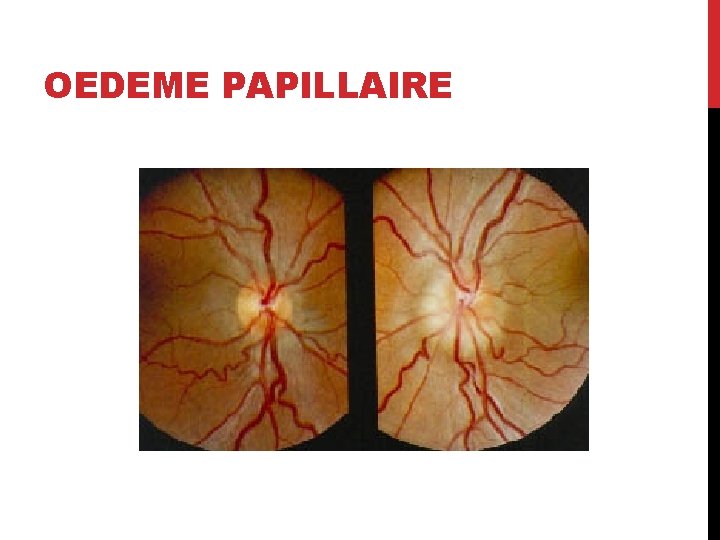
Vous prenez en charge la patiente comme un premier événement démyélinisant, ce qui permet une récupération complète en quelques semaines. Huit mois plus tard, elle vous consulte de nouveau pour une baisse d’acuité visuelle de l’œil droit évoluant depuis la veille. L’œil est blanc, non douloureux mais il existe une douleur retro orbitaire à la mobilisation du globe oculaire ainsi qu’une impression de voir « en noir et blanc » avec cet œil. 8. Vous évoquez le diagnostic de névrite optique rétrobulbaire. Quelle(s) anomalie(s) observée(s) au fond d’œil est/sont compatible(s) avec ce diagnostic ? • • • Hémorragies et flammèches Atrophie papillaire Macula rouge cerise Œdème papillaire Aucune anomalie

Vous prenez en charge la patiente comme un premier événement démyélinisant, ce qui permet une récupération complète en quelques semaines. Huit mois plus tard, elle vous consulte de nouveau pour une baisse d’acuité visuelle de l’œil droit évoluant depuis la veille. L’œil est blanc, non douloureux mais il existe une douleur retro orbitaire à la mobilisation du globe oculaire ainsi qu’une impression de voir « en noir et blanc » avec cet œil. 8. Vous évoquez le diagnostic de névrite optique rétrobulbaire. Quelle(s) anomalie(s) observée(s) au fond d’œil est/sont compatible(s) avec ce diagnostic ? • • • Hémorragies et flammèches Atrophie papillaire Macula rouge cerise Œdème papillaire Aucune anomalie

OEDEME PAPILLAIRE

NORB - BAV subaiguë monoculaire - Œil blanc et indolore - Douleur à la mobilisation des globes dans plus de 90% des cas - Trouble de la vision des couleurs : dyschromatopsie, dans plus de 80% des cas - Déficit pupillaire afférent - Anomalies du champs visuels aspécifiques - FO : normal ou œdème papillaire à la phase aiguë puis atrophie optique

9. Devant ce deuxième épisode, est-il désormais possible de retenir le diagnostic de sclérose en plaques ? • Non, le diagnostic ne peut être posé sans la présence d’hyper signaux periventriculaires. • Non, il manque le critère de dissémination spatiale • Non, il manque le critère de dissémination temporelle • Oui, mais il faut s’assurer d’éliminer un diagnostic différentiel par l’IRM cérébrale • Oui, à condition qu’il existe une synthèse intrathécale d’immunoglobulines sur la ponction lombaire

9. Devant ce deuxième épisode, est-il désormais possible de retenir le diagnostic de sclérose en plaques ? • Non, le diagnostic ne peut être posé sans la présence d’hyper signaux periventriculaires. • Non, il manque le critère de dissémination spatiale • Non, il manque le critère de dissémination temporelle • Oui, mais il faut s’assurer d’éliminer un diagnostic différentiel par l’IRM cérébrale • Oui, à condition qu’il existe une synthèse intrathécale d’immunoglobulines sur la ponction lombaire

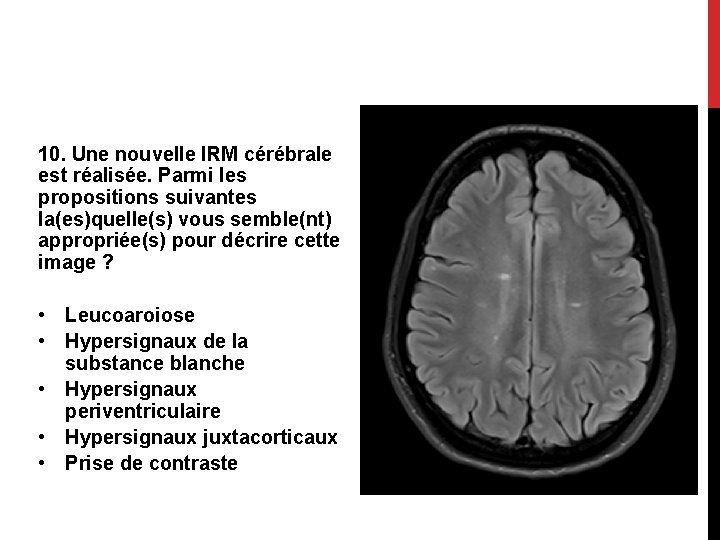
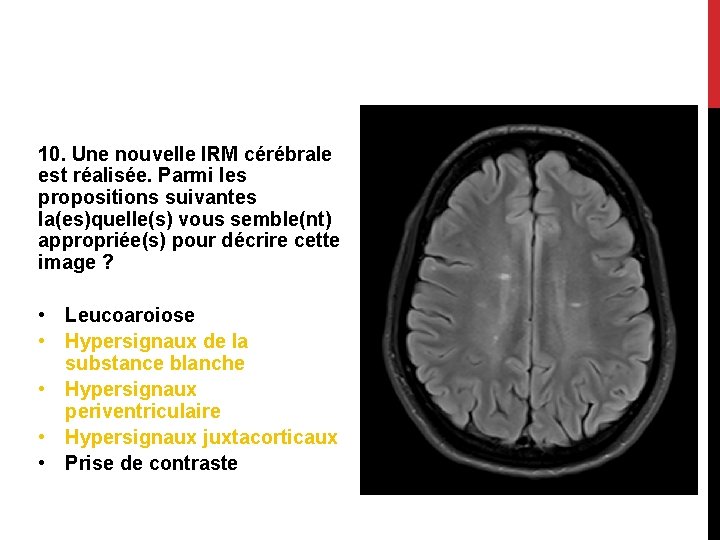
10. Une nouvelle IRM cérébrale est réalisée. Parmi les propositions suivantes la(es)quelle(s) vous semble(nt) appropriée(s) pour décrire cette image ? • Leucoaroiose • Hypersignaux de la substance blanche • Hypersignaux periventriculaire • Hypersignaux juxtacorticaux • Prise de contraste

10. Une nouvelle IRM cérébrale est réalisée. Parmi les propositions suivantes la(es)quelle(s) vous semble(nt) appropriée(s) pour décrire cette image ? • Leucoaroiose • Hypersignaux de la substance blanche • Hypersignaux periventriculaire • Hypersignaux juxtacorticaux • Prise de contraste

11. Le diagnostic de sclérose en plaque cliniquement défini est retenu. Parmi les affirmations suivantes la(les)quelle(s) est(sont) vraie(s) ? - Il s’agit d’une SEP rémittente récurrente - Il s’agit d’une SEP primaire progressive - Il s’agit d’un SEP secondairement progressive

11. Le diagnostic de sclérose en plaque cliniquement défini est retenu. Parmi les affirmations suivantes la(les)quelle(s) est(sont) vraie(s) ? - Il s’agit d’une SEP rémittente récurrente - Il s’agit d’une SEP primaire progressive - Il s’agit d’un SEP secondairement progressive

12 Vous concluez à une deuxième poussée de SEP et décidez d’un traitement par corticothérapie. Selon quelle(s) modalité(s) ? • Voie orale • Voie intraveineuse • Fortes doses • Traitement prolongé • Traitement bref

12 Vous concluez à une deuxième poussée de SEP et décidez d’un traitement par corticothérapie. Selon quelle(s) modalité(s) ? • Voie orale • Voie intraveineuse • Fortes doses • Traitement prolongé • Traitement bref

13 Quel (s) bénéfice (s) attendez-vous de cette corticothérapie ? • Accélérer la récupération • Améliorer le pronostic fonctionnel • Diminuer le risque de nouvelles poussées à court terme • Diminuer le risque de nouvelles poussées à long terme • Retarder l’apparition du handicap

13 Quel (s) bénéfice (s) attendez-vous de cette corticothérapie ? • Accélérer la récupération • Améliorer le pronostic fonctionnel • Diminuer le risque de nouvelles poussées à court terme • Diminuer le risque de nouvelles poussées à long terme • Retarder l’apparition du handicap


TRAITEMENT DE LA POUSSÉE - Bolus de méthylprednisone à la dose de 1 g en IV - 3 jours de suite - Après iono, ECG, HGT et contrôle tensionnel - Mesures associées à la corticothérapie : - Surveillance TA, HGT Supplémentation potassique Hypnotique si besoin IPP

14 Vous décidez d’introduire un traitement de fond chez cette patiente. Quelle classe thérapeutique choisissez-vous ? - Immunomodulateur injectable type interféron - Immunosuppresseur injectable type natalizumab - Immunosuppresseur per os type fingolimud - Immunomodulateur per os type teriflunomide - Immunosuppresseur injectable type mitoxantrone

14 Vous décidez d’introduire un traitement de fond chez cette patiente. Quelle classe thérapeutique choisissez-vous ? - Immunomodulateur injectable type interféron - Immunosuppresseur injectable type natalizumab - Immunosuppresseur per os type fingolimud - Immunomodulateur per os type tecfidera - Immunosuppresseur injectable type mitoxantrone

15 Malgré le traitement de fond introduit, la patiente présente une nouvelle poussée médullaire 6 mois plus tard, dont elle conserve une paraparésie spastique séquellaire puis une quatrième poussée trois mois plus tard. Quelle(s) option(s) thérapeutique(s) alternative(s) envisagez-vous ? • Mise en route d’un traitement immunosuppresseur • Corticothérapie mensuelle d’entretien • Cure d’immunoglobulines polyvalentes • Traitement antibiotique d’épreuve • Prise en charge des facteurs de risque vasculaire

15 Malgré le traitement de fond introduit, la patiente présente une nouvelle poussée médullaire 6 mois plus tard, dont elle conserve une paraparésie spastique séquellaire puis une quatrième poussée trois mois plus tard. Quelle(s) option(s) thérapeutique(s) alternative(s) envisagez-vous ? • Mise en route d’un traitement immunosuppresseur • Corticothérapie mensuelle d’entretien • Cure d’immunoglobulines polyvalentes • Traitement antibiotique d’épreuve • Prise en charge des facteurs de risque vasculaire

TRAITEMENT DE FOND - Traitement de 1ère ligne : - Injecable (SC, IM) : Interferon, acetate de glatiramère - Per os : diméthyl fumarate (tecfidera), teriflunomide (aubagio) - Traitement de seconde ligne - Natalizumab (Tysabri) : perfusion mensuelle - Fingolimud (Gylenia) : traitement per os quotidien - Mitoxantrone : perfusion IV Toujours penser à la LEMP en cas de nouveau signe neurologique sous imunosuppresseur

16 Six mois plus tard, la patiente se présente à votre consultation. Elle se plaint de nouveau d’une baisse de l’acuité visuelle de l’œil droit (qui avait complètement récupéré après traitement), qui fluctue depuis 48 h. Elle vous dit également être fatiguée, avoir mal à la tête et avoir présenté de la fièvre à 38, 5°C la veille au soir. Quel(s) diagnostic(s) évoquez-vous ? • Migraine avec aura visuelle • Pseudopoussée (phénomène d’Uhthoff) • Nouvelle poussée de SEP • Crise d’épilepsie partielle • Hypoglycémie

16 Six mois plus tard, la patiente se présente à votre consultation. Elle se plaint de nouveau d’une baisse de l’acuité visuelle de l’œil droit (qui avait complètement récupéré après traitement), qui fluctue depuis 48 h. Elle vous dit également être fatiguée, avoir mal à la tête et avoir présenté de la fièvre à 38, 5°C la veille au soir. Quel(s) diagnostic(s) évoquez-vous ? • Migraine avec aura visuelle • Pseudopoussée (phénomène d’Uhthoff) • Nouvelle poussée de SEP • Crise d’épilepsie partielle • Hypoglycémie

17 La maladie de la patiente évolue désormais depuis 7 ans. Elle vous dit que sa marche se dégrade petit à petit. Son périmètre de marche qui était évalué à 200 m sans aide technique 1 an plus tôt est en effet désormais évalué à 100 m avec une canne. Elle présente un syndrome cérébelleux cinétique bilatéral à prédominance droite qui est nettement majoré par rapport à la précédente consultation. Quelle complication évolutive évoquezvous ?

15 La maladie de la patiente évolue désormais depuis 7 ans. Elle vous dit que sa marche se dégrade petit à petit. Son périmètre de marche qui était évalué à 200 m sans aide technique 1 an plus tôt est en effet désormais évalué à 100 m avec une canne. Elle présente un syndrome cérébelleux cinétique bilatéral à prédominance droite qui est nettement majoré par rapport à la précédente consultation. Quel est votre diagnostic ? - Évolution vers une forme secondairement progressive - Leucoencéphalopathie multifocale progressive - Nouvelle poussée de SEP - Forme primaire progressive - Myélopathie cervico-arthrosique associée

15 La maladie de la patiente évolue désormais depuis 7 ans. Elle vous dit que sa marche se dégrade petit à petit. Son périmètre de marche qui était évalué à 200 m sans aide technique 1 an plus tôt est en effet désormais évalué à 100 m avec une canne. Elle présente un syndrome cérébelleux cinétique bilatéral à prédominance droite qui est nettement majoré par rapport à la précédente consultation. Quel est votre diagnostic ? - Évolution vers une forme secondairement progressive - Leucoencéphalopathie multifocale progressive - Nouvelle poussée de SEP - Forme primaire progressive - Myélopathie cervico-arthrosique associée

HISTOIRE NATURELLE 1 Handicap clinique Phase Récurrente Rémittente Inflammation Temps

HISTOIRE NATURELLE 2 Handicap clinique Phase Récurrente Rémittente Inflammation Phase Progressive Dégénérescence Temps

16 La patiente est en particulier gênée par une spasticité du membre inférieur droit responsable d’un fauchage et de troubles sphinctériens à type d’impériosités mictionnelles. Quelle(s) option(s) thérapeutique(s) pouvez-vous proposer dans ce contexte ? • Majoration du traitement immunosuppresseur • Introduction d’un alpha-bloquant • Introduction d’un anticholinergique • Injection de toxine botulinique dans le triceps sural • Administration d’un cure de corticoïdes IV

16 La patiente est en particulier gênée par une spasticité du membre inférieur droit responsable d’un fauchage et de troubles sphinctériens à type d’impériosités mictionnelles. Quelle(s) option(s) thérapeutique(s) pouvez-vous proposer dans ce contexte ? • Majoration du traitement immunosuppresseur • Introduction d’un alpha-bloquant • Introduction d’un anticholinergique • Injection de toxine botulinique dans le triceps sural • Administration d’un cure de corticoïdes IV

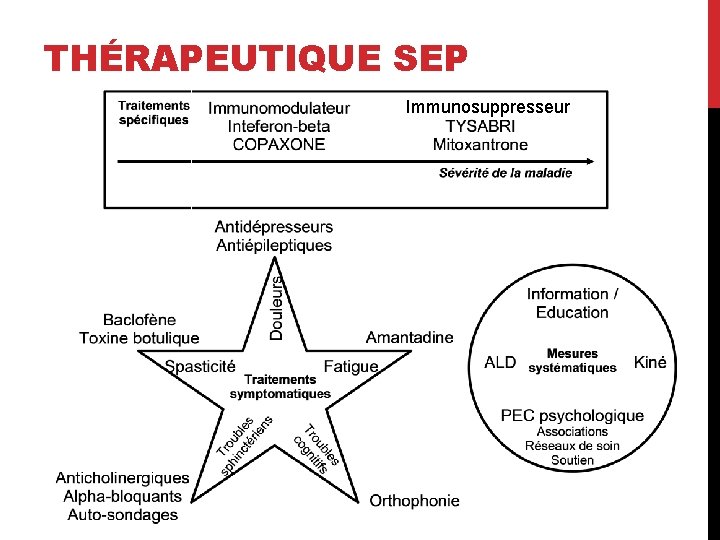
THÉRAPEUTIQUE SEP Immunosuppresseur

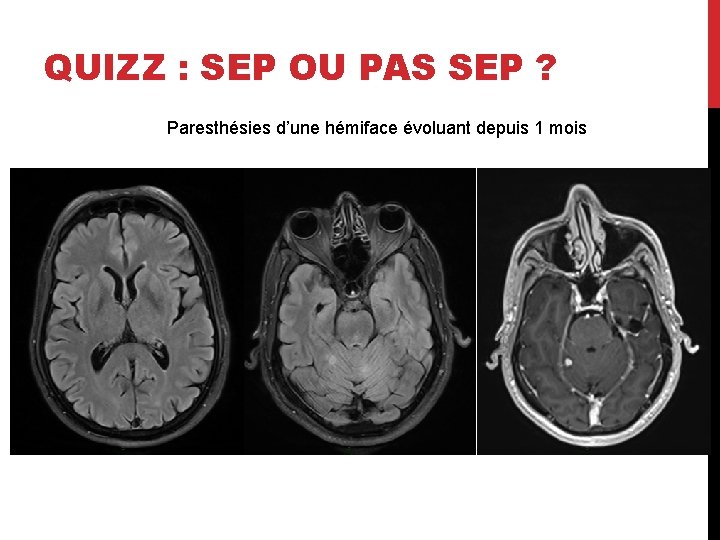
QUIZZ : SEP OU PAS SEP ? Paresthésies d’une hémiface évoluant depuis 1 mois

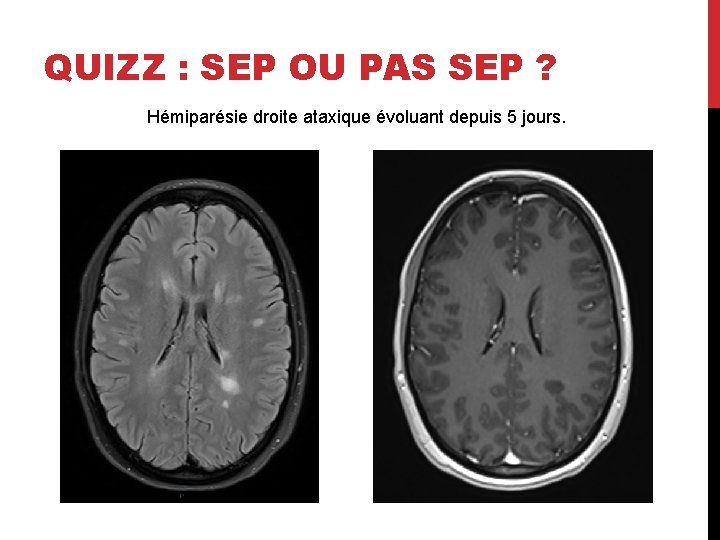
QUIZZ : SEP OU PAS SEP ? Hémiparésie droite ataxique évoluant depuis 5 jours.

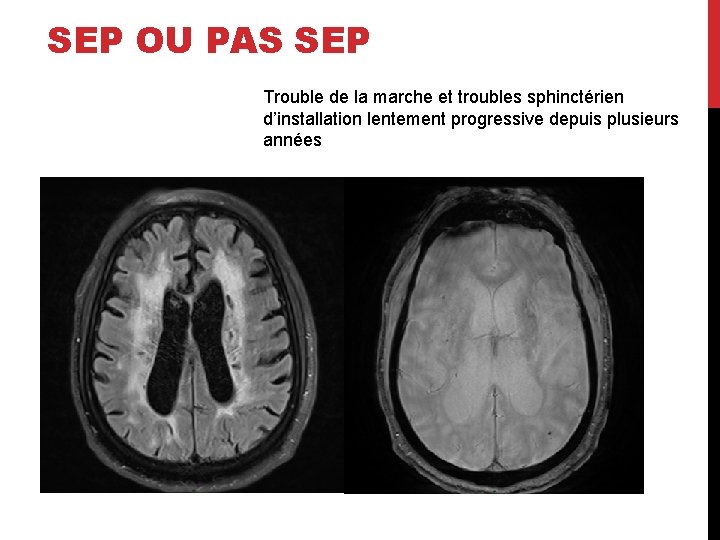
SEP OU PAS SEP Trouble de la marche et troubles sphinctérien d’installation lentement progressive depuis plusieurs années

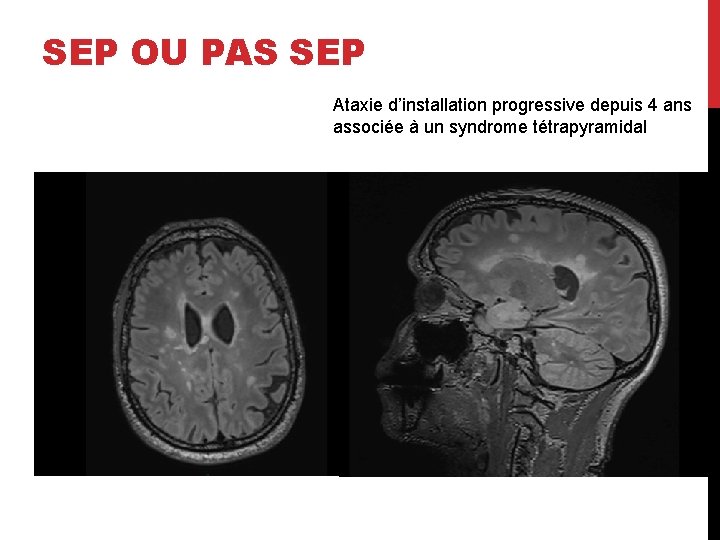
SEP OU PAS SEP Ataxie d’installation progressive depuis 4 ans associée à un syndrome tétrapyramidal

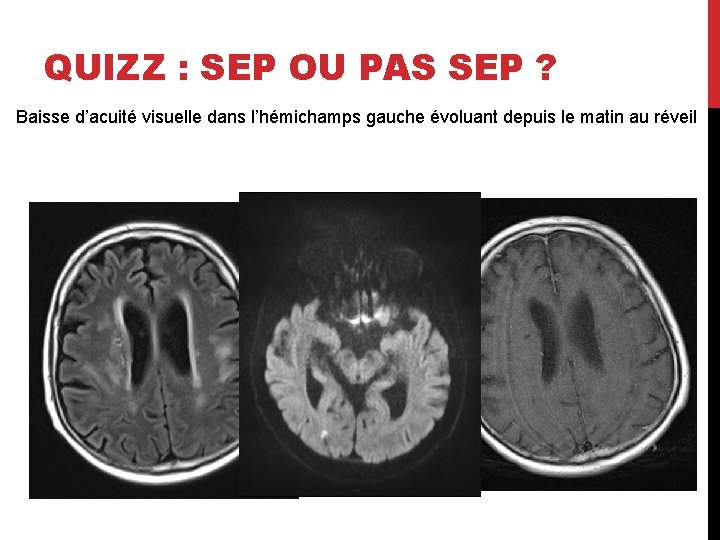
QUIZZ : SEP OU PAS SEP ? Baisse d’acuité visuelle dans l’hémichamps gauche évoluant depuis le matin au réveil

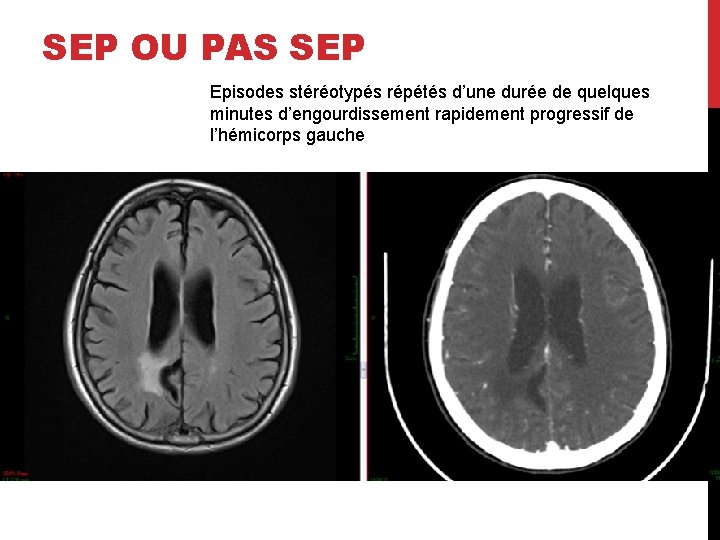
SEP OU PAS SEP Episodes stéréotypés répétés d’une durée de quelques minutes d’engourdissement rapidement progressif de l’hémicorps gauche

DRAPEAUX ROUGES - Installation brutale - NORB bilatérale et sévère - Epilepsie, aphasie, HLH - Hyperprotéinorachie>1 g/l, pléiocytose>50/mm 3 - IRM : - Myélite étendue Atteinte des noyaux gris centraux Pas d’atteinte du corps calleux Atteinte unilatérale dans une SEP évoluée Effet de masse

RESUME DIAGNOSTIC Terrain compatible associé à des symptômes neurologiques évocateurs IRM cérébrale +/- médullaire (avec IV) : lésions compatibles avec une SEP Plusieurs poussées cliniques SEP cliniquement définie Examens complémentaires si drapeaux rouges, doute diagnostic 1 poussée clinique mais critères IRM de dissémination temporo-spatiale remplis Episode clinique isolée - SEP radiologiquement définie

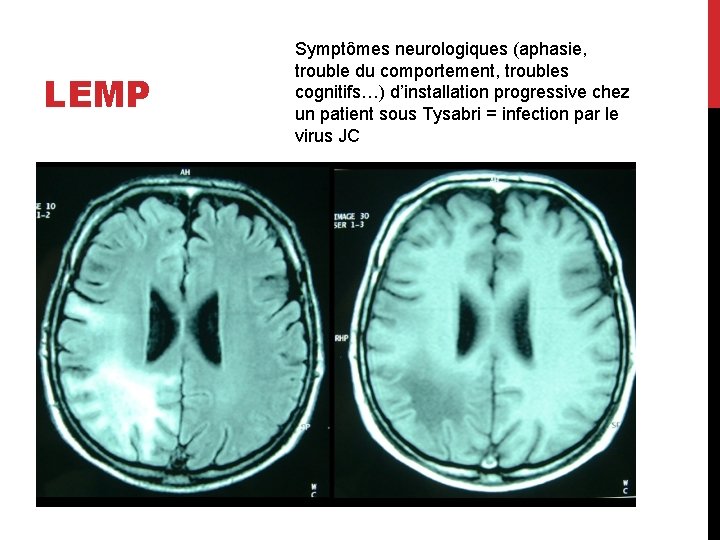
LEMP Symptômes neurologiques (aphasie, trouble du comportement, troubles cognitifs…) d’installation progressive chez un patient sous Tysabri = infection par le virus JC

MERCI POUR VOTRE ATTENTION… QUESTIONS ?