Schwierig fr alle Beteiligten Die Befragung traumatisierter Personen

Schwierig für alle Beteiligten: Die Befragung traumatisierter Personen Referentin: Dr. med. Brigitte Bosse Mainz 23. Februar 2021 Dr. bosse@traumainstitutmainz. de

Tagesstruktur 2 9. 00 -9. 30 Vorstellung der Teilnehmenden. Erwartungen, Wünsche, Fragen 9. 30 -10. 30 Trauma Definition – was ist ein Trauma Folgen der Traumatisierung – Traumafolgestörungen Risiko- und Schutzfaktoren 10. 30 -11. 00 Pause 11. 00 -12. 30 Wahrnehmung und Gedächtnis Traumaspezifische Gedächtnisverarbeitung Dissoziation als Überlebensstrategie 12. 30 -13. 30 Mittag 13. 30 -15. 00 Aussagepsychologie versus Psychotraumatologie Raum für Fragen und Antworten 15. 00 -15. 30 Pause !5. 30 -16. 30 Gestaltung der Vernehmungssituation Vermeidung von Retraumatisierung – Opferschutz 16. 30 -17. 00 Abschließende Bewertung Dr. Brigitte Bosse - Trauma Institut Mainz 28. 05. 2020

3 Gliederung I. Trauma II. Traumafolgen III. Risiko- und Schutzfaktoren Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

4 I. Trauma Ein Trauma ist eine Situation, die individuellen Bewältigungsmöglichkeiten übersteigt mit Ohnmacht und Hilflosigkeit verbunden ist eine nachhaltige Erschütterung des Selbst- und Weltverständnisses nach sich zieht Es entsteht eine Diskrepanz zwischen Bedrohungssituation und individuellen Bewältigungsmöglichkeit Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

5 Belastung oder Trauma ? Trennung Verlust des Arbeitsplatzes Stalking Mobbing Vernachlässigung eines Kindes Prüfung nicht bestanden Verkehrsunfall (Bank-) Überfall Brand Vergewaltigung Sexueller Kindesmissbrauch Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

I. Was ist ein Trauma Wenn weder kämpfen noch flüchten, dann „freeze or fragment“ Ein Trauma übersteigt die normalen Verarbeitungskapazitäten: Was nicht sein darf, kann nicht gespeichert werden Die integrativen Fähigkeiten des Gehirns sind überfordert: Was nicht auszuhalten ist, wird wegdissoziiert. Wenn der Tiger mich frisst, muss ich es nicht merken Je stärker die Dissoziation während der Traumatisierung, desto ausgeprägter die Folgen
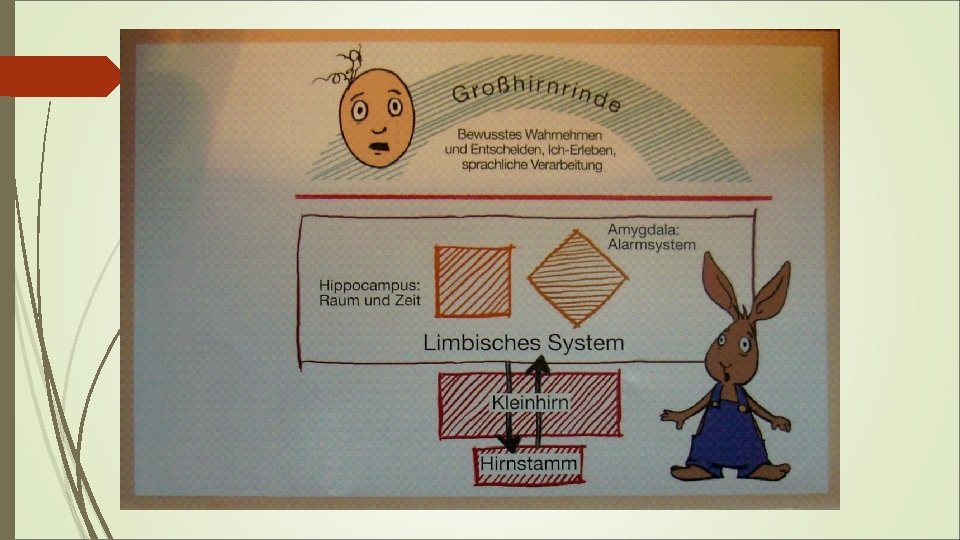

8 I. Trauma T-Trauma t-t-t- Trauma Man-made Naturgewalt Ein Trauma wirkt sich um so nachhaltiger aus, je früher, je länger, je sadistischer die Tat und je vertrauter der Täter; am nachhaltigsten bei frühkindlicher Misshandlung durch nahe Bezugspersonen Typ II – Traumata sind mit stärkerer Dissoziationstendenz verbunden Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

9 Typ II-Trauma - „t-t-t- Trauma“ chronisch, kumulativ, (oft vorhersehbar) – Lokführer, Polizeibeamte, Rettungskräfte, Berufssoldaten Politische Gewalt: Krieg, Folter, Geiselnahme, KZ Gewalt in der Partnerschaft und Familie Personaler Nahbereich: Kindesmisshandlungen, sexuelle Gewalt Bindungs- und Beziehungstraumata; Verlust primärer Bezugspersonen, frühe Verluste, Trennungen, fehlende Geborgenheit, Emotionaler Missbrauch (vergl. “Heimkinder“) andauernde Entwertung, Überforderung, Verlassenheit, bagatellisieren, im Stich gelassen werden, isoliert werden, bedroht sein Medizinische Traumatisierungen Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

10 Sekundäre Traumatisierung Vicarious Traumatisation Bystander Traumatisation, Compassion Fatigue ODER Re-Viktimisierung Sekundäre Traumatisierung - z. B. Degradierung nach Berufsunfall Tertiäre Traumatisierung - z. B. Arbeitsplatzverlust nach Behinderung durch Unfall/Überfall Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

11 DSM V Konfrontation mit tatsächlichem oder drohendem Tod, schwerwiegender Verletzung oder sexueller Gewalt in einer der folgenden Arten: ◦ Das traumatische Ereignis als direkt Betroffener selbst erleben ◦ Als Zeuge mit ansehen, wie das Ereignis einer anderen Person wiederfährt ◦ Erfahren, dass ein enger Angehöriger oder Freund Opfer eines traumatischen Ereignisses geworden ist. ◦ Wiederholte oder extreme Konfrontation mit aversiven Details traumatischer Ereignisse (z. B. Ersthelfer, die Leichenteile bergen müssen oder Polizeibeamte, die wiederholt mit Einzelheiten von sexuellen Missbrauchshandlungen konfrontiert sind). Ausgeschlossen sind (mit wenigen Ausnahmen) Fälle, in denen die Konfrontation ausschließlich über Fernsehbilder oder andere Medien erfolgt Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

12 DSM IV-R A-1 Ereignisse, die eine Konfrontation mit tatsächlichem oder drohendem Tod oder ernsthafter Verletzung oder Gefahr für die eigene oder fremde körperliche Unversehrtheit beinhalten. A-2 Die Reaktion der Person umfasst intensive Furcht, Hilflosigkeit oder Entsetzen Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

13 ICD 10 Ein Trauma ist ein Belastendes Ereignis oder eine Situation außergewöhnlicher Bedrohung oder katastrophenartigen Ausmaßes, die bei fast jedem eine tiefe Verzweiflung hervorrufen würde. Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

Prävalenz von Misshandlungen in Kindheit und Jugend Aus: Häuser et al. 2011 Dt. Ärzteblatt 108, S. 287 -294
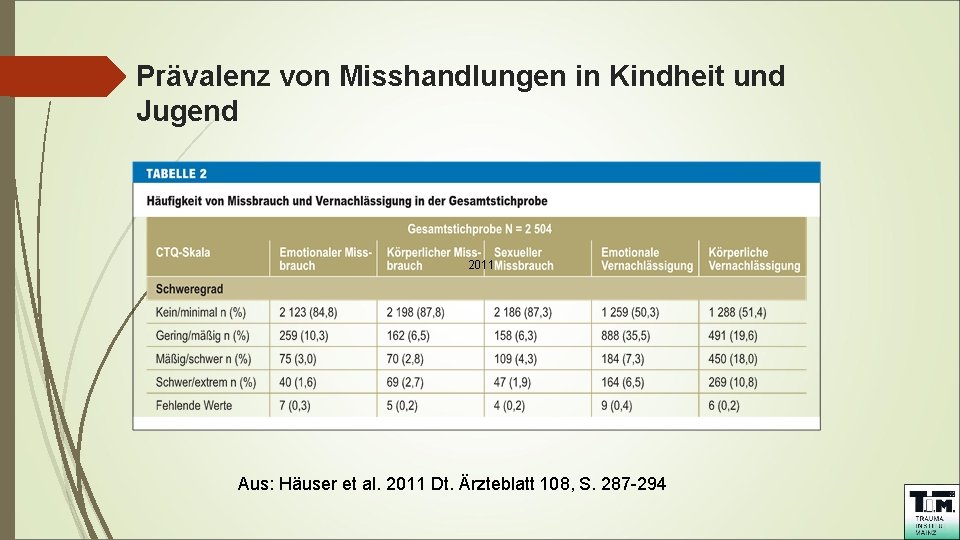
Prävalenz von Misshandlungen in Kindheit und Jugend 2011 Aus: Häuser et al. 2011 Dt. Ärzteblatt 108, S. 287 -294

Komplexe Traumafolgestörungen Prävalenz psychischer Traumatisierungen: Repräsentative Stichprobe der deutschen Bevölkerung aus dem Jahr 2010 (Häuser et al. 2011) Insgesamt schwere Ausprägung 12 % 2, 8 % Sexueller Missbrauch 12, 5 % 1, 9 % Emotionale Misshandlung 14, 9 % 1, 6 % Körperliche Misshandlung

17 Prävalenz Ca. 90% aller Menschen sind mit einem Trauma -Ereignis in Berührung gekommen (Reddemann, L. , Wöller, W. ; 2017) Psychische Traumatisierung - 12% der befragten Kinder und Jugendlichen Emotionalen Missbrauch - 14, 9% der befragten Kinder und Jugendlichen Sexueller Missbrauch - 12, 5% der befragten Kinder und Jugendlichen PTSD - 25% der psychiatrisch erkrankten Patienten (Seidler, G. ; 2013 ) 40 -50% der Geflüchteten leiden unter einer PTSD ( BPt. K 2015) Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016
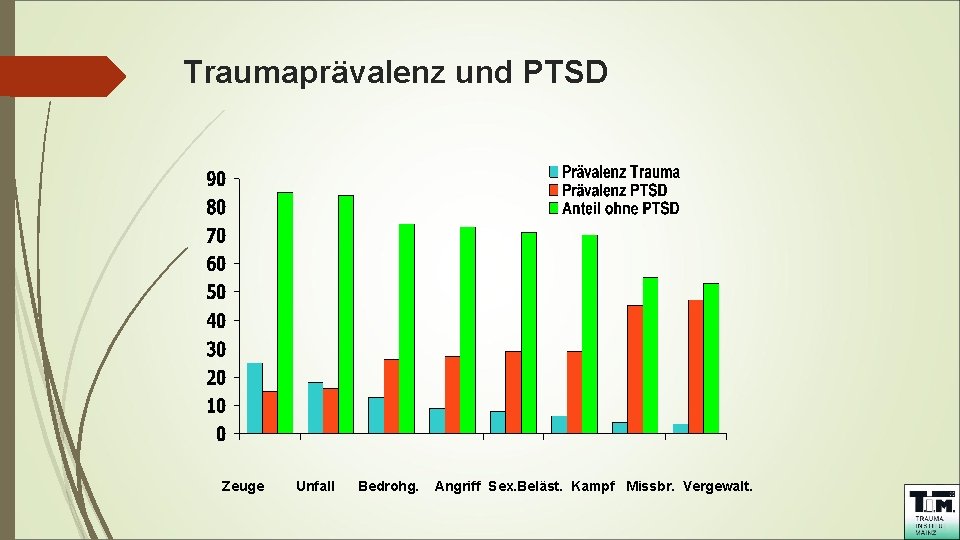
Traumaprävalenz und PTSD Zeuge Unfall Bedrohg. Angriff Sex. Beläst. Kampf Missbr. Vergewalt.
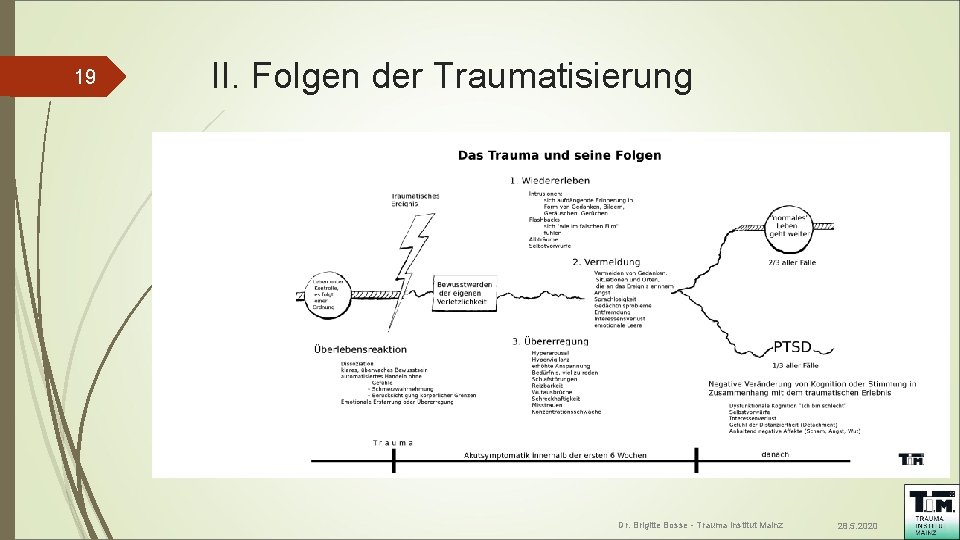
19 II. Folgen der Traumatisierung Dr. Brigitte Bosse - Trauma Institut Mainz 28. 5. 2020

Typische Symptomatik nach Traumatisierung 1. Wiedererleben Intrusionen: sich aufdrängende Erinnerungen in Form von • Gedanken und Bildern • Geräuschen • Gerüchen • Haptischem Erleben Dissoziative Flashbacks: Wiedererleben; sich fühlen „wie im falschen Film“ Physiologische Reaktion auf Trigger : Weinen, Schwitzen, erhöhter Sympatikotonus (HF, RR ) Alpträume

Typische Symptomatik nach Traumatisierung 2. Vermeiden und emotionales Abstumpfen Vermeidungsverhalten in Bezug auf – Orte – Situationen – Menschen, die mit dem Trauma assoziiert sind – Vermeiden von Gedanken, die an das traumatische Ereignis erinnern Gedächtnisschwierigkeiten Entfremdungsgefühl, Numbing Interessensverlust

Typische Symptomatik nach Traumatisierung 3. Hyperarousal - Erhöhte Anspannung Hypervigilanz (= Zustand einer überhöhten Wachsamkeit) Hyperarousal (dauernde Anspannung) Schlafstörungen Reizbarkeit und Wutausbrüche Konzentrationsschwierigkeiten Schreckhaftigkeit Folge: SVV

Typische Symptomatik nach Traumatisierung 4. Negative Veränderung von Kognitionen/kognitive Verzerrungen Anhaltende negative Stimmung Deutlich reduziertes Interesse an wichtigen Aktivitäten, sozialer Rückzug Gefühle der Distanziertheit (Detachment) Anhalte Unfähigkeit, positive Gefühle zu erleben (Freude, Nähe)

Verlauf von Traumafolgestörungen Bewältigung Verarbeitung Akute Belastungs. Reaktion ABR Akute Belastungs. Störung Verarbeitung PTBS chronifiziert PTBS Komplexe PTBS bis 48 Std. bis zu 4 Wochen bis drei Monate Posttraumatische © Belastungsstörung Dr. Marion Koll-Krüsmann

25 Verlauf posttraumatischer Symptomatik ABR ABS PTB Störungsname Zeitrau m Symptome Akute Belastungsreaktion 48 Std. Dissoziation, Angst, Verzweiflung Aggression Akute Belastungsstörung 4 Übererregung, Angst, Dissoziation und quälende Wochen Erinnerungen, Vermeidung Posttraumatische Belastungsstörung ab vier quälende Erinnerungen (Intrusionen), Wochen Vermeidungen und wie betäubt sein (Numbing), Übererregung (Hyperarousal) mit verzögertem Beginn (late onset) Weitere Traumafolgestörungen Komplexe Traumata in der © Dr. Marion Koll-Krüsmann Persönlichkeitsänderung (ab 2 Jahre), Beziehungsstörungen Depressionen, Sucht, Somatisierung, Angststörungen, schwaches Immunsystem Kindheit Komplexe PTB

26 Epidemiologie Häufigkeit der PTSD ist abhängig von der Art der Traumatisierung ( Flatten, Gast et al. 2004; 2013) 50 -80% nach Vergewaltigung, Folter, Krieg, Vertreibung 25% nach Gewaltverbrechen 10 -15% nach Verkehrsunfällen 10 -15% nach schweren Erkrankungen Cave: Traumatisierungen und deren Folgen werden lebensgeschichtlich häufig übersehen. Die Bedeutung zur Entwicklung von Störungsbildern wird oft fehleingeschätzt oder gar nicht erfasst (Fegert et al 2015) Da die Erinnerung an traumatische Begebenheiten der Amnesie unterliegen kann, wird die Prävalenz oft unterschätzt Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

27 Schwierigkeiten Traumafolgen zu identifizieren Viele Patienten berichten von sich aus nicht über erlittene Traumatisierungen und/oder posttraumatische Symptome sondern eher über Folge- oder Begleitsymptome Mögliche Gründe hierfür Zusammenhang zwischen der Symptomatik und den Traumata wird vom Patienten nicht hergestellt Die Symptome sind Patienten z. T. nicht bewusst (z. B. Amnesie für die Amnesie bei dissoziativen Störungen) Vermeidungstendenzen Scham- und Schuldgefühle Probleme, anderen Menschen zu vertrauen Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

28 Psychische Folgen und Erkrankungen nach Traumatisierung PTSD und Depression Angststörung und Phobien Zwangsstörung Sucht: Alkohol, Drogen, Ess-Störung, nicht stoffgebundene Süchte Persönlichkeitsstörungen (BPS; DID) Dissoziative Störungen Psychosen Klassifizierung nach ICD/DSM mit unterschiedlichen Ziffern (F 43. 1/309. 81) Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

Auswirkungen von Traumatisierung auf Kinder und Jugendliche • Das Vollbild einer PTSD ist bei Kindern bis zur Pubertät selten, da das Vermeidungskriterium häufig fehlt. • SVV z. B. Ritzen • Depressionen/schwere Trauerreaktionen • Ängste/Phobien/Trennungsängste • Unruhe, Aufmerksamkeitsstörungen, Hyperaktivität • Verhaltensstörungen • Drogenmissbrauch

Auswirkungen von Traumatisierung auf Kinder und Jugendliche • Das Risiko für die Entwicklung einer Traumafolgestörung ist um so höher je • jünger das betroffene Kind ist • länger die Misshandlung andauerte • enger die Beziehung zwischen Misshandler. In und Opfer ist • weniger dem Kind geglaubt wird • je weniger Bewältigungs- und Verarbeitungsmöglichkeiten ein Kind hat • Mehr eine schützende und unterstützende Bezugsperson fehlt

Künftige Diagnose einer Komplexen posttraumatischen Belastungsstörung nach ICD-11 Die Symptome intrusives Wiedererleben, Vermeidung/Betäubung, Übererregung liegen vor. Mindestens ein Symptom aus folgenden Bereichen der Selbstorganisation liegt vor: Affekt negatives Selbstkonzept Probleme der interpersonellen Beziehungsgestaltung

Komplexe posttraumatische Belastungsstörung (ICD-11) Die Probleme des affektiven Bereichs sind charakterisiert durch Störungen der Emotionsregulierung, die sich durch erhöhte emotionale Reaktivität, gewaltsame Emotionsausbrüche, rücksichtsloses oder selbstschädigendes Verhalten oder durch eine Tendenz zu längeren dissoziativen Zuständen unter Stress manifestieren. Hinzukommen können die Symptome einer emotionalen Betäubung oder einer verminderten Fähigkeit, positive Emotionen zu erleben.

Komplexe posttraumatische Belastungsstörung (ICD-11) Das negative Selbstkonzept ist charakterisiert durch anhaltende Überzeugungen, als Person minderwertig, machtlos und wertlos zu sein. Sie können von tiefgreifenden und andauernden Gefühlen der Schuld und Scham begleitet sein. Diese können sich darauf beziehen, dass die Personen die widrigen Lebensumstände nicht besser bewältigen oder das Leid anderer nicht verhindern konnten.

Komplexe posttraumatische Belastungsstörung (ICD-11) Interpersonelle Störungen werden definiert als anhaltende Schwierigkeiten, Beziehungen aufrecht zu erhalten. Die Schwierigkeiten können sich auf verschiedene Weise manifestieren, beispielsweise durch Schwierigkeiten, sich anderen nahe zu fühlen. Einige Personen können Beziehungen und soziales Engagement vermeiden oder wenig Interesse an ihnen haben. Auch kann eine Person gelegentlich nahe oder intensive Beziehungen aufnehmen, aber Schwierigkeiten haben, über längere Zeit eine emotionale Beziehung aufrecht zu erhalten.

35 Vielleicht… Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

36 Trauma- und stressbedingte Störungen ICD 10/DSM V Reaktive Bindungsstörung (im Kleinkind- und Kindesalter) (F 94. 1) Bindungsstörung mit enthemmtem Sozialverhalten (Kindesalter) (F 94. 2) Akute Belastungsstörung (F 43. 0) Posttraumatische Belastungsstörung (F 43. 1) Anpassungsstörung (F 43. 2) Andere spezifische Trauma- und Stress bedingte Störungen (309. 89 / F 43. 8) Anpassungsstörung mit verzögertem Beginn (mindestens 3 Monate nach dem Stressor) Anhaltende Anpassungsstörung (Störungsdauer mehr als 6 Monate) Andere kulturspezifische Syndrome Anhaltend pathologische Trauer Nicht näher bezeichnete trauma- und stressbedingte Störungen (309. 9 / F 43. 9) Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

37 Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

38 III. Risiko- und Schutzfaktoren Risikofaktoren für die Entstehung von Traumafolgestörungen (u. a. PTSD) Prätraumatisch Peritraumatisch posttraumatisch Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

39 III. Risiko- und Schutzfaktoren Prätraumatische Risikofaktoren Alter Geschlecht Psychische oder körperliche Vorerkrankungen – schlechte körperliche Verfassung Vorbestehende Traumatisierung Familiäre Belastung Niedriger sozioökonomischer Status/soziale Randgruppen Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

40 Peritraumatische Risikofaktoren Kontrollverlust in der traumatischen Situation Mitschuld am Geschehen Absichtsvolle Traumatisierung/Wiederholungsgeschen Dauer der Traumatisierung Sadistische Handlung Verletzung durch eine nahestehende (Bezugs-)Person Peritraumatische Dissoziation (PDEQ) Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

41 Posttraumatische Risikofaktoren Blaming the Victim Ausmaß der Vermeidung Ausmaß der körperlichen Verletzung - Irreversible Folgeschäden Ausbleiben von Hilfe Mangelnde soziale Unterstützung Materielle Schäden/finanzielle Probleme Berufliche Schäden/soziale Instabilität Bleibende Angst vor dem Täter Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

42 ACE-Studie – Felitti (1998) 1. Körperliche Misshandlung 2. Sexueller Missbrauch 3. Emotionaler Missbrauch 4. Körperliche Vernachlässigung 5. Emotionale Vernachlässigung 6. Häusliche Gewalt gegenüber der Mutter 7. Suchtmittel-Missbrauch im Haushalt 8. Psychische Erkrankung im Haushalt 9. Trennung/Scheidung der Eltern 10. Inhaftierung eines Familienmitgliedes Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

43 ACE-Studie 2/3 der untersuchten Personen haben wenigstens ein Kindheitstrauma ACE wirken sich auf die körperliche und psychische Gesundheit aus. Bei mehr als sechs ACE sinkt die Lebenserwartung um ca 20 Jahre Bei vier und mehr ACE vervierfacht sich das Risiko an Depression zu erkranken Bei vier oder mehr ACE ist das Risiko als Erwachsener vergewaltigt zu werden sechs mal so hoch Bei drei ACE ist das spätere Suizidrisiko bereits fünfmal so hoch. Bei vier und mehr ACE steigt das Risiko für einen Suizidversuch auf das acht-neunfache Das Risiko für Alkohol- und Nikotinabusus steigt bereits nach zwei ACE auf das Dreifache Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

Schutzfaktoren und Resilienz Schutzfaktoren sind psychologische Merkmale der betroffenen Person oder soziale Eigenschaften der Umwelt, die Auftretenswahrscheinlichkeit psychischer Störungen senken. 1. Prätraumatische Schutzfaktoren 2. Peritraumatische Schutzfaktoren 3. Posttraumatische Schutzfaktoren Resilienz

Prätraumatisch Schützende Faktoren Bindungsfähigkeit Flexibles Coping Hohe Intelligenz Höhere Schulbildung Kommunikative Kompetenz Soziale Kompetenz; gute Einbindung in die Gesellschaft Geringe Vortraumatisierungen Kohärentes Weltbild Gutes soziales Netzwerk Gute Helfer!

46 Peritraumatische Schutzfaktoren Dissoziation Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

47 Posttraumatische Schutzfaktoren Gutes , kompetentes soziales Netzwerk Gute Helfer! Fähigkeit der Sinnbildung/Sinnstiftung Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

48 Resilienz Gute und fürsorgliche Bezugsperson – Bindung! Gute Intelligenz Gute körperliche Gesundheit Hohe Sozialkompetenz – Vertrauen können Hohe Selbstwirksamkeit - um Hilfe bitten können, Hilfe annehmen können Aus Erfahrungen lernen können, Veränderungen als Möglichkeit für Neues wahrnehmen Realistische Kontrollüberzeugungen Kognitive Sinngebung Posttraumatisches Wachstum (Tedeschi u. Calhoun 2004) Resilienz lässt sich üben und verbessern Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

49 Resilienz nutzen und fördern Achtsamkeit Dankbarkeit Mitgefühl Wertschätzung Lob Psychoimaginative Techniken Meditation Lichtstrahlübung Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016

50 Danke für die Aufmerksamkeit Fragen? Dr. Brigitte Bosse - Trauma Institut Mainz 30. 3. 2019

51 Dr. Brigitte Bosse - Trauma Institut Mainz 31. 08. 2016
- Slides: 51