Schmerz bei Menschen mit Demenz Svetlana Geyrhofer BA

Schmerz bei Menschen mit Demenz Svetlana Geyrhofer, BA DGKP (Pflegeexpertin im Schmerzmanagement) Akademisch geprüfte Expertin in der Anästhesiepflege Lehrerin für Gesundheits- und Krankenpflege Präsidentin der Gesellschaft für Schmerzmanagement der Gesundheits- und Krankenpflege Vorstandsmitglied der Österreichischen Schmerzgesellschaft www. pflege-schmerz. at www. facebook. com/pflegeminusschmerz. at

Ist-Situation • Wir werden älter (demografischer Wandel bewirkt eine steigende Rate an Menschen mit Demenz) • Wir werden kränker (aufgrund fehlender gesundheits -fördernder Maßnahmen – Stichwort gesunde Ernährung, Raucherschutz, Bewegung) • Wir brauchen mehr Betreuungs- und Pflegeaufwand (aufgrund fehlender Prävention, Stichwort Gesundheitsförderung) 2

Was wissen wir schon? • Menschen mit Demenz erhalten weniger Schmerztherapie • Es findet keine strukturierte Schmerzerfassung statt • Es gibt Leitlinien, Handlungsempfehlungen, die (noch) nicht ausreichend umgesetzt werden (Theorie -Praxis-Transfer) 3

Welche Empfehlungen gibt es? • Demenzstrategie • S 3 Leitlinien „Schmerzassessment bei alten Menschen in der vollstationären Altenhilfe“ 4
https: //www. demenzstrategie. at/ 5

Demenzstrategie In Österreich sind rund 130. 000 Menschen von demenziellen Beeinträchtigungen betroffen, und es ist davon auszugehen, dass diese Zahl in den nächsten Jahren erheblich ansteigen wird. Betreuerinnen/ Betreuer, An- und Zugehörige sind gefordert, in ihrer Kommunikation auf die veränderte Wahrnehmung der Erkrankten einzugehen. Professionelle Pflege- und Betreuungskräfte stehen vor neuen Aufgaben. Aber auch das unmittelbare Lebensumfeld der Menschen soll auf diese neuen Aufgaben vorbereitet sein: Polizei, Handel, Gemeinden und die unmittelbare Nachbarschaft können zu einem guten Leben mit Demenz beitragen. https: //www. demenzstrategie. at/de/Ueber-uns. htm 6

Demenzstrategie Die österreichische Demenzstrategie „Gut leben mit Demenz“ wurde im Jahr 2015 im Auftrag des Bundesministeriums für Gesundheit und Frauen und des Bundesministeriums für Arbeit, Soziales und Konsumentenschutz /heute Bundesministeriums für Arbeit, Soziales, Gesundheit und Konsumentenschutz) unter Einbeziehung eines breiten Kreises von Stakeholdern und betroffenen Personen und deren Anund Zugehörigen entwickelt. Die Umsetzung der 21 Handlungsempfehlungen zur Erreichung der 7 Wirkungsziele erfordert die Kooperation und Unterstützung aller relevanten Player und Stakeholder. https: //www. demenzstrategie. at/de/Ueber-uns. htm 7

Demenzstrategie Wirkungsziele: Teilhabe und Selbstbestimmung der Betroffenen sicherstellen Information breit und zielgruppenspezifische ausbauen Wissen und Kompetenz stärken Rahmenbedingungen einheitlich gestalten Demenzgerechte Versorgungsangebote sicherstellen und gestalten • Betroffenenzentrierte Koordination und Kooperation ausbauen • Qualitätssicherung und –verbesserung durch Forschung • • • https: //www. demenzstrategie. at/Wirkungsziele. htm 8

Demenzstrategie Rahmenbedingungen einheitlich gestalten Sowohl auf Bundes- als auch auf Landesebene gibt es aufeinander abgestimmte Strukturen und Rahmen-bedingungen, die Bedürfnisse von Menschen mit demenziellen Beeinträchtigungen berücksichtigen und sicherstellen, dass im gesamten Bundesgebiet Leistungen mit gleicher Qualität unter vergleichbaren Voraussetzungen zur Verfügung stehen und von den Menschen in Anspruch genommen werden können. Diese können in der Folge auf regionaler Ebene und auf Organisationsebene verankert und umgesetzt werden. https: //www. demenzstrategie. at/de/Wirkungsziele/i. Eff. Goal__4. htm 9

Demenzstrategie Wissen und Kompetenz stärken Entsprechende (Aus)Bildungsmaßnahmen ermöglichen das gleichberechtigte Einbeziehen von Betroffenen, An- und Zugehörigen und Experten/Expertinnen. Erste Bildungsmaßnahmen sind Sensibilisierungsmaßnahmen, die alle Beteiligten eines Systems (z. B. im Krankenhaus von der Rezeption bis zum Krankenbett, Transportdienst) gleichermaßen einschließen. Im beruflichen/professionellen Bereich sind demenzspezifische Themen bereits in der Ausbildung zu verankern und in der Fort- und Weiterbildung zu erweitern. Speziell aus - und weitergebildete Fachkräfte unterstützen Menschen mit demenziellen Beeinträchtigungen. Haus- und Fachärzte bzw. Haus- und Fachärztinnen sind kompetente Ansprechpartner/innen. Schulungs- und Ausbildungsangebote für An- und Zugehörige oder Ehrenamtliche verschaffen demenzspezifische Kompetenz mit dem Ziel, individuelle Belastungen und Herausforderungen zu erkennen, zu reduzieren und mehr Betreuungsqualität im informellen Sektor zu erreichen. https: //www. demenzstrategie. at/de/Wirkungsziele/i. Eff. Goal__3. htm 10

Demenzstrategie Qualitätssicherung und –verbesserung durch Forschung Qualitativ hochwertige Daten liegen vor und sind – unter Beachtung des Datenschutzes – zugänglich, sowohl für betroffene Menschen als auch für die Wissenschaft und öffentliche Entscheidungsträger. Die Angebote für Menschen mit demenziellen Beeinträchtigungen und ihre An- und Zugehörigen sind wissenschaftsbasiert und multiprofessionell gestaltet, sie werden kontinuierlich evaluiert und weiterentwickelt. Die für die Planung und Finanzierung der Versorgung Verantwortlichen (Bund, Länder, Gemeinden, Träger, Sozialversicherung etc. ) verfügen über ausreichende Daten und Informationen für die Weiterentwicklung der Versorgungsangebote. Eine neue Kultur der Wissenschaftskommunikation ist eingeführt, Betroffene und breite gesellschaftliche Gruppen werden zeitgerecht und in verständlicher Art über wissenschaftliche Ergebnisse und Erkenntnisse informiert werden. Dies ist auch eine wichtige Voraussetzung dafür, dass neue, praxisrelevante gesellschaftliche Initiativen entstehen. https: //www. demenzstrategie. at/de/Wirkungsziele/i. Eff. Goal__7. htm 11

S 3 -Leitlinie Schmerzassessment 12

S 3 -Leitlinie Schmerzassessment Das Ziel dieser Leitlinie ist die Optimierung der Schmerzerkennung bei Bewohnerinnen in Einrichtungen der stationären Altenhilfe. Die Schmerzerkennung bildet ihrerseits die Voraussetzung für eine gezielte Schmerztherapie. (S 3 -Leitlinie, S. 8, abrufbar unter www. awmg. org ) 13

Schmerzassessment Das Schmerzassessment nimmt daher eine Schlüsselstellung für den Erfolg des gesamten Schmerzmanagements ein. Ohne fundiertes Schmerzassessment fehlt eine Grundlage für die Diagnosestellung, vor allem aber auch für die Auswahl geeigneter Interventionen und für die Bewertung, inwieweit das Schmerzmanagement erfolgreich ist. (S 3 -Leitlinie, S. 8, abrufbar unter www. awmg. org ) 14

Schmerzassessment Die DGKP erhebt zu Beginn des pflegerischen Auftrages mittels Schmerzassessments, ob Schmerzen vorhanden sind (DNQP, 2015, S. 29). Schmerzassessment meint hierbei neben der Erfassung des Schmerzwertes mittels einer Schmerzskala und der Schmerzqualität auch die Erhebung der gesamten Situation der Patient. Innen/Bewohner. Innen, im Falle von Schmerzen die körperlichen, seelischen und sozialen Aspekte (S 3 -Leitlinie, 2017, S. 11). Der Pflegeprozess (Pflegediagnostik) leitet die weiteren Interventionen ein. 15

Schmerzassessment Im Rahmen des Pflegeprozesses entscheidet die DGKP, ob sie ein weiterführendes initiales oder differenziertes Assessment durchführt. Das initiale Assessment erhebt die Schmerzstärke, Schmerzqualität, leitet die nicht medikamentösen Maßnahmen ein und entscheidet über die Notwendigkeit der zusätzlichen Begutachtung durch Ärzt. Innen. Das differenzierte Schmerzassessment erhebt zusätzlich die psychosozialen Faktoren wie Gedanken und Gefühle (Angst, Hilflosigkeit) und die familiären und beruflichen Aspekte (DNQP, 2015, S. 29 -30). Dabei wird das biopsychosoziale Modell herangezogen. Dieses geht von „einer Theorie der Körper-Seele-Einheit“ (Egger, 2017, S. 14) aus, die betroffenen Patient. Innen/Bewohner. Innen werden dabei in ihrer Ganzheitlichkeit erfasst und entsprechend behandelt (Egger, 2017, S. 14). 16

Schmerzerhebung Die Wahl des richtigen Vorgehens: Nicht die Diagnose „Demenz“ bestimmt das Vorgehen, sondern die Fähigkeiten und Ressourcen des / der einzelnen Betroffenen! Grundsätzlich hat auch bei Menschen mit Demenz die Selbstauskunft zu Schmerz Vorrang. (Th. Fischer) http: //www. vbmb. ch/userfiles/downloads/Tagung_Schmerz/Resume/Fischer_Schmerzassessment_Demenz. pdf 17
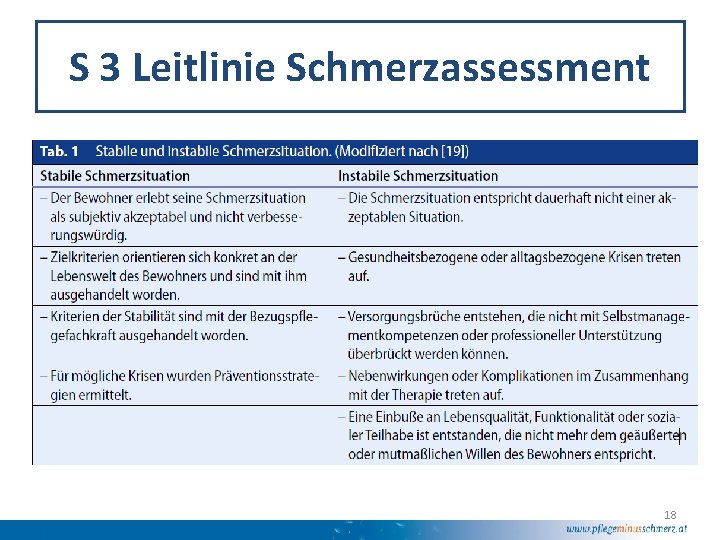
S 3 Leitlinie Schmerzassessment 18

Multimodale Schmerztherapie Schmerzen werden immer multimodal (vom lateinischen „vieler Art“, also mit vielen verschiedenen Maßnahmen) behandelt, es werden medikamentöse und nicht medikamentöse Maßnahmen immer kombiniert. Idealerweise werden hierbei auch mindestens zwei Fachdisziplinen hinzugezogen, dabei wird die professionelle Pflege ebenso als eine Fachdisziplin im Gesundheitswesen angesehen. 19

Schmerzassessment Pflegepersonen erkennen durch regelmäßige Beobachtung als Erste, ob die Patientin Schmerzen hat und führen ein differenziertes Assessment durch. Sie sind auch die ersten, die entsprechende weiterführende nicht medikamentöse Maßnahmen einleiten, die Ärzteschaft informieren und bereits verordnete Maßnahmen durchführen. Eine hohe Qualifikation von Pflegepersonen Schmerzmanagement ist daher wesentlich und Weiterbildung Schmerzmanagement zu empfehlen. im die (Auszug aus den Handlungsempfehlungen perioperatives Schmerzmanagement, 2017) 20

Schmerzassessment Die medikamentöse Therapie bei neuropathischen Schmerzen ist eine andere als bei nozizeptiven Schmerzen. Die Pflegeperson erhebt über die Schmerzqualität das Vorhandensein von neuropathischen Schmerzen und steuert dadurch die nicht medikamentöse und medikamentöse Therapie. 21

Schmerzassessment Praxis: Pflegepersonen können oft nicht benennen, wie die Patient. Innen ihren Schmerz beschreiben, einfach deshalb, weil nicht danach gefragt wird. Manchmal können die Patient. Innen auch nicht sagen, wie der Schmerz ist, sie sagen „es tut einfach weh, machen Sie etwas …“ Hier braucht es eine engmaschige Schmerzerfassung und Evaluation, um rasch zu erkennen, welche Therapie wirksam ist. Eine hohe Qualifikation ist hier erforderlich! 22

Schmerzassessment DGKP erheben als erste die Schmerzqualität und führen ein fundiertes Schmerzassessment durch (Likar, Jaksch, Geyrhofer, & et al. , 2017, S. 470). Dieses entscheidet über die weitere Vorgehensweise. Zumeist findet im Rahmen des Schmerzassessments auch schon der Einsatz von nicht medikamentösen Maßnahmen statt (Positionierungen, Gespräch, Berührung). Zusätzlich erhalten die Patient. Innen/Bewohner. Innen weiterführende medikamentöse Maßnahmen. 23

Schmerzerhebung Bei Menschen mit leichter/mittlerer Demenz: • Numerische Ratingskala (NRS): Schmerzstärke 0 -10 • Verbale Ratingskala (VRS) • Visuelle Analogskale (VAS) bei Patient. Innen/Bewohner. Innen mit schwerer Demenz: • BESD • BISAD/ECPA • Doloplus/Doloshort • ZOPA® 24

BESD 25

BESD 26

Schmerzerhebung B I S A D Beobachtungs. Instrument für das Schmerzassessment bei alten Menschen mit schwerer Demenz https: //www. dgss. org/die-gesellschaft/arbeitskreise/schmerz-und-alter/downloads/ 27

BISAD: Die Person bewegt sich (bzw. bewegt sich nicht) wie gewohnt“ 28

BISAD: 29
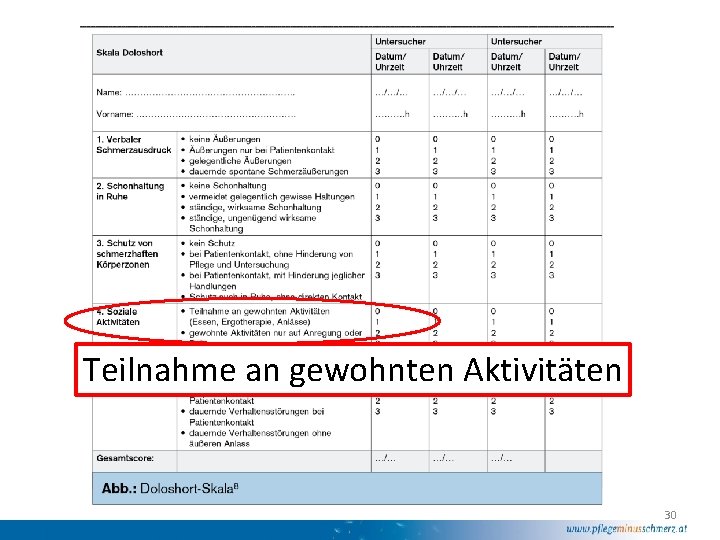
Teilnahme an gewohnten Aktivitäten 30

S 3 -Leitlinie Schmerzassessment Verhaltensweisen, die auf Schmerz hindeuten können: • Bewohner. In zeigt mimische Reaktionen, die als Schmerzreaktion wahrgenommen werden • Bei Bewegungen/Mobilisation weicht das Verhalten der Bewohnerin vom Verhalten in Ruhe ab • Bewohnerin äußert Laute wie z. B. „aua“ • Bewohnerin stöhnt oder ächzt • Bewohnerin zeigt Schonhaltung • Bewohnerin zeigt Unruhe, Hin- und Herlaufen • Bewohnerin nestelt • Bewohnerin zeigt Abwehrverhalten • Bewohnerin zeigt Veränderungen im Muskeltonus (S 3 -Leitlinie, S. 35, abrufbar unter www. awmg. org ) 31

S 3 -Leitlinie Schmerzassessment Häufigkeit der Verlaufserfassung: • mindestens täglich bei akutem Schmerz, bis der Schmerz ausreichend kontrolliert und ein stabiles Schmerzmanagement erreicht wurde • mindestens wöchentlich • bei Veränderungen des Verhaltens, der Gewohnheiten oder des mentalen und/oder körperlichen Zustandes • bei außergewöhnlichen Beobachtungen, besonders bei nichtkommunikativen Bewohnern (S 3 -Leitlinie, S. 78, abrufbar unter www. awmg. org ) 32

S 3 -Leitlinie Schmerzassessment Häufiger Wechsel des Personals erschwert das Schmerzassessment und damit auch das Schmerzmanagement. Hier hilft ein Schmerzprotokoll, in dem auch das Screening enthalten ist. Seine Einführung zeigte bei Menschen mit kognitiver Beeinträchtigung positive Auswirkungen. Durch regelmäßiges und standardisiertes Screening bzw. durch wiederkehrende Fragen nach Schmerz bauten die Bewohnerinnen Vertrauen gegenüber den Versorgenden auf. Zudem verbesserte sich die Schmerzwahrnehmung bei den Versorgenden. (S 3 -Leitlinie, S. 26, abrufbar unter www. awmg. org ) 33

S 3 -Leitlinie Schmerzassessment Es sollten folgende Regeln in der Kommunikation zum Schmerzassessment gelten • Die Mitglieder des multiprofessionellen Teams nutzen zur Beschreibung des Schmerzes einheitliches, allen bekanntes Vokabular. • Die genutzten Assessmentinstrumente sind allen bekannt. • Ergebnisse des Schmerzassessments und die Effektivität der jeweiligen Behandlungsmaßnahme sind in der Dokumentation der Bewohnerin für die beteiligten Mitarbeitenden verfügbar. • In der Einrichtung sollte die Möglichkeit zu einem systematischen Pflege. Ansatz gegeben sein. So sollte z. B. das Schmerzassessment routinemäßig bei (Fall-) Besprechungen oder anderen auf die Bewohnerinnen bezogenen Besprechungen (care plan meeting) adressiert werden. (S 3 -Leitlinie, S. 78, abrufbar unter www. awmg. org ) 34

S 3 -Leitlinie Schmerzassessment • Eine verantwortliche Ansprechpartnerin für das individuelle Schmerzassessment bzw. -management sollte benannt werden. • Eine verantwortliche pflegerische Ansprechpartnerin (Pflegefachkraft) sollte benannt werden, die Bewohnerin kennt und die Informationen aller beteiligter Personen (Bewohnerin, Angehörige sowie Mitglieder des multiprofessionellen Teams) bündelt und für deren Verfügbarkeit Sorge trägt. • Die pflegerische Ansprechpartnerin verantwortet die laufende Dokumentation und die zeitnahe Kommunikation von relevanten Aspekten der Versorgung sowie von Veränderungen oder aktuellen Informationen mit weiteren beteiligten Personen bzw. der hauptbehandelnden Ärztin. • Schmerzassessment und -management können Teil des Qualitätsverbesserungsprogramms einer Einrichtung sein. (S 3 -Leitlinie, S. 78, abrufbar unter www. awmg. org ) 35

Schmerzassessment Pflegepersonen sollen über hervorragende medizinische Kenntnisse verfügen. Sie sollten die Kranken gut im Blick haben, Laborergebnisse und Körperbefunde interpretieren können, pharmakologisch Bescheid wissen. Eine der wichtigsten Aufgaben in der Pflege ist, Menschen zu begleiten und gemeinsam mit ihnen eine Lebensbilanz zu ziehen. Dazu sind viele kleine Gespräche erforderlich. Zegelin, A. (2018): Die Zeit des Schweigens muss vorbei sein. In: Die Schwester Der Pfleger 10/18. 36

Serial Trial Intervention (STI) Nach Th. Fischer 37

Serial Trial Intervention (STI) Ziele • Reduktion herausfordernder Verhaltensweisen • Beseitigung / Reduktion möglicher Schmerzen • Minimierung der Gabe von Psychopharmaka Fischer, Th. (2007) 38

Medikamentöse Schmerztherapie Medikamente werden Patient. Innen durch die Ärzteschaft angeordnet, nicht der Pflege! Die Pflege benötigt kein Medikament, die Patient. Innen benötigen es. „Der Patient benötigt …. . “ Verabreichung der Medikamente: ist grundsätzlich ärztliche Tätigkeit (§ 15 Gu. KG). Jedoch wird häufig die ärztliche Tätigkeit der Verabreichung häufig an die DGKP übertragen. Die Übertragung der ärztlichen Tätigkeiten ist möglich, weil die DGKP über eine ausgezeichnete Ausbildung verfügt und deshalb berechtigt ist, ärztliche Tätigkeiten zu übernehmen. 39

Medikamentöse Schmerztherapie Eine korrekte Übertragung der ärztlichen Tätigkeit an die DGKP muss beinhalten: welches Arzneimittel, zu welchem Zeitpunkt, in welcher Dosierung, wie oft, über welchem Zeitraum und in welcher Form. (Weiss & Lust, 2017, S. 133) Das wäre zum Beispiel: „Bei nozizeptiven Schmerzen des Bewegungsapparates (Knie, Hüfte, Schulter, Ellbogen) über 3 nach der NRS/BESD Gabe von Medikament XY 40 Tropfen, bis max. 4 x täglich über 24 Stunden (mindestens 4 stündiger Pause), oral, bis Therapieziel von Schmerz unter 3 erreicht wird. “ Individuelles Patientenziel ist möglich! Schmerztherapie (medikamentös/nicht medikamentös) ist immer zielgerichtet! 40

Medikamentöse Schmerztherapie Die Verordnung mehrerer Schmerzmedikamente bedingt eine Vorgabe der Reihenfolge, es muss bei Übernahme der ärztlichen Tätigkeit für die DGKP klar sein, welches Medikament in welcher Reihenfolge verabreicht werden soll. Eine Aufzählung aller vor Ort vorhandenen Schmerzmedikamente, die „bei Bedarf“ durch die DGKP verabreicht werden können, gilt als Übernahme der Heilbehandlung und weicht von den gesetzlichen Vorgaben ab. Durch Standard Operating Procedures (SOP) können bereits verordnete Schmerzmedikamente rechtzeitig verabreicht werden. 41

Medikamentöse Schmerztherapie Als Grenzwerte, die eine schmerztherapeutische Intervention auslösen sollten, werden ein Wert von ≥ 3 auf der NRS für den Ruheschmerz und ein Wert ≥ 5 auf der NRS für den Belastungsschmerz empfohlen. Die Übertragung der ärztlichen Tätigkeiten zum Einsatz schmerztherapeutischer Interventionen sollten sich an diesen Interventionsgrenzen orientieren, das Konzept einer Schmerzmedikation „bei Bedarf “ muss der Vergangenheit angehören und ist obsolet. (Auszug aus den Handlungsempfehlungen perioperatives Schmerzmanagement, 2017) 42

Medikamentöse Schmerztherapie Bei Schmerzen 100 mg Tramal® bei Bedarf/Selbstbestimmungsrecht/Einzelfall Diese Verordnung ist nicht zulässig! Keine zielgerichtete Therapie! Was soll erreicht werden? In welchem Zeitraum? Bei welchen Schmerzen? DGKP übernehmen hier die ärztliche Diagnostik und die Anordnung! 43

Kurier, 30. 06. 2017 Forderung der ÖGKV-Präsidentin Frohner: Verordnung von Schmerzmedikamenten: Dass wir mit einer entsprechenden Ausbildung […] bei starken Schmerzen die Dosis in einem vorgegebenen Rahmen erhöhen dürfen. “ 44

Nicht medikamentöse Therapie Die Planung der nicht medikamentösen Interventionen ist durch die Anwendung komplementärer Pflegemethoden im § 14 Gu. KG geregelt (Weiss & Lust, 2017, S. 108). Werden diese durch eine Pflegediagnose gestützt, fällt die Anwendung in die pflegerische Kernkompetenz und kann weisungsfrei durchgeführt werden. Somit kann hier die DGKP bereits bei Schmerzen die ersten Interventionen setzen. Zu den nicht medikamentösen Maßnahmen zählen hierbei neben Positionierungen, Kälte- und Wärmeanwendungen, Einreibungen insbesondere das Gespräch. Das Gespräch setzt entsprechendes Fachwissen um die verschiedenen Kommunikations- und Beratungstechniken voraus. 45

Nicht medikamentöse Therapie Schmerznachrichten 01/19 46

Welche Bedingungen finden wir in der Praxis vor? Diplomierte Gesundheits- und Krankenpfleger. Innen sind unter anderem in Akutkrankenhäusern, Langzeitpflegeeinrichtungen und in der mobilen Hauskrankenpflege bzw. mobilen Pflegeteams tätig. In allen Bereichen stehen Ärzt. Innen nicht rund um die Uhr zur Verfügung. In den Langzeitpflegeeinrichtungen gibt es meist wöchentliche Visiten durch die Hausärzt. Innen, außerhalb der Ordinationszeiten sind DGKP auf ihre pflegerische Schmerzeinschätzung angewiesen und entscheiden alleine und situativ, ob die Bewohner. Innen aufgrund ihres aktuellen Zustandes durch Rettungsdienste in ein Akutkrankenhaus überwiesen werden müssen, wo eine ärztliche Versorgung möglich ist. Auch in den Akutkrankenhäusern stehen nicht rund um die Uhr vor Ort Ärzt. Innen als Ansprechpartner. Innen zur Verfügung, auch hier entscheiden DGKP alleine, ob und wann sie Ärzt. Innen zur Begutachtung kontaktieren. 47

Welche Bedingungen finden wir in der Praxis vor? Die mobile Hauskrankenpflege ist zumeist ein „arztfreier Raum“ (Zegelin, 2018, S. 52), die Beobachtung, richtige Einschätzung und das Symptommanagement fallen hier ausschließlich in die Kompetenz der DGKP, falls eine vor Ort eingesetzt wird. Werden in der Langzeitpflege bzw. in der mobilen Pflege überwiegend PA eingesetzt, kann die Einschätzung, vor allem aber auch die Priorisierung der Dringlichkeit bei Veränderungen des Gesundheits-/Krankheitszustandes (ist eine ärztliche Begutachtung notwendig? ) nur im Rahmen der Mitwirkung durch die PA durchgeführt werden. 48

Wieviele von uns gibt es? DGKP: Davon mit abgeschlossener Weiterbildung: • Kinästhetik: • Basale Stimulation: • Palliativpflege: • Wundmanagement: • Aromapflege: • Schmerzmanagement: • Onkologische Pflege: • Pflege bei Demenz: • Pflegeberatung Unterstützung durch: Pflegeassistent. Innen (PA): Pflegefachassistent. Innen (PFA): Insgesamt in der Pflege tätig: 85. 143 3. 692 3. 218 1. 754 1. 653 1. 039 569 467 349 163 43. 115 404 128. 662 49

Vergleich Berufsgruppen Pflege (DGKP, PA, PFA) Ärzt. Innen Psycholog. Innen/Psychotherapeut. Innen: Physiotherapeut. Innen: Ergotherapeut. Innen: Diätolog. Innen: 128. 662 46. 337 ~ 10. 000 8. 975 2. 753 1. 195 https: //gbr-public. ehealth. gv. at/ (Stand: 21. 05. 2019) https: //www. psyonline. at/contents/14722/statistik-und-daten-zur-psychotherapie https: //www. aerztekammer. at/daten-fakten (Stand: 31. 12. 2018) 50

Zusammenfassung „Standardisierte Protokolle zur Schmerzerfassung und Schmerztherapie sind als integraler Bestandteil der Behandlung von Menschen mit Demenz unabdingbar. Damit können nachweislich bei den Patienten mit mäßiger bis schwerer Demenz nicht nur der Schmerz, sondern auch die Agitation und Aggression sowie der Verbrauch an Psychopharmaka gesenkt werden. “ (Jaksch, Universum Innere Medizin 02/14, S. 81) 51

Zusammenfassung „Im Verdachtsfalle ist ein Therapieversuch mit einem potenten Analgetikum bei kognitiv beeinträchtigten Patienten in der Differenzialtherapie immer zu erwägen, um nicht fälschlicherweise Schmerzen durch eine nichtindizierte beruhigende Medikation zu behandeln!“ (Quasthoff, Universum Innere Medizin 10/13, S. 77) 52

Zusammenfassung Warum sollte Pflege eine aktive Rolle einnehmen? • Pflege ist integraler Bestandteil des multiprofessionellen Teams, als eigenständige Berufsgruppe nimmt sie eine zentrale Rolle in der Funktion der verschiedenen Fachdisziplinen ein • Pflege bietet eine ganzheitliche Sicht auf die Patient. Innen • Die pflegerische Kompetenz hat den gleichen Stellenwert wie die medizinische Kompetenz und sollte berücksichtigt werden • Die pflegefachliche Expertise sollte in die Empfehlung des Tumorboards einfließen • Pflege fungiert als Patientenvertretung Knötgen, G. (2019): Onkologische Versorgung multidisziplinär aufstellen. In: PFLEGE Zeitschrift 03. 2019/72, S. 38 53

Kernkompetenzen DGKP Pflegerische Kernkompetenzen sind im § 14 Gu. KG (Gesundheitsund Krankenpflegegesetz) geregelt und definieren das Berufsbild des gehobenen Dienstes für Gesundheits- und Krankenpflege. Hierbei handeln DGKP weisungsfrei, das bedeutet die Pflegeinterventionen werden auf Grundlage des Pflegeprozesses eigenständig geplant und unabhängig von anderen Berufsgruppen durchgeführt. (Weiss & Lust, 2017, S. 108) 54

Zusammenfassung DGKP werden in ihren Tätigkeiten von Pflegeassistent. Innen (PA) und seit 2016 auch von Pflegefachassistent. Innen unterstützt (PFA). Sie wirken unter anderem am Pflegeprozess und in der Symptombeobachtung mit und können die ihnen übertragenen Pflegeinterventionen durchführen. (Weiss & Lust, 2017, S. 349, 367). 55

Zusammenfassung Die Rolle der Pflege im Schmerzmanagement als die zentrale Steuerungseinheit ist klar und in vielen Leitlinien und Handlungsempfehlungen dezidiert beschrieben. Pflege ist ein eigenständiger Beruf und nicht von anderen Berufsgruppen in ihrer Tätigkeit abhängig. Professionelle Pflege ist nicht das „Beiwagerl“ anderer Berufsgruppen. Auch ist professionelle Pflege nicht eine „Aneinanderreihung von einfachen Tätigkeiten“ (Zegelin*), sondern auf Planung und Ziel gerichtete, hoch spezifische evidenzbasierte Ausführung von Pflegehandlungen nach dem Pflegeprozess und unter Berücksichtigung des biopsychosozialen Modells. * Zegelin, A. (2018): Die Zeit des Schweigens muss vorbei sein. In: Die Schwester Der Pfleger 10/18. S. 50. 56

Danke für die Aufmerksamkeit www. pflege-schmerz. at www. facebook. com/pflegeminusschmerz. at 57
- Slides: 57