SCHLAGANFALL Schlaganfall in Deutschland ICB SAB SVT Ischmie

SCHLAGANFALL

Schlaganfall in Deutschland ICB SAB SVT Ischämie • • • Mehr als 250. 000 Menschen /Jahr Viele unter 60 Jahre alt und berufstätig Dritthäufigste Todesursache insgesamt Teuerste Ursache von Pflegebedürftigkeit Mehr als 1, 5 Millionen nach Schlaganfall dauerhaft behindert und pflegebedürftig

Arten des ischämischen Schlaganfalls: • Embolisch – Kardial – Arterio-arteriell – paradox • Hämodynamisch – Stenosen – Low flow state • Venöse Stase (oft hämorrhagisch)
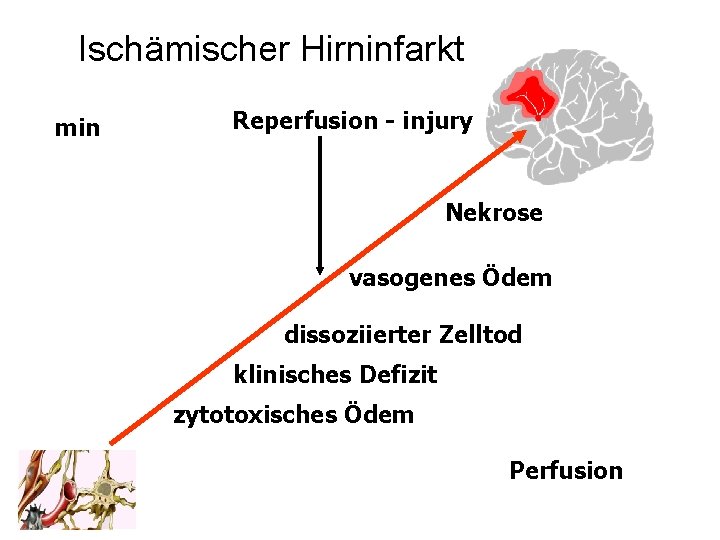
Ischämischer Hirninfarkt min Reperfusion - injury Nekrose vasogenes Ödem dissoziierter Zelltod klinisches Defizit zytotoxisches Ödem Perfusion
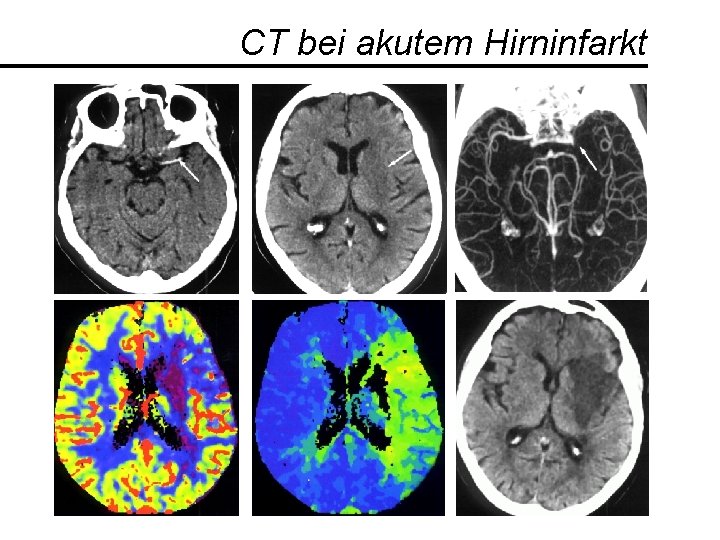
CT bei akutem Hirninfarkt CBF TTP
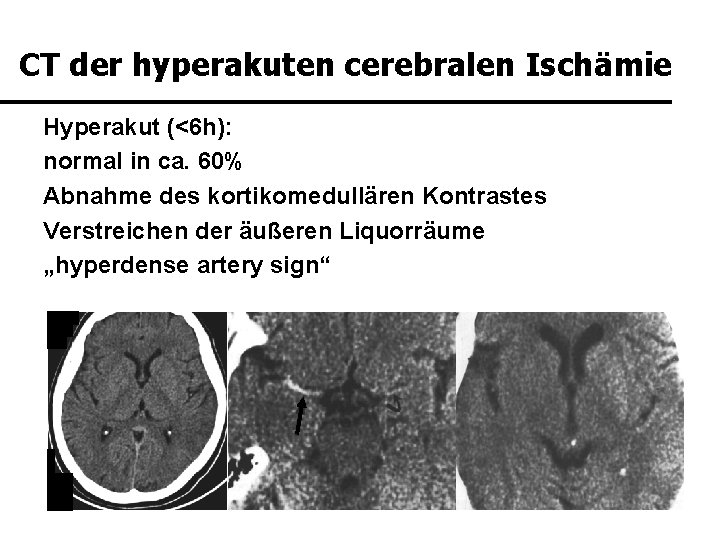
CT der hyperakuten cerebralen Ischämie Hyperakut (<6 h): normal in ca. 60% Abnahme des kortikomedullären Kontrastes Verstreichen der äußeren Liquorräume „hyperdense artery sign“
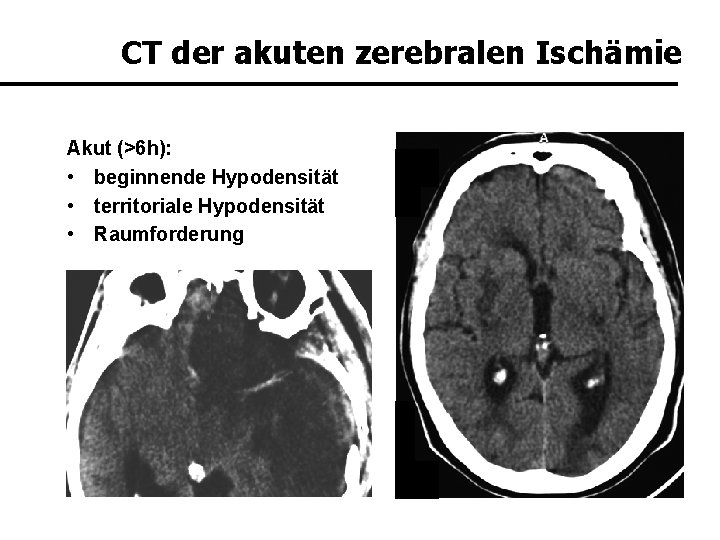
CT der akuten zerebralen Ischämie Akut (>6 h): • beginnende Hypodensität • territoriale Hypodensität • Raumforderung
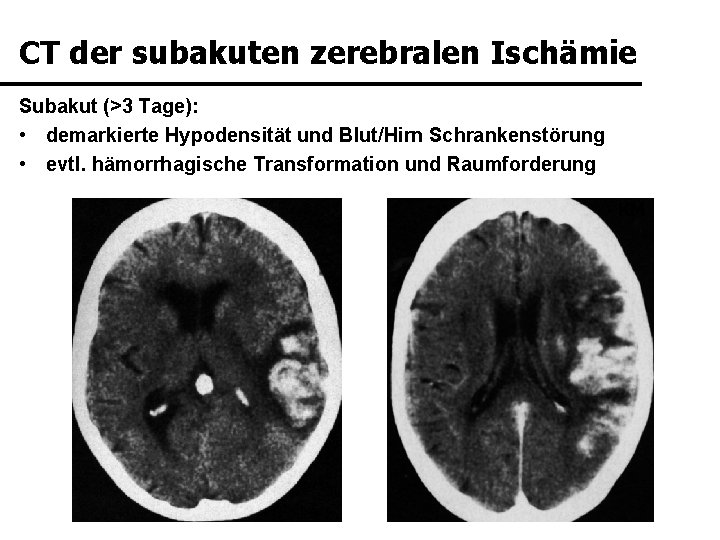
CT der subakuten zerebralen Ischämie Subakut (>3 Tage): • demarkierte Hypodensität und Blut/Hirn Schrankenstörung • evtl. hämorrhagische Transformation und Raumforderung KM

Ischämie im CCT • • Dense media sign Verlust der Mark-Rinden-Differenzierung Zytotoxisches Ödem -> Hypodensität Schrankenstörung • Möglichkeit der Gefäßdarstellung und der Perfusionsmessung

Diffusionsgewichtete MRT • Bewegung von Protonen -> relative Phasenverschiebung der transversalen Magnetisierung • T 2 -assoziierte Signalabschwächung • Sehr starke Gradienten • Ungerichtete Bewegung in allen Raumrichtungen: freie oder isotrope Diffusion • In Geweben Diffusion durch inter- und intrazelluläre Strukturen eingeschränkt: anisotrope Diffusion Empfindlichstes Nachweisverfahren in der Akutphase !

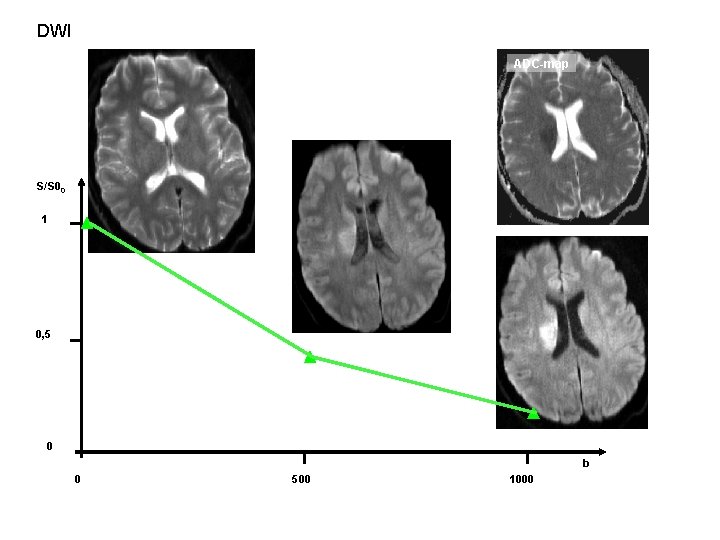
DWI ADC-map _ S/S 00 1 0, 5 0 b 0 500 1000
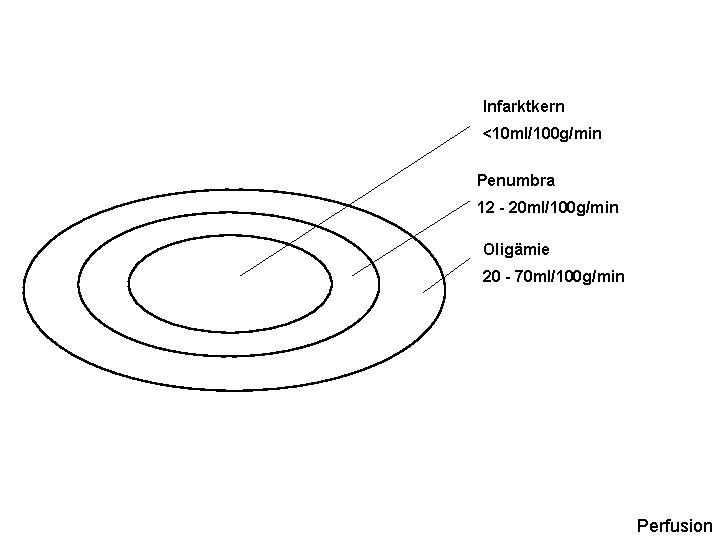
Infarktkern <10 ml/100 g/min Penumbra 12 - 20 ml/100 g/min Oligämie 20 - 70 ml/100 g/min Perfusion

PENUMBRA = TISSUE AT RISK Potentiell zu rettendes Hirngewebe !!! TIME IS BRAIN

Was kann machen ? • Nichts • Medikamentöse Lyse intravenös – r. TPA – Urokinase • Intraarterielle Lyse • Thrombusextraktion

Konzept des Missmatch! DWI b=1000

Hintergrund – IV Lyse Kontraindikationen Zeitliches Limit 3(-6)h Basilaris und Karotis-T auch länger ->50% gute klinische Ergebnisse nach systemischer Lyse mit t. PA (NINDSTrial) Subgruppe der Patienten mit schwerem Schlaganfall nur in 8% gute Ergebnisse

IA Thrombolyse Mikrokatheter-Sondierung und Injektion von: Pro-Urokinase (9 mg über 2 h) Urokinase (1. 25 million IU über 2 h) r-TPA (0. 9 mg/kg bis 90 mg gesamt über 2 h) GP IIb/IIIa
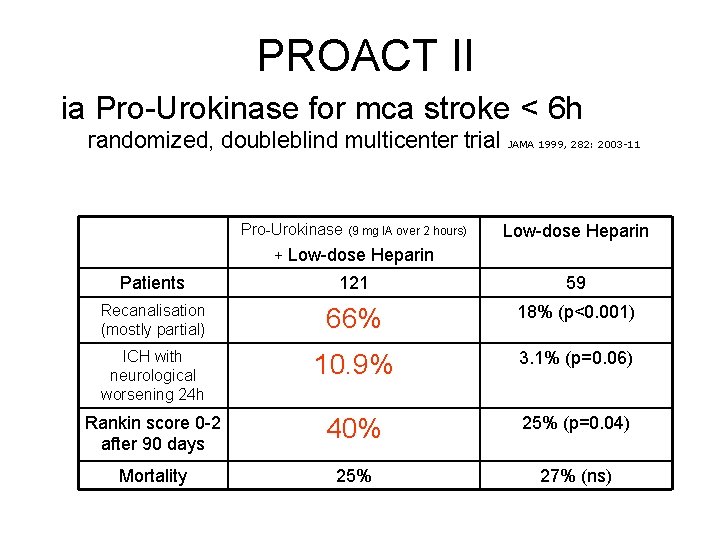
PROACT II ia Pro-Urokinase for mca stroke < 6 h randomized, doubleblind multicenter trial JAMA 1999, 282: 2003 -11 Pro-Urokinase (9 mg IA over 2 hours) Low-dose Heparin + Low-dose Heparin Patients 121 59 Recanalisation (mostly partial) 66% 18% (p<0. 001) ICH with neurological worsening 24 h 10. 9% 3. 1% (p=0. 06) Rankin score 0 -2 after 90 days 40% 25% (p=0. 04) Mortality 25% 27% (ns)

Combination of IV and IA Thrombolysis - Bridging Interventional Management of Stroke Study (04/2004) IV Dose: 0. 6 mg/kg, 15% bolus, followed by 30 min Infusion up to 60 mg total dose ->DSA: thrombus ? IA Dose: up to 0. 3 mg/kg or 22 mg for 2 h max No increased incidence of ICH (16% vs. 21% in NINDS -PA), more effectiv but no difference after 90 days (MRS 0 oder 1) t
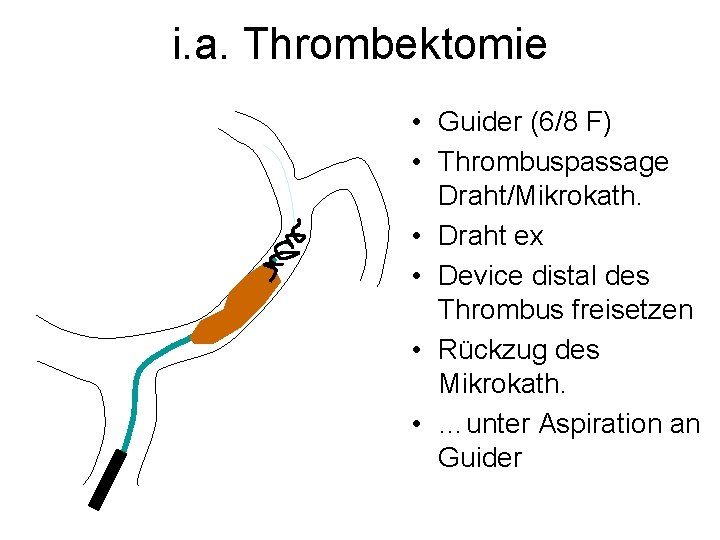
i. a. Thrombektomie • Guider (6/8 F) • Thrombuspassage Draht/Mikrokath. • Draht ex • Device distal des Thrombus freisetzen • Rückzug des Mikrokath. • …unter Aspiration an Guider

iv – ia – kissing p. CRs 41 yo male, loss of conciousness around 11. oo am, basilar artery thromboembolic occlusion comatose on arrival Systemic lysis with r. TPA without noticeable effect
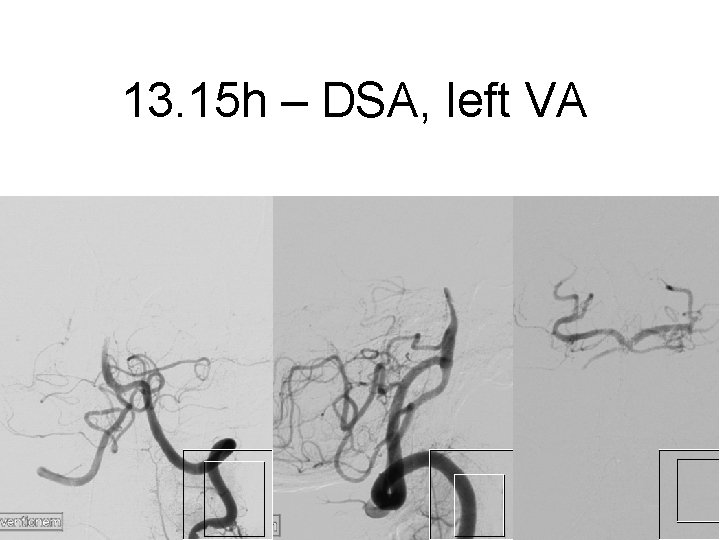
13. 15 h – DSA, left VA
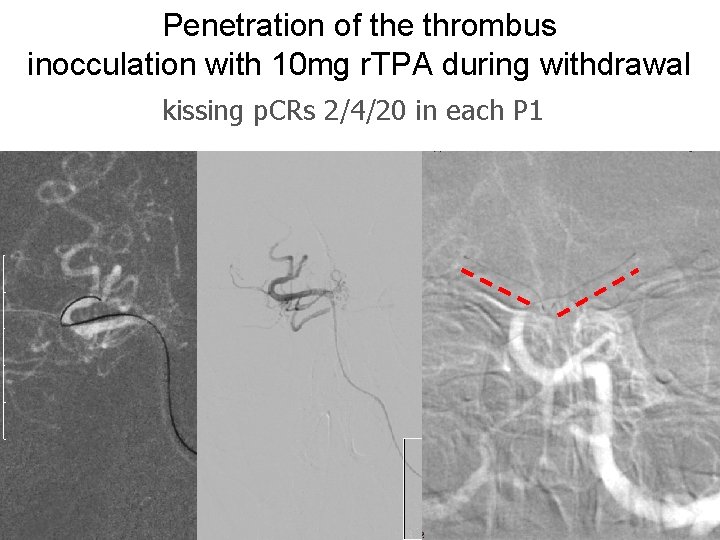
Penetration of the thrombus inocculation with 10 mg r. TPA during withdrawal kissing p. CRs 2/4/20 in each P 1
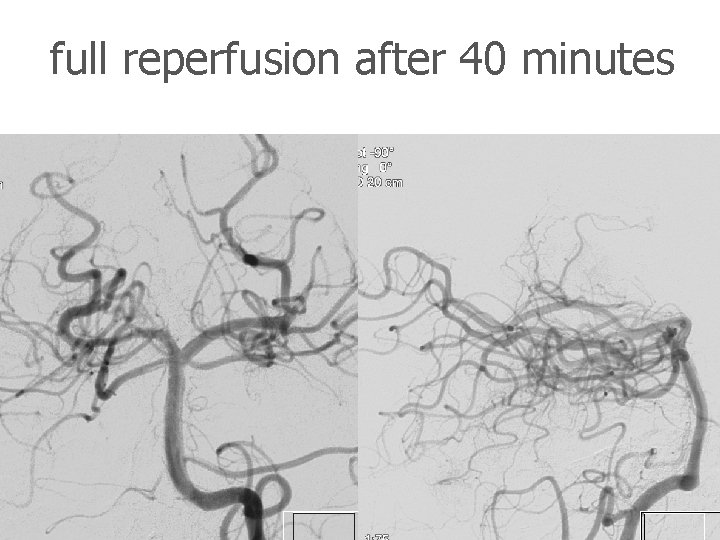
full reperfusion after 40 minutes
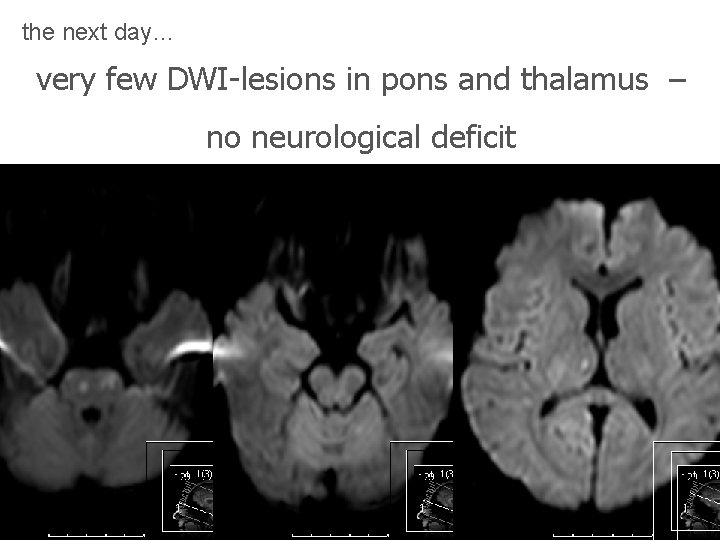
the next day… very few DWI-lesions in pons and thalamus – no neurological deficit
- Slides: 26