Sc phn v Ths BS Phan Anh Phong

Sốc phản vệ Ths. BS. Phan Anh Phong Phó giám đốc, Trưởng khoa Cấp Cứu Bệnh viện đa khoa tỉnh Hà Nam


Khái niệm Phản ứng phản vệ Biểu hiện lâm sàng đặc trưng, nguy cơ đe dọa tính mạng Tăng tính thấm thành mạch, giãn mạch Co thắt các cơ trơn tiêu hoá, hô hấp Hậu quả của chuỗi phản ứng tăng quá mẫn tức thì Sự kết hợp kháng nguyên với các thành phần miễn dịch Ig. E trên bề mặt tế bào ưa kiềm và các đại thực bào Gây giải phóng các chất như histamin, leukotrienes và các hoá chất trung gian khác

Dịch tễ học Ở Hoa Kỳ Tỷ lệ 59, 6/100. 000 người mỗi năm Nguy cơ xảy ra sốc phản vệ 1 -2% dân số 0, 004% với thức ăn 0, 7 -10% với penicilline 0, 22 -1% với thuốc cản quang 0, 5 -5% sau khi bị côn trùng đốt Ở Châu u 10 -30 trường hợp/100. 000 người mỗi năm

Nguyên nhân Do tiếp xúc Cây độc, Latex, động vật, trang sức Do ăn uống Sữa, thuốc, lạc, trứng, cá, tôm, cua, đồ biển… Do tiêm trích Thuốc, vắc xin, côn trùng đốt, động vật cắn, … Do hít, ngửi Bụi nhà, phấn hoa, lông vũ …

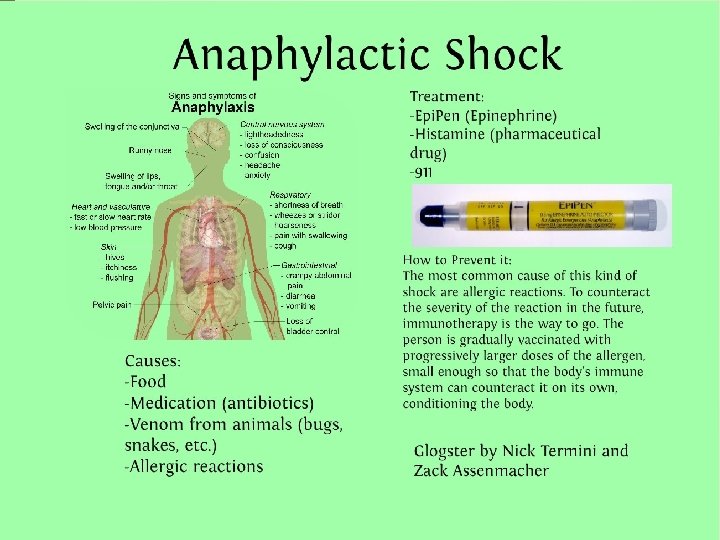
Triệu chứng lâm sàng Mắt Ngứa, chảy nước mắt, xung huyết kết mạc, phù quanh mắt Hệ tiêu hóa Buồn nôn/nôn, ỉa chảy, đau bụng Hệ hô hấp Khó thở, cò cử, nói khàn, khó nói, phù phổi Hệ tim mạch Mạch nhanh, HA tụt, loạn nhịp Nặng: Nhịp chậm, ngừng tim Da Ngứa, đỏ da, mày đay, phù Quinck Hệ thần kinh Lo lắng hốt hoảng, “cảm giác chết đến nơi” Ngất, co giật
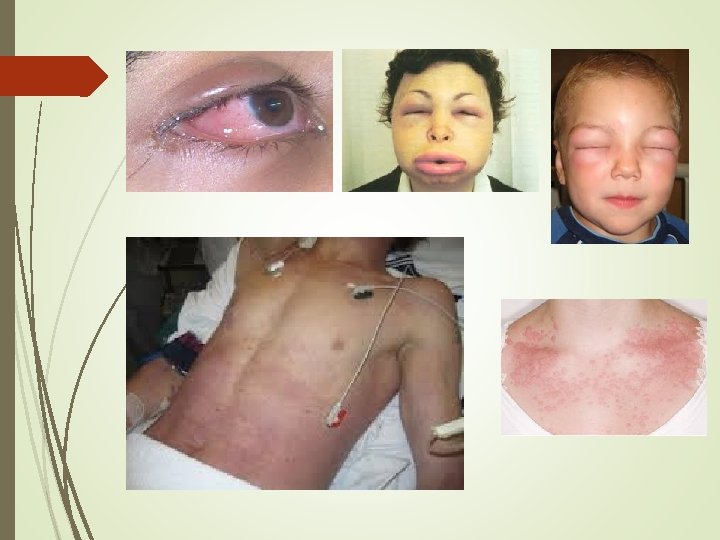

Triệu chứng lâm sàng Trụy tim mạch hoặc sốc: 30% Giảm thể tích máu do tăng tính thấm thành mạch và mất thể tích trong lòng mạch Tụt HA do giãn mạch ngoại vi Ức chế chức năng co bóp cơ tim Nhịp tim chậm Triệu chứng hô hấp: 50% Phù nề đường hô hấp trên Co thắt phế quản Phù phổi: Do tim Không do tim: tăng tinh thấm thành mạch Phản ứng pha 2: 20% Xuất hiện các triệu chứng như lần 1 sau 1 -8 giờ, thậm chí 72 giờ

Chẩn đoán dựa vào lâm sàng Cần khai thác kỹ tiền sử tiếp xúc, tác nhân kích hoạt tiềm ẩn phản ứng quá mẫn 60% không phát hiện được bất kỳ nghi vấn nào Loại trừ một số chẩn đoán Mày đay Cơ hen phế quản nặng Ngộ độc cá bị ươn Cá ngừ, cá thu, cá trích Các thanh phần trong cá bị ươn giống như Histamin Cơn hoảng loạn

Điều trị Adrenarline Tác động lên hô hấp và tim mạch Không có chống chỉ định Chậm chễ tiêm Adrenarlin sốc và suy hô hấp 70% bệnh nhân có các triệu chứng nặng cần tiêm Adrenarline ít nhất hai lần Kháng thụ thể H 1, H 2 Phong tỏa các tác dụng của Histamin Corticoid Không có vai trò trong điều trị cấp cứu Dự phòng các phản ứng pha 2, có thể xảy ra sau 72 giờ

Phác đồ cấp cứu Chỉ định điều trị cấp cứu ngay cho các bệnh nhân có triệu chứng: Hô hấp, tim mạch hay tiêu hóa nặng Bởi các triệu chứng này có thể tiến triển nhanh đến tình trạng sốc, suy hô hấp và tử vong Triệu chứng hô hấp: Cò cử, thở rít, thở nhanh, khó thở, khó nói, khó nuốt, ngừng thở, tím tái Có: Đặt NKQ, mở màng nhẫn giáp nếu phù nề thanh quản Không: Đặt BN tư thế nằm ngửa Thở oxy Đặt đường truyền tĩnh mạch với kim truyền khẩu kính lớn Theo dõi liên tục: M, HA, Sp. O 2, các triệu chứng hô hấp

Phác đồ cấp cứu Adrenarlin (ống 1 mg/1 ml, 1/1. 000) Tiêm bắp 0, 3 -0, 5 mg vào mặt trước hoặc bên của đùi Tiêm nhắc lại sau 5 phút nếu cần Với các bệnh nhân có các triệu chứng nặng hay kém đáp ứng với đường tiêm bắp Trộn 1 ml Adrenarlin với 9 ml Dd Natriclorid 0, 9% Được Dd Adrenarlin 0, 1 mg/1 ml, 1/10. 000 Tiêm tĩnh mạch 1 -2 ml/lần mỗi 1 -2 phút tới khi có đáp ứng Trẻ em: 0, 01 mg/kg Nếu có tình trạng tụt huyết áp Dd Natriclorid 0, 9% x 1000 -2000 ml, truyền TM nhanh Trẻ em 20 ml/kg

Phác đồ cấp cứu Nếu có tình trạng tụt huyết áp tiếp diẽn Truyền Adrenarlin TM liên tục, với liều 0, 11 mcg/kg/phút, chỉnh liều cho tới khi có tác dụng Tiếp tục hồi sức thể dịch: đặt catheter, truyền dịch… Nếu các triệu chứng hô hấp tiến triển mà BN không phải đặt NKQ Khí dung Ventolin 2, 5 mg, 15 phút/lần

Phác đồ cấp cứu Điều trị cho tất cả bệnh nhân Diphenhydramine (kháng H 1) Dimedrol (10 mg/ml) tiêm TM 25 -50 mg Uống 25 mg mỗi 6 giờ, 2 -5 ngày Trẻ em 1 mg/kg mỗi 6 giờ, 2 -5 ngày Ranitidin, Famotidin (kháng H 2) Ranitidin 50 mg TM (Zantac 50 mg) Hoặc Famotidin 20 mg TM (Quamatel 20 mg) Corticoid: Tiêm TM hoặc uống, liên tục 4 ngày Methylprednisolone 1 -2 mg/kg TM Prednisolone 40 -80 mg uống mỗi ngày (TE 0, 5 -1 mg/kg)

Sốc phản vệ ở trẻ em Nguy cơ tử vong cao Hoa Kỳ: 100 -500 trẻ TV vì sốc phản vệ/năm Tỷ lệ mắc 10, 5/100. 000 TE năm Đường thở nhỏ, dễ phù nề HA < 70 mm Hg ở trẻ 1 -12 tháng < 70 mm Hg + (2× tuổi tính bằng năm) với trẻ 1 -10 tuổi < 90 mm Hg ở trẻ ≥ 10 tuổi Khó thiết lập đường truyền tĩnh mạch Thiết lập đường truyền trong xương
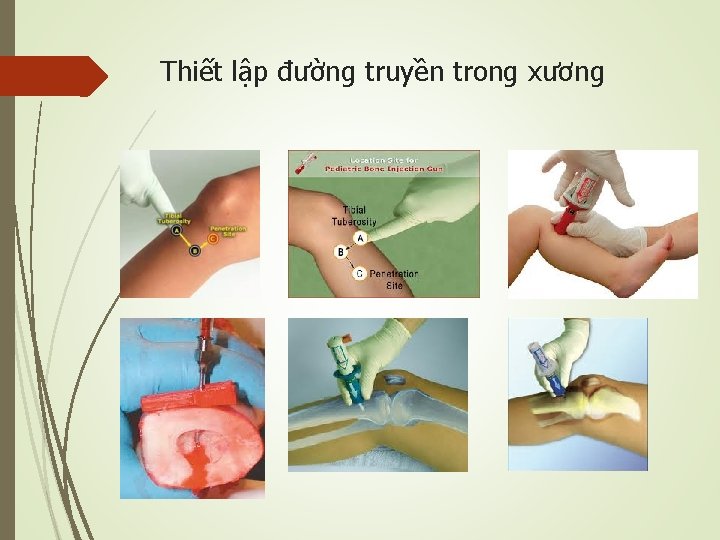
Thiết lập đường truyền trong xương
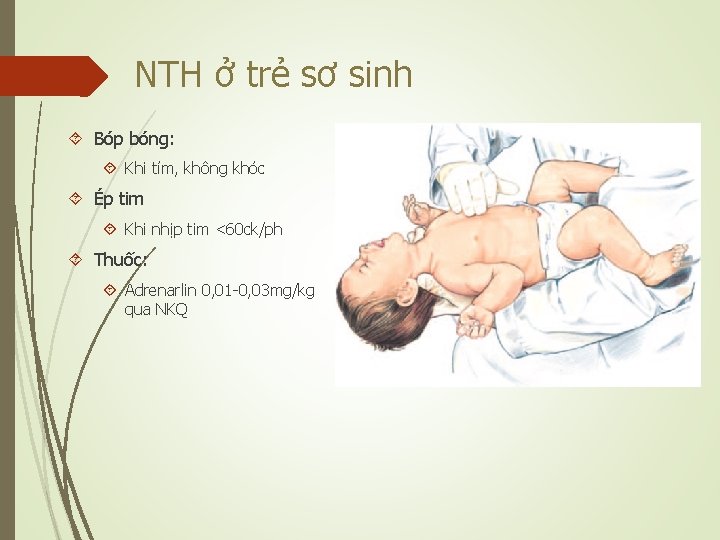
NTH ở trẻ sơ sinh Bóp bóng: Khi tím, không khóc Ép tim Khi nhịp tim <60 ck/ph Thuốc: Adrenarlin 0, 01 -0, 03 mg/kg qua NKQ

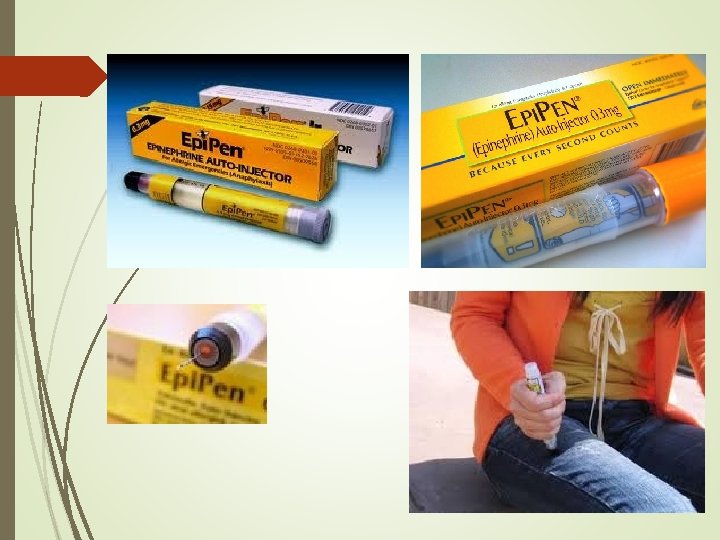
Ra viện Bệnh nhân cần được gửi khám chuyên khoa dị ứng miễn dịch để làm test dị nguyên và theo dõi Hướng dẫn tránh dị nguyên Hướng dẫn xử trí Bơm Adrenarlin tự tiêm ở nhà (Epi. Pen)
- Slides: 20