SANGRADO DE TUBO DIGESTIVO ALTO Sofia Ornelas Arroyo
SANGRADO DE TUBO DIGESTIVO ALTO Sofia Ornelas Arroyo R 3 MI

INTRODUCCIÓN DEFINICIÓN • Sangrado originado proximal al ángulo de Treitz • Sangrado NO variceal • Sangrado Variceal

Presentación Clínica Hematemesis • Vómito de sangre • Sangre fresca o “pozos de café” Melena • Evacuaciones oscuras, pastosas, fétidas • Degradación de la Hb a través de su paso por tubo digestivo • 50 -100 ml de sangre Hematoquezia • Salida de sangre rojo vino por recto • Sangrada severo • Por lo menos 1000 ml de sangre
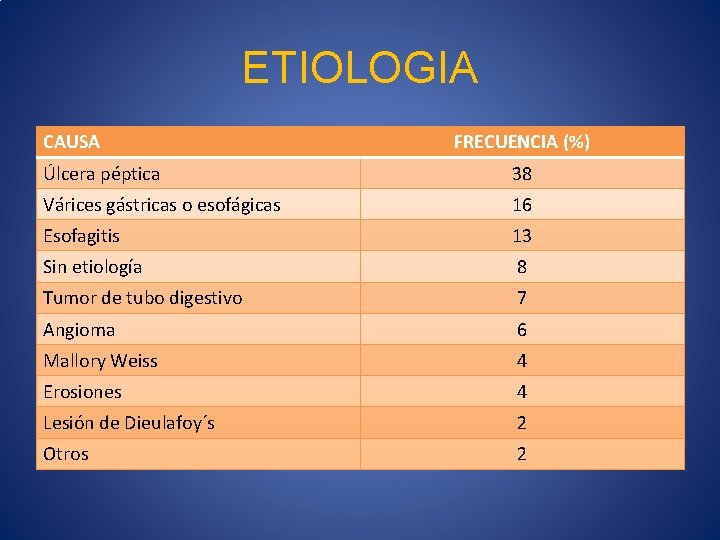
ETIOLOGIA CAUSA FRECUENCIA (%) Úlcera péptica 38 Várices gástricas o esofágicas 16 Esofagitis 13 Sin etiología 8 Tumor de tubo digestivo 7 Angioma 6 Mallory Weiss 4 Erosiones 4 Lesión de Dieulafoy´s 2 Otros 2

ETIOLOGÍA

Sangrado Variceal

PATOGÉNESIS • Hipertensión portal = presión portal 5 mm. Hg • Mesentérica superior y vena esplénica • Presión Portal: cantidad de flujo sanguíneo y la resistencia al flujo • Aumento de la resistencia al flujo – Pre-sinusoidal – Sinusoidal PORTA – Post-sinusoidal Mesentérica superior Esplénica
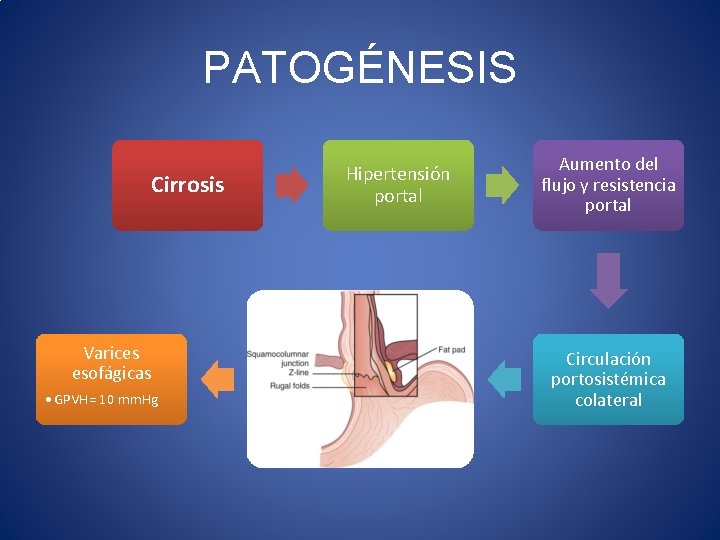
PATOGÉNESIS Cirrosis Varices esofágicas • GPVH= 10 mm. Hg Hipertensión portal Aumento del flujo y resistencia portal Circulación portosistémica colateral

HISTORIA NATURAL • Incidencia en pacientes cirróticos 40 hasta 60% en pacientes con ascitis • Riesgo de desarrollar várices 5% x año • Progresión a várices grandes 10 -15% x año • 1/3 presentaran sangrado variceal • 25% en los 2 años a la detección RIESGO DE SANGRADO • Clínicamente Tamaño variceal • Menores de 5 mm 7% en dos años • Mayores de 5 mm 30% en dos años
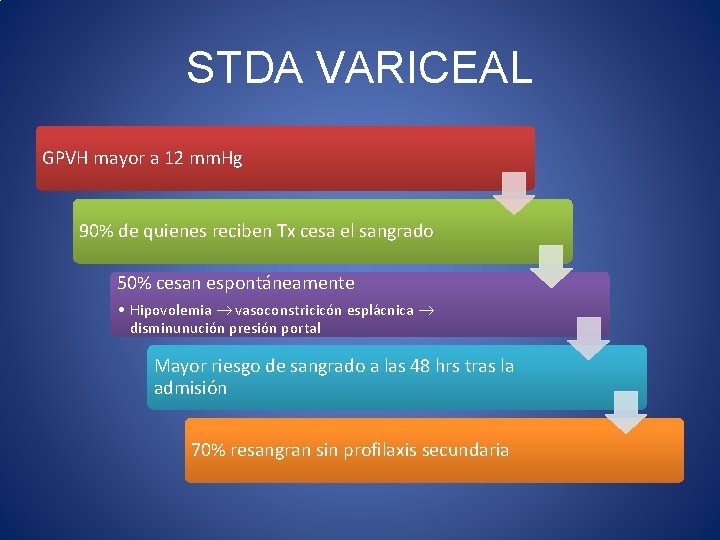
STDA VARICEAL GPVH mayor a 12 mm. Hg 90% de quienes reciben Tx cesa el sangrado 50% cesan espontáneamente • Hipovolemia vasoconstricicón esplácnica disminunución presión portal Mayor riesgo de sangrado a las 48 hrs tras la admisión 70% resangran sin profilaxis secundaria
TRATAMIENTO Profilaxis Primaria Control del sangrado agudo Profilaxis Secundaria

TRATAMIENTO Profilaxis Preprimaria • Prevención de formación de várices esofágicas • Gradiente de presión de la vena hepática (GPVH) ≥ 10 mm. Hg • Tratamiento de la enfermedad hepática subyacente • No indicación para uso de -bloqueadores

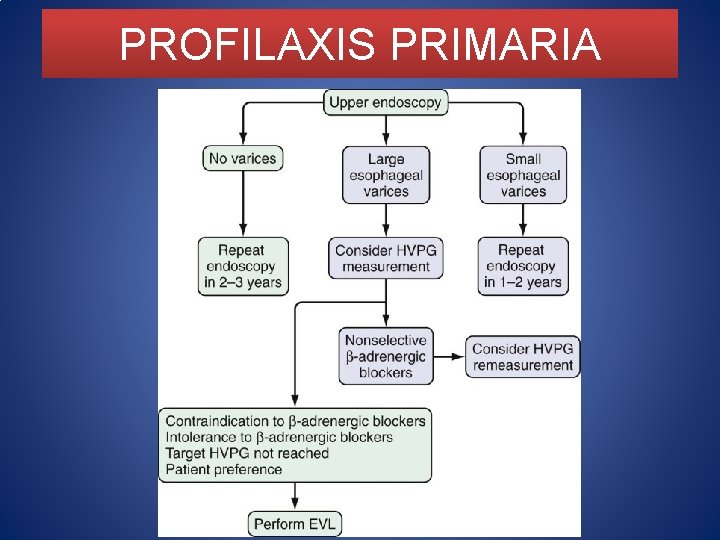
TRATAMIENTO Profilaxis Primaria • Prevención del primer sangrado Várices pequeñas • Datos de riesgo de sangrado o Child C -bloqueador no selectivo (Ib) várices medianas o grandes • Ligadura endoscópica o -B (Ia) • No Escleroterapia, mononitrato de isosorbide como terapia única (Ia) • No evidencia suficiente para recomendar terapia combinada (Ia) • Medición basal del gradiente de presión de la vena hepática (GPVH)

PROFILAXIS PRIMARIA -Bloqueadores No selectivos • Disminución de la presión portal • 1 disminuyen GC • 2 vasodilatación mesentérica= flujo portal • Tratamiento indefinido • Propanolo y Nadolol

PROFILAXIS PRIMARIA -Bloqueadores No selectivos • Propanolol • 40 mg al día, aumentar dosis cada 3 a 5 días • FC disminuya 25% del basal, GPVH disminuya 20% del basal o 12 mm. Hg • Administrar en la noche • 15% no toleran B bloqueo • FC basal 50 -60 lpm, TAS menor 90 mm. Hg • 30 -40% responden al tratamiento

PROFILAXIS PRIMARIA Terapia Endoscópica • Ligadura endoscópica • LEV vs -B menor riesgo de primer sangrado sin diferencia en mortalidad (Eur J Gastroenterol Hepatol. 2007 Oct; 19(10): 835 -45) • Complicaciones mortales • No evidencia para recomendar LEV sobre BB • Intolerancia, contraindicación o no respondedores a BB • Terapia combinada

PROFILAXIS PRIMARIA Otros • Carvedilol, alternativa prometedora • Escleroterapia, derivaciones, mononitrato de isosorbide no deben administrarse como monoterapia para PP(Ia)
PROFILAXIS PRIMARIA

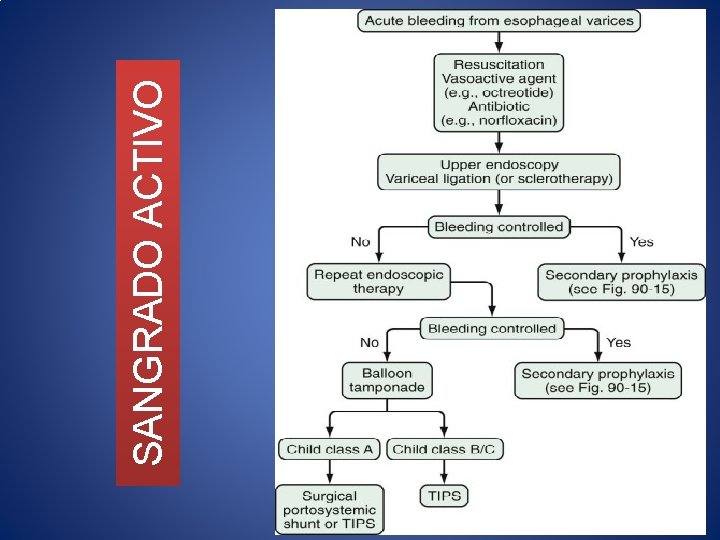
TRATAMIENTO Sangrado Agudo 1 • Resucitación inicial 2 • Profilaxis Antibiótica 3 • Tratamiento farmacológico 4 • Terapia Endoscópica

SANGRADO AGUDO Resucitación inicial • ABC • Objetivo: Mantener la perfusión tisular y lograr estabilidad hemodinámica • Transfusión de paquetes globulares • Hb 7 -8 g/d. L (Ib), Hto 25%
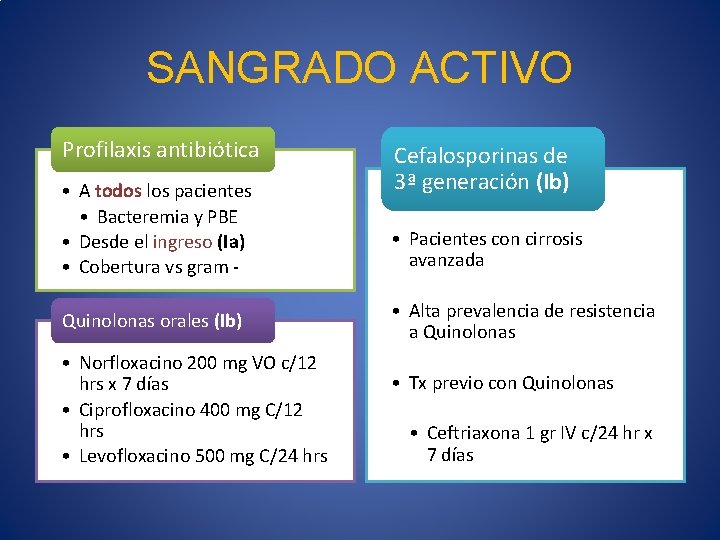
SANGRADO ACTIVO Profilaxis antibiótica • A todos los pacientes • Bacteremia y PBE • Desde el ingreso (Ia) • Cobertura vs gram Quinolonas orales (Ib) • Norfloxacino 200 mg VO c/12 hrs x 7 días • Ciprofloxacino 400 mg C/12 hrs • Levofloxacino 500 mg C/24 hrs Cefalosporinas de 3ª generación (Ib) • Pacientes con cirrosis avanzada • Alta prevalencia de resistencia a Quinolonas • Tx previo con Quinolonas • Ceftriaxona 1 gr IV c/24 hr x 7 días

SANGRADO ACTIVO Tratamiento Médico • Drogas vasoactivas • En todos los pacientes con sospecha de STDA por várices esofágicas • Tan pronto como sea posible (Ib) • Combinación con tx endoscópico x 5 días (Ia)
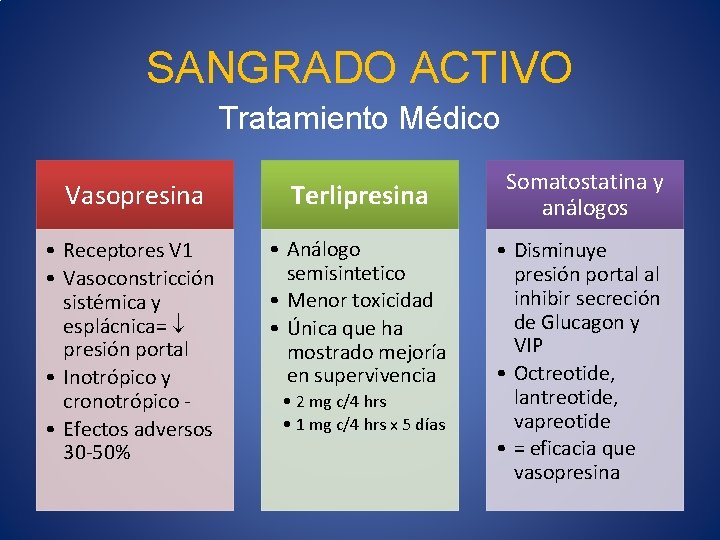
SANGRADO ACTIVO Tratamiento Médico Vasopresina Terlipresina • Receptores V 1 • Vasoconstricción sistémica y esplácnica= presión portal • Inotrópico y cronotrópico • Efectos adversos 30 -50% • Análogo semisintetico • Menor toxicidad • Única que ha mostrado mejoría en supervivencia • 2 mg c/4 hrs • 1 mg c/4 hrs x 5 días Somatostatina y análogos • Disminuye presión portal al inhibir secreción de Glucagon y VIP • Octreotide, lantreotide, vapreotide • = eficacia que vasopresina

SANGRADO ACTIVO Terapia Endoscópica • Endoscopia debe realizarse tan pronto como sea posible • Para todos los pacientes con STDA x várices esofágicas (Ia) • Ligadura es el Tx de elección (Ib) • Escleroterapia cuando la ligadura es técnicamente difícil (Ib)
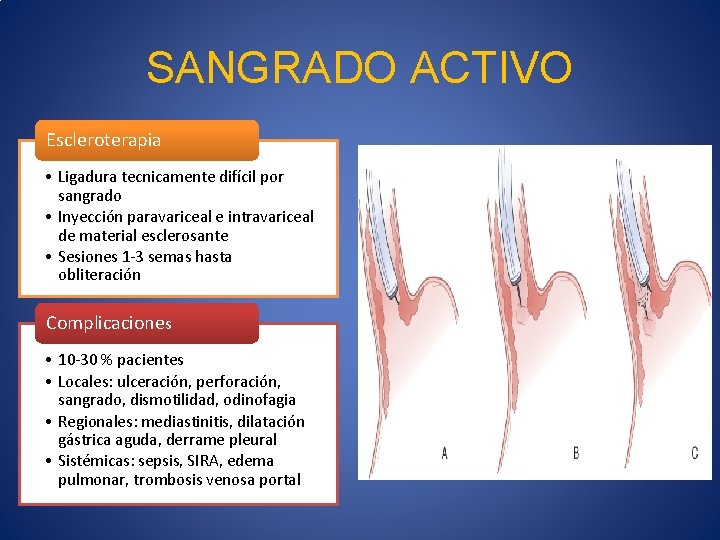
SANGRADO ACTIVO Escleroterapia • Ligadura tecnicamente difícil por sangrado • Inyección paravariceal e intravariceal de material esclerosante • Sesiones 1 -3 semas hasta obliteración Complicaciones • 10 -30 % pacientes • Locales: ulceración, perforación, sangrado, dismotilidad, odinofagia • Regionales: mediastinitis, dilatación gástrica aguda, derrame pleural • Sistémicas: sepsis, SIRA, edema pulmonar, trombosis venosa portal

SANGRADO ACTIVO Ligadura endoscópica • Tx endoscópico preferido para sangrado activo • 90% logran hemostasia • Várices de la unión GE se ligan primero • Inmediatamente debajo del sitio de sangrado • De manera proximal en forma de espiral • 2 cm de distancia • 5 -10 bandas
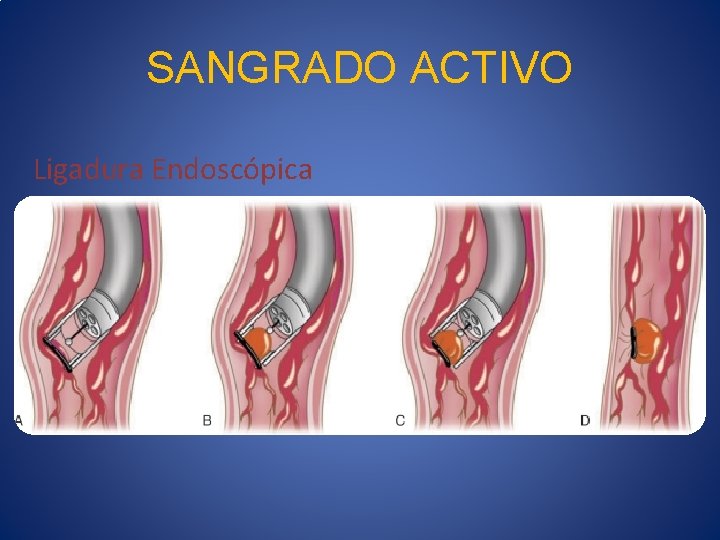
SANGRADO ACTIVO Ligadura Endoscópica
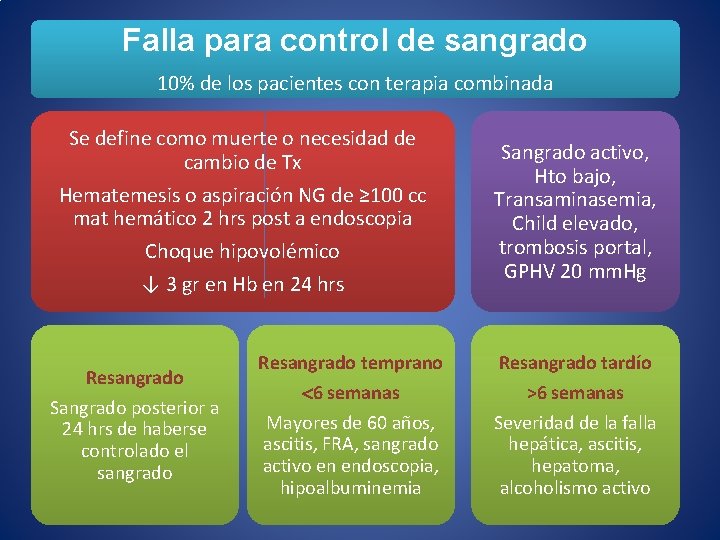
Falla para control de sangrado 10% de los pacientes con terapia combinada Se define como muerte o necesidad de cambio de Tx Hematemesis o aspiración NG de ≥ 100 cc mat hemático 2 hrs post a endoscopia Choque hipovolémico ↓ 3 gr en Hb en 24 hrs Resangrado Sangrado posterior a 24 hrs de haberse controlado el sangrado Sangrado activo, Hto bajo, Transaminasemia, Child elevado, trombosis portal, GPHV 20 mm. Hg Resangrado temprano Resangrado tardío 6 semanas Mayores de 60 años, ascitis, FRA, sangrado activo en endoscopia, hipoalbuminemia >6 semanas Severidad de la falla hepática, ascitis, hepatoma, alcoholismo activo

SANGRADO ACTIVO TIPS • Trasnjugular Intrahepatic Portosystemic Shunt • Disminuyen la resistencia al flujo portal • Fallo de 2 sesiones de tx endoscópico en 24 hrs • TIPS tempranos dentro 72 hrs en pacientes con alto riesgo de falla al tratamiento (Child C, Child B c/sangrado activo en la endoscopia) Ib • Riesgo de estenosis 20 -70% • Hiperplasia pseudointima
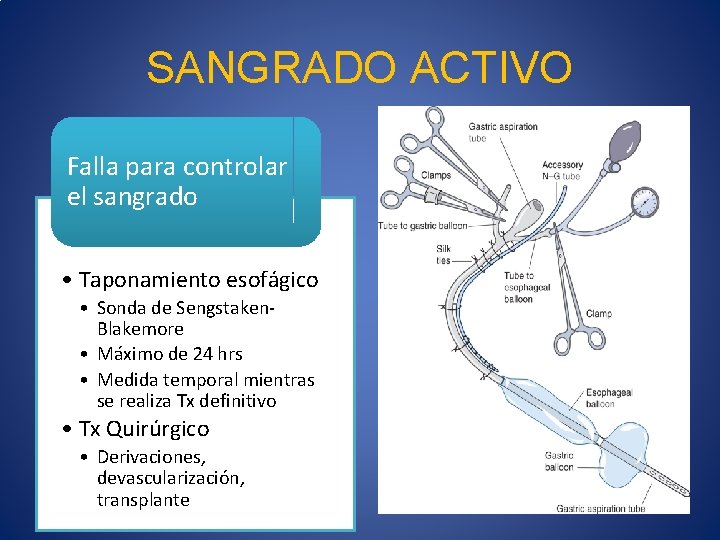
SANGRADO ACTIVO Falla para controlar el sangrado • Taponamiento esofágico • Sonda de Sengstaken. Blakemore • Máximo de 24 hrs • Medida temporal mientras se realiza Tx definitivo • Tx Quirúrgico • Derivaciones, devascularización, transplante
SANGRADO ACTIVO

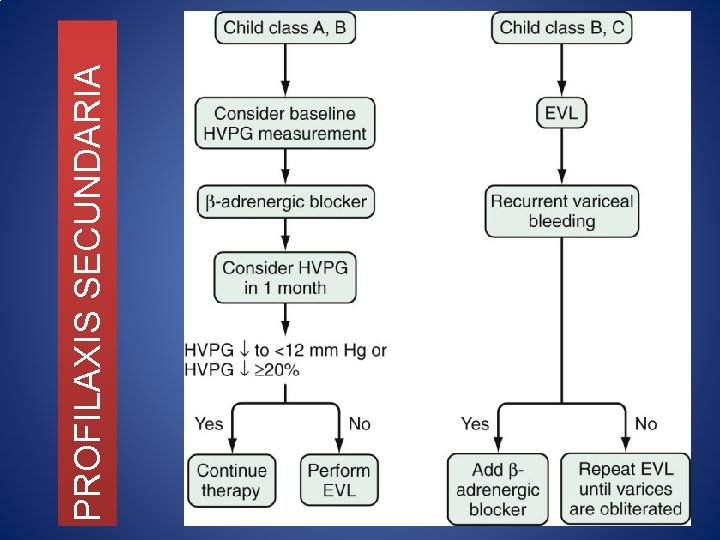
TRATAMIENTO PROFILAXIS SECUNDARIA • Iniciar tan pronto como sea posible a partir del día 6 del sangrado inicial • Tratamiento farmacológico • Terapia endoscópica • Derivaciones portosistémicas • -bloqueadores + ligadura endoscópica (Ia)

PROFILAXIS SECUNDARIA Terapia farmacológica • -Bloqueadores • Disminuir GPHV 20% o menos de 12 mm. Hg • Mononitrato de Isosorbide + -b • Pacientes no respondedores • Simvastatina liberación de ON, disminuye resistencia intrahepática Terapia endoscópica • Ligadura endoscópica • Primera sesión 7 -14 días post ligadura inicial • Intervalos de 3 -4 semanas Derivaciones Portosistémicas • TIPS • Devascularización Quirúrgica
PROFILAXIS SECUNDARIA

STDA NO VARICEAL

INTRODUCCIÓN Epidemiología • Emergencia médica frecuente • Morbilidad y mortalidad importante • 500, 000 hospitalizaciones por año • Mortalidad de 5 -10% • Se autolimita 80% sin tratamiento • En quienes continúan sangrando mortalidad de 30 -40%
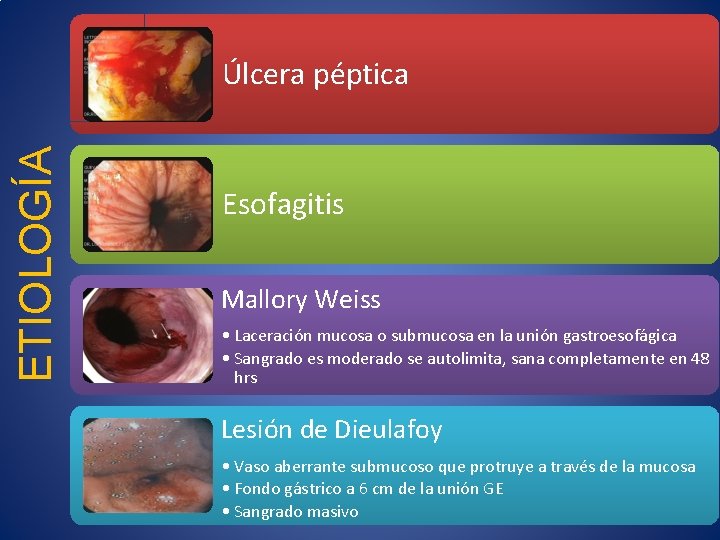
ETIOLOGÍA Úlcera péptica Esofagitis Mallory Weiss • Laceración mucosa o submucosa en la unión gastroesofágica • Sangrado es moderado se autolimita, sana completamente en 48 hrs Lesión de Dieulafoy • Vaso aberrante submucoso que protruye a través de la mucosa • Fondo gástrico a 6 cm de la unión GE • Sangrado masivo
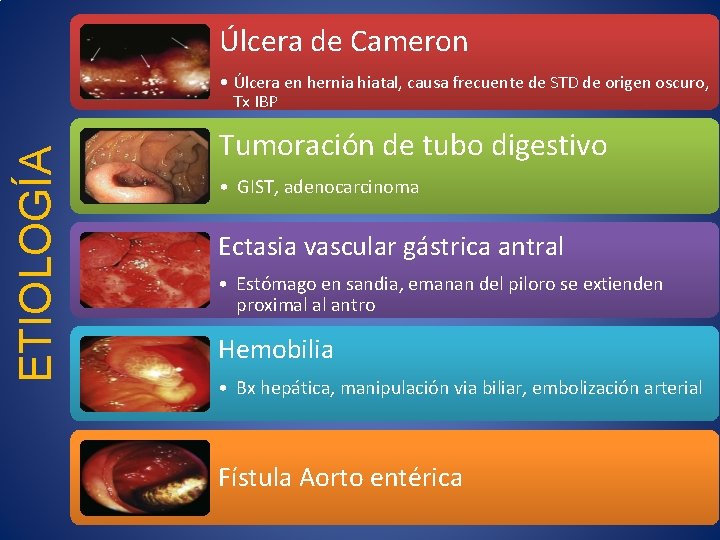
Úlcera de Cameron ETIOLOGÍA • Úlcera en hernia hiatal, causa frecuente de STD de origen oscuro, Tx IBP Tumoración de tubo digestivo • GIST, adenocarcinoma Ectasia vascular gástrica antral • Estómago en sandia, emanan del piloro se extienden proximal al antro Hemobilia • Bx hepática, manipulación via biliar, embolización arterial Fístula Aorto entérica

ETIOLOGÍA Úlcera Péptica • • Principal causa de STDA severo 50% de las causas de STDA 100, 000 hospitalizaciones por año Mortalidad 5 -10% Patogénesis • Disminución en los mecanismos de defensa • Infección por H pylori y/o AINES • Prevalencia 80% en países en vía de desarrollo • AINES inhibición síntesis de prostaglandinas (PG E 2)

FACTORES DE RIESGO de MAL PRONÓSTICO • Edad mayor a 60 años • Sangrado intrahospitalario • Comorbilidades • Choque hipovolémico, hipotensión ortostática • Sangre fresca en aspirado NG • Necesidad de múltiples transfusiones, coagulopatia • Úlceras en la curvatura mayor (a gástrica izq) • Úlcera en pared posterior del bulbo duodenal (a gastroduodenal)
ESTRATIFICACIÓN Alto o bajo riesgo Escalas clínicas Hallazgos endoscópicos

ESTRATIFICACIÓN Escala de Blatchford • • • Escala clínica Identifica pacientes que requieren intervención Hb, FC, BUN, TA Presencia de síncope o melena Falla hepática o cardiaca Escala de Rockall • Escala clínica y endoscópica • Predice resangrado y mortalidad
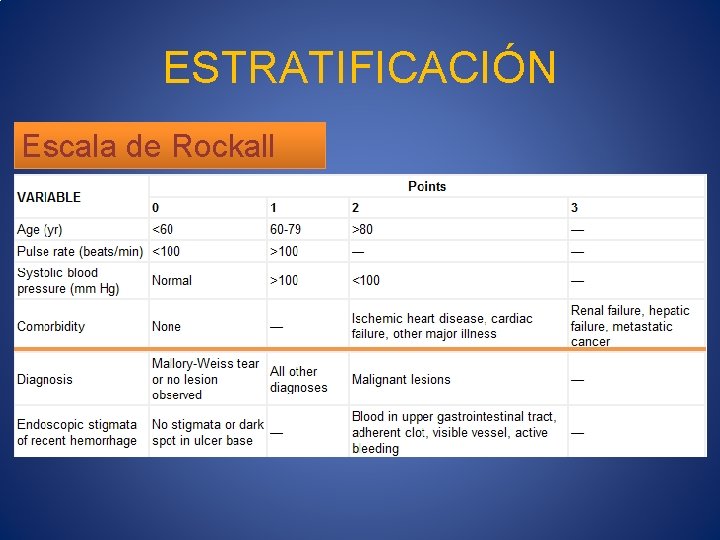
ESTRATIFICACIÓN Escala de Rockall
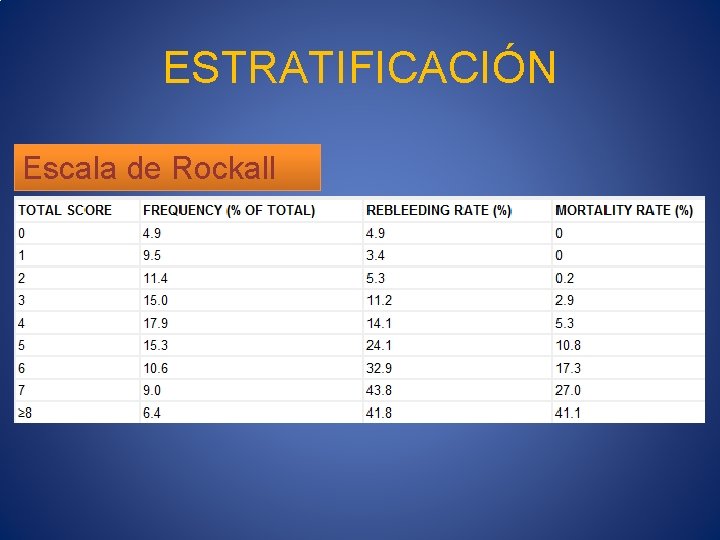
ESTRATIFICACIÓN Escala de Rockall

ESTRATIFICACIÓN Endoscópica Predictores Clasificción de Forrest • Sangrado activo • Vaso visible no sangrante • Coágulo adherido • Úlcera mayor a 2 cm • Localización • Tipo de lesión • IA- Sangrado en chorro • IB- Sangrado en capa • IIA- Vaso Visible • IIB- Coágulo adherido • IIC- Mancha pigmentada • III- úlcera con base limpia
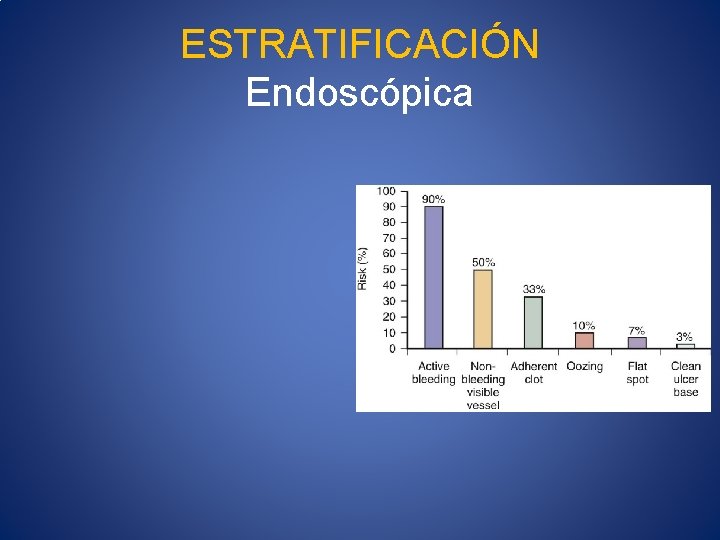
ESTRATIFICACIÓN Endoscópica
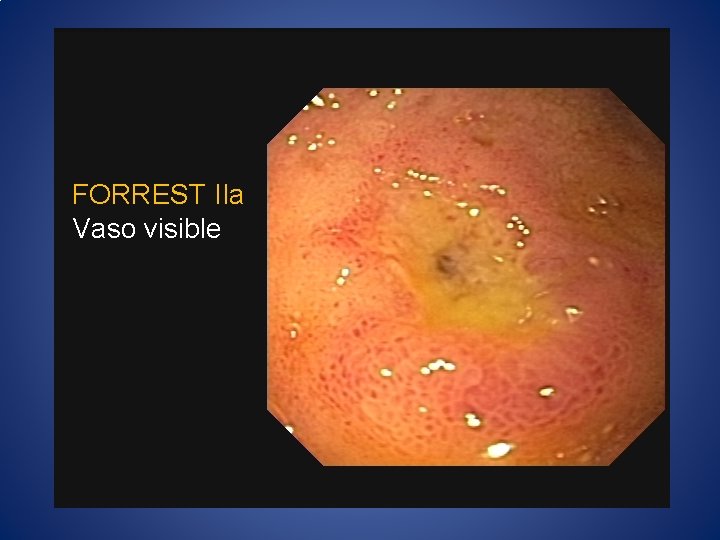
FORREST IIa Vaso visible
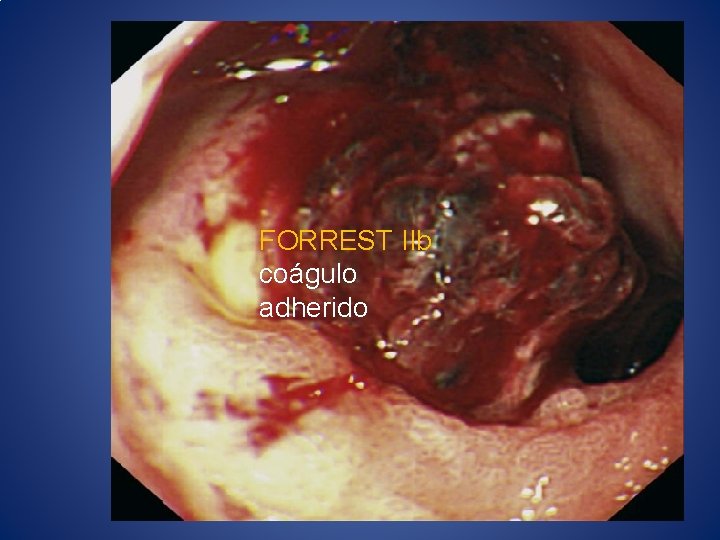
FORREST IIb coágulo adherido
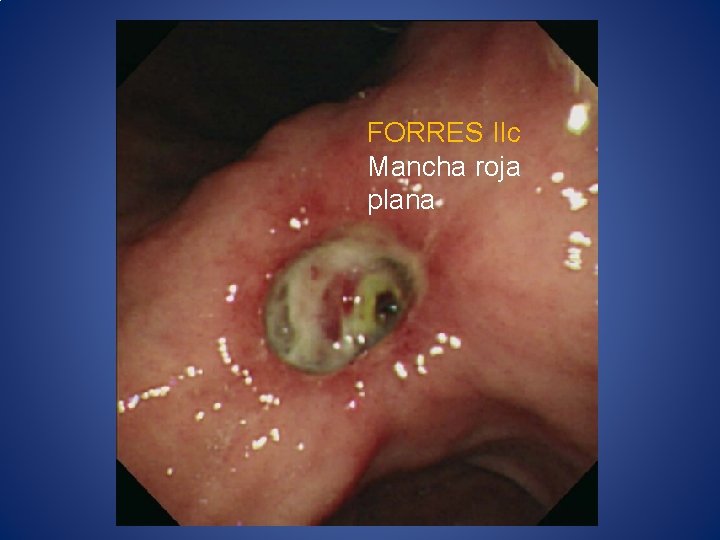
FORRES IIc Mancha roja plana
TRATAMIENTO Resucitación Inicial ABC Estratificar en alto o bajo riesgo Colcocación de SNG Transfusión de PG y corrección de coagulopatía Agentes procinéticos
TRATAMIENTO Terapia endoscópica • Farmacológica • Mecánica • Térmica Tratamiento Antisecretor • IBP

TRATAMIENTO Transfusiones • Pacientes con Hb ≤ 7 mg/d. L (1 c) • Mantener Hb 7 -9 mg/d. L • Individualizar Coagulopatía • Corregir sin retrasar el tratamiento endoscópico (2 c) • INR 1. 3, otros 2. 5 Procinéticos • Mejoran visibiliad, No de rutina • Sospecha de grandes cantidades de material hemático en estómago • Eritromicina IV (250 mg IV en bolo ó 3 mg/kg por 30 min) 30 a 90 minutos antes del estudio

TRATAMIENTO Pacientes de bajo riesgo • En base a escalas clínicas y criterios ensocópicos • Egresar de manera temprana después de la endoscopia (1 a) IBP pre-endoscopia • Disminuyen la severidad de la lesión y la necesidad de intervenciones endoscópicas • No impacta en resangrado, mortalidad, necesidad de Qx • Efecto costo-beneficio • Pacientes con alta probabilidad de lesiones de alto riesgo • No debe retrasar endoscopia

TRATAMIENTO Tiempo de la endoscopia • Hemodinámicamente estable • Recomendar Endoscopia temprana primeras 24 hrs de su ingreso • No hay beneficio adicional con endoscopia de urgencia (menos de 12 hrs) Sangre fresca por la SNG Inestabilidad hemodinámica HB menor a 8 mg/d. L Leucocitosis mayor a 12 mil

TRATAMIENTO Terapia endoscópica • Combinada • Epinefrina (1: 10, 000) 10 -20 ml + hemoclips, termocoagulación, escleroterapia (1 a) • No se recomienda endoscopia de rutina (1624 hrs) “second look” (2 b)

TRATAMIENTO Tratamiento antisecretor • IBP • Pacientes con tx endoscópico exitoso • Disminuye el riesgo de resangrado y la mortalidad (1 a) • Bolo de 80 mg IV seguido de Infusión continua a 8 mg/hr durante 72 hrs • IV vs VO ? ? • Continuar con IBP 1 x 24 hrs VO al alta

TRATAMIENTO Angiografía • Siempre que este disponible se prefiere la embolización percutánea como alternativa a la Qx en quien falla el Tx endoscópico • 2º intento de Tx endoscópico en quien resangra posterior a Tx exitoso H. Pylori • Debe buscarse en todos los pacientes con STDA (1 a) • Tx de erradicación • Erradiación es mas efectiva que IBP solo para prevenir resangrado • Falsos negativos durante el episodio agudo

TRATAMIENTO AINES y ASA • Pacientes con historia de STDA que requieran de AINE • COX 2 + IBP (1 b) • Reiniciar ASA a dosis bajas para protección CV tan pronto como sea posible IBPs y clopidogrel • Mayor riesgo de sangrado comprado con ASA + IBP • Puede disminuir el efecto antiplaquetario del clopidogrel • ACC, AHA y ACG recomiendan no suspender el tx

Bibliografía 1. Franchis R, Revising Consensus in portal hypertension: Report of the Baveno V consensus workshop on methodology of diagnosis and therapy in portal hypertension. Journal of Hepatology 2010 53; 762 -768. 2. Comar K, Sanyal A. Portal hypertensive bleeding. Gastroenterol Clin N Am. 32 (2003) 1079 -1105 3. Barkun A, Bardou M, Kuiper E, Sung J, Hunt R, Martel M, et al. International consensus recommendations on the management of patientes with nonvaireceal gastrointestiinal bleeding. Ann Intern Med. 2010; 152: 101 -113 4. Feldman: Sleisenger and Fordtran´s Gastrointestinal and liver disease 9 th ed, 2010.
- Slides: 59