SAMU 91 Staff suivi de patient dintrt Le














- Slides: 17

SAMU 91 Staff « suivi de patient d’intérêt » Le 21/03/06

M. B. 68 ans ATCD: HTA traitée DNID Hernie inguinale bilatérale MDV: Sportif (vélo) Pas d’intoxication tabagique Pas d’intoxication énolique TT: Celectol

Histoire de la maladie • Depuis une semaine, sensation d’oppression thoracique. • Consultation du MT qui retrouve un rythme cardiaque irrégulier et décide d’orienter le patient vers un cardiologue. • Le 07/O 2/O 6, apparition vers 2 OH d’une douleur épigastrique brutale, très intense (EVA à 8) avec malaise et sueurs. • Appel des secours.

A l’arrivée du SAMU • Patient conscient et bien orienté. GSC à 15. Pâleur cutanée et sueurs. • Pouls 90, TA 175/116, Sat imprenable. Pouls périph’ perçus. • MV symétriques, pas de bruit surajouté. • Abdomen douloureux à la palpation dans son ensemble, pas de défense. • Hb à 10, 8 g/d. L • ECG: …….



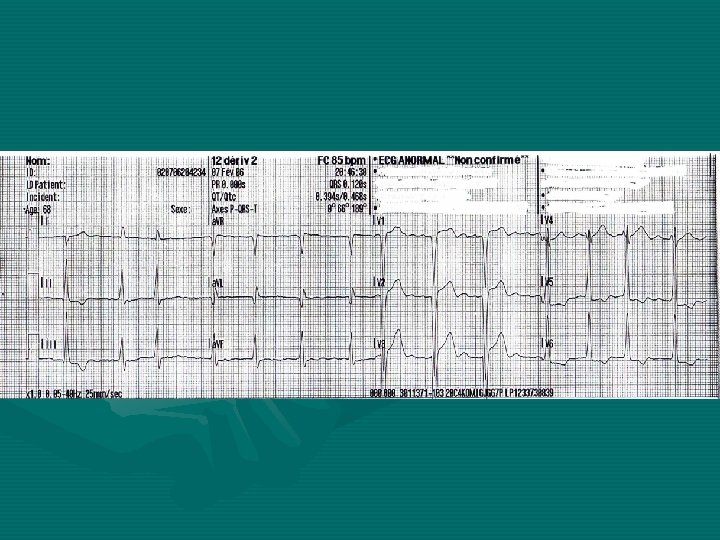
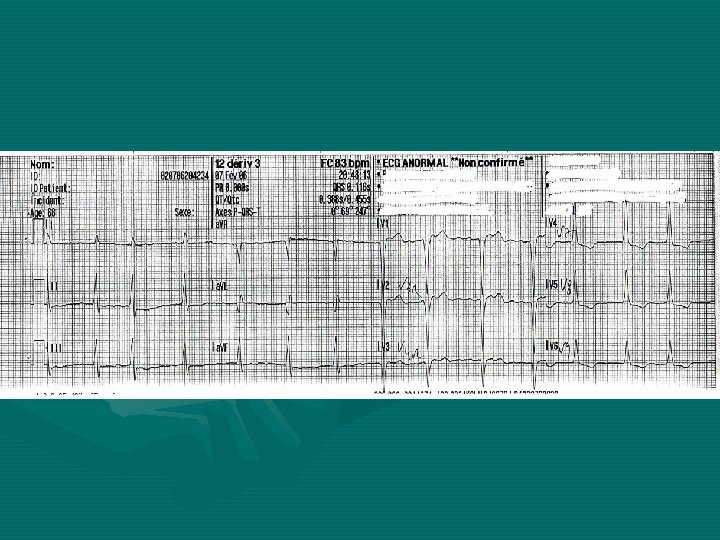
Interprétation de l’ECG • Fréquence: 80 batt/min. • Rythme: irrégulier, FA (absence d’ondes P, trémulations de la ligne de base) • Axe QRS nle (70°) • Hypertrophie du VG (Sokolof: Sv 1+Rv 5 supérieur à 35 mm) • QRS = 0, 11 s Rabotage ondes R+sus-décalage ST de V 1 à V 3 Aspect R exclusif+ondes T négatives en V 5 et V 6 Il existe donc un bloc de branche gauche incomplet.

• Avec un bloc de branche gauche, aucun IDM antérieur ne peut être affirmé, et rarement, il est possible de voir un IDM inférieur. • D’où CAT: devant clinique typique de SCA avec BBG à l’ECG, il faut éliminer l’IDM par une coronarographie en Urgence.

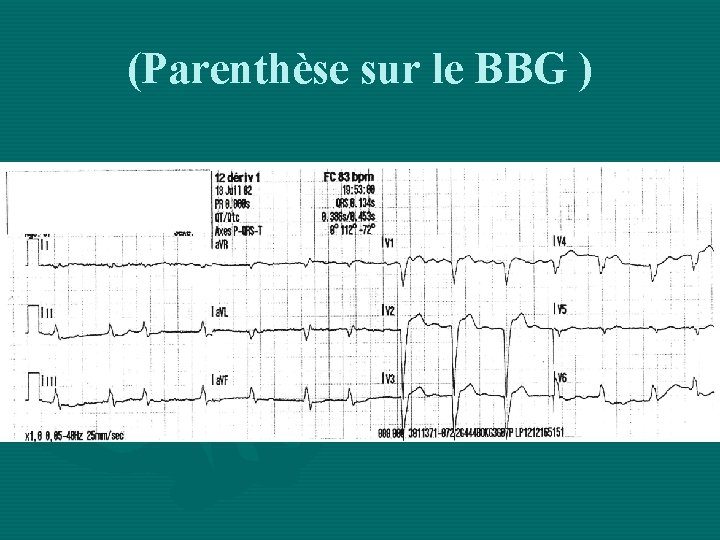
(Parenthèse sur le BBG )

(Signes en faveur d’IDM en présence d’un BBG à l’ECG) • S’il existe un ECG antérieur Montrant l’absence de BBG, alors l’apparition de BBG est considérée comme un signe électrique d’IDM. • Autres critères: Sous-décalage ST de + de 1 mm de V 1 à V 3 Ondes T positive en V 5 et V 6 Sus-décalage ST de + de 1 mm dans l’axe du QRS Sus-décalage ST de + de 5 mm dans l’axe opposé au QRS.

Prise en charge du patient • Administration de TNT, or pas de modification de la douleur, ni de l’ECG. • Anti-agrégant plaquettaire IV: Aspirine 250 mg IV • Anticoagulant: Héparine IV en bolus de 5000 UI, puis 1000 UI/H. • Antalgique: EVA à 8, donc Morphine en titration. • Transfert en U en Coro à Corbeil pour suspicion de SCA.

Evolution • A la Coro on ne retrouve qu’une sténose au niveau de l’IVP. • Un angioscanner thoracique est réalisé: absence d’EP retrouvée. • D’où devant la persistance de la douleur épigastrique, transfert en U par le SMUR le 08/02 au matin aux U d’Evry pour prise en charge d’un probable abdomen chirurgical.

A notre arrivée • Patient conscient et bien orienté, GSC 15. • Pouls 128, TA 139/88, Sat. O 2 98 sous AA • Palpation abdo: Défense voir contracture diffuse. • A Evry, le patient est en ACFA, le TDM abdominal réalisé retrouve une thrombose de l’artère mésentérique sup. L’hypothèse la plus vraisemblable est l’infarctus mésentérique.

(Parenthèse sur l’infarctus mésentérique) • Urgence CHIR, dont le pronostic dépend de la précocité du diagnostic. • Or absence d’examen diagnostic simple en U et permettant d’affirmer le diagnostic. D’où souvent retard diagnostic fatal au patient. • Mortalité de 70% en l’absence de diagnostic précoce. • Le diagnostic est évoqué devant la douleur abdo chez un patient à risque, et repose sur l’artériographie et/ou la laparotomie. • Le traitement associe la résection CHIR de l’intestin nécrosé et l’ Héparinothérapie.

Evolution du patient • Résection en U des tissus nécrosés, il ne reste alors plus que 2 m de jéjunum. • En per-opératoire, le patient présentant un état de choc avec une défaillance multiviscérale, il est admis en REA. • En REA, ralentissement de la FA par digitaliques et introduction de l’Héparine qui sera poursuivie durant toute l’hospitalisation.

• Apparition d’une défaillance rénale nécessitant hémodialyse durant tout le séjour. • Par la suite mise en évidence d’embolisations multiples avec lésions ischémiques hépatiques, rénales, de la rate, de 3 orteils, malgré l’anticoagulation. • Puis apparition d’une ischémie au niveau du jéjunum et de l’estomac responsables d’une hémorragie majeure. • Devant l’ischémie de l’ensemble du TD, le patient est récusé en chirurgie. • Le syndrome hémorragique persiste malgré l’arrêt de l’héparine, aboutissant à une défaillance hémodynamique et au décès du patient.

Conclusion • L’ECG, bien qu’étant l’un des examens de « débrouillage » les plus rentables, atteint parfois ses limites. • On aurait alors tendance à dire qu’il faut compter avant tout sur la clinique. • Néanmoins l’infarctus mésentérique est pauvre cliniquement. • L’anamnèse, et le terrain deviennent alors essentiels.