S dng khng sinh ti khoa ICU ThsBs

Sử dụng kháng sinh tại khoa ICU Ths-Bs Nguyễn Thiên Bình

Đại cương • Hơn 75% bệnh nhân nặng nằm tại khoa ICU được sử dụng ít nhất 1 kháng sinh trong quá trình nằm viện. • Liệu pháp kháng sinh thích hợp, đúng lúc giảm tỷ lệ tử vong, tiết kiệm chi phí. • Sử dụng kháng sinh quá mức làm tăng tỷ lệ đề kháng sinh. (MDR, XDR, PDR)
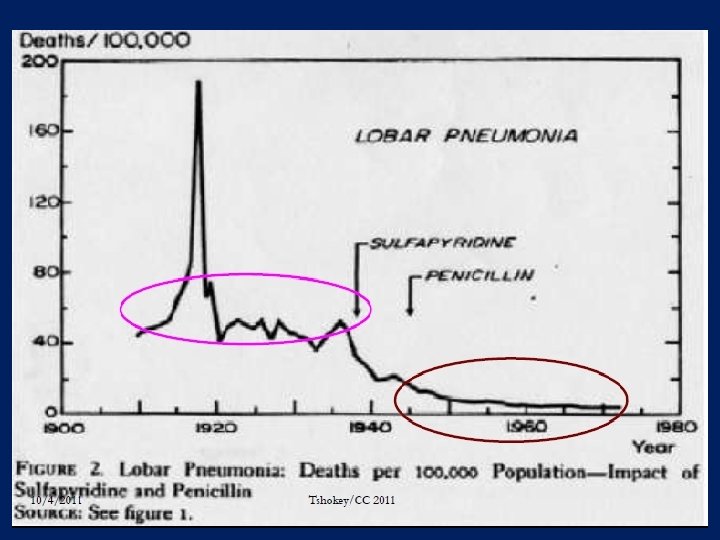
Mối liên quan giữa sử dụng imipenem và Pseudomonas đề kháng imipenem PM lepper et al. Antimicrob agents chemother 2002; 46: 29920 -5
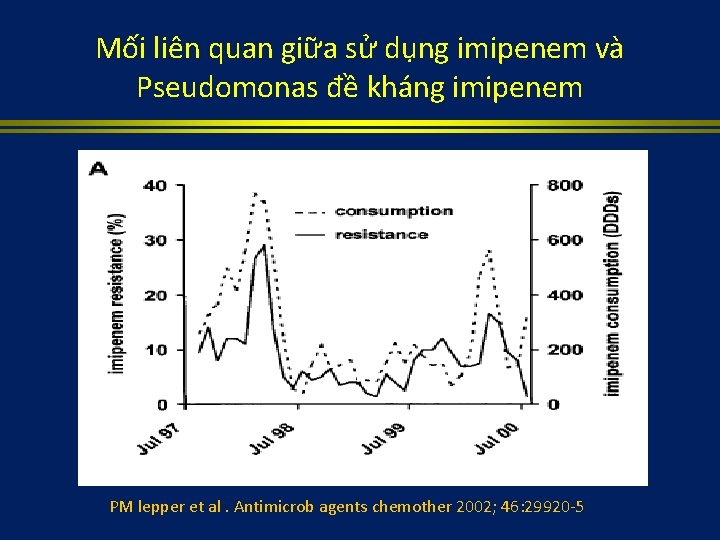
Mối liên quan giữa sử dụng imipenem và colonized/infected A. baumannii Xavier Corbella. J. Clin. Microbiol. November 2000 ; 38: 11 4086 -4095
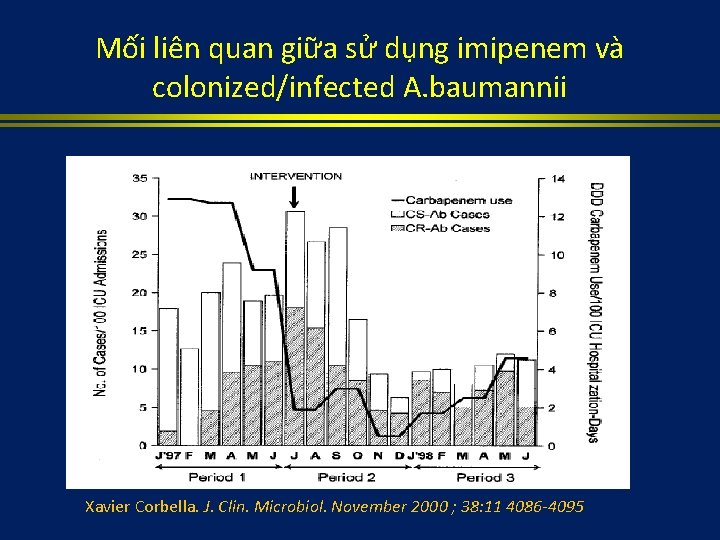
Sulfa, BL, AG, Chloramphenicol TCN, MAC, Vanc, RIF, FQ, TMP No new classes. Modification of existing agents. LZD, CBP; DAL; DAP, New Entities Limited TIG PCN-resistant S. aureus MRSA VRE VISA in 7 states MDR Pseudomonas and Acinetobacter, metallo-beta-lactamases, carbapenemases LZD-R S. aureus VRSA Half of US and Japanese companies END drug discovery 1930 1940 1950 1960 1970 1980 1990 2000 2010
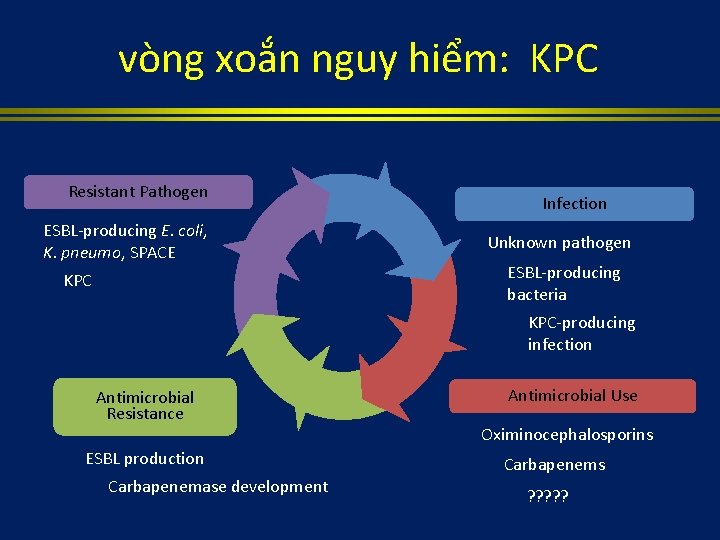
vòng xoắn nguy hiểm: KPC Resistant Pathogen ESBL-producing E. coli, K. pneumo, SPACE KPC Infection Unknown pathogen ESBL-producing bacteria KPC-producing infection Antimicrobial Resistance ESBL production Carbapenemase development Antimicrobial Use Oximinocephalosporins Carbapenems ? ? ?

Thử thách Tầm quan trọng sử dụng kháng sinh ban đầu thích hợp Ảnh hưởng của kháng sinh phổ rộng và đề kháng sinh Tỷ lệ tử vong giai tăng nếu sử dụng kháng sinh ban đầu không thích hợp. Đề kháng sinh giai tăng khi sử dụng kháng sinh phổ rộng; đề kháng sinh tác động tiêu cực đến kết qua điều trị. “Tổn hại phụ cận”
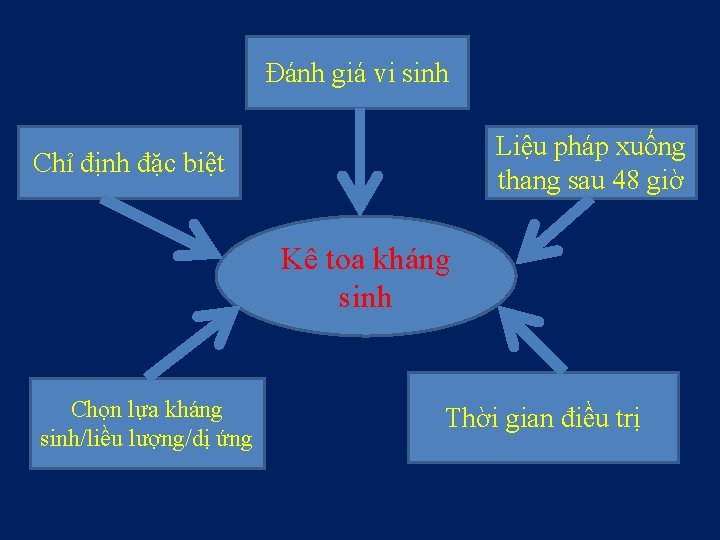
Đánh giá vi sinh Liệu pháp xuống thang sau 48 giờ Chỉ định đặc biệt Kê toa kháng sinh Chọn lựa kháng sinh/liều lượng/dị ứng Thời gian điều trị

Liệu pháp kháng sinh không thích hợp ?

Liệu pháp kháng sinh không thích hợp ban đầu ở bệnh nhân nhiễm trùng nặng Suy nghĩ • Khởi đầu điều trị với một liệu pháp kháng sinh và lên thang điều trị khi cần thiết. Bằng chứng khách quan • Liệu pháp điều trị kháng sinh không thích hợp lúc ban đầu làm tăng tỷ lệ tử vong. • Thay đổi liệu pháp kháng sinh không thích hợp sang 1 liệu pháp kháng sinh thích hợp không làm giảm được tỷ lệ tử vong. • Liệu pháp kháng sinh thích hợp muộn lúc đầu là 1 liệu pháp kháng sinh không thích hợp. Kollef MH et al. Chest 1999; 115: 462 -474. Ibrahim EH et al. Chest 2000; 118: 146 -155. Iregui M et al. Chest 2002; 122: 262 -268.

Liệu pháp kháng sinh không thích hợp ? Liệu pháp kháng sinh không thích hợp khi: • Kháng sinh được cho không bao phủ hết tác nhân gây bệnh. • Tác nhân gây bệnh đề kháng với kháng sinh được cho • Không đủ liều kháng sinh • Không sử dụng kháng sinh kết hợp khi có chỉ định 1 Kollef MH et al. Chest 1999; 115: 462 -474. 2 Ibrahim EH et al. Chest 2000; 118: 146 -155.
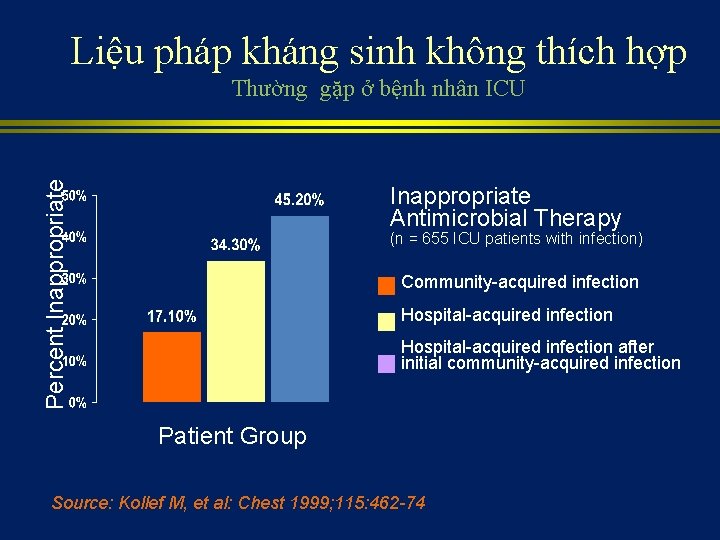
Liệu pháp kháng sinh không thích hợp Percent Inappropriate Thường gặp ở bệnh nhân ICU Inappropriate Antimicrobial Therapy (n = 655 ICU patients with infection) Community-acquired infection Hospital-acquired infection after initial community-acquired infection Patient Group Source: Kollef M, et al: Chest 1999; 115: 462 -74
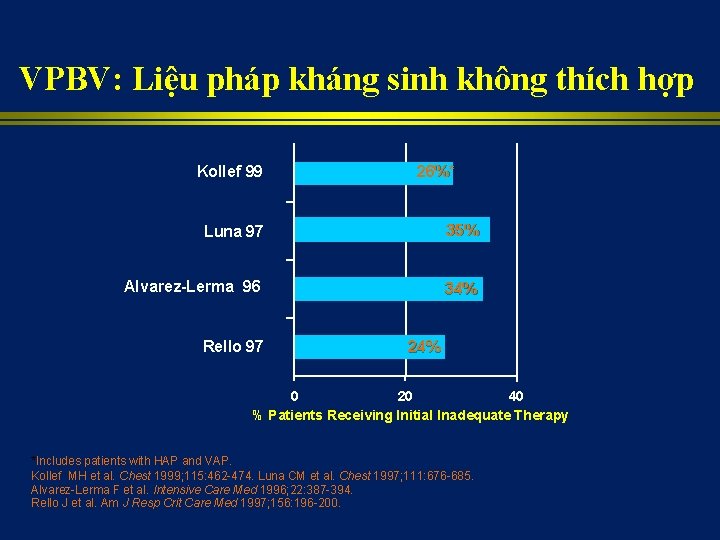
VPBV: Liệu pháp kháng sinh không thích hợp Kollef 99 26%* Luna 97 35% Alvarez-Lerma 96 34% Rello 97 24% 0 20 40 % Patients Receiving Initial Inadequate Therapy *Includes patients with HAP and VAP. Kollef MH et al. Chest 1999; 115: 462 -474. Luna CM et al. Chest 1997; 111: 676 -685. Alvarez-Lerma F et al. Intensive Care Med 1996; 22: 387 -394. Rello J et al. Am J Resp Crit Care Med 1997; 156: 196 -200.
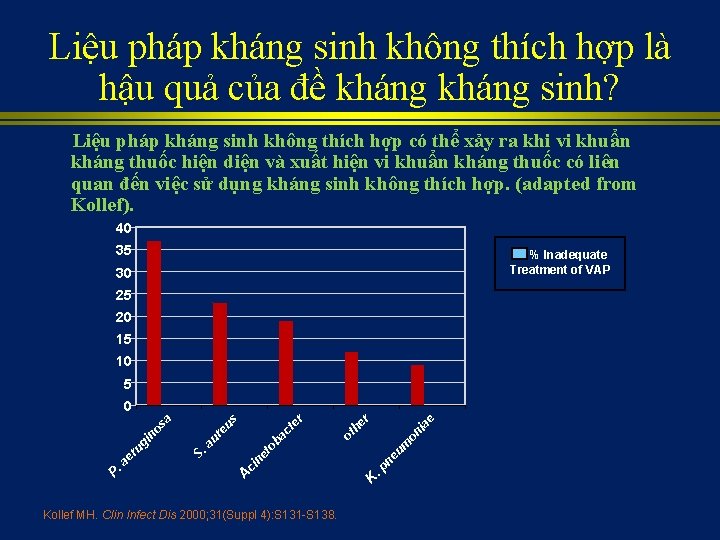
Liệu pháp kháng sinh không thích hợp là hậu quả của đề kháng sinh? Liệu pháp kháng sinh không thích hợp có thể xảy ra khi vi khuẩn kháng thuốc hiện diện và xuất hiện vi khuẩn kháng thuốc có liên quan đến việc sử dụng kháng sinh không thích hợp. (adapted from Kollef). 40 35 % Inadequate Treatment of VAP 30 25 20 15 10 5 e ia on um ot ac Kollef MH. Clin Infect Dis 2000; 31(Suppl 4): S 131 -S 138. ne. p K A ci ne to b au S. he te r us re sa no gi ru ae P. r 0
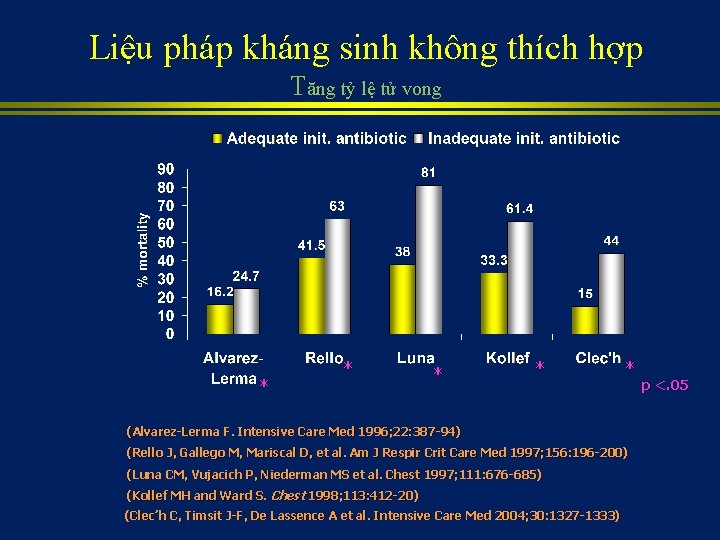
Liệu pháp kháng sinh không thích hợp Tăng tỷ lệ tử vong * * * (Alvarez-Lerma F. Intensive Care Med 1996; 22: 387 -94) (Rello J, Gallego M, Mariscal D, et al. Am J Respir Crit Care Med 1997; 156: 196 -200) (Luna CM, Vujacich P, Niederman MS et al. Chest 1997; 111: 676 -685) (Kollef MH and Ward S. Chest 1998; 113: 412 -20) (Clec’h C, Timsit J-F, De Lassence A et al. Intensive Care Med 2004; 30: 1327 -1333) p <. 05

Chọn lựa kháng sinh thích hợp ban đầu?

Liệu pháp kháng sinh thích hợp • Liệu pháp kháng sinh phổ rộng theo kinh nghiệm được chỉ định ở bệnh nhân nghi nhiễm trùng nặng. • Kháng sinh điều trị phải bao phủ tất cả tác nhân có thể gây bệnh. • Nhiều yếu tố cần xem xét khi chọn lựa kháng sinh thích hợp: • Số liệu về vi sinh • Đơn trị liệu vs. đa trị liệu • Liều thuốc và khoảng cách liều • Thẩm thấu mô nhiễm trùng • Thời điểm sử dụng kháng sinh • Độc tính • Nguy cơ đề kháng thuốc • Sử dụng kháng sinh trước đó Kollef MH et al. Chest 1999; 115: 462 -474.

Yếu tố ảnh hưởng đến chọn lựa kháng sinh ban đầu • Đặc điểm bệnh nhân: chọn lựa kháng sinh ban đầu dựa vào vị trí, độ nặng nhiễm trùng, bệnh kèm theo, tiên lượng tử vong. • Dịch tể học địa phương: chọn lựa kháng sinh ban đầu phải bao phủ tất cả tác nhân gây bệnh có thể dựa vào dịch tể học , sử dụng kháng sinh trước đó. • Liều lượng và thời gian : kháng sinh chọn lựa phải thẩm nhập tốt vào mô viêm với nồng độ điều trị, dung nạp tốt. • Đơn trị liệu vs đa trị liệu: kháng sinh phổ rộng, hạn chế tạo dòng kháng thuốc, phối hợp kháng sinh có tác dụng cộng lực khi có chỉ định.

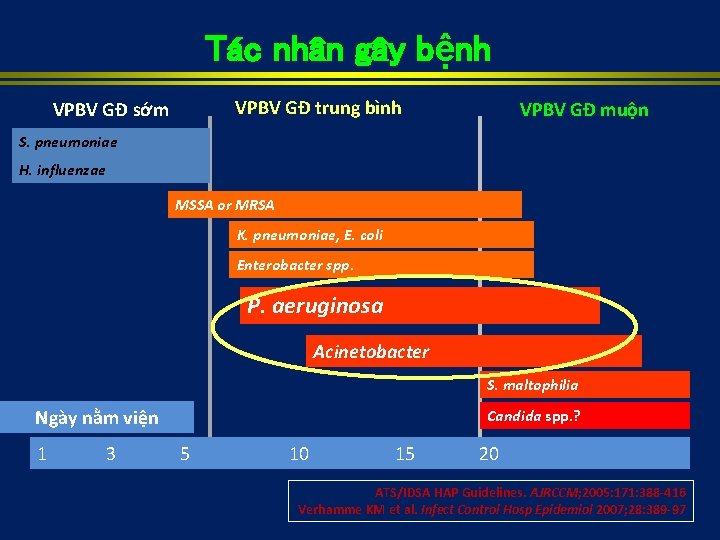
Tác nhân gây bệnh VPBV GĐ sớm VPBV GĐ trung bình VPBV GĐ muộn S. pneumoniae H. influenzae MSSA or MRSA K. pneumoniae, E. coli Enterobacter spp. P. aeruginosa Acinetobacter S. maltophilia Ngày nằm viện Candida spp. ? 1 3 5 10 15 20 ATS/IDSA HAP Guidelines. AJRCCM; 2005: 171: 388 -416 Verhamme KM et al. Infect Control Hosp Epidemiol 2007; 28: 389 -97

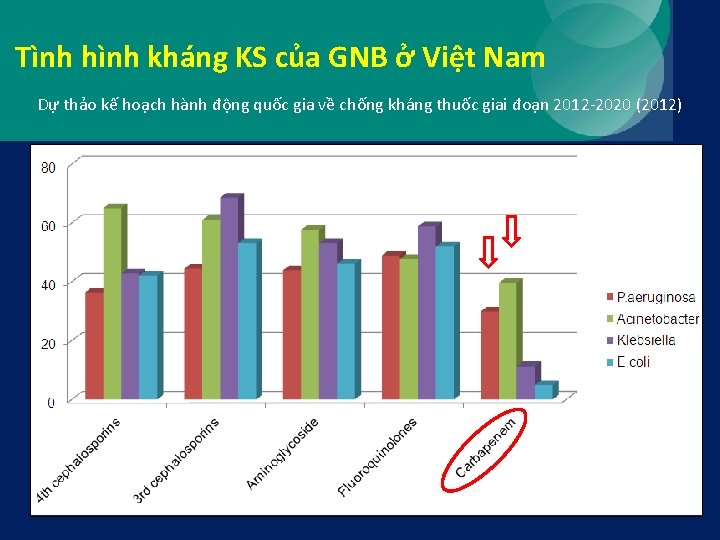
Tình hình kháng KS của GNB ở Việt Nam Dự thảo kế hoạch hành động quốc gia về chống kháng thuốc giai đoạn 2012 -2020 (2012) Hình 1: Tỷ lệ kháng của 4 loại vi khuẩn gram âm đối với vài loại kháng sinh thế hệ mới. (Năm 2009)
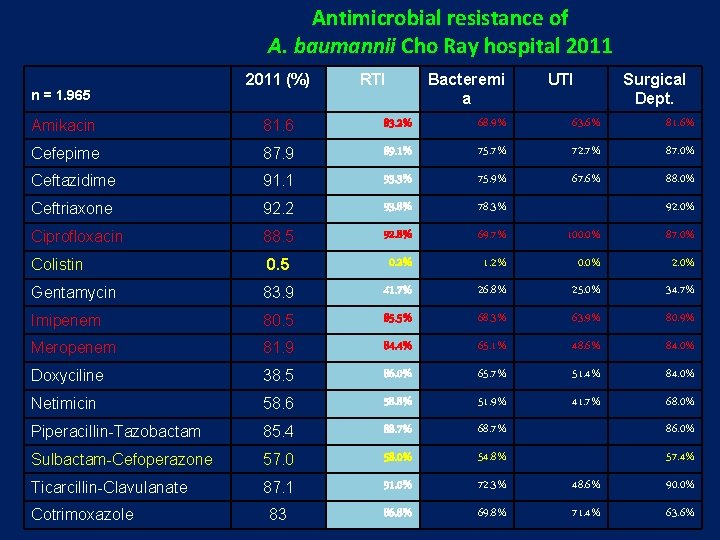
Antimicrobial resistance of A. baumannii Cho Ray hospital 2011 Amikacin 81. 6 Bacteremi a 83. 2% 68. 9% 63. 6% Surgical Dept. 81. 6% Cefepime 87. 9 89. 1% 75. 7% 72. 7% 87. 0% Ceftazidime 91. 1 93. 3% 75. 9% 67. 6% 88. 0% Ceftriaxone 92. 2 93. 8% 78. 3% Ciprofloxacin 88. 5 92. 8% 69. 7% 100. 0% 87. 0% Colistin 0. 5 0. 2% 1. 2% 0. 0% 2. 0% Gentamycin 83. 9 41. 7% 26. 8% 25. 0% 34. 7% Imipenem 80. 5 85. 5% 68. 3% 63. 9% 80. 9% Meropenem 81. 9 84. 4% 65. 1% 48. 6% 84. 0% Doxyciline 38. 5 86. 0% 65. 7% 51. 4% 84. 0% Netimicin 58. 6 58. 8% 51. 9% 41. 7% 68. 0% Piperacillin-Tazobactam 85. 4 88. 7% 68. 7% 86. 0% Sulbactam-Cefoperazone 57. 0 58. 0% 54. 8% 57. 4% Ticarcillin-Clavulanate 87. 1 91. 0% 72. 3% 48. 6% 90. 0% 83 86. 8% 69. 8% 71. 4% 63. 6% n = 1. 965 Cotrimoxazole 2011 (%) RTI UTI 92. 0%

Kết hợp kháng sinh

Kết hợp kháng sinh ? • Ngăn ngừa xuất hiện các vi khuẩn kháng thuốc • Nhiễm trùng đa khuẩn • Liệu pháp kháng sinh ban đầu • Giảm độc tính của kháng sinh • Tác dụng cộng lực
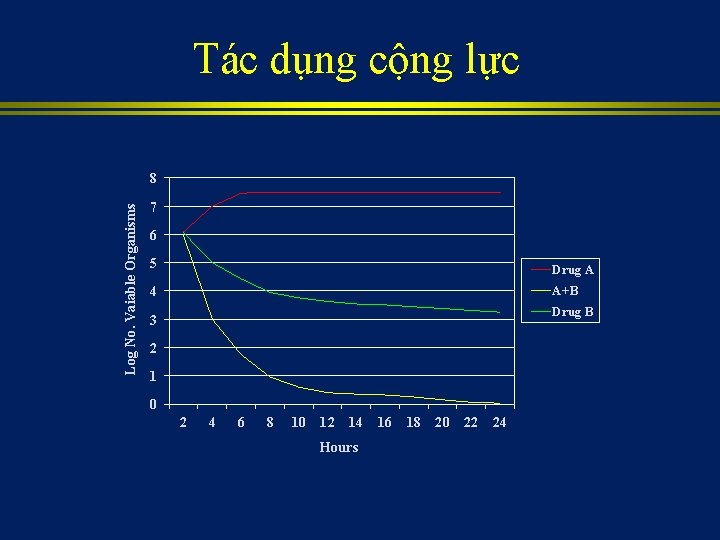
Tác dụng cộng lực Log No. Vaiable Organisms 8 7 6 5 Drug A 4 A+B Drug B 3 2 1 0 2 4 6 8 10 12 14 16 18 20 22 24 Hours
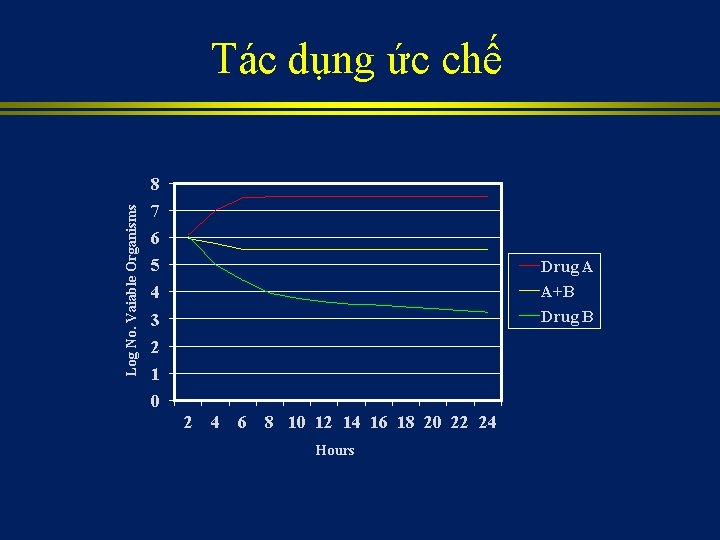
Tác dụng ức chế Log No. Vaiable Organisms 8 7 6 5 Drug A 4 A+B 3 Drug B 2 1 0 2 4 6 8 10 12 14 16 18 20 22 24 Hours
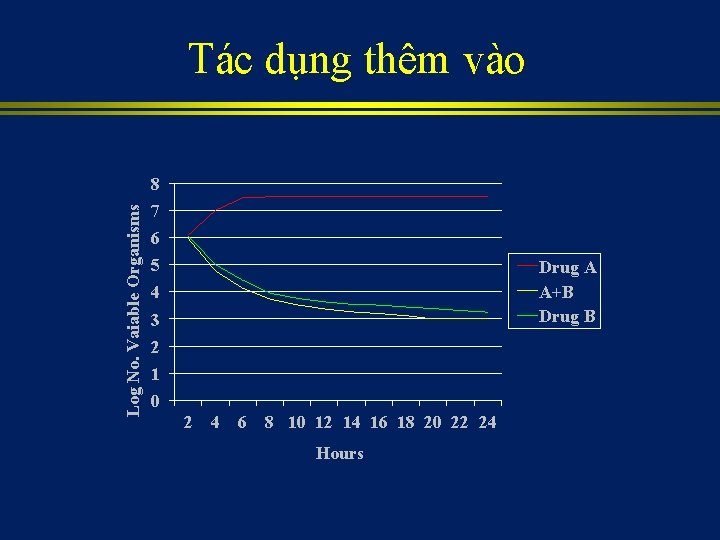
Tác dụng thêm vào Log No. Vaiable Organisms 8 7 6 5 Drug A A+B Drug B 4 3 2 1 0 2 4 6 8 10 12 14 16 18 20 22 24 Hours

VPBV: Kết hợp kháng sinh dựa vào dịch tể học địa phương Imipenem + amikacin + vancomycin Ceftazidime + amikacin + vancomycin Piperacillin-tazobactam + amikacin + vancomycin Aztreonam+ amikacin + vancomycin 0 50 60 70 80 % susceptibility 90 100 Tất cả bệnh nhân thở máy ≥ 7 ngày, đã được điều trị kháng sinh trước Trouillet J-L. Am J Respir Crit Care Med 1998; 157: 531 -539.

TABLE 4. INITIAL EMPIRIC ANTIBIOTIC THERAPY FOR HAP OR VAP IN PATIENTS WITH LATE-ONSET DISEASE OR RISK FACTORS FOR MDR PATHOGENS, AND ANY DISEASE SEVERITY Potential Pathogen Combination Antibiotic Therapy* Pathogens listed in Table 3 and Antipseudomonal cephalosporin MDR pathogens (cefepime, ceftazidime) Pseudomonas aeruginosa or Klebsiella pneumoniae (ESBL)† Antipseudomonal carbepenem Acinetobacter species† (imipenem or meropenem) or Lactam/-lactamase inhibitor (piperacillin–tazobactam) plus Antipseudomonal fluoroquinolone† (ciprofloxacin or levofloxacin) or Aminoglycoside (amikacin, gentamicin, or tobramycin) plus Methicillin-resistant Staphylococcus aureus (MRSA) Linezolid or vancomycin‡ Legionella pneumophila† * Initial antibiotic therapy should be adjusted or streamlined on the basis of microbiologic data and clinical response to therapy. † If an ESBL strain, such as K. pneumoniae, or an Acinetobacter species is suspected, a carbepenem is a reliable choice. If L. pneumophila is suspected, the combination antibiotic regimen should include a macolide (e. g. , azithromycin) or a fluoroquinolone (e. g. , ciprofloxacin or levofloxacin) should be used rather than an aminoglycoside. ‡ If MRSA risk factors are present or there is a high incidence locally.

Severe sepsis/septic shock: kết hợp kháng sinh • Liệu pháp điều trị kháng sinh kết hợp ban đầu được chỉ định ở những bệnh nhân giảm bạch cầu hạt có dấu nhiễm trùng nặng, bệnh nhân mắc vi khuẩn đa kháng thuốc, khó điều trị: acinetobacter, pseudomonas. spp (2 B). Ở bệnh nhân có suy hô hấp và choáng, kết hợp kháng sinh β-lactam phổ rộng với aminoglucoside hoặc fluroquinolone để điều trị nhiễm trùng huyết do pseudomonas. spp (2 B). Kết hợp β-lactam phổ rộng với macrolid ở bệnh nhân choáng nhiễm do phế cầu. (2 B) Hướng dẫn 2012

Thời điểm sử dụng kháng sinh

• Bắt đầu điều trị kháng sinh trong vòng 1 giờ ở bệnh nhân nghi ngờ nhiễm trùng có: – – – Rối loạn huyết động Triệu chứng não-màng não Giảm bạch cầu hạt Cắt lách Nhiễm trùng nặng (severe sepsis) • Bắt đầu điều trị kháng sinh trong vòng 8 giờ ở bệnh nhân lâm sàng ổn định kèm: – Viêm phổi mắc phải tại bệnh viện mức độ nặng – Xác định được vị trí nhiễm trùng – Viêm phổi cộng đồng • Bắt đầu điều trị kháng sinh trong vòng 24 giờ ở bệnh nhân nghi ngở nhiễm trùng, lâm sàng ổn định

Điều trị kháng sinh thích hợp sớm giảm tỷ lệ tử vong ở bệnh nhân nghi ngờ VAP • 107 bệnh nhân VPTM tại khoa ICU nội • Tất cả bệnh nhân được điều trị kháng sinh phù hợp với kháng sinh đồ – 33 bệnh nhân được điều trị kháng sinh chậm 24 hours (28. 6 5. 8 hours) (classified as receiving IDAAT) – 74 bệnh nhân được điều trị kháng sinh trong vòng 24 hours (12. 5 4. 2 hours) – Yếu tố nguy cơ tử vong Iregui et al. Chest 2002; 122: 262– 268
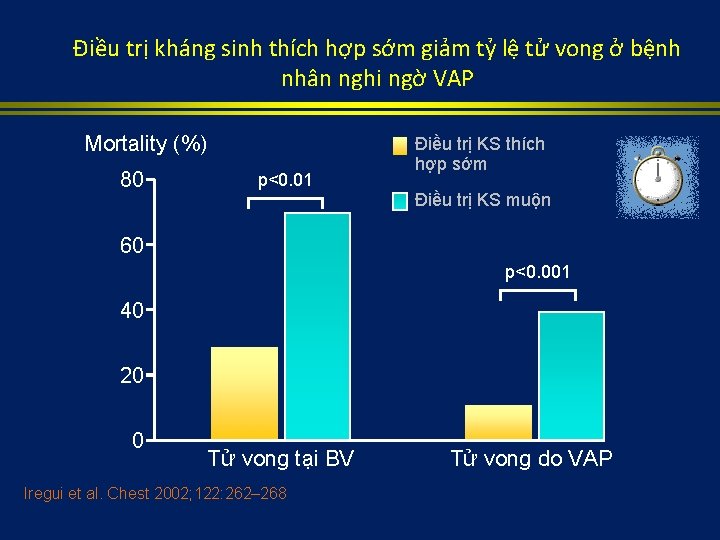
Điều trị kháng sinh thích hợp sớm giảm tỷ lệ tử vong ở bệnh nhân nghi ngờ VAP Mortality (%) 80 p<0. 01 Điều trị KS thích hợp sớm Điều trị KS muộn 60 p<0. 001 40 20 0 Tử vong tại BV Iregui et al. Chest 2002; 122: 262– 268 Tử vong do VAP
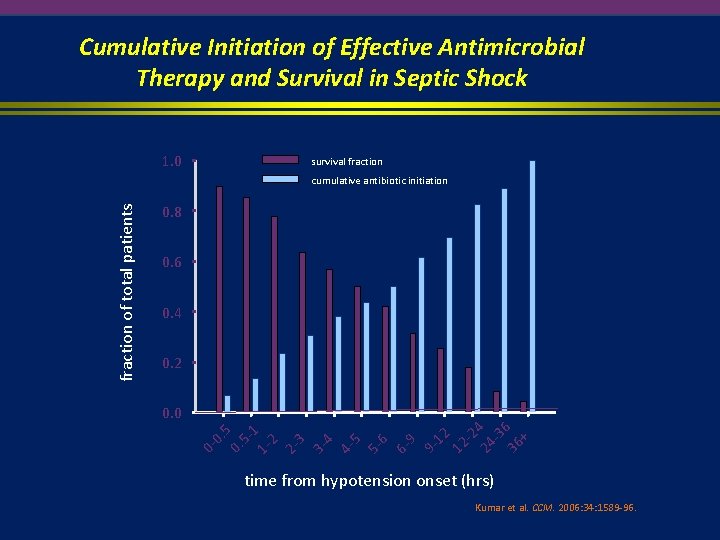
Cumulative Initiation of Effective Antimicrobial Therapy and Survival in Septic Shock 1. 0 survival fraction cumulative antibiotic initiation 0. 8 0. 6 0. 4 0. 2 0. 51 12 23 34 45 56 69 912 12 -2 24 4 -3 36 6 + 0. 0 0 - fraction of total patients time from hypotension onset (hrs) Kumar et al. CCM. 2006: 34: 1589 -96.
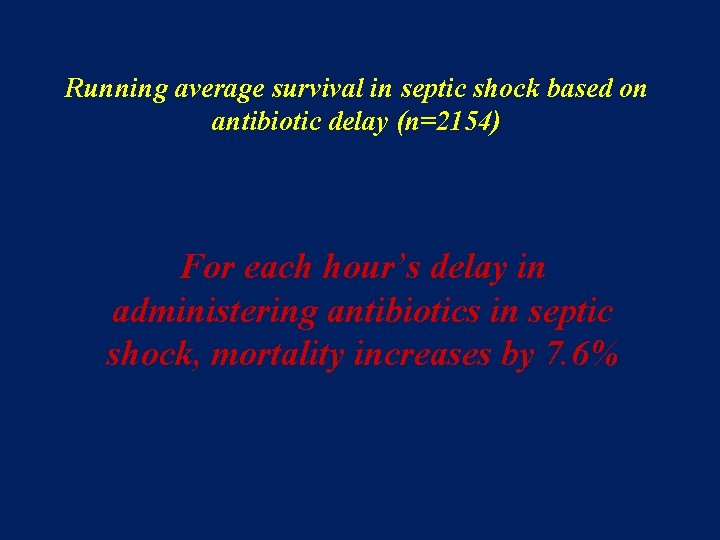
Running average survival in septic shock based on antibiotic delay (n=2154) For each hour’s delay in administering antibiotics in septic shock, mortality increases by 7. 6%

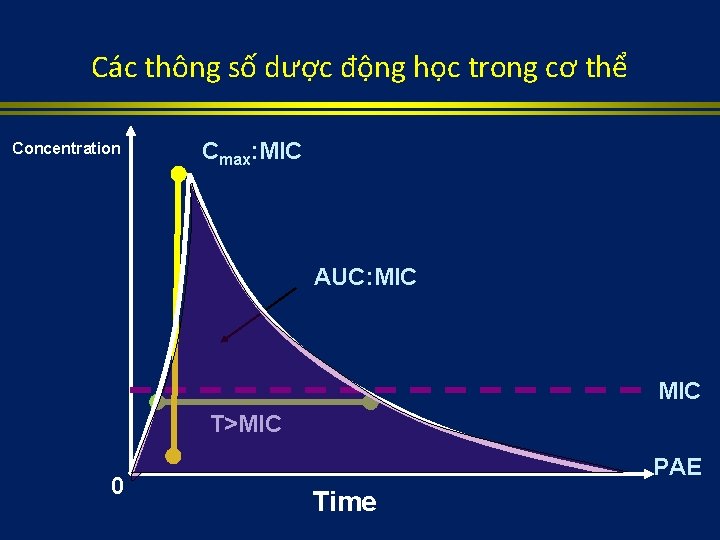
Các thông số dược động học trong cơ thể Concentration Cmax: MIC AUC: MIC T>MIC 0 PAE Time
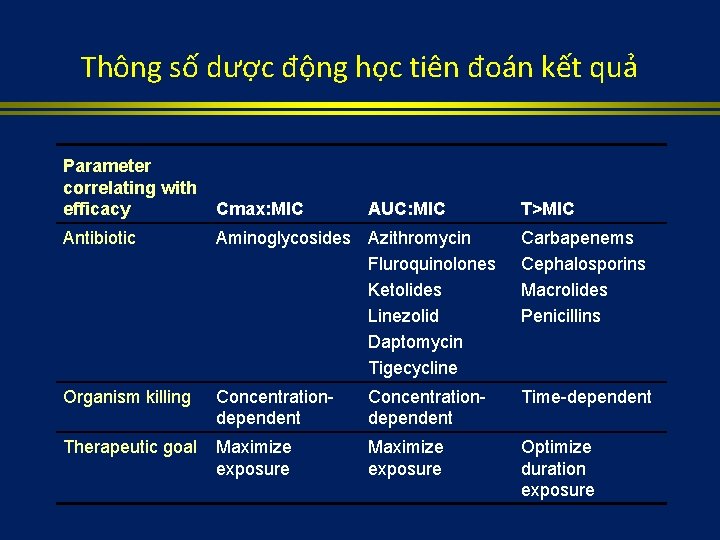
Thông số dược động học tiên đoán kết quả Parameter correlating with efficacy Cmax: MIC AUC: MIC T>MIC Antibiotic Aminoglycosides Azithromycin Fluroquinolones Ketolides Linezolid Daptomycin Tigecycline Carbapenems Cephalosporins Macrolides Penicillins Organism killing Concentrationdependent Time-dependent Therapeutic goal Maximize exposure Optimize duration exposure
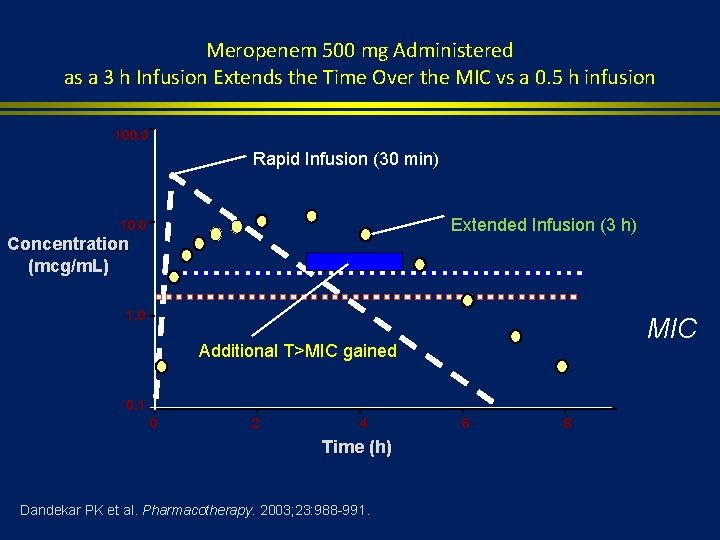
Meropenem 500 mg Administered as a 3 h Infusion Extends the Time Over the MIC vs a 0. 5 h infusion 100. 0 Rapid Infusion (30 min) Extended Infusion (3 h) 10. 0 Concentration (mcg/m. L) 1. 0 MIC Additional T>MIC gained 0. 1 0 2 4 Time (h) Dandekar PK et al. Pharmacotherapy. 2003; 23: 988 -991. 6 8
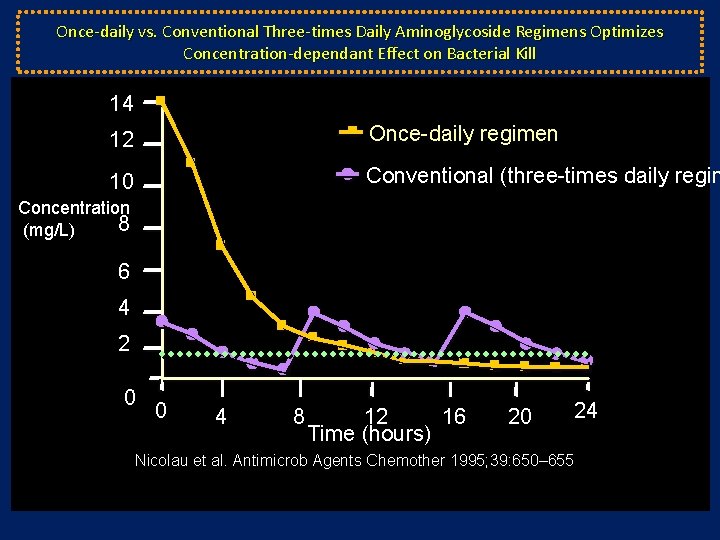
Once-daily vs. Conventional Three-times Daily Aminoglycoside Regimens Optimizes Concentration-dependant Effect on Bacterial Kill 14 12 Once-daily regimen 10 Conventional (three-times daily regim Concentration 8 (mg/L) 6 4 2 0 0 4 8 12 16 Time (hours) 20 24 Nicolau et al. Antimicrob Agents Chemother 1995; 39: 650– 655

Ý nghĩa của liệu pháp kháng sinh thích hợp • • Ngừng tiến triển bệnh nhiễm trùng Giảm tỷ lệ tử vong Giảm thời gian nằm viện Tiết giảm chi phí điều trị

Thời gian điều trị

Thời gian điều trị • Viêm phổi VPBV/ VPLQNVYT đáp ứng tốt với điều trị : 8 days (ngoại trừ tác nhân gây bệnh là P. aeruginosa, Acinetobacter baumannii ~10 -14 ngày) Liệu pháp kháng sinh ban đầu thích hợp. • Severe sepsis/septic shock Thời gian điều trị kháng sinh 7 -10 ngày, liệu pháp kháng sinh dài hơn được sử dụng ở bệnh nhân đáp ứng lâm sàng chậm, ổ nhiễm trùng không được dẫn lưu, nhiễm trùng huyết do tụ cầu vàng, nấm, siêu vi hoặc suy giảm miễn dịch kể cả giảm bạch cầu hạt (2 C)
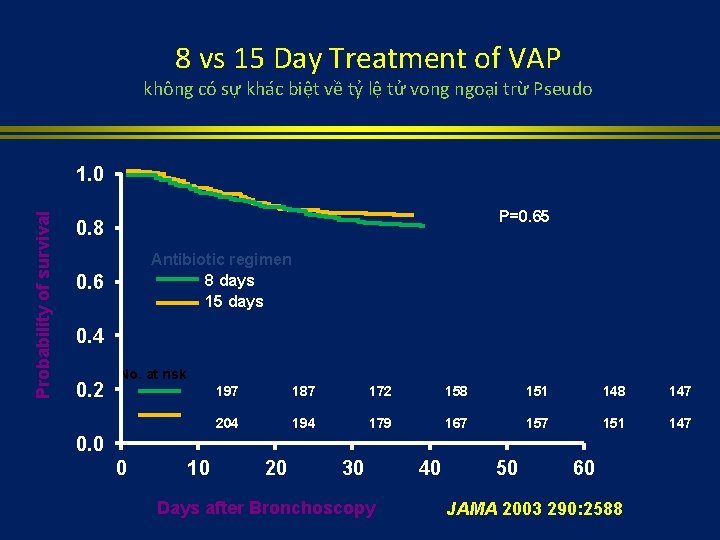
8 vs 15 Day Treatment of VAP không có sự khác biệt về tỷ lệ tử vong ngoại trừ Pseudo Probability of survival 1. 0 P=0. 65 0. 8 Antibiotic regimen 8 days 15 days 0. 6 0. 4 0. 2 No. at risk 197 187 172 158 151 148 147 204 194 179 167 151 147 0. 0 0 10 20 30 Days after Bronchoscopy 40 50 60 JAMA 2003 290: 2588

Thời gian điều trị • Nhiễm trùng đường tiểu không biến chứng – Tuỳ thuộc vào kháng sinh(Single dose: gatifloxacin; 3 days: ciprofloxacin, TMP/SMX; 7 days: nitrofurantoin, oral cephalosporins) • Viêm nội tâm mạc (4 - 6 weeks) • Viêm xương tuỷ xương (4 -6 weeks) • Nhiễm trùng liên quan đến Catheter? Tuỳ thuộc vào tác nhân gây bệnh – S. epidermidis and line removed: 5 -7 days, line not removed, 10 -14 days – S. aureus: 14 days

Liệu pháp xuống thang DE-ESCALATION THERAPY gồm hai giai đoạn: • Stage 1 – sử dụng liệu pháp kháng sinh phổ rộng để cải thiện kết quả điều trị ( giảm tỷ lệ tử vong, ngăn ngừa suy cơ quan, và giảm thời gian nằm viện). • Stage 2 – thu hẹp phổ kháng sinh khi có kết quả vi sinh để giảm đề kháng sinh, giảm chi phí điều trị.
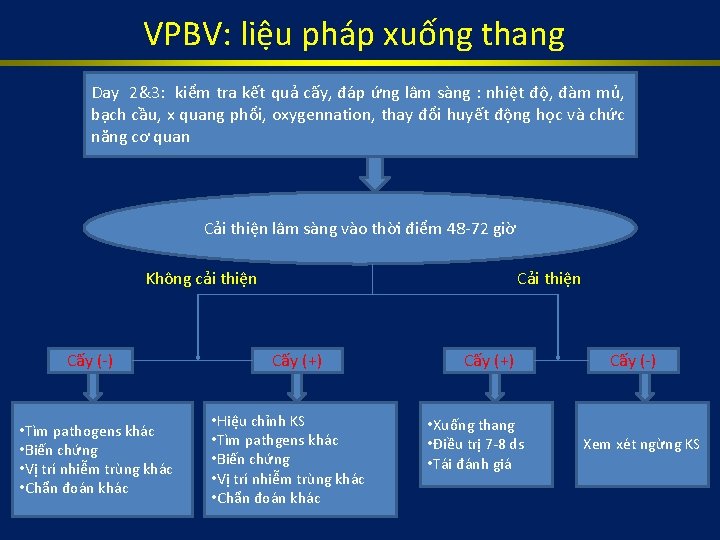
VPBV: liệu pháp xuống thang Day 2&3: kiểm tra kết quả cấy, đáp ứng lâm sàng : nhiệt độ, đàm mủ, bạch cầu, x quang phổi, oxygennation, thay đổi huyết động học và chức năng cơ quan Cải thiện lâm sàng vào thời điểm 48 -72 giờ Không cải thiện Cấy (-) • Tìm pathogens khác • Biến chứng • Vị trí nhiễm trùng khác • Chẩn đoán khác Cải thiện Cấy (+) • Hiệu chỉnh KS • Tìm pathgens khác • Biến chứng • Vị trí nhiễm trùng khác • Chẩn đoán khác Cấy (+) • Xuống thang • Điều trị 7 -8 ds • Tái đánh giá Cấy (-) Xem xét ngừng KS

Septic shock/severe sepsis: liệu pháp xuống thang • Sử dụng kháng sinh hiệu quả trong vòng 1 giờ sau khi chẩn đoán trong trường hợp choáng nhiễm trùng và nhiễm trùng nặng. • Sử dụng liệu pháp kháng sinh đơn trị liệu hoặc kết hợp, thẩm thấu tốt vào ổ nhiễm trùng, có hiệu quả trên tác nhân gây bệnh (vi khuẩn và hoặc nấm hoặc siêu vi) (1 B) • Đánh giá hiệu quả kháng sinh hàng ngày để xuống thang điều trị (1 B) • Không nên sử dụng kháng sinh phối hợp dài hơn 3 -5 ngày. Liệu pháp xuống thang, đơn trị liệu được sử dụng ngay khi có kháng sinh đồ (2 B) Hướng dẫn 2012
- Slides: 51